🤖 Короткий переказ від ШІ
Оновлені рекомендації щодо використання ультразвукового дослідження (УЗД) легень в пульмонології розроблені у відповідь на значний прогрес та зростання застосування методу. Результати базуються на комплексному аналізі літератури та експертному обговоренні, що включало методологію Дельфі та голосування експертів.
Ключові висновки підкреслюють, що УЗД легень є цінним інструментом для діагностики пневмотораксу, плеврального випоту та інтерстиціальних уражень, часто перевершуючи рентгенографію за чутливістю та специфічністю. Метод також ефективний для моніторингу пацієнтів із серцевою недостатністю та тих, хто перебуває на діалізі. Рекомендації охоплюють використання різних датчиків та інтерпретацію сонографічних ознак. Ось посилання: УЗД апарати
✅ Ключові тези зі статті:
- Діагностика: УЗД легень є високоефективним методом діагностики пневмотораксу та плеврального випоту, що часто перевершує рентген.
- Лікування: Метод допомагає у виборі оптимального місця для пункції плевральної порожнини та моніторингу ефективності лікування, наприклад, при серцевій недостатності.
- Переваги: УЗД легень пропонує вищу чутливість і специфічність порівняно з рентгенографією для багатьох легеневих патологій та є цінним для моніторингу пацієнтів із серцевою недостатністю.
- Обмеження: Деякі аспекти УЗД, як-от інтерпретація артефактів B-лінії, вимагають досвіду та можуть бути часозатратними, хоча існують спрощені протоколи.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Автори: Natalia Buda, Wojciech Kosiak, Marcin Wełnicki, Agnieszka Skoczylas, Robert Olszewski, Jakub Piotrkowski, Szymon Skoczyński, Elżbieta Radzikowska, Ewa Jassem, Elżbieta Magdalena Grabczak, Piotr Kwaśniewicz, Gebhard Mathis, Tudor P. Toma
Вступ
Прогрес, досягнутий з моменту публікації перших рекомендацій по використанню УЗД легенів у внутрішній медицині POLLUS-IM 2018, вимагає їх поновлення.
Останній систематичний огляд відповідної літератури був завершений в серпні 2017 року, до них 275 оригінальних статей були проаналізовані додатково. У період з серпня 2017 року по жовтень 2019 року було опубліковано 253 нові оригінальні статті, присвячені використанню УЗД легенів у дорослих пацієнтів, які не проходили лікування в відділеннях інтенсивної терапії.
Необхідність поновлення рекомендацій корелює з постійно зростаючою групою лікарів, які проводять ультразвукові дослідження легких (УЗД) в своїй повсякденній клінічній практиці. Робоча група, що займається оновленням рекомендацій, являє собою багатопрофільну команду, що складається з 11 фахівців в області внутрішньої медицини, пульмонології, кардіології, геріатрії, радіології та педіатрії. Також були задіяні два фахівця з УЗД легенів, які контролювали процес оновлення.
Матеріали та методи
Процес формулювання рекомендацій складався з наступних послідовних етапів:
- огляд і відбір літератури
- створення бази даних
- формулювання тверджень
- аналіз достовірності літературних даних
- обговорення відповідно до методу Дельфі
- таємне голосування експертів в три раунди.
Два незалежних супервайзера спостерігали за ходом кожного етапу. Процес підготовки рекомендацій супроводжувався методистом і бібліотекарем.
Систематичний огляд літератури проводили незалежно 13 осіб. Відповідні публікації шукали в наступних базах даних: PubMed, OVID, Embase і Medline.
Аналіз літератури включав проспективні, ретроспективні і наглядові дослідження, а також метааналізи з їх повними текстами або анотаціями, опублікованими на англійській мові до листопада 2019 року.
Критеріями виключення для вибору досліджень були звіти про випадки, огляди (крім метааналізу), листи до редакції і публікації по педіатрії, неонатології, анестезіології та хірургії.
База даних, підготовлена для попередньої версії рекомендацій, поповнилася 253 новими публікаціями. Початковий відбір публікацій проводився на основі перевірки назв і анотацій з подальшим аналізом повних текстів.
При аналізі достовірності літературних даних враховувалися наступні параметри: вік, стать, кількість обстежених пацієнтів, однорідність груп пацієнтів, що беруть участь в дослідженні, критерії включення і виключення, тип публікації (проспективна, ретроспективна, метааналіз), чутливість і специфічність методу, що використовується, істинно позитивні, хибнопозитивні , істинно негативні, помилково негативні результати і метод візуалізації, визнаний золотим діагностичним стандартом.
| Оцінка | Інтерпретація |
| А | Висока – дані декількох метааналізів, малоймовірно, що подальші дослідження вплинуть на достовірність ефективність або точність методу. |
| В | Помірна – дані окремих великих нерандомізованих досліджень, подальші тестування можуть зробити істотний вплив на достовірність ефективність або точність методу. |
| С | Низька або дуже низька – узгоджена думка експертів та / або дані невеликих досліджень, ретроспективних досліджень, регістрів, серій випадків або звітів про випадки. Досить імовірно, що подальше тестування здійснить важливий вплив на достовірність ефективність або точність методу. |
Рекомендації
-
Плевральна порожнина:
▣ Пневмоторакс
- Сонографічні ознаки пневмотораксу: відсутність ковзання в легенях, відсутність артефактів вертикальної реверберації, відсутність ознаки легеневого пульсу і наявність легеневої точки (місце зіткнення вісцеральної і парієтальної плеври при пневмотораксі).
- Наявність артефактів ковзання в легеняхі / або вертикальної реверберації, що виходять від плевральної лінії і / або пульсу в легенях, виключає пневмоторакс.
- У пацієнта з гострою дихальною недостатністю і значною підозрою на пневмоторакс шукати легеневу точку не потрібно.
- Ультразвук легень – кращий діагностичний метод візуалізації в порівнянні з рентгеном грудної клітини для пацієнтів з пневмотораксом; однак УЗД легенів менш корисна, ніж рентген грудної клітки, для прийняття терапевтичних рішень, таких як дренаж грудної клітини.
- Для діагностики пневмотораксу рекомендуються конвексний і лінійні датчики.
- Відсутність легеневої точки з одночасною наявністю пневмотораксу зустрічається при критичному або закритому пневмотораксі.
- Попередній плевродез впливає на наявність ознаки ковзання легень (ознака буде відсутня або обмежена) і артефактів вертикальної реверберації (артефакти виникають через аномалій плевральної лінії). Наявність вертикальних артефактів виключає пневмоторакс у пацієнтів, які перенесли плевродез.
- Локалізований пневмоторакс – можна візуалізувати кишеню плеврального повітря; повітря в плевральній порожнині не переміщається при зміні положення пацієнта.
- Точка легені – це межа між кишенею плеврального повітря і нормальною плевральною порожниною; цей знак можна візуалізувати в B або M-режимі.
- Легеневий пульс – це пульс легені, що виникає в результаті серцевого руху, переданого легені; Легеневий пульс найкраще візуалізується в М-режимі і / або параметрах силового / кольорового доплера.
- Рекомендоване положення при обстеженні – положення лежачи на спині (крім пацієнтів з ортопное).
▣ Плевральний випіт
- УЗД грудної клітини є більш чутливим і більш специфічним методом діагностики плеврального випоту, ніж рентген грудної клітини.
- Чутливість УЗД грудної клітини при визначенні обсягу плевральної рідини аналогічна чутливості комп’ютерної томографії грудної клітини.
- Ультразвук – хороший метод візуалізації грудної клітини, який дозволяє знайти оптимальне місце для виконання пункції.
- Ультразвук грудної клітини дозволяє звести до мінімуму постпункційні ускладнення.
- Сономорфологія плевральної рідини в поєднанні з клінічними даними дозволяє припустити її тип.
- Якщо можливо, УЗД легенів слід проводити у кожного пацієнта з клінічною підозрою на плевральний випіт і / або в разі, коли класичний результат рентгенологічного дослідження вказує на наявність плеврального випоту, особливо коли потрібний плевроцентез.
- Потовщення парієтальної плеври (більше 2 мм) і / або виявлення вогнищевих уражень всередині парієтальної плеври може вказувати на метастатичний тип.
- Можлива ультразвукова оцінка об’єму вільної рідини в плевральній порожнині з використанням математичних формул. Нижче наведено кілька прикладів формул в залежності від положення тіла:
- Положення сидячи: V (мл) = LH (см) × 90 або V (мл) = [LH (см) + SH (см)] × 70; вимір по задній пахвовій лінії, LH – висота шару рідини, SH – середня відстань між діафрагмою і основою легені
- Положення лежачи: V (мл) = T (мм) × 20; вимір на видиху; Т – товщина рідкого шару.
2. Легені:
▣ Легеневі патології, пов’язані з інтерстиціальним ураженням легень
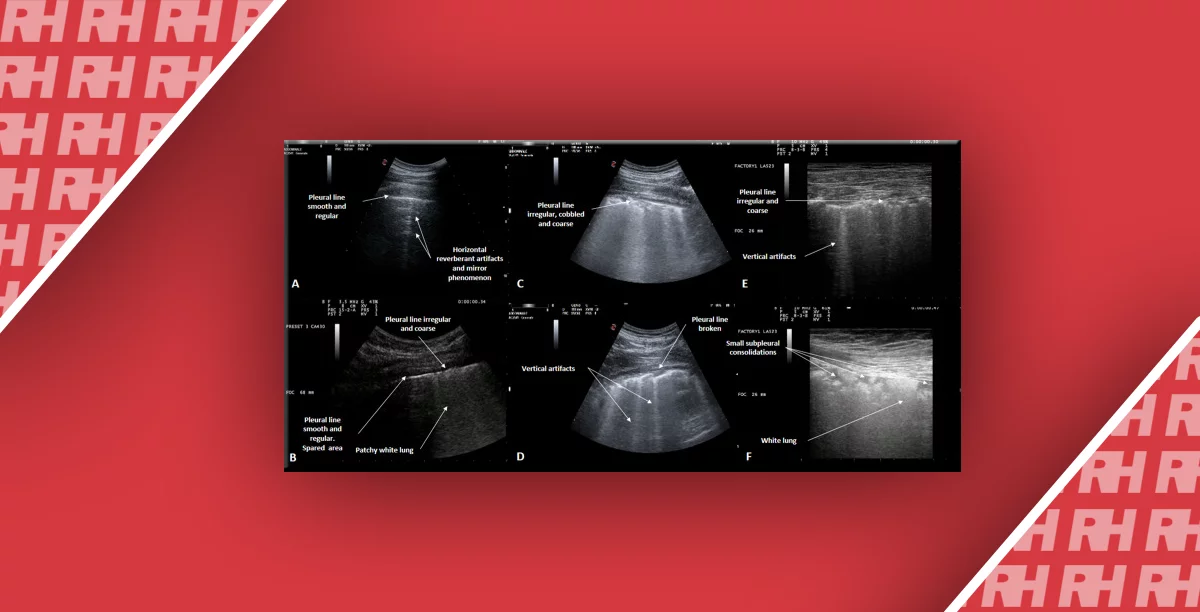
- Сонографічні особливості інтерстиціального синдрому наступні: наявність ковзання легких і ≥3 артефактів B-лінії в одному межреберье в єдиній поздовжній площині сканування (по відношенню до осі тіла).
- Ультразвук легень може бути кращою діагностичної стратегією в порівнянні з рентгеном грудної клітини для виявлення інтерстиціальних уражень.
- Інтерстиціальний синдром може бути викликаний різними станами, включаючи кардіогенний набряк легенів, некардіогенний набряк легенів, інтерстиціальні захворювання легенів, інфекції і попередній бронхоальвеолярний лаваж.
- Для диференціальної діагностики причин інтерстиціального синдрому рекомендуються конвексний / мікроконвексний або секторні датчики, а в деяких випадках і лінійний датчик.
- Артефакти B-лінії являють собою подібні лазеру артефакти вертикальної реверберації, що виникають з лінії плеври, що поширюються до нижньої частини екрану і переміщаються разом з рухами лінії плеври. Визначення артефакту B-лінії засноване на використанні конвексних / мікроконвексних датчиків.
- Ознака ковзання в легенях може бути обмеженою або відсутньою в разі попереднього плевродеза або так званої ригідної легені
- Лінійний датчик рекомендується для диференціальної діагностики причин «інтерстиціального синдрому». Це особливо важливо в разі двосторонніх асиметричних інтерстеціальних уражень, при наявності так званих сприятливих ділянок, а також в разі підозри на інфекцію дихальних шляхів, а також при будь-якій клінічно неоднозначній причині інтерстеціальних уражень легенів.
▣ Кардіогенний набряк легенів і серцева недостатність
- Сонографічні ознаки кардіогенного набряку легень наступні: найчастіше двосторонній, гравітаційний та симетричний інтерстиціальний синдром і / або альвеолярно-інтерстиціальний синдром і / або ознака білої легені.
- УЗД легенів – хороший діагностичний метод для діагностики кардіогенного набряку легень.
- Використання ультразвуку легенів у пацієнтів з діагнозом серцева недостатність є важливим методом спостереження в періоди клінічної стабілізації і загострення.
- УЗД легенів, що проводиться пацієнтам з діагнозом серцева недостатність, дозволяє ідентифікувати пацієнтів з високим ризиком госпіталізації і смертності.
- У пацієнтів з серцевою недостатністю підвищена кількість B-ліній є предиктором серйозних серцево-судинних ускладнень в найближчому майбутньому.
- Кількість B-ліній корелює з аномальною ехокардіограмою; отже, виявлення B-ліній є показанням для виконання ехокардіографії, незалежно від можливої етіології B-ліній.
- При моніторингу особливостей набряку легенів з точки зору терапевтичної ефективності слід використовувати датчики одного типу (конвексний або секторні).
- Артефакти B-лінії є хорошим биомаркером, який корелює з рівнем гіпергідратації у пацієнтів з серцевою недостатністю.
- При кардіогенному набряку легенів кількість артефактів В-лінії добре корелює з тяжкістю набряку легенів, за класифікацією NYHA (класифікація New York Heart Association) і рівнем про-BNP (натрійуретичний пептид про-B-типу).
- Ультразвукове зображення легенів пацієнтів з серцевою недостатністю корисно при виборі інтенсивності діуретичної терапії.
- У пацієнта з задишкою відсутність артефактів B-лінії на УЗД легенів виключає діагноз кардіогенного набряку легень і вказує на необхідність пошуку інших причин задишки.
- Ультразвук легких – хороший і точний метод диференціації кардіогенних і легеневих причин задишки.
- Ультразвук легень є більш досконалим методом, ніж рентген грудної клітки, для візуалізації кардіогенного набряку легенів і рівняєьбся з комп’ютерною томографією грудної клітини.
- УЗД легень доповнює ехокардіографію при оцінці клінічно явної і прихованої серцевої недостатності.
- Інтерстиціальний синдром, альвеолярно-інтерстиціальний синдром і ознака білої легені визначають послідовно виникаючі більш пізні стадії інтерстеціальних уражень в ході кардіогенного набряку легень. Всі три ознаки вимагають, щоб в одному міжребер’ї в одній поздовжній площині сканування (по відношенню до осі тіла) були виявлені принаймні три артефакти B-лінії; проте відстань між окремими артефактами B-лінії зменшується зі збільшенням об’єму рідини в інтерстиціальному просторі і в альвеолах.
- Наявність вільно поточної безехової рідини в плевральних порожнинах може бути наслідком серцевої недостатності.
- Сума B-ліній корелює з ознаками серцевої недостатності і рівнем натрійуретичного пептиду. Це предиктор серйозних серцево-судинних ускладнень.
- У дослідженнях використовувалося кілька шкал для оцінки ступеня легеневої недостатності. Обстеження, що складається з реєстрації 28 сканувань передньобокової стінки грудної клітини пацієнта в положенні лежачи на спині і підсумовування кількості зареєстрованих артефактів B-лінії, дозволяє виключити застійні явища (індекс B-лінії <5) або виявити легкі (індекс B-лінії ≥5 і < 15), помірні (індекс B-лінії ≥15 і <30) і важкі (індекс B-лінії ≥30) застійні явища. Цей метод, хоча і застосовується в багатьох дослідженнях, однак вимагає багато часу і великого досвіду.
- Для швидкої оцінки пропонується схема дослідження восьми або шести сканувань (чотири або три на кожній половині грудної клітини, відповідно) – отримані дані можуть мати вирішальне значення для швидких діагностичних і терапевтичних рішень, але вони скоріше якісні, ніж кількісні.
- Використання протоколу LuCUS (УЗД легенів і серця) (чотири зони легень на кожній стороні грудної клітини, передньолатеральне сканування в поєднанні з оцінкою фракції викиду лівого шлуночка і нижньої порожнистої вени) характеризується чутливістю 83% і специфічність 83% в діагностиці гострої серцевої недостатності як причини задишки .
- В ході досліджень було виявлено позитивну кореляцію між кількістю артефактів B-лінії, клінічними ознаками (шкала NYHA) і рівнем натрійуретичного пептиду. Виявлено, що зменшення кількості артефактів B-лінії у пацієнтів, госпіталізованих з приводу гострої серцевої недостатності, позитивно і лінійно корелює зі зміною рівня NT-proBNP (r = 0,44; p <0,05), клінічними ознаками (r = 0, 87; p <0,01) і радіологічними чинниками (r = 0,62; p <0,05).
- B-лінії визначаються нормальною лінією плеври і є типовою ознакою кардіогенного набряку легень після виключення певних патологій, включаючи пневмонію або забій легені, тоді як артефакти у вигляді хвоста комети демонструють неправильну лінію плеври, що представляє різні паренхіматозні захворювання легенів.
▣ Оцінка і моніторинг діалізних пацієнтів
- Ультразвук легень корисний для оцінки та спостереження за пацієнтами, які отримують гемодіаліз.
- B-лінії є хорошим биомаркером для оцінки ступеня легеневого застою і добре корелюють з іншими референтними методами.
- Ультразвук легень – корисний інструмент для визначення об’єму ультрафільтрації у діалізних пацієнтів.
- Кількість B-ліній у пацієнтів, які отримують гемодіаліз, збільшує ризик госпіталізації через серцеву недостатність і ризик смерті від серцево-судинних захворювань.
- Дослідження діалізних пацієнтів найбільш часто проводяться по протоколу оцінки 28 сканувань передньобокової стінки грудної клітини, адаптованому на основі кардіологічних обстежень. Інтерпретація результатів обстеження іноді видозмінюється відмовою від поняття «легка ступінь». У таких випадках виявлення суми B-ліній <15 інтерпретується як відсутність перевантаження; термінологія, що застосовується до інших діапазонів, залишилася без змін.
- Застій в легенях, виявлений при УЗД легенів у пацієнтів, які отримують гемодіаліз, значно, зворотньо корелює з якістю життя, оціненим у відповідності з Короткою формою оцінки якості життя при захворюваннях нирок (r = -0,22; p <0,001). Застій в легенях є незалежним чинником, що знижує якість життя цих пацієнтів, включаючи пацієнтів з клінічно безсимптомним перебігом.
- Пацієнти з ультразвуковими ознаками важкого застою, в порівнянні з пацієнтами з виявленими ознаками легкого або помірного ступеня, представляють в три рази більший ризик серцево-судинного ускладнення і в чотири рази більший ризик смерті (HR = 3,20, 95% CI = 1,75 -5,88 для серцево-судинного ускладнення і HR = 4,20, 95% ДІ = 2,45-7,23 для смертності відповідно).
Часті питання та відповіді (FAQ)
Які методи використовувалися для формулювання рекомендацій щодо УЗД легенів?
- Процес включав послідовні етапи: огляд та відбір літератури, створення бази даних, формулювання тверджень, аналіз достовірності літературних даних, обговорення відповідно до методу Дельфі та таємне голосування експертів у три раунди. Систематичний огляд літератури проводили 13 осіб, використовуючи бази даних PubMed, OVID, Embase та Medline.
Які критерії використовувалися для відбору досліджень під час огляду літератури?
- Включалися проспективні, ретроспективні та наглядові дослідження, а також метааналізи, опубліковані англійською мовою до листопада 2019 року. Виключалися звіти про випадки, огляди (крім метааналізу), листи до редакції та публікації з педіатрії, неонатології, анестезіології та хірургії.
Як оцінювалася достовірність літературних даних?
- Враховувалися такі параметри: вік, стать, кількість пацієнтів, однорідність груп, критерії включення та виключення, тип публікації, чутливість та специфічність методу, істинно позитивні, хибнопозитивні, істинно негативні, помилково негативні результати та метод візуалізації, визнаний золотим стандартом.
Які ультразвукові ознаки пневмотораксу?
- Відсутність ковзання в легенях, відсутність артефактів вертикальної реверберації, відсутність ознаки легеневого пульсу та наявність легеневої точки.
У чому перевага УЗД грудної клітки перед рентгеном при діагностиці плеврального випоту?
- УЗД грудної клітки є більш чутливим та специфічним методом діагностики плеврального випоту, ніж рентген грудної клітки. Його чутливість при визначенні об’єму плевральної рідини аналогічна чутливості комп’ютерної томографії.
Які сонографічні ознаки кардіогенного набряку легенів?
- Найчастіше двосторонній, гравітаційний та симетричний інтерстиціальний синдром і/або альвеолярно-інтерстиціальний синдром і/або ознака білої легені. Наявність артефактів В-ліній.
Як УЗД легенів використовується для моніторингу діалізних пацієнтів?
- УЗД легенів корисний для оцінки та спостереження за пацієнтами, які отримують гемодіаліз. B-лінії є хорошим біомаркером для оцінки ступеня легеневого застою і корелюють з іншими референтними методами. Допомагає визначити об’єм ультрафільтрації.
















26.11.2020
Землякова Сергей