🤖 Короткий переказ від ШІ
Зростає інтерес до використання ультразвукового (УЗ) контролю для діагностичних та терапевтичних внутрішньосуглобових ін’єкцій, оскільки УЗ дозволяє краще візуалізувати тканини та підвищує успішність процедур порівняно з традиційними методами. УЗД є більш доступним, мобільним та безпечним варіантом, ніж рентген чи КТ, пропонуючи значні переваги у точності та мінімізації ускладнень.
УЗ-контроль значно покращує результати внутрішньосуглобових ін’єкцій, забезпечуючи вищу точність позиціонування голки та контроль введення препаратів, що призводить до кращого клінічного ефекту та зменшення побічних реакцій. Ця методика, на відміну від “сліпих” маніпуляцій, є цінною альтернативою, особливо враховуючи доступність УЗД апаратів.
✅ Ключові тези зі статті:
- Діагностика: УЗ-контроль дозволяє точно візуалізувати м’які тканини та кісткові структури для підвищення ефективності ін’єкцій.
- Лікування: УЗ-контроль є цінним методом для проведення як діагностичних, так і терапевтичних внутрішньосуглобових ін’єкцій, забезпечуючи кращий клінічний результат.
- Переваги: Підвищує точність позиціонування голки, зменшує ризик ятрогенних пошкоджень та є більш доступною і безпечною альтернативою іншим методам візуалізації.
- Обмеження: Наявність остеофітів та екзостозів може ускладнювати чітку візуалізацію.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
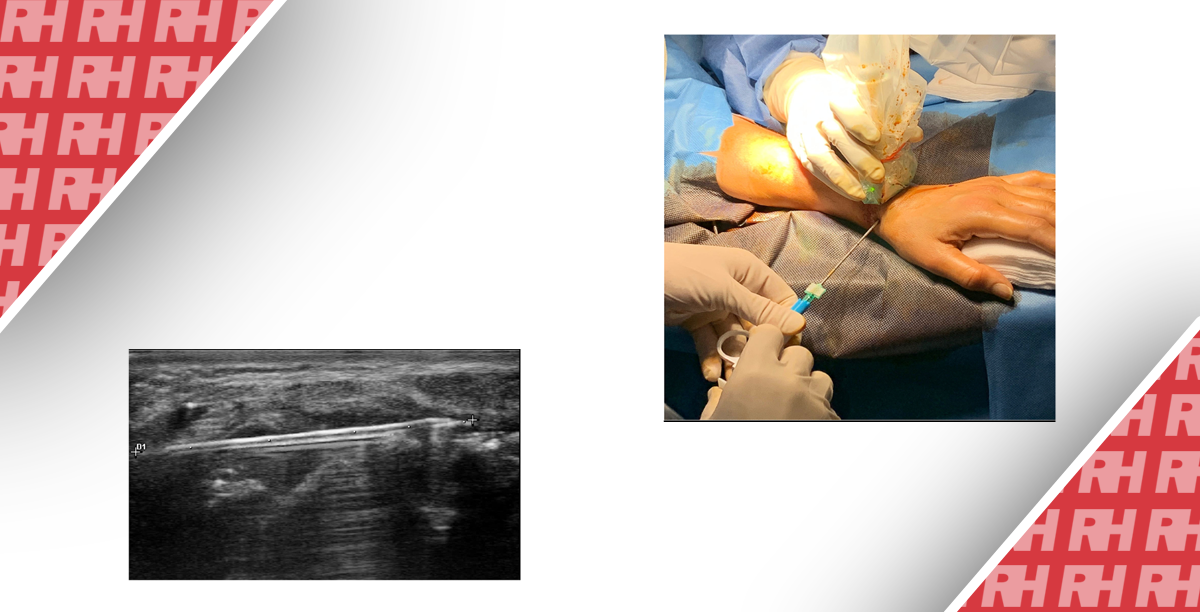
Резюме. З кожним роком зростає інтерес до застосування ультразвукового (УЗ) контролю під час проведення діагностичних та терапевтичних внутрішньосуглобових ін’єкцій. УЗ дозволяє безпосередньо візуалізувати м’які тканини і межі кісткових структур. УЗ контроль підвищує показник успішності внутрішньосуглобових ін’єкцій, а також дозволяє уникнути ятрогенних пошкоджень анатомічних структур. УЗД апарат більш доступний, мобільний, безпечний, і коштує дешевше, ніж рентгенівський флюороскоп або КТ сканер. Завдяки цим факторам, УЗД є цінним альтернативним методом дослідження у порівнянні з маніпуляціями, проведеними «наосліп», під флюороскопом чи КТ контролем. Ця стаття присвячується обґрунтуванню перспективи використання УЗ контролю при проведенні ін’єкцій в суглоби верхніх і нижніх кінцівок. В роботі детально описані різні методики внутрішньосуглобових ін’єкцій під УЗ контролем.
ВСТУП
З поліпшенням датчиків і програм обробки зображень, УЗ стає все більш цінним інструментом для м’язово-скелетної діагностики і для контролю м’язово-скелетних втручань. УЗД – найкраща альтернатива у порівнянні з маніпуляціями, проведеними «наосліп» або під флюороскопом / КТ контролем. Внутрішньосуглобові ін’єкції, зроблені «наосліп», можуть бути не точними, останнє ж можна значно поліпшити за допомогою УЗ контролю. Головні переваги внутрішньосуглобових ін’єкцій під УЗ контролем – це точність позиції голки і можливість контролю введення контрастної речовини (КР) або лікарського препарату. При виконанні терапевтичних ін’єкцій (наприклад, введення глюкокортикостероїдів) вищевказані переваги можуть поліпшити клінічний результат і зменшити місцеві ускладнення.
Обсяг і різноманітність маніпуляцій під УЗ контролем з кожним роком збільшуються (аспірація накопиченої рідини, введення лікарських препаратів, біопсії м’яких тканин, тощо).
За останні роки опубліковано безліч статей присвячених інтерпретації КТ / МРТ артрографій та внутрішньосуглобовим ін’єкціям окремих суглобів. Однак, відносно мало книг і статей описували методику проведення внутрішньосуглобових ін’єкцій, особливо під УЗ контролем. Наскільки нам відомо, не існує обширних статей, які б обхопили всі методики внутрішньосуглобових маніпуляцій на всіх суглобах верхньої та нижньої кінцівок.
Ця стаття присвячується обґрунтуванню перспективи використання УЗ контролю при проведенні ін’єкцій в суглоби верхніх і нижніх кінцівок. В роботі детально описані різні методики внутрішньосуглобових ін’єкцій під УЗ контролем.
2. ТЕХНІЧНІ ТА КЛІНІЧНІ РЕКОМЕНДАЦІЇ
Крива набуття навичок проведення маніпуляцій під УЗ контролем, може бути коротшою у досвідчених фахівців (тобто з «набитою» рукою). УЗ контроль, на відміну від флюороскопічного контролю, дозволяє безперервно вести спостереження під час проведення маніпуляції.
Ми не бачимо потреби у використанні місцевої анестезії перед внутрішньосуглобовою ін’єкцією у разі використання голки калібром 21 та менше (Таблиця 1). Оскільки ін’єкції під УЗ контролем високоточні і успішно проводяться з першого разу, це запобігає проведенню додаткового репозиціонування голки. При проведенні артроцентезу може знадобитися голка великого калібру через високу в’язкість аспірату. У таких випадках показана місцева анестезія.
Застосування системи з фіксатором, який направляє голку, не бажане, оскільки він обмежує свободу в позиціонуванні датчика під час маніпуляції.
Безліч датчиків з різними частотами доступні для використання при м’язово-скелетному УЗД і при проведенні внутрішньосуглобових ін’єкцій. Як правило, потрібно вибрати датчик з найбільшою частотою і проникненням у тканини. Для ін’єкцій плеча, можна використовувати лінійний датчик 12-5 МГц (зазвичай застосовується для діагностики) або конвексний датчик 8-5 МГц. Для стегна використовується абдомінальний конвексний датчик 5-1 МГц (для людей зниженого живлення – конвексний датчик 9-4 МГц). Для дрібних суглобів (лікоть, зап’ястя, гомілковостопний суглоб) використовується лінійний датчик 15-7 МГц (по типу «клюшки»), або мікроконвексний датчик 8-5 МГц. Перевагою останніх двох датчиків є їх роздільна здатність в поєднанні з невеликим розміром, так як датчики великого розміру можуть перешкодити проведенню маніпуляції. Стерильність процедури досягається шляхом дезінфекції датчика 70% спиртом і використанням стерильного гелю.
Таблиця 1
Технічні аспекти
|
Об’єм (мл) |
Голка |
||
|
Діаметр (калібр) |
Довжина (мм) |
||
| Суглоби верхньої кінцівки | |||
| Плече | |||
| Плечовий суглоб |
15-20 |
22-23 |
50 |
| Акроміально-ключичний суглоб |
1 |
23-25 |
30 |
| Грудинно-ключичний суглоб |
1 |
23-25 |
30 |
| Підакроміально-піддельтовидна сумка |
– |
21-23 |
50 |
| Ліктьовий суглоб |
5-8 |
22 |
30 |
| Зап’ястя та кисть | |||
| Променево-зап’ястковий суглоб |
2-1 |
23-25 |
30 |
| Дистальний променево-ліктьовий суглоб |
1-15 |
23-25 |
30 |
| Міжзап’ясткові, середньозап’ястковий, зап’ястково-п’ясткові, міжфалангові суглоби |
0,5-1 |
25 |
15-30 |
| Суглоби нижньої кінцівки | |||
| Крижово-клубовий суглоб |
1 |
21 |
80 |
| Кульшовий суглоб |
10-15 |
21-23 |
50-100 |
| Колінний суглоб |
40 |
1 |
50 |
| Гомілковостопні суглоби та стопа | |||
| Великогомілково-таранна частини |
8-10 |
22-23 |
30 |
| Задній підтаранний суглоб |
2-4 |
22-23 |
30 |
| Пазуха передплесна (sinus tarsi) |
3 |
22 |
30 |
| Поперечний суглоб передплесна, передплесно-плесневі, міжфалангові суглоби |
0,5-1 |
23-25 |
15-30 |
Для того, щоб полегшити введення лікарських препаратів або контрастної речовини, можна використовувати сполучну трубку між голкою і шприцом (тримати шприц і керувати ним може асистент). Таким чином, можна одночасно керувати датчиком і голкою. Для підвищення безпеки під час маніпуляції, необхідно використовувати шприци маленьких розмірів і виконувати маніпуляцію двома руками.
За допомогою УЗД можна оцінити більшість суглобів на наявність рідини, і, при необхідності, провести аспірацію перед тим як вводити КР. Це можна легко зробити за допомогою з’єднувача «трійник» і 2 шприців. Після введення голки рідину можна аспірувати в один шприц, потім, після повороту клапана, КР можна вводити з іншого шприца. Як варіант, можна не вводити КР і перейти на Т2-зважений режим, при цьому використовуючи артрографічні властивості синовіальної рідини. Ще одна перевага УЗ – його доступність по відношенню до динаміки КР, взаємозв’язку між візуалізацією внутрішньосуглобових структур і витраченим часом між внутрішньосуглобовою ін’єкцією з КР та магнітно-резонансною томографією. У нашій установі після виконання ін’єкції пацієнт іде без затримок прямо в кабінет МРТ. На практиці, це дуже ефективно, і реалізується набагато легше в порівнянні з рентгенологічним кабінетом, у якого строгий, менш гнучкий графік. Такий підхід гарантує наявність оптимальної кількості КР в суглобі при проведенні МР-артрограми.
3. ПРОТИПОКАЗАННЯ І ОБМЕЖЕННЯ
При проведенні звичайної ін’єкції «наосліп», існує ризик випадкового пошкодження сусідніх структур голкою або введеним препаратом, що може призвести до серйозних ускладнень. Однак, за допомогою УЗ контролю можна легко визначити і уникнути скупчень рідини, таких як синовіальні сумки (bursae), які можуть бути інфіковані. При випадковому проникненні в них голкою, можна (потенційно) занести інфекційні агенти в суглоб, що в результаті призведе до (бактеріального) артриту. Також, необхідно уникати проколів через інфіковані ділянки шкіри з тих же причин.
Обмеженнями по відношенню до УЗ контролю є наявність остеофітів і екзостозів, які заважаю чіткій візуалізації.
До того, як проводити маніпуляцію, звичайно ж, необхідно переконатися у відсутності протипоказів до МРТ. Також, потрібно зібрати дані алергологічного анамнезу.
4. СУГЛОБИ ВЕРХНЬОЇ КІНЦІВКИ
4.1. Плече
4.1.1. Плечовий суглоб
Ін’єкції в плечовий суглоб під УЗ контролем переважно кращі, ніж під флюороскопічним контролем тому, що вони займають менше часу, більш успішні з першої спроби, викликають менше дискомфорту для пацієнтів, і усувають потребу використання радіації та йодного контрасту. Найбільш часто використовують передній і задній доступи для ін’єкцій в плечовий суглоб. Прихильники заднього доступу стверджують, що ураження здебільшого локалізуються з передньої сторони, а передня екстравазація КР може зменшити діагностичну ефективність. Однак, екстравазація зазвичай мінімальна і не перешкоджає діагностичній інтерпретації.
4.1.1.1. Передній доступ
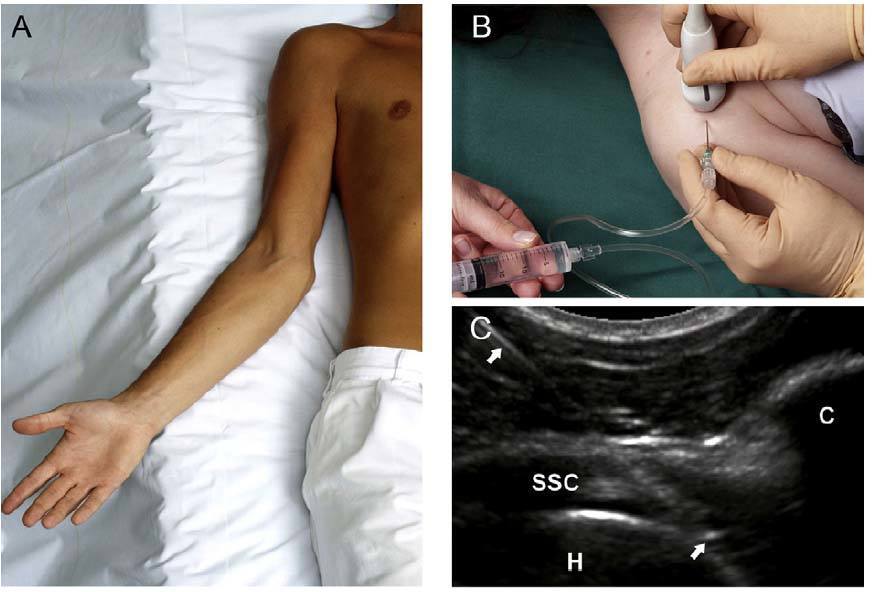
При передньому доступі, пацієнт лежить на спині з витягнутою рукою (зовнішня ротація) (Рис. 1). Також, вважається кращим варіант, коли пацієнт сидить обличчям до радіолога. При такому варіанті пацієнт може поворохнутись або рухати рукою при дискомфорті. Також можливий розвиток вазовагального колапсу (непритомність) під час процедури. Датчик розташовують вентрально, паралельно поздовжній осі підлопаткового сухожилка. Слід орієнтуватися по медальному контуру головки плечової кістки, медіальніше дзьобоподібного відростка (Рис. 1с).
Голка 50 мм, 22 калібру під’єднується до шприца з КР, який тримає асистент і при правильній позиції голки, він вводить 15-20 мл КР. За технікою проведення описаною Valls, голку просувають перпендикулярно до медіального краю головки плечової кістки, проникаючи через підлопатковий сухожилок. Якщо голка потрапляє в хрящ головки плечової кістки, потрібно відтягнути її на 1 або 2 мм, і ввести під кутом 15° тангенціально головці в суглоб із отвором голки направленим до суглоба (Рис. 1с-е). Опір не має відчуватися і КР повинна вільно вводитися в суглоб та, за наявності, в підлопаткову кишеню. Якщо у пацієнта неправильний контур головки плечової кістки в нейтральній позиції, необхідно зробити ротацію плечової кістки досередини або зовнішню ротацію (ендоротація або екзоротація) так, щоб головка мала гладкий контур для доступу голки.
4.1.1.2. Доступ через отвір Вейтбрехта (rotator interval)
Варіантом переднього доступу є пункція плечового суглоба в напрямку отвору Вейтбрехта. Положення пацієнта не відрізняється від положення при передньому доступі. У такому разі, довга головка сухожилля двоголового м’яза плеча відведена латеральніше, залишаючи отвір Вейтбрехта відкритим для уколу. Голку вводять безпосередньо над підлопатковим сухожилком через отвір Вейтбрехта, паралельно аксіально орієнтованому датчику, використовуючи головку плечової кістки і дзьобоподібний відросток як анатомічні орієнтири. Голку вводять до відчуття перфорації суглобової капсули.
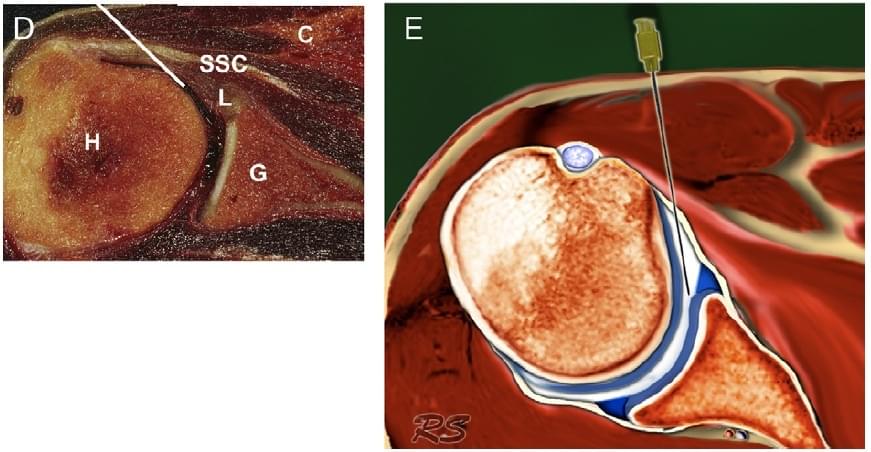
Рис. 1. Ін’єкція в плечовий суглоб під УЗ контролем, передній доступ. (а) Положення пацієнта – лежачи на спині із рукою, ротованою назовні. (b) Процедура ін’єкції. Сіра лінія позначає довгу вісь датчика. (c) УЗД – зображення голки in situ. (d) Відповідний зріз суглоба на трупі показує траєкторію голки (біла лінія), орієнтовану з латеральної сторони на медіальну, на рівні дзьобоподібного відростка (С), через підлопатковий сухожилок (SSC) в плечовий суглоб. Вістря голки знаходиться всередині суглоба під підлопатковим сухожилком і суглобовою губою (L), прилягає до головки плечової кістки (H). Суглобова поверхня лопатки (G). (е) Схематичне зображення головки в передній частині плечового суглоба.
4.1.1.3. Задній доступ
Кілька авторів описували задній доступ. Пацієнт лежить на боці на протилежному плечі, або сидить спиною до радіолога з розташуванням іпсилатеральної руки на протилежному плечі. Голка вводиться в напрямку з латеральної на медіальну сторону, паралельно довгій осі датчика, далі її вводять під УЗ контролем в суглоб між головкою плечової кістки і задньою суглобовою губою плечового суглоба (Рис. 2).
4.1.2. Підакроміально-піддельтоподібна синовіальна сумка
Підакроміально-піддельтоподібна синовіальна сумка являє собою порожнину, вистелену синовіальною оболонкою, яка не містить або містить мінімальну кількість рідини. Синовіальна сумка складається з двох листків. Зовнішній і внутрішній листки з’єднані з фасцією дельтоподібного м’яза і ротаторною манжетою плеча, відповідно. Листки синовіальної сумки ковзають один по одному, таким чином, забезпечуючи оптимальний обсяг руху плеча.
Підакроміальні ін’єкції лікарських препаратів (глюкокортикостероїдів) «наосліп» в підакроміально-піддельтоподібну синовіальну сумку – часто виконувана терапевтами і хірургами-ортопедами маніпуляція. Найчастіше використовують задній латеральний доступ. При такій методиці використовують зовнішні анатомічні орієнтири. Частота невдалих ін’єкцій в підакроміальну синовіальну сумку коливається від 12,5% до 71%.
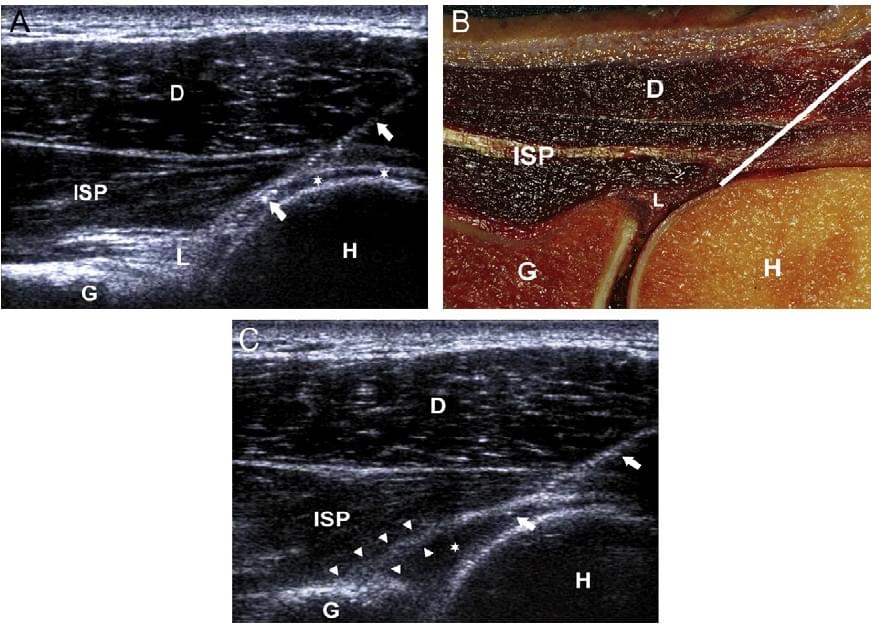
Рис. 2. Ін’єкція в плечовий суглоб під УЗ контролем (задній доступ). (а) УЗД правого плеча, траєкторія голки (стрілки) у напрямку з латеральної сторони на медіальну. Голка вводиться на рівні середини головки плечової кістки (Н). Голка всередині суглоба, з кінчиком під підостьовим сухожилком (ISP), задньою губою плечової кістки (L), проходить біля гіалінового хряща (зірочки) головки плечової кістки. Суглобова поверхня лопатки (G). Відповідний зріз на трупі показує оптимальну траєкторію голки (біла лінія). (с) УЗД після введення 15 мл гадотерат меглюміну (Artirem) (зірочка). Правильну внутрішньосуглобову позицію голки (стрілки) можна візуалізувати в реальному часі, також можна підтвердити форму задньої губи плечової кістки у вигляді «коми» (вістря стріл), яка піднімається рідиною введеною в суглоб (зірочка).
Ін’єкція під УЗ контролем проводиться без допоміжних інструментів. Пацієнт перебуває в положенні лежачи на спині, або сидячи обличчям до радіолога, з рукою ротованою досередини (ендоротація) (вид – довга вісь надостьового м’яза). Голка 50 мм з 21-23 калібром вводиться паралельно датчику в косому напрямку від передньої сторони плеча. Голку вводять під УЗ контролем в реальному часі до тих пір, поки вона не входить в синовіальну сумку (Рис. 3а). Для того, щоб краще візуалізувати кінчик голки, вона вводиться отвором до датчика. Ротація вістря голки на 180° в бік ротаторної манжети плеча після введення в синовіальну сумку забезпечує інтрасиновіальну ін’єкцію (Рис. 3b). Позиція кінчика голки також підтверджується наявністю больових відчуттів при торканні синовіальної сумки.
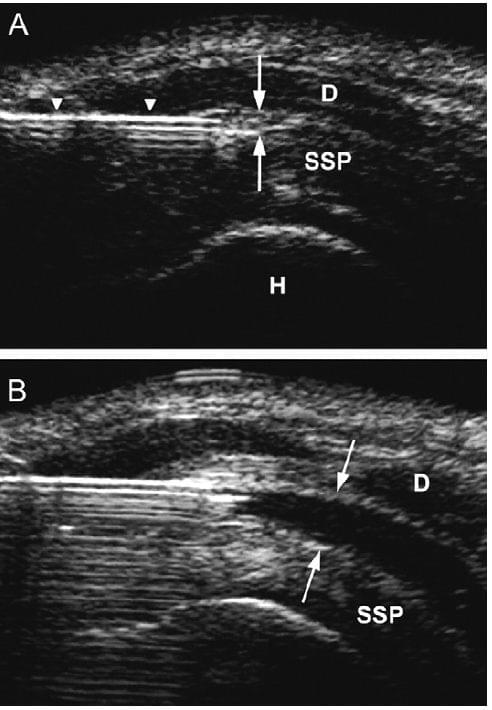
Рис. 3. Ін’єкція під УЗ контролем в підакроміально-піддельтоподібну синовіальну сумку. (а) УЗД зображення – вид довгої осі над остьового сухожилка (SSP). Голка (стрілки) вводиться під УЗ контролем в реальному часі в підакроміально-піддельтоподібну синовіальну сумку (між стрілками). D – дельтовидний м’яз; Н – головка плечової кістки. (b) Дилятація підакроміально-піддельтоподібної синовіальної сумки (стрілки) після ін’єкції 5 мл рідини.
4.1.3. Акроміально-ключичний суглоб
Акроміально-ключичний суглоб (АКС) – це диартроз (синовіальний суглоб), який з’єднує акроміон з дистальним кінцем ключиці, оточений зв’язками і капсулою. Фіброзно-хрящовий диск, меніск, знаходиться між інконгруентними поверхнями ключиці і акроміона.
Ін’єкції в АКС «наосліп» часто невдалі (до 43%). Sabeti-Aschraf et al. і Peck et al. показали, що можна робити ін’єкції в АКС під УЗ контролем із високою точністю.
Пацієнти знаходяться в положенні лежачи на спині або сидячи з хворою рукою, приведеною до тіла. Лінійний високочастотний датчик прикладається вертикально, по довгій осі ключиці, над верхнім краєм АКС.
На УЗ зображенні АКС – гіпоехогенний проміжок трикутної форми між акроміоном і дистальним кінцем ключиці.
Голка довжиною 30 мм, калібром 23-25, вводиться по короткій осі датчика, між шкірою і датчиком, переміщається від верхнього і переднього доступу в АКС і прямує донизу. Після ін’єкції максимального обсягу (6 мл), внутрішньосуглобова локалізація рідини підтверджується значним розширенням суглобової щілини.
4.1.4. Грудино-ключичний суглоб
Грудино-ключичний суглоб (ГрКС) – сідлоподібний диартроз (синовіальний суглоб), в якому медіальний кінець ключиці з’єднується з заглибленням, утвореним верхньолатеральною стороною рукоятки грудини і медіальною стороною хряща першого ребра. Суглобові поверхні розділені щільним фіброзно-хрящовим диском, який ділить суглоб на дві синовіальні порожнини. Фіброзна капсула оточує суглоб, і містить передню і задню грудино-ключичні зв’язки, які суміжні з диском і міжключичним суглобом.
Ін’єкції в ГрКС «наосліп» – дуже складна маніпуляція, навіть для досвідченого лікаря. Введення метилового синього в ГрКС невдале в 22% випадків. Імовірність успішної маніпуляції досвідченим лікарем (82%) трохи вища, ніж початківцем (74%). Ін’єкції в ГрКС можуть бути проведені успішно за допомогою УЗ контролю, навіть при наявності невеликої кількості внутрішньосуглобової рідини. Щоб зробити УЗД, датчик поміщається паралельно довгій осі медіального кінця ключиці. Гіпоехогенний ГрКС легко ідентифікувати між поверхнями медіального кінця ключиці і грудиною, а укол найкраще робити по короткій осі датчика.
4.2. Локоть
Ліктьовий суглоб – це шарнірний суглоб з трьома зчленуваннями: плечо-ліктьовим, плечо-променевим, проксимальним променево-ліктьовим. Всі суглобові поверхні покриті загальною синовіальної мембраною.
У ліктьовий суглоб часто виконуються діагностичні та терапевтичні ін’єкції. Однак, третина ін’єкцій під пальпаторним контролем неточна. З УЗ контролем можна значно поліпшити точність внутрішньосуглобових ін’єкцій. Точні ін’єкції глюкокортикостероїдів забезпечують поліпшення функціональності суглоба. Однак, на сьогоднішній день, в літературі не існує стандартизованої техніки проведення ін’єкцій в ліктьовий суглоб.
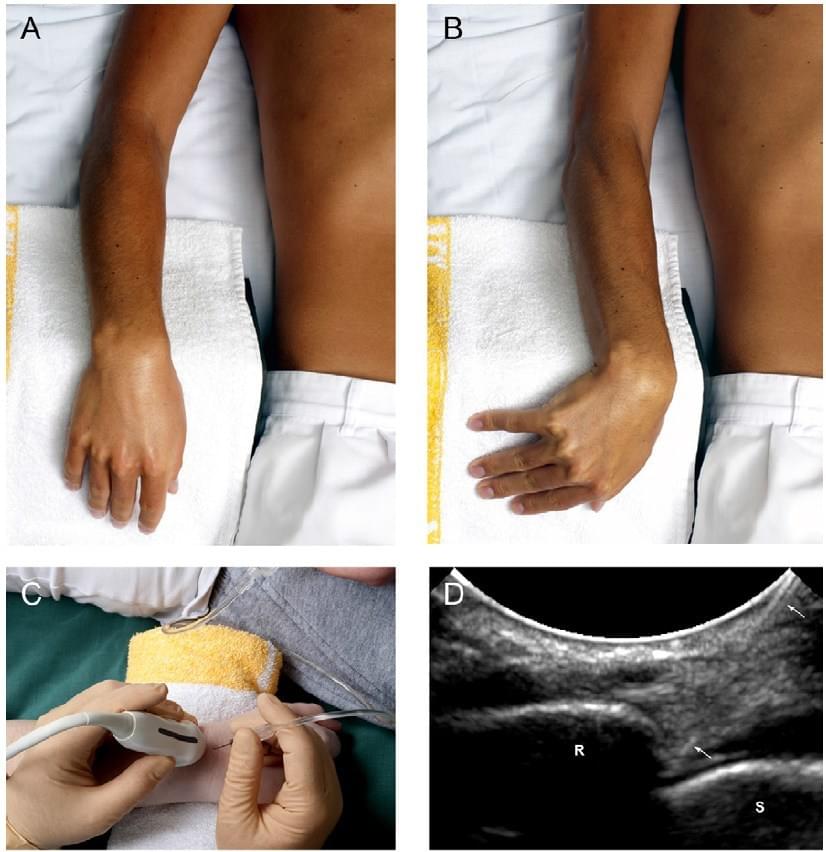
При проведенні ін’єкції, пацієнт лежить на спині з піднятою на подушці рукою, зігнутою під кутом 90°. Суглобова порожнина між головкою променевої кістки і головочкою плечової кістки легко пальпується. Проводять пронацію руки або поворот на 90° з відведенням великого пальця вгору (Рис. 4а), щоб максимально відкрити суглоб для доступу. Датчик ставиться над суглобом для візуалізації суглобової порожнини (Рис. 4с). Голка (калібр 22, 30 мм) вводиться під краніокаудальним кутом на дорсолатеральній стороні суглоба в сторону суглобової порожнини (суглобова поверхня променевої кістки). При попаданні в суглоб, і як тільки відчувається хрящ головки променевої кістки, голку злегка відтягують, для того щоб переконається, що її вістря не впирається в хрящ, і повертають отвором до суглоба. Вводять від 5 до 8 мл КР. Під час маніпуляції не повинен відчуватися опір.
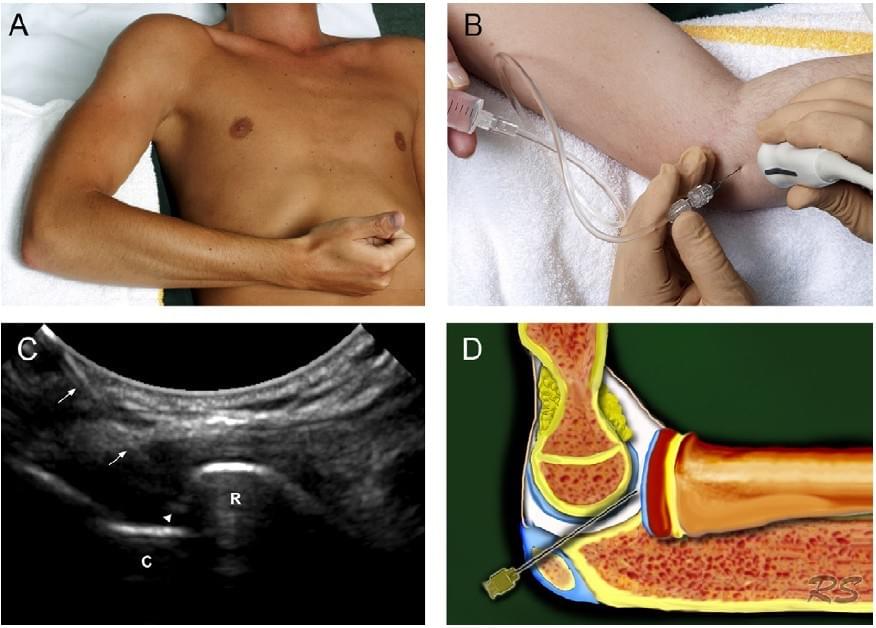
Рис. 4. Ін’єкція в ліктьовий суглоб під УЗ контролем. (а) Лікоть зігнутий, і спирається об подушку, проводиться пронація кисті, або як показано на малюнку, відведення великого пальця вгору. (b) Зображення процедури, сіра лінія на датчику позначає довгу вісь. (с) УЗД показує голку (стрілки) і кінчик голки (вістря стріли) в суглобі. (R) – головка променевої кістки; (C) – головочка плечової кістки. (d) Схематичний малюнок голки в плечо-променевому суглобі.
4. 3. Зап’ястя та кисть
В ділянці зап’ястя та кисті можуть бути різні травми і запальні процеси. Ін’єкції в суглоб зап’ястя та кисті є важливими діагностичними та терапевтичними процедурами.
Нормальна анатомічна структура зап’ястя складається з трьох відділів: променево-зап’ясткового суглоба, дистального променево-ліктьового суглоба і міжзап’ясткових, среднезап’ясткового, зап’ястко-п’ясткових, міжфалангових суглобів. Ці відділи зазвичай не з’єднуються ні один з одним, ні з сухожильними піхвами згиначів і розгиначів. Променево-зап’ястковий суглоб відмежований від дистального променево-ліктьового суглоба трикутним фіброзно-хрящовим комплексом (Triangular Fibrocartilage Complex-TFCC). Міжзап’ясткові суглоби відмежовані від променево-зап’ясткового суглобовими поверхнями і міжкістковими зв’язками.
Утрудненням, яке зустрічається при МР-артрографії зап’ястка, є невеликий об’єм суглобу, що обмежує можливість введення достатньої кількості йодо- та гадолінійвмісних КР, для підтвердження внутрішньосуглобової позиції, що необхідно під флюороскопічним контролем. У зв’язку з чим, ці два типи КР змішують (не за прямим призначенням).
Використання УЗ контролю для ін’єкцій і біопсії зап’ясткових суглобів підтримується декількома авторами.
Виділяють наступні специфічні покази до проведення ін’єкцій у зап’ясткові суглоби і кисть під УЗ контролем: синдром зап’ясткового каналу (карпальний тунельний синдром), хвороба де Кервена, синовіальні кісти (гігроми), і тендосиновіїт згинача пальця (симптом пальця на курку).
4.3.1. Променево-зап’ястковий суглоб
Lohman et al. описали методику ін’єкцій в променево-зап’ястковий суглоб з дорсальним доступом. Пацієнт лежить на спині із зап’ястям зігнутим на губці під кутом 45° (Рис. 5а) або на згорнутому рушнику (Рис. 5b). У деяких випадках, необхідно тримати руку в положенні ліктьової девіації, щоб достатньо відкрити суглобову порожнину (Рис. 5b). Відстань між променевою та човноподібною кістками можна ідентифікувати за допомогою УЗД (Рис. 5c і d).
Рис. 5. Ін’єкція в суглоб зап’ястка під УЗ контролем. (а) Зап’ясток в зігнутому положенні на губці 45°. (b) Іноді ліктьова девіація допомагає відкрити суглобову порожнину. (с) Зображення процедури. Зап’ясток в зігнутому положенні на згорнутому рушнику. Сіра лінія на датчику позначає довгу вісь. (d) УЗД зображення голки, що входить до променево-зап’ясткового суглоба, між дистальним кінцем променевої кістки (R) і човноподібної кісткою (S). (е) Схематичне зображення голки в дорзальній частини променево-зап’ясткового суглоба.
Голка калібром 23-25 і довжиною 30 мм вводиться під УЗ контролем в суглоб у напрямку суглобової поверхні променевої кістки до відчуття контакту з променевою кісткою (Рис. 5d). Після того, як ми переконаємося, що кінчик голки не встромився в хрящ променевої кістки, вводимо в порожнину суглоба 2-4 мл КР. Кінчик голки повинен бути повернений отвором до суглобової порожнини, і на екрані повинно бути видно, як КР вливається в суглоб.
Нещодавно, Medverd et al. описали альтернативний латеральний доступ, для проведення променево-зап’ясткових внутрішньосуглобових ін’єкцій.
4.3.2. Дистальний променево-ліктьовий суглоб
Buck et al. показали, що практично весь суглоб доступний для УЗ. Це дозволяє робити внутрішньосуглобові ін’єкції під УЗ контролем. Лінійний датчик розташовується аксіально з дорзальної сторони над дистальним кінцем променевої та ліктьової кісток. По короткій осі датчика, вводиться голка (калібр 23-25, довжина 30 мм) в проксимально-дистальному напрямку. Загалом, вводять 0,5-1 мл, залежно від тиску під час ін’єкції.
4.3.3. Міжзап‘ясткові, середньозап’ястковий, зап’ястко-п’ясткові, міжфалангові суглоби
Лікарі та фахівці регулярно виконують внутрішньосуглобові маніпуляції дрібних суглобів кисті і пальців для того, щоб полегшити запальні процеси, аспірувати суглобовий випіт, або ввести лікарські препарати. Однак, в літературі, частота невдалих маніпуляцій і периартикулярних ін’єкцій достатньо висока (загалом – 23%, спеціаліст – 15%, клінічний ординатор – 32%), особливо в суглоби мізинця і дистальні міжфалангові суглоби. Ненавмисні периартикулярні ін’єкції лікарських препаратів, більше того, можуть призвести до пошкодження навколишніх тканин, і в деяких випадках, до серйозних ускладнень.
Деякі автори показали, що в дрібних суглобах можна безпечно і точно позиціонувати голку, використовуючи УЗ контроль. Для маніпуляцій застосовують дорзальний доступ та голку 23-25 калібру. Не зважаючи на те, що високочастотні лінійні датчики 18-12 МГц часто використовують для сканування поверхневих тканин кисті і зап’ястка, мікроконвексний-датчик невеликого розміру може забезпечити кращий доступ до дрібних периферичних суглобів.
Після підтвердження правильної локалізації голки, вводять 0,5-1 мл КР.
СУГЛОБИ НИЖНЬОЇ КІНЦІВКИ
5.1. Крижово-клубовий суглоб
Крижово-клубовий (КК) суглоб, згідно з класифікацією, відноситься до парних, синовіальних суглобів із вушкоподібними суглобовими поверхнями. Насправді, тільки передня третина зчленування між клубовою і крижовою кістками є істинним синовіальних суглобом; інша частина складається із зв’язкового апарату. Його суглобові поверхні покриті гіаліновим і фіброзним хрящами.
Цей суглоб часто стає причиною сильних больових відчуттів у нижній частині спини (причина – сакроілеїт). Крім інших терапевтичних варіантів, лікування зазвичай проводять шляхом введення глюкокортикостероїдів (ГКС) внутрішньосуглобово. Часто проводять діагностичні маніпуляції і блокади для диференціації причини болю в попереку (15-25% викликаються запаленням в ділянці КК суглоба).
Ін’єкції в КК суглоб «наосліп» можуть бути складними через його анатомічні особливості. Rosenberg et al. продемонстрували ймовірність успішної внутрішньосуглобової ін’єкції «наосліп» всього лише в 22% випадків, тоді як маніпуляції під УЗ контролем дають набагато кращий результат. Pekkafahli et al. і Klauser et al. показали ймовірність успіху 93,5% і 100%, відповідно. Якщо зміни суглоба не дозволяють безпосередньо візуалізувати дорзальну суглобову порожнину нижнього рівня (доступ до якого легше отримати), верхній рівень може служити підходящим варіантом.
Датчик налаштовують на необхідну частоту для глибокого проникнення. Використовують голку 21 калібру, довжиною 8 см.
5.1.1. Ін’єкції у верхній рівень КК суглоба
Аксіально орієнтований датчик переміщають із рівня п’ятого поперекового хребця в каудальному напрямку, проходячи по дорзальній поверхні крижів з медіанним та латеральним крижовими гребенями, сідничну поверхню клубової кістки, і перший задній крижовий отвір.
Голка вводиться по короткій осі датчика в гіпоехогенну щілину, яка знаходиться між поверхнею крижів і контуром клубової кістки. Траєкторія голки вибирається за орієнтацію гіпоехогенної щілини КК суглоба (краніо-медіально по латеральної орієнтації, і каудально по більш вертикальній орієнтації).
5.1.2. Ін’єкції в нижній рівень КК суглоба
Від верхнього рівня датчик переміщається нижче по медіанному і латеральному крижових гребенях, по дорзальній поверхні крижів і сідничній поверхні клубової кістки, до візуалізації другого заднього крижового отвору. Як і при проведенні ін’єкції в нижній рівень, голка вводиться в гіпоехогенну щілину між крижовою і клубовою кістками.
5.2. Кульшовий суглоб
Кульшовий суглоб – це кулястий, багатоосьовий суглоб. Показами до КТ або МР артрографії можуть бути: пошкодження або травми вертлюжної губи, вільні суглобові тіла та оцінка суглобового хряща. Також, в цей суглоб часто виконують ін’єкції лікарських препаратів (ГКС та/або місцевий анестетик). Ін’єкції лікарських препаратів або КР в кульшовий суглоб дуже складні через глибоке місце розташування і оточення його нейроваскулярними структурами. Тому, рекомендується використовувати УЗ контроль для запобігання ускладнень, а також для перевірки правильного введення КР або лікарського препарату. Для цього часто застосовують флюороскопічний контроль, але цей метод не дозволяє візуалізувати м’які тканини на відміну від УЗД. Sofka et al. повідомили, що серед проведеної ними великої серії ін’єкцій в кульшовий суглоб під УЗ контролем не було зареєстровано випадкових проколів стегнових судин або нервів.
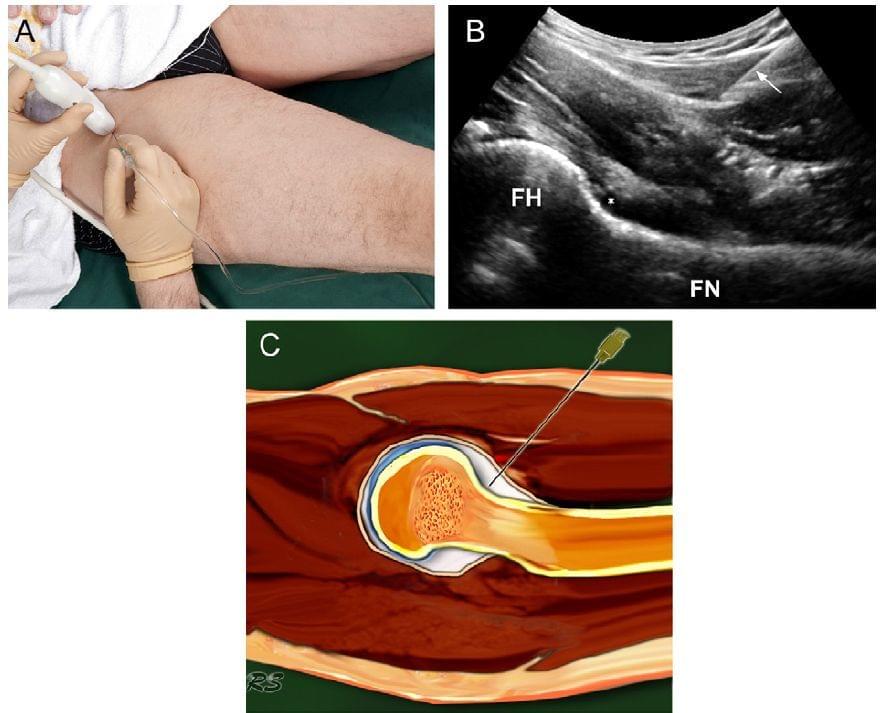
Пацієнт лежить на спині з оголеною паховою зоною (Рис. 6а). Нога тримається в незначній ендоротації та відводиться. Таким чином, зменшується натяг суглобової капсули, а також із передбачуваного шляху голки відтягується клубово-поперековий сухожилок і синовіальна сумка. Якщо є така необхідність, потрібно поголити пахову ділянку і, звичайно ж, дезінфікувати. Для цієї процедури, переважно використовують конвексний датчик 5 – 3,5 МГц, який зможе проникнути до бажаної глибини. Зазвичай використовують голку 21 калібру, довжиною 9 см для дорослої людини середньої статури. Для дорослих зниженого живлення та дітей можна використовувати голку 23 калібру, довжиною 5 см. Якщо пацієнт бажає, можна провести місцеву анестезію перед основною ін’єкцією, але це обмежує кількість введеної КР та ускладнює процес проведення процедури. Smith et al. згадали, що голка може випадково вийти із порожнини суглоба після введення анестетика, під час під’єднання іншого шприца з КР. Цьому можна запобігти, використовуючи з’єднувач «трійник» між двома шприцами (один з анестетиком, інший з КР). Крім того, анестезія стегнового нерва –важка процедура як для пацієнтів так і лікарів. Більшість пацієнтів, в нашому досліді, обирали ін’єкцію КР без анестезії, так як вона займає менше часу. Ця процедура добре переноситься пацієнтами через відсутність надмірних больових відчуттів. Таким чином, середній необхідний час для процедури, ще менший, ніж описували Smith et al. (47-187 с).
Ін’єкції в кульшовий суглоб «наосліп» неточні. Навіть при акуратному проведенні, точність досягає лише 67%. УЗ контроль дає можливість проводити безпечні, високоточні ін’єкції. У роботах Smith et al., описали точність 97%, а Atchia et al. показали, що лікар початківець, після короткого періоду навчання, може успішно виконувати ін’єкції з точністю 96%.
Ми вважаємо кращим передній доступ без використання фіксатора, що направляє голку, але в літературі описані інші доступи для флюороскопічного контролю, які при бажанні можна використати і для УЗ контролю. Датчик розташовується дещо сагітально, косо, паралельно шийці стегна (Рис. 6а). Спочатку ми оглядаємо передню суглобову западину шийки стегна на наявність рідини.
Голка просувається під каудо-краніальним кутом по довгій осі датчика, який прямує до передньої западини біля з’єднання шийки стегна з головкою стегнової кістки (Рис. 6b і c). Вістря голки має бути обернене зрізом до суглоба. Коли голка контактує з переходом головки в шийку стегнової кістки, її відтягують і якщо на екрані видно, що вона знаходиться в капсулі, вводить 10-15 мл КР (або лікарського препарату). Для підтвердження правильного введення дивимося на передню западину, яка розширюється при успішній ін’єкції.
Рис. 6. Ін’єкція в кульшовий суглоб. (а) Зображення процедури на правому кульшовому суглобі, за допомогою «абдомінального» датчика. Сіра лінія на датчику позначає довгу вісь. (b) На УЗД знімку показано голку (стрілка) і введену КР (*). FH – головка стегнової кістки; FN – шийка стегнової кістки. (с) Схематичне зображення голки в капсулі кульшового суглоба.
5.3. Колінний суглоб
Колінний суглоб – це двовісний, блокоподібний синовіальний суглоб. Пателло-феморальний за формою відноситься до плоских суглобів.
Показами до КТ або МР артрографії колінного суглоба є: післяопераційний огляд меніска, вільні суглобові тіла, оцінка суглобового хряща та стабільності остеохондральних уражень.
Im et al. показали, що внутрішньосуглобові ін’єкції через медіальну пателярну частину колінного суглоба мали значно (р = .01) вищу ймовірність успішності (95,6%), ніж ін’єкції «наосліп» (77,3%).
У роботах Esenyel et al. на трупах досліджувалися чотири доступи для ін’єкцій в колінний суглоб. До них відносяться: передньо-латеральний (ПЛ), передньо-медіальний (ПМ), медіальний середньо-пателлярний (МСП) та латеральний середньо-пателлярний (ЛСП). За результатами їх досліджень ймовірність успішності була вищою (85%) при використанні ПЛ доступу, а найнижчою при ЛСП (76%) і МСП (56%) доступах. Однак, Jackson et al. повідомили про точність 93% для ЛСП доступу. При ЛСП доступі, для досягнення внутрішньосуглобової порожнини, голка проходить через меншу кількість м’яких тканин.
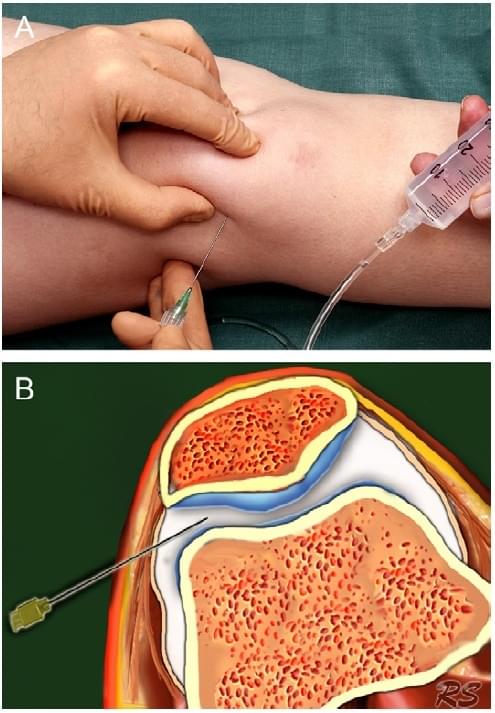
Перед ін’єкцією в колінний суглоб, роблять УЗД (лінійним датчиком 12 МГц), для перевірки наявності надлишкової суглобової рідини. Для маніпуляцій на цьому суглобі ми не використовуємо УЗ контроль, але застосовуємо стандартну методику «наосліп», і вводимо голку (21 калібру, 50 мм) ретропателлярно використовуючи ЛСП доступ (Рис. 7а), зміщуючи надколінок в сторону вільною рукою. Голка вводиться в горизонтальному положенні, та направляється за центр надколінка до контакту з латеральною надколінковою поверхнею або латеральним стегнових виростком (Рис. 7b). Вводиться 40 мл КР. Відстань від шкіри до стегнового виростка в середньому коливається від 4,5 до 5,5 см. При виконанні ін’єкції не повинно бути опору, і пацієнт не має відчувати біль (Jackson et al.). Якщо пацієнт відчуває біль, по всій ймовірності, ви не потрапили всередину суглоба [9]. Робити ін’єкції пацієнтам з надлишковою масою тіла проблематично, так як анатомічні орієнтири не чіткі. Перед КТ або МРТ можна накласти тугу пов’язку над надколінком, щоб вигнати КР із супрапателлярного заглиблення в суглобову порожнину.
Рис. 7. Ін’єкція у правий колінний суглоб. (а) Зображення процедури. Надколінок зміщується в латеральну сторону, голка вводиться з середньо-латерального боку прямуючи в центр надколінка (лівий вказівний палець). (b) Схематичне зображення голки в латеральній частині пателло-феморального суглоба.
При специфічних показах, ін’єкції також виконуються в міжгомілковий суглоб і піхву надколінкового сухожилка.
5.4 Гомілковостопний суглоб і стопа
5.4.1. Велькогомілково-таранна частина гомілковостопного суглоба
Гомілковостопний суглоб – це блоковидний синовіальний суглоб між нижньою суглобовою поверхнею великогомілкової кістки і відповідною поверхнею таранної кістки.
Існують різні покази до діагностичних та терапевтичних ін’єкцій. КТ або МР артрографія може застосовуватися для діагностики зв’язкових, остеохондральних, хондральних ушкоджень, для оцінки вільних суглобових тіл, або стабільності остеохондральних уражень.
Точність ін’єкцій у великогомілково-таранну частину гомілковостопного суглоба становить 100% (77,5 – 85% для ін’єкцій «наосліп») [64-66].
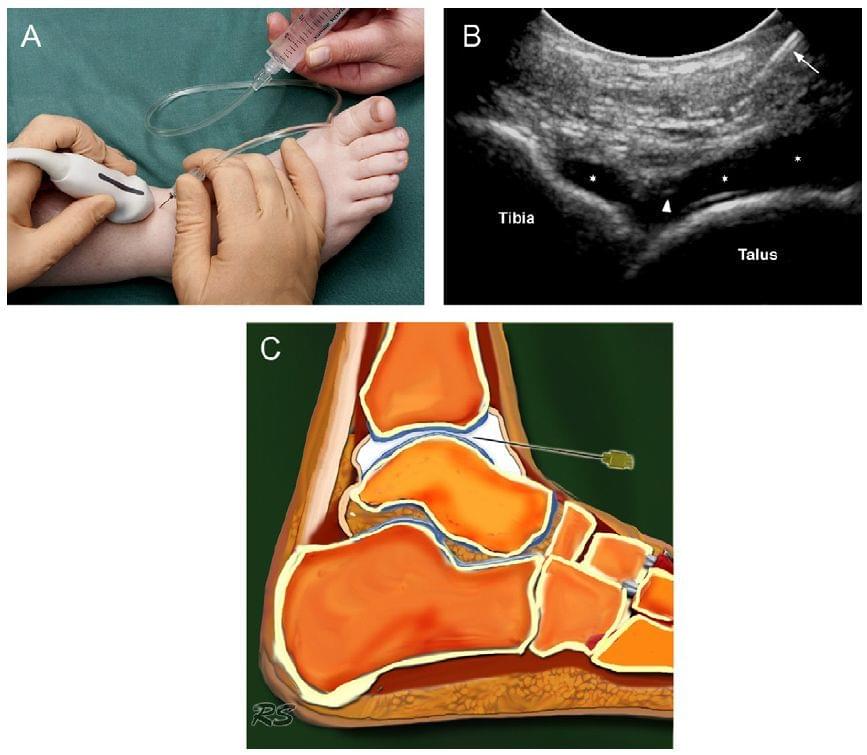
При проведенні ін’єкції в гомілковостопний суглоб (великогомілково-надп’яткова частина), пацієнт лежить на спині, нога в положенні підошовного згинання (Рис. 8). Знаходимо підходяще місце для ін’єкції на медіальній стороні великогомілково-таранної частини суглоба, одночасно, перевіряючи наявність надлишкової суглобової рідини. Ми використовуємо мікроконвексний датчик 8 МГц, але можливо, деякі віддадуть перевагу лінійному датчику 18-12 МГц. Довга вісь датчика тримається в сагітальній площині (Рис. 8а). Голка, зазвичай 22 калібру, довжиною 30 мм, вводиться по довгій осі датчика з внутрішньої сторони передньої суглобової порожнини, медіальніше передньої малогомілкової зв’язки, уникаючи судин. Необхідно визначити суглобову поверхню надп’яткової кістки і передню губу малогомілкової кістки. Голка вводиться в суглоб під каудо-краніальним кутом, під вентральній губою дистального кінця малогомілкової кістки і прямує до її суглобової поверхні. Переконуємося, що голка не впирається в хрящ і вістрі голки обернене отвором до суглоба. Вводимо 8-10 мл КР, і на екрані бачимо, як розширюється передня капсула. Не повинні відчуватися біль чи опір при введенні КР.
#
Рис. 8. Ін’єкція в гомілковостопний суглоб під УЗ контролем. (а) Нога в положенні підошовного згинання. Зображення процедури. Довга вісь датчика позначена сірою лінією збоку (сагітальна площина). (b) УЗД знімок показує голку (стрілка), кінчик голки (вістря стріли) і введену КР (*) в великогомілково-таранну частину гомілковостопного суглоба. (с) Схематичне зображення траєкторії і позиції голки в передній великогомілково-таранній частині гомілковостопного суглоба.
5.4.2. Задній підтаранний суглоб
Задній підтаранний суглоб складається з трьох суглобових поверхонь: широкої задньої поверхні (основна суглобова поверхня), середньої суглобової поверхні (підпора таранної кістки – sustentaculum tali), яка з’єднується з медіальним відростком таранної кістки, і передньої суглобової поверхні.
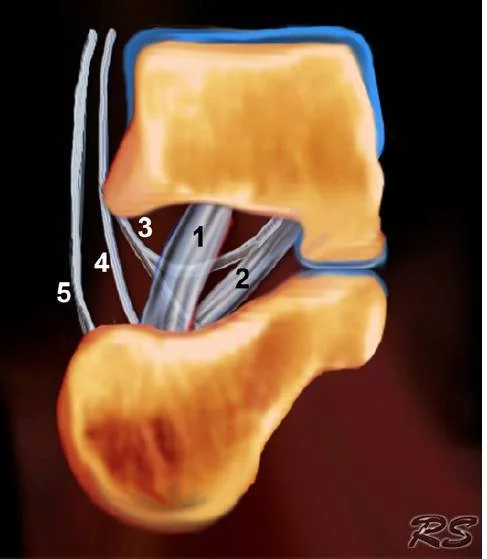
Рис. 9. Схематичне зображення в коронарній площині правої пазухи передплесна. (1) медіальна тарано-п’яткова зв’язка; (2) межкісткова таранно-п’яткова зв’язка; (3) медіальні, (4) проміжні та (5) латеральні корінці нижнього тримача сухожиль розгиначів.
Підтаранна артрографія здійснюється через передньо-латеральний, задньо-латеральний або задньо-медіальний доступ. В задній підтаранний суглоб вводиться від 2 до 4 мл КР.
Імовірність точності ін’єкцій в підтаранний суглоб становить 83% а для ін’єкцій «наосліп» 58%. Smith et al. і Henning et al. показали точність 100% при трьох різних методиках проведення ін’єкцій під УЗ контролем в задній підтаранний суглоб, використовуючи передньо-латеральний, задньо-латеральний та задньо-медиальний доступи, відповідно.
5.4.3. Пазуха передплесна
Пазуха передплесна – це конусоподібна порожнина, яка простягається в задньо-медіально – передньо-латеральному напрямку. Вона знаходиться з латеральної сторони стопи, між шийкою таранної кістки і передньо-верхньою поверхнею п’яткової кістки. Пазуха продовжується медіальніше, як канал передплесна, який являє собою лійкоподібну порожнину між таранною та п’ятковою кістками. Він містить жирову клітковину, артеріальний анастомоз, капсули суглобів, нервові закінчення, і п’ять зв’язкових структур: медіальні, проміжні і латеральні корінці нижнього утримувача сухожиль м’язів розгиначів, медіальну таранно-п’яткову і міжкісткову таранно-п’яткову зв’язки (Рис. 9).
Травмування цієї ділянки може стати причиною болю у стопі при синдромі пазухи передплесна. Перший крок в лікуванні – це введення в пазуху розчину депо-медрола з місцевим анестетиком (лідокаїн). Це може виявитися складною процедурою для хірурга, якщо ін’єкція буде проводиться «наосліп», але досить легкою і точної за допомогою УЗ контролю.
У роботі Wisniewski et al., показали точність введення за допомогою УЗ контролю 90%, проти 35% – без допоміжного контролю.
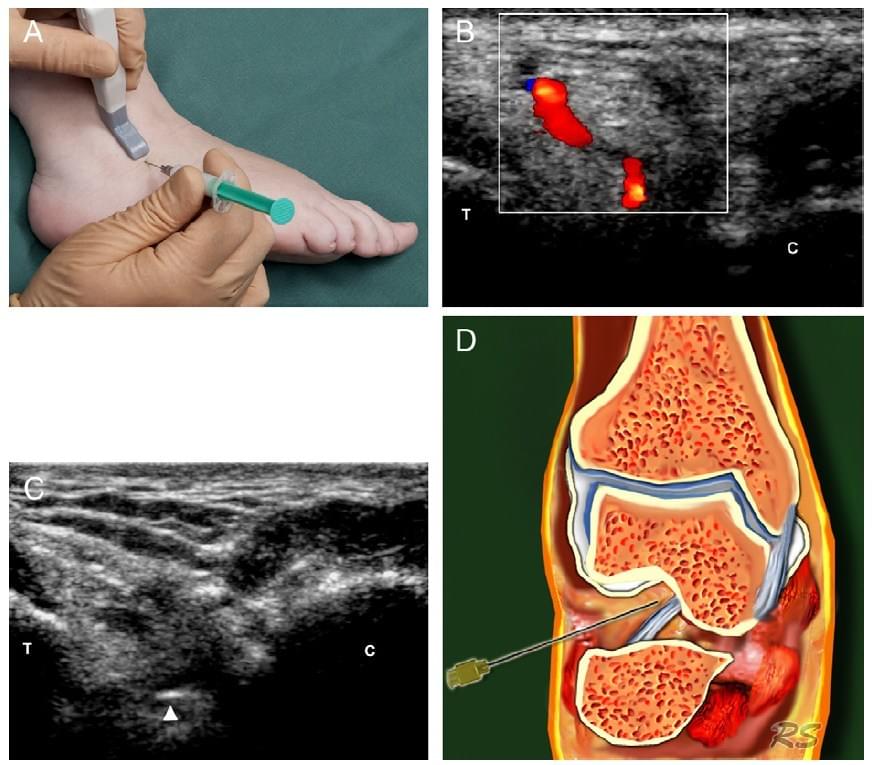
Пазуху передплесна можна з легкістю візуалізувати за допомогою УЗ. Пацієнт ставить хвору ногу (медіальною поверхнею) на стіл, латеральною стороною до стелі (Рис. 10а). Датчик ставиться в коронарно-косій площині по відношенню до стопи (Рис. 10а). Пазуха передплесна визначається, як трикутна порожнина між переднім відростком п’яткової і шийкою таранної кісток. Залежно від ступеня запалення, може спостерігатися гіперемія, і розширення судин, які бажано оминути. Це досить легко зробити за допомогою кольорового доплерівського картування (Рис. 10b).
Рис. 10. Ін’єкція в пазуху правого передплесна під УЗ контролем (латеральний доступ). (а) Датчик ставиться в коронарно-косій площині. Голка вводиться по довгій осі датчика. (b) При цьому можна спостерігати посилену васкуляризацію через запалення. (с) Видно кінчик голки (вістря стріли) в конусоподібній пазусі передплесна, яка межує з таранною (Т) і п’ятковою кістками (С). (d) Схематичне зображення голки в пазусі передплесна.
Голка (зазвичай 22 калібру, 30 мм) може вводитися в порожнину по короткій або довгій осі датчика (Рис. 10с). Залежно від гідростатичного тиску в цій порожнині, може відчуватися опір при введенні речовини, як наслідок запального процесу. Можна вводити об’єм рідини до 3 мл.
5.4.4. Поперечний суглоб передплесна, передплесно-плеснові, міжфалангові суглоби
Діагностичні та терапевтичні ін’єкції в суглоби стопи і гомілковостопний суглоб часто виконуються лікарями для аспірації суглобового випоту, або введення КР/лікарського препарату.
Кілька авторів показали, що введення голки в поперечний суглоб передплесна, передплесно-плеснові, міжфалангові суглоби можна зробити безпечним і точним за допомогою УЗ контролю. Здебільшого використовують голку з калібром 23-25 і дорзальний доступ. Хоча високочастотні лінійні датчики 18-12 МГц часто застосовуються для сканування поверхневих структур м’яких тканин гомілковостопного суглоба і стопи, але мікроконвексний датчик дозволяє отримати кращий доступ до дрібних периферичних суглобів. Після підтвердження правильного позиціонування голки, зазвичай вводять 0,5-1 мл КР.
Відомі інші специфічні структури в ділянці стопи і гомілковостопного суглоба, в які проводять ін’єкції під УЗ контролем: ахіловий сухожилок, синовіальна сумка п’яткової кістки, фасції підошви, синовіальні піхви сухожиль і гангліїв. УЗ контроль також застосовується для артроцентезу у випадках целюліту, абсцесу, піоміозиту, септичного бурситу, артриту та інфекційного тендосиновіїту, або для виявлення джерела болю.
ВИСНОВКИ
Наша стаття показала, що УЗ контроль значно покращує виконання діагностичних і терапевтичних внутрішньосуглобових ін’єкцій і клінічний результат у порівнянні з традиційним пальпаторним контролем. Він не тільки збільшує точність, а й мінімалізує несприятливі наслідки. Більшість внутрішньосуглобових ін’єкцій під УЗ контролем виконуються за простою методикою, яку легко вивчити.
Наскільки нам відомо, не існує обширних статей, які б обхопили всі методики внутрішньосуглобових маніпуляцій на всіх суглобах верхньої та нижньої кінцівок. Ця стаття може допомогти тим, хто хоче почати робити маніпуляції під УЗ контролем, або розширити обсяг маніпуляцій у своїй практиці.
Ми не припускаємо, що флюороскопічний контроль гірший, ніж ультразвуковий, ми всього лише підкреслюємо деякі переваги. По можливості, необхідно використовувати будь-яку форму контролю, з якою ви працювали або до якої звикли.
Тільки якісне медичне від провідних світових виробників. Ультразвукова діагностична система Siemens Acuson Anatres.
Часті питання та відповіді (FAQ)
Чому ультразвуковий контроль важливий під час внутрішньосуглобових ін’єкцій?
- УЗ-контроль дозволяє візуалізувати м’які тканини та кісткові структури, забезпечуючи точне введення голки та підвищуючи успішність ін’єкцій.
- Він допомагає уникнути пошкодження анатомічних структур, що є перевагою над “сліпими” ін’єкціями.
- УЗД доступніший, мобільніший та безпечніший, ніж рентген чи КТ.
Які переваги внутрішньосуглобових ін’єкцій під УЗ-контролем?
- Вища точність позиціонування голки.
- Можливість контролю введення лікарського препарату чи контрастної речовини.
- Покращення клінічного результату та зменшення ускладнень.
Які типи датчиків використовуються для УЗ-контролю ін’єкцій у різні суглоби?
- Для плеча: лінійний 12-5 МГц або конвексний 8-5 МГц.
- Для стегна: абдомінальний конвексний 5-1 МГц (або конвексний 9-4 МГц для людей зниженого живлення).
- Для дрібних суглобів (лікоть, зап’ястя, гомілковостопний): лінійний 15-7 МГц або мікроконвексний 8-5 МГц.
Чи потрібна місцева анестезія перед ін’єкцією під УЗ-контролем?
- Зазвичай місцева анестезія не потрібна при використанні голки калібром 21 та менше.
- Може знадобитися для артроцентезу з голкою великого калібру через високу в’язкість аспірату.
Які існують протипоказання та обмеження УЗ-контролю?
- Наявність остеофітів та екзостозів, що ускладнюють візуалізацію.
- Протипоказання до МРТ.
- Інфіковані ділянки шкіри.
- Необхідно враховувати алергологічний анамнез.
Як проводиться аспірація рідини перед ін’єкцією?
- За допомогою з’єднувача “трійник” та двох шприців: спочатку аспірація рідини, потім введення контрастної речовини.
- Можливе використання Т2-зваженого режиму без контрастної речовини, використовуючи артрографічні властивості синовіальної рідини.
Які методи доступу використовуються для ін’єкції в плечовий суглоб?
- Передній доступ: голка вводиться через підлопатковий сухожилок.
- Доступ через отвір Вейтбрехта.
- Задній доступ: голка вводиться між головкою плечової кістки та задньою суглобовою губою.