🤖 Краткий пересказ от ИИ
Пелиоз печени (ПП) — это редкое доброкачественное заболевание, которое часто протекает бессимптомно, но имеет неспецифические результаты визуализации, что затрудняет его диагностику. Данное исследование было направлено на изучение особенностей ультразвукового исследования (BMUS) и УЗИ с контрастным усилением (CEUS) гистопатологически подтвержденного очагового ПП.
В ходе исследования было выявлено, что при BMUS ПП часто проявляется как гипоэхогенное поражение, а при CEUS — как умеренное гетерогенное гиперусиление в артериальной фазе с последующим вымыванием контраста в поздних фазах, что указывает на необходимость дальнейшего обследования. Для качественной диагностики необходимо использовать современное УЗИ оборудование, поскольку это позволяет точно дифференцировать ПП, включая флебектатический тип с его характерным центробежным усилением.
✅ Ключевые тезисы из статьи:
- Диагностика: Диагностика пелиоза печени основывается на данных обычного УЗИ (BMUS) и УЗИ с контрастным усилением (CEUS), а окончательный диагноз требует гистопатологического подтверждения.
- Лечение: Точная предоперационная диагностика ПП с помощью методов визуализации, таких как CEUS, позволяет избежать ненужных инвазивных процедур, включая биопсию или хирургическое вмешательство.
- Преимущества: УЗИ с контрастным усилением (CEUS) является неинвазивным методом, способным дифференцировать большинство доброкачественных и злокачественных очаговых поражений печени, снижая риск осложнений.
- Ограничения: Результаты визуализации ПП часто неспецифичны, могут варьироваться, и наличие вымывания контраста на CEUS обычно требует дальнейшей гистопатологической оценки из-за широкого спектра дифференциальных диагнозов.
Последнее обновление: 21 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Авторы: Yi Dong, Wen-Ping Wang, Adrian Lim, Won Jae Lee, Dirk-Andre Clevert, Michael Höpfner, Andrea Tannapfel, Christoph Frank Dietrich
Содержание:
- Вступление
- Материалы и методы
-
-
- Соблюдение этических стандартов
- Пациенты
- Техника ультразвукового исследования
- Анализ изображений
- Гистопатологический диагноз
-
- Полученные результаты
-
- BMUS Особенности
- Особенности CEUS
- Окончательный диагноз
- Обсуждение
Вступление
Пелиоз печени (ПП) – редкое доброкачественное заболевание, гистологически характеризующееся кистозными полостями, заполненными кровью, различных размеров и неправильной формы. Эти полости сообщаются с синусоидами печени и связаны с разрывом ретикулярного каркаса. С развитием современных технологий медицинской визуализации ПП все чаще встречается в клинической практике.
ПП часто протекает бессимптомно; однако это может быть связано с редкими, но серьезными осложнениями, которые включают печеночную недостаточность, портальную гипертензию и разрыв печени, приводящие к гемоперитонеуму и гемодинамической нестабильности.
В клинической практике точный предоперационный диагноз ПП может повлиять на немедленное ведение пациентов и помочь избежать ненужного хирургического вмешательства или биопсии, тем самым снижая заболеваемость. В большинстве случаев ПП обнаруживается случайно и не имеет симптомов.
Результаты визуализации ПП часто неспецифичны и варьируются в зависимости от различных патологических паттернов заболевания и наличия стеатоза печени.
Характеристики ПП на УЗИ брюшной полости, компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), ангиографии и позитронно-эмиссионной томографии / КТ с флюдезоксиглюкозой описывались только спорадически в клинических случаях. Неспецифические визуальные характеристики ПП имеют широкий спектр и часто вводят в заблуждение.
Как правило, трудно четко отличить ПП от других гиперваскулярных поражений только с помощью визуализационных исследований, поэтому необходима гистопатологическая оценка. Однако существует повышенный риск кровотечения при пункционной биопсии сосудистых поражений, и поэтому понимание особенностей визуализации ПП может быть полезным для постановки правильного диагноза, иногда без необходимости отбора проб.
Согласно действующим руководствам Европейской федерации обществ ультразвука в медицине и биологии (EFSUMB) и Всемирной федерации обществ ультразвука в медицине и биологии (WFUMB), ультразвуковое исследование с контрастным усилением (CEUS) как неинвазивный метод визуализации позволяет дифференцировать наиболее доброкачественные и злокачественные очаговые поражения печени. Лишь в нескольких отчетах о клинических случаях описаны случайные находки и особенности очагового ПП по шкале CEUS. Насколько нам известно, в этом исследовании мы приводим самую большую серию на сегодняшний день. Наша цель состояла в том, чтобы изучить особенности ультразвукового исследования и CEUS гистопатологически подтвержденного очагового ПП.
Материалы и методы
Соблюдение этических стандартов
Наблюдательный совет больницы Чжуншань одобрил это ретроспективное исследование (ID: B2020-309R). Информированное согласие было отменено до ультразвукового исследования. Процедура была проведена в соответствии с Хельсинкской декларацией.
Пациенты
В период с января 2012 года по май 2020 года было проведено многоцентровое ретроспективное исследование пяти учреждений. Были проанализированы 24 пациента с гистопатологически подтвержденным ПП (11 мужчин, 13 женщин; средний возраст 32,4 ± 7,1 года; диапазон от 28 до 41 года).
Все поражения были подтверждены гистологически с помощью игольной биопсии калибра 18 или 20 (n = 10) или хирургическим вмешательством на печени (n = 14). Все пациенты были обследованы с помощью CEUS за 2–3 дня до биопсии или резекции печени под ультразвуковым контролем. Критерии исключения не определены.
Техника ультразвукового исследования
Обычное УЗИ в B-режиме (BMUS) и CEUS выполнялись у всех пациентов сонологами с более чем 10-летним опытом CEUS печени. Все ультразвуковые исследования проводились с использованием одной из четырех ультразвуковых систем премиум-класса:
- Siemens Acuson Sequoia (датчики с выпуклой матрицей 5C1, 3,5 МГц, n = 3, Siemens Healthineers, Маунтин-Вью, Калифорния, США)
- Siemens S2000 HELX (датчики с выпуклой матрицей 6C1, 3,5 МГц. , n = 8, Siemens Medical Solution USA Inc., Mountain View, CA, USA)
- Philips EPIQ 7 (датчики с выпуклой решеткой C2-9, 2-9 МГц, n = 6, Philips, Bothell, WA, США)
- GE LOGIQ E9 (Датчики с выпуклой матрицей C1-5, 1-5 МГц, n = 7, GE Healthcare, Милуоки, Висконсин, США)
SonoVue (гексафторид серы, Bracco, Милан, Италия) использовался с дозами от 1,5 до 2,4 мл в зависимости от размера пациента и местной практики. Его вводили внутривенно через канюлю, помещенную в вену антекубитальной ямки, и немедленно промывали 5 мл физиологического раствора. Неподвижные изображения и видеоклипы, записанные в течение 3 минут после инъекции контрастного вещества, сохранялись для анализа.
Анализ изображений
Два независимых врача (с обширным опытом CEUS более 10 лет), которые не знали клинических и патологических данных, просмотрели все сохраненные анонимные ультразвуковые исследования. Все функции CEUS были интерпретированы в соответствии с действующими рекомендациями WFUMB-EFSUMB.
Рецензенты задокументировали следующие особенности BMUS:
- максимальный диаметр очагового поражения печени
- эхогенность (гомогенная или гетерогенная; гиперэхогенная, гипоэхогенная или изоэхогенная)
- форма (регулярная или нерегулярная)
- край (четкий или нечеткий)
- наличие сигнала цветового потока
Обзор изображений CEUS был сфокусирован на паттерне контрастного усиления поражения (гипоусиленный, гиперусиленный, изоусиленный, гетерогенный и гомогенный) во время артериальной (10-45 секунд), воротной вены (30-120 секунд) и поздней (> 120 секунд) фазы CEUS.
Гистопатологический диагноз
Семь патологов, имеющих опыт работы с гепатобилиарной системой, просмотрели все патологические слайды. Окончательный гистопатологический диагноз был основан на окрашенных гематоксилином и эозином срезах и результатах иммуногистохимического окрашивания.
Полученные результаты
Показаниями для визуализационных исследований у пациентов были регулярное послеоперационное наблюдение за 5 пациентами, предоперационная стадия рака желудочно-кишечного тракта у 3 пациентов, скрининг гепатоцеллюлярной карциномы (ГЦК) у 4 пациентов с хроническим гепатитом В и регулярные медицинские осмотры у 12 пациентов.
Серологические опухолевые маркеры, включая альфа-фетопротеин, углеводный антиген 19-9 и карциноэмбриональный антиген, были в пределах нормы. Пелиоз наблюдался у трех пациентов с сопутствующей гепатоцеллюлярной аденомой, у двух пациентов с ГЦК и у 19 пациентов без синхронного очагового поражения печени.
BMUS Особенности
Единичные поражения были обнаружены у 17 пациентов, а множественные – у 7 пациентов. Большинство поражений (83,3%, 20/24) были неоднородно гипоэхогенными на BMUS, с четко очерченными краями, но неправильной формы.
Никакого эффекта новообразований в этой группе не наблюдалось. Два очага имели смешанную эхогенность, но были преимущественно гипоэхогенными. Средний размер всех поражений ПП составлял 36,8 ± 12,4 мм (диапазон от 10 до 80 мм), а цветные доплеровские сигналы потока были обнаружены в 41,7% (10/24) поражений. Расчеты спектральной допплеровской кривой показали, что средний индекс сопротивления внутри очага поражения составляет 0,45 ± 0,13.
Особенности CEUS
CEUS была проведена всем 24 пациентам с диагнозом ПП. Во время артериальной фазы поражения демонстрировали либо умеренное гетерогенное гиперусиление (83,3%, 20/24), либо изоусиление (16,7%, 4/24) по сравнению с окружающей паренхимой печени (рис. 1, 2).
В 3 случаях наблюдалась прогрессивная картина центробежного усиления. Через 1 минуту в фазе воротной вены 21 очаг поражения стал слегка гипоусиленным и смылся в поздней фазе. В нашей серии было три пациента с флебетаксическим ПП, у которых была обнаружена сильно увеличивающаяся область в центральной части в артериальной фазе, которая затем распространилась на периферию в прогрессивно центробежном направлении во время портальной венозной и поздней фаз (рис. 3).
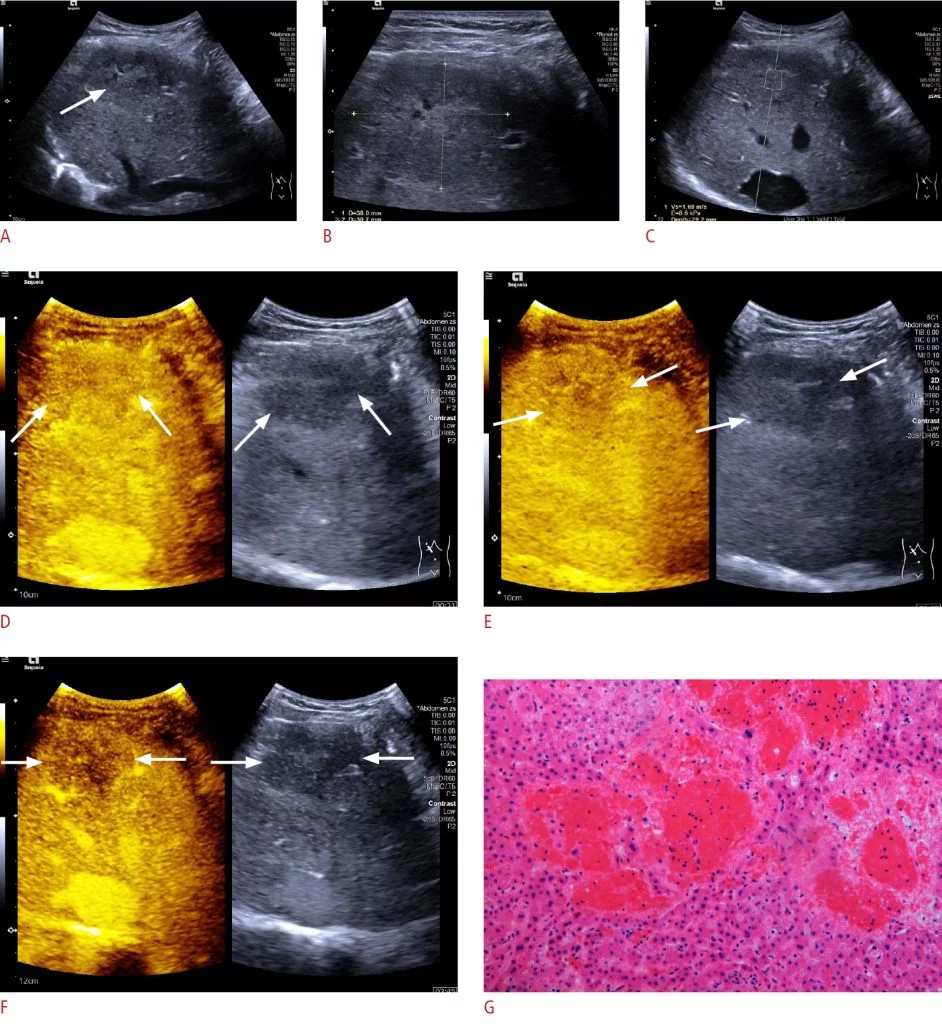
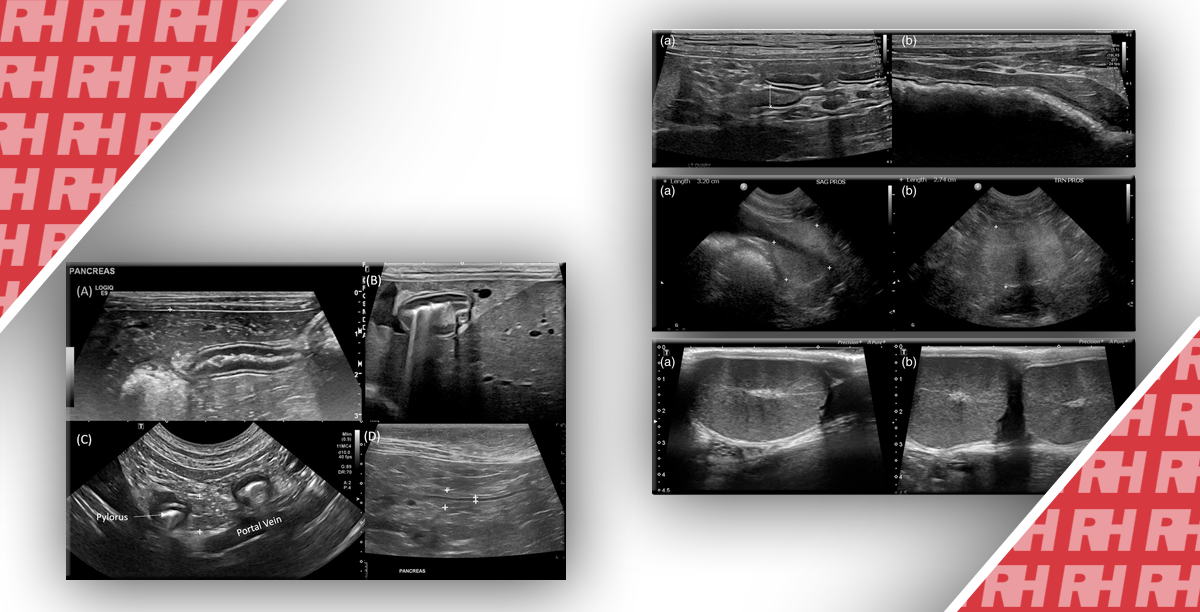
Рисунок 1: CEUS признаки очагового пелиоза печени.
Ультрасонография в B-режиме (BMUS) показывает смешанное эхогенное и преимущественно гипоэхогенное поражение (стрелка) в правой доле печени. B. Образование имело максимальный диаметр 38 мм по BMUS, измеренному с помощью линейного датчика. C. Ультразвуковая эластография сдвиговой волной показывает, что поражение было относительно мягким по сравнению с окружающей паренхимой печени (Vs = 1,69 м / с). Д-F. На ультрасонографии с контрастным усилением поражение показывает гетерогенное изоусиление (стрелки) в артериальной фазе (D) и гипоусиление (стрелки) в поздней фазе воротной вены (E), так и в поздней фазе (F). G. Заметная синусоидальная дилатация с образованием неправильных пространств и истончение тяжей печеночных клеток наблюдается на образце после хирургической резекции (H&E, × 20).
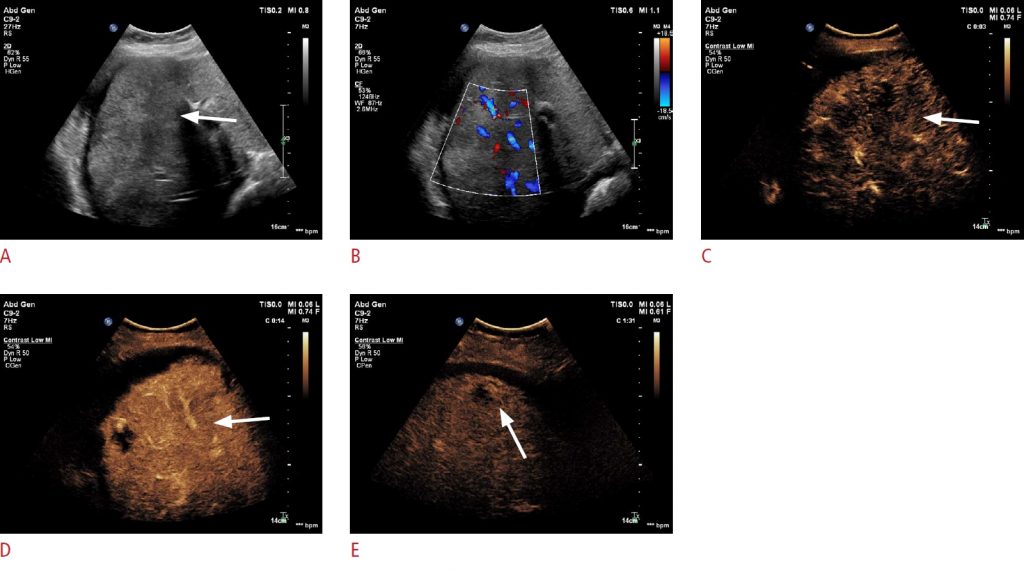
Рисунок 2: Мультилокулярный пелиоз печени.
Ультрасонография в B-режиме показывает слегка гипоэхогенное поражение (стрелка) в правой доле печени. B. Пунктирные цветные сигналы потока могут быть обнаружены внутри поражения. C-E. После инъекции контрастных веществ множественные очаги поражения могут быть обнаружены как слегка гиперусиленный очаги поражения во время артериальной фазы (C), гипоусиленные во время фазы воротной вены (D) и поздней фазы (E) ультразвукового исследования с контрастным усилением.
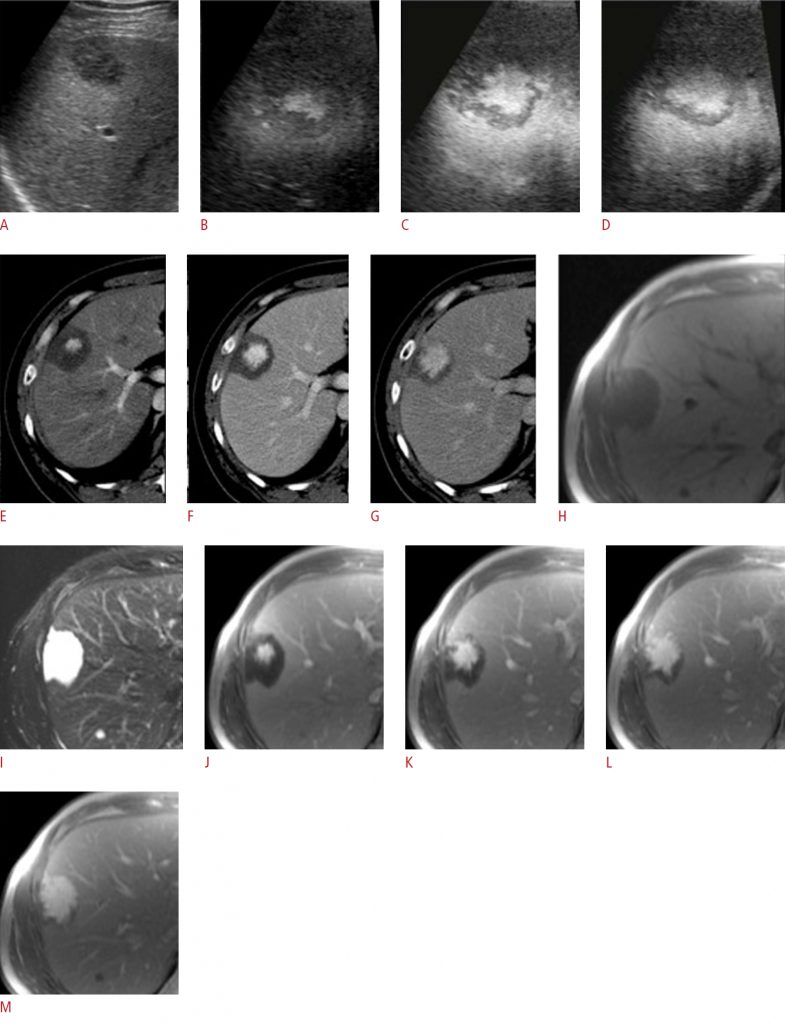
Рисунок 3: Мужчина 35 лет с пелиозом печени флебектатического типа.
A – D. Показаны ультразвуковые изображения с контрастным усилением (CEUS), полученные до введения контрастного вещества (A) и во время артериальной (B), портальной (C) и равновесной (D) фаз. Изображения CEUS показывают сильно увеличивающуюся область в центральной части гипоэхогенного поражения в артериальной фазе, которая постепенно распространяется на периферию в центробежном направлении во время портальной фазы и фазы позднего наполнения. E-G. Трехфазные КТ-изображения, полученные во время артериальной (E), портальной (F) и наполнительной (G) фаз, показывают одно и то же гипоаттенуирующее поражение с тем же паттерном прогрессивного центробежного усиления в сегменте VIII. H, I. Предварительно контрастные T1-взвешенные (H) и T2-взвешенные (I) изображения МРТ показывают одно и то же поражение, которое является гипоинтенсивным на T1-взвешенных изображениях и гиперинтенсивным на T2-взвешенных изображениях. J-M. Постконтрастные Т1-взвешенные МРТ-изображения, полученные во время артериальной (J), портальной (K), наполнительной (L) и гепатобилиарной (M) фаз, показывают одно и то же гипоинтенсивное поражение с одним и тем же паттерном прогрессивного центробежного усиления.
Окончательный диагноз
Гистопатологические исследования образцов с окрашиванием гематоксилином и эозином выявили типичные особенности паренхиматозного ПП у 21 пациента, включая наличие локализованной нерегулярной дилатации синусоидов, образующих заполненные кровью пространства в паренхиме печени, и истончение канатиков печеночных клеток и сети волокон ретикулина. Наличие опухолевых клеток исключено (рис. 1, 2).
У трех пациентов с флебетактическим ПП наблюдалось наличие эндотелиальной выстилки вдоль заполненных кровью пространств, вызванное аневризматической дилатацией центральной вены.
Обсуждение
В этом исследовании мы проанализировали особенности визуализации гистологически подтвержденного ПП. Патогенез и этиология ПП остаются неясными и часто не выявляются у 20-50% пациентов. Сообщалось, что он связан с хроническими изнурительными состояниями (например, амилоидозом, хроническими заболеваниями почек, инфекциями и иммунодефицитным статусом) и различными лекарствами (например, стероидами, оральными контрацептивами и тамоксифеном).
В наших результатах не было значимой разницы в распределении пациентов с ПП по полу.
ПП может быть ограниченным или быть частью очагового поражения печени, но он также может проявляться как широко распространенный, диффузный признак по всей печени.
Клинические проявления ПП могут варьироваться от бессимптомного до прогрессирующего холестаза, печеночной недостаточности и потенциально спонтанного разрыва, который может быть фатальным. В нашем текущем исследовании только пять пациентов имели в анамнезе хроническое заболевание печени.
Результаты визуализации очагового ПП могут варьироваться в зависимости от размера, патологической картины и стадии поражения. Он имеет неспецифические особенности при обычном УЗИ брюшной полости и может проявляться как гомогенное гипоэхогенное поражение у пациентов с жировой дистрофией печени, гиперэхогенное поражение у пациентов с нормальной печенью или гетерогенное поражение, если оно осложнено кровотечением.
В этом исследовании первичные поражения не проявляли заметного эффекта новообразований из-за их диффузных характеристик, и большинство из них представляло собой гипоэхогенные очаговые поражения печени (80,9%). Считается, что это соответствует венозным озерам, которые обычно описываются гистологически.
Два поражения были со смешанной эхогенности, но преимущественно гипоэхогенными; это может быть связано с кистозными полостями, тромбозом или кровоизлиянием в сосудистые полости этих поражений. С помощью цветного допплера можно обнаружить интра-очаговый кровоток с типичными показателями низкого сопротивления с помощью спектрального допплера.
Очаговый ПП следует подозревать, когда случайно обнаруженное очаговое поражение печени не показывает специфических результатов УЗИ, которые явно подтверждают диагноз распространенного опухолевидного поражения печени.
Наиболее частым паттерном усиления CEUS, описанным в наших случаях, было умеренное гетерогенное гиперусиление в артериальной фазе с вымыванием как наиболее важной характеристикой CEUS в поздней фазе воротной вены и поздней фазе. Эти особенности CEUS вымывания на более поздних этапах предполагают наличие непеченочной ткани и, таким образом, требуют дальнейшего диагностического обследования, включая биопсию. Следует учитывать, что гипоусиление в поздней фазе очень редко наблюдается при CEUS-исследованиях доброкачественных очаговых поражений печени.
Динамические паттерны усиления очагового ПП CEUS могут также различаться в зависимости от основного заболевания и различных стадий компонентов крови.
В нашей серии было 3 пациента с флебетактическим ПП. Характеристики динамической визуализации CEUS этих поражений показали патогномоничный паттерн усиления с прогрессирующим центробежным усилением от артериальной к поздней фазе (рис. 3). Патологически основным отличительным признаком подтипа флебектатического ПП от подтипа тромботическим ПП является наличие эндотелиальной выстилки вдоль наполненных кровью пространств, поскольку известно, что она основана на аневризматической дилатации центральной вены. Эта разница в кровоснабжении помогает понять гемодинамику и «обратный» паттерн отличия ПП от гемангиомы печени, что позволяет четко различать эти две сущности.
Отсутствие какого-либо узлового периферического гиперусиления в артериальной фазе CEUS, наблюдаемое в наших случаях, также было бы атипичным для гемангиомы.
Результаты визуализации ПП в нашем исследовании в некоторой степени аналогичны описанным при опухолях печени различной этиологии. Таким образом, ПП всегда следует учитывать при дифференциальной диагностике очаговых поражений печени.
Размер поражений ПП составляет от нескольких миллиметров до более 4 см, и ПП, по-видимому, представляет собой непрерывный процесс от диффузной инфильтрации до преобладающей очаговой инфильтрации.
Хотя ПП является доброкачественным, бессимптомным и обычно является случайной находкой, его следует всегда помнить как дифференциальный диагноз атипичного гиперваскулярного поражения печени. Другие дифференциальные диагнозы будут включать:
- аденомы печени
- фокальную узловую гиперплазию
- болезнь Кароли
- множественные абсцессы
Согласно действующим руководствам, все очаговые поражения печени с вымыванием на CEUS требуют биопсии или иссечения для гистологического подтверждения, если не противопоказаны.
Вопросы и ответы о результатах УЗИ при пелиозе печени
Что такое пелиоз печени (ПП)?
- Пелиоз печени (ПП) — это редкое доброкачественное заболевание, характеризующееся наличием кистозных полостей разного размера и формы, заполненных кровью. Эти полости связаны с синусоидами печени и разрывом ретикулярного каркаса.
Каковы клинические проявления пелиоза печени?
- Пелиоз печени часто протекает бессимптомно. Однако в редких случаях он может сопровождаться серьезными осложнениями, такими как печеночная недостаточность, портальная гипертензия и разрыв печени, приводящий к гемоперитонеуму и гемодинамической нестабильности.
Какие особенности имеет пелиоз печени при обычном УЗИ (BMUS)?
- При обычном УЗИ (BMUS) пелиоз печени чаще всего проявляется как неоднородно гипоэхогенное поражение с четко очерченными, но неправильной формы краями. Поражения могут быть единичными или множественными. В некоторых случаях наблюдается цветовой доплеровский сигнал внутри поражения, указывающий на кровоток.
Как пелиоз печени выглядит при УЗИ с контрастным усилением (CEUS)?
- При УЗИ с контрастным усилением (CEUS) пелиоз печени обычно демонстрирует умеренное гетерогенное гиперусиление в артериальной фазе, с последующим гипоусилением в фазах воротной вены и поздней фазе. Этот паттерн вымывания контрастного вещества на более поздних этапах является важной характеристикой и может указывать на необходимость дальнейшего обследования.
Что такое флебектатический тип пелиоза печени и как он проявляется на УЗИ?
- Флебектатический тип пелиоза печени характеризуется наличием эндотелиальной выстилки вдоль заполненных кровью пространств, связанной с аневризматической дилатацией центральной вены. На УЗИ с контрастным усилением (CEUS) этот тип может проявляться характерным паттерном прогрессирующего центробежного усиления от артериальной к поздней фазе.
Почему важна точная предоперационная диагностика пелиоза печени?
- Точная предоперационная диагностика пелиоза печени важна для правильного ведения пациентов, позволяя избежать ненужных хирургических вмешательств или биопсии, тем самым снижая риск осложнений. Понимание особенностей визуализации может помочь в постановке диагноза без необходимости инвазивных процедур.
Какие сопутствующие состояния могут быть связаны с пелиозом печени?
- Пелиоз печени может быть связан с хроническими изнурительными состояниями, такими как амилоидоз, хронические заболевания почек, инфекции и иммунодефицитный статус, а также с приемом некоторых лекарственных препаратов (например, стероидов, оральных контрацептивов, тамоксифена). В данном исследовании также отмечалось наличие пелиоза у пациентов с гепатоцеллюлярной аденомой и гепатоцеллюлярной карциномой.