РЕЗЮМЕ
Цель
Составить перечень мгновенных диагнозов основных аномалий развития плода, представить их сонографические дескрипторы и протестировать их на ретроспективных сериях плодов с врожденными аномалиями, которые находились на лечении в нашем центре.
Методы
Первым шагом было определение основных аномалий, которые соответствуют следующим критериям: (1) могут быть диагностированы непосредственно и однозначно на основе набора дескрипторов, очевидных на одном сонографическом снимке; (2) относятся к наиболее часто диагностируемым внутриутробно; (3) представляют основные смертельные или опасные для жизни пороки развития или аномалии, при которых не может быть выполнено ни одного или только паллиативного хирургического вмешательства. Для каждой из этих аномалий был создан сонографический дескриптор. Вторым шагом было тестирование дескрипторов мгновенных диагнозов во всех случаях с этими аномалиями, оцененных с января 2000 года в нашем отделении медицины плода, полученных из нашей электронной базы данных. Для каждой врожденной аномалии – комбинацию сонографического дескриптора мы оценивали на наличие или отсутствие однозначной связи между аномалией и дескриптором, определяя: определенный дескриптор в установленной референтной плоскости однозначно идентифицирует аномалию, то есть такой же дескриптор не может быть найден ни в одном другом пороке; и определенная аномалия во всех случаях имеет соответствующий дескриптор. Наконец, мы оценили, можно ли применять сонографические дескрипторы во всех триместрах или только выборочно, учитывая естественную историю 20 мгновенных диагнозов.
Результаты
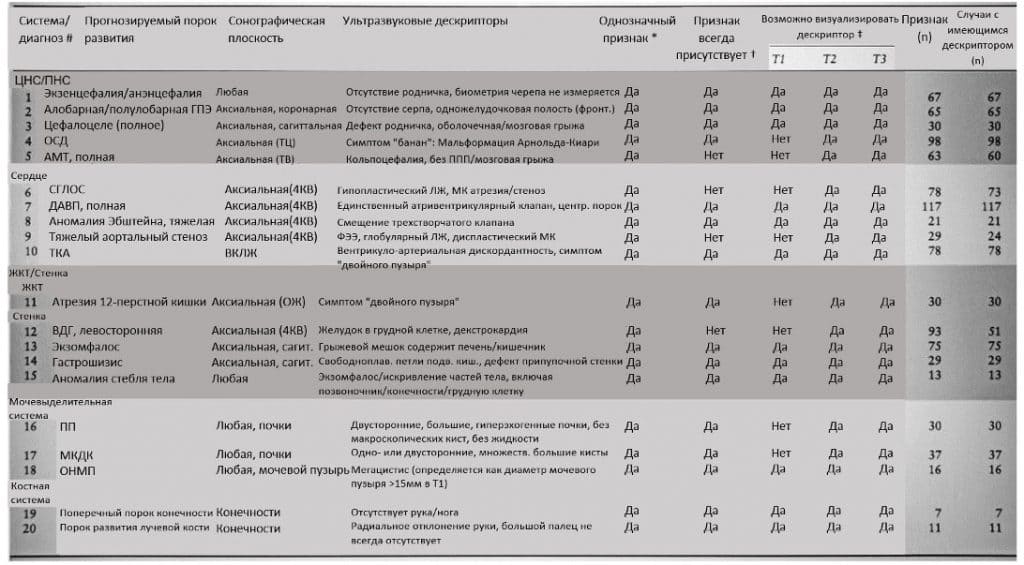
Из 20 мгновенных диагнозов пять касались центральной/периферической нервной системы (экзенцефалия/анэнцефалия, алобарная/семилобарная голопрозэнцефалия, цефалоцеле, открытая спинальная дизрафия, полная агенезия мозолистого тела), пять – сердца (синдром гипоплазии левых отделов сердца, полный дефект межжелудочковой перегородки, тяжелая аномалия Эбштейна, критический аортальный стеноз, транспозиция крупных артерий), пять касались брюшной стенки (левосторонняя врожденная диафрагмальная грыжа, экзомфалос, гастрошизис, аномалия стебля тела) или желудочно-кишечного тракта (атрезия двенадцатиперстной кишки), и пять – остальных систем (три мочевыделительной (аутосомно-рецессивный поликистоз почек, мультикистозная диспластическая почка, обструкция нижних отделов мочевыводящих путей), два скелетных (поперечный порок развития конечностей, порок развития лучевой кости)). Было обнаружено, что все дескрипторы однозначно идентифицируют соответствующие пороки развития, тогда как четыре порока развития не в каждом случае были связаны с их референтными дескрипторами. Например, врожденная диафрагмальная грыжа (левосторонняя) в 42/93 (45,2%) случаях была представлена без желудка в грудной клетке. Из-за естественного течения заболевания не все признаки можно было распознать в первом триместре, некоторые из них становились очевидными только со второго триместра.
Заключение
Мы определили сонографические дескрипторы, которые позволяют однозначно мгновенно диагностировать 20 основных врожденных аномалий: протокол “INDIAMAN-20” (INSTANT DIAgnosis of Major ANomalies). Мы считаем, что использование этого подхода может облегчить целенаправленное обучение менее опытных врачей и что он может быть включен в протоколы искусственного интеллекта и глубокого обучения, что еще больше повысит мгновенное пренатальное распознавание этих летальных или опасных для жизни пороков развития. © 2022 Международное общество ультразвука в акушерстве и гинекологии.
Вступление
Международная группа анализа опухолей яичников (МАОЯ) является новаторской инициативой, направленной на стандартизацию терминологии и улучшение уровня выявления и характеристики опухолей яичников ¹. Эта вдохновенная многоцентровая группа достигла примерно за 15 лет ¹,2 выдающихся результатов в сонографическом прогнозировании злокачественных опухолей яичников. Ее развитие привело к фундаментальной работе, описывающей “клиническую трехступенчатую стратегию” диагностики опухолей придатков 2. Первый из этих трех шагов заключался в выявлении сонографических паттернов, каждый из которых был настолько типичным для гистологии конкретной опухоли яичника, что был практически синонимом окончательного подтверждения опухоли на гистологическом исследовании. Для описания этого типа немедленного распознавания опухолевого паттерна группа МАОЯ создала термин “мгновенная диагностика” 2.
Мы позаимствовали этот диагностический процесс и адаптировали его к аномалиям развития плода. Существует ряд врожденных аномалий, сонографическая картина которых является настолько типичной и однозначной, что сама по себе приводит к однозначному диагнозу без необходимости рассматривать другие диагнозы. Эта концепция может быть применена к различным уровням акушерского скринингового ультразвукового исследования. Мы применили ее к аномалиям, которые можно распознать на стандартных скрининговых изображениях, необходимых для 20-недельного сканирования аномалий ³. Целью этого исследования было составить перечень мгновенных диагнозов основных аномалий плода, представить их сонографические дескрипторы и протестировать их в ретроспективной серии плодов с врожденными аномалиями, которые находились под наблюдением в нашем центре.
Методы
Первым шагом был поиск справочника, иллюстрирующего аномалии развития плода 4, для определения основных врожденных аномалий, которые соответствуют следующим критериям: (1) могут быть диагностированы непосредственно и однозначно на основе набора дескрипторов, очевидных на одном сонографическом снимке; (2) относятся к тем, что чаще всего диагностируются внутриутробно; (3) являются основными летальными или угрожающими жизни пороками развития. Мы составили список из 20 “мгновенных диагнозов” врожденных аномалий, объединив их в группы по пять, с соответствующими дескрипторами и референтными сонографическими изображениями. Прогностическая ценность каждого сонографического дескриптора была проверена во всех случаях с выбранными аномалиями, оцененными с января 2000 года в нашем отделении медицины плода, которые были получены из нашей электронной базы данных. Для каждого случая было получено эталонное изображение в виде одного двумерного изображения или из трехмерного объемного набора данных, и два врача оценивали, соответствует ли изображение сонографическим дескрипторам. Для каждой врожденной аномалии – комбинацию сонографического дескриптора мы оценивали на наличие или отсутствие однозначной связи между аномалией и дескриптором, определяя: может ли определенный дескриптор в установленной референтной плоскости однозначно идентифицировать аномалию, то есть такой же дескриптор не может быть найден ни в одном другом пороке; и определенная аномалия во всех случаях имеет соответствующий дескриптор. Наконец, учитывая естественную историю 20 мгновенных диагнозов, мы определили, можно ли применять сонографические дескрипторы во всех триместрах, или только выборочно.
Результаты
Из 20 мгновенных диагнозов пять касались центральной/периферической нервной системы, пять – сердца, пять – брюшной стенки/желудочно-кишечного тракта и пять – остальных систем (три мочевыделительной, две скелетной) (Таблица 1 и Рисунок 1–4).
Было установлено, что все дескрипторы однозначно идентифицируют соответствующие пороки развития, тогда как четыре порока развития не были связаны с их референтными дескрипторами в каждом случае (Таблица 1). В частности, полная агенезия мозолистого тела, представленная без классической кольпоцефалии в 3/63 (4,8%) случаев (Рис. 5), врожденная диафрагмальная грыжа (ВДГ) (левосторонняя), представленная без желудка в грудной клетке в 42/93 (45. 2%) случаев (Рис. 6); синдром гипоплазии левых отделов сердца (СГЛОС), который был представлен без легко идентифицируемой гипоплазии левого желудочка в 5/78 (6,4%) случаев (Рис. 7); и критический аортальный стеноз, который не имел четко выраженного эндокардиального фиброэластоза и левого желудочка глобулярной формы в 5/29 (17,2%) случаев (Рис. 8). Кроме того, из-за естественного течения заболевания не все признаки можно распознать в первом триместре, некоторые из них становятся очевидными только со второго триместра (Таблица 1). Например, СГЛОС иногда проявляется в первом триместре уменьшением тканей левого желудочка, почти достигающим верхушки сердца, и может считаться гипоплазированным с атрезированным аортальным клапаном и стенозированным/атрезированным митральным клапаном во втором триместре.
Обсуждение
В этом исследовании мы имели целью определить сонографические дескрипторы, наблюдение за которыми может привести к однозначному и мгновенному распознаванию ряда основных врожденных аномалий, подобно мгновенным диагнозам, о которых сообщает МАОЯ для диагностики придаточных образований 2. Мы отобрали 20 основных врожденных пороков развития или их подтипов (например, ВДГ, левосторонняя), которые можно считать мгновенно диагностируемыми на основе распознавания их сонографических дескрипторов (Таблица 1 и Рисунок 1–4). Мы считаем, что этот список “INDIAMAN-20” (INSTANT DIAgnosis of Major ANomalies) может быть эффективно использован в обучении врачей-сонографистов и врачей, которые проводят акушерские скрининговые ультразвуковые исследования 4–6,предоставляя им инструменты для идентификации сонографических паттернов, которые приведут к быстрой/мгновенной диагностике 20 основных аномалий плода.
Таблица 1 Подробная информация о 20 мгновенных диагнозов для основных врожденных аномалий, которые составляют предложенный протокол INDIAMAN-20 (INstant DIAgnosis of Major ANomalies)
*Дескриптор не был найден ни в одном другом пороке развития. †Аномалия представлена соответствующим дескриптором во всех случаях. ‡Теоретически, на основе анамнеза заболевания. 4КВ, четырехкамерный вид; ОЖ, окружность живота; АМТ, агенезия мозолистого тела; ДАВП, дефект атриовентрикулярной перегородки; ВДГ, врожденная диафрагмальная грыжа; ЦНС/ПНС, центральная/периферическая нервная система; ППП, полость прозрачной перегородки; ФЭЭ, фиброэластоз эндокарда; ЖКТ, желудочно-кишечный тракт; СГЛОС, синдром гипоплазии левых отделов сердца; ГПЭ, голопрозэнцефалия; ОНМП, обструкция нижних мочевых путей; ЛЖ, левый желудочек; ВТЛЖ, выводной тракт левого желудочка; МКДП, мультикистозная диспластическая почка; МК, митральный клапан; №, номер; ОСД, открытый спинальный дизрафизм; ПП, поликистоз почек, аутосомно-рецессивный; Т1/Т2/Т3, первый/второй/третий триместр; ТЦ, трансцеребеллярный; ТКА, транспозиция крупных артерий; ТВ, трансвентрикулярный; Стенка, брюшная стенка.
Рисунок 1 Центральная/периферическая нервная система: мгновенные диагнозы 1-5 (см. сонографические дескрипторы в Таблице 1). (а) Экзенцефалия/анэнцефалия. Сагиттальная проекция головы плода: родничок полностью отсутствует и видно лишь небольшую часть мозга (стрелка); биометрия головы не измеряется. (b) Алобарная/полулобарная голопрозэнцефалия. Аксиальная проекция головы плода демонстрирует единственный желудочек (sv) спереди, с отсутствием родничка и сращением таламусов (t). (с) Цефалоцеле (затылочная часть). Аксиальная проекция головы плода демонстрирует костный дефект на уровне затылочной кости с выпячиванием мозговых оболочек и затылочного полюса одного полушария (стрелки); обратите внимание также на вентрикуломегалию. (d) Мальформация Арнольда-Киари (симптом банана) при открытом спинальном дизрафизме. На аксиальной, трансцеребеллярной проекции головы плода мозжечок дизморфный, напоминает банан, а большая цистерна стерта (стрелки). Такой вид характерен для открытых спинальных дизрафизмов. (е) Полная агенезия мозолистого тела. На аксиальной, трансвентрикулярной проекции головы плода задний рог бокового желудочка имеет форму слезинки (кольпоцефалия), передний рог заострен (стрелки); полость прозрачной перегородки отсутствует (кончик стрелки). Эти признаки соответствуют полной агенезии мозолистого тела, но в некоторых случаях эти признаки менее выражены (Таблица 1).
Рисунок 2 Сердце: мгновенные диагнозы 6-10 (см. сонографические дескрипторы в Таблице 1). (a-d) Четырехкамерный вид. (а) Синдром гипоплазии левых отделов сердца. Обратите внимание на сильно гипоплазированный, но все еще распознаваемый левый желудочек (стрелка), который не формирует верхушку сердца и находится ниже левого предсердия (la). Митральный клапан сильно стенозирован. (b) Полный дефект атриовентрикулярной перегородки. Обратите внимание на большой центральный дефект сердца, сердцевина полностью отсутствует из-за наличия единственного общего атриовентрикулярного клапана. (c) Тяжелая аномалия Эбштейна. Обратите внимание на смещение створок трехстворчатого клапана (стрелка), особенно септальный листок (сравните с уровнем расположения митрального клапана (кончик стрелки)). (d) Тяжелый аортальный стеноз. В большинстве случаев левый желудочек (lv) расширен, менее сократим и имеет гиперэхогенный ободок, что соответствует фиброэластозу эндокарда (стрелки). Однако это не является очевидным во всех случаях. (e) Транспозиция крупных артерий. На изображении выводного тракта левого желудочка можно увидеть два параллельных сосуда (признак двойного ствола), каждый из которых соединен с противоположным желудочком (вентрикуло-артериальная дискордантность). Ao – восходящая аорта; ca – общее предсердие; lv – левый желудочек; Pa – главная легочная артерия; ra – правое предсердие; rv – правый желудочек.
Рисунок 3 Брюшная стенка и желудочно-кишечный тракт: мгновенные диагнозы 11-15 (см. сонографические дескрипторы в Таблице 1). (а) Атрезия двенадцатиперстной кишки. Аксиальная проекция живота плода: расширенный проксимальный отдел двенадцатиперстной кишки (стрелка), продолжение желудка (st) и привратника, образует симптом “двойного пузыря”, характерный для атрезии двенадцатиперстной кишки. Обычно это связано с тяжелым многоводием, начиная с конца второго триместра беременности. (b) Врожденная диафрагмальная грыжа, левосторонняя. На аксиальной четырехкамерной проекции грудной клетки плода желудок (st) виден слева. В этом случае часть левой доли печени (li) также находилась в грудной клетке. Сердце (H) смещено контралатерально из-за смещения средостения, вызванного грыжей органов. Следует отметить, что желудок не мигрирует в грудной клетке в значительном проценте случаев (см. таблицу 1). (c) Экзомфалос. Аксиальная проекция живота плода: видно большой мешок, содержащий печень (li), несколько петель подвздошной кишки и желудок (st). Стрелки указывают на дефект брюшной стенки. (d) Гастрошизис. Аксиальная проекция живота плода: хорошо видны внебрюшинные петли подвздошной кишки (стрелка), плавающие в амниотической жидкости. (e) Аномалия стебля тела. При этой аномалии практически все органы брюшной полости прикреплены к оболочкам. Продольный вид тела плода: обратите внимание на печень и желудок, прикрепленные к стенке матки (стрелка). gb, желчный пузырь.
Рисунок 4 Мочевыделительная и костная системы: мгновенные диагнозы 16-20 (см. сонографические дескрипторы в Таблице 1). (а) Поликистоз почек, аутосомно-рецессивный. Почки выглядят значительно увеличенными и гиперэхогенными. Кортико-медуллярная дифференциация потеряна, а лоханки едва заметны. Кист не видно. Амниотическая жидкость в большинстве случаев отсутствует. (b) Мультикистозная почка. Почка выглядит значительно увеличенной, с потерей кортико-медуллярной дифференциации. Присутствуют несколько макрокист разного размера. (c) Непроходимость нижних мочевых путей, совместимая с атрезией уретры или задних клапанов уретры. Мочевой пузырь (bl) значительно увеличен (мегацистис), диаметр >15 мм в 11-14 недель гестации. Часто видно расширение мочеточника и почечных лоханок (стрелки). (d) Поперечный дефект, верхняя конечность. Предплечье нормальное, но не видно ни кисти, ни пальцев (стрелка). Присутствуют только остатки пястных костей. (e) Дефект лучевой кости. Эта аномалия типична для трисомии 18, но может встречаться и при других состояниях, с наличием или отсутствием большого пальца. Кисть обычно имеет сильное радиальное отклонение, а предплечье укорочено.
Рисунок 5 Полная агенезия мозолистого тела. (a-c) В большинстве случаев кольпоцефалия (стрелка), а также отсутствие полости прозрачной перегородки (кончик стрелки) легко демонстрируются на аксиальной трансвентрикулярной проекции головы плода. (d) Иногда капельную дилатацию бокового желудочка не удается продемонстрировать, особенно во втором триместре, как показано здесь. Обратите внимание, что полость прозрачной перегородки не видна (стрелка), но предсердие является нормальным (9 мм), а кольпоцефалия отсутствует (?)
Рисунок 6 Врожденная диафрагмальная грыжа, левосторонняя. (a-c) При этой врожденной аномалии желудок (st) мигрирует в грудную клетку в >50% случаев, диагностированных внутриутробно, а сердце (H) смещается, располагаясь в правой половине грудной клетки спереди правого легкого (rl). (d) Однако нередко желудок не мигрирует в грудную клетку, как показано здесь: левая половина грудной клетки занята кишечником и печенью, сердце (H) смещено контралатерально, а желудок не виден (?). rl, правое легкое.
Рисунок 7 Синдром гипоплазии левых отделов сердца (СГЛОС). (a-c) В большинстве случаев гипоплазированный левый желудочек (стрелка) хорошо виден на четырехкамерном изображении сердца плода, что делает диагноз СГЛОС простым. (d) Иногда левый желудочек настолько гипоплазирован, что его невозможно продемонстрировать (?). В этих редких случаях дифференциальный диагноз включает поражение желудочка или других одножелудочковых пороков сердца. Демонстрация камеры предсердия с левой стороны сердца является признаком, указывающим на СГЛОС. la – левое предсердие; rv – правый желудочек.
Рисунок 8 Тяжелый аортальный стеноз. (a-c) В большинстве случаев левый желудочек (lv) имеет глобулярный вид, с фиброэластозом эндокарда, который проявляется в виде гиперэхогенного ободка вдоль стенки миокарда (стрелки). (d) Иногда этот признак может отсутствовать, особенно если митральный клапан, который всегда является диспластическим, имеет выраженную недостаточность, а не стеноз. В этом случае давление в левом внутрижелудочковом отделе никогда не достигало экстремальных значений, необходимых для сжатия субэпикардиальных артериол, что привело бы к фиброзным изменениям, характерным для фиброэластоза эндокарда. lv – левый желудочек; ra – правое предсердие.
Выбор именно этих 20 мгновенных диагнозов следует обсудить, поскольку существуют другие пороки развития, которые можно диагностировать непосредственно и однозначно с помощью одного сонографического снимка, например, расщелина верхней губы/неба. Однако, несмотря на то, что эта аномалия легко распознается на тангенциальном снимке верхней губы, она не является серьезным состоянием, угрожающим жизни. Кроме того, полная степень расщепления (то есть только губы, губы и альвеолярного гребня или полная расщелина) может не быть очевидным на одной тангенциальной плоскости губы. Мы имели целью улучшить раннее выявление основных состояний, связанных с чрезвычайно плохим прогнозом (например, анэнцефалия, голопрозэнцефалия, аномалия стебля тела, аутосомно-рецессивный поликистоз почек) или тех, при которых своевременное направление в третичный центр будет способствовать повышению выживаемости (например, СГЛОС, транспозиция крупных артерий, ВДГ) или улучшению хирургического результата (например, гастрошизис, экзомфалоз).
INDIAMAN-20 можно не только использовать для обучения персонала, который проводит акушерские скрининговые ультразвуковые исследования, но и текстовые сонографические дескрипторы, проиллюстрированные в Таблице 1, можно легко превратить в бинарные переменные, чтобы включить их в инструменты искусственного интеллекта и глубокого обучения, которые в настоящее время разрабатываются для пренатальной ультразвуковой диагностики 7–9.
Ограничением этого исследования является то, что выбор 20 мгновенных диагнозов был несколько произвольным. Как указано в разделе “Методы”, было определено три основных критерия с точки зрения прогностической тяжести и частоты, но, следует признать, что может быть трудно провести границу между многими возможными альтернативами. В связи с этим мы подумали, что использование определенных цифр для облегчения запоминания – то есть 20 диагнозов, по пять для каждой анатомической области/органа – может помочь слушателям запомнить их. Сильной стороной исследования является относительно большое количество случаев, оцененных для проверки ультразвуковых дескрипторов: всего было обследовано почти 1000 плодов и в среднем примерно 50 на каждую аномалию.
В заключении, мы определили сонографические дескрипторы, которые позволяют однозначно мгновенно поставить диагноз для списка из 20 основных врожденных аномалий: протокол INDIAMAN-20. Мы считаем, что использование этого подхода может облегчить целенаправленное обучение менее опытных врачей и что он может быть включен в протоколы искусственного интеллекта и глубокого обучения, что еще больше повысит мгновенное пренатальное распознавание этих летальных или угрожающих жизни пороков развития.
Ссылки на источники
- Timmerman D, Testa AC, Bourne TH, Ameye L, Jurkovic D, Van Holsbeke C, Paladini D, Van Calster B, Vergote I, Van Huffel S, Valentin L. Simple ultrasound-based rules for the diagnosis of ovarian cancer. Ultrasound Obstet Gynecol 2008; 31: 681–690.
- Ameye L, Timmerman D, Valentin L, Paladini D, Zhang J, Van Holsbeke C, Lissoni AA, Savelli L, Veldman J, Testa AC, Amant F, Van Huffel S, Bourne T. Clinically oriented three-step strategy for assessment of adnexal pathology. Ultrasound Obstet Gynecol 2012; 40: 582–591.
- Salomon LJ, Alfirevic Z, Berghella V, Bilardo CM, Chalouhi GE, Da Silva Costa F, Hernandez-Andrade E, Malinger G, Munoz H, Paladini D, Prefumo F, Sotiriadis A, Toi A, Lee W. ISUOG Practice Guidelines (updated): performance of the routine mid-trimester fetal ultrasound scan. Ultrasound Obstet Gynecol 2022; 59: 840–856.
- Farrell AS, Kuller JA, Boyd BK, Ellestad SC, Grace MR, Propst KA, Dotters-Katz SK. Resident confidence with obstetrical ultrasound–are we meeting Council on Resident Education in Obstetrics and Gynecology objectives and Accreditation Council for Graduate Medical Education milestones? Am J Obstet Gynecol MFM 2020; 2: 100241.
- Gkamprana AM, Despotidi A, Maroudias G, Michalitsi V, Papantoniou N, Pergialiotis V. Training the trainees: a pilot study of inter-observer discrepancy and learning curve in the maternal foetal unit of a tertiary centre. J Obstet Gynaecol 2021; 41: 746–749.
- Abuhamad A, Minton KK, Benson CB, Chudleigh T, Crites L, Doubilet PM, Driggers R, Lee W, Mann KV, Perez JJ, Rose NC, Simpson LL, Tabor A, Benacerraf BR. Obstetric and gynecologic ultrasound curriculum and competency assessment in residency training programs: consensus report. Ultrasound Obstet Gynecol 2018; 51: 150–155.
- Lin M, He X, Guo H, He M, Zhang L, Xian J, Lei T, Xu Q, Zheng J, Feng J, Hao C, Yang Y, Wang N, Xie H. Use of real-time artificial intelligence in detection of abnormal image patterns in standard sonographic reference planes in screening for fetal intracranial malformations. Ultrasound Obstet Gynecol 2022; 59: 304–316.
- Drukker L. Real-time identification of fetal anomalies on ultrasound using artificial intelligence: what’s next? Ultrasound Obstet Gynecol 2022; 59: 285–287.
- Han G, Jin T, Zhang L, Guo C, Gui H, Na R, Wang X, Bai H. Adoption of compound echocardiography under artificial intelligence algorithm in fetal congenial heart disease screening during gestation. Appl Bionics Biomech 2022; 2022: 6410103.