🤖 Короткий переказ від ШІ
Стаття представляє протокол INDIAMAN-20, розроблений для миттєвої сонографічної діагностики 20 основних вроджених аномалій розвитку плода шляхом визначення специфічних сонографічних дескрипторів.
Дослідження успішно визначило дескриптори, які дозволяють однозначно ідентифікувати більшість аномалій, покращуючи швидкість та точність діагностики, що особливо важливо для летальних або життєзагрозливих станів.
✅ Ключові тези зі статті:
- Діагностика: Розроблено протокол INDIAMAN-20, що містить сонографічні дескриптори для миттєвої діагностики 20 ключових вроджених аномалій плода.
- Лікування: Протокол спрямований на раннє виявлення аномалій, що покращує своєчасне скерування до третинних центрів та оптимізує хірургічні результати.
- Переваги: Протокол полегшує навчання менш досвідчених лікарів і може бути інтегрований в системи штучного інтелекту для підвищення пренатальної діагностики.
- Обмеження: Деякі дескриптори можуть бути менш вираженими або не очевидними у всіх триместрах, а чотири вади розвитку не завжди супроводжуються своїми референтними дескрипторами.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
РЕЗЮМЕ
Мета
Скласти перелік миттєвих діагнозів основних аномалій розвитку плода, представити їх сонографічні дескриптори та протестувати їх на ретроспективних серіях плодів з вродженими аномаліями, які перебували на лікуванні в нашому центрі.
Методи
Першим кроком було визначення основних аномалій, які відповідають наступним критеріям: (1) можуть бути діагностовані безпосередньо і однозначно на основі набору дескрипторів, очевидних на одному сонографічному знімку; (2) належать до тих, що найчастіше діагностуються внутрішньоутробно; (3) представляють основні смертельні або небезпечні для життя вади розвитку або аномалії, при яких не може бути виконано жодного або тільки паліативного хірургічного втручання. Для кожної з цих аномалій було створено сонографічний дескриптор. Другим кроком було тестування дескрипторів миттєвих діагнозів у всіх випадках з цими аномаліями, оцінених з січня 2000 року у нашому відділенні медицини плода, отриманих з нашої електронної бази даних. Для кожної вродженої аномалії – комбінацію сонографічного дескриптора ми оцінювали на наявність або відсутність однозначного зв’язку між аномалією та дескриптором, визначаючи: чи певний дескриптор у встановленій референтній площині однозначно ідентифікує аномалію, тобто такий самий дескриптор не може бути знайдений у жодній іншій ваді; і чи певна аномалія у всіх випадках має відповідний дескриптор. Нарешті, ми оцінили, чи можна застосовувати сонографічні дескриптори у всіх триместрах або лише вибірково, враховуючи природну історію 20 миттєвих діагнозів.
Результати
З 20 миттєвих діагнозів п’ять стосувалися центральної/периферичної нервової системи (екзенцефалія/аненцефалія, алобарна/семілобарна голопрозенцефалія, цефалоцеле, відкрита спінальна дизрафія, повна агенезія мозолистого тіла), п’ять – серця (синдром гіпоплазії лівих відділів серця, повний дефект міжшлуночкової перегородки, важка аномалія Ебштейна, критичний аортальний стеноз, транспозиція великих артерій), п’ять стосувалися черевної стінки (лівобічна вроджена діафрагмальна грижа, екзомфалос, гастрошизис, аномалія стебла тіла) або шлунково-кишкового тракту (атрезія дванадцятипалої кишки), і п’ять – решти систем (три сечовидільної (аутосомно-рецесивний полікістоз нирок, мультикістозна диспластична нирка, обструкція нижніх відділів сечовивідних шляхів), два скелетних (поперечна вада розвитку кінцівок, вада розвитку променевої кістки)). Було виявлено, що всі дескриптори однозначно ідентифікують відповідні вади розвитку, тоді як чотири вади розвитку не в кожному випадку були пов’язані з їхніми референтними дескрипторами. Наприклад, вроджена діафрагмальна грижа (лівобічна) у 42/93 (45,2%) випадках була представлена без шлунка в грудній клітці. Через природний перебіг захворювання не всі ознаки можна було розпізнати в першому триместрі, деякі з них ставали очевидними лише з другого триместру.
Висновок
Ми визначили сонографічні дескриптори, які дозволяють однозначно миттєво діагностувати 20 основних вроджених аномалій: протокол “INDIAMAN-20” (INSTANT DIAgnosis of Major ANomalies). Ми вважаємо, що використання цього підходу може полегшити цілеспрямоване навчання менш досвідчених лікарів і що він може бути включений в протоколи штучного інтелекту і глибокого навчання, що ще більше підвищить миттєве пренатальне розпізнавання цих летальних або небезпечних для життя вад розвитку. © 2022 Міжнародне товариство ультразвуку в акушерстві та гінекології.
Вступ
Міжнародна група аналізу пухлин яєчників (МАПЯ) є новаторською ініціативою, спрямованою на стандартизацію термінології та покращення рівня виявлення і характеристики пухлин яєчників ¹. Ця натхненна багатоцентрова група досягла приблизно за 15 років ¹,2 видатних результатів у сонографічному прогнозуванні злоякісних пухлин яєчників. Її розвиток призвів до фундаментальної роботи, що описує “клінічну триступеневу стратегію” діагностики пухлин придатків 2. Перший з цих трьох кроків полягав у виявленні сонографічних патернів, кожен з яких був настільки типовим для гістології конкретної пухлини яєчника, що був практично синонімом остаточного підтвердження пухлини на гістологічному дослідженні. Для опису цього типу негайного розпізнавання пухлинного патерну група МАПЯ створила термін “миттєва діагностика” 2.
Ми запозичили цей діагностичний процес і адаптували його до аномалій розвитку плода. Існує ряд вроджених аномалій, сонографічна картина яких є настільки типовою і однозначною, що сама по собі призводить до однозначного діагнозу без необхідності розглядати інші діагнози. Ця концепція може бути застосована до різних рівнів акушерського скринінгового ультразвукового дослідження. Ми застосували її до аномалій, які можна розпізнати на стандартних скринінгових зображеннях, необхідних для 20-тижневого сканування аномалій³. Метою цього дослідження було скласти перелік миттєвих діагнозів основних аномалій плода, представити їх сонографічні дескриптори та протестувати їх у ретроспективній серії плодів з вродженими аномаліями, які перебували під наглядом у нашому центрі.
Методи
Першим кроком був пошук довідника, що ілюструє аномалії розвитку плода 4, для визначення основних вроджених аномалій, які відповідають наступним критеріям: (1) можуть бути діагностовані безпосередньо і однозначно на основі набору дескрипторів, очевидних на одному сонографічному знімку; (2) належать до тих, що найчастіше діагностуються внутрішньоутробно; (3) є основними летальними або загрозливими для життя вадами розвитку. Ми склали список з 20 “миттєвих діагнозів” вроджених аномалій, об’єднавши їх у групи по п’ять, з відповідними дескрипторами та референтними сонографічними зображеннями. Прогностична цінність кожного сонографічного дескриптора була перевірена у всіх випадках з обраними аномаліями, оціненими з січня 2000 року у нашому відділенні медицини плода, які були отримані з нашої електронної бази даних. Для кожного випадку було отримано еталонне зображення у вигляді одного двовимірного зображення або з тривимірного об’ємного набору даних, і два лікарі оцінювали, чи відповідає зображення сонографічним дескрипторам. Для кожної вродженої аномалії – комбінацію сонографічного дескриптора ми оцінювали на наявність або відсутність однозначного зв’язку між аномалією та дескриптором, визначаючи: чи певний дескриптор у встановленій референтній площині однозначно ідентифікує аномалію, тобто такий самий дескриптор не може бути знайдений у жодній іншій ваді; і чи певна аномалія у всіх випадках має відповідний дескриптор. Нарешті, враховуючи природну історію 20 миттєвих діагнозів, ми визначили, чи можна застосовувати сонографічні дескриптори у всіх триместрах, чи лише вибірково.
Результати
З 20 миттєвих діагнозів п’ять стосувалися центральної/периферичної нервової системи, п’ять – серця, п’ять – черевної стінки/шлунково-кишкового тракту і п’ять – решти систем (три сечовидільної, дві скелетної) (Таблиця 1 і Зображення 1–4).
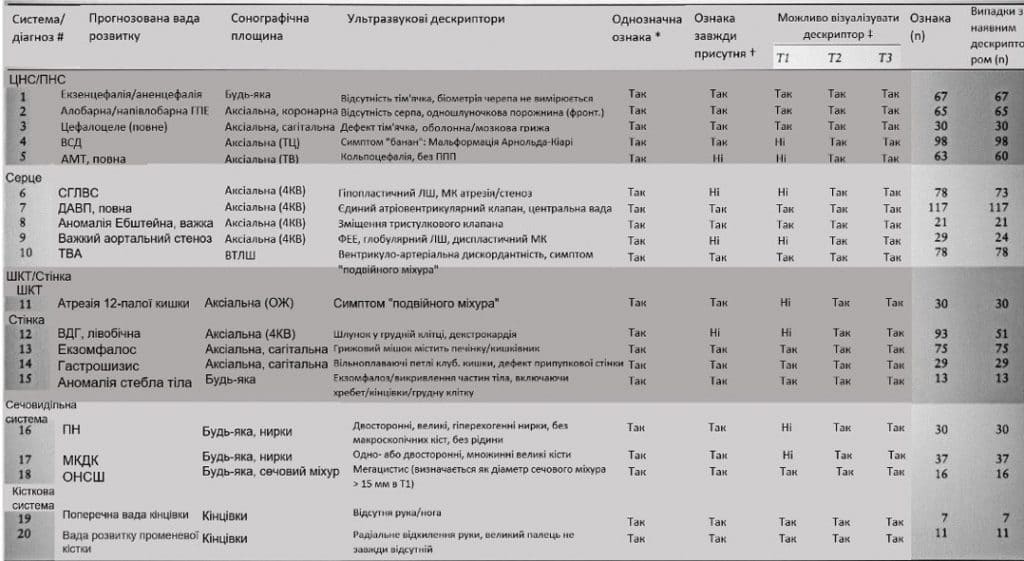
Було встановлено, що всі дескриптори однозначно ідентифікують відповідні вади розвитку, тоді як чотири вади розвитку не були пов’язані з їх референтними дескрипторами в кожному випадку (Таблиця 1). Зокрема, повна агенезія мозолистого тіла, представлена без класичної кольпоцефалії у 3/63 (4,8%) випадків (Зобр. 5), вроджена діафрагмальна грижа (ВДГ) (лівобічна), представлена без шлунка в грудній клітці у 42/93 (45. 2%) випадків (Зобр. 6); синдром гіпоплазії лівих відділів серця (СГЛВС), який був представлений без легко ідентифікованої гіпоплазії лівого шлуночка в 5/78 (6,4%) випадків (Зобр. 7); і критичний аортальний стеноз, який не мав чітко вираженого ендокардіального фіброеластозу і лівого шлуночка глобулярної форми в 5/29 (17,2%) випадків (Зобр. 8). Крім того, через природний перебіг захворювання не всі ознаки можна розпізнати в першому триместрі, деякі з них стають очевидними лише з другого триместру (Таблиця 1). Наприклад, СГЛВС іноді проявляється в першому триместрі зменшенням тканин лівого шлуночка, що майже досягає верхівки серця, і може вважатися гіпоплазованим з атрезованим аортальним клапаном і стенозованим/атрезованим мітральним клапаном в другому триместрі.
Обговорення
У цьому дослідженні ми мали на меті визначити сонографічні дескриптори, спостереження за якими може призвести до однозначного та миттєвого розпізнавання низки основних вроджених аномалій, подібно до миттєвих діагнозів, про які повідомляє МАПЯ для діагностики придаткових утворень 2. Ми відібрали 20 основних вроджених вад розвитку або їх підтипів (наприклад, ВДГ, лівобічна), які можна вважати такими, що миттєво діагностуються на основі розпізнавання їх сонографічних дескрипторів (Таблиця 1 і Зображення 1–4). Ми вважаємо, що цей список “INDIAMAN-20” (INSTANT DIAgnosis of Major ANomalies) може бути ефективно використаний у навчанні лікарів-сонографів та лікарів, які проводять акушерські скринінгові ультразвукові дослідження 4–6, надаючи їм інструменти для ідентифікації сонографічних патернів, які приведуть до швидкої/миттєвої діагностики 20 основних аномалій плода.
Таблиця 1 Детальна інформація про 20 миттєвих діагнозів для основних вроджених аномалій, які складають запропонований протокол INDIAMAN-20 (INstant DIAgnosis of Major ANomalies)
*Дескриптор не був знайдений у жодній іншій ваді розвитку. †Аномалія представлена відповідним дескриптором у всіх випадках. ‡Теоретично, на основі анамнезу захворювання. 4КВ, чотирикамерний вид; ОЖ, окружність живота; АМТ, агенезія мозолистого тіла; ДАВП, дефект атріовентрикулярної перегородки; ВДГ, вроджена діафрагмальна грижа; ЦНС/ПНС, центральна/периферична нервова система; ППП, порожнина прозорої перегородки; ФЕЕ, фіброеластоз ендокарда; ШКТ, шлунково-кишковий тракт; СГЛВС, синдром гіпоплазії лівих відділів серця; ГПЕ, голопрозенцефалія; ОНСШ, обструкція нижніх сечових шляхів; ЛШ, лівий шлуночок; ВТЛШ, вивідний тракт лівого шлуночка; МКДН, мультикістозна диспластична нирка; МК, мітральний клапан; №, номер; ВСД, відкритий спинальний дизрафізм; ПН, полікістоз нирок, аутосомно-рецесивний; Т1/Т2/Т3, перший/другий/третій триместр; ТЦ, трансцеребеллярний; ТВА, транспозиція великих артерій; ТВ, трансвентрикулярний; Стінка, черевна стінка.
Зображення 1 Центральна/периферична нервова система: миттєві діагнози 1-5 (див. сонографічні дескриптори в Таблиці 1). (а) Ексенцефалія/аненцефалія. Сагітальна проекція голови плода: тім’ячко повністю відсутнє і видно лише невелику частину мозку (стрілка); біометрія голови не вимірюється. (b) Алобарна/напівлобарна голопрозенцефалія. Аксіальна проекція голови плода демонструє єдиний шлуночок (sv) спереду, з відсутністю тім’ячка та зрощенням таламусів (t). (с) Цефалоцеле (потилична частина). Аксіальна проекція голови плода демонструє кістковий дефект на рівні потиличної кістки з випинанням мозкових оболонок та потиличного полюсу однієї півкулі (стрілки); зверніть увагу також на вентрикуломегалію. (d) Мальформація Арнольда-Кіарі (симптом банана) при відкритому спинальному дизрафізмі. На аксіальній, трансцеребеллярній проекції голови плода мозочок дизморфний, нагадує банан, а велика цистерна стерта (стрілки). Такий вигляд характерний для відкритих спинальних дизрафізмів. (е) Повна агенезія мозолистого тіла. На аксіальній, трансвентрикулярній проекції голови плода задній ріг бічного шлуночка має форму сльозинки (кольпоцефалія), передній ріг загострений (стрілки); порожнина прозорої перегородки відсутня (кінчик стрілки). Ці ознаки відповідають повній агенезії мозолистого тіла, але в деяких випадках ці ознаки менш виражені (Таблиця 1).
Зображення 2 Серце: миттєві діагнози 6-10 (див. сонографічні дескриптори в Таблиці 1). (a-d) Чотирикамерний вигляд. (а) Синдром гіпоплазії лівих відділів серця. Зверніть увагу на сильно гіпоплазований, але все ще розпізнаваний лівий шлуночок (стрілка), який не формує верхівку серця і знаходиться нижче лівого передсердя (la). Мітральний клапан сильно стенозований. (b) Повний дефект атріовентрикулярної перегородки. Зверніть увагу на великий центральний дефект серця, серцевина повністю відсутня через наявність єдиного загального атріовентрикулярного клапана. (c) Важка аномалія Ебштейна. Зверніть увагу на зміщення стулок тристулкового клапана (стрілка), особливо септальний листок (порівняйте з рівнем розташуванням мітрального клапана (кінчик стрілки)). (d) Важкий аортальний стеноз. У більшості випадків лівий шлуночок (lv) розширений, менш скоротливий і має гіперехогенний обідок, що відповідає фіброеластозу ендокарда (стрілки). Однак це не є очевидним у всіх випадках. (e) Транспозиція великих артерій. На зображенні вивідного тракту лівого шлуночка можна побачити дві паралельні судини (ознака подвійного стовбура), кожна з яких з’єднана з протилежним шлуночком (вентрикуло-артеріальна дискордантність). Ao – висхідна аорта; ca – спільне передсердя; lv – лівий шлуночок; Pa – головна легенева артерія; ra – праве передсердя; rv – правий шлуночок.
Зображення 3 Черевна стінка та шлунково-кишковий тракт: миттєві діагнози 11-15 (див. сонографічні дескриптори в Таблиці 1). (а) Атрезія дванадцятипалої кишки. Аксіальна проекція живота плода: розширений проксимальний відділ дванадцятипалої кишки (стрілка), продовження шлунка (st) та воротаря, утворює симптом “подвійного міхура”, характерний для атрезії дванадцятипалої кишки. Зазвичай це пов’язано з тяжким багатоводдям, починаючи з кінця другого триместру вагітності. (b) Вроджена діафрагмальна грижа, лівобічна. На аксіальній чотирикамерній проекції грудної клітки плода шлунок (st) видно зліва. У цьому випадку частина лівої частки печінки (li) також знаходилась у грудній клітці. Серце (H) зміщене контралатерально через зсув середостіння, спричинений грижею органів. Слід зазначити, що шлунок не мігрує в грудній клітці у значному відсотку випадків (див. таблицю 1). (c) Екзомфалос. Аксіальна проекція живота плода: видно великий мішок, що містить печінку (li), кілька петель клубової кишки та шлунок (st). Стрілки вказують на дефект черевної стінки. (d) Гастрошизис. Аксіальна проекція живота плода: добре видно позачеревні петлі клубової кишки (стрілка), що плавають в амніотичній рідині. (e) Аномалія стебла тіла. При цій аномалії практично всі органи черевної порожнини прикріплені до оболонок. Поздовжній вигляд тіла плода: зверніть увагу на печінку та шлунок, прикріплені до стінки матки (стрілка). gb, жовчний міхур.
Зображення 4 Сечовидільна та кісткова системи: миттєві діагнози 16-20 (див. сонографічні дескриптори в Таблиці 1). (а) Полікістоз нирок, аутосомно-рецесивний. Нирки виглядають значно збільшеними та гіперехогенними. Кортико-медулярна диференціація втрачена, а миски ледь помітні. Кіст не видно. Амніотична рідина в більшості випадків відсутня. (b) Мультикістозна нирка. Нирка виглядає значно збільшеною, з втратою кортико-медулярної диференціації. Присутні кілька макрокіст різного розміру. (c) Непрохідність нижніх сечових шляхів, що сумісний з атрезією уретри або задніх клапанів уретри. Сечовий міхур (bl) значно збільшений (мегацистис), діаметр >15 мм в 11-14 тижнів гестації. Часто видно розширення сечоводу та ниркових мисок (стрілки). (d) Поперечний дефект, верхня кінцівка. Передпліччя нормальне, але не видно ні кисті, ні пальців (стрілка). Присутні лише залишки п’ясткових кісток. (e) Дефект променевої кістки. Ця аномалія є типовою для трисомії 18, але може зустрічатися і при інших станах, з наявністю або відсутністю великого пальця. Кисть зазвичай має сильне радіальне відхилення, а передпліччя вкорочене.
Зображення 5 Повна агенезія мозолистого тіла. (a-c) У більшості випадків кольпоцефалія (стрілка), а також відсутність порожнини прозорої перегородки (кінчик стрілки) легко демонструються на аксіальній трансвентрикулярній проекції голови плода. (d) Іноді краплинну дилатацію бічного шлуночка не вдається продемонструвати, особливо в другому триместрі, як показано тут. Зверніть увагу, що порожнину прозорої перегородки не видно (стрілка), але передсердя є нормальним (9 мм), а кольпоцефалія відсутня (?)
Зображення 6 Вроджена діафрагмальна грижа, лівостороння. (a-c) При цій вродженій аномалії шлунок (st) мігрує в грудну клітку в >50% випадків, діагностованих внутрішньоутробно, а серце (H) зміщується, розташовуючись в правій половині грудної клітки попереду правої легені (rl). (d) Однак нерідко шлунок не мігрує в грудну клітку, як показано тут: ліва половина грудної клітки зайнята кишечником і печінкою, серце (H) зміщене контралатерально, а шлунок не видно (?). rl, права легеня.
Зображення 7 Синдром гіпоплазії лівих відділів серця (СГЛВС). (a-c) У більшості випадків гіпоплазований лівий шлуночок (стрілка) добре видно на чотирикамерному зображенні серця плода, що робить діагноз СГЛВС простим. (d) Іноді лівий шлуночок настільки гіпоплазований, що його неможливо продемонструвати (?). У цих рідкісних випадках диференціальний діагноз включає ураження шлуночка або інших одношлуночкових вад серця. Демонстрація камери передсердя з лівого боку серця є ознакою, що вказує на СГЛВС. la – ліве передсердя; rv – правий шлуночок.
Зображення 8 Важкий аортальний стеноз. (a-c) У більшості випадків лівий шлуночок (lv) має глобулярний вигляд, з фіброеластозом ендокарда, який проявляється у вигляді гіперехогенного обідка вздовж стінки міокарда (стрілки). (d) Іноді ця ознака може бути відсутня, особливо якщо мітральний клапан, який завжди є диспластичним, має виражену недостатність, а не стеноз. У цьому випадку тиск у лівому внутрішньошлуночковому відділі ніколи не досягав екстремальних значень, необхідних для стискання субепікардіальних артеріол, що призвело б до фіброзних змін, характерних для фіброеластозу ендокарда. lv – лівий шлуночок; ra – праве передсердя.
Вибір саме цих 20 миттєвих діагнозів слід обговорити, оскільки існують інші вади розвитку, які можна діагностувати безпосередньо і однозначно за допомогою одного сонографічного знімка, наприклад, розщілина верхньої губи/піднебіння. Однак, незважаючи на те, що ця аномалія легко розпізнається на тангенціальному знімку верхньої губи, вона не є серйозним станом, що загрожує життю. Крім того, повний ступінь розщеплення (тобто тільки губи, губи та альвеолярного гребеня або повна розщелина) може не бути очевидним на одній тангенціальній площині губи. Ми мали на меті покращити раннє виявлення основних станів, пов’язаних з надзвичайно поганим прогнозом (наприклад, аненцефалія, голопрозенцефалія, аномалія стебла тіла, аутосомно-рецесивний полікістоз нирок) або тих, при яких своєчасне скерування до третинного центру сприятиме підвищенню виживаності (наприклад, СГЛВС, транспозиція великих артерій, ВДГ) або покращенню хірургічного результату (наприклад, гастрошизис, екзомфалоз).
INDIAMAN-20 можна не тільки використовувати для навчання персоналу, який проводить акушерські скринінгові ультразвукові дослідження, але й текстові сонографічні дескриптори, проілюстровані в Таблиці 1, можна легко перетворити на бінарні змінні, щоб включити їх в інструменти штучного інтелекту та глибокого навчання, які наразі розробляються для пренатальної ультразвукової діагностики 7–9.
Обмеженням цього дослідження є те, що вибір 20 миттєвих діагнозів був дещо довільним. Як зазначено в розділі “Методи”, було визначено три основні критерії з точки зору прогностичної тяжкості та частоти, але, слід визнати, що може бути важко провести межу між багатьма можливими альтернативами. У зв’язку з цим ми подумали, що використання певних цифр для полегшення запам’ятовування – тобто 20 діагнозів, по п’ять для кожної анатомічної ділянки/органу – може допомогти слухачам запам’ятати їх. Сильною стороною дослідження є відносно велика кількість випадків, оцінених для перевірки ультразвукових дескрипторів: загалом було обстежено майже 1000 плодів і в середньому приблизно 50 на кожну аномалію.
У висновку, ми визначили сонографічні дескриптори, які дозволяють однозначно миттєво поставити діагноз для списку з 20 основних вроджених аномалій: протокол INDIAMAN-20. Ми вважаємо, що використання цього підходу може полегшити цілеспрямоване навчання менш досвідчених лікарів і що він може бути включений в протоколи штучного інтелекту і глибокого навчання, що ще більше підвищить миттєве пренатальне розпізнавання цих летальних або загрозливих для життя вад розвитку.
ПОСИЛАННЯ НА ДЖЕРЕЛА
- Timmerman D, Testa AC, Bourne TH, Ameye L, Jurkovic D, Van Holsbeke C, Paladini D, Van Calster B, Vergote I, Van Huffel S, Valentin L. Simple ultrasound-based rules for the diagnosis of ovarian cancer. Ultrasound Obstet Gynecol 2008; 31: 681–690.
- Ameye L, Timmerman D, Valentin L, Paladini D, Zhang J, Van Holsbeke C, Lissoni AA, Savelli L, Veldman J, Testa AC, Amant F, Van Huffel S, Bourne T. Clinically oriented three-step strategy for assessment of adnexal pathology. Ultrasound Obstet Gynecol 2012; 40: 582–591.
- Salomon LJ, Alfirevic Z, Berghella V, Bilardo CM, Chalouhi GE, Da Silva Costa F, Hernandez-Andrade E, Malinger G, Munoz H, Paladini D, Prefumo F, Sotiriadis A, Toi A, Lee W. ISUOG Practice Guidelines (updated): performance of the routine mid-trimester fetal ultrasound scan. Ultrasound Obstet Gynecol 2022; 59: 840–856.
- Farrell AS, Kuller JA, Boyd BK, Ellestad SC, Grace MR, Propst KA, Dotters-Katz SK. Resident confidence with obstetrical ultrasound–are we meeting Council on Resident Education in Obstetrics and Gynecology objectives and Accreditation Council for Graduate Medical Education milestones? Am J Obstet Gynecol MFM 2020; 2: 100241.
- Gkamprana AM, Despotidi A, Maroudias G, Michalitsi V, Papantoniou N, Pergialiotis V. Training the trainees: a pilot study of inter-observer discrepancy and learning curve in the maternal foetal unit of a tertiary centre. J Obstet Gynaecol 2021; 41: 746–749.
- Abuhamad A, Minton KK, Benson CB, Chudleigh T, Crites L, Doubilet PM, Driggers R, Lee W, Mann KV, Perez JJ, Rose NC, Simpson LL, Tabor A, Benacerraf BR. Obstetric and gynecologic ultrasound curriculum and competency assessment in residency training programs: consensus report. Ultrasound Obstet Gynecol 2018; 51: 150–155.
- Lin M, He X, Guo H, He M, Zhang L, Xian J, Lei T, Xu Q, Zheng J, Feng J, Hao C, Yang Y, Wang N, Xie H. Use of real-time artificial intelligence in detection of abnormal image patterns in standard sonographic reference planes in screening for fetal intracranial malformations. Ultrasound Obstet Gynecol 2022; 59: 304–316.
- Drukker L. Real-time identification of fetal anomalies on ultrasound using artificial intelligence: what’s next? Ultrasound Obstet Gynecol 2022; 59: 285–287.
- Han G, Jin T, Zhang L, Guo C, Gui H, Na R, Wang X, Bai H. Adoption of compound echocardiography under artificial intelligence algorithm in fetal congenial heart disease screening during gestation. Appl Bionics Biomech 2022; 2022: 6410103.
Найчастіші запитання та відповіді про протокол INDIAMAN-20
Що таке протокол INDIAMAN-20?
- INDIAMAN-20 (INSTANT DIAgnosis of Major ANomalies) – це протокол, який визначає сонографічні дескриптори для миттєвої діагностики 20 основних вроджених аномалій розвитку плода.
Яка мета розробки протоколу INDIAMAN-20?
- Метою є складання переліку миттєвих діагнозів основних аномалій плода, представлення їх сонографічних дескрипторів та тестування їх на ретроспективних серіях плодів з вродженими аномаліями. Це спрямовано на полегшення цілеспрямованого навчання лікарів та можливе включення в протоколи штучного інтелекту.
Які критерії відбору аномалій для протоколу INDIAMAN-20?
- Аномалії повинні відповідати таким критеріям:
- Можуть бути діагностовані безпосередньо і однозначно на основі дескрипторів, очевидних на одному сонографічному знімку.
- Належать до найчастіше діагностованих внутрішньоутробно.
- Є основними летальними або загрозливими для життя вадами розвитку.
Які групи аномалій охоплює протокол INDIAMAN-20?
- Протокол охоплює 20 основних вроджених аномалій, які розподілені за групами:
- Центральна/периферична нервова система (5 аномалій).
- Серце (5 аномалій).
- Черевна стінка/шлунково-кишковий тракт (5 аномалій).
- Решта систем (3 сечовидільної, 2 скелетної) (5 аномалій).
Чи завжди сонографічні дескриптори INDIAMAN-20 однозначно ідентифікують аномалії?
- Дослідження показало, що всі розроблені дескриптори однозначно ідентифікують відповідні вади розвитку. Однак, було виявлено, що чотири вади розвитку не в кожному випадку були пов’язані з їхніми референтними дескрипторами (наприклад, вроджена діафрагмальна грижа без шлунка в грудній клітці у 45.2% випадків).
Чи можна розпізнати всі аномалії з протоколу INDIAMAN-20 у першому триместрі вагітності?
- Ні, через природний перебіг деяких захворювань, не всі ознаки можна розпізнати в першому триместрі. Деякі з них стають очевидними лише з другого триместру.
Яке потенційне застосування протоколу INDIAMAN-20?
- Протокол INDIAMAN-20 може бути ефективно використаний для навчання лікарів-сонографів та лікарів, які проводять акушерські скринінгові ультразвукові дослідження. Він може допомогти у швидкій/миттєвій діагностиці 20 основних аномалій плода та може бути інтегрований у протоколи штучного інтелекту.