🤖 Краткий пересказ от ИИ
Увеличение использования визуализации брюшной полости привело к выявлению большего числа мелких почечных инциденталов. Для их дифференциации и планирования лечения используются ультразвук (УЗИ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Каждый метод имеет свои преимущества и ограничения: УЗИ доступно и часто используется для первичного скрининга, КТ считается “золотым стандартом” для характеристики опухолей, а МРТ применяется для уточнения неоднозначных результатов и у пациентов с противопоказаниями к КТ. Ссылки на УЗИ аппараты подчеркивают важность оборудования в диагностике.
✅ Ключевые тезисы из статьи:
- Диагностика: УЗИ, КТ и МРТ являются основными методами визуализации для обнаружения и дифференциации опухолей почек.
- Лечение: Правильная предоперационная визуализация помогает дифференцировать доброкачественные и злокачественные опухоли, избегая ненужных операций.
- Преимущества: КТ обладает высокой скоростью сбора данных, что делает ее удобным инструментом для первичной оценки.
- Ограничения: УЗИ может испытывать трудности с обнаружением небольших изоэхогенных опухолей, а КТ использует ионизирующее излучение и нефротоксичные контрастные агенты.
Последнее обновление: 22 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Авторы: Tim J. van Oostenbrugge, Jurgen J. Fütterer, Peter F.A. Muldersa
Вступление
Увеличение использования изображений брюшной полости привело к увеличению числа мелких почечных инциденталом в последние десятилетия. Поскольку до 20% твердых небольших почечных новообразований <4 см являются доброкачественными, требующими консервативного лечения, предоперационная визуализация должна быть нацелена на дифференциацию доброкачественных и злокачественных опухолей. Специальная диагностическая визуализация почек помогает в правильном планировании лечения почечных опухолей и может избежать ненужной операции.
Из злокачественных опухолей почек 90% составляют почечно-клеточные карциномы (ПКК). Остальные 10% опухолей почки состоят из метанефрических, нефробластических и мезенхимальных опухолей. Группа мезенхимальных опухолей включает в себя широкий спектр сарком. Также встречаются более редкие опухоли, такие как нейроэндокринные, гемопоэтические, лимфоидные, половых клеток и другие.
В этой статье обсуждаются возможности обнаружения и дифференциации опухолей с помощью ультразвука (УЗИ), компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ).
УЗИ
Когда УЗИ стало доступным для обнаружения почечных новообразований, другие методы визуализации, такие как внутривенная пиелография, постепенно устарели. В настоящее время УЗИ считается возможным вариантом первичной визуализации для скрининга опухолей почек.
Протокол сканирования
Для обычного трансабдоминального серошкольного B-режима УЗИ используется датчик с частотой 3–6 МГц. Пациент находится на спине или в положении на боку, а почки сканируются в продольной и поперечной плоскостях. Когда изображение затеняется кишечным воздухом, можно рассмотреть возможность изменения положения пациента. Задержка дыхания после вдоха может улучшить визуализацию почек.
Обнаружение опухоли
Почечные новообразования распознаются на УЗИ по искажению нормальной структуры тканей. Помимо технических аспектов и состояния организма пациента, эффективность УЗИ при обнаружении опухолей почек зависит от эхогенности, размера и локализации опухоли.
Солидные опухоли почки могут быть категоризированы как полностью солидные, мультифокальные или частично кистозные опухоли. Последние в основном связаны с некрозом. Появление солидных почечных опухолей при УЗИ может варьировать между изоэхогенным, гипоэхогенным и гиперэхогенным по сравнению с нормальной паренхимой почки.
До 77% ПКК ≤30 мм описываются как гиперэхогенные, а остальные являются изоэхогенными или гипоэхогенными по сравнению с нормальной почечной паренхимой и являются более сложными для выявления. До 18% опухолей ≤20 мм и 21% опухолей между 20 и 25 мм не выявляются с помощью УЗИ. В заключение, наиболее сложными опухолями для выявления с использованием УЗИ являются небольшие изоэхогенные опухоли почек, особенно с эндофитным паттерном роста.
Дифференциация подтипов
В нескольких исследованиях изучалась дифференциация подтипов опухолей почек с использованием УЗИ. Несмотря на то, что большинство ПКК <3 см являются гиперэхогенными, эти данные не являются патогномоничными, поскольку имитируют ангиомиолипомы. Ангиомиолипома в основном выявляется как сильно гиперэхогенная при УЗИ из-за ее содержания жира (рис. 1 и 2).
Рисунок 1: 63-летняя женщина была направлена для наблюдения за ангиомиолипомой, ранее диагностированной на компьютерной томографии. Ультразвук во время наблюдения действительно выявил сильную гиперэхогенную опухоль размером 25 мм (отмеченную звездочкой) в верхнем полюсе левой почки в соответствии с ангиомиолипомой.
Рисунок 2: 78-летний мужчина прошел УЗИ почек из-за прогрессирующего нарушения функции почек. При ультразвуковом исследовании в среднем / нижнем полюсе левой почки была обнаружена опухоль размером 65 мм (отмечена звездочкой). Опухоль была неоднородной на УЗИ со смешанными изоэхогенными и гиперэхогенными участками.
Другие техники
Сегодня используются дополнительные методы визуализации, чтобы улучшить обнаружение опухолей почки. Цветная допплерография – это метод, в котором эффект допплера используется для визуализации движения жидкостей. Это движение может быть объединено с обычным B-режимом для визуализации кровотока относительно окружающих анатомических структур. Этот метод показал дополнительную ценность в случае изоэхогенных эндофитных опухолей, которые трудно обнаружить при использовании только серошкальных УЗИ. Допплерография может показать сосуды с высокой скоростью кровотока из-за неоваскуляризации.
Было описано, что при опухолях ≤30 мм дополнительное использование допплерографии помогает дифференцировать подтипы на основе паттерна сосудистого распределения, особенно в случае ангиомиолипомы.
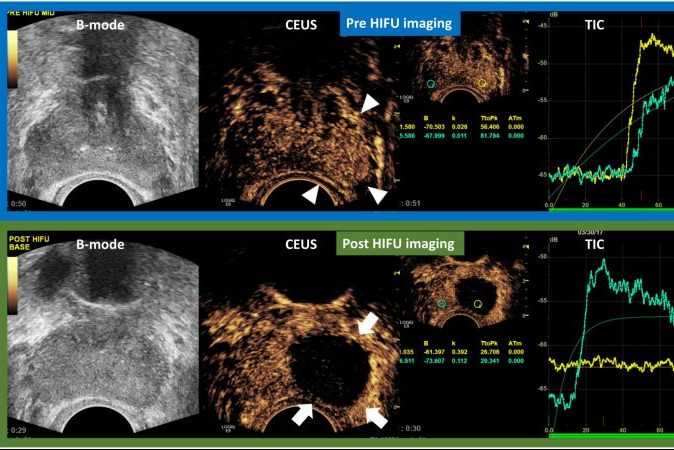
CEUS – еще один метод для определения новообразований почек. Этот метод предоставляет информацию о микроциркуляции, в отличие от допплерографии, которая касается макроциркуляции.
Контрастные агенты, используемые для CEUS, не являются нефротоксичными. CEUS более чувствителен при обнаружении гиповаскулярных солидных поражений, не различимых при допплерографии и КТ.
КТ
КТ считается золотым стандартом для характеристики опухолей почек. Из-за своего превосходства над УЗИ и меньшей степенью доступности МРТ КТ часто является первым выбором визуализации для оценки опухоли почки.
Большим преимуществом по сравнению с МРТ является быстрое время сбора данных. Основными ограничениями КТ являются использование ионизирующего излучения и нефротоксичных йодоконтрастных агентов.
Протокол сканирования
Для оптимального выявления и характеристики опухолей почечной коры следует провести КТ с контрастным усилением, состоящую из нерасширенной кортикомедуллярной фазы (25–40 секунд после инъекции) и нефрогенной фазы (100–200 секунд после инъекции).
Минимальная толщина среза для адекватного сканирования составляет 3 мм в сочетании с многоплоскостными реконструкциями.
Обнаружение опухоли
Результаты исследования, касающиеся точности КТ для выявления опухолей почки, основаны на системе оценок, варьирующейся от «определенно не рак» до «определенно солидный рак».
Дифференциация подтипов
Посредством 3-фазной КТ можно выявить большинство опухолей почки, и можно охарактеризовать несколько гистологических подтипов на основе исследований, сравнивающих диагноз КТ с окончательным отчетом по гистопатологии после операции / биопсии.
Ангиомиолипома. Ослабление –10 HU или менее является патогномоничным для ангиомиолипомы; однако кальцификации должны вызывать подозрения на ПКК (рис. 3).
Рисунок 3: (A) В кортикомедуллярной фазе наблюдается усиление опухоли (B) с умеренным эффектом вымывания в нефрогенной фазе (C).
Кисты. Гомогенное поражение с гладкой стенкой, без перегородок, без кальцификации и затуханием от –10 до +20 HU на не усиленной КТ соответствует простой кисте. Ослабление> 70 HU указывает на геморрагическую кисту. После введения контраста увеличение> 20 HU отмечает опухоль как неопределенную и подозрительную для ПКК.
ПКК. Светлоклеточная ПКК демонстрирует сильное усиление в кортико-медуллярной фазе (в среднем 114 ± 44 HU) из-за гиперваскуляризации и оказывает эффект вымывания во время нефрогенной фазы (в среднем 66 ± 24 HU) (рис. 4).
Рисунок 4: 70-летняя женщина. При скрининговом УЗИ выявлена гиперваскулярная и гиперэхогенная почечная масса правой почки. 3-фазная компьютерная томография показала опухоль, выходящую из верхнего полюса правой почки. (A) Сильное усиление твердых частей наблюдается в кортикомедуллярной фазе. (B) Нижний полюс правой почки не был затронут. (C) В нефрогенной фазе наблюдается явный эффект вымывания.
Папиллярный ПКК. Папиллярный ПКК может иметь гетерогенный вид, опухоли обычно однородны и гиповаскулярные. Поэтому усиление контраста обычно более тонкое по сравнению с светлоклеточным ПКК и измеряется до 20 HU в кортико-медуллярной фазе (рис. 5).
Рисунок 5: На этом снимке показано различие во внешнем виде и усилении структуры светлоклеточного и папиллярного почечно-клеточного рака. Первый случай (A-C) касается 41-летней женщины, направленной на анализ инциденталомы правой почки, обнаруженной при УЗИ. 3-фазная компьютерная томография показала, что опухоль нижнего полюса правой почки размером 36 мм имеет типичное постепенное усиление. Второй случай (D-F) касается 67-летнего мужчины, у которого при МРТ позвоночного канала была обнаружена инциденталома в правой почке. Опухоль оценивали с помощью компьютерной томографии, которая показала межполярную опухоль правой почки размером 67 мм.
Рисунок 6: 80-летняя женщина была направлена со случаем инциденталомы правой почки, обнаруженной при УЗИ. Трехфазная компьютерная томография показала изоаттенуирующую экзофитную опухоль почки правого нижнего полюса в неконтрастной фазе. (A) Неоднородный характер усиления наблюдается в кортикомедуллярной фазе (B) с последующим вымыванием во время нефрогенной фазы (C и D).
МРТ
МРТ часто используется в качестве инструмента для определения неоднозначных результатов при УЗИ и КТ. МРТ также часто используется у пациентов, которым противопоказана контрастная КТ из-за нарушения функции почек Ограничениями в использовании МРТ являются длительное время приобретения и несовместимость с металлическими имплантатами, такими как кардиостимуляторы.
Протокол сканирования
Протоколы многопараметрической МРТ для визуализации почек включают динамические последовательности с контрастом и диффузионно-взвешенные последовательности в качестве дополнения к анатомическим изображениям, взвешенным по T1 и T2. Протокол МРТ состоит из анатомической, взвешенной по T1 и по T2 последовательности.
Папиллярный ПКК. По сравнению с светлоклеточным ПКК, папилярный хорошо очерчен и выглядит более однородным, хотя более крупные опухоли могут быть гетерогенными из-за кровоизлияния или некроза. Опухоли демонстрируют низкую интенсивность сигнала при T2-взвешенной визуализации, что соответствует преобладающей папиллярной архитектуры при патологии. По сравнению с сПКК наблюдается менее выраженная и медленная картина усиления.
Светлоклеточный ПКК. При T1-взвешенной МРТ сПКК является изоинтенсивным по сравнению с окружающей почечной паренхимой. При T2-взвешенной визуализации он является гиперинтенсивным, но гетерогенная интенсивность сигнала может присутствовать в крупных опухолях с некрозом и кровоизлиянием. Некроз кажется гомогенным гипоинтенсивным при T1-взвешенной визуализации и от умеренной до гиперинтенсивной при T2-взвешенной визуализации (рис. 7). Поскольку сПКК являются гиперваскулярными опухолями, после введения контраста наблюдается гетерогенное усиление, которое вызывает большее изменение интенсивности сигнала.
Рисунок 7: 63-летняя женщина. Магнитно-резонансная томография показала в целом изоинтенсивную опухоль при T1-взвешенной визуализации (A и C) и гетерогенную, в основном, интенсивность гипертонического сигнала при T2-взвешенной визуализации (B и D), состоящую из смеси опухолевых и кистозных областей и областей с некрозом. Раннее усиление наблюдается в твердых частях опухоли, расположенных более в центре. (E) В более поздней фазе твердые части периферической опухоли также сильно увеличились. (F и G).
Вопросы и ответы по диагностической визуализации твердых опухолей почек
Какие основные методы диагностической визуализации используются для обнаружения и дифференциации опухолей почек?
- Для обнаружения и дифференциации опухолей почек используются ультразвук (УЗИ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Какова роль УЗИ в диагностике опухолей почек?
- УЗИ является одним из первых методов визуализации, который используется для скрининга опухолей почек. Он помогает выявлять новообразования по искажению нормальной структуры тканей почки. Однако УЗИ может испытывать трудности с обнаружением небольших изоэхогенных опухолей, особенно с эндофитным ростом.
Какие преимущества и недостатки КТ при диагностике опухолей почек?
- КТ считается “золотым стандартом” для характеристики опухолей почек благодаря своей скорости сбора данных. Основными ограничениями КТ являются использование ионизирующего излучения и нефротоксичных йодоконтрастных агентов.
В каких случаях МРТ является предпочтительным методом визуализации для опухолей почек?
- МРТ часто используется для уточнения неоднозначных результатов, полученных при УЗИ и КТ. Также МРТ является предпочтительным методом у пациентов, которым противопоказана контрастная КТ из-за нарушения функции почек.
Как различные методы визуализации помогают дифференцировать подтипы почечно-клеточных карцином (ПКК)?
- КТ позволяет дифференцировать подтипы ПКК на основе усиления контраста в различных фазах сканирования. Например, светлоклеточная ПКК демонстрирует сильное усиление в кортико-медуллярной фазе и эффект вымывания в нефрогенной фазе, в то время как папиллярный ПКК имеет более тонкое и медленное усиление. МРТ также помогает в дифференциации по характеристикам сигнала на T1- и T2-взвешенных изображениях, а также по динамике контрастирования.
Какие особенности ангиомиолипомы могут быть выявлены при УЗИ и КТ?
- При УЗИ ангиомиолипома часто выявляется как сильно гиперэхогенная опухоль из-за высокого содержания жира. На КТ ангиомиолипома может быть идентифицирована по ослаблению сигнала -10 HU или менее, что является патогномоничным признаком.
Что такое CEUS и какую роль оно играет в диагностике опухолей почек?
- CEUS (контрастно-усиленная ультрасонография) – это метод, который предоставляет информацию о микроциркуляции опухоли. Он более чувствителен при обнаружении гиповаскулярных солидных поражений, которые неразличимы при допплерографии и КТ. Контрастные агенты, используемые для CEUS, не являются нефротоксичными.






















10.03.2020
Elena Nikulina
09.03.2020
Бабій Оксана Володимирівна