🤖 Короткий переказ від ШІ
Дослідження порівнює ефективність ультразвукової томографії (TUI) та мультипланарного УЗД (МП) для оцінки пошкодження м’яза, що піднімає задній прохід (ПМПЗП), у пацієнток з пролапсом тазових органів (ПТО). Ці методи дозволяють візуалізувати анатомію тазового дна та виявити дефекти м’язів, що є причиною ПТО.
Результати показали задовільну відповідність між методами TUI та МП (k = 0,71), підтвердивши, що глибина пошкодження ПМПЗП ≥ 7 мм є значущим показником для жінок з ПТО. Виявлено, що обидва методи доповнюють один одного для комплексної оцінки стану тазового дна. Дізнайтеся більше про УЗД апарати, які використовуються для подібних досліджень.
✅ Ключові тези зі статті:
- Діагностика: TUI та МП УЗД ефективно виявляють пошкодження м’яза, що піднімає задній прохід, при пролапсі тазових органів.
- Лікування: Результати УЗД дозволяють оцінити ступінь пошкодження м’язів тазового дна, що є важливим для вибору тактики ведення пацієнток з ПТО.
- Переваги: Порівняння TUI та МП показало хорошу узгодженість (k = 0,71), що свідчить про надійність обох методів.
- Обмеження: Не вказані явні обмеження методів у статті, але підкреслюється важливість мінімальної глибини ПМПЗП ≥ 7 мм для діагностики ПТО.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Автори: Weisi La, Lieming Wen, Yinbo Li, Xinghua Huang, Zhenzhen Qing
Суть дослідження
Мета
Порівняти результати оцінки пошкодження м’яза, що піднімає задній прохід (ПМПЗП), за допомогою ультразвукової томографії (TUI) і мультипланарного УЗД (MП) у пацієнтки з пролапсом тазових органів (ПТО).
Метод
У цьому ретроспективному аналізі обстежувалися жінки, які пройшли попереднє кількісне обстеження. ПМПЗП оцінювалося за допомогою TUI і MП. Було проаналізовано і вивчено відповідність цих двох результатів тестування і їх кореляції з клінічними симптомами.
Отримані результати
Всього було включено 135 жінок. Всі пацієнтки з ПТО мали мінімальну глибину ПМПЗП ≥ 7 мм.
Вступ
Пролапс тазових органів (ПТО) є поширеним захворюванням. Його причинами є травми при пологах, хронічний кашель, запори і попередня гістеректомія. Жінки, які перенесли ПМПЗП, мають більш високий ризик розвитку ПТО.
В даний час тривимірні і чотиривимірні (3D / 4D) ультразвукові системи зробили анатомічну і функціональну оцінку м’яза леватора доступною більшій кількості пацієнтів. Стандартизована томографічна ультразвукова візуалізація (TUI) з 8 зрізами, отриманими з інтервалами 2,5 мм для діагностики ПМПЗП, була вперше запропонована Dietz в 2007 році. Відхилення було визначено як позитивне, якщо площина мінімального розміру і два зрізи демонструють аномальні показники (тобто розрив між кріпленням м’яза і лобковою кісткою).
«Мультипланарний» (MП) режим, також званий «режим x-площини» і «мультиплощини», є одним з популярних режимів в УЗД. Він може відображати площину поперечного перерізу через розглянутий обсяг. Для візуалізації тазового дна в режимі MП можуть застосовуватися три ортогональні площини: середньосагітальна, корональна і осьова. Цей метод може дати можливість багатовимірного опису морфологічних характеристик даної структури і значно збільшити користь ультразвукового дослідження органів тазового дна.
Матеріали та методи
Це дослідження було ретроспективним аналізом серед жінок, які відвідували клініку з приводу ПТО або симптомів ураження нижніх сечових шляхів у Другій лікарні Сяниі (Чанша, Китай).
Критерії включення:
- пацієнтки відвідували клініку з симптомами, відповідними ПТО або симптомами ураження нижніх сечових шляхів;
- виконання TUI і MП УЗД.
Пацієнтки без повних клінічних і сонографічних даних були виключені.
Протокол дослідження
Дослідження було виконано кваліфікованим лікарем УЗ-діагностики. Трансперінеальне ультразвукове дослідження проводилося в положенні на спині після спорожнення сечового міхура з використанням системи Voluson 730 або E8 (GE Healthcare, Мілуокі, Вісконсин, США), оснащеної конвексним датчиком 4-8 МГц, який був поміщений на промежину в сагітальному напрямку, з кутом захоплення 85°.
Отримання результатів проводилося в спокої і при максимальному маневрі Вальсальві зі скороченням м’язів тазового дна, в кількості мінімум 3 рази.
Подальша обробка даних проводилася з використанням програмного забезпечення 4DView версії 10.3. Найбільш ефективний (з точки зору опускання органу) маневр Вальсальсаві був обраний для вимірювання опущення органу (сечового міхура, матки, прямої кишки або ентероцеле) і області заднього проходу в відповідності зі стандартизованим методом, описаним Dietz.
Симптоми ПОТ визначалися як клубок/опуклість піхви або відчуття затягування. Значний клінічний пролапс був визначений як ПТО стадії 2 або вище. Значний ПТО був визначений як цистоцеле, по крайній мірі, на 10 мм нижче симфізу і/або опущення матки на 15 мм вище симфізу або нижче і/або ректальне зниження, принаймні, на 15 мм нижче симфізу. Значний пролапс зводу був визначений у пацієнтів з ентероцеле нижче симфізу після гістеректомії.
Режим MП використовувався для зображення трьох ортогональних площин (зобр. 1). Мінімальна осьова площина визначалася в середній сагітальній площині по найменшому передньозадньому діаметрі, який був відстанню між нижньо-заднім аспектом лобкового симфізу і передньою межею лобково-вісцерального м’яза, і був безпосередньо позаду аноректального м’яза.
Осьова площина була повернута на 90° за годинниковою стрілкою, щоб зобразити лобковий симфіз у верхній частині і переднезадний діаметр в перпендикулярному напрямку; і прямо переміщено точку в центрі зображення, яка була маркером даної структури, аж до рівня кріплення м’язи, що піднімає задній прохід. Корональна площина вставки потім відображалася вгорі ліворуч (зобр. 1), а мінімальна осьова площина внизу зліва. Гіпоехогенна уретровагінальна перегородка або передня стінка піхви були зображені між м’язами в формі півмісяця.
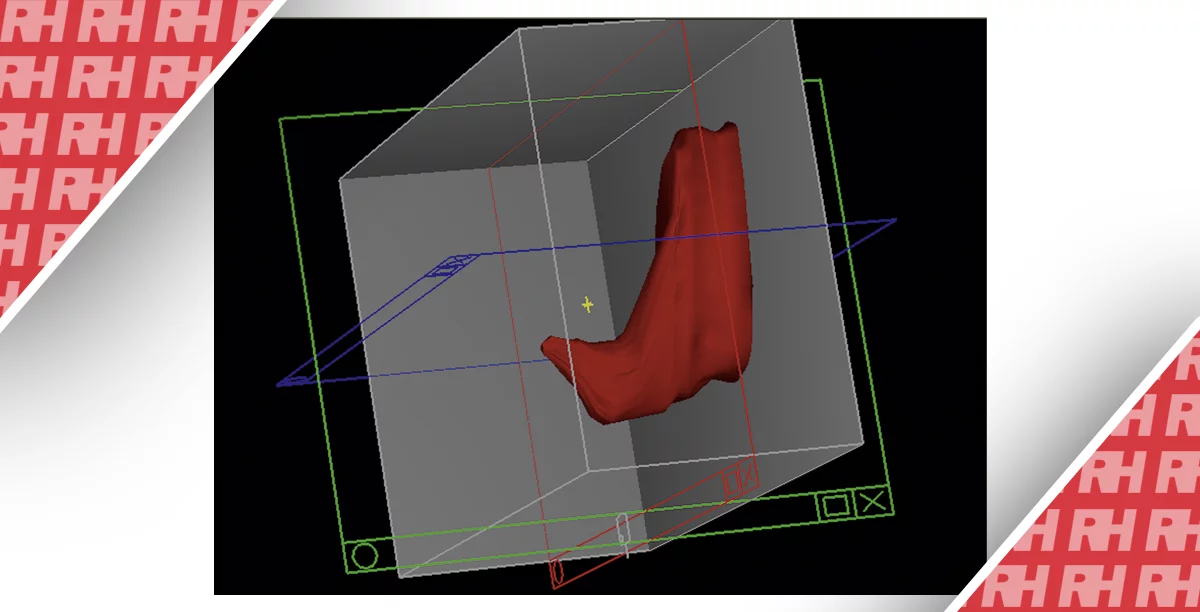
Зображення 1: Мультипланарний режим, який зображає три ортогональні площини нормального м’яза, що піднімає задній прохід: середньосагітальна площина (угорі ліворуч); корональна площина (вгорі праворуч); і осьова площина (внизу зліва). Визначення мінімального осьового плану по передньозадньому діаметрі (двостороння стрілка) у середній сагітальній площині (угорі ліворуч). Зображення непошкоджених серповидних м’язів у формі півмісяця (білі стрілки) в корональної площині (угорі ліворуч). P: лобковий симфіз.
ПМПЗП було визначено, якщо в гіперехогенній структурі в формі півмісяця був виявлений нерегулярний гіпоехогенний м’язовий дефект з розривним кордоном м’язів. Глибина дефектів, до мінімальної осьової площини (тобто вертикальна довжина дефекту над горизонтальною лінією, яка проходила через точку), була задокументована з правого і лівого боку кожна (зобр. 2).
Дефекти були задокументовані як «двостороннє відривання» і, за оцінками, мали глибину 12,5 мм відповідно до заповненим відривом в 6 зрізах по TUI.
Зображення 2: На лівому знімку зображені не пошкоджений м’яз, що піднімає задній прохід на правій стороні (короткі білі стрілки) і лівостороннє відхилення в корональній площині (довгі білі стрілки), а також показано вимір глибини пошкодження леваторного м’яза (довга біла стрілка) над мінімальною осьовою площиною в корональній площині (контрольна лінія – біла горизонтальна лінія).
Правий знімок зображує відривання м’яза, що піднімає задній прохід, з лівого боку в зрізах 3-8 при ультразвуковій томографії (TUI). Оцінка TUI з правого боку дорівнює 0 і 6 – з лівого боку. Р: лобковий симфіз.
ПМПЗП також оцінювали з використанням стандартизованої TUI з інтервалами зрізів 2,5 мм. 6 зрізів, що досягають від площини мінімального хіатального розміру до 12,5 мм над цією площиною, аналізували з правого і лівого боку кожен. Була використана система безперервної оцінки, заснована на результатах томографії. Дефекти оцінювалися відповідно до кількості зрізів, в яких була задокументована нецілісність між м’язом леватора і лобковим симфізом, з використанням всіх 6 зрізів на кожній стороні. До кожної сторони були застосовані якісні діагностичні критерії:
- Повний розрив був діагностований, якщо, принаймні, три центральних томографічних зрізу продемонстрували аномальну м’язову картину.
- Часткова травма була визначена як патологія в <3 площинах, що не були послідовними.
Отримані результати
З 147 пацієнтів з клінічними симптомами ПТО 12 були виключені з аналізу, залишивши достовірні дані для 135 пацієнтів. Середній вік становив 48 ± 10 років (діапазон 28-82 роки), а індекс середньої маси тіла (ІМТ) становив 22,27 кг / м2 (діапазон 16,84-31,65 кг / м2).
Середній вік перших пологів становив 22 роки. Вісімдесят (59%) пацієнток мали симптоми ПТО.
При клінічній оцінці 33 (24%) жінки мали стадію 0 ПТО, 23 (19%) мали стадію 1 ПТО, і 79 (59%) демонстрували значне ПТО (тобто стадію 2 або вище). Існував значний цистоцеле у 63 (47%) пацієнтів, пролапс матки у 49 (36%), пролапс зводу у 3 (2%) і ректоцеле у 40 (30%) пацієнтів.
При ультразвуковому дослідженні у 83 (62%) пацієнтів було виявлено значний ПТО, який представляв собою цистоцеле у 59 (44%) пацієнтів, пролапс матки у 51 (38%), ентероцеле у 4 (3%) і ректоцеле у 45 ( 33%) пацієнтів.
При ультразвуковому дослідженні кожен пацієнт з ПТО мав мінімальну глибину 7 мм для відриву м’язи, що піднімає задній прохід. Таким чином, глибина ≥ 7 мм була використана для визначення ПМПЗП.
Тест Капена Коена показав задовільну відповідність між результатами УЗД TUI і MП (k = 0,71, P <0,01).
Часті питання (FAQ)
Що таке пролапс тазових органів (ПТО)?
- Пролапс тазових органів (ПТО) – це поширене захворювання, причиною якого можуть бути травми під час пологів, хронічний кашель, запори та попередня гістеректомія. Він характеризується опущенням органів малого тазу (сечового міхура, матки, прямої кишки).
Як ультразвукова томографія (TUI) та мультипланарне УЗД (МП) використовуються для діагностики ПТО?
- TUI та МП – це методи ультразвукового дослідження, які дозволяють оцінити стан м’яза, що піднімає задній прохід (ПМПЗП), та виявити його пошкодження, що може бути причиною ПТО. TUI використовує серію зрізів для створення томографічного зображення, а МП дозволяє візуалізувати структури в різних площинах.
Яка мета дослідження, описаного в статті?
- Дослідження мало на меті порівняти результати оцінки пошкодження ПМПЗП за допомогою TUI та МП у жінок з ПТО та визначити кореляцію між результатами обстеження та клінічними симптомами.
Які результати дослідження?
- Дослідження показало задовільну відповідність між результатами TUI та МП (коефіцієнт Каппа = 0,71). Всі пацієнтки з ПТО мали мінімальну глибину ПМПЗП ≥ 7 мм.
Що таке м’яз, що піднімає задній прохід (ПМПЗП), і чому він важливий у контексті ПТО?
- ПМПЗП – це м’яз тазового дна, що підтримує органи малого тазу. Пошкодження цього м’яза збільшує ризик розвитку ПТО.
Які методи використовувалися в дослідженні для оцінки ПМПЗП?
- Для оцінки ПМПЗП використовувалися трансперінеальне ультразвукове дослідження з використанням TUI та МП режимів. Оцінювалася глибина дефектів м’яза та кількість зрізів з аномальними показниками.
Чи є різниця між повним та частковим розривом ПМПЗП?
- Так, повний розрив діагностується, якщо принаймні три центральних томографічних зрізи демонструють аномальну м’язову картину. Часткова травма визначається як патологія менш ніж у 3 площинах, які не є послідовними.