🤖 Короткий переказ від ШІ
Стаття детально розглядає роль ультразвукового дослідження (УЗД) у діагностиці широкого спектра функціональних шлунково-кишкових розладів (ФШКР), включаючи захворювання стравоходу, шлунка та кишечника. Особлива увага приділяється оцінці рухової функції, моторики та морфологічних змін органів травлення за допомогою сучасних УЗД-технологій.
УЗД виявилося ефективним методом для виявлення таких станів, як дисфагія, дивертикул Ценкера, ахалазія, гастроезофагеальна рефлюксна хвороба (ГЕРХ), диспепсія та функціональні порушення кишечника. Дослідження також підкреслюють цінність УЗД у відстеженні ефективності лікування та моніторингу стану пацієнтів. Інноваційні методи, такі як 3D УЗД та візуалізація швидкості деформації, значно розширюють діагностичні можливості. Ознайомитись з УЗД апаратами можна на нашому сайті.
✅ Ключові тези зі статті:
- Діагностика: УЗД є важливим інструментом для оцінки функціональних розладів шлунково-кишкового тракту, доповнюючи клінічні дані та допомагаючи виключити органічні захворювання.
- Лікування: УЗД може використовуватися для моніторингу ефективності лікування та оцінки впливу терапії на моторику ШКТ.
- Переваги: УЗД є неінвазивним, широкодоступним та відносно недорогим методом, який дозволяє оцінювати динамічні процеси в ШКТ в реальному часі.
- Обмеження: Діагностична цінність УЗД може залежати від досвіду лікаря та специфіки досліджуваного стану; у деяких випадках можуть знадобитися додаткові методи.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Автори: Giovanni Maconi, Trygve Hausken, Christoph F. Dietrich, Nadia Pallotta, Ioan Sporea, Dieter Nurnberg, Klaus Dirks, Laura Romanini, Carla Serra, Barbara Braden, Zeno Sparchez, Odd Helge Gilja
Зміст:
- Вступ
- Функціональні розлади стравоходу
- Порушення ковтання
- Дивертикул Ценкера
- Склеродермія
- Ахалазія і не кардіальний біль в грудях
- Гастроезофагеальна рефлюксна хвороба (ГЕРХ)
- Диспепсія та інші функціональні гастродуоденальні розлади
- Скоротливість дистального відділу шлунка
- Спорожнення шлунка
- Транспілоричний потік
- Розміщення проксимального відділу шлунка
- Обсяги шлунка і 3D УЗД
- Ультразвуковий тест адаптації до їжі
- Функціональні порушення кишечника
- Синдром подразненого кишечника (СПК)
- Надмірний бактеріальний ріст в тонкому кишечнику
- Синдром сімейної діареї GUCY2C
- Симптоматична неускладнена дивертикулярна хвороба товстої кишки (SUDD)
- Хронічний закреп (запор)
Вступ
Функціональні шлунково-кишкові розлади (ФШКР) включають кілька розладів, що включають порушення вісцеральної чутливості, секреції і / або моторики різних сегментів всього шлунково-кишкового тракту.
Ці розлади дуже поширені, зачіпаючи в цілому більше чверті населення світу, і являють собою серйозний медичний, соціальний та економічний тягар.
Незважаючи на те, що діагностика цих порушень грунтується в основному на клінічних даних, часто потрібні біохімічні, ендоскопічні та візуалізуючі дослідження для виключення органічних захворювань.
Ультразвукове дослідження черевної порожнини – один з найбільш широко використовуваних діагностичних інструментів для попереднього дослідження абдомінальних симптомів.
Під егідою Європейської федерації товариств ультразвуку в медицині та біології (EFSUMB) робоча група (TGF) була присвячена дослідженню ролі УЗД ФШКР. У цьому документі, останньому з цього консорціуму, написаному членами TFG з науковим і клінічним досвідом в області ФШКР, які погодилися співпрацювати в роботі над документом, дається огляд ролі УЗД для оцінки ФШКР.
Функціональні захворювання стравоходу
Функціональні порушення стравоходу включають кілька станів, що проявляються такими симптомами, як дисфагія, відчуття клубка в горлі, біль в грудях, печія, які зачіпають язик і ротоглотку, шийний відділ і дистальний відділ стравоходу.
Ультразвук ротоглотки і шийного відділу стравоходу може бути корисний пацієнтам з дисфагією і відчуттям клубка в горлі. Дисфагія є поширеним симптомом, викликаним структурними або функціональними аномаліями язика, ротоглотки або шийного відділу стравоходу (включаючи розлади ковтання) або дистального відділу стравоходу, в області стравохідно-шлункового переходу. Ці анатомічні сегменти можна оцінити за допомогою УЗД. Зокрема, шийний відділ стравоходу виявляється зліва від трахеї, починаючи з лівого нижнього полюса щитоподібної залози. Він показує трубчасту структуру з товщиною стінки <3 мм і типовою шаруватою структурою.
Крім того, УЗД може оцінити перистальтику стравоходу після ковтання. Дистальні 4-5 см стравоходу і стравохідно-шлункового переходу на рівні діафрагми зазвичай можна візуалізувати з епігастрію, використовуючи ліву частку печінки в якості акустичного вікна та нахиляючи датчик краніально, поки пацієнта просять виконати глибокий вдих і затримку дихання. У цьому положенні датчика з поздовжньою орієнтацією стравохід і кардія можуть бути візуалізовані вентральніше від аорти, нижче діафрагми.
Порушення ковтання
У пацієнтів з дисфагією УЗД може оцінити цілісність і рух язика і м’язів під час ротоглоткової фази ковтання. Це використовувалося в якості візуального зворотнього зв’язку при реабілітації після дисфагії після часткової глосектоміі з приводу раку і інсульту.
Розміщуючи датчик по поздовжній осі під підборіддям, УЗД дозволяє в реальному часі спостерігати за процесом ковтання, включаючи просування їжі, шляхом вимірювання відстані між відтінками, створюваними нижньою щелепою і під’язиковою кісткою в стані спокою і під час ковтання (зобр. 1).
Різниця в відстані, що визначається як зміщення під’язикової кістки, назад корелює з кількістю залишків в горлі, а зміщення під’язикової кістки <13,5 мм спостерігалося як точний поріг для виявлення проникнення або аспірації (чутливість 83,9%, специфічність 81,0%). Таким чином, передній рух під’язикової кістки (зменшена відстань до нижньої щелепи) і наближення гортані до під’язикової кістки є важливими параметрами для опису початку підйому гортані і опускання надгортанника для захисту дихальних шляхів.
Зображення 1: Зсув під’язикової кістки при ковтанні. Відстань між нижньою щелепою (біла стрілка) і під’язикової кісткою (чорна стрілка) в спокої (ліва панель) і під час ковтання (права панель). Зірочка: надпід’язичний м’яз.
Дивертикул Ценкера
Сонографія шийного відділу стравоходу може виявити деякі пов’язані з дисфагією захворювання, такі як дивертикул Ценкера. Дивертикул Ценкера виглядає як ураження в формі глоткового мішечка в задній частині глотково-стравохідного переходу. У більшості випадків утворення з неоднорідними внутрішніми ехосигналами видно ззаду, але окремо від лівої частки щитовидної залози.
Маса оточена багатошаровою стінкою і впирається в стравохід. Відлуння внутрішнього повітря можуть імітувати кальцифікати (зобр. 2). Коли виявляється підозра на ураження, пацієнта просять проковтнути воду або контрастну речовину для УЗД, яка змінює форму і внутрішні ехосигнали новоутворення.
Зображення 2: Ультрасонограмма, що показує сагітальний розріз шиї зі щитовидною залозою, включаючи вузлик спереду. За щитовидною залозою стравохідна трубка веде до дивертикула Ценкера, розділеному між двома плюснами. Дивертикул заповнений повітрям і залишками їжі.
Склеродермія
У частини пацієнтів зі склеродермією УЗД може виявляти значне потовщення стінок зі збільшенням підслизової оболонки і власне м’язових шарів, а також утримання рідкого болюса після ковтання, особливо у пацієнтів з гіпомоторністю шийного відділу стравоходу і дисфагією, у яких неповна або слабка перистальтика також виявляється.
Комок у горлі
Ком в горлі – це постійне або періодичне безболісне відчуття грудки або стороннього тіла в горлі між прийомами їжі. Клінічний анамнез і фізикальне обстеження визначають діагноз, але побоювання з приводу злоякісності зазвичай призводять до непотрібних досліджень. Було показано, що пацієнти з комом мають значно вищу поширеність вузликів щитовидної залози, особливо якщо вони більше 3 см і розташовані наперед від трахеї в нормальній залозі. Однак дані Фінського онкологічного реєстру показали, що УЗД шиї не показало додаткових переваг оцінки етіології, а Канадська кампанія з хірургічної онкології голови та шиї «Вибирай розумно» не рекомендує УЗД шиї для дослідження відчуття грудки в горлі.
Ахалазія і несерцевий біль в грудях
Позасерцевий біль в грудях (NCCP) – це рецидивний, схожий на стенокардію, загрудинний біль несерцевого походження, в основному викликаний гастроезофагеальною рефлюксною хворобю (ГЕРХ) і порушенням моторики стравоходу.
Трансабдомінальний шлунково-кишковий тракт не відіграє значної діагностичної ролі в цьому клінічному контексті. Проте, повідомлялося, що він робить деяку допомогу у виявленні ахалазії, яка підозрюється, коли виявляється регулярне потовщення власної м’язової тканини стінки стравоходу, звуження в області стравохідно-шлункового з’єднання і дилатація дистального відділу стравоходу з затримкою рідини. (зобр. 3)
Зображення 3: Сагітальний розріз печінки (L), стравоходу (E) і кардіальної частини (C) шлунка. Стравохід помітно розширений і заповнений залишками їжі і рідиною, що зазвичай спостерігається при ахалазії.
Гастроезофагеальна рефлюксна хвороба (ГЕРХ)
Сонографічна оцінка ГЕРБ заснована на оцінці стравохідно-шлункового переходу і його функції в реальному часі. УЗД було запропоновано в якості неінвазивного діагностичного інструменту у немовлят і дітей з підозрою на ГЕРХ з декількома різними діагностичними критеріями, в основному з кількістю епізодів рефлюксу після прийому їжі протягом певного періоду часу, яке може варіюватися в залежності від тяжкості захворювання (наприклад,> 6 епізодів рефлюксу за 10 хв, при важкій ГЕРХ).
Всебічний огляд літератури, що включає 11 досліджень, показав, що УЗД має загальну високу чутливість (87%) і помірну специфічність (63%) при виявленні ГЕРХ з використанням 24-годинного моніторингу pH в якості золотого стандарту з підвищеною чутливістю з використанням кольорової доплерівської сонографії.
Навпаки, роль УЗД у дорослих дуже обмежена. Однак УЗД може виявити грижу стравохідного отвору діафрагми на рівні дистального відділу стравоходу і стравохідно-шлункового переходу. Дані з літератури показують, що у пацієнтів з грижею стравохідного отвору діафрагми діаметр стравохідного отвору, який вимірюється за допомогою УЗД, значно більше, ніж у контрольній групі, і що діаметр з’єднання >16 мм може мати позитивну прогностичну цінність >97% для виявлення грижі стравохідного отвору діафрагми.
Диспепсія та інші функціональні гастродуоденальні розлади
Диспепсія – поширене захворювання, яким страждає до 20% населення в цілому. Воно включає 2 основні категорії: органічну і функціональну диспепсію (ФД). Органічна диспепсія виникає в основному через виразкову хвороби, рак шлунка, захворювання підшлункової залози або жовчовивідних шляхів.
Функціональна диспепсія викликається різними патофізіологічними механізмами, такими як:
- затримка випорожнення шлунка
- зміна антродуоденально-кишкової моторики і шлункового електричного ритму
- порушення шлункової акомодації при прийомі їжі
- гіперчутливість до розтягування шлунка
- змінена чутливість дванадцятипалої кишки до ліпідів або кислот.
Діагностична оцінка ФД може включати спеціальне тестування другого рівня, включаючи тестування спорожнення шлунка і обстеження, спрямовані на оцінку шлункової акомодації і антродуоденальної моторики.
Ультразвук можна використовувати для оцінки багатьох параметрів функції шлунка, таких як антральна скоротність, спорожнення шлунка, транспілоричний кровотік, акомодація шлунка і внутрішньошлунковий розподіл (обсягу) їжі. Їх візуалізація і оцінка тепер підтримуються передовими методами, такими як тривимірне ультразвукове дослідження і візуалізація швидкості деформації.
Скоротливість дистального відділу шлунка
Відео 1: Горизонтальне сканування дистального відділу шлунка, що містить суп, у пацієнта з диспепсією з використанням лівої частки печінки в якості акустичного вікна. Перше скорочення зліва на відео (дистальний відділ антрального відділу) показує скорочення, що закриває просвіт. Друга хвиля скорочень демонструє непрозоре скорочення антрального відділу, яке не реєструється манометрією.
Скорочення шлунка і поширення моторних рухів можна візуалізувати і виміряти за допомогою УЗД (зобр. 4, відео 1). Ультразвук дозволяє розрахувати частоту і амплітуду скорочень, причому остання визначається як максимальне зменшення антральної області, викликане скороченням, виражене в частках розслабленої області.
Два дослідження, в яких вивчався взаємозв’язок між УЗ-патернами скорочення антрального відділу, хвилями манометричного тиску і транспортом транспілоричної рідини під час антральної фази II у здорових суб’єктів, показали, що УЗД чутливіше, ніж манометрія, у виявленні антральних скорочень, особливо неоклюзійних скорочень.
Гострий психічний стрес знижує амплітуду антральних скорочень у здорових людей, в той час як антральна дисфункція, а саме широкий діапазон антрального екскурсу (різниця між окружністю розслабленого і скороченого антрального відділу), була виявлена у пацієнтів з ФД.
Для подальшої характеристики антральної скоротливості використовувалася ультразвукова доплерівська візуалізація швидкості деформації з високою точністю щодо оцінки вимірювань деформації in vitro. У пацієнтів з епігастральним больовим синдромом в антральному відділі були виявлені більш високі рівні деформації в порівнянні з пацієнтами з постпрандіальним дистрес-синдромом.
Зображення 4: Ззаду від лівої частки печінки (L) можна побачити наповнений рідиною шлунок з невеликими бульбашками повітря в просвіті (A: антральний відділ). В середині антрального відділу скорочення (C) створює двостороннє поглиблення в стінці шлунка, тим самим просуваючи шлунковий вміст до воротаря (p).
Спорожнення шлунка
Ультрасонографія широко використовується для оцінки швидкості випорожнення шлунка, в основному з використанням серійних вимірювань площі антрального відділу в сагітальному зрізі з використанням аорти і верхньої брижової вени в якості орієнтирів, виміряних до і після прийому пробної їжі (зобр. 5).
Цей метод показав хорошу кореляцію з оцінками радіонуклідів швидкості випорожнення як рідкої, так і твердої їжі. Було виявлено, що оцінка спорожнення шлунка за допомогою УЗД затримується у 30% пацієнтів з ФД і діабетичним гастропарезом.
Крім того, оцінка спорожнення шлунка за допомогою УЗД успішно використовувалася для моніторингу фармакологічних втручань, спрямованих на зміну спорожнення шлунка, і для оцінки конкретних клінічних станів, пов’язаних з затримкою випорожнення шлунка, таких як цироз, ГЕРХ, муковісцидоз і системна склеродермія.
Зображення 5: Поперечне сканування дистального відділу шлунка у пацієнта з диспепсією і затримкою напівтвердої їжі (SSF) показано в правій частині просвіту шлунка. Шлунок переважно заповнений рідиною (F), показаною в лівій частині просвіту шлунка. Ззаду від шлунка можна побачити петлі тонкої кишки (SI), заповнені їжею і рідиною.
Транспілоричний потік
Потік гастродуоденального вмісту через воротар можна візуалізувати за допомогою УЗД з використанням кольорових і спектральних доплерівських методів, навіть 3D-УЗД, з високим тимчасовим і просторовим дозволом (зобр. 6, відео 2).
Зазвичай епізод обтікання воротаря має середню швидкість> 10 см / с і триває більше 1 секунди, а також може статися під час активності, пов’язаної з перистальтикою, не пов’язаної із закупоркою. Це пов’язано з шлунковим тонусом проксимального відділу шлунка і пілоричним тонусом. Незважаючи на те, що ультразвукова оцінка транспілоричного потоку далека від рутинного застосування в клінічній практиці, вона може дати уявлення про фізіологію шлунка і патофізіологію функціональної диспепсії, а також може контролювати фармакологічне втручання в дослідницьких цілях.
Відео 2: Ультразвукове зображення транспілоричного потоку, що показує антральний відділ (праворуч), воротар (в центрі) і цибулину дванадцятипалої кишки (зліва на відео). Яскравий вміст антрального відділу просувається через воротар у вигляді струменя в дванадцятипалу кишку, в той час як гладкі м’язи антрального відділу скорочуються, викликаючи потовщення власного м’язу препілоричного сегмента.
Зображення 6: Ультразвукове зображення транспілоричного потоку, яке демонструє антральний відділ (A, праворуч), воротар (p, в центрі) і трикутну цибулину дванадцятипалої кишки (B, зліва). Печінка (L) показана зліва, а підшлункова залоза позаду гастродуоденального сегмента.
Акомодація проксимального відділу шлунка
Акомодація шлунка є ключовим рефлексом для тимчасового зберігання проковтнутої їжі і контролю її вивільнення в дистальний відділ шлунка і тонкий кишечник.
Він полягає в зниженні тонусу шлунка і підвищенні режиму прийому їжі. Це дозволяє збільшити обсяг проксимального відділу шлунка без відповідного підвищення внутрішньошлункового тиску. Цей процес включає як внутрішньошлункові, так і позагастральні рефлекси і складається з двох компонентів: пасивного розтягування шлункових відділів через їжу і активного розслаблення м’язів стінки шлунка.
Перший компонент найкраще вимірювати за допомогою методів візуалізації, таких як УЗД, тоді як останній найкраще оцінюється за допомогою баростата, який розташовують всередині шлунка через глотковий шлях. Сонографічний метод оцінки акомодації шлунка заснований на вимірах сагітальної області та косого фронтального діаметра дна, а також антральної області до і після стандартного прийому їжі (зобр. 7).
УЗД проксимального розміру шлунка для оцінки пристосування до прийомів їжі виявилося точним у порівнянні з золотим стандартом і корисним для оцінки порушення акомодації шлунка у пацієнтів з ФД. Порушення акомодації шлунка після стандартного прийому їжі було показано в різних дослідженнях у 30-60% пацієнтів з ФД.
Зображення 7: Стандартизований розріз проксимального відділу шлунка, заповненого рідиною, з нанесеним на нього контуром області, що вказує розмір акомодації шлунка. На зображенні зліва показана печінка, а праворуч – ліва нирка.
Об’єми шлунка і 3D УЗД
Щоб поліпшити оцінку об’єму внутрішньошлункового вмісту і об’ємів шлункових компартментів, був розроблений метод, заснований на отриманні тривимірного (3D) УЗД з механічним нахилом, його точність і надійність були перевірені, а потім він був застосований у пацієнтів з ФД.
Згодом отримання 3D-зображень було покращено за рахунок використання пристрою вимірювання положення і орієнтації на основі магнітометра, що дозволило оцінити великий об’єм органу, такого як шлунок, заповнений рідиною (зобр. 8).
Ці та інші методи, засновані на комерційно доступних 3D-датчиках з вбудованою можливістю нахилу і автоматичним виміром об’єму, були використані для вивчення об’ємів шлунка і внутрішньошлункового розподілу їжі. Як правило, 3D-ультразвукове дослідження часто виконується з датчиком, утримуваним нерухомо в одному положенні, з використанням активного датчика для збору даних. Однак цей метод зазвичай не дозволяє візуалізувати загальний об’єм шлунка. Відповідно, було розроблено концепцію магнітного сканування, щоб забезпечити можливість тривимірного сканування всього шлункового компартмента за один прохід, починаючи з проксимального кінця і переміщаючи датчик до пілоричної області.
Зображення 8: Реконструкція тривимірного зображення шлунка, заповненого рідиною, на основі отримання ультразвуку за допомогою магнітно-орієнтованої системи вимірювання положення і орієнтації (POM) з використанням GE Logiq 9. Тривимірне зображення показано всередині рамок трьох ортогональних площин, які використовуються для орієнтації.
Ультразвуковий тест адаптації до їжі
Ультрасонографія може оцінити більшість параметрів моторики шлунка, включаючи конфігурацію шлунка і деформацію шлункової стінки, і добре підходить для вивчення впливу стандартизованого прийому їжі на функцію шлунка і симптоми у пацієнтів з диспепсією. Один з підходів полягає в використанні низькокалорійного супу (20 ккал) в стандартному об’ємі (500 мл), споживаного за певний час (4 хв) в поєднанні з ультразвуковим скануванням проксимального і дистального відділів шлунка до і після їжі з симптомами.
| Період часу | Протокол |
| Натщесерце | Звичайне ультразвукове дослідження печінки, жовчного міхура, жовчовивідних шляхів, селезінки, підшлункової залози, нирок і великих судин для виключення органічних захворювань |
| Антецібально | Оцінка симптомів, наприклад, за візуальною аналоговою шкалою |
| Антецібально | Ультразвукові вимірювання дистального відділу шлунка (область антрального відділу) і оцінка можливого вмісту шлунка. Оцінка моторики антрального відділу натщесерце |
| Прийом їжі | 300-500 мл їжі слід проковтнути протягом стандартного періоду часу з постійною швидкістю. |
| 1 хв | Ультразвукові вимірювання проксимального відділу шлунка (наприклад, в сагітальній області та косого фронтального діаметра і дистального відділу шлунка) |
| 2 хв | Оцінка постцібальних симптомів |
| 10 хв | Ультразвукові вимірювання проксимального відділу шлунка і дистального відділу шлунка. Оцінка постцібальної моторики антрального відділу |
| 20 хв | Ультразвукові вимірювання проксимального відділу шлунка і дистального відділу шлунка. |
| 21 хв | Оцінка постцібальних симптомів |
*пост и антецібальні симптоми – симптоми після та до прийому їжі
Функціональні порушення тонкої кишки і товстої кишки
Синдром подразненого кишечника (СПК)
Поряд з колоноскопією, УЗД черевної порожнини є найбільш часто виконуваним обстеженням у пацієнтів зі скаргами на проблеми в черевній порожнині і потрібно більш ніж у 50% пацієнтів з СПК, незалежно від виду СПК.
Незважаючи на те, що абдомінальне УЗД не включено до більшості посібників з ведення СПК, воно дуже затребуване, оскільки воно неінвазивне, дешеве, широко доступно і корисно для виключення органічних захворювань. З огляду на те, що УЗД черевної порожнини звичайно не включає оцінку кишечника, запити на УЗД можуть зрости в майбутньому, зокрема, в поєднанні з біохімічними тестами для виключення РСК.
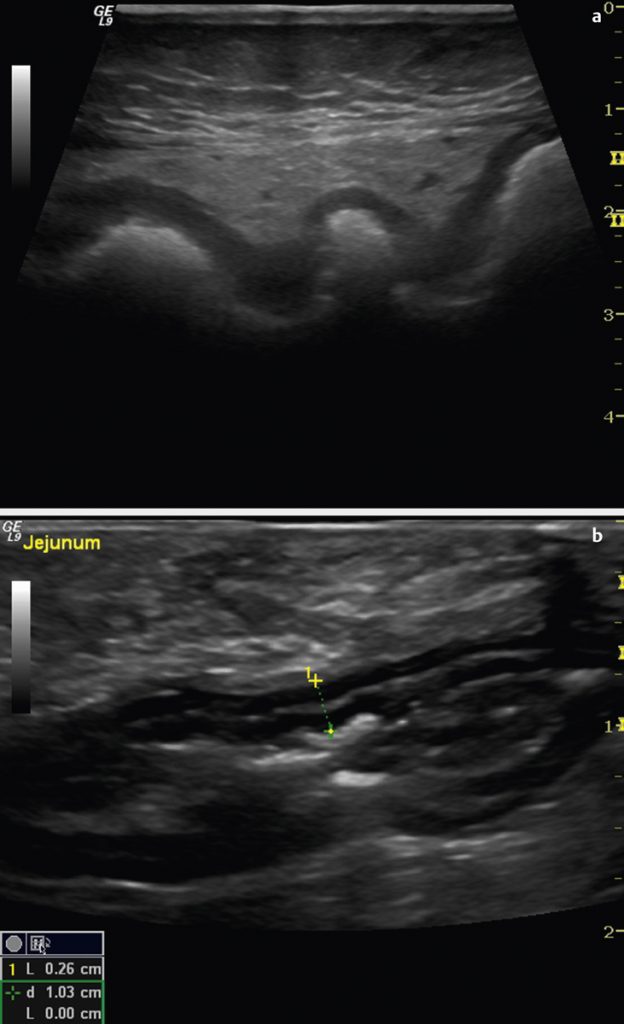
На сьогоднішній день УЗД використовується у пацієнтів з абдомінальними симптомами в першу чергу для диференціації СПК від органічних захворювань, особливо у пацієнтів з абдомінальним болем і діареєю, оскільки воно може виявити потовщення стінок кишечника, збільшені брижових лімфатичні вузли, розширення тонкої кишки або знахідки, навідні на сумнів. (зобр.9).
Зображення 9: а. Ультрасонограма, що показує сегмент низхідної кишки з видимими гаустрами. Потовщення стінки і реакція перікишкової жирової тканини (гіперехогенний вид) вказують на запальне захворювання кишечника. b. Виявлення потовщення стінки тонкої кишки (панель b) у того ж пацієнта свідчить про хворобу Крона.
Надмірний бактеріальний ріст в тонкому кишечнику
Надмірний бактеріальний ріст в тонкому кишечнику (НБР) – це форма дисбактеріозу кишечника, пов’язана з порушеннями перистальтики кишечника.
Найбільш частими симптомами є діарея, метеоризм, біль у животі та здуття живота. На сьогоднішній день роль УЗД в цьому контексті ніколи не досліджувалася. Однак ретроспективне дослідження показало, що НБР корелював зі збільшенням кількості рідини в тонкій кишці, потовщенням складок худої і тонкої кишки, підвищеною кількістю газу в кишечнику і посиленням перистальтики у більш ніж 84% пацієнтів.
Синдром сімейної діареї GUCY2C
Синдром сімейної діареї GUCY2C – це рідкісне аутосомно-домінантне спадкове захворювання, що характеризується хронічною діареєю без значного абдомінального болю, іноді пов’язаного з хворобою Крона і непрохідністю тонкого кишечника і псевдообструкцією.
УЗД може показати збільшення рідини в кишечнику з турбулентним внутрішньопросвітним і зворотньо-поступальним потоком вмісту без поштовхових рухів, а також високу частку неокклюзійних скорочень (зобр.10).
Зображення 10: Сканування кишечника з використанням лінійної матриці 9 МГц в сегментах тонкого кишечника пацієнта з синдромом GUCY2C. Синдром сімейної діареї GUCY2C (FGDS) є рідкісним спадковим захворюванням з клінічними характеристиками синдрому роздратованого кишечника (IBS-D), але також з підвищеним ризиком хвороби Крона. Типовими знахідками є збільшення кількості петель, заповнених рідиною, багато з яких патологічно розширені, і порушення моторики. На цьому зображенні показаний розширений тонкий кишечник (3,4 см), і для підрахунку петель, заповнених рідиною, використовувалася система навігації з магнітним позиціонуванням (точки і прямокутники) на GE Logiq E9.
Симптоматична неускладнена дивертикулярна хвороба товстої кишки (SUDD)
SUDD – це клінічне захворювання, що включає дивертикульоз товстої кишки, пов’язане зі стійким болем в животі, здуттям живота і змінами в звичках кишечника, але не пов’язане з явним запаленням. В даний час не існує універсального золотого стандарту діагностики цього стану. Колоноскопія і КТ-колонографія грають ключову роль у виявленні органічних уражень товстої кишки, але не рекомендуються в якості бажаних методів для обстеження пацієнтів з підозрюваним чи відомим функціональним захворюванням, таким як SUDD.
Незважаючи на те, що не існує стандартизованих діагностичних критеріїв для SUDD, деякі керівні принципи рекомендують УЗД в якості обстеження першої лінії у пацієнтів з підозрою на гострий дивертикуліт. УЗД також використовувалося для спостереження за пацієнтами з гострим дивертикулітом.
Воно може виявляти дивертикули сигмовидної кишки як опуклості стінки товстої кишки, що містять газоподібні або тверді артефакти, іноді пов’язані з акустичним затемненням через наявність феколіта в просвіті дивертикула (зобр. 11) з високою чутливістю (85%) і специфічність (93%). Незапалена стінка дивертикула зазвичай не виявляється за допомогою УЗД, але деякі зміни стінки товстої кишки (наприклад, гіпертрофія власної м’язової стінки) можуть бути виявлені і потенційно корисні при веденні пацієнтів з SUDD.
Зображення 11: На лівій панелі видно дивертикул (стрілки), що виходить із лівої ободової кишки, з повітрям всередині і невеликою судиною на периферії. На правій панелі показано відповідне ендоскопічне зображення з фекалітом, захопленим в дивертикул.
Хронічний закреп
Закреп – одна з найпоширеніших проблем з травленням, що вражає людей будь-якого віку. При хронічних закрепах через фекальну закупорку УЗД може виявляти твердий стілець в товстій кишці як внутрішньопросвітну гіпоехогенниу масу з заднім затінюванням різного діаметру в залежності від місця і кількості фекального скупчення. У дітей виявлення твердого стільця в прямій кишці зі збільшеним діаметром прямої кишки використовувалося як предиктор запору і калових пробок. Зокрема, пряме і тазове співвідношення (ширина прямої кишки / відстань між клубовими остями) більш 0,189 дозволило виявити мегаректум з фекальним здавленням з чутливістю 88,3%. У здорових дорослих затримку калу в прямій кишці також можна визначити за допомогою кишенькового УЗД у вигляді ректальної області> 4,0 см в діаметрі (зобр. 12).
Зображення 12: Ця ультрасонограма демонструє калові маси (FM) з гіперехогенною поверхнею, розташовані в прямій кишці позаду добре заповненого сечового міхура (UB) у пацієнта з запором.
УЗД також було запропоновано для оцінки ступеня тяжкості запору за допомогою спеціальних балів. Один з них, розроблений в педіатричній популяції, враховує висоту стільця і його вплив на сечовий міхур з хорошою кореляцією з симптомами.
Інше оцінювання, запропоноване для дорослих пацієнтів, оцінювало фекальне навантаження і його сталість з використанням комп’ютерної томографії як еталону. Для оцінки частоти дефекації і консистенції стільця у дорослих були запропоновані інші шкали, які є досить складними і ще не підтверджені. Ці оцінки, засновані на поперечних діаметрах сегментів товстої кишки, акустичному затемненні вмісту і зовнішньому вигляді хастрацій, показали хорошу кореляцію з результатами комп’ютерної томографії стільця і / або розподілу газів і з часом проходження через товсту кишку, оціненим за допомогою рентгеноконтрастних маркерів.
Поширені питання про УЗД шлунково-кишкового тракту
Що таке функціональні шлунково-кишкові розлади (ФШКР)?
- ФШКР – це група розладів, які характеризуються порушеннями чутливості, секреції та/або моторики різних відділів шлунково-кишкового тракту. Діагностика базується на клінічних даних, але часто потребує додаткових обстежень, таких як УЗД, для виключення органічних захворювань.
Яку роль відіграє УЗД при діагностиці функціональних розладів стравоходу?
- УЗД може бути корисним при діагностиці дисфагії та відчуття “клубка” в горлі. Воно дозволяє оцінити структуру та перистальтику стравоходу, а також виявити такі захворювання, як дивертикул Ценкера.
Як УЗД використовується для оцінки порушень ковтання?
- УЗД дозволяє оцінити цілісність і рух язика та м’язів під час ковтання. Воно може використовуватися для вимірювання відстані між нижньою щелепою і під’язиковою кісткою, що є важливим параметром для оцінки ризику аспірації.
Що таке дивертикул Ценкера і як його можна виявити за допомогою УЗД?
- Дивертикул Ценкера – це утворення у формі мішечка в задній частині глотково-стравохідного переходу. На УЗД він виглядає як ураження з неоднорідними внутрішніми ехосигналами, розташоване позаду щитовидної залози.
Як УЗД допомагає діагностувати гастроезофагеальну рефлюксну хворобу (ГЕРХ)?
- Сонографічна оцінка ГЕРХ базується на візуалізації стравохідно-шлункового переходу і оцінці його функції в реальному часі. УЗД може бути використане для виявлення грижі стравохідного отвору діафрагми. У дітей УЗД використовується для підрахунку епізодів рефлюксу після прийому їжі.
Які параметри функції шлунка можна оцінити за допомогою УЗД при диспепсії?
- УЗД дозволяє оцінити скоротливість дистального відділу шлунка, швидкість випорожнення шлунка, транспілоричний кровотік, акомодацію шлунка та внутрішньошлунковий розподіл їжі.
Як УЗД використовується для оцінки спорожнення шлунка?
- Ультрасонографія використовується для оцінки швидкості випорожнення шлунка шляхом серійних вимірювань площі антрального відділу в сагітальному зрізі до і після прийому пробної їжі. Цей метод добре корелює з радіонуклідними оцінками.