🤖 Короткий переказ від ШІ
Пренатально виявлені кістозні утворення в черевній порожнині та малому тазі часто мають кістозну природу і виявляються при УЗД, проте для точної діагностики часто потрібна постнатальна сонографія, іноді в поєднанні з МРТ.
Стаття детально розглядає різноманітні кістозні утворення, їх сонографічні ознаки, ускладнення та методи лікування, наголошуючи на важливості точного діагнозу для відповідного ведення пацієнтів. Для отримання більш детальної інформації про діагностичні можливості УЗД апарати є ключовим інструментом.
✅ Ключові тези зі статті:
- Діагностика: УЗД є основним методом для виявлення та диференціації кістозних утворень черевної порожнини та малого тазу, але може вимагати доповнення МРТ.
- Лікування: Лікування варіюється від спостереження до хірургічного втручання, залежно від типу кісти, її розміру та наявності ускладнень.
- Переваги: УЗД є портативним, безпечним (без іонізуючого випромінювання) та економічно вигідним методом діагностики.
- Обмеження: Сонографія може мати обмежену специфічність, що потребує ретельної інтерпретації та, можливо, додаткових методів візуалізації.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Автори: Bernadette Wambui Muthee, Heather J. Bray
Зміст:
- Вступ
- Внутрішньочеревні кістозні утворення
-
-
- Кісти яєчників
- Кишково-дуплікативні кісти
- Псевдокісти меконію
- Лімфатичні мальформації
-
- Porta Hepatis та печінкові кістозні утворення
-
-
- Кісти холедоха
- Кістозна біліарна атрезія
- Вроджені прості кісти печінки
- Мезенхімальна гамартома
-
- Ниркові та ретроперитонеальні кістозні утворення
-
-
- Мультикістозна диспластична нирка
- Урінома
- Подвоєна нирка з вираженим гідронефрозом, диспластична паренхіма верхньої частини
- Кістозна нейробластома
- Кісти підшлункової залози
-
- Кісти селезінки
- Кістозні утворення, що виходять із тазу
-
-
- Гідрокольпос та Гідрометрокольпос
- Кістозна крижово-куприкова тератома
-
- Висновки
Вступ
Пренатально виявлені утворення в черевній порожнині та тазі зазвичай мають кістозну природу і зазвичай виявляються при УЗД у другому триместрі. Ці ураження зазвичай виникають із різних органів та структур черевної порожнини та тазу.
Пренатальна сонографія є високочутливою при виявленні кістозних утворень у черевній порожнині, але їй не вистачає специфічності, і поставити остаточний діагноз часто складно. Постнатальна сонографія часто дає змогу визначити етіологію кістозних уражень, іноді доповнюючи її МРТ.
Сонографія є кращим методом у цих умовах, враховуючи її портативність, відсутність іонізуючого випромінювання, низьку вартість та високу роздільну здатність у маленьких пацієнтів.
Диференціальний діагноз кістозних утворень у черевній порожнині та малому тазі у новонароджених широкий і може бути звужений за рахунок підходу до уражень залежно від їх анатомічної локалізації: внутрішньочеревні, ворота печінки/печінкові, ниркові/заочеревинні, селезінкові або тазові. Крім того, відмінні сонографічні ознаки, якщо вони присутні, допомагають у постановці правильного діагнозу. Точний діагноз має вирішальне значення, тому що лікування цих кістозних уражень сильно відрізняється.
Внутрішньочеревні кістозні утворення
Кісти яєчників
Кісти яєчників є найпоширенішими новоутвореннями черевної порожнини у новонароджених дівчаток. Неонатальні кісти яєчників мають переважно фолікулярне походження, що ймовірно виникає в результаті порушення фолікулогенезу.
Надмірна стимуляція яєчників плоду як плацентарними, так і материнськими гормонами вважається ключовим фактором у розвитку кіст. Зниження гормональної стимуляції після народження пов’язане зі спонтанною регресією більшості дрібних кіст; проте кісти діаметром 5 см і більше пов’язані з підвищеним ризиком перекрута. Відзначається підвищена частота кіст у дітей від матерів з цукровим діабетом, токсемією або резус-імунізацією, імовірно через гіперсекрецію плацентарного хоріонічного гонадотропіну людини (ХГЛ) або підвищеної проникності плаценти для ХГЛ.
Неонатальні кісти яєчників поділяються на прості та ускладнені; останній тип виникає на тлі перекруту і в основному розвивається антенатально. Вони найчастіше однобічні, виявляються в будь-якому місці черевної порожнини у новонароджених, навіть контралатерально, через довгу неонатальну ніжку яєчника. Більші кісти можуть займати майже всю черевну порожнину.
При УЗД прості кісти яєчників однокамерні, круглі, анехогенні, з тонкою стінкою, можливо з однією перегородкою. Ознака «дочірньої кісти» (зобр. 1, 2А), високоспецифічний для кіст яєчників, позначає невелике округле тонкостінне анахогенне утворення, що примикає до стінки кісти яєчника.
Перекрут яєчника має різні сонографічні прояви залежно від ступеня внутрішнього крововиливу, набряку строми та інфаркту. Перекрут яєчника незмінно містить рівень рідини, згусток, що ретрагується, перегородки або область, повністю заповнену ехогенними сигналами, що створюють вид твердої маси (зобр. 2B, C, 3). Ці складні кісти часто мають ехогенні стінки внаслідок дистрофічного звапніння, пов’язаного з інфарктом. Відсутність внутрішнього кровотоку при колірній доплерографії дозволяє відрізнити солідний перекрут яєчника від рідкого твердого внутрішньочеревного утворення.
Зображення 1: Проста кіста правого яєчника у 5-тижневої дівчинки.
Постнатальна трансабдомінальна сонографія в градаціях сірого виявляє тонкостінну, однокамерну, анехогенну кісту у правій частині черевної порожнини (стрілка), що відповідає простій кісті правого яєчника. Вздовж нижнього краю кісти видно два невеликі круглі тонкостінні анахогенні вогнища (вказані стрілками), які являють собою «дочірні кісти».
Зображення 2: Перекрут лівого яєчника у 6-тижневої дівчинки.
А. Пренатальна сонограма у відтінках сірого на терміні вагітності 33 тижні показує чітко окреслену анехогенну кісту в лівій частині живота (стрілка), що містить дочірню кісту (вістря стрілки). B. Наступна пренатальна сонограма в 36 тижнів гестаційного віку показує нашарування ехогенного сміття на залежній частині кісти (стрілки), ймовірно, пов’язане з кровотечею через перекрут яєчника. C. Постнатальна поздовжня сонограма показує кісту (стрілка) із шаром рідини та сміття (стрілки) та відсутністю кровотоку (не показано).
Зображення 3: Двосторонній перекрут яєчника у 2-тижневої дівчинки.
А. Пренатальна сонограма у градаціях сірого у третьому триместрі показує два чітко окреслені вогнища змішаної ехогенності праворуч (стрілки) та зліва (стрілки) у черевній порожнині. B. Правостороннє ураження на постнатальній сонограмі має сітчастий вигляд, що складається з товстих ехогенних перегородок, змішаних з невеликими кістозними просторами (стрілки). Півмісяць рідини видно у верхній частині ураження (зірочка). C. Осередок ураження ліворуч має вигляд твердого утворення (стрілки) з обідком рідини (зірочки)
Ускладнення великих кіст яєчників включають розрив, що викликає геморагічний асцит, перитоніт або кишкову непрохідність; здавлення грудної клітки, що призводить до легеневої гіпоплазії; обструкції сечовивідних шляхів; і обмеження маси яєчника в межах пахвинної грижі. Більшість невеликих простих кіст яєчників розсмоктуються спонтанно. Прості кісти яєчників діаметром понад 5 см вимагають ретельного спостереження за допомогою серії УЗД. Перекрут яєчника потребує ретельної оцінки та консультації хірурга; якщо потрібне хірургічне втручання, метою має бути збереження тканини яєчника. Консервативне лікування складних кіст яєчників рекомендується, якщо стан новонародженого стабільний.
Кишково-дуплікативні кісти
Кишково-дуплікативні кісти є вродженими кістами невідомої етіології, що виникають у будь-якому місці шлунково-кишкового тракту від рота до анусу. Ці кісти доторкаються до сегменту кишки, мають загальний м’язовий шар та артеріальне кровопостачання із сусідньою кишкою. У черевній порожнині вони найчастіше зустрічаються в ілеоцекальній ділянці, виникають на брижовому краї кишки.
Більшість дуплікаційних кіст не з’єднуються із просвітом кишечника, за винятком тубулярного типу. У деяких випадках може бути ектопічна слизова оболонка шлунка, яка може проявлятися внутрішньоосередковим крововиливом.
На УЗД більшість кишково-дуплікативних кіст мають круглу форму, а тубулярний тип становить 20%. Вони анехогенні з товстою чітко окресленою стінкою. Вони мають характерну «кишкову ознаку» або ознаку «подвійної стінки», яка є внутрішнім гіперехогенним шаром слизової оболонки і периферичною гіпоехогенною м’язовою стінкою (зобр. 4).
Іноді за допомогою високочастотних датчиків можна візуалізувати п’ять шарів кишкової сигнатури. Рідко ознаку подвійної стінки можна побачити при кістах яєчників, дивертикулах Меккеля, лімфатичних мальформаціях (ЛМ) або кістозних тератомах. Повідомлялося про відсутність ознаки подвійної стінки в дуплікативних кістах, і вважається, що це пов’язано з кістозною інфекцією та ерозією слизової оболонки.
Виявлення ознаки «розщепленої стінки», що складається з гіпоехогенної м’язової оболонки, розділеної в місці прикріплення між кістою та прилеглою кишкою, або перистальтики стінки кісти, підвищує специфічність у постановці цього діагнозу. Можуть бути перегородки, внутрішні ехосигнали або сміття, пов’язані з білковим матеріалом, елементами крові або інфекцією. Подвоєння кіст може призвести до інвагінації та сегментарного завороту; тому лікування – хірургічна резекція.
Зображення 4: Дуплікаційна кіста у 2-тижневого хлопчика.
А. На пренатальній сонограмі в терміні гестації 38 тижнів виявляється чітко окреслена кругла анехогенна кіста з правого боку живота (стрілка) з товстою ехогенною стінкою (вістря стрілки). B, C. Післяпологові поперечні (B) і поздовжні (C) сонограми показують кругле кістозне утворення в правому квадранті (стрілки) з характерною ознакою кишечника, що складається з внутрішнього гіперехогенного шару слизової оболонки (стрілки) і периферичної гіпоехогенної м’язової стінки ( пункт ). Печінка частково візуалізується поруч із дуплікативною кістою (зірочка).
Псевдокісти меконію
Меконієві псевдокісти рідко зустрічаються у новонароджених і часто співіснують з меконієвим перитонітом, який виникає на тлі внутрішньоутробної перфорації кишківника. Пренатальна перфорація кишечника може бути спричинена атрезією кишечника, сегментарним заворотом кишечника, меконієвим ілеусом або спонтанною перфорацією. Випливання вмісту кишечника в очеревину викликає сильне запалення зі спайками і може призвести до розвитку псевдокіст, що відображають нормальний процес загоєння, що обмежує інтраабдомінальну перфорацію.
При УЗД псевдокісти меконію виглядають кістозними, з товстою ехогенною кальцифікованою стінкою, змінною внутрішньою ехогенністю та відсутністю васкуляризації (зобр. 5). Внутрішньопросвітний газ можна побачити, якщо зберігається з’єднання між порожниною кісти та перфорованим просвітом кишечника після народження. Можуть бути розширені петлі кишечника та асцит. Пацієнтів із ускладненими псевдокістами меконію лікують хірургічним шляхом. У деяких пацієнтів перфорація кишечника спонтанно гоїться внутрішньоутробно, і єдиною ознакою попередньої перфорації є виявлення кальцифікації очеревини.
Зображення 5: Меконіальна псевдокіста у 2-денного хлопчика.
А. На пренатальній сонограмі у терміні гестації 22 тижні виявляється округле гетерогенне утворення з товстою ехогенною кальцифікованою стінкою (стрілка), асоційоване з помірним асцитом (стрілки). B. Пренатальна наступна ехограма в 32 тижні гестаційного віку знову демонструє складне кістозне ураження з товстою кальцифікованою стінкою (стрілки) та акустичною тінню. Візуалізуються перитонеальні кальцинати (стрілка), асцит розв’язався. C. Постнатальна сонограма виявляє правоквадрантну складну кістозну масу з кальцифікованою стінкою (стрілки) з акустичною тінню та перитоніальними кальцифікаціями (стрілки). D. Постнатальна рентгенограма черевної порожнини в положенні лежачи показує округле кальцифіковане утворення у правому квадранті (стрілка) з супутніми осередками кальцифікації очеревини (наконечник стрілки).
Лімфатичні мальформації
ЛМ складаються з розширених лімфатичних каналів та просторів зі стінками, вистеленими зрілим ендотелієм. Етіологія невідома; гіпотези включають нездатність ембріональних лімфатичних просторів розвивати нормальні сполучення та дренаж у венозну систему, а також доброякісну проліферацію ектопічних лімфатичних судин, секвестрованих із венозної системи.
У ЛМ немає статевих переваг. Голова і шия є найбільш поширеними місцями ураження, у той час як черевна порожнина уражається рідше, і ці вади розвитку можуть виникати з брижі тонкої кишки, сальника та заочеревинного простору. Вони можуть протікати безсимптомно або виявлятися кишковою непрохідністю, сегментарним заворотом, крововиливом, розривом, інфекцією та перекрутом вогнища ураження.
ЛМ складаються з кістозних структур різного розміру. Макрокістозний тип зазвичай виникає у черевній порожнині. При УЗД макрокістозні ураження виглядають як тонкостінні, одно- або багатокамерні анахогенні ураження, часто з тонкими перегородками. Внутрішні ехосигнали або рівні рідини можуть бути пов’язані з крововиливом чи інфекцією. При кольоровому доплерівському дослідженні кровообіг не визначається, хоча можна візуалізувати васкуляризацію перегородки, оскільки вона часто оточує сусідні мезентеріальні судини. Може бути асцит, часто хільозний. Лікування може включати черезшкірну склеротерапію, хірургічну резекцію або їх комбінацію. Прогноз, як правило, добрий, з низькою частотою рецидивів.
Porta Hepatis та печінкові кістозні утворення
Кісти холедоха
Кісти холедоха, що є веретеноподібними або мішковидними розширеннями жовчних проток, відносяться до найчастіших вроджених гепатобіліарних аномалій.
Система класифікації Тодані використовується для класифікації цих аномалій на п’ять типів залежно від їхньої етіології, патогенезу, зовнішнього вигляду та прояву. Передбачається, що кісти холедоха І типу виникають через порок розвитку протокової пластинки та обструкції дистальної жовчної протоки та/або рефлюксу панкреатичних ферментів в біліарне дерево через аномальну панкреатобіліарну сполуку.
Округле або тубулярне кістозне утворення у правому верхньому квадранті, відокремлене від жовчного міхура, видно при кістах холедоха I, II та IV типів при УЗД (зобр. 6). Кісти III типу (холедохоцеле) можуть викликати ефект здавлювання у фатерової ампулі.
Множинні внутрішньопечінкові кістозні дилатації спостерігаються при кістах типу IVA і типу V. Є нормальний жовчний міхур, що зазвичай примикає до розширеної загальної протоки (зобр. 6В). У розширених протоках можна побачити сладж чи каміння. Кісти холедоха можна відрізнити від кістозної атрезії жовчних шляхів при сонографії на підставі аномалій жовчного міхура, нерозширених жовчних проток, кісти меншого розміру (20 мм або менше) та відсутності сладжу або каміння, які є характерними ознаками атрезії жовчних шляхів.
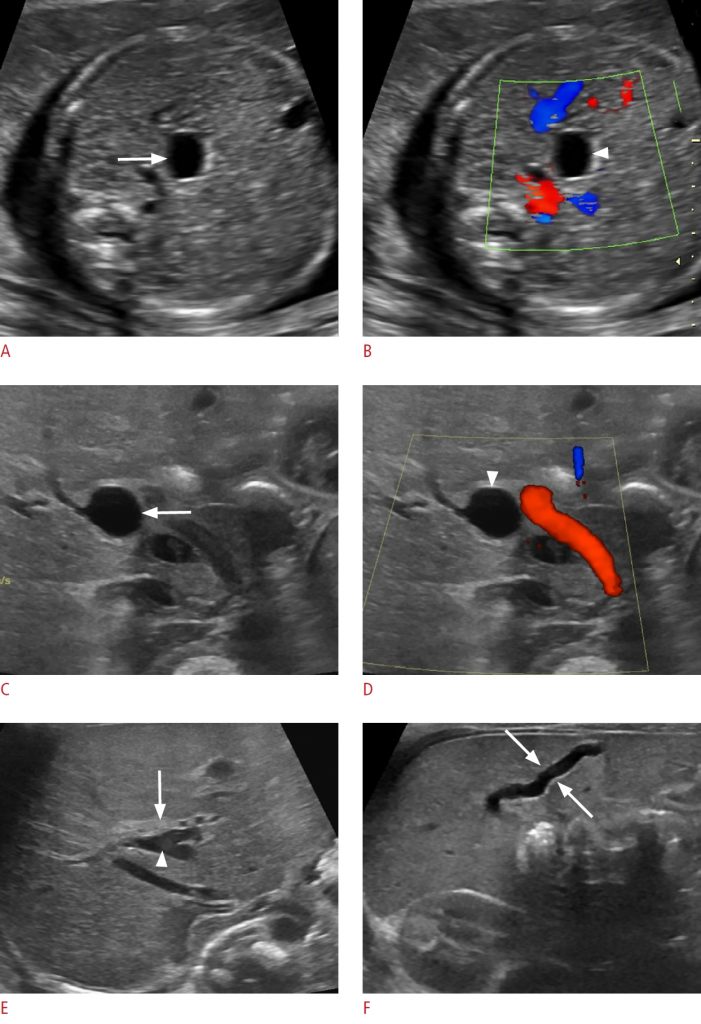
Зображення 6: Кіста холедоха у 4-тижневої дівчинки.
Пренатальна сонограма у третьому триместрі показує чітко окреслену просту кісту у середній частині живота (покажчики). B. Постнатальна сонограма показує анехогенне кістозне ураження воріт печінки (стрілка) з нормальним жовчним міхуром (стрілка). C. На кольоровому доплерівському зображенні внутрішній кровотік відсутній (стрілка).
МРТ з холангіопанкреатографією є методом вибору для визначення типу кісти, довжини ураженої протоки, наявності та розташування білкових пробок або конкрементів, а також довжини загального каналу.
Ускладнення можуть включати конкременти, холангіт, панкреатит або холангіокарциному. Хірургічне висічення з гепатикоеюноанастомозом на виборній основі є остаточним лікуванням.
Кістозна біліарна атрезія
Кістозна атрезія жовчовивідних шляхів є рідкісним варіантом атрезії жовчовивідних шляхів, що проявляється кістозною структурою всередині облітерованої позапечінкової жовчної протоки. Біліарна атрезія – запальне фіброзно-облітеруюче захворювання, що вражає як внутрішньопечінкові, так і позапечінкові жовчні протоки різної довжини. Це часта причина неонатального холестазу та часте показання до трансплантації печінки у дітей.
На УЗД кістозна біліарна атрезія представлена невеликою кістою (20 мм або менше), розташованою у воротах печінки (зобр. 7A-D). Розмір кісти має тенденцію залишатися стабільним, тоді як кісти холедоха можуть збільшуватися у розмірах. Аномалії жовчного міхура, такі як відсутність жовчного міхура, маленький жовчний міхур (довжина <15 мм) або нерівномірна стінка жовчного міхура, а також ознака трикутного канатика (> 4 мм ехогенної тканини попереду ворітної вени) є високоспецифічними для діагностики кістозних (зобр. 7Д, Е).
Іншими важливими знахідками є відсутність загальної жовчної протоки, нерозширені жовчні протоки, розширення печінкової артерії (>1,5 мм) та наявність печінкового субкапсулярного кровотоку. Точність діагностики біліарної атрезії може бути покращена до 98% при поєднанні результатів. Діагноз біліарної атрезії може бути підтверджений інтраопераційною холангіограмою та біопсією печінки.
Кістозну атрезію жовчовивідних шляхів необхідно диференціювати від кісти холедоха, оскільки ці два стани мають зовсім різні підходи до лікування та прогнози. Якщо не лікувати, перший прогресує до термінальної стадії захворювання печінки та смерті протягом перших 3 років життя. Лікування кістозної атрезії жовчовивідних шляхів – невідкладна операція за методом Каса.
Зображення 7: Кістозна атрезія жовчовивідних шляхів у 5-денної дівчинки.
А. Пренатальна сонограма в 25 тижнів гестаційного віку показує чітко окреслене анехогенне ураження воріт печінки (стрілка). B. При кольоровій доплерографії потік відсутній (стрілка). C. Постнатальна сонограма показує круглу добре окреслену кісту у воротах (стрілка). D. При доплерівському дослідженні васкуляризація відсутня (покажчик стрілки). E. Візуалізується смуга ехогенної тканини (стрілка) спереду від правої ворітної вени (вістря стрілки), що є ознакою трикутного шнура. F. Стінка жовчного міхура нерівна (стрілки).
Вроджені прості кісти печінки
Вроджені прості кісти печінки трапляються рідко. Постулюється, що ці кісти виникають в результаті аберантного розвитку жовчовивідних шляхів внутрішньоутробно з обструкцією, що призводить до накопичення рідини, розширення проток і втрати зв’язку з нормальними жовчовивідними шляхами. Вони також можуть виникати після закупорки перибіліарних залоз унаслідок вроджених вад розвитку або іншого хворобливого процесу.
При УЗД прості кісти печінки зазвичай є одиночними, простими, анехогенними ураженнями змінного розміру в межах паренхіми печінки, зазвичай з відсутністю сполучення з біліарним деревом (зобр. 8). Рідше вони можуть бути великими та багатокамерними. Екзофітні прості кісти печінки можуть імітувати кісти холедоха та кістозну атрезію жовчних шляхів; проте кісти печінки зазвичай мають нормальний жовчний міхур та нормальний розмір жовчних проток і не з’єднуються з жовчним деревом. Кісти печінки зазвичай не пов’язані з іншими вродженими аномаліями. Вони, як правило, залишаються стабільними у розмірі або регресують з часом. Хірургічне лікування показано при симптоматичних або ураженнях, які швидко ростуть.
Зображення 8: Вроджена проста кіста печінки у 2-денної дівчинки.
А. Пренатальна сонограма у відтінках сірого на 35 тижні вагітності показує дольчасте анехогенне ураження, що виходить з правої частки печінки (стрілки). B. Постнатальна сонограма показує тонку перегородку (стрілки) всередині анехогенного ураження печінки (стрілка) та відсутність кровотоку при доплерівській оцінці (не показано).
Мезенхімальна гамартома
Мезенхімальна гамартома – одна з найчастіших доброякісних пухлин печінки у дітей. Вона виникає в результаті примітивної мезенхімальної проліферації і дещо частіше вражає хлопчиків ніж дівчаток.
Гістологічно вона складається з невпорядкованої, примітивної, заповненої рідиною мезенхіми, печінкової паренхіми та жовчних проток на додаток до стромальних кіст змінного розміру без капсули. Рівні альфа-фетопротеїну зазвичай в нормі.
Мезенхімальні гамартоми зазвичай є мультикістозними гетерогенними утвореннями з перегородками різної товщини, що найчастіше виникають у правій частці печінки (зобр. 9А-С). Вони, як правило, одновогнищеві і показують невеликий кровообіг при доплерівському дослідженні. Коли кісти крихітні, ураження гіперехогенне та імітує солідне ураження. Кальцифікати та крововиливи зустрічаються рідко.
Ехосигнали низького рівня можуть бути видні в рідині кісти, пов’язаної зі драглистим вмістом або крововиливом. На МРТ мезенхімальні гамартоми є складними кістозними утвореннями з змінною інтенсивністю сигналу, що залежить від стромального вмісту, кількості білка і наявності або відсутності крововиливу в кісту. Кістозні області зазвичай гіпоінтенсивні на Т1 та гіперінтенсивні на Т2-зважених зображеннях з посиленням перегородок та солідних компонентів (зобр. 9D, E). Мезенхімальні гамартоми мають чудовий прогноз. Лікування — хірургічна резекція через рідкісні повідомлення про злоякісну трансформацію в недиференційовану ембріональну саркому.
Зображення 9: Мезенхімальна гамартома у 2-денної дівчинки.
А. Пренатальна сонограма в 33 тижні гестаційного віку показує дольчате кістозне ураження з ехогенними перегородками змінного розміру (стрілки). B. При доплерівському дослідженні у перегородках видно слабкий кровотік (стрілки). C. Постнатальна сонограма виявляє багатосептоване кістозне утворення печінки (стрілки). D. Постнатальна магнітно-резонансна томографія показує велике мультисептоване гіперінтенсивне кістозне утворення в печінці (стрілки). E. Аксіальне постконтрастне Т1-зважене зображення показує гіпоінтенсивне кістозне утворення з помірним периферичним та септальним посиленням і без твердого посилюючого компонента (стрілки).
Поширені запитання про постнатальну сонографічну оцінку пренатально виявлених кіст черевної порожнини та малого тазу
Які причини виникнення кіст яєчників у новонароджених дівчаток?
- Найчастіше кісти яєчників у новонароджених дівчаток мають фолікулярне походження, ймовірно, через порушення фолікулогенезу.
- Ключовим фактором у розвитку кіст вважається надмірна стимуляція яєчників плоду плацентарними та материнськими гормонами.
- Підвищена частота кіст спостерігається у дітей від матерів з цукровим діабетом, токсемією або резус-імунізацією, ймовірно через гіперсекрецію або підвищену проникність плаценти для людського хоріонічного гонадотропіну (ХГЛ).
Які сонографічні ознаки кіст яєчників та їх ускладнень?
- Прості кісти яєчників при УЗД виглядають як однокамерні, круглі, анехогенні утворення з тонкою стінкою, можливо з однією перегородкою.
- Ознака «дочірньої кісти» – невелике кругле тонкостінне анахогенне утворення, що прилягає до стінки кісти яєчника, є високоспецифічним для кіст яєчників.
- Перекрут яєчника проявляється рівнем рідини, згустком, що ретрагується, перегородками або областю, повністю заповненою ехогенними сигналами, що створює вигляд твердої маси.
- Відсутність внутрішнього кровотоку при кольоровій доплерографії допомагає відрізнити солідний перекрут яєчника від рідкого твердого внутрішньочеревного утворення.
Які ускладнення можуть виникнути при великих кістах яєчників?
- Розрив кісти, що призводить до геморагічного асциту, перитоніту або кишкової непрохідності.
- Здавлення грудної клітки, що призводить до гіпоплазії легень.
- Обструкція сечовивідних шляхів.
- Обмеження маси яєчника в межах пахвинної грижі.
Які особливості кістозних утворень, що походять з кишківника?
- Кишково-дуплікативні кісти – це вроджені кісти, що виникають у будь-якому місці шлунково-кишкового тракту.
- На УЗД вони зазвичай мають круглу форму, анехогенні з товстою, чітко окресленою стінкою.
- Характерна «кишкова ознака» або ознака «подвійної стінки» є внутрішнім гіперехогенним шаром слизової оболонки та периферичною гіпоехогенною м’язовою стінкою.
- Подвоєння кіст може призвести до інвагінації та сегментарного завороту, тому лікування – хірургічна резекція.
Як виглядають меконієві псевдокісти на УЗД?
- Меконієві псевдокісти рідко зустрічаються у новонароджених і часто співіснують з меконієвим перитонітом.
- На УЗД вони виглядають як кістозні утворення з товстою ехогенною кальцифікованою стінкою, змінною внутрішньою ехогенністю та відсутністю васкуляризації.
- Може спостерігатися внутрішньопросвітний газ, якщо зберігається з’єднання між порожниною кісти та перфорованим просвітом кишківника.
- При ускладненнях псевдокісти меконію проводять хірургічне лікування.
Які сонографічні ознаки лімфатичних мальформацій (ЛМ)?
- ЛМ складаються з розширених лімфатичних каналів та просторів.
- Макрокістозні ураження ЛМ при УЗД виглядають як тонкостінні, одно- або багатокамерні анахогенні утворення, часто з тонкими перегородками.
- Внутрішні ехосигнали або рівні рідини можуть бути пов’язані з крововиливом чи інфекцією.
- При кольоровому доплерівському дослідженні кровообіг у самій ЛМ не визначається, але може візуалізуватися васкуляризація перегородки.
Чим кісти холедоха відрізняються від кістозної атрезії жовчних шляхів при сонографії?
- Кісти холедоха – це веретеноподібні або мішковидні розширення жовчних проток.
- Кістозна атрезія жовчних шляхів – це варіант атрезії, що проявляється кістозною структурою всередині облітерованої позапечінкової жовчної протоки.
- При кістах холедоха на УЗД видно округле або тубулярне кістозне утворення у правому верхньому квадранті, відокремлене від жовчного міхура, часто з нормальним жовчним міхуром, що прилягає до розширеної загальної протоки.
- Кістозну атрезію жовчних шляхів відрізняють аномалії жовчного міхура, нерозширені жовчні протоки, кіста меншого розміру (20 мм або менше) та відсутність сладжу або каміння.