🤖 Короткий переказ від ШІ
Дослідження вивчає зв’язок між нестабільністю дистального променево-ліктьового суглоба (ДПЛС) та функціями кисті у баскетболісток-візочниць, використовуючи ультрасонографію з датчиком навантаження для кількісної оцінки. Основними результатами стало виявлення обмеженої ліктьової девіації у зап’ястях з травмами ТФХК та кореляції між силою хвату, окружністю передпліччя/плеча і стабільністю ДПЛС у здорових зап’ястях.
У висновках зазначено, що зміцнення сили хвату та м’язів передпліччя/плеча може бути важливим для профілактики травм ТФХК. Важливо зазначити, що підтримка стабільності ДПЛС та функції кисті може бути покращена за допомогою відповідних тренувань. Ці результати можуть бути корисними для тренерів та медичних працівників, які працюють зі спортсменами на візках. Ось посилання: УЗД апарати
✅ Ключові тези зі статті:
- Діагностика: Для оцінки нестабільності ДПЛС використовувалася ультрасонографія з датчиком навантаження, яка дозволяє кількісно виміряти зсув променево-ліктьової кістки.
- Лікування: У дослідженні наголошується на важливості підтримання та зміцнення сили хвату та м’язів передпліччя/плеча як потенційного заходу профілактики травм ТФХК.
- Переваги: Ультрасонографія з датчиком навантаження надає кількісну оцінку нестабільності ДПЛС, доповнюючи клінічні тести, та може допомогти у моніторингу стану.
- Обмеження: Невеликий розмір вибірки та крос-секційний дизайн дослідження обмежують висновки щодо причинно-наслідкових зв’язків та узагальнення результатів.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Резюме
Передумови
Травми зап’ястя впливають на результати баскетболісток-візочниць, проте зв’язок між нестабільністю дистального променево-ліктьового суглоба (ДПЛС) та функціями кисті залишається нез’ясованим. У цьому перехресному пілотному дослідженні вивчали нестабільність ДПЛС у професійних баскетболісток-візочниць за допомогою ультрасонографії з датчиком навантаження.
Методи
У дослідженні взяли участь дев’ять висококласних спортсменок з баскетболу на візках (18 зап’ясть). За допомогою магнітно-резонансної томографії (МРТ) було підтверджено пошкодження тріангулярного фіброзно-хрящового комплексу (ТФХК). Функції кисті оцінювали на основі діапазону рухів (ДР) долонного згинання зап’ястя, тильного згинання, променевої девіації та ліктьової девіації; сили хвату; окружності кисті; окружності передпліччя; а також нестабільності або болю ДПЛС за допомогою тесту на балотування. U-критерій Манна-Уітні використовували для порівняння параметрів між пошкодженими та інтактними зап’ястями. Променево-зап’ясткове зміщення вимірювали за допомогою ультрасонографії з датчиком навантаження та даними тиску, а відношення зміщення до сили використовували як індикатор нестабільності ДПЛС. Кореляцію між співвідношенням сили зміщення ДПЛС та кожною оцінкою функції кисті оцінювали за допомогою коефіцієнта кореляції Пірсона для пошкодженого та інтактного зап’ястя. Для оцінки зв’язку між функціями кисті та нестабільністю ДПЛС використовували узагальнену лінійну змішану модель (УЛЗМ).
Результати
Пошкодження ТФХК у семи зап’ястях було підтверджено за допомогою МРТ (38,9%). Значення ДР ліктьової девіації в групах з ушкодженням ТФХК (n = 7) та інтактних (n = 11) становили 38,6 ± 8,0° та 48,6 ± 7,8°, відповідно. Показник ДР ліктьової девіації був значно меншим у зап’ястях, травмованих ТФХК (p = 0,02, r = – 0,54). У травмованих зап’ястях не було виявлено кореляції між співвідношенням зміщення до сили та оцінкою функції кисті. На противагу цьому, відношення зміщення до сили негативно корелювало з силою хвату, окружністю плеча та окружністю передпліччя в інтактних зап’ястях (коефіцієнт кореляції Пірсона r = – 0,78, – 0,61 та – 0,74 відповідно). Дослідження УЛЗМ показало, що співвідношення зміщення до сили суттєво впливає на силу хвата, довжину плеча та довжину передпліччя в групі інтактних зап’ястків.
Висновки
В інтактних зап’ястях спостерігали кореляцію між функціями кисті, такими як сила плеча/передпліччя та стабільність ДПЛС, що оцінювали за допомогою ультразвуку. Підтримання та зміцнення сили хвату, окружності передпліччя та окружності плеча пов’язані зі стабільністю ДПЛС і можуть бути пов’язані з профілактикою травм ТФХК у баскетболістів-візочників.
Передумови
Баскетбол на візках, популярний параспорт, в який грають близько 100 000 людей по всьому світу [1], вимагає високого рівня працездатності верхніх кінцівок, які гравці використовують для ведення м’яча, пасів і кидків, і все це під час керування своїм візком. Це також вид спорту, який передбачає значну кількість контактів, оскільки гравці повинні захищатися від суперників, вправно керуючи своїм тілом і візком. Спортсмени-візочники часто страждають від ортопедичних захворювань плечей, ліктів і кистей через надмірне навантаження на верхні кінцівки, яке вони відчувають, намагаючись досягти високого рівня майстерності. Багаторазові кидки, керування візком з високим прискоренням та уповільненням, різкі або сильні повороти та гальмування, гра в захисті та нападі, тримаючись за ручку, а також упирання руками в землю при падінні можуть призвести до травм верхніх кінцівок. Користувачі інвалідних візків, які часто керують візком, згинаючи зап’ястя в ліктьовому суглобі або віджимаючись, схильні до травм триангулярного фіброзно-хрящового комплексу (ТФХК) [2]. Однією з найпоширеніших травм, яку не можна ігнорувати у баскетболістів-візочників, є пошкодження ТФХК [3, 4]. Нестабільність дистального променево-ліктьового суглоба (ДПЛС) пов’язана з травмою ТФХК і призводить до функціональних розладів верхньої кінцівки, таких як біль в ліктьовому відділі зап’ястка та зниження сили м’язів-супінаторів і пронаторів передпліччя [5]. Для лікування нестабільності ДПЛС використовують зап’ясткові фіксатори, однак для баскетболістів-візочників відпочинок і фіксація може знизити продуктивність під час змагань. Оскільки нестабільність променево-ліктьового суглоба може вплинути на кар’єру спортсмена, запобігання цим травмам і зниження ризику рецидивів є важливими питаннями.
Оцінка нестабільності ДПЛС необхідна для дослідження ефективності профілактичних заходів та втручань при дисфункції кисті. Тест на балотування [6] та тест клавіші [7] є широко використовуваними мануальними методами для клінічної оцінки нестабільності ДПЛС. Ці оцінки ґрунтуються на суб’єктивності обстежуваного, в той час як зміни стабільності ДПЛС за допомогою мануальних навантажувальних тестів залишаються неясними. Крім того, оскільки нестабільність ДПЛС не завжди супроводжує пошкодження ТФХК, для визначення тяжкості цих станів необхідні кількісні оцінки. Традиційно для кількісної оцінки нестабільності ДПЛС використовують кілька методів візуалізації, включаючи простий метод з використанням ультразвукового апарату [8,9,10,11]. Цей метод можна використовувати для швидкого та частого обстеження користувачів інвалідних візків. У цьому методі ультразвуковий датчик прикріплений до пристрою для циклічної компресії, і можна відстежувати рух променевої та ліктьової кісток під час стиснення, а також реєструвати дані про тиск [11].
Взаємозв’язок між клінічними функціями кисті та нестабільністю ДПЛС у баскетболісток-візочниць є недостатньо вивченим. Ми припускаємо, що кількісна оцінка нестабільності ДПЛС у професійних баскетболісток-візочниць може допомогти з’ясувати взаємозв’язок між функціями кисті та нестабільністю ДПЛС. Метою цього дослідження було оцінити взаємозв’язок між ультразвуковою оцінкою нестабільності ДПЛС та клінічними функціями кисті у професійних баскетболісток-візочниць.
Методи
Структура дослідження
Це дослідження було крос-секційним пілотним дослідженням.
Учасники
Учасників набирали за допомогою плаката, розміщеного в лікарні, а також шляхом пояснення дослідження під час медичного огляду кандидатів до національної збірної. Під час медичного огляду, який проводився раз на рік, учасники долучилися до цього дослідження на один день у лютому 2021 року; їхні медичні картки були переглянуті для збору даних про основні захворювання, вік, домінуючу руку, історію змагань, класифікаційні бали, професію та результати магнітно-резонансної томографії (МРТ). Результати МРТ підтвердили наявність травми, зафіксованої в попередній історії хвороби. Наявність болю в зап’ясті було підтверджено шляхом опитування та мануальних тестів. У цьому дослідженні травма ТФХК була визначена лише на основі результатів МРТ, оскільки час між МРТ та поточним болем у зап’ясті був різним. Бали спортивної класифікації учасників визначали на основі “обсягу дій”, пов’язаних з основними функціями, за шкалою Міжнародної федерації баскетболу на візках [12]. Усіх учасників оцінювали на нестабільність ДПЛС та функції кисті. Після проведення дослідження учасники отримали резюме результатів оцінки.
Методика оцінювання
Учасників оцінювали на нестабільність або біль у променево-ліктьовому суглобі за допомогою тесту на балотування, після чого визначали променево-зап’ястковий зсув за допомогою ультрасонографії з силовим монітором та детермінацію рухів (ДР) долонного згинання зап’ястя, тильного згинання, променевої девіації, ліктьової девіації, сили хвату, окружності кисті та окружності передпліччя.
Оцінка нестабільності ДПЛС
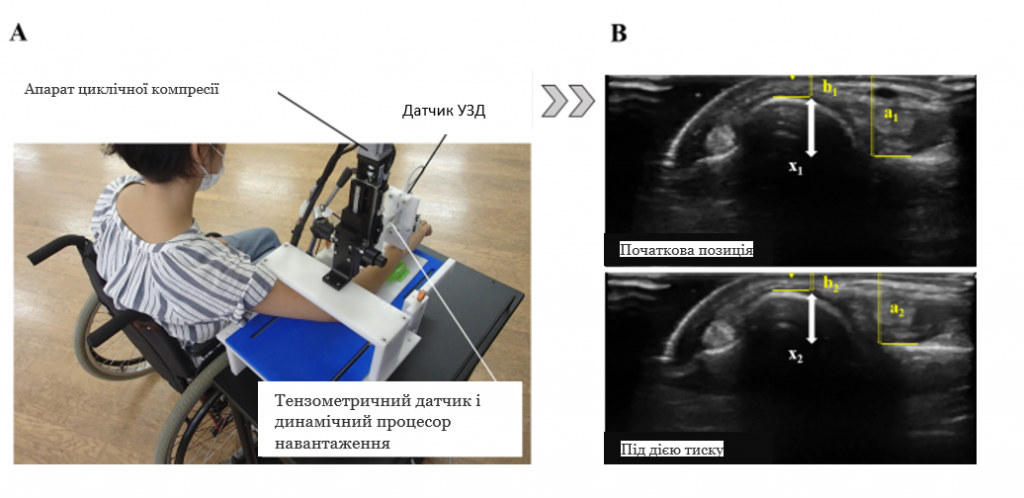
Для оцінки нестабільності ДПЛС використовували ультрасонографію з силовим монітором [11] (зобр. 1). Цей метод оцінки використовує датчик ультразвукового пристрою (LOGIQ e Premium; GE Healthcare, Чикаго, Іллінойс), прикріплений до апарату циклічної компресії [13]. Апарат був портативним, і дані збирали в палаті лікарні. Під час компресії в долонному напрямку на головку ліктьової кістки за допомогою ультразвукового датчика реєстрували динамічну поведінку ДПЛС під дією зовнішньої сили. Для реєстрації сили, прикладеної до зап’ястя, одночасно використовували датчик тиску (FS10A; Unipulse, Токіо, Японія), вбудований в апарат циклічної компресії. Для візуалізації використовували датчик з лінійною матрицею та ультразвуковий гель.
Зобр. 1 Оцінка нестабільності дистального променево-ліктьового суглоба.
А Ультрасонографія з силовим монітором.
B Зразок ультрасонографічних зображень.
Для процедури вимірювання були використані результати попередніх досліджень [11, 14]. Точність оцінок за допомогою цього методу була підтверджена при порівнянні здорових осіб та осіб з травмами ТФХК, що супроводжуються нестабільністю ДПЛС [15]. Налаштування пристрою для забезпечення високої міжрейтингової надійності були наступними [14]. Датчик переміщувався на 3,0 мм у напрямку зверху-вниз, використовуючи цикл компресії 1,5 Гц.
Процедура вимірювання для учасників була наступною: Учасники розміщували передпліччя горизонтально на платформі приладу і сиділи нерухомо з відведеним плечем, зігнутим ліктем і пронованим передпліччя. Під передпліччям розміщували опору для підтримання положення кінцівки, щоб забезпечити ефективну компресію головки ліктьової кістки в долонному напрямку. Положення платформи було відрегульовано для визначення відповідної позиції для вимірювання. Позицію встановлювали наступним чином. По-перше, на екрані ультразвукового апарату зображували поперечний переріз ДПЛС, а довгу вісь передпліччя фіксували в положенні, де діаметр дистального відділу ліктьової кістки був найбільшим. По-друге, передпліччя фіксували в напрямку, перпендикулярному до довгої осі, так, щоб центр дистального відділу ліктьової кістки знаходився посередині екрану апарату УЗД. Нарешті, ультразвуковий датчик розміщували на тильній стороні ліктьової кістки як вихідне положення. У вихідному положенні дані тиску скидалися на 0, і датчиком застосовували циклічну компресію на тильній поверхні ліктьової кістки в долонному напрямку.
Процедура аналізу виміряних ультрасонографічних зображень і даних про тиск була наступною. Для УЗД зображень і даних тиску в аналізі використовували середнє значення п’яти циклів компресії. Ультразвукові зображення були завантажені в програмне забезпечення ImageJ (Національний інститут здоров’я, Бетезда, штат Меріленд) для отримання поперечних зображень п’яти циклів компресії і відсутності компресії. Відстань від поверхні датчика до тильного краю променевої кістки визначали як “a”, а відстань від поверхні датчика до тильного краю ліктьової кістки – як “b”. Променево-зап’ясткова відстань (x) при компресії та без компресії розраховувалася наступним чином: x = a – b. Променево-зап’ястковий зсув (X, мм) без компресії (x1) та з компресією (x2) розраховували за формулою X = x1 – x2. Дані про тиск фіксували циклічну силу, прикладену до зап’ястя на початку та під час стиснення за допомогою датчика сили стиснення з частотою дискретизації 200 разів/с. Сила компресії (Н), що використовувалася в аналізі, була середньою амплітудою п’яти циклів стиснення. Відношення зміщення до сили (мм/Н) отримували, використовуючи середні значення.
Оцінка функцій руки
Силу хвату вимірювали двічі з кожного боку за допомогою вимірювача сили хвату (Takei Electric Industries, Токіо, Японія), а в аналізі використовували середнє значення. ДР розраховували для згинання, розгинання, радіальної та ліктьової девіації з лівого та правого боку за допомогою гоніометра (GS-100; OG Wellness, Токіо, Японія). Окружності лівого та правого плеча та передпліччя вимірювали на максимальному рівні за допомогою сантиметрової стрічки (GS11-004, OG Wellness). Інтерв’ю з використанням шкали швидкої втрати працездатності руки, плеча та кисті (DASH) проводили з метою реєстрації повсякденної діяльності учасників, їхньої роботи, а також будь-яких труднощів або болю, що виникають під час занять спортом [16]. Валідність опитувальника Quick DASH була перевірена [16]. Нестабільність ДПЛС оцінювалася вручну одним лікарем за допомогою тесту балотування на нестабільність і біль. Повідомлялося, що тест на балотування має найвищу надійність при мануальній оцінці нестабільності ДПЛС [17, 18].
Один ерготерапевт, який оцінював нестабільність ДПЛС, оцінював ДР, а інший ерготерапевт оцінював м’язову силу та окружність.
Статистичний аналіз
На основі середнього значення та стандартного відхилення, отриманих у попередніх дослідженнях [15], було проведено аналіз потужності з довірчою ймовірністю 95% (α = 0,05) та потужністю (1-β) 80%. Аналіз потужності проводили за допомогою програмного забезпечення G*Power v3.1.9.6 (Faul, Erdfelder, Lang, & Buchner, Німеччина), яке оцінювало мінімальний розмір вибірки в 14 променево-зап’ясткових суглобів у кожній групі.
Результати МРТ були використані для розподілу учасників на групи: з травмами ТФХК та без них. Всі змінні були оцінені на предмет нормальності в кожній групі за допомогою тесту Шапіро-Уілка. Для порівняння даних між двома групами використовували U-критерій Манна-Уітні. Розмір ефекту r розраховували за допомогою стандартних одиниць (Z-балів) та розміру вибірки (n), використовуючи наступне рівняння:
розмір ефекту r = Z оцінка /√n
Коефіцієнти кореляції Пірсона розраховували щодо функцій кисті для променево-ліктьового зміщення, прикладеної сили та відношення зміщення до сили в травмованому та інтактному зап’ястях. Значення r (розмір ефекту та коефіцієнт кореляції Пірсона) інтерпретували наступним чином: значення r > 0,20 вказувало на малий, > 0,30 – на середній, а > 0,50 – на великий [19]. Крім того, для оцінки взаємозв’язку між функціями кисті та нестабільністю ДПЛС використовували узагальнену лінійну змішану модель (УЛЗМ). Змінними результату були визначені сила хватки; ДР долонного згинання, тильного згинання та ДР променевої і ліктьової девіації; окружність кисті та окружність передпліччя. Відношення зміщення до сили, вік і класифікація були визначені як фіксовані ефекти. Для проведення всіх статистичних аналізів використовували SPSS Statistics версія 27 (IBM, Armonk, NY). P-значення < 0,05 вказували на статистичну значущість.
Результати
У дослідженні взяли участь дев’ять висококласних баскетболісток-візочниць (18 зап’ясть домінантної та недомінантної рук), які були кандидатами в національну збірну з баскетболу на візках. Тест Шапіро-Уілка показав нормальний розподіл для більшості наборів даних, і лише тильне згинання ДР та окружність плеча в групі з інтактним зап’ястям показали ненормальний розподіл. У таблиці 1 представлені характеристики учасників. Всі учасники тренувалися щодня і відвідували тренувальні табори для кандидатів у національну збірну. Всі учасники мали результати МРТ про наявність або відсутність травм ТФХК за останні 2,5 роки. Травми ТФХК були виявлені на обох зап’ястях трьох учасників (шість зап’ясть) та на одному зап’ясті одного учасника (одне зап’ястя). В одному випадку односторонньої травми тест на балотування показав позитивні результати для обох зап’ясть, а зміщення з обох боків становило 0,96 мм при оцінці за допомогою ультразвукового дослідження. У таблиці 2 наведено результати тестів на нестабільність ДПЛС та функції кисті в травмованому та інтактному зап’ясті. У ліктьовому відділі зап’ястя, з травмою ТФХК, було значно більше обмежено рухливість ліктьового суглоба, ніж в інтактних зап’ястях.
Таблиця 1 Характеристики учасників
| Характеристика | Значення |
| Вік (роки): Середнє ± СВ | 32.1 ± 6.2 |
| Діапазон (min-max) | 24–44 |
| Основне захворювання: тип (n) | Захворювання спинного мозку (4) |
| Ортопедичні та інші захворювання (5) | |
| Домінуюча половина тіла: | Права (9) |
| Стаж участі у змаганнях (років): Середнє значення ± СВ | 12.3 ± 4.4 |
| Діапазон (min-max) | 7–21 |
| Класифікація (бали): Середнє ± СВ | 2.83 ± 1.5 |
| Діапазон (min-max) | 1–4.5 |
| Результат МРТ (n): | Травми ТФКХ зап’ястя (7) |
| Інтактні зап’ястя (11) | |
| Тест на балотування: зап’ястя (n) | ДПЛС нестабільність (4) |
| Біль у зап’ясті: зап’ястя (n) | 4 |
| QuickDASH (бали): Середнє ± СВ | 7.58 ± 8.1 |
| Діапазон (min-max) | 0–22.7 |
| Робоча оцінка QuickDASH (бали): Середнє ± СВ | 5.56 ± 7.9 |
| Діапазон (min-max) | 0–18.8 |
| Спортивна шкала QuickDASH (бали): Середнє значення ± СВ | 13.9 ± 12.8 |
| Діапазон (min-max) | 0–31.3 |
- СВ Стандартне відхилення, min Мінімум, max Максимум МРТ Магнітно-резонансна томографія, ТФХК Триангулярний фіброзно-хрящовий комплекс, ДПЛС Дистальний променево-ліктьовий суглоб, DASH Втрата працездатності руки, плеча та кисті.
Таблиця 2 Порівняння нестабільності ДПЛС та функцій кисті між досліджуваними групами
| Характеристика | Травми ТФКХ зап’ястя, (n = 7) | Інтактні зап’ястя (n = 11) | p-value | Розмір ефекту r |
| Зміщення (мм): Медіана (ІКР) | 0.86 (0.16–0.96) | 0.50 (0.27–0.67) | 0.29 | − 0.26 |
| Середнє значення ± СВ | 0.67 ± 0.41 | 0.51 ± 0.24 | (малий) | |
| Діапазон, min-max | 0.06–1.14 | 0.18–0.96 | ||
| Прикладена сила (Н): Медіана (ІКР) | 4.47 (4.28–4.78) | 4.36 (3.39–4.46) | 0.13 | − 0.37 |
| Середнє значення ± СВ | 4.53 ± 0.28 | 3.92 ± 0.96 | (середній) | |
| Діапазон, min-max | 4.20–5.01 | 2.17–5.15 | ||
| Відношення зміщення до сили (мм/Н): Медіана (ІКР) | 0.19 (0.04–0.22) | 0.12 (0.09–0.18) | 0.43 | − 0.20 |
| Середнє значення ± СВ | 0.15 ± 0.09 | 0.13 ± 0.05 | (малий) | |
| Діапазон, min-max | 0.01–0.24 | 0.05–0.20 | ||
| Сила хвату (Н): Медіана (ІКР) | 309.9 (235.8–362.8) | 323.6 (281.9–339.8) | 1.0 | − 0.01 |
| Середнє значення ± СВ | 303.9 ± 65.6 | 305.8 ± 54.7 | (немає) | |
| Діапазон, min-max | 203.5–379.0 | 209.9–383.0 | ||
| ДР, долонне згинання (°): Медіана (ІКР) | 75 (60–90) | 75 (70–80) | 0.86 | − 0.04 |
| Середнє значення ± СВ | 72.1 ± 16.0 | 74.5 ± 6.9 | (немає) | |
| Діапазон, min-max | 45–90 | 65–85 | ||
| ДР, тильне згинання (°): Медіана (ІКР) | 75 (70–85) | 80 (80–85) | 0.33 | − 0.25 |
| Середнє значення ± СВ | 76.4 ± 7.5 | 79.5 ± 6.9 | (малий) | |
| Діапазон, min-max | 65–85 | 60–85 | ||
| ДР, радіальна девіація(°): Медіана (ІКР) | 25 (20–25) | 30 (25–35) | 0.10 | − 0.41 |
| Середнє значення ± СВ | 23.6 ± 3.8 | 28.6 ± 6.4 | (середній) | |
| Діапазон, min-max | 20–30 | 20–40 | ||
| ДР, ліктьова девіація(°): Медіана ІКР | 35 (30–45) | 50 (40–55) | 0.02* | − 0.54 |
| Середнє значення ± СВ | 38.6 ± 8.0 | 48.6 ± 7.8 | (великий) | |
| Діапазон, min-max | 30–50 | 35–60 | ||
| Обхват плеча (см): Медіана ІКР | 29.0 (27.7–29.5) | 28.5 (28.2–29.5) | 0.66 | − 0.11 |
| Середнє значення ± СВ | 28.5 ± 1.1 | 29.2 ± 1.8 | (малий) | |
| Діапазон, min-max | 26.7–29.6 | 27.0–33.0 | ||
| Обхват передпліччя (см): Медіана ІКР | 23.5 (22.7–24.0) | 24.0 (24.0–24.8) | 0.07 | − 0.43 |
| Середнє значення ± СВ | 23.4 ± 0.7 | 24.5 ± 1.5 | (середній) | |
| Діапазон, min-max | 22.4–24.6 | 22.6–27.2 |
- СВ Стандартне відхилення, ІКР Інтерквартильний розмах, min мінімальний, max максимальний, ДПЛС Дистальний променево-ліктьовий суглоб, ДР Діапазон рухів, ТФХК Тріангулярний фіброзно-хрящовий комплекс. *p < 0.05
Були виявлені кореляції між нестабільністю ДПЛС і функціями кисті в зап’ястях з пошкодженням ТФХК і в неушкоджених зап’ястях (табл. 3 і 4), але не було виявлено значущих кореляцій між нестабільністю ДПЛС і функціями кисті в зап’ястях з пошкодженням ТФХК. В інтактних зап’ястях спостерігалися негативні кореляційні зв’язки між відношенням зміщення до сили та силою хватки, окружністю плеча та передпліччя (зобр. 2). У групі інтактного зап’ястя скоригований інформаційний критерій Акаіке (ІКА) та байєсівський інформаційний критерій (БІК) моделі 2 мали найменші значення серед усіх трьох моделей, тоді як відповідність моделі була найкращою. В інтактних зап’ястях відношення зміщення до сили впливало на силу хватки, окружність руки та окружність передпліччя. І навпаки, в групі з травмою ТФХК модель з найнижчими показниками ІКА і БІК варіювали залежно від результатів вимірювання. У зап’ястях, з травмою ТФХК, співвідношення зміщення до сили впливало на силу хвату.
Таблиця 3 Кореляції між нестабільністю ДПЛС та функціями кисті у пацієнтів з травмами ТФХК зап’ястя
| Характеристика | Зміщення | Прикладена сила | Співвідношення зміщення до сили |
| Сила хвату: r | 0.73 | 0.35 | 0.72 |
| p-value | 0.064 | 0.44 | 0.067 |
| ДР, згинання долоні: r | 0.06 | −0.28 | 0.09 |
| p-value | 0.89 | 0.55 | 0.86 |
| ДР, тильне згинання: r | 0.60 | − 0.44 | 0.65 |
| p-value | 0.15 | 0.32 | 0.11 |
| ДР, радіальна девіація: r | 0.27 | 0.70 | 0.19 |
| p-value | 0.56 | 0.079 | 0.69 |
| ДР, ліктьова девіація: r | 0.72 | − 0.095 | 0.75 |
| p-value | 0.066 | 0.84 | 0.054 |
| Обхват плеча: r | − 0.24 | 0.031 | − 0.24 |
| p-value | 0.60 | 0.95 | 0.61 |
| Обхват передпліччя: r | 0.38 | 0.12 | 0.39 |
| p-value | 0.40 | 0.79 | 0.39 |
- r коефіцієнт кореляції Пірсона, ДПЛС дистальний ліктьовий суглоб, ТФХК Тріангулярний фіброзно-хрящовий комплекс; ДР діапазон рухів
Таблиця 4 Кореляції між нестабільністю ДПЛС та функціями кисті в інтактних зап’ястях
| Характеристика | Зміщення | Прикладена сила | Співвідношення зміщення до сили |
| Сила хвату: r | − 0.501 | 0.22 | − 0.78 |
| p-value | 0.12 | 0.52 | 0.004** |
| ДР, згинання долоні: r | − 0.14 | 0.42 | − 0.41 |
| p-value | 0.69 | 0.20 | 0.21 |
| ДР, тильне згинання: r | 0.044 | − 0.23 | 0.19 |
| p-value | 0.90 | 0.49 | 0.57 |
| ДР, радіальна девіація: r | 0.058 | − 0.29 | 0.14 |
| p-value | 0.87 | 0.38 | 0.69 |
| ДР, ліктьова девіація: r | − 0.24 | − 0.59 | 0.011 |
| p-value | 0.49 | 0.058 | 0.97 |
| Обхват руки: r | − 0.44 | 0.39 | − 0.61 |
| p-value | 0.18 | 0.24 | 0.048* |
| Обхват передпліччя: r | − 0.45 | 0.42 | − 0.74 |
| p-value | 0.16 | 0.20 | 0.009** |
- R Коефіцієнт кореляції Пірсона, ДПЛС Дистальний ліктьовий суглоб, ТФХК Тріангулярний фіброзно-хрящовий комплекс, ДР Діапазон рухів. *p < 0,05, **p < 0,01
Зобр. 2 Кореляції між нестабільністю дистального променево-ліктьового суглоба та функціями кисті в інтактних зап’ястях
Обговорення
У деяких спортсменок-візочниць, які брали участь у цьому дослідженні, результати МРТ показали наявність пошкоджень ТФХК, а показник ліктьової девіації ДР був нижчим у зап’ястях з пошкодженнями ТФХК, ніж у неушкоджених зап’ястях. В інтактних зап’ястях стабільність ДПЛС корелювала з силою передпліччя та плеча.
У нашому дослідженні результати МРТ підтвердили наявність пошкоджень ТФХК зап’ястя у 38,9% баскетболісток-візочниць. Повідомлялося, що ці спортсменки мають високу частоту травм зап’ястя [3]. В опитуванні переважно чоловіків, які не є професійними баскетболістами-візочниками, 54,5% респондентів повідомили, що травмували зап’ястя протягом останнього року [20]. Це вказує на важливість профілактики травм ТФХК у баскетболістів-візочників, як висококласних, так і непрофесійних спортсменів обох статей. Травми ТФХК викликають біль в області ліктя та відчуття, що руку тягнуть [5, 21]. Травми зап’ястя впливають на повсякденне життя користувачів інвалідних візків, які часто використовують верхні кінцівки не лише для керування візком. Крім того, для баскетболістів-візочників, які потребують високого рівня працездатності верхніх кінцівок під час змагань, профілактика травм ТФХК важлива не тільки для їхнього повсякденного життя, але й для високого рівня результативності на змаганнях.
Не було виявлено різниці в нестабільності ДПЛС між групою з виявленими на МРТ ушкодженнями ТФХК і групою без них, що, можливо, пов’язано з невеликим розміром вибірки і тим, що МРТ проводили в середньому через 2,5 роки після травми ТФХК. Повідомлялося про індивідуальні відмінності в нестабільності ДПЛС з різними тенденціями залежно від віку та статі [22]. Однак також повідомлялося, що підвищена нестабільність після травм ТФХК на основі цього оціночного індексу є помірно передбачуваною з використанням співвідношення травмованих до нетравмованих у пацієнтів з односторонніми травмами [15]. Користувачі інвалідних візків, такі як учасники цього дослідження, як правило, використовують обидві руки в ситуаціях, включаючи керування візком або падіння під час змагань, що може бути причиною високої частки випадків з двосторонніми ушкодженнями. Тому, можливо, було важко визначити ступінь тяжкості двосторонніх пошкоджень ТФХК, використовуючи лише показник нестабільності ДПЛС, розрахований за цим методом. Крім того, серед пацієнтів із МРТ зап’ястя, у яких виявлено ТФХК, деякі мали клінічні симптоми. Оскільки інші фактори компенсують пошкодження ТФХК, наявність або відсутність клінічних симптомів, таких як нестабільність ДПЛС, не завжди може збігатися з результатами МРТ. Необхідно дослідити, чи пов’язана наявність клінічних симптомів у пацієнтів з виявленими на МРТ ушкодженнями ТФХК з нестабільністю ДПЛС, у майбутніх дослідженнях з більшою кількістю випадків.
Зап’ястя з виявленими на МРТ ушкодженнями ТФХК мали більш обмежену ліктьову девіацію ДР, ніж зап’ястя без ушкоджень. Оскільки відпочинок і захист за допомогою супінатора є першочерговим лікуванням травми ТФХК, цілком можливо, що обсяг ДР міг стати обмеженим під час перебігу після травми ТФХК. Крім того, оскільки біль у ліктьовому суглобі може бути спричинений навантаженням у положенні ліктьової девіації, як, наприклад, під час навантажувального тесту ТФХК, обмежений ДР може бути наслідком уникнення стресу або положень, які викликають біль [7].
Що стосується кореляцій серед зап’ясть без ушкоджень ТФХК виявлених на МРТ, то вища сила хвату та окружність плеча/передпліччя були пов’язані з меншим відношенням зміщення до сили (більшою стабільністю). Окрім ТФХК, ліктьовий м’яз-розгинач зап’ястка та квадратний м’яз-привертач також беруть участь у забезпеченні стабільності ДПЛС у механізмах зовнішньої опори [23,24,25]. При високій силі хвата і великій окружності передпліччя, які є показниками сили м’язів передпліччя, механізми зовнішньої підтримки ДПЛС працюють належним чином і можуть сприяти стабільності ДПЛС. Однак ми не змогли дослідити причинно-наслідковий зв’язок між нестабільністю променево-ліктьового суглоба та травмами ТФХК, оскільки це було крос-секційне дослідження популяції спортсменів в один часовий проміжок. Оскільки зап’ястя, на яких не було виявлено ушкоджень ТФХК на МРТ, не мали жодних ушкоджень або симптомів на момент обстеження, необхідно провести довготривале дослідження, чи пов’язане збереження або збільшення сили хвату та окружності плеча/передпліччя з профілактикою травм ТФХК у баскетболісток-візочниць. Подальша оцінка впливу на повсякденне життя залишається виправданою, разом з оцінкою функцій кисті [26, 27].
Це дослідження має деякі обмеження. По-перше, через обмежену кількість висококласних спортсменів кількість обстежених променезап’ясткових суглобів у кожній групі не відповідала мінімальному розміру вибірки, визначеному за допомогою аналізу потужності. Оскільки загальна частка професійних спортсменів є низькою, необхідні багатоцентрові або багатонаціональні дослідження. По-друге, немає доказів зв’язку між ризиком травми ТФХК і нестабільністю ДПЛС, тому кореляції між нестабільністю ДПЛС і функціями кисті в інтактних зап’ястях слід інтерпретувати з обережністю. Майбутні довготривалі дослідження ефективності втручань для запобігання травмам ТФХК повинні бути проведені, щоб визначити, як найкраще запобігти травмам ТФХК та їх рецидивам у баскетболістів-візочників.
Висновки
Баскетболістки-візочниці з травмами ТФХК з виявленими на МРТ ушкодженнями ТФХК демонстрували обмежену девіацію ДР ліктьового суглоба. В інтактних зап’ястях спостерігалися кореляції між функціями кисті, такими як сила плеча/передпліччя, та стабільністю ДПЛС, оціненою за допомогою ультразвукового приладу. Необхідні довготривалі дослідження, щоб визначити, чи є підтримання або збільшення сили хвату та окружності плеча/передпліччя практичним та ефективним заходом профілактики травм ТФХК у баскетболісток-візочниць. Результати цього дослідження можуть допомогти у профілактиці травм ТФХК та покращенні спортивних результатів спортсменів, а також можуть бути цікавими для тренерів та медичних працівників.
Абревіатури
ІКА:
Інформаційний критерій Akaike
БІК:
Байєсівський інформаційний критерій
DASH:
Втрата працездатності руки: плеча: та кисті
ДПЛС:
Дистальний променево-ліктьовий суглоб
УЛЗМ:
Узагальнена лінійна змішана модель
МРТ:
Магнітно-резонансна томографія
ДР:
Діапазон руху
ТФХК:
Тріангулярний фіброзно-хрящовий комплекс
Посилання на джерела
- Cavedon V, Zancanaro C, Milanese C. Anthropometry, body composition, and performance in sport-specific field test in female wheelchair basketball players. Front Physiol. 2018;9:568.
- Sakai M, Mutsuzaki H, Shimizu Y, Okamoto Y, Yatabe K, Muraki I, et al. Characteristic MRI findings of shoulder, elbow, and wrist joints in wheelchair user. Skeletal Radiol. 2021;50:171–8.
- Curtis KA, Black K. Shoulder pain in female wheelchair basketball players. J Orthop Sports Phys Ther. 1999;29:225–31.
- Sakai M, Mutsuzaki H, Shimizu Y, Okamoto Y, Nakajima T. Characteristic MRI findings of the shoulder, elbow, and wrist joints in elite wheelchair basketball players. BMC Sports Sci Med Rehabil. 2022;14:141.
- Andersson JK, Axelsson P, Stromberg J, Karlsson J, Friden J. Patients with triangular fibrocartilage complex injuries and distal radioulnar joint instability have reduced rotational torque in the forearm. J Hand Surg Eur. 2016;41:732–8.
- Wijffels M, Brink P, Schipper I. Clinical and non-clinical aspects of distal radioulnar joint instability. Open Orthop J. 2012;6:204–10.
- Skirven TM, Osterman AL, Fedorczyk JM, Amadio PC. Rehabilitation of the hand and upper extremity. 6th ed. Philadelphia: Elsevier Mosby; 2011. p. 72–83.
- Hess F, Farshad M, Sutter R, Nagy L, Schweizer A. A novel technique for detecting instability of the distal radioulnar joint in complete triangular fibrocartilage complex lesions. J Wrist Surg. 2012;1:153–8.
- Hess F, Sutter R, Nagy L, Schweizer A. Stability and clinical outcome after reconstruction of complete triangular fibrocartilage disruption. J Wrist Surg. 2016;5:124–30.
- Oldfield CE, Boland MR, Greybe D, Hing W. Ultrasound imaging of the distal radioulnar joint: a new method to assess ulnar radial translation in forearm rotation. J Hand Surg Eur. 2017;42:389–94.
- Yoshii Y, Yuine H, Tung WL, Ishii T. Quantitative assessment of distal radioulnar joint stability with pressure-monitor ultrasonography. J Orthop Surg Res. 2019;14:195.
- International. IWBF player classification manual version 202110–1. https://iwbf.org/wp-content/uploads/2021/11/2021-IWBF-Classification-Manual-Version-202110-1.pdf, 2021; Accessed 2 Oct 2022
- Yoshii Y, Ishii T, Tung WL. Ultrasound assessment of the effectiveness of carpal tunnel release on median nerve deformation. J Orthop Res. 2015;33:726–30.
- Yuine H, Yoshii Y, Tung WL, Ishii T, Shiraishi H. Reliability of quantitative assessment of distal radioulnar joint stability with force-monitor ultrasonography. J Orthop Res. 2019;37:2053–60.
- Yuine H, Yoshii Y, Iwai K, Ishii T, Shiraishi H. Application of force-monitor ultrasonography to assess distal radioulnar joint instability in patients with triangular fibrocartilage complex injury. Ultrasound. 2022;30:219–27.
- Imaeda T, Toh S, Wada T, Uchiyama S, Okinaga S, Kusunose K, et al. Validation of the Japanese society for surgery of the hand version of the quick disability of the arm, shoulder, and hand (QuickDASH-JSSH) questionnaire. J Orthop Sci. 2006;11:248–53.
- Moriya T, Aoki M, Iba K, Ozasa Y, Wada T, Yamashita T. Effect of triangular ligament tears on distal radioulnar joint instability and evaluation of three clinical tests: a biomechanical study. J Hand Surg Eur. 2009;34:219–23.
- Onishi T, Omokawa S, Iida A, Nakanishi Y, Kira T, Moritomo H, et al. Biomechanical study of distal radioulnar joint ballottement test. J Orthop Res. 2017;35:1123–7.
- Cohen J. A power primer. Psychol Bull. 1992;112:155–9.
- Soo Hoo JA, Latzka E, Harrast MA. A descriptive study of self-reported injury in non-elite adaptive athletes. Pm r. 2018. https://doi.org/10.1016/j.pmrj.2018.08.386.
- Nakamura T, Berger RA, Fujita M, An K-N. Distal radioulnar joint instability during forearm rotation: effect of muscle loading. J Jpn Soc Surg Hand. 2001;18:306–11.
- Yuine H, Yoshii Y, Iwai K, Ishii T, Shiraishi H. Assessment of distal radioulnar joint stability in healthy subjects: changes with dominant hand, sex, and age. J Orthop Res. 2021;39:2028–35.
- King GJ, McMurtry RY, Rubenstein JD, Ogston NG. Computerized tomography of the distal radioulnar joint: correlation with ligamentous pathology in a cadaveric model. J Hand Surg Am. 1986;11:711–7.
- Johnson RK, Shrewsbury MM. The pronator quadratus in motions and in stabilization of the radius and ulna at the distal radioulnar joint. J Hand Surg Am. 1976;1:205–9.
- Stuart PR. Pronator quadratus revisited. J Hand Surg Br. 1996;21:714–22.
- Białkowska J, Juśkiewicz-Swaczyna B, Andrzejczak M. Using the Jebsen-Taylor test in patients after radial bone fracture. Adv Rehab. 2021;35:24–31.
- Feitz R, van der Oest MJW, van der Heijden EPA, Slijper HP, Selles RW, Hovius SER. Patient-reported outcomes and function after reinsertion of the triangular fibrocartilage complex by open surgery. Bone Joint J. 2021;103-b:711–7.
Найчастіші запитання про оцінку функцій кисті та нестабільності променево-ліктьового суглоба у баскетболістів-візочників
Що таке дистальний променево-ліктьовий суглоб (ДПЛС) і чому він важливий для баскетболістів-візочників?
- Дистальний променево-ліктьовий суглоб (ДПЛС) – це суглоб, розташований між кінцями променевої та ліктьової кісток передпліччя, ближче до зап’ястя.
- У баскетболістів-візочників цей суглоб зазнає значних навантажень під час гри (ведення м’яча, паси, кидки, керування візком).
- Нестабільність ДПЛС може призвести до болю, обмеження рухів та зниження сили кисті, що негативно впливає на спортивні результати.
Які травми найчастіше трапляються у баскетболістів-візочників, пов’язані з зап’ястям?
- Найпоширенішою травмою, яку не можна ігнорувати, є пошкодження трикутного фіброзно-хрящового комплексу (ТФХК).
- Нестабільність ДПЛС часто пов’язана з травмами ТФХК і може викликати біль у зап’ясті та зменшення сили передпліччя.
Як у цьому дослідженні оцінювали нестабільність ДПЛС?
- Для оцінки нестабільності ДПЛС використовували ультрасонографію з датчиком навантаження.
- Цей метод дозволяє виміряти променево-зап’ястковий зсув під дією прикладеної сили та розрахувати співвідношення зміщення до сили як індикатор нестабільності.
- Також використовувався тест на балотування для клінічної оцінки нестабільності та болю.
Які показники функцій кисті вимірювали в дослідженні?
- Вимірювали діапазон рухів (ДР) зап’ястя: долонне згинання, тильне згинання, променеву та ліктьову девіацію.
- Також оцінювали силу хвату, окружність кисті та передпліччя.
- Використовувався опитувальник Quick DASH для оцінки повсякденної діяльності та можливого болю чи труднощів.
Які основні висновки дослідження щодо зв’язку між функціями кисті та нестабільністю ДПЛС?
- У здорових (інтактних) зап’ястях виявлено кореляцію між функціями кисті (сила хвату, окружність передпліччя та плеча) та стабільністю ДПЛС.
- Підтримання сили хвату, окружності передпліччя та плеча пов’язане зі стабільністю ДПЛС і може сприяти профілактиці травм ТФХК у баскетболістів-візочників.
- У зап’ястях з травмами ТФХК прямої кореляції між співвідношенням зміщення до сили та оцінками функцій кисті не виявлено.
Яке практичне значення мають результати цього дослідження для баскетболістів-візочників?
- Результати підкреслюють важливість зміцнення сили хвату та м’язів передпліччя і плеча для підтримки стабільності ДПЛС.
- Це може допомогти в розробці профілактичних програм для запобігання травмам ТФХК та покращення функціональних можливостей кисті у спортсменів.
- Кількісна оцінка нестабільності ДПЛС за допомогою ультрасонографії є цінним інструментом для моніторингу та оцінки ефективності втручань.