🤖 Краткий пересказ от ИИ
Гипертрофический пилорический стеноз (ГПС) — это частое педиатрическое заболевание, характеризующееся рвотой и обезвоживанием у младенцев из-за утолщения привратника. Ультрасонография (УЗИ) является основным методом диагностики этого состояния.
УЗИ обладает очень высокой чувствительностью и специфичностью (около 100%), что позволяет точно выявлять характерные изменения пилорической мышцы и канала. Благодаря доступности и точности УЗИ аппаратов, этот метод способствует более ранней диагностике и своевременному лечению ГПС.
✅ Ключевые тезисы из статьи:
- Диагностика: УЗИ — метод выбора для диагностики ГПС с высокой точностью, основанный на измерении толщины пилорической мышцы и длины канала.
- Лечение: Ранняя УЗИ-диагностика способствует своевременному началу лечения; при пограничных случаях рекомендуется наблюдение и повторное УЗИ.
- Преимущества: УЗИ обладает чувствительностью и специфичностью около 100%, обеспечивая раннюю и точную диагностику ГПС.
- Ограничения: Возможны ложноотрицательные (из-за неопытности оператора, вздутия желудка) и ложноположительные (из-за пилороспазма) результаты.
Последнее обновление: 21 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Авторы: Susan J Back, John Karani
Основы практики
Гипертрофический пилорический стеноз (ГПС) часто встречается в педиатрической практике. У типичного младенца наблюдается рвота и обезвоживание (гипохлоремический гипокалиемический метаболический алкалоз), если диагноз не установлен.
Исследования показывают, что у недоношенных детей симптомы ГПС могут появиться в более позднем хронологическом возрасте, чем у доношенных детей.
На это заболевание приходится одна треть случаев беспилотной рвоты у младенцев и является наиболее частой причиной лапаротомии в возрасте до 1 года. Наблюдается поразительное преобладание мужчин: соотношение мужчин и женщин составляет 2:3.
Сообщалось примерно о 300 случаях идиопатического гипертрофического пилорического стеноза у взрослых. Наиболее частый клинический симптом – вздутие живота, облегчающееся рвотой. У взрослых исследование верхних отделов желудочно-кишечного тракта с барием и верхняя эндоскопия используются для подтверждения диагноза и исключения возможных злокачественных новообразований.
Заворот средней кишки является частью дифференциальной диагностики высокой кишечной непроходимости; однако другие условия, которые следует учитывать, включают мальротацию с заворотом средней кишки или без него; антральные полипы; дупликация желудка; очаговая фовеолярная гиперплазия; и пилороспазм.
Анатомия
При гипертрофическом стенозе привратника круговой мышечный слой утолщается, что сужает пилорический канал и удлиняет привратник. Во время этого процесса слизистая оболочка становится избыточной и может казаться гипертрофированной.
При удлинении и утолщении мышцы привратник отклоняется вверх по направлению к желчному пузырю, что служит маркером, поскольку при гипертрофическом стенозе привратника можно увидеть привратник, расположенный рядом с желчным пузырем и переднемедиальнее правой почки. Утолщенный привратник сужает канал привратника, что приводит к обструкции выходного отверстия желудка, вздутию желудка и ретроградной перистальтике желудка.
Ограничения техники
Ультрасонография обладает высокой чувствительностью, специфичностью и точностью в диагностике гипертрофического пилорического стеноза. Однако ошибки в диагностике все же возникают и относятся к ложноотрицательным и ложноположительным результатам.
Ложноотрицательные результаты могут быть результатом неопытности оператора, при котором привратник не может быть идентифицирован. Другой причиной может быть вздутие и наполненный газом желудок. Это заставляет привратник складываться назад, так что он может оставаться скрытым за животом. Чрезмерно расширенный антральный отдел может быть ошибочно принят за привратник; в таких случаях и у любого младенца, привратник которого не визуализируется на УЗИ, следует установить назогастральный зонд и удалить желудочный секрет.
Толщина мышц увеличивается с увеличением размера пациента, и пограничные измерения наблюдаются на ранних стадиях заболевания и у недоношенных детей, что также может приводить к ложноотрицательным результатам. Наблюдение и повторное ультразвуковое исследование через 2-3 дня могут подтвердить диагноз, если состояние пациента стабильно.
Ложноположительные результаты могут быть результатом пилороспазма – динамического процесса, который меняется со временем. Нормальный привратник открывается не реже одного раза в 15 минут. Утолщенную мышцу и удлиненный привратник следует зафиксировать.
УЗИ
Ультрасонография играет важную роль в диагностике гипертрофического стеноза привратника и, вероятно, внесла свой вклад в изменение облика болезни, потому что этот метод приводит к более ранней диагностике и лечению благодаря доступности и точности. Этот метод является методом выбора как для диагностики, так и для исключения ГПС, поскольку ультразвуковое исследование имеет чувствительность и специфичность примерно 100%.
В исследовании Leaphart et al. Ультразвуковое исследование подтвердило гипертрофический пилорический стеноз, когда толщина пилорической мышцы (ТПМ) была больше 4 мм, а длина пилорического канала (ДПК) была больше 15 мм.
Исследователи изучили диагностические критерии этого заболевания у новорожденных младше 21 дня и обнаружили, что ультразвуковые измерения гипертрофического стеноза привратника значительно снизились у более молодых пациентов (ТПМ 3,7 +/- 0,65 мм; ДПК 16,9 +/- 2,8 мм) по сравнению с новорожденными более старшего возраста (ТПМ, 4,6 +/- 0,82 мм; ДПК 18,2 +/- 3,4 мм). Важно отметить, что среднее значение ультразвукового исследования для новорожденных с ГПС обычно находится в пределах диапазона, который в настоящее время определяется как нормальный или пограничный. Между ТПМ привратника и ДПК и возрастом пациентов существует линейная зависимость, что позволяет предположить, что ТПМ 3,5 мм считается пороговым значением для более молодых пациентов.
Техника
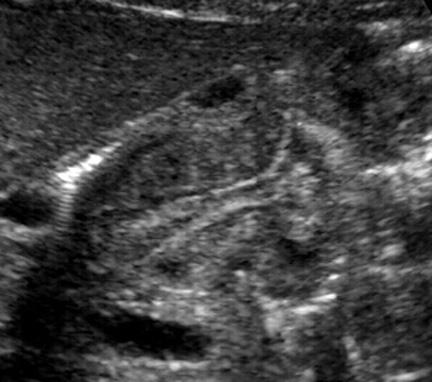
Ультрасонографию ребенка, находящегося на спине, проводят с помощью линейного датчика с частотой 7,5–13,5 МГц. Поперечные изображения в эпигастрии идентифицируют привратник слева от желчного пузыря и переднемедиальнее правой почки (рис. 1). Однако растянутый желудок смещает и деформирует привратник, и может потребоваться установка назогастрального зонда для удаления содержимого желудка. Желудочный аспират объемом более 5 мл у ребенка, который не принимал перорально в течение нескольких часов, указывает на обструкцию выходного отверстия желудка. Правое заднее наклонное положение и сканирование из заднего доступа могут помочь улучшить визуализацию привратника.
Рисунок 1: Поперечное ультразвуковое изображение пациента с доказанным гипертрофическим стенозом привратника демонстрирует целевой знак и неоднородную эхо-текстуру мышечного слоя (привратник находится глубоко в анэхогенном желчном пузыре).
Ультрасонографические признаки гипертрофического стеноза привратника следующие:
- ТПМ более 3 мм
- Знак цели на поперечных изображениях привратника
- Длина пилорического канала более 17 мм
- Толщина привратника 15 мм или более
- Невозможность открытия канала в течение как минимум 15 минут сканирования
- Ретроградные или гиперперистальтические сокращения
- Признак антрального соска (например, выпадение избыточной слизистой оболочки в антральный отдел, которое создает псевдообразование) (рис. 2).
- Двойной знак на УЗИ (т. е. избыточная слизистая оболочка в суженном просвете, которая создает 2 контура слизистой оболочки)
Рисунок 2: Продольная ультрасонограмма у пациента с ГПС демонстрирует избыточную слизистую оболочку, которая создает признак антрального соска.
Вопросы и ответы
Что такое гипертрофический пилорический стеноз (ГПС)?
- Гипертрофический пилорический стеноз (ГПС) — это состояние, при котором круговой мышечный слой привратника утолщается, сужая пилорический канал и удлиняя привратник. Это приводит к обструкции выходного отверстия желудка.
Какие основные симптомы ГПС у младенцев?
- У младенцев с ГПС наиболее частыми симптомами являются рвота и обезвоживание, которое может привести к гипохлоремическому гипокалиемическому метаболическому алкалозу, если диагноз не установлен вовремя.
Каковы особенности ГПС у недоношенных детей?
- Исследования показывают, что у недоношенных детей симптомы ГПС могут проявляться в более позднем хронологическом возрасте по сравнению с доношенными детьми.
Какую роль играет ультрасонография (УЗИ) в диагностике ГПС?
- Ультрасонография является методом выбора для диагностики ГПС благодаря своей высокой чувствительности, специфичности и точности (примерно 100%). Она позволяет выявить характерные признаки, такие как утолщение пилорической мышцы (ТПМ) более 3 мм и удлинение пилорического канала (ДПК) более 17 мм.
Какие существуют трудности при диагностике ГПС с помощью УЗИ?
- Возможны ложноотрицательные результаты из-за неопытности оператора, вздутия или наполненного газом желудка, который может скрывать привратник. Также, на ранних стадиях заболевания или у недоношенных детей могут наблюдаться пограничные измерения. Ложноположительные результаты могут быть вызваны пилороспазмом.
Какие ультразвуковые признаки указывают на ГПС?
- К основным ультразвуковым признакам ГПС относятся:
- Толщина пилорической мышцы (ТПМ) более 3 мм.
- “Знак цели” на поперечных изображениях привратника.
- Длина пилорического канала (ДПК) более 17 мм.
- Толщина привратника 15 мм или более.
- Невозможность открытия канала в течение как минимум 15 минут сканирования.
- Ретроградные или гиперперистальтические сокращения.
- “Признак антрального соска” (выпадение избыточной слизистой оболочки в антральный отдел).
- “Двойной знак” (избыточная слизистая оболочка в суженном просвете, создающая два контура слизистой).
Как изменилась диагностика ГПС благодаря УЗИ?
- Ультрасонография способствует более ранней диагностике и лечению ГПС благодаря своей доступности и высокой точности, что, вероятно, изменило клиническую картину заболевания.