В последнее время значительно вырос интерес к использованию ультразвукового исследования для проведения процедур на пояснично-крестцовом отделе позвоночника для региональной анестезии, а также купирования и лечения хронической боли.
David A. Provenzano, MD, Samer Narouze, MD, PhD
В последнее время значительно вырос интерес к использованию ультразвукового исследования для проведения процедур на пояснично-крестцовом отделе позвоночника для региональной анестезии, а также купирования и лечения хронической боли. Для региональных анестезий, связанных с пояснично-крестцовым отделом позвоночника используются преимущественно методы на основе естественных ориентиров. При лечении хронической боли традиционные методы визуализации позвоночника для таких процедур включают в себя рентгеноскопию и компьютерную томографию (КТ). При рентгеноскопии первоначальная экстраполяция позиции мягких тканей (например, мышц, кровеносных сосудов и нервов) основана на их анатомическом отношении к видимым костным структурам. Интерес к использованию ультразвукового исследования для процедур лечения хронической боли возрос в связи с определенными преимуществами визуализации, в том числе возможностью видеть кости, мышечный слой, нервы и кровеносные сосуды (Таблица 1).
Таблица 1. Преимущества и ограничения сонографии при процедурах на пояснично-крестцовом отделе позвоночника
|
Преимущества |
Ограничения |
|
Предотвращение воздействия радиации |
Костные артефакты (артефакты из-за акустической тени) |
|
Мобильность |
Угол введения иглы |
|
Стоимость оборудования |
Ограниченное разрешение в глубоких слоях |
|
Визуализация в режиме реального времени |
Узкое окно изображения |
|
Визуализация мягких тканей, нервов и кровеносных сосудов |
Анатомические ограничения (дегенеративные изменения и ожирение) |
Ультразвуковое исследование позволяет исключить или уменьшить радиационное воздействие на пациента, плод и врача. Кроме того, ультразвуковое исследование позволяет визуализировать продвижение иглы в режиме реального времени. Ограничения ультразвуковой технологии существуют при использовании ее в качестве техники визуализации при аксиальных процедурах на позвоночнике, что включает: образование узкого окна изображения, расположение цели на больших глубинах, акустические теневые артефакты, которые приводят к невозможности визуализации структуры или обнаружения внутрисосудистого попадания глубже костных образований.
В этой статье сначала будет приведен обзор сонографической анатомии пояснично-крестцового отдела позвоночника. Детальное понимание анатомии имеет решающее значение для интерпретации сонограмм и выполнения самой процедуры. Далее, возможность применения этой сонографической анатомии пояснично-крестцового отдела позвоночника будет описана с позиции выполнения конкретной региональной анестезии и процедуры лечения хронической боли. Обсуждение будет сосредоточено на роли ультразвукового исследования для предпроцедурного сканирования для вхождения в спинномозговой канал (интратекальное и эпидуральное пространство) и вмешательствах на межпозвоночных поясничных суставах.
СОНОГРАФИЧЕСКАЯ АНАТОМИЯ ПОЯСНИЧНО-КРЕСТЦОВОГО ОТДЕЛА ПОЗВОНОЧНИКА
Для визуализации пояснично-крестцового отдела позвоночника используется низкочастотный изогнутый датчик (2-6 МГц). Глубина нейроаксиальных структур поясничного отдела позвоночника у взрослых находится в диапазоне от 5 до 7 см. Использовать линейный датчик не рекомендуется из-за его ограниченного поля зрения и недостаточной глубины проникновения. Костные структуры, которые могут быть визуализированы при ультразвуковом исследовании включают: остистые отростки, поперечные отростки, пластинки, суставные отростки, суставные поверхности и заднюю границу тел позвонков. Мягкие тканевые структуры, которые могут быть визуализированы включают: корешки поясничного нерва, глубокие мышцы спины, желтую связку и заднюю твердую мозговую оболочку. В некоторых случаях, не всегда возможно отличить желтую связку от задней твердой мозговой оболочки (например, комплекс желтой связки/ задней твердой мозговой оболочки).
Мы предлагаем 7 основных сонографических проекций (Таблица 2) для визуализации поясничного отдела позвоночника.
Таблица 2. Семь основных сонографических проекций поясничного отдела позвоночника
|
Парасагиттальная на уровне поперечных отростков |
|
Парасагиттальная на уровне суставных отростков |
|
Парасагиттальная на уровне косой пластинки |
|
Срединная сагиттальная на уровне остистого отростка |
|
Поперечная на уровне остистого отростка |
|
Поперечная между пластинками |
|
Поперечная косая на уровне отверстий |
В первую очередь, должно быть проведено исследование в парасагиттальной плоскости поясничного отдела позвоночника. При получении парасагиттальных проекций, датчик может изначально располагаться либо по анатомической средней линии и быть перемещен в боковом направлении (Видео 1), или можно начать с положения латеральнее поперечных отростков с перемещением датчика медиально к остистым отросткам. Далее, ультразвуковой датчик располагается в поперечном направлении на уровне поперечных отростков и движется в медиальном направлении до достижения уровня остистых отростков.
Для получения парасагиттальной проекции на уровне поперечных отростков (Рис. 1 и 2), зонд помещают приблизительно на 3 до 4 см латеральнее средней линии поясничных остистых отростков и слегка краниально по отношению к крестцу.
Поперечные отростки видны как гиперэхогенные криволинейные структуры. Группа мышц разгибателей позвоночника расположена поверхностнее поперечных отростков, а поясничная мышца – глубже и между поперечными отростками. Ультразвуковая картина поперечных отростков описывается как признак “трезубца”. Когда датчик смещается медиальнее в парасагиттальной плоскости, следующая видимая структура – парасагиттальная проекция суставного отростка (Рис. 3).
С этого поля зрения, отросток представлен непрерывной гиперэхогенной линией с пиком, который представляет собой наложение между верхним и нижним суставным отростком каждого позвонка. Группа мышц разгибателей позвоночника видна поверхностнее непрерывной гиперэхогенной линии. Последней парасагиттальной проекцией является парасагиттальная косая проекция (Рис. 4). Эта проекция получается тогда, когда датчик наклонен под углом, что направляет луч в медиальном направлении к средний сагиттальной плоскости.
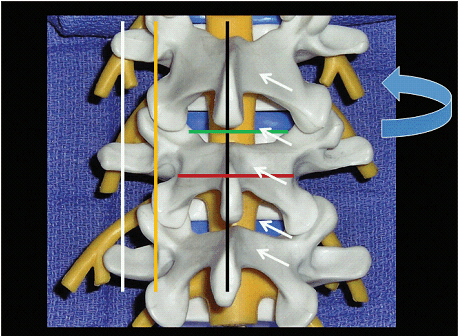
Рис. 1. Семь сонографических проекций поясничного отдела позвоночника. Белая линия указывает на парасагиттальную проекцию на уровне поперечных отростков; желтая линия – на парасагиттальную проекцию на уровне суставных отростков; черная линия – на срединную сагиттальную проекцию на уровне остистого отростка; зеленая линия – на поперечную проекцию между пластинками; красная линия – на поперечную проекцию на уровне остистых отростков. Белые стрелки показывают направление сканирования для получения парасагиттальной косой проекции пластинки; изогнутые синие стрелки – наклон датчика в паравертебральном пространстве, для получения поперечной косой проекции отверстий.
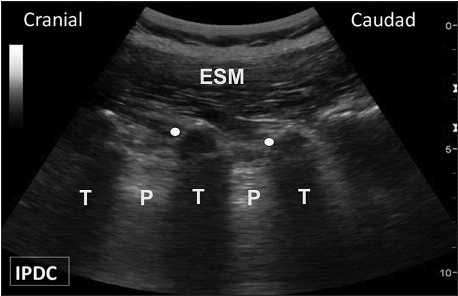
Рис. 2. Парасагиттальная проекция поперечных отростков. Поперечные отростки имеют внешний признак “трезубца”. Белые точки указывают на краниальную часть поперечных отростков. ESM указывает на группу мышц разгибателей позвоночника; P – поясничная мышца; T – поперечный отросток.
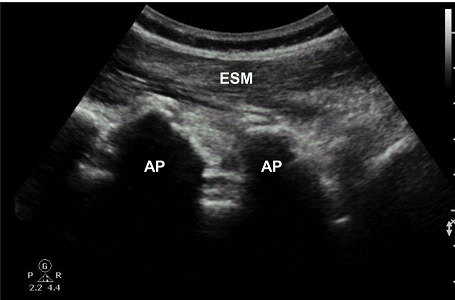
Рис. 3. Парасагиттальная проекция суставного отростка. AP указывает на суставный отросток; ESM указывает на группу мышц разгибателей позвоночника.
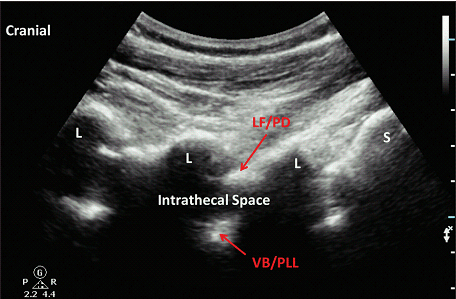
Рис. 4. Парасагиттальная косая проекция. L указывает на пластинки; LF / PD – желтая связка / задняя твердая мозговая оболочка; S – крестец; VB / PLL – тело позвонка/задняя продольная связка.
“Пилообразные” гиперэхогенные линии представляют собой пластинки. При этом видны размеры позвоночного канала. В этой проекции, желтая связка и задняя твердая мозговая оболочка могут быть рассмотрены как отдельные гиперэхогенные структуры или в виде комплекса желтой связки/задней твердой мозговой оболочки. Было высказано предположение, что заднюю твердую мозговую оболочку легче визуализировать. Как только датчик перемещается в сторону средней анатомической линии, проявляется срединная сагиттальная проекция остистого отростка (Рис. 5). Три главные поперечные проекции используются для идентификации поясничного отдела позвоночника. Для всех эти проекций, датчик поворачивается на 90° в поперечную плоскость, которая центрирована на нейроаксиальной срединной линии. В поперечной проекции на уровне остистого отростка (Рис. 6), видны сам остистый отросток и пластинки.
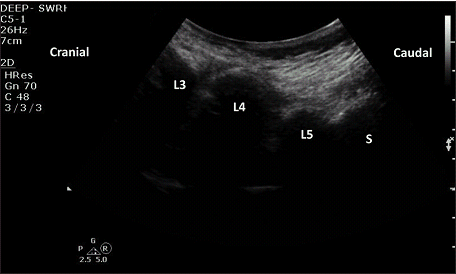
Рис. 5. Срединная сагиттальная проекция остистого отростка. L3 указывает на остистый отросток тела постистый отросток позвонка тела L4; L5 – остистый отросток тела позвонка L5; S – крестец.
Рис. 6. Поперечная проекция на уровне остистого отростка. L указывает на пластинки; S – остистый отросток.
Структуры под остистым отростком и пластинками блокируются – артефакт акустической тени, который вызывают костные структуры. Как только получено изображение поперечного сечения остистого отростка, датчик смещается либо в краниальном, либо в каудальном направлении для получения поперечной проекции между пластинками (Рис. 7).
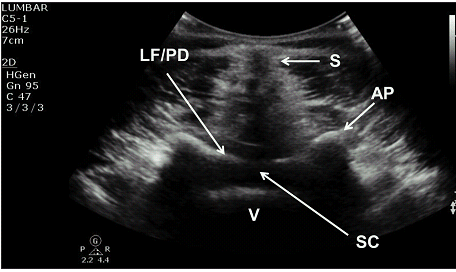
Рис. 7. Поперечная проекция между пластинками поясничного отдела позвоночника на уровне L4-L5. AP указывает на суставный отросток; LF / PD – желтая связка / задняя твердая мозговая оболочка комплекс; S – тень остистого отростка; SC – спинномозговой канал; V – тело позвонка.
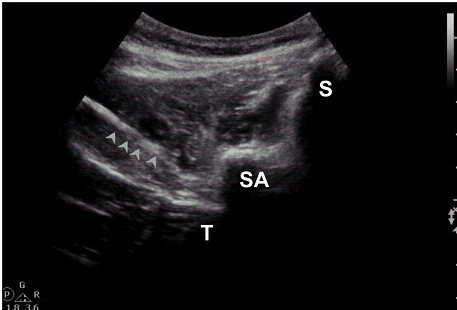
Рис. 8. Игла (наконечники стрел) размещена в нужной точке для медиального поясничного блока. S указывает на остистый отросток; SA – верхний суставной отросток; T – поперечный отросток.
Поскольку артефакт акустической тени не генерируется от остистых отростков на этом уровне, оператор может увидеть содержимое позвоночного канала.
При исследовании в проекции поперечных отростков, могут визуализироваться соединения между остистыми отростками, верхние суставные отростки и поперечные отростки (Рис. 8).
Поперечные проекции используются для осуществления доступа для медиального поясничного блока. Кроме того, очень часто хорошо визуализируется место входа в дугоотросчатые поясничные суставы (Рис. 9).
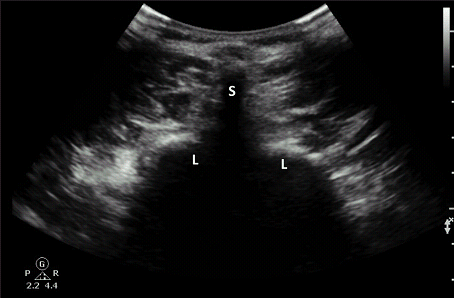
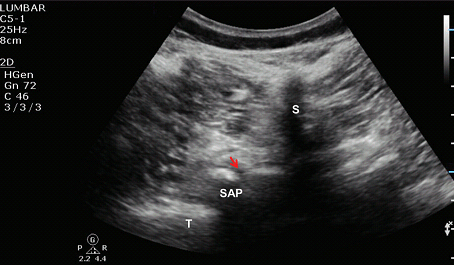
Рис. 9. Дугоотросчатые поясничные суставы. Стрелка указывает зону входа (гипоэхогенное пространство) в дугоотросчатые поясничные суставы между медиальной стенкой нижнего суставного отростка и латеральной стороной верхнего суставного отростка. Это пространство не представляет весь сустав, а скорее заднюю точку входа в сустав. S указывает на остистый отросток; SAP – верхний суставной отросток; T – поперечный отросток.
Третья поперечная проекция (Рис. 10) – поперечная косая проекция межпозвоночных отверстий, очень полезна в исследовании межпозвоночных отверстий и параспинальной соноанатомии поясничного отдела.
Чтобы получить поперечную косую проекцию межпозвоночных отверстий, датчик перемещается в поперечную плоскость от средней линии до параспинального пространства на уровне межпозвоночных отверстий. Затем датчик наклоняется медиально, с добавлением мягкого давления, по направлению к телу позвонка.
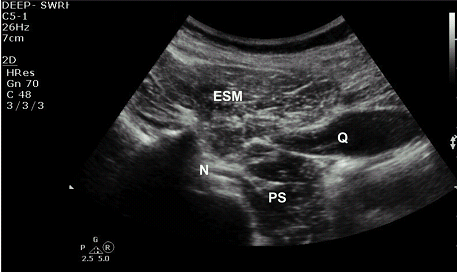
Рис. 10. Поперечная косая проекция межпозвоночных отверстий. ESM указывает на группу мышц разгибателей позвоночника; N – поясничный корешок; PS – поясничная мышца; Q – квадратная поясничная мышца.
СОНОГРАФИЧЕСКИ КОНТРОЛИРУЕМЫЕ ИНТЕРВЕНЦИОННЫЕ ПРОЦЕДУРЫ В ОБЛАСТИ ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Сонографически ассистированные процедуры в области поясничного отдела позвоночника для доступа к спинномозговому каналу.
Хотя сонографически контролируемые нейроаксиальные процедуры для доступа в спинномозговой канал (эпидуральная и интратекальное пространство) в режиме реального времени были достаточно описаны, большинство литературы фокусируется на сонографически ассистированных нейроаксиальных процедурах не в реальном масштабе времени. Наиболее оптимальная техника сонографически контролируемых нейроаксиальных процедур в режиме реального времени до сих пор усовершенствуются и оптимизируются. На сегодняшний день, большинство клинических исследований по использованию сонографии для нейроаксиальной блокады в местной анестезии описывают необходимость ультразвукового исследования для предпроцедурного создания важных отметок не теле пациента. Предпроцедурная ультразвуковое исследование используется для выявления и отметки нужной цели в существующих промежутках и относительно анатомических линий. Кроме того, ультразвуковое исследование позволяет оценить глубину до эпидурального и подоболочечного пространства, угол введения иглы, что повышает успешность выполнения спинального и эпидурального введения иглы. Было показано, что использование ультразвукового исследования для предпроцедурного сканирования перед выполнением поясничной центральной нейроаксиальной блокады в поясничном отделе позвоночника улучшило технические и клинические исходы процедуры. В таблице 3 приведены клинические преимущества использования предпроцедурной сонографии в сравнение с техникой пальпации для определения точки ввода иглы в эпидуральное и интратекальное пространства для проведения анестезии и аналгезии. Хотя преимущества использования ультразвукового исследования в проведении нейроаксиальных процедур были достаточно документированы, скорость его внедрения в клиническую практику остается на недостаточном уровне.
Таблица 3. Клинические и процедурные преимущества, связанные с использованием предпроцедурной сонографии для определения точки ввода иглы в эпидуральное и интратекальное пространства
|
Преимущества, документально опубликованные в клинических исследованиях |
|
Прогнозирование степени сложности введения иглы в эпидуральное и подоболочечное пространства |
|
Улучшение точности в определении уровня выбранного поясничного межпозвоночного пространства |
|
Возможность точного определения глубины подоболочечного и эпидурального пространства |
|
Улучшение технических показателей успешности процедуры |
|
Сокращение времени процедуры |
|
Содействие в правильном расположении пациентов с деформациями позвоночника, ожирением и анамнезом вмешательств на поясничном отделе позвоночника |
|
Прогнозирование степени сложности введения иглы в эпидуральное и подоболочечное пространства |
|
Идентификация и обнаружение аномальной соноанатомии |
|
Успешность и качество эпидуральной анестезии |
|
Улучшение переносимости процедуры пациентами |
В дополнение к специальности анестезиологии, ультразвуковое исследование также используется в других областях медицины, например, в неотложной медицинской помощи, для способствования определению соответствующих ориентиров для спинномозговой пункции. Ferre и Sweeney показали, что врачи отделения неотложной помощи смогли выполнить высококачественные сонограммы поясничного отдела позвоночника в 88% из 76 исследованных пациентов с индексом средней массы тела (ИМТ) ± SD 31,4 ± 9,8 кг / м2, после завершения краткого обучения, состоящего из обзора опубликованных ранее изображений поясничного отдела позвоночника и 10 практических исследований.
После того, как основная соноанатомия пояснично-крестцового отдела позвоночника идентифицирована, как описано выше в “Соноанатомии пояснично-крестцового отдела позвоночника”, соответствующие уровни могут быть помечены на основе парасагиттальной косой проекции, начиная с крестца (Рис. 4). После отметки уровней в парасагиттальной косой проекции, необходимо подтвердить правильность определения исследованием в поперечной проекции на уровне остистых отростков. В поперечной проекции на уровне остистых отростков, датчик располагается по центру средней нейроаксиальной линии с первоначальным его размещением каудально над крестцом. Затем датчик медленно двигается краниальнее, чтобы определить средний гребень на уровне S1 (Рис. 11).
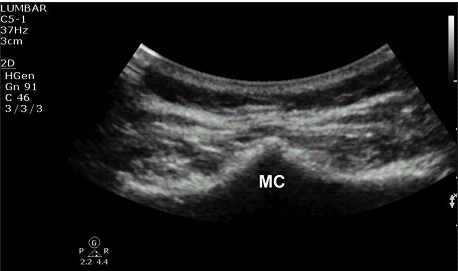
Рис. 11. Костный выступ на уровне срединного гребня S1 (MC) крестца.
Как только идентифицирован средний гребень крестца на уровне S1, датчик медленно двигается краниальнее и начинается счет поясничных остистых отростков. Уровни поясничных позвонков, выявленные в парасагиттальных проекциях должны соответствовать уровням поясничных позвонков, которые определяются в поперечной проекции на уровне остистых отростков. В дополнение к идентификации соответствующего интерламинарного уровня, определяются: оптимальный участок нужной цели, нормальная соноанатомия, отклонения в соноанатомии и глубина эпидурального и интратекального пространства. Встроенный в ультразвуковую систему измеритель используется для измерения расстояния до эпидурального и подоболочечного пространств.
Ограничения интервенционной эпидуральной и интратекальной процедуры купирования боли
Хотя сонографически ассистированная нейроаксиальная блокада имеет очевидные преимущества перед традиционным слепым методом, основанным на поверхностных ориентирах, который используется в регионарной и акушерской анестезии, в настоящее время не может быть рекомендовано использование только эхографии для направления проведения интервенционной блокады хронической боли. Невозможность обнаружения внутрисосудистого введения и распространения вводимого препарата из-за костных артефактов существенно ограничивает использование ультразвукового исследования для проведения нейроаксиальных процедур (интерламинальных эпидуральных и интратекальных блокад) в лечении хронических болей.
СОНОГРАФИЧЕСКИ КОНТРОЛИРУЕМАЯ МЕДИАЛЬНАЯ ПОЯСНИЧНАЯ БЛОКАДА И ИНТРААРТИКУЛЯРНОЕ ВВЕДЕНИЕ ПРЕПАРАТОВ В ДУГООТРОСЧАТЫЕ СУСТАВЫ
Фон
Дугоотростчатые суставы являются источником возникновения хронической боли в пояснице. Поясничные дугоотростчатые суставы являются причиной низкой боли в спине от 15% до 45% случаев, в зависимости от возраста исследуемой популяции. Медиальная поясничная блокада и интраартикулярное введение препаратов в дугоотросчатые суставы используются как для диагностических, так и терапевтических целей. Сонографически контролируемые доступы были разработаны для медиальной поясничной блокады и интраартикулярного введения препаратов в дугоотросчатые суставы. Для визуализации соответствующих структур при проведении медиальной поясничной блокады и интраартикулярного введения препаратов в дугоотросчатые суставы очень важно иметь представление о соноанатомии поясничного отдела позвоночника, которая представлена выше.
Несколько исследований на трупах и клинических исследований оценили сонографически контролируемые доступы для медиальной поясничной блокады (Таблица 4). В 3 исследованиях с клиническими сериями, иглы были надлежащим образом расположены на необходимом уровне в 62-95% случаев. Исследование Rauch и др. по изучению сонографически контролируемых доступов при медиальной поясничной блокаде у пациентов с ожирением (ИМТ> 30 кг / м2), как и ожидалось, показало наименьший уровень точности 62%.
С другой стороны, только несколько исследований оценивали сонографически контролируемые интраартикулярные введения препаратов в дугоотросчатые суставы. Во-первых, Galiano и др. сравнивали сонографически контролируемые и КТ контролируемые интраартикулярные введения препаратов в дугоотросчатые суставы у трупов, а затем в проспективном рандомизированном клиническом испытании.
Таблица 4. Сводные данные исследований на трупах и клинических исследований сонографически контролируемой медиальной поясничной блокады
|
Исследования |
Дизайн исследо- вания |
Результаты |
Комментарии |
|
Greher и др. |
Исследование медиальной поясничной блокады из 3-частей: труп, волонтеры, серия клинических случаев |
Серия клинических случаев: 25/28 игл расположены правильно (89% – степень точности) |
L2-L4 – цель медиальные ветви, L5 блок дорзальной ветви не оценивается, средний ИМТ = 23 кг /м2 |
|
Rauch и др. |
Клиническая серия медиальной поясничной блокады у 20 пациентов, страдающих ожирением |
52/84 игл расположены правильно (степень точности – 62%) |
L3 и L4 медиальные ветви и L5 дорзальные ветви – цель; ИМТ> 30 кг / м2; L5 дорзальные ветви частота успешного введения – 44% |
|
Shim и др. |
Клиническая серии медиальной поясничной блокады у 20 пациентов |
96/100 игл расположены правильно (степень точности – 95%) |
T12-L4 – цель медиальные ветви; L5 блок дорзальной ветви не оценивается, Средний ИМТ = 22,8 ± 3,1 кг / м2 |
|
Greher и др |
Серия медиальной поясничной блокады на трупах: размещение иглы подтверждено после процедуры на КТ – 1 мл рентгеноконтрастного вещества вводят для оценки его распространения |
45/50 игл расположены правильно (90% степень точности) 14% случаев распространение вещества рядом с отверстием |
L2-L4 – цель медиальные ветви, L5 блок дорзальной ветви не оценивается. |
Всего 40 пациентов было включено в рандомизированное клиническое исследование. Шестнадцать из 20 пациентов, были рандомизированны в группу с четко визуализированными соноанатомическими ориентирами. У этих 16 пациентов точность размещения иглы составила 100%. Два из 20 пациентов рандомизированны в группу, в которой не было кандидатов для сонографически контролируемых интраартикулярных введений препаратов в дугоотросчатые суставы из-за невозможности четко визуализировать поясничные суставы. Эти 2 человека имели ИМТ от 28,3 до 32,9 кг/м2. Процедура была быстрее при ультразвуковом исследовании и происходила с меньшим облучением по сравнению с КТ контролируемыми интраартикулярными инъекциями.
Сонографически контролируемые интраартикулярные введения препаратов в дугоотросчатые суставы также были ретроспективно сравнены с наиболее часто используемой рентгеноскопией для наведения иглы. В обеих группах внутрисуставные инъекции улучшили контроль над болью и не было зарегистрировано никакого существенного различия в частоте осложнений между двумя способами наведения. Кроме того, в обеих группах время процедуры было сопоставимо между рентгеноскопей (4 минуты 7 секунд) и ультразвуковым исследованием (4 минуты 25 секунд).
Также существуют технические ограничения применения сонографически контролируемой медиальной поясничной блокады и интраартикулярного введения препаратов в дугоотросчатые суставы по сравнению с методами рентгеноскопии. Эти ограничения включают в себя следующее: (1) Неспособность правильно визуализировать цель у тучных людей; (2) проблемы в обнаружении внутрисосудистых инъекций в глубине; (3) возможная необходимость в игле большего диаметра для улучшения визуализации; (4) невозможность подтверждения внутрисуставного расположения иглы с использованием рентгеноконтрастных веществ.
Техника проведения медиальной поясничной блокады и интраартикулярного введения препаратов в дугоотросчатые суставы.
Пациент находится в положении лежа на животе с подушкой под животом для того, чтобы уменьшить поясничный лордоз. Системный подход, с использованием поясничных сонографических проекций описанных выше, применяется для идентификации ключевых анатомических структур. Идентифицируется крестец, а затем отмечается каждый соответствующий уровень поясничных позвонков как в парасагиттальной, так и в поперечной проекции. После того, как соответствующий уровень поясничного отдела позвоночника установлен в парасагиттальной проекции, определяется центр точки входа иглы. Затем датчик поворачивают на 90 ° в поперечной (поперечная-ось) проекции. В поперечной проекции визуализируется ступенька между верхним суставным отростком и поперечным отростком. В режиме реального времени под ультразвуковым наведением вводится спинальная игла 22-го калибра с латеральной стороны в медиальном направлении (Рис. 8 и Видео 3). Угол ввода к коже составляет примерно 45 ° до 60 °. Игла направляется вниз к соединению верхнего суставного отростка и верхней границы поперечного отростка. После того, как достигнут контакт с костью, датчик поворачивается назад в парасагиттальную плоскость на уровне поперечных отростков для того, чтобы подтвердить нахождение кончика иглы у краниального края поперечного отростка (Рис. 2 и Видео 4). Расположение кончика иглы в парасагиттальной плоскости на уровне поперечных отростков не может быть визуализировано во всех случаях, особенно у пациентов с ожирением. В тех случаях, когда нахождение кончика иглы не может быть проверено в парасагиттальной плоскости на уровне поперечных отростков, соответствующее краниальное расположение иглы может быть подтверждено при движении иглы вверх и вниз от поперечного отростка в поперечной плоскости. Затем вводят местный анестетик, чтобы обезболить необходимую медиальную ветвь нерва.
При выполнении сонографически контролируемого интраартикулярного введения препаратов в дугоотросчатые суставы, используется выше описанная техника сканирования для определения необходимого уровня. После того, как необходимый уровень определен, вносятся корректировки с выравниванием датчика для определения входа в суставную щель между нижним и верхним суставным отростком (Рис. 9). Необходимая точка – средняя часть сустава. Игла 22-го калибра продвигается в одной плоскости от латерального к медиальному краю. У пациентов с существенными дегенеративными изменениями, доступ к суставам может быть сложной задачей.
ВЫВОДЫ
Сонографически контролируемая медиальная поясничная блокада и интраартикулярное введение препаратов в дугоотросчатые суставы продолжают развиваться. Глубокое понимание анатомии важно для того, чтобы правильно определить сонографически визуализированные структуры. По сравнению с методом пальпаторного наведения, сонографически контролируемые процедуры показали лучшие клинические результаты. При использовании сонографии для процедур лечения хронической боли поясничного отдела позвоночника, ультразвуковое исследование имеет определенные преимущества визуализации и ограничения по сравнению с рентгеноскопией. Большие успехи сделаны в продвижении ультразвукового исследования в качестве первичного метода визуализации при проведении определенных процедур на пояснично-крестцовом отделе позвоночника. Необходимо дальнейшее развитие сонографически контролируемых методов лечения, а также развитие самого оборудования для преодоления некоторых текущих сонографических ограничений визуализации для процедур на пояснично-крестцовом отделе позвоночника. Кроме того, дальнейшие исследования необходимы для оценки безопасности и эффективности сонографически контролируемых процедур на пояснично-крестцовом отделе позвоночника.
Ультразвуковая система визуализации Siemens Acuson Antares. Лучшие предложения от компании RH.










14.10.2019
Мария