Резюме
Предпосылки: Нарушения связанные с маточными трубами составляют основную долю причин бесплодия и включают расстройства, влияющие на один или несколько компонентов маточной трубы. Демонстрация проходимости труб с помощью визуализационных методов может помочь снизить уровень инвазивной диагностики и лечения. Гистеросальпингография обеспечивает оптимальное разграничение анатомии маточных труб, что позволяет выявить проходимость труб, окклюзию труб и перитубарные заболевания. Соносальпингография с инфузией физиологического раствора была основана как альтернатива из-за ее дополнительных преимуществ в выявлении структурных и морфологических аномалий.
Методы: Пациенткам с первичным и вторичным бесплодием проводили ультразвуковое исследование в В-режиме трансабдоминально, после чего выполняли катетеризацию шейки матки и трансвагинальное ультразвуковое исследование. Через шейку матки вводили стерильный физиологический раствор, который использовали как контрастное вещество, а его движение оценивали в В-режиме так как артефакт цветного допплера.
Результаты: В-режим, цветная допплерография и наличие свободной жидкости в Дугласовом пространстве показали наличие проходимости труб в 59,6%, 82,7% и 78,8% случаев соответственно, а также наличие двусторонней и односторонней трубной блокады в 60,4%, 17,3% и 21,2% соответственно. Диагностическая точность В-режима и цветной допплерографии составляет 84,6% и 95,2% соответственно.
Выводы: Соносальпингография может быть использована для точного определения локализации непроходимости маточных труб благодаря возможности визуализации в режиме реального времени. Можно эффективно использовать обычную инфузию физиологического раствора. Цветная допплерография обеспечивает более высокую чувствительность для оценки проходимости труб и имеет более высокую специфичность для выявления трубной непроходимости. Используемые в комбинации, они повышают диагностическую точность и эффективность соносальпингографии.
Ключевые слова: В-режим, цветной допплер, точность диагностики, соносальпингография, проходимость труб.
Вступление
Бесплодие определяется как один год незащищенного полового акта без зачатия. Это основная гинекологическая проблема со сложной этиологией, и около 10% случаев остаются невыясненными после исследования.1 Европейское общество репродукции человека и эмбриологии 2000 (ESHRE) обычно разделяет тесты на бесплодие на три группы, в зависимости от корреляции с частотой наступления беременности:2 1) С установленной связью с беременностью. 2) Не имеющие постоянной связи с беременностью. 3) Без связи с беременностью. Бесплодие может иметь несколько причин, однако на трубное бесплодие приходится около 30% случаев.3 Функциональная способность маточных труб предусматривает как проходимость труб, так и целостность слизистой оболочки эндосальпинкса. Трубный фактор бесплодия (ТФБ) включает ряд нарушений, влияющих на один или более компонентов маточных труб. Демонстрация проходимости труб с помощью визуализационных методов может помочь снизить частоту инвазивного лечения. Лапароскопическая оценка проходимости труб является золотым стандартом диагностики проходимости труб.
Гистеросальпингография (ГСГ) – широко применяемый метод оценки проходимости маточных труб. Этот метод достаточно точен в выявлении заболеваний проксимальных отделов труб, безопасен, не очень дорогой и потенциально может быть связан с повышенной частотой наступления беременности.4 ГСГ обеспечивает оптимальное разграничение маточных труб, что позволяет выявить проходимость труб, окклюзию труб, нарушение проходимости труб и перитубарные заболевания.5 Этот метод предусматривает облучение пациентки без необходимости. Существует дополнительный риск непереносимости йода и реакций гиперчувствительности, связанных с процедурой.
Соносальпингография (ССГ) с использованием контрастных веществ, таких как Эховист, дает хорошие результаты. Однако контрастный краситель является дорогостоящим и доступен не во всех странах. Многие пациенты не могут себе этого позволить. ССГ с использованием инфузии физиологического раствора была основана как альтернатива использованию ультразвуковых контрастных средств. Здесь физиологический раствор и воздух используются как контраст для ультразвука.
Обычно, когда трубы в норме, границы раздела воздух-жидкость нет. Это затрудняет их визуализацию. Маточные трубы можно визуализировать только при наличии гидросальпинкса или жидкости в полости малого таза, или если жидкость вводится в трубы извне.6 В первоначальных исследованиях использовали около 200 мл физиологического раствора, который вводили трансвагинально, через шейку матки в матку. Жидкость заполняла полость матки и проходила через трубы в полость малого таза. Критерием проходимости маточных труб является жидкость, которую можно увидеть на УЗИ брюшной полости.7,8
Основной принцип ССГ заключается в расширении полости матки изотоническим физиологическим раствором, что помогает очертить контур, выявить любую внутриматочную патологию, толщину эндометрия, а также измерить количество свободной жидкости в Дугласовом пространстве (ДП).9
Использование цветной допплерографии для дальнейшей оценки состояния маточных труб не получило широкого распространения. Хотя сам по себе В-режим может быть не в состоянии определить точное местоположение трубной обструкции, облегчение процедуры с помощью цветной допплерографии может повысить чувствительность процедуры. Движение жидкости по маточным трубам можно визуализировать одновременно с помощью цветного допплера, чтобы найти точное местоположение непроходимости. Это дает лучшую информацию по оценке состояния каждой отдельной трубы, чем оценка только вытекания жидкости.
Существуют исследования, которые сравнивают цветную допплерографию с ультразвуком в В-режиме для оценки проходимости труб. Другие сравнивали эффективность каждого из этих методов с лапароскопией. Ни одно другое исследование не сочетало использование цветного допплера и В-режима для совместной оценки проходимости труб и оценки чувствительности процедуры.
Методы
Это было проспективное исследование, проведенное в больнице Нерул, Нави Мумбаи с декабря 2018 года по октябрь 2020 года.
Критерии включения
Все женщины репродуктивного возраста с первичным или вторичным бесплодием (бесплодие определялось как неспособность забеременеть, несмотря на один год незащищенного полового акта). Процедуру проводили между 9-11 днем менструального цикла для стандартизации результатов.
Критерии исключения
Женщины с болью внизу живота или симптомами и клиническими признаками, указывающими на инфекцию мочеполовых путей и воспалительные заболевания органов малого таза.
Порядок действий
Процедуры проводились в середине пролиферативной фазы менструального цикла, чтобы уменьшить риск прерывания беременности на ранних сроках у женщин с первичным или вторичным бесплодием. Было проведено детальное трансвагинальное ультразвуковое сканирование, чтобы оценить положение органов малого таза и исключить любые патологии, которые могли бы помешать процедуре. Кроме того, перед началом процедуры также проверяли наличие свободной жидкости в тазу.
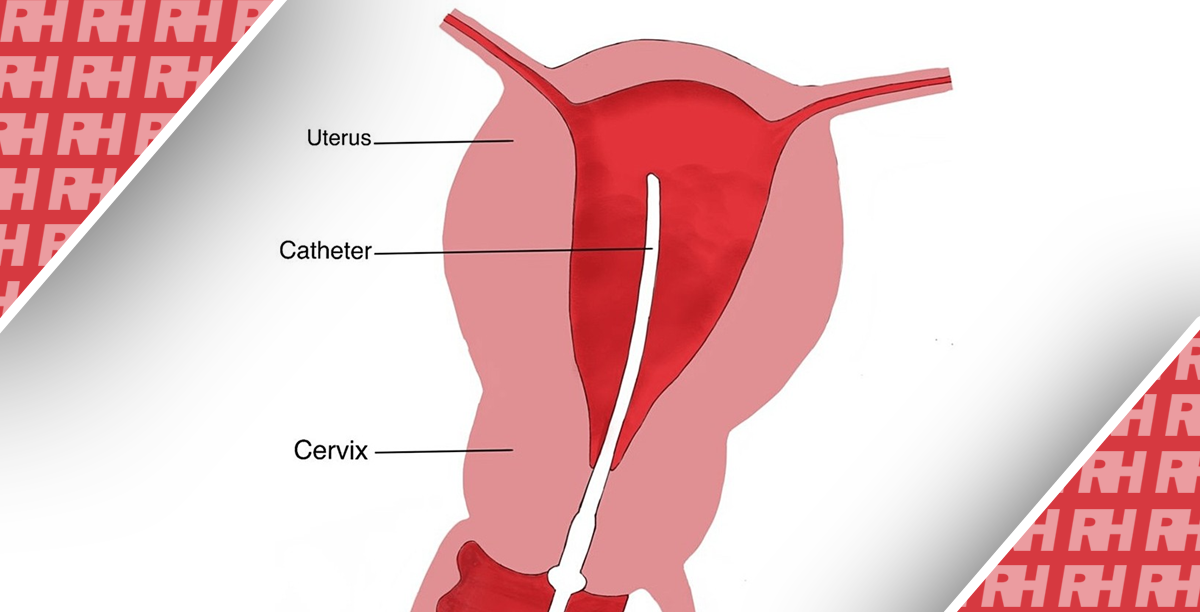
Соблюдалась строгая асептика. Через шейку матки в матку вводился одноразовый баллонный катетер 7F, специально разработанный для ГСГ. Баллон раздували 1-2 мл дистиллированной воды или физиологического раствора и устанавливали сразу за внутренним глазком матки. Альтернативой этому катетеру являются педиатрические трубки для кормления или катетер Фолея малого калибра. После того, как катетер зафиксирован, во влагалище вводят трансвагинальный зонд для дальнейшей оценки.
Через катетер медленно вводят физиологический раствор и проводят сканирование, чтобы оценить полость матки, которая впоследствии растягивается физиологическим раствором, а также прохождение физиологического раствора (жидкости), видимого через трубки. После заполнения полости матки физиологическим раствором оценивали патологии эндометрия, если таковые имелись. Вытекание физраствора из фимбріального конца рассматривается как поток жидкости, окружающий яичник и собирается в малом тазу при сканировании в В-режиме. Отсутствие вытекания может указывать на закупорку. Отсутствие излияния жидкости и наличие боли при растяжении матки считается признаком окклюзии маточных труб, тогда как выход жидкости обратно в матку – признаком проходимости труб. Движение жидкости в каждой маточной трубе с последующим сбором жидкости или увеличением количества свободной жидкости в Дугласовом пространстве считали признаком проходимости труб.
При ультразвуковой допплерографии цветной бокс размещался на поперечном срезе матки. Цветные сигналы, поступающие в полость матки, подтверждали прохождение жидкости в матке, поскольку физиологический раствор вводился через канюлю в матку короткими порциями. Поле зрения было немедленно переключено на яичник и придатки, путем перемещения датчика из поперечного разреза матки в латеральном направлении. Во время введения физиологического раствора для визуализации придатков и яичника устанавливали цветной бокс. Заполнение коробочки цветными сигналами указывает на проходимость трубы, а отсутствие таких сигналов указывает на ее закупорку.10 Такую же процедуру повторяли с другой стороны.
Для каждой пациентки исследовали следующие параметры: морфологию матки, маточных труб и яичников; движение физиологического раствора через шейку матки в матку и маточные трубы на трансабдоминальном и трансвагинальном УЗИ; движение физиологического раствора через каждую маточную трубу отдельно на В-режиме; движение жидкости через каждую маточную трубу на цветном доплере; наличие обструкции/непроходимости маточных труб на уровне маточных труб.
Статистический анализ
Мы обследовали 52 пациентки и 104 маточные трубы отдельно (52 правые и 52 левые маточные трубы). Для вычисления результатов был проведен R-анализ.
РЕЗУЛЬТАТЫ
31 (59,6%) участница имела непроходимость маточных труб (В-режим УЗИ): отсутствует. 4 (7,7%) участниц имели трубную непроходимость (В-режим УЗИ): правая. 14 (26,9%) участниц имели трубный блок (В-режим УЗИ): левый. 3 (5,8%) участниц имели трубную непроходимость (В-режим УЗИ): двустороннюю.
Рисунок 1: Соотношение односторонней и двусторонней непроходимости маточных труб или ее отсутствия по данным В-режима, цветной допплерографии и наличия свободной жидкости в Дугласовом пространстве.
43 (82,7%) участницы имели трубный блок (цветная допплерография): Отсутствует. 2 (3,8%) участниц имели трубный блок (цветная допплерография): правый. 7 (13,5%) участниц имели непроходимость маточных труб (цветная допплерография): слева. 41 (78,8%) участниц имели трубный блок (жидкость в ДП): отсутствует. 3 (5,8%) участниц имели трубный блок (жидкость в ДП): справа. 7 (13,5%) участниц имели трубный блок (жидкость в ДП): левый. 1 (1,9%) участница имела двустороннюю трубную блокаду (жидкость в ДП).
Таблица 1: Распределение результатов визуализации.
| Находки | Среднее значение±СВ; медиана (ИКР);
min-max; частота (%) |
| Движение жидкости (да) | 80 (76.9%) |
| Артефакт цветного допплера
(да) |
95 (91.3%) |
| Трубный блок (жидкость в ГП)
(присутствует) |
12 (11.5%) |
Таблица 2: Связь между трубным блоком (жидкостью в ПД) и движением жидкости (n=104).
| Перемещение жидкости | Трубный блок (жидкость в ДП) | Тест Фишера | |||
| Эсть | Отсутствует | Всего | χ2 | P value | |
| Да | 2 (2.5%) | 78 (97.5%) | 80 (100.0%) | ||
| Нет | 10 (41.7%) | 14 (58.3%) | 24 (100.0%) | 27.746 | <0.001 |
| Всего | 12 (11.5%) | 92 (88.5%) | 104 (100.0%) | ||
У 80 (76,9%) участников наблюдалось движение жидкости: да. У 24 (23,1%) участников наблюдалось движение жидкости: нет. 95 (91,3%) участников имели цветной допплеровский артефакт: да. 9 (8,7%) участников имели цветной допплеровский артефакт: нет. Существовала достоверная разница между различными группами с точки зрения распределения трубного блока (ДП жидкости) (χ2 = 27,746, p <0,001). 2,5% участниц группы (движение жидкости: да) имели [трубный блок (жидкость ГП): имеется]. 41,7% участников группы (движение жидкости: нет) имели [трубный блок (жидкость ДП): имеется]. 97,5% участников группы (движение жидкости: да) имели [трубный блок (жидкость ГП): отсутствует]. 58,3% участников группы (движение жидкости: нет) имели [трубный блок (жидкость ГП): отсутствует]. Участники группы “движение жидкости: нет” имели наибольшую долю участников, которые имели трубный блок (жидкость ГП): имеется. Участники группового перемещения жидкости: да, имели большую наибольшую долю трубной блокады (жидкость в ДП): не имели.
Таблица 3: Связь между трубным блоком (жидкостью в ДП) и цветным допплеровским артефактом (n=104).
| Артефакт цветного допплера | Трубный блок (жидкость в ГП) | Тест Фишера | |||
| Эсть | Отсутствует | Всего | χ2 | P value | |
| Да | 4 (4.2%) | 91 (95.8%) | 95 (100.0%) | ||
| Нет | 8 (88.9%) | 1 (11.1%) | 9 (100.0%) | 57.753 | <0.001 |
| Всего | 12 (11.5%) | 92 (88.5%) | 104 (100.0%) | ||
Точный критерий Фишера был использован для исследования связи между “трубным блоком (жидкость в ДП)” и “цветным допплеровским артефактом”, поскольку более 20% от общего количества клеток имели ожидаемое количество менее 5.
Существовала значительная разница между различными группами с точки зрения распределения трубного блока (жидкость в ДП) (χ2 = 57,753, p <0,001).
4,2% участников группы (цветной допплеровский артефакт: да) имели [трубный блок (жидкость в ДП): имеется].
88,9% участников группы (цветной допплеровский артефакт: нет) имели [трубный блок (жидкость в ДП): имеется]. 95,8% участников группы (цветной допплеровский артефакт: да) имели [трубный блок (жидкость в ДП): отсутствует]. 11,1% участников группы (артефакт цветной допплерографии: нет) имели [трубный блок (жидкость в ГП): отсутствует].
Участники группы с цветным допплеровским артефактом: нет имели большую долю участников с трубным блоком (жидкость в ДП): имеется. Участники группы с цветным допплеровским артефактом: да имели большую наибольшую долю трубной блокады (жидкость в ДП): отсутствует.
Таблица 4: Сравнение трубной блокады (В-режим УЗИ) и трубной блокады (жидкость в ДП) (n=52).
Таблица 5: Сравнение трубного блока (цветная допплерография) с трубным блоком (жидкость в ДП) (n=52).
Оба метода совпали в 71,2% случаев и не совпали в 28,8% случаев.
Между двумя методами наблюдалась умеренная согласованность, и эта согласованность была статистически значимой (Kappa Коэна =0,409, p<0,001).
Различия, наблюдавшиеся между двумя методами, были следующими:
1 (1,9%) случай, классифицированный как отсутствие трубного блока (жидкость в ДП), был классифицирован как правильный при трубном блоке (В-режим УЗИ). 9 (17,3%) случаев, классифицированных как отсутствие трубного блока (жидкость в ДП), были классифицированы как левый трубный блок (В-режим УЗИ). 1 (1,9%) случай, классифицированный как отсутствующий по данным трубной блокады (жидкость в ДП), был классифицирован как двусторонний по данным трубной блокады (В-режим УЗИ). 1 (1,9%) случай, классифицированный как правый по данным трубной блокады (жидкость в ДП), был классифицирован как отсутствующий по данным трубной блокады (УЗИ в В-режиме). 2 (3,8%) случая, классифицированные как левые по данным трубной блокады (жидкость в ДП), были классифицированы как двусторонние по данным трубной блокады (В-режим УЗИ). 1 (1,9%) случай, классифицированный как двусторонний (жидкость в ГП), был классифицирован как правосторонний (В-режим УЗИ). Оба метода согласовывались в 92,3% случаев, а не согласовывались в 7,7% случаев. Между двумя методами было существенное совпадение, и это совпадение было статистически значимым (Kappa Коэна =0,765, p<0,001).
Таблица 6: Эффективность параметров исследования для прогнозирования трубной непроходимости (жидкость в ДП): имеется или отсутствует.
| Определение переменных | ||||||
| Переменная | Категория(и)
предлагаемый результат присутствует |
Категория(и)
предполагаемый результат отсутствует |
Общее количество | Истинно позитивные | Истинно негативные | Ложно Ложно полож. отриц. |
| Трубный блок (жидкость в ДП) | Эсть | Отсутствует | 12 (11.5%) | – | – | – – |
| Перемещение жидкости | Нет | Да | 24 (23.1%) | 10 (10%) | 78 (75%) | 14 (13%) 2 (2%) |
| Цветной допплеровский
артефакт |
Нет | Да | 9 (8.7%) | 8 (8%) | 91 (88%) | 1 (1%) 4 (4%) |
| Первичные диагностические параметры | ||||||
| Переменная | Чувствительность | Специфичность | ППЗ | НПЗ | Точность диагностики | |
| Перемещение жидкости | 83.3% (52-98) | 84.8% (76-91) | 41.7% (22-
63) |
97.5% (91-100) | 84.6% (76-91) | |
| Цветной допплеровский
артефакт |
66.7% (35-90) | 98.9% (94-100) | 88.9% (52-
100) |
95.8% (90-99) | 95.2% (89-98) | |
| Другие диагностические параметры | ||||||
| Переменная LR+ LR- Индекс Юдена Отношение шансов Kappa P value | ||||||
| Перемещение 5.48 (3.18-9.44) 0.20 (0.06-0.70) 68.1 27.86 (5.51-140.94) 0.47 <0.001
жидкости |
||||||
| КоДоАрт 61.33 (8.38-448.65) 0.34 (0.15-0.75) 65.6 182.00 0.74 <0.001 | ||||||
Различия, наблюдавшиеся между двумя методами, были следующими:
1 (1,9%) случай, классифицированный как отсутствующий при блокировании труб (жидкость в ДП), был классифицирован как правильный при блокировании труб (цветная допплерография). 2 (3,8%) случая, классифицированные как правые по данным трубной блокады (жидкость в ДП), были классифицированы как отсутствующие по данным трубного блока (цветная допплерография). 1 (1,9%) случай, классифицированный как двусторонний по данным трубной блокады (жидкость в ДП), был классифицирован как отсутствующий по данным трубного блока (цветная допплерография).
ОБСУЖДЕНИЕ
Оценка проходимости труб имеет решающее значение в обследовании и лечении субфертильных и бесплодных пациенток. Длительное время для оценки проходимости труб использовали ГСГ. С появлением соносальпингографии и ее технических модификаций она стала достаточно надежным методом оценки состояния труб. Внедрение контрастных веществ HyCoSy и HyFoSy повысило ее эффективность в диагностике проходимости труб и истинной окклюзии труб соответственно.
Все исследования указывают на важность использования соносальпингографии как предварительного скринингового теста, поскольку он позволяет оценить структуры таза и яичники в одном положении, что помогает в диагностике других потенциальных причин бесплодия. ССГ также предлагается как базовый тест для проведения лапароскопической оценки проходимости маточных труб.11 Среди 52 обследованных нами пациенток, почти 10 пациенток имели сопутствующее наличие других патологий, как описано ниже:
Патологии матки
Аденомиоз, интрамуральная фибромиома и субмукозная фибромиома. Самой распространенной является интрамуральная миома (40%). Одна пациентка имела объемную матку, вероятно, вторичную из-за наличия миомы.
Патологии яичников
Киста яичника и морфология поликистоза яичников. Одна пациентка имела объемный односторонний яичник.
Патологии брюшины
Некоторые исследования утверждают, что ГСГ не может точно определить локализацию блока, а наличие свободной жидкости в мешке Дугласа свидетельствует о проходимости по крайней мере одной трубы, не предоставляя информации о проходимости двусторонних труб.12,13 Другие исследования считают, что диагностическая лапароскопия необходима для окончательной и полной оценки бесплодия. Но исследования также показывают почти идентичную эффективность и чувствительность соносальпингографии, по сравнению с диагностической лапароскопией и ГСГ.
По данным исследования, проведенного Malhotra и соавторами, цветная допплерография не считалась важной частью “процедуры Сиона” для оценки потока эхоусиливающего агента в трубе и его попадания в брюшинную полость.14 Это же исследование также свидетельствует о том, что ССГ не может точно определить локализацию трубной непроходимости, для чего лучше подходит ГСГ.
Исследование, проведенное Scanlan и соавт., показало, что хотя ССГ может оценить проходимость по крайней мере одной трубы, она не может оценить блок с обеих сторон или подтвердить двустороннюю проходимость труб.12 Однако, по данным Sheth и соавт., ССГ отвечает всем требованиям скринингового теста на проходимость труб, с чрезвычайно низким уровнем ложноположительных результатов.15
В нашем исследовании визуализация в режиме реального времени с последующим тщательным отслеживанием каждой отдельной маточной трубы показала, что ССГ можно использовать для точного определения локализации трубного блока. Почти у 76,9% маточных труб было обнаружено движение жидкости по ним, а у 91,3% – артефакт цветного наложения. Примерно у 88,5% проходимость труб была подтверждена наличием карманов со свободной жидкостью в брюшине, прилегающих к обоим яичникам.
Исследование с использованием контрастного вещества длительного действия, такого как SonoVue, с помощью 2D или 3D реконструктивной визуализации показало, что каждую маточную трубу можно детально оценить, от рога матки до ее фимбріального конца.16 Контрастное вещество производит гармоничные сигналы, основанные только на усиливающих контраст микропузырьках, фильтруя сигналы от окружающей ткани. В другом подобном исследовании в качестве контрастного вещества использовали газообразную родниковую воду, без дальнейших вспомогательных исследований для подтверждения, показав, что HyCoSy является достаточным для оценки проходимости труб.19
Сравнивая это с нашим исследованием, мы обнаружили, что использование оценки потока с помощью В-режима и алиасинга с помощью цветного допплера имеет высокую чувствительность (83,3% и 66,7% соответственно) и специфичность (84,8% и 98,9%) при оценке проходимости труб. Диагностическая точность составляет 84,6% и 95,2% соответственно, что свидетельствует о том, что дальнейшая оценка может не понадобиться.
Добавление цветного допплера может повысить эффективность и точность СИС для оценки проходимости труб.17 В исследовании Peters и соавт. на 129 бесплодных пациентках допплеровская СИС показала полное совпадение с ГСГ в 81% случаев.10 По сравнению с золотым стандартом оценки проходимости труб – хромопертубацией – допплеровская СИС показала совпадение в 86% случаев, тогда как ГСГ совпала с хромопертубацией только в 75% случаев. Корреляция цветной допплеровской соносальпингографии и ГСГ с хромопертубацией составляла 81% против 60% соответственно в одном исследовании.17
В нашем исследовании, используя только В-режим, мы получили соотношение ложноположительных результатов (исследование показало непроходимость труб, когда ее не было) 58,3%, тогда как при использовании цветного допплера оно составляло лишь 11,1%. Коэффициент истинно положительных результатов (исследование показало наличие трубной непроходимости) также был выше при использовании цветного допплера (88,9%), по сравнению с использованием В-режима (41,7%). Точность диагностики при цветном допплеровском исследовании (95,2%) выше, чем при использовании В-режима (84,6%). При использовании В-режима совпадение с наличием свободной жидкости в Дугласовом пространстве и, следовательно, проходимостью маточных труб составляло лишь 71,2%, тогда как при цветном допплеровском исследовании совпадение достигало 92,3%. Однако, между этими двумя методами было существенное совпадение, и это совпадение было статистически значимым (Kappa Коэна =0,765, p<0,001).
С помощью HyCoSy легко диагностировать проходимость труб, оценивая свободный поток контраста через маточные трубы, но сложно отличить истинную окклюзию от ложной.
Хотя отслеживание потока контраста по всей длине труб повышает уверенность в диагностике проксимальной и дистальной проходимости, это более сложно с технической точки зрения. Иногда только проксимальную проходимость можно продемонстрировать, визуализируя паракорнеальный поток контраста.18
Даже в нашем исследовании трубный блок оценивали на уровне роговицы матки. Кроме того, при использовании В-режима было отмечено незначительное переоценивание трубного блока, вероятно, из-за спазма труб, также известного как ложная окклюзия.
Однако наблюдалась незначительная недооценка окклюзии труб с помощью цветного допплера (более низкая чувствительность), возможно, из-за наличия окружающих сосудов, которые могут способствовать возникновению артефактов цветного наложения вследствие движения жидкости.
Неуспешность процедуры из-за технических трудностей визуализации или канализации выше при ССГ и составляет
В рамках нашего исследования среди 55 обследованных женщин 3 процедуры пришлось прервать из-за технических трудностей, а именно: вытекание жидкости из катетера, неправильное размещение надувного катетера в шейке матки, сильная боль у пациентки и вазовагальные симптомы.
Ограничениями исследования является то, что хотя визуализация сбора жидкости в двусторонних карманах мешка Дугласа в режиме реального времени является высокочувствительной, из-за высокого уровня истощения, результаты исследования невозможно сравнить с другими стандартными и золотыми методами оценки проходимости маточных труб.
ВЫВОД
Оценка проходимости труб является важным элементом исследования бесплодия среди женских факторов. Среди различных методов HyCoSy является достаточно надежным диагностическим инструментом для оценки проходимости труб. Технические модификации еще больше повысили полезность этого метода, который является почти таким же точным и чувствительным, как и ГСГ, но при этом не подвергает пациентку облучению. В-режим используется для того, чтобы увидеть поток физиологического раствора (или контрастного вещества) из полости эндометрия к рогу матки, а также по маточным трубам к фимбріальним концам. Цветной допплер используется для того, чтобы увидеть артефакт смещения цвета, который наблюдается в маточной трубе вследствие движения жидкости по ней.
Использование цветного допплера повышает чувствительность для оценки проходимости труб, при этом несколько недооценивая трубную непроходимость (возможно, из-за контаминации с окружающими сосудами). По сравнению с В-режимом, он имеет значительно более высокую чувствительность и специфичность для диагностики проходимости маточных труб и более высокую специфичность для диагностики трубного блока. В целом, он имеет лучшую диагностическую точность. Однако, оценка в В-режиме имеет лучшую чувствительность и согласованность в диагностике трубной непроходимости, с незначительным переоцениванием трубной непроходимости (вероятно, с диагнозом ложной окклюзии). Использование В-режима и цветного допплера в сочетании и объединение результатов перед отчетностью значительно повышает диагностическую точность и эффективность соносальпингографии, уменьшая потребность в дальнейших диагностических вмешательствах, которые являются болезненными и связаны с повышенным риском и процедурными осложнениями.
Ссылки на источники
- Mehmood G, Sadia S. Infertility Data of Maternal and Child Health Center, PIMS. J Surg. 2001;21- 22:10-3
- Unexplained infertility. European Society of Human Reproduction and Embryology. Available from:
https://www.eshre.eu/Guidelines-andLegal/Guidelines/Guidelines-indevelopment/Unexplained-infertility. Last accessed on 23 July 2020. - Dor J, Homburg R, Raban E. An evolution of etiological factors and therapy in 665 infertile couples. Fertil Steril. 1977;28:718-22.
- Johnson N, Vandekerckhove P, Watson A, Lilford R, Harada T, Hughes E. Tubal flushing for subfertility. Cochrane Database Syst Rev. 2005:CD003718.
- Panchal S, Nagori C. Imaging techniques for assessment of tubal status. J Hum Reprod Sci. 2014;7(1):2-12.
- Dessole S, Farina M, Rubattu G, Cosmi E, Ambrosini G, Battista Nardelli G. Side effects and complications of sonohysterosalpingography. Fertil Steril. 2003;80:620-4.
- Richman TS, Viscomi GN, deCherney A, Polan ML, Alcebo LO. Fallopian tubal patency assessed by ultrasound following fluid injection. Work in progress. Radiology. 1984;152:507-10.
- Randolph JF Jr, Ying YK, Maier DB, Schmidt CL, Riddick DH. Comparison of real-time ultrasonography, hysterosalpingography, and laparoscopy/hysteroscopy in the evaluation of uterine abnormalities and tubal patency. Fertil Steril. 1986;46:828-32.
- Kore S. Transvaginal sonosalpingography is a simple, cost effective, non-invasive test, which can be used as a screening procedure for assessment of tubal patency in the initial working of infertile women. Dept of Obst Gyn. J Obst Gyn. India April 2000.
- Peters AJ, Coulam CB. Hysterosalpingography with colour Doppler ultrasonography. Am J Obstet Gynecol. 1991;164:1530-2.
- Gurriero S, Ajossa S, Mais V, Paoletti AM. The screening of tubal abnormalities in the infertile couple J. Assist Reprod Genet. 1996;13:407-11.
- Scanlan, Kathleen A. Controversies in sonohysterography: Part II. J Women’s Imag. 2001;3(1):6-7.
- Fleischer AC, Vasquez JM, Cullinan JA, Eisenberg E. Sonohysterography combined with sonosalpingography: correlation with endoscopic findings in infertility patients. J Ultrasound Med. 1997;16(6):381-4.
- Malhotra N, Malhotra J, Mittal S, Singh A. Sonosalpgigraphy: short review. N J Obstet Gynaecol. 2006;1(2):71-73.
- Sheth S, Malpani A. Vaginal hysterectomy for the management of menstruation in mentally retarded women. Int J Gynecol Obstet. 1991;35:319-21.
- Zhou L, Zhnag X, Chen X, Liao L, Pan R, Zhou N, et al. Value of three dimensional hysterosalpingo contrast sonography with SonoVue in the assessment of tubal patency. Ultrasound Obstet Gynecol. 2012;40(1):93-8.
- Jeanty P, Besnard S, Arnold A, Turner C, Crum P. Air-contrast sonohysterography as a first step Gupta B et al. Int J Reprod Contracept Obstet Gynecol. 2021 Feb;10(2):683-690 International Journal of Reproduction, Contraception, Obstetrics and Gynecology Volume 10 · Issue 2 Page 690 assessment of tubal patency. J Ultrasound Med. 2000;19:519-27.
- Rajesh H, Lim SL, Yu SL. Hysterosalpingo-foam sonography: patient selection and perspectives. Int J Womens Health. 2016;9:23-32.
- Musarrat H, Farhat J, Erum S, Seema M, Nazish S. Experience with gaseous spring water a contrast agent in tubal patency assessment. J Med Ultrasound. 2009;167-172.