Автори: Yu Sung Yoon,Young Cheol Yoon
Вступ
Кругла зв’язка стегна є пірамідальною або чотирикутною внутрішньосуглобовою зв’язкою стегна. Вона бере початок від вирізки вертлюжної западини і поперечної зв’язки вертлюжної западини і входить в ямку головки стегна.
В останні десятиліття розвиток артроскопії кульшового суглоба призвів до підвищеного інтересу до ролі круглої зв’язки в болі і стабільності стегна. Розрив цієї зв’язки є основним джерелом болю в стегні, будучи третьою за частотою причиною болю в стегні у спортсменів, які перенесли діагностичну артроскопію. Було висловлено припущення, що вільні нервові закінчення в круглій зв’язці опосередковані компоненти больової реакції при дегенеративному артриті. Також добре відомо, що ураження круглої зв’язки можуть викликати біль в стегні при відсутності будь-якої іншої патології стегна. Методи лікування таких уражень все ще розвиваються.
В даний час хірургічне втручання ефективно у більшості пацієнтів з ураженням круглої зв’язки, і найбільш поширеною процедурою є артроскопічна обробка рани з використанням радіочастотної абляції.
Внутрішньосуглобова ін’єкція стероїдів (ВІС) в тазостегновий суглоб під контролем УЗД є консервативним варіантом лікування болю в стегні. Однак про її вплив на пацієнтів, у яких єдиною причиною болю в стегні є пошкодження круглої зв’язки, не повідомлялося. Лише в декількох статтях досліджувався вплив ін’єкцій стероїдів в тазостегновий суглоб при лікуванні остеоартриту. Наскільки нам відомо, дане дослідження є першим, що демонструє ефективність ВІС під контролем УЗД у пацієнтів з частковим розривом або дегенерацією круглої зв’язки.
Матеріали та методи
Всі пацієнти з болем в стегні пройшли стандартну оцінку, яка включала клінічне обстеження, як описано Мартіном і Палмером. Якщо необхідно подальше обстеження, рекомендуються візуалізуючі дослідження, такі як рентгенографія, комп’ютерна томографія або магнітно-резонансна томографія (МРТ). Пацієнти, стан яких вимагав консервативного лікування, отримували медикаменти і фізіотерапію. Однак, коли симптоми не проходили або лікар вважав це за потрібним, проводилася ВІС під УЗ-контролем.
Ми отримали схвалення на ретроспективний огляд історій хвороби пацієнтів від місцевої наглядової ради установи.
Популяція пацієнтів
Ми ідентифікували в цілому 188 пацієнтів, які перенесли ВІС під УЗ-контролем в період з серпня 2014 року по листопад 2018 року. По-перше, ми виключили 105 пацієнтів, у яких не було доказів часткового розриву або дегенерації круглої зв’язки на передопераційній МРТ, включаючи два випадки повного розриву круглої зв’язки.
Потім ми виключили 19 пацієнтів, у яких були виявлені додаткові результати МРТ, які могли бути причиною болю в стегні, а саме стегново-ацетабулярний удар, кальцифікуючий тендиніт, вертельний бурсит, ішіофеморальний удар або стресовий перелом головки стегнової кістки.
Потім були виключені сім пацієнтів, які пройшли повторне лікування ВІС під УЗ-контролем, і один пацієнт, котрий переніс тотальне ендопротезування кульшового суглоба. Також були виключені 13 пацієнтів, у яких не було записів після процедури, і три пацієнта, які спостерігалися більше 90 днів після процедури.
В кінцевому підсумку в це дослідження були включені 40 пацієнтів, які відповідали всім критеріям. У досліджувану популяцію увійшли 19 чоловіків і 21 жінка (52,5%), середній вік становив 48 років (діапазон від 20 до 76 років), а середня тривалість спостереження склала 43 дня (діапазон від 15 до 90 днів). 13 пацієнтам вводили стероїд в лівий тазостегновий суглоб, 27 – в правий.
Аналіз візуалізації
Ми ретроспективно проаналізували препроцедурну МРТ пацієнтів разом з шістьма лікарями-травматологами з практичним досвідом від 2 до 17 років, щоб визначити наявність розривів або дегенерації.
Часткові розриви, дегенерація і повні розриви характеризувалися різними даними МРТ.
- Частковий розрив визначався розірваними волокнами або крайовю нерівністю, що супроводжується недостатньою товщиною зв’язки в порівнянні з протилежною стороною.
- Дегенерація визначалася значним збільшенням інтенсивності сигналу на зображеннях, зважених по протонній щільності, і візуалізацією, зваженою по Т2.
- Повний розрив визначався повною відсутністю зв’язкового матеріалу або повним розривом нормального шляху між ямкою головки і поперечної зв’язкою.
- Нормальні круглі зв’язки визначалися наявністю інтактних волокон з нормальним початком і прикріпленням, нормальною товщиною, однорідною інтенсивністю гіперінтенсивного сигналу з усіма послідовностями імпульсів і гладкими краями.
На зобр. 1 показаний приклад зображення МРТ одного пацієнта з дегенерацією круглої зв’язки, частковим розривом, повним розривом і нормальними результатами. Крім того, ми розглянули причини болю в стегні, крім розриву круглої зв’язки або дегенерації на МРТ, щоб виключити посилюючі фактори.
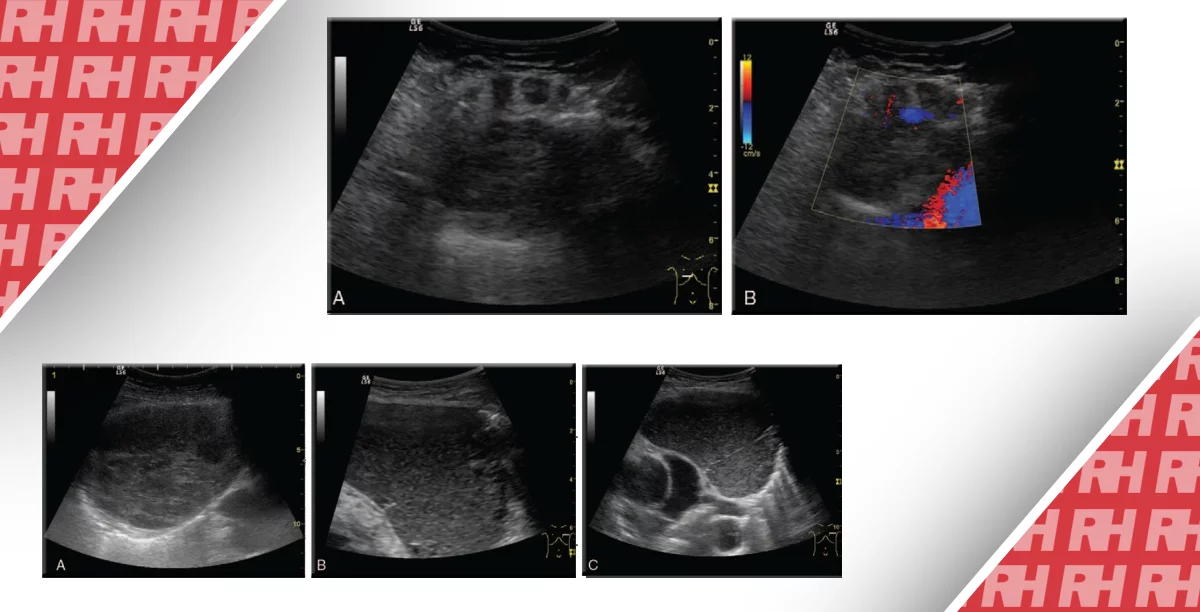
Зображення 1: Результати магнітно-резонансної томографії для звичайного повного розриву, дегенерації і часткового розриву круглої зв’язки.
А. Чоловік 62 років скаржиться на болі в сідницях. Т2-зважена магнітно-резонансна томографія виявляє неушкоджені волокна від початку до прикріплення без аномально підвищеної інтенсивності сигналу правої круглої зв’язки (стрілка). Це характерно для нормального стану круглої зв’язки. В. Чоловік 50 років скаржиться на біль в лівому стегні. Т2-зважена магнітно-резонансна томографія показує руйнування на всю товщину ямки головки (пунктирна стрілка), що прилягає до круглої зв’язки, що характерно для повного розриву круглої зв’язки. C. Чоловік 46 років скаржиться на біль в правому стегні. Т2-зважена магнітно-резонансна томографія показує підвищену інтенсивність сигналу правої круглої зв’язки (стрілка), характерну для дегенерації круглої зв’язки. D. Жінка 49 років скаржиться на біль в лівому стегні. Т2-зважена магнітно-резонансна томографія виявляє недостатню товщину вогнища і крайову нерівність лівої круглої зв’язки (стрілка), характерну для часткового розриву круглої зв’язки.
Техніка ін’єкції
Кожен пацієнт лежав на ліжку в положенні лежачи на спині зі злегка відведеним стегном і спрямованим вперед коліном.
Всі ВІС під УЗ-контролем були проведені досвідченим лікарем з використанням ультразвукового сканера iU22 (Philips, Bothell, WA, USA), забезпеченого C5-1 МГц датчиком.
Спочатку було виконано оглядове сканування для визначення точки входу голки.
Для визначення головки стегнової кістки датчик поміщали в пахову область паралельно паховій зв’язці. Потім його обертали всередину так, щоб маркер датчика був направлений в сторону пупка до тих пір, поки головка стегна, шийка і переднє капсульне поглиблення не вирівнялися в одній площині. Область паху стерилізували ватним тампоном, просоченим 2% хлоргексидин-спиртом, і накривали стерильною бавовняною хірургічною серветкою, центрованою на запланованій точці входу голки.
Датчик закривали стерильною кришкою ультразвукового датчика. З датчиком, утримуваним у похилій поздовжній орієнтації так, щоб головка і шийка стегнової кістки були вирівняні в одній площині, 2-3 мл місцевого анестетика вводили в заплановану точку входу голки, щоб мінімізувати біль при введенні голки. Потім була введена спінальна голка (Quincke Bevel, калібр 22, 3-1 / 2 дюйма; TaeChang Industrial Co., Ltd., Конджу, Корея) з використанням підходу для націлювання на передню западину капсули під УЗД в реальному часі.
Коли кінчик голки розташовувався всередині суглобової капсули, вводили 1 мл фізіологічного розчину, набранного в 5-мілілітровий шприц, щоб підтвердити успішне потрапляння в суглобову щілину. Після цього 1 мл тріамцинолону ацетоніду (Tamceton, 40 мг / 1 мл; HanAll Biopharma Co., Ltd., Сеул, Корея), 2 мл 1% лідокаїну і 5 мл фізіологічного розчину (хлорид натрію, 180 мг / мл). 20 мл; Huons Co., Ltd., Соннам, Корея) вводили через подовжувальну трубку.
Щоб знизити ймовірність хондротоксичності місцевих анестетиків, на яку можуть вплинути час впливу і концентрація, ми вибрали 1% лідокаїн короткої дії і розбавили його 5 мл фізіологічного розчину.
Ін’єкція вважалася технічно успішною, коли гіперехогенний матеріал, що генерується стероїдними частинками, спостерігався нижче суглобової капсули на УЗД, проведеному після процедури. Ми також перевірили наявність гострих ускладнень, таких як гематома, на післяопераційному скануванні (рис. 2).
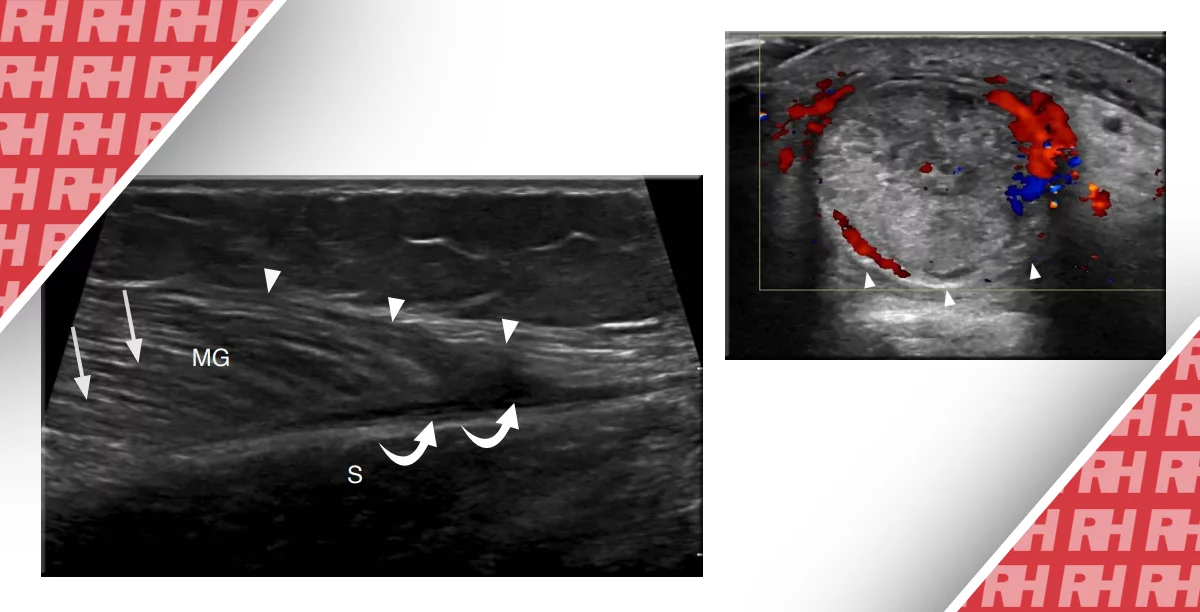
Зображення 2: Приклад внутрішньосуглобової ін’єкції стероїдів в стегно під контролем ультразвукового дослідження.
A. Спінальна голка вводиться з використанням підходу в площині для націлювання на передню порожнину капсули під контролем УЗД. B. Коли голка торкається кістки, вводиться фізіологічний розчин, щоб підтвердити успішне націлювання на суглобову щілину. Потім робиться ін’єкція стероїду і місцева анестезія. Постпроцедурне сканування проводиться для перевірки наявності гострих ускладнень.
Огляд клінічних даних
Короткочасне полегшення симптомів було ретроспективно оцінено при першому контрольному огляді після ВІС під УЗ-контролем.
Один автор вивчив електронні медичні картки пацієнтів, щоб оцінити їх суб’єктивне сприйняття симптомів, які були класифіковані за 5-бальною шкалою наступним чином: 0 (посилення), 1 (без змін), 2 (симптоми зменшилися, але не можна ігнорувати), 3 (значно покращився стан; симптоми незначні) і 4 (без залишкових симптомів).
Використання 5-бальної шкали засноване на статті Lee et al., А шкала була побудована з посиланням на шкалу болю Манкоскі (2000).
- Оцінка 0 (посилення) присвоювалась, якщо пацієнт описував, що відчував посилення болю.
- Оцінка 1 (без змін) була визначена як включення згадок про те, що біль не змінився після процедури.
- Оцінка 4 (відсутність залишкових симптомів) була присвоєна на підставі згадок про відсутність проблем з болем і рухом в тазостегновому суглобі.
- З пацієнтів, які ще не були класифіковані як 0, 1 або 4, тим, хто використовував позитивну аргументацію і чиї описи симптомів, що залишилися вказали, що вони були легкими (з вибором слів, таких як «незначний»), був наданий бал 3. (значно покращився; симптоми незначні).
- Решта пацієнтів отримали 2 бали (симптоми покращилися, але їх не можна ігнорувати).
Якщо описи були двозначними або використовувався місцевий діалект, два радіолога виставляли бали на основі консенсусу. Було встановлено, що у пацієнтів, у яких відзначалося зниження як мінімум на 2 бали з 5, спостерігався спад симптомів.
Отримані результати
Середній період спостереження за всіма 40 пацієнтами та пацієнтами, у яких спостерігалося полегшення симптомів, становив 43 дня (діапазон від 15 до 90 днів) і 44 дня (діапазон від 15 до 90 днів), відповідно.
Побічних ефектів від ін’єкцій не відзначено. ВІС під УЗ-контролем вводили справа у 27 пацієнтів (32,5%) і зліва – у 13 (67,5%). Загальний рівень технічного успіху ін’єкцій з боку лікаря був 100%.
Що стосується суб’єктивного полегшення симптомів, у п’яти пацієнтів симптоми не змінилися, у 13 – симптоми покращилися, у 12 – значно покращилися симптоми, а у п’яти не було остаточних симптомів.
Незадовільні результати показали п’ять пацієнтів. Таким чином, успішний результат відзначений у 35 з 40 пацієнтів (87,5%).