🤖 Короткий переказ від ШІ
Стаття детально розглядає ультразвукову діагностику поширених травм нижніх кінцівок, включаючи розриви м’язів, сухожиль та зв’язок гомілковостопного суглоба. УЗД є ключовим методом для виявлення таких станів, як “тенісна нога”, розриви ахіллового сухожилля, перонеальна тендінопатія та пошкодження зв’язок, надаючи точні візуалізаційні характеристики.
Стаття описує ультразвукові ознаки різних патологій, від порушення структури м’язів до розривів сухожиль та зв’язок, що дозволяє лікарям точно діагностувати травми. Вона також підкреслює важливість динамічної візуалізації та порівняння з нормою для правильної інтерпретації результатів, допомагаючи у виборі оптимальної тактики лікування. Ось посилання: УЗД апарати
✅ Ключові тези зі статті:
- Діагностика: УЗД є ефективним методом для візуалізації та діагностики різноманітних травм м’язів, сухожиль та зв’язок нижніх кінцівок.
- Лікування: УЗД допомагає визначити ступінь пошкодження, що впливає на вибір стратегії лікування, включаючи хірургічні та нехірургічні підходи.
- Переваги: УЗД дозволяє оцінити структуру тканин, виявити гематоми, запалення та розриви, часто використовуючи динамічну візуалізацію для точністі.
- Обмеження: Необхідність досвіду оператора та можлива анізотропія можуть впливати на інтерпретацію результатів.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Автори: Nathaniel B. Meyer, Jon A. Jacobson, Vivek Kalia, Sung Moon Kim
Гомілка
Розрив медіальної головки литкового м’яза
Розрив медіальної головки литкового м’яза, званий “тенісною ногою”, найчастіше вражає спортсменів середнього віку, які відзначають гострий біль в середині гомілки при одночасному активному згинанні гомілковостопного суглоба і розгинанні коліна.
При оцінці симптомів, підозрілих для розриву, лікар повинен розглянути альтернативний діагноз тромбозу глибоких вен, який також може бути пов’язаний з симптомами.
Медіальна головка литкового м’яза найкраще оцінюється в поздовжній площині. Ультразвукові характеристики розриву включають порушення нормального чергування лінійного гіперехогенних і гіпоехогенних проявів в дистальному міотендіновому з’єднанні, де гіпоехогенний крововилив замінює нормальний конусоподібний зовнішній вигляд дистального аспекту (зобр. 10).
Великі розриви характеризуються ретракцією і різнорідною рідиною, що проксимально простягається між м’язовими черевцями медіальної головки литкового м’яза і підошви.
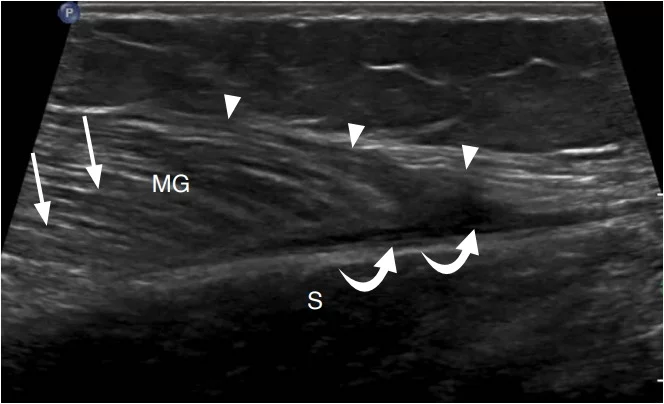
Зображення 10: 30-річна жінка з розривом головки литкового м’яза в середній частині (тенісна нога).
Ультрасонографія довгої осі гомілки до дистальної медіальної головки литкового м’яза (MG) демонструє нерегулярний і гіпоехогенний дистальний міотендіновий перехід (наконечники стріл) з невеликою гіпоехогенною гематомою (вигнуті стрілки) між MG і камбаловидним м’язом (S). Порівняйте з нормальним зовнішнім виглядом м’язів (стрілки).
Розрив підошви
Пацієнти з розривом сухожилля підошовного суглоба описують раптовий початок болю в литковому м’язі, який відчувається так, як ніби їх вдарили кулаком, або їм надали пряму дію, подібно пацієнтам, які отримали травму медіальної головки литкового м’яза.
Підошовний м’яз починається уздовж задньої верхньої частини латерального мищелку стегна, причому м’язи поширюються вниз і медіально вздовж задньої частини коліна. Довге й тонке підошовне сухожилля, розташоване між підошовним і медіальною головкою литкового м’яза, закінчується або на п’ятковій кістки, що примикає до заднього медіального аспекту ахіллового сухожилля, або на самому ахілловому сухожиллі.
На УЗД розрив подошвенного суглоба діагностується по відсутності нормального сухожилля підошовного суглоба з неоднорідно гіпоехогенною рідиною, що представляє гематому в її передбачуваному місці між підошвою і медіальною головкою литкового м’яза (зобр. 11).
Зображення 11: 32-річна жінка з розривом підошви.
Ультрасонографія довгої осі гомілки до медіальної головки литкового м’яза (MG) демонструє гетерогенну гіпоехогенну гематому (наконечники стріл), яка супроводжує медіальну головку литкового м’яза і камбаловидной м’язи (S). Підошовного сухожилля не виявлено.
Травма ахіллового сухожилля
Пошкодження ахіллового сухожилля, як правило, вражає спортсменів в третьому-шостому десятиліттях життя і є результатом раптової або повторюваної резистентної дорсіфлексїї.
Анатомічно сухожилля отримує пучки від медіальної і латеральної головок литкових м’язів, а також від підошви. Хоча існує варіабельність, так як сухожилля прогресує дистально, обертання сухожильних волокон відбувається приблизно на 90 °, так що волокна з підошовного м’яза, які знаходяться глибоко в проксимальному напрямку, стають медіальними при введенні в кістку п’яти.
На відміну від інших сухожиль, ахіллове сухожилля не має сухожильной оболонки. Замість цього ахіллове сухожилля оточене одним шаром клітин, званим паратеноном.
При ультразвуковому дослідженні нормальний паратенон визначається як тонка, злегка ехогенна лінія, що інкапсулює сухожилля. Запалення високосудинного паратенона призводить до болю в задній частині гомілковостопного суглоба і називається паратенонітом.
Запалений паратенон набухає з фібробластами і запальним ексудатом, що призводить до потовщення і гіпоехогенного прояву на ультразвуку. (Зобр. 12)
Зображення 12: 44-річна жінка з ахілловим паратенонітом.
A, B. Ультрасонографія короткої осі (A) і довгої осі (B) ахіллового сухожилля (ACH) показує потовщену і неоднорідно гіпоехогеннупухку тканину (наконечники стріл)
Пошкодження ахіллового сухожилля може відбуватися на міотендіновому з’єднанні, в області приблизно на 2-6 см проксимальніше місця кріплення, зазвичай званого «критичною зоною» або рідше на місці п’яткової кістки.
Зазвичай сухожилля є гіперехогенним, фібрилярним і має рівномірну товщину по довгій осі. Тендіноз може проявлятися у вигляді веретеноподібного потовщення і гіпоехогенного сухожилля з можливою гіперемією через неоваскуляризацію, яка корелює з симптомами пацієнта (зобр. 13).
Безехова розщелина є частковим розривом; потовщення сухожилля до більше 10 мм з внутрішньою неоднорідністю свідчить про частковий розрив на додаток до тендінозу. Гіперемія на кольоровому доплері і розтягнення ретрокальканеальної сумки (більше 2,5 мм) можуть додатково підтвердити цей останній діагноз.
Зображення 13: 61-річна жінка з ахілловим тендінозом.
A, B. Ультрасонографія довгої осі (A) і короткої осі (B) ахіллового сухожилля показує довгий сегмент потовщенного сухожилля. Ця зона розділена рідиною приблизно на 2-6 см проксимальніше задньої частини п’яткової кістки (CAL). Також відзначається гіперемія, що представляє паратендініт (наконечник стрілки).
При повному розриві ахіллового сухожилля на всю товщину спостерігається ретракція волокон проксимального сухожилля і позитивний тест Томпсона, де здавлювання гомілки не призводить до нормального згинання стопи.
На ультразвуку відведені сухожильні волокна хвилясті і нерегулярні з неоднорідно гіпоехогенною проміжною рідиною. Важливо документувати як якість пнів, так і залишковий розрив між пнями сухожиль під час дорсифлексіі, оскільки це допомагає направляти прийняття клінічних рішень щодо хірургічного та нехірургічного лікування (зобр. 14). Розриви повної товщини присутні у вигляді розривів сухожиль і ретракції під час динамічної оцінки з пасивним підошовним згинанням і дорсифлексією.
Використання динамічної візуалізації, яка демонструє розрив сухожилля, є важливим компонентом ультразвукового дослідження для досягнення високої точності при діагностиці розриву по всій товщині.
Зображення 14: 50-річна жінка з розривом ахіллового сухожилля на всю товщину.
Ультрасонографія довгої осі до ахіллового сухожилля демонструє розрив повної товщини з втягуванням проксимального і дистального країв (наконечники стріл). Зверніть увагу на гетерогенную гематому (H) і ехогенний жир (вигнуті стрілки).
Перонеальна тендінопатія
Часта причина задньо-бокових болів в гомілковостопному суглобі – це піддані травматизації перонеальні сухожилля. У той час як довгий малогомілковий м’яз (ДММ), що виникає проксимально з малогомілкової і великогомілкової кістки, має своє міотендінове з’єднання задовго до того, як воно досягає щиколотки, малий малогомілковий м’яз (МММ), який виходить із дистальної малогомілкової кістки, звужується дистально до латеральної щиколотці, де сухожилля проходять ззаду в ретромалеолярному жолобі. МММ зазвичай знаходиться в контакті з малогомілковою кісткою між кісткою і ДММ, що, ймовірно, пояснює її схильність до травми в цьому місці.
При ультразвуковому дослідженні перінеальний тендіноз проявляється як гіпоехогенне з можливим збільшенням сухожилля. Безехові розщілини вказують на накладений розрив. Безехова розщелина, яка поширюється на поверхню сухожилля, зазвичай МММ, називається поздовжньою розривною тріщиною (зобр. 15).
Повний розрив на всю товщину являє собою розрив сухожилля з ретракцією.
Зображення 15: 59-річна жінка з поздовжнім розривом короткого малогомілкового м’яза.
Ультрасонографія короткої осі до сухожилля довгого малогомілкового м’яза (PL) на рівні дистальної частини малогомілкової кістки (F) демонструє поздовжній розрив короткого малогомілкового м’яза з двома окремими пучками (наконечниками стріл) з гіпоехогенним тендосиновітом(вигнуті стрілки).
Підвивих і вивих малогомілкових м’язів
Ненормальний рух сухожиль малогомілкових м’язів може привести до клацань, болю і пошкодження сухожиль, і його найкраще оцінювати за допомогою ультразвуку під час динамічної візуалізації з згинанням щиколотки і вивертом.
Підвивих і вивих сухожиль є наслідками пошкодження верхньої перонеальної сітківки, яка зазвичай утримує сухожилля вздовж задньої малогомілкової кістки в ретромалеолярному жолобі.
При пошкодженні або розриві сітківка може бути гіпоехогенною або переривчастою, з або без відривного фрагмента. Під час стрес-маневрів з дорсіфлексією і виворотом одне або обидва перонеальні сухожилля можуть частково зміщуватися вперед і латерально від свого нормального положення (підвивих) або повністю зміщуватися (вивих) і повертатися під час відпочинку.(зобр. 16)
Зображення 16: 57-річна жінка з підвивихом / вивихом малогомілкового сухожилля.
A, B. Поперечна УЗД на дистальній частині малогомілкової кістки (F) в спокої (A) і під час згинання назовні (B) і вивертання демонструє аномально стовщену верхню підтримуючу зв’язку (наконечники стріл), яка відокремлена від малогомілкової кістки. Це демонструє передній вивих довгого малогомілкового м’яза (PL) і підвивих короткого малогомілкового м’яза (PB).
Розрив передньої талофібулярноъ зв’язки
Одна з найбільш біомеханично важливих зв’язок гомілковостопного суглоба, передня талофібулярна зв’язка (ПТФЗ) також є найчастішою травмою і є результатом аномального напруги інверсії.
Щоб ідентифікувати зв’язку, слід або пальпувати, або знайдіть крайній дистальний кінець малогомілкової кістки за допомогою ультразвуку в поперечній площині. Потім посуньте датчик трохи вперед, поки малогомілкова кістка і таранна кістка не виявляться в полі зору. Похило орієнтована ПТФЗ може бути злегка гіпоехогенною від анізотропії, але зміна кута датчика маневром п’ята-носок має виявити нормальний ехогенний фібрилярний малюнок.
Пошкодження ПТФЗ призводять до появи ознак, схожих з іншими ушкодженнями зв’язок. При гострому частковому розриві зв’язка гіпоехогенна зі збереженням деяких непошкоджених волокон. При гострому розриві повної товщини волокна переривчасті або відсутні, їх заміняє гетерогенна гематома (зобр. 17). Відривні розриви ідентифікуються як ехогенні вогнища, прилеглі до ділянок зв’язкового кріплення. Динамічна візуалізація може допомогти відрізнити розрив часткової або повної товщини.
При хронічному розриві зв’язка може бути відсутньою, стоншуватись або потовщуватись, але у пацієнта не повинно бути пов’язаних симптомів з тиском датчика. При підозрі на пошкодження бокової зв’язки гомілковостопного суглоба слід також оцінити п’яткової-малогомілкову зв’язку, яка проявляється як гіпоехогенна і потовщена зв’язка, прилегла до тіла п’яткової кістки (зобр. 18).
Зображення 17: 17-річна дівчинка з гострим розривом талофібулярної зв’язки.
Ультрасонографія над передньолатеральною частиною щиколотки в поперечній площині демонструє повне руйнування передньої зв’язки талофібулярного відділу з нерегулярними і потертими велико та малогомілковими пеньками (наконечниками стріл) і гетерогенною гіпоехогенною гематомою (H). Т, великогомілкова кістка; F, малогомілкова кістка.
Зображення 18: 17-річний хлопчик з гострим розривом п’ятково-фібулярної зв’язки.
УЗД латеральної щиколотки в похилій корональній площині показує потовщену, гіпоехогенну і нерегулярну п’яткової-фібулярную зв’язку (наконечники стріл), відповідну розриву. PL, довгий малогомілковий м’яз; PB, короткий малогомілковий м’яз; C, п’яткова кістка.
Розтягнення зв’язок щиколотки
Під час вивиху гомілковостопного суглоба першою з пошкоджених синдесмотлтичних зв’язок гомілковостопного суглоба є передня нижня великогомілкова зв’язка (ПНВЗ).
Ідекнтіфікація: спочатку орієнтуємо датчик над передньою талофібулярною зв’язкою, потім повертаємо медіальну сторону датчика так, щоб він був похилим, а фібрилярна зв’язка потрапила в поле зору. Результуюча площина візуалізації повинна бути аналогічна як для п’яткової-фібулярної зв’язки, але на великогомілковій стороні малогомілкової кістки.
Розриви зв’язок будуть проявлятися як гіпоехогенні потовщення або перериви цілісності (зобр. 19).
Зображення 19: 49-річна жінка з гострим розривом передньої великогомілкової зв’язки.
УЗД в поперечній косій площині на рівні дистальної частини великогомілкової кістки демонструє повне руйнування передньої великогомілкової зв’язки з нерівномірністю залишених пнів (наконечників стріл) і гетерогенною гіпоехогенною проміжною рідиною (H). Т, великогомілкова кістка; F, малогомілкова кістка.
Міжкісткова мембрана ідентифікується як тонка ехогенна лінійна структура між гомілкою і малогомілковою кісткою і може бути переривчастою, потовщеною і гіпоехогенною при пошкодженні. Динамічна візуалізація може бути корисним інструментом для оцінки цілісності, що оцінюється шляхом вимірювання вільного простору в великогомілковій кістці на відстані 1 см від лінії суглоба.
Зазвичай повинна бути мінімальна різниця у вимірах вільного простору в великогомілковій кісці між внутрішнім і зовнішнім обертанням в гомілковостопному суглобі (зазвичай різниця менше 2 мм, але до 5 мм). Значне розширення вільного простору при зовнішньому обертанні свідчить про пошкодження міжкісткової мембрани.
М’язова кила
М’язові кили часто представляють діагностичну дилему. М’язова грижа виникає, коли нормальний м’яз виступає зі свого нормального анатомічного компартмента через дефект в вищерозміщенній фасції. 89% м’язових гриж зустрічаються в нижніх кінцівках, частіше за все залучають передній великогомілковий м’яз, але також часто залучають м’язи малогомілкової кістки. Біль, пов’язаний з цим об’єктом, може бути пов’язаний з тимчасовим задушенням м’язів або поверхневим захопленням нервів; проте деякі описують кореляцію з синдромом хронічного компартментального навантаження, який може служити альтернативною етіологією болю.
Під час ультразвукової оцінки деякі технічні міркування можуть поліпшити точність діагностики. Утворення слід пальпувати вручну і маркувати рукою.
Нормальна фасція повинна з’являтися у вигляді тонкої ехогенної лінії, безпосередньо розташованої над м’язом. М’язова грижа діагностується, коли візуалізація демонструє дефект в ехогенній фасції з частиною основного м’яза, який виступає через та над фасцією, часто приймаючи форму гриба (зобр. 20). Кила м’язів може бути дещо менш ехогенною, ніж сусідні нормальні м’язи, і може бути вторинною по відношенню до анізотропії або атрофії. Іноді відзначається, що кровоносні судини перетинають фасцію в місці дефекту і передбачаються в якості потенційної причини осередкової слабкості фасцій.
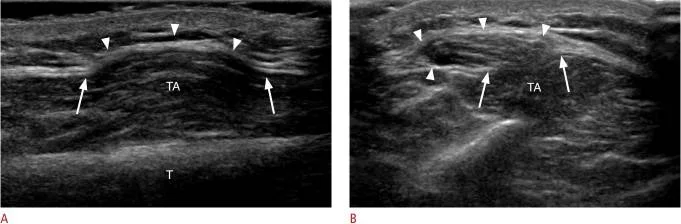
Зображення 20: 21-річний чоловік з килею переднього великогомілкового м’яза.
A, B. Поздовжнє (A) і поперечне (B) УЗД передньої частини ноги демонструє дефект глибокої фасції (стрілки), що покриває передню частину великогомілкової кістки (TA). М’язові волокна видно в килі через дефект в вищерозміщений підшкірний жир (наконечники стріл). Т, великогомілкова кістка.
Стопа
Підошовна фасціопатія
Дистанційний біг може привести до хронічного болю в п’ятці. Однією з причин цього типу болю є повторювана мікротравма підошовного апоневроза, що призводить до підошовної фасціопатіі. Запалення в цьому стані відсутня, тому термін фасциит не слід використовувати.
Ультразвукові особливості підошовної фасціопатіі включають потовщений (більше 4 мм) і гіпоехогенний апоневроз поблизу його п’яткової області (зобр. 21). Безехова розщелина може спостерігатися при інтерстиціальному розриві, і, рідше, повний розрив демонструє ретракцію розривних апоневротичних волокон з проміжною гетерогенною гематомою.
Кісткова ентезопатпатична шпора при бугристости п’яткової кістки може бути присутньою у осіб з симптомами або без симптомів.
Зображення 21: 53-річний чоловік з підошовною фасціопатією.
УЗД довгою осі стопи до підошовної фасції показує аномально потовщену і гіпоехогенну підошовенну фасцію (наконечники стріл). Видима невелика п’яткова шпора (стрілки). CAL, п’яткова кістка.
Питання та відповіді (FAQ)
Що таке “тенісна нога” і як її виявляють за допомогою УЗД?
- “Тенісна нога” – це розрив медіальної головки литкового м’яза. УЗД показує порушення нормального чергування лінійного гіперехогенних і гіпоехогенних проявів в дистальному міотендіновому з’єднанні, замість нормального конусоподібного вигляду – гіпоехогенний крововилив. Великі розриви характеризуються ретракцією і різнорідною рідиною.
Як УЗД діагностує розрив підошовного м’яза?
- На УЗД розрив подошвенного суглоба діагностується по відсутності нормального сухожилля підошовного суглоба з неоднорідною гіпоехогенною рідиною, що представляє гематому в її передбачуваному місці між підошвою і медіальною головкою литкового м’яза.
Як виглядає ахіллів тендиніт на УЗД?
- На УЗД тендиніт проявляється як веретеноподібне потовщення і гіпоехогенне сухожилля з можливою гіперемією через неоваскуляризацію. Повне розрив ахіллового сухожилля – ретракція волокон проксимального сухожилля, хвилясті і нерегулярні волокна з неоднорідною гіпоехогенною проміжною рідиною.
Як УЗД виявляє пошкодження перонеальних сухожиль?
- Перонеальний тендіноз на УЗД проявляється як гіпоехогенне з можливим збільшенням сухожилля. Безехові розщілини вказують на накладений розрив. Повний розрив – розрив сухожилля з ретракцією.
Як УЗД допомагає діагностувати пошкодження передньої талофібулярної зв’язки?
- При гострому частковому розриві зв’язка гіпоехогенна зі збереженням деяких непошкоджених волокон. При гострому розриві повної товщини волокна переривчасті або відсутні, їх замінює гетерогенна гематома. Динамічна візуалізація допомагає відрізнити розрив часткової або повної товщини.
Як виглядає м’язова грижа на УЗД?
- На УЗД візуалізується дефект в ехогенній фасції з частиною основного м’яза, що виступає через та над фасцією, часто у формі гриба. М’яз може бути дещо менш ехогенним, ніж сусідні нормальні м’язи.