🤖 Короткий переказ від ШІ
Стаття розглядає необхідність надійних неінвазивних методів вимірювання центрального венозного тиску (ЦВТ) як альтернативу інвазивним процедурам. Основна увага приділяється компресійному ультразвуку (КУЗ) як перспективному інструменту для клінічного застосування.
Дослідження демонструє, що новий компресійний ультразвук (КУЗ) є простим, надійним і відтворюваним методом оцінки ЦВТ, який може застосовуватися навіть неспеціалізованим персоналом. Ці методи можуть допомогти у стратифікації ризику та покращити гемодинамічний менеджмент критично хворих пацієнтів. Дізнайтеся більше про УЗД апарати, які використовуються в таких дослідженнях.
✅ Ключові тези зі статті:
- Діагностика: Неінвазивні ультразвукові методи, особливо КУЗ, є надійною альтернативою інвазивним вимірюванням ЦВТ.
- Лікування: КУЗ допомагає у стратифікації ризику для пацієнтів з декомпенсованою серцевою недостатністю та може бути корисним інструментом у критичних ситуаціях.
- Переваги: КУЗ є простим, безпечним, відтворюваним методом, який може застосовуватися неспеціалізованим персоналом, навіть з використанням портативних пристроїв.
- Обмеження: Результати можуть залежати від досвіду персоналу, наявності ожиріння, попередньої променевої терапії та тромбозу.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Сучасні знання та потенційні майбутні застосування, недооцінений метод?
Автори: Andreas Gutwein та Christoph Thalhammer
Факультет медичного університету, кафедра ангіології, Кантональна лікарня Аурау, Швейцарія
Резюме
Сучасна стандартна методика вимірювання венозного тиску все ще залишається інвазивною і вимагає введення катетера. Крім того, клінічна оцінка центрального венозного тиску (ЦВТ) виявилася ненадійною порівняно з інвазивними методами. Тим часом, різні неінвазивні ультразвукові методи можуть стати надійною альтернативою інвазивному вимірюванню венозного тиску. Особливо багатообіцяючим є новий компресійний ультразвук (КУЗ), який поєднує властивості ультразвуку з манометром тканинного тиску, що дає змогу ще більше розширити сферу його застосування в майбутньому.
Цей огляд містить огляд використання ультразвукового керованого неінвазивного вимірювання венозного тиску (УЗКВВТні) в клінічних дослідженнях і фокусується на трьох цілях:
(1) Підсумувати основні методи, що використовують УЗКВВТні для вимірювання центрального венозного тиску
(2) Окреслити основні результати попередніх клінічних випробувань УЗКВВТні щодо вимірювання ЦВТ з основним акцентом на новому компресійному ультразвуковому дослідженні вен передпліччя
(3) Вказати на обмеження та можливі майбутні клінічні наслідки цих ультразвукових методів. УЗКВВТні є простою у виконанні та безпечною альтернативою інвазивним діагностичним інструментам “золотого стандарту” для вимірювання центрального венозного тиску.
Після короткого ознайомлення неспеціалізований персонал, який використовує портативний ультразвуковий пристрій, може застосувати цей метод у прийнятний спосіб. З усіх згаданих у цьому огляді методів саме КУЗ є методом вибору, що підкреслює його здатність правильно оцінювати категорії ЦВТ пацієнта. Крім того, визначення неінвазивного центрального венозного тиску у відділенні невідкладної допомоги є незалежним предиктором повторної кардіологічної госпіталізації у пацієнтів з декомпенсованою серцевою недостатністю, що допомагає у стратифікації ризику, а також є додатковим інструментом у загальному гемодинамічному менеджменті критично хворих пацієнтів. Цей огляд свідчить про важливу роль ультразвукового неінвазивного вимірювання венозного тиску, придатного для широкого застосування в повсякденній клінічній практиці. Однак для підтвердження причинно-наслідкового зв’язку в цьому відношенні необхідні
Ключові слова: Центральний венозний тиск, неінвазивне вимірювання венозного тиску, компресійний ультразвук, ультразвукове кероване вимірювання венозного тиску, новий ультразвук
Абревіатури |
|
| ЦВК | Центральний венозний катетер |
| КС | Компресійна сонографія |
| ЦВТ | Центральний венозний тиск |
| ніЦВТ | Неінвазивний центральний венозний тиск |
| іЦВТ | Інвазивний центральний венозний тиск |
| КК | Коефіцієнт кореляції |
| КУЗ | Компресійне УЗД вен передпліччя з манометром тканинного тиску |
| ДСН | Декомпенсована серцева недостатність |
| ВНД | Відділення невідкладної допомоги |
| НПВ | Нижня порожниста вена |
| НПВ-С | Схильність до спадання нижньої порожнистої вени |
| ВЯВ-С | Вимірювання спадання внутрішньої яремної вени |
| ВІТ | Відділення інтенсивної терапії |
| ПВТ | Периферичний венозний тиск |
| ВПТ | Вимірювання периферичного тиску |
| УЗКВВТні | Ультразвукове кероване неінвазивне вимірювання венозного тиску |
| ВЗ | Венозний застій |
Вступ
Оцінка центрального венозного тиску (ЦВТ) для виявлення внутрішньосудинної гіпо- або гіперволемії має важливе значення для діагностики та терапії, особливо у критично хворих пацієнтів [1]. У той час як дефіцит рідини може призвести до гіпотензії з важкими симптомами, такими як ішемія серця та серцева недостатність, перевантаження рідиною або венозний застій (ВЗ) призводить до легеневих симптомів та гіпертрофії лівого шлуночка [2]. Більше того, ВЗ, схоже, є незалежним предиктором органної недостатності та смертності від усіх причин [3, 4, 5]. Крім того, декомпенсована серцева недостатність (ДСН) є зростаючою проблемою в системі охорони здоров’я, що призводить до понад 1 мільйона госпіталізацій щорічно лише в США [6]. ЦВТ вказує на попереднє навантаження на серце і добре корелює з внутрішньосудинним об’ємом крові, що робить його важливим інструментом для моніторингу гемодинаміки [4, 5].
Нинішній “золотим стандартом” вимірювання ЦВТ є інвазивний метод, який полягає у введенні венозного катетера. Катетер зазвичай вводять у підключичну, яремну або потиличну вену, що в свою чергу, пов’язане з відповідними ускладненнями [7]. Між тим, встановлення центральних венозних катетерів є ресурсо- та часозатратною процедурою з низкою обмежень, включаючи потребу в спеціальному моніторинговому обладнанні та підготовленому персоналі. Незважаючи на технологічний прогрес у встановленні центральних венозних катетерів, ця інвазивна процедура все ще несе в собі значний ризик як миттєвих, так і відстрочених ускладнень (кровотеча, інфекція, венозний тромбоз тощо) [8, 9]. Тому рутинне встановлення центрального венозного катетера лише для вимірювання ЦВТ, особливо в амбулаторних умовах, часто є непрактичним і невиправданим.
На сьогоднішній день в численних контрольованих дослідженнях порівнювали інвазивні та неінвазивні методи вимірювання ЦВТ з метою пошуку доцільної альтернативи [10, 11, 12, 13, 14, 15, 16, 17, 18, 19, 20, 21], 22]. Серед них клінічне вимірювання ЦВТ вже показало свою неповноцінність [1, 23], оскільки деякі дослідження повідомили про низький коефіцієнт кореляції (r=0,17-0,30) порівняно зі стандартним інвазивним вимірюванням [10, 24]. Крім того, втрата навичок клінічного обстеження та зростаюча поширеність ожиріння призводять до частої неправильної інтерпретації та неможливості візуалізації яремної вени [25, 26, 27].
Компресійна сонографія з прикріпленим до датчика манометром для оцінки ЦВП була запропонована Baumann та співавт. у 2005 році [15]. Цей метод дозволив застосувати новий неінвазивний підхід. фізіологічно вимірювання ґрунтується на тому, що периферичні вени, такі як плечова вена, співвідносяться з верхньою порожнистою веною, звідти і попереднє навантаження серця, коли пацієнт перебуває в положенні лежачи на спині. Клінічні дослідження до цього часу були спрямовані на перевірку неінвазивних ультразвукових методів визначення венозного тиску.
У цьому огляді представлено огляд використання неінвазивного вимірювання венозного тиску (УЗКВВТні) в клінічних випробуваннях на сьогоднішній день і зосереджено увагу на трьох цілях:
- Підсумувати основні методи, що використовують УЗКВВТні для вимірювання центрального венозного тиску.
- Окреслити основні результати попередніх клінічних досліджень УЗКВВТні щодо вимірювання ЦВТ з основним акцентом на новому компресійному ультразвуковому дослідженні вен передпліччя.
- Вказати на обмеження та можливі майбутні клінічні наслідки цих ультразвукових методів.
Методи ультразвукового неінвазивного вимірювання центрального венозного тиску
Компресійне УЗД вен передпліччя з манометром тканинного тиску (КУЗ)
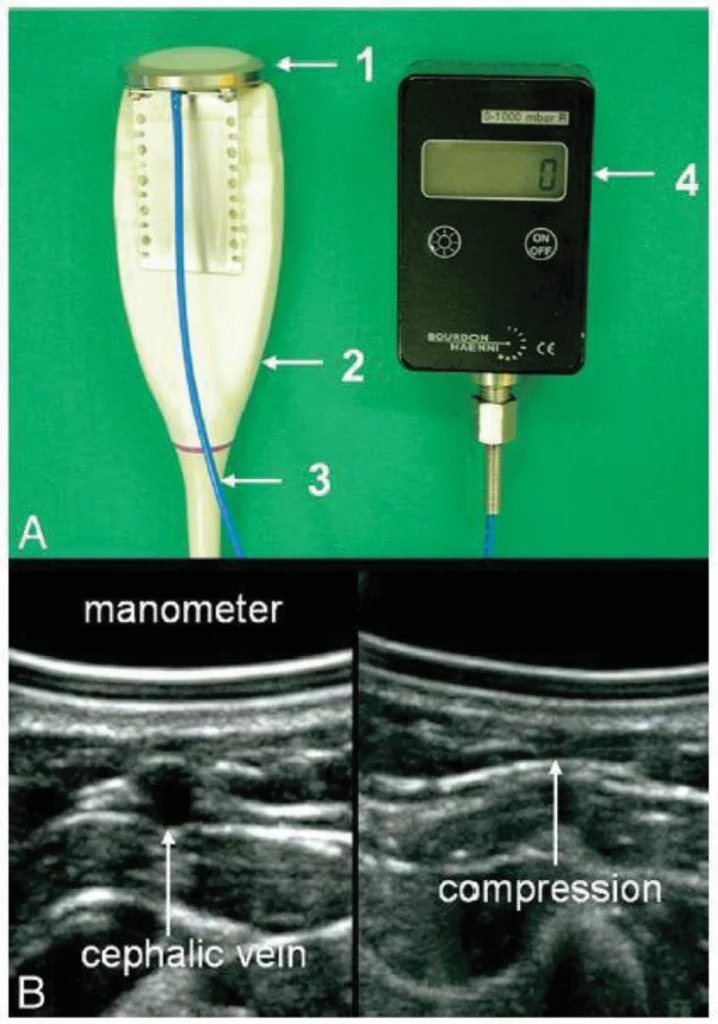
Ультразвукова візуалізація виконується за допомогою дуплексного пристрою з датчиком від 5 до 12 МГц. Манометр (PPM0310, Baumann, Мюнсінген, Швейцарія), який легко приєднується до датчика, складається з напівпрозорої кремнієвої мембрани (MVQ, Angst and Pfister AG, Цюріх, Швейцарія), з’єднаної з комерційним вимірювачем тиску (Bourdon Haenni AG, Йегеншторф, Швейцарія) за допомогою гнучкої напірної трубки (Рис. 1А і 2). Під час цієї процедури здорові пацієнти розміщуються в зручному положенні лежачи на спині в кімнаті з контрольованою температурою після періоду відпочинку протягом 15 хвилин. Вимірювання проводять на передпліччі, покладеному на ліжко. Вена (переважно найкраще видима дистальна головна вена) повинна легко стискатися і не мати постфлебітичних змін. Крім того, не повинно бути явних клінічних ознак проксимальної венозної обструкції. Більш проксимальні вени менш придатні для цього методу, оскільки для мінімізації хибно підвищених значень потрібні поверхневі вени, під якими знаходяться підтримувальні кістки. Місце вимірювання зазвичай знаходиться нижче рівня правого передсердя. Після нанесення гелю, що пропускає ультразвук, датчик з манометром розміщують на шкірі без тиску. Після встановлення нульового значення датчик повільно збільшує тиск до повного перетискання вени (Зобр. 1B). Тиск у точці спадання відповідає внутрішньосудинному периферичному венозному тиску (ПВТ) і вимірюється безперервно [30]. Якщо центральний венозний катетер (ЦВК) вже встановлений, ПВТ вимірюють на контралатеральній стороні центрального венозного катетера, щоб уникнути хибно підвищених значень, спричинених частковою обструкцією катетера.
Для корекції висоти стовпа крові між рівнем точки сонографічного вимірювання та рівнем правого передсердя висоту стовпа крові між рівнем точки сонографічного вимірювання та рівнем правого передсердя, визначають відповідну різницю і відповідно коригують результат, отриманий за допомогою КУЗ.
Вимірювання здатності нижньої порожнистої вени до спадання(НПВ-С)
Діаметр нижньої порожнистої вени (НПВ) оцінюється під час нормального дихального циклу. У положенні пацієнта лежачи на спині діаметр НПВ вимірюється на відстані 2-3 см від межі правого передсердя в поздовжньо-осьовому субксифоїдному або субкостальному ракурсі за допомогою криволінійного датчика з частотою 4-2 МГц, виходячи з найкращого доступного ракурсу. Зображення фіксуються і зберігаються на ультразвуковому апараті. Для того, щоб зробити тест максимально простим, і оскільки зв’язок між діаметром НПВ і дихальним циклом у інтубованих пацієнтів є суперечливим, максимальний і мінімальний діаметри НПВ вимірюються за допомогою покадрового аналізу без урахування фаз дихального циклу. НПВ-С розраховується за формулою
НПВ-С=максимальний діаметр НПВ-мінімальний діаметр НПВ/максимальний діаметр НПВ.
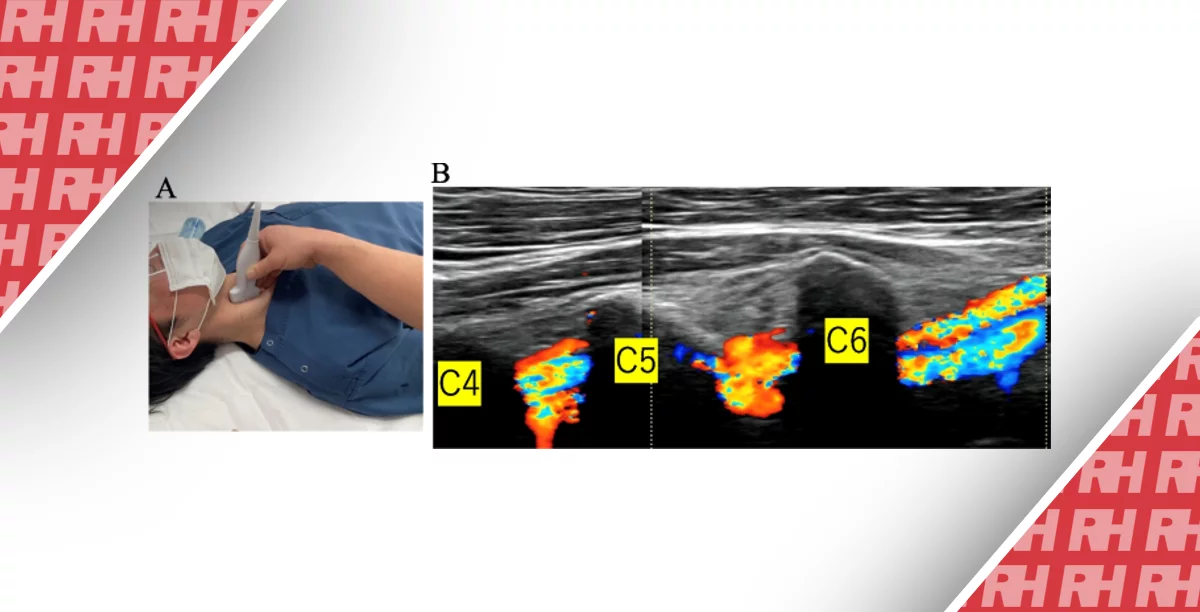
Вимірювання здатності внутрішньої яремної вени до спадання (ВЯВ-С)
Лінійний датчик 12-5 МГц використовується для вимірювання діаметрів внутрішньої яремної вени (ВЯВ) під час дихального циклу в поперечному перерізі з використанням циклічного запису. Діаметри ВЯВ вимірюються за допомогою покадрового аналізу. Методика отримання показань полягає в наступному: пацієнт знаходиться в положенні лежачи на спині (узголів’я ліжка, 0°), а датчик розміщується збоку на шиї пацієнта в поперечній площині над ВЯВ на 2 см вище рівня ключиці. Підборіддя пацієнта утримується по середній лінії. Щоб гарантувати, що датчик не стискає ВЯВ під час запису даних, оператор визначає величину тиску, необхідну для стиснення вени, а потім зменшує тиск датчика на ВЯВ до повного розширення вени. Запис не починається, поки ці параметри не стануть задовільними. ВЯВ-С розраховується за формулою ВЯВ-С = максимальний діаметр яремної вени – мінімальний діаметр яремної вени / максимальний діаметр яремної вени.
Клінічні дослідження з новою компресійною сонографією для вимірювання ЦВТ
У 2005 році Бауманн та співавт. представили новий метод неінвазивного вимірювання венозного тиску шляхом поєднання ультразвуку та манометра тканинного тиску. Вимірювання периферичного тиску (ВПТ) визначалося неінвазивно через яремну та базилярну вени. На 32 критично хворих пацієнтах він успішно продемонстрував, що УЗКВВТні з тканинним пресингом є простим методом швидкої оцінки ЦВТ, хоча абсолютні значення можуть суттєво відрізнятися від інвазивного ЦВТ і між різними виконавцями дослідження [15].
З метою валідації цієї нової неінвазивної методики Thalhammer та співавт. провели проспективне сліпе дослідження, в якому порівнювали інвазивну ЦВТ (іЦВТ) з неінвазивною ЦВТ (ніЦВТ) у критично хворих пацієнтів (відділення інтенсивної терапії) за допомогою методу КУЗ, як описано вище. Це дослідження показало сильну кореляцію (r=0,95; p<0,001) між неінвазивно та інвазивно виміряним периферичним венозним тиском на передпліччі у здорових осіб (n=10) з експериментально індукованою венозною гіпертензією з широким діапазоном значень тиску (Зобр. 3А). Після цього успішного дослідження УЗКВВТні було застосовано у 50 пацієнтів відділень інтенсивної терапії, що продемонструвало добру кореляцію між ніЦВТ та іЦВТ при розташуванні передпліччя як нижче рівня серця (r=0,84; p<0,001), так і на рівні серця (r=0,85; p<0,001). Крім того, відмінну надійність системи продемонструвала висока узгодженість між спостерігачами з внутрішньокласовим коефіцієнтом кореляції (КК) 0,988 (Зобр. 3B). Середня різниця між інвазивним та неінвазивним вимірюванням була клінічно незначущою (-0,1±3,5 см H2O та -0,7±3,4 см H2O відповідно). В цілому, це дослідження показало, що КУЗ є простим, надійним і відтворюваним новим методом вимірювання ЦВТ [28].
Оскільки попередні дослідження з новою компресійною сонографією проводилися лише досвідченим персоналом (>10 років досвіду ультразвукового дослідження судин) з використанням висококласного обладнання в досліджуваних умовах, залишалося питання, чи можливе застосування цього методу в першу чергу в майбутніх невідкладних ситуаціях в реальних умовах. Thalhammer та співавт. вирішили перевірити гіпотезу про те, що КУЗ може бути надійно застосоване неспеціалізованим персоналом за допомогою портативної ультразвукової системи після короткої навчальної програми. Стандартизований тренінг складався з трьох 1-годинних сесій для навчання студентів-медиків. Після цього дослідницька група дослідила доцільність та точність КУЗ у 50 пацієнтів відділень інтенсивної терапії (ВІТ), порівнюючи результати студентів та експертів, а також висококласних та портативних ультразвукових систем. Здійсненність становила від 88% до 92%. Крім того, не було виявлено жодних відмінностей між вимірюваннями, виконаними студентами та експертами з судинної хірургії, а також між висококласними та портативними ультразвуковими системами.
Крім того, вимірювання ніЦВТ показало значну лінійну кореляцію (r=0,58-0,68; p<0,001) з іЦВТ у всіх досліджуваних. Крім того, 20 досліджуваних пацієнтів, які перебували на ШВЛ, вимірювали ЦВТ під час повного дихального циклу, щоб перевірити, чи достатньо точно КУЗ вимірює зміни ЦВТ, спричинені диханням. Нижнє значення ніЦВТ реєстрували, як описано вище, верхнє значення ніЦВТ реєстрували якраз тоді, коли спостерігався стійкий колапс вени протягом усього дихального циклу. Лінійний регресійний аналіз виявив значну позитивну кореляцію між мінімальним іЦВТ і ніЦВТ (r=0,66; p<0,01) та максимальним іЦВТ і ніЦВТ(r=0,71; p<0,001) протягом дихального циклу. Вимірювання ніЦВТ переоцінювало іЦВТ із середньою різницею в 1,6 мм рт.ст. для мінімальних значень і 0,8 мм рт.ст. для максимальних значень. Недооцінка за допомогою представленого методу КУЗ може бути пояснена методом вимірювання, при якому тиск визначається в момент першого колапсу вени. Це значення відповідає нижній межі амплітуди дихального тиску. З теоретичної точки зору обидва методи, тобто “одномоментний” тиск проти середнього тиску, не відрізняються достовірно, доки амплітуда тиску є низькою. Підсумовуючи, Thalhammer et al. показали, що ніЦВТ може бути адекватно отриманий протягом короткого часу (менше 4 хв) і не залежить ні від спеціалізованого персоналу, ні від високотехнологічних ультразвукових систем, таким чином, будучи потенційно корисним інструментом в “реальній ситуації” [31].
Щоб довести “реальні” переваги КУЗ, Uthoff та співавт. дослідили взаємозв’язок між ЦВТ при надходженні у відділення невідкладної допомоги (ВНД) і ризиком смертності та кардіологічних повторних госпіталізацій у пацієнтів з декомпенсованою серцевою недостатністю (ДСН). 100 Пацієнти з ДСН були включені в дослідження, і кінцеві точки були визначені наосліп без урахування ЦВТ з медіаною спостереження 12 місяців. ЦВТ вимірювали в поверхневій вені передпліччя (переважно в дистальному відділі головної вени) протягом 1 год двома досвідченими дослідниками за допомогою ультразвукової системи високої роздільної здатності після первинної клінічної базової оцінки. Кардіологічні госпіталізації, серцеву смертність та смертність від усіх причин оцінювали як функцію постійних рівнів ЦВТ і попередньо визначених категорій ЦВТ (низький <6 см H2O, проміжний 6-23 см H2O і високий >23 см H2O). Хоча не було виявлено зв’язку між серцевою смертністю та ЦВТ, було виявлено незалежний зв’язок між повторною госпіталізацією та ЦВТ (ВР 1,09, 95% ДІ 1,01-1,18, P=0,034). Крім того, аналіз Каплана-Мейєра підтвердив поступове збільшення кардіологічних повторних госпіталізацій від низького до високого ЦВТ (логарифмічний ранговий критерій P=0,015, ч) [32].
Неінвазивні керовані ультразвукові альтернативи
На сьогоднішній день новий КУЗ показав себе як швидкий і практичний інструмент для вимірювання ЦВТ з реальними перевагами, особливо в порівнянні з поточним інвазивним золотим стандартом. [15, 28, 31, 32]. Інші ультразвукові неінвазивні методи вимірювання ЦВТ були описані раніше, частково з суперечливими результатами, виділяючи вимірювання схильності до спадання внутрішньої яремної вени (ВЯВ-С) [33, 34, 35, 36] та нижньої порожнистої вени (НПВ-С) як цінні альтернативи [37, 38, 39, 40, 41, 42, 43]. Обидва методи, як описано вище, вперше порівняли в 2012 році з КУЗ для оцінки точності оцінки ЦВТ в одноцентровому проспективному обсерваційному дослідженні [44]. Загалом 81 пацієнт з одночасним моніторингом іЦВТ, які перебували у хірургічному та медичному відділеннях інтенсивної терапії, були послідовно включені у рандомізованій послідовності. П’ять дослідників з досвідом проведення ультразвукових досліджень не були повідомлені про проведення експерименту при вимірюванні іЦВТ ніЦВТ, і їх просили оцінити якість дослідження після кожного вимірювання. ЦВТ класифікували як низький (<7 мм рт.ст.; схильність до спадання >0,6), нормальний (7-12 мм рт.ст.; схильність до спадання 0,6-0,2) і високий (>12 мм рт.ст.; схильність до спадання <0,2), як було визначено раніше [38].
Слід зазначити, що до цього часу в літературі не повідомлялося про жодні порогові значення для ВЯВ-С. Хоча ретроспективна оцінка різних порогових значень не дозволила досягти кращої відповідності з категоріями, що базуються на іЦВТ [44]. ВЯВ-С обстеження перевершувало інші методи за якістю обстеження (здійсненне у 100% пацієнтів, у 84% з доброю якістю, зобр. 5A, 5B і 5C) і часом обстеження (медіана – 2 секунди). (медіана 60 сек). КУЗ продемонстрував найкращу кореляцію (r=0,485) і найвищу відповідність категоризації ЦВТ (61%) по відношенню до CVPi (Таблиця I), а також був єдиним методом, що забезпечує чисельне (пряме) порівняння значень ЦВТ зі значеннями CVPi з клінічно прийнятною абсолютною різницею (3 мм рт.ст.). НПВ-С мала найнижчу кореляцію з іЦВТ і правильно класифікував ЦВТ у менш ніж 50% пацієнтів. Загальний відсоток помилкової класифікації ЦВТ за двома категоріями (високий як низький і навпаки) для всіх модальностей становив приблизно 8% [41]. Загалом, здатність усіх трьох методів оцінювати іЦВТ була лише помірною (коефіцієнти кореляції 0,186-0,485) у цьому дослідженні і не узгоджувалася з попередніми дослідженнями, як зазначено вище. Повідомлялося про вищі коефіцієнти кореляції 0,85 (КУЗ), 0,74 (НПВ) і 0,81 (ВЯВ) [15, 28, 31, 32, 33, 39, 40]. Як можливе пояснення Uthoff та співавт. стверджують, що пацієнти хірургічних відділень інтенсивної терапії відображають більш складне завдання з виявлення ЦВТ, оскільки вимірювання КУЗ було можливим у 94,1% пацієнтів терапевтичних відділень інтенсивної терапії, але тільки у 87,5% пацієнтів хірургічних відділень інтенсивної терапії. Крім того, дослідження було обмеженим, оскільки згідно з протоколом дослідження, КУЗ намагалися вимірювати лише на контралатеральному боці центрального венозного катетера, щоб уникнути хибно підвищених значень, спричинених обструкцією через катетер. Крім того, варіабельність між спостерігачами не оцінювали, тому результати можуть певною мірою відображати здібності окремих спостерігачів [44].
Проте КУЗ видається кращим методом, якщо потрібні абсолютні значення ЦВТ. Насправді, всі отримані за допомогою КУЗ значення ЦВТ були майже в межах дихального діапазону іЦВТ (медіана абсолютної різниці 0 [IQR 0; 1,75], зобр. 6), що підкреслює здатність цього методу правильно оцінювати категорію ЦВТ пацієнта. Для порівняння, ВЯВ-С демонструє перевагу в тому, що є найшвидшим і найдоступнішим підходом, властивості якого особливо цінні в критичних ситуаціях [44].
Таблиця І. Категоріальне порівняння. Спостережувані відсотки категорій ЦВТ за даними ультразвукових вимірювань по відношенню до інвазивних категорій ЦВТ
| Invasive CVP | Низький | Середній | Високий |
| CUS | |||
| Низький | 4.3 (42.9) | 7.1 (15.6) | 2.9 (6.5) |
| Середній | 4.3 (42.9) | 21.4 (46.9) | 5.7 (12.9) |
| Високий | 1.4 (14.3) | 17.1 (37.5) | 35.7 (80.6) |
| Сума | 10 (100) | 45.7 (100) | 44.3 (100) |
| IVC-C | |||
| Низький | 6.6 (50.0) | 0.0 (0.0) | 0.0 (0.0) |
| Середній | 2.6 (20.0) | 11.8 (31.0) | 18.5 (37.8) |
| Високий | 3.9 (30.0) | 26.3 (69.0) | 30.3 (62.2) |
| Сума | 13.1 (100) | 38.1 (100) | 48.8 (100) |
| IJV-C | |||
| Низький | 2.6 (25.0) | 1.3 (2.9) | 0.0 (0.0) |
| Середній | 1.3 (12.5) | 6.4 (14.3) | 1.3 (2.9) |
| Високий | 6.4 (62.5) | 37.2 (82.9) | 43.5 (97.1) |
| Сума | 10.3 (100) | 44.9 (100) | 44.8 (100) |
Примітки. Числа в дужках вказують на відсотки по відношенню до окремих стовпчиків. Жирним шрифтом виділено відсотки ідентичної класифікації ЦВТ між ультразвуковими та інвазивними методами [44].
Обмеження ультразвукового неінвазивного вимірювання венозного тиску
Загалом, вимірювання ЦВТ є складним процесом, на який впливають численні фактори, такі як положення пацієнта, певні захворювання та параметри механічної вентиляції. Лікарі повинні знати, що виміряний ЦВТ не є фіксованим значенням у одного пацієнта, а піддається значним коливанням, як і дихальний цикл (тобто близько 7 мм рт.ст.) [44]. З тих пір, як у 2005 році Baumann та співавт. представили нову компресійну сонографію, роль вимірювання центрального венозного тиску суттєво змінилася. Хоча ЦВТ широко використовується і все ще рекомендується для управління об’ємом рідини, його актуальність піддається серйозній критиці. Насправді, численні дослідження, включаючи оновлений мета-аналіз, дійшли висновку, що центральний венозний тиск не повинен використовуватися для прийняття клінічних рішень на основі лише ЦВТ [45, 46]. Крім того, неінвазивні методи вимірювання ЦВТ не призначені для заміни інвазивних центральних венозних катетерів у відділеннях інтенсивної терапії, враховуючи часту потребу в центральному введенні ліків у цих пацієнтів. Однак ультразвуковий підхід може бути корисним для ранньої оцінки стану рідини і підвищити надійність оцінки ЦВТ, особливо у критично хворих пацієнтів [40, 44].
Залежно від обраного методу ультразвукового дослідження необхідно враховувати декілька критеріїв виключення. Як це часто буває з пацієнтами відділень інтенсивної терапії, через множинні венозні проколи у них часто виявляються неадекватні вени, що знижує доцільність в одному дослідженні до 86% для КУЗ всіх пацієнтів, які пройшли скринінг [28]. Пацієнти не підходять, якщо в анамнезі у них була променева терапія шиї або тіла [44]. Також слід враховувати наявність тромбозу підключичної або центральної вени, оскільки це може спричинити хибно високі периферичні показники і завищити ЦВТ. Однак, заниження ЦВТ за допомогою системи CUS є малоймовірним. Тому вважається, що низький або нормальний периферичний тиск виключає клінічно значуще підвищення ЦВТ [28]. З іншого боку, при вищих амплітудах ЦВТ можна очікувати більших відмінностей від середнього значення, виміряного інвазивним методом, оскільки ніЦВТ відображає найнижчий рівень тиску під час дихального циклу [28]. З іншого боку, при вищих амплітудах ЦВТ можна очікувати більших відмінностей від середнього значення, виміряного інвазивним методом, оскільки ніЦВТ представляє найнижчу точку тиску під час дихального циклу [28]. КУЗ виявився незалежним від ІМТ, але підшкірна жирова клітковина і глибина вени під шкірою можуть впливати на результати [28, 31].
Також через силіконову мембрану манометра можна очікувати певної втрати якості в В-режимі, що призводить до неадекватної візуалізації стінки судини, якщо дослідження виконується за допомогою старих ультразвукових систем або недосвідченим персоналом [28].
Якщо КУЗ порівнюється з НПВ-С, ожиріння та хірургічне втручання є важливими критеріями виключення [44]. Крім того, у двох дослідженнях повідомлялося, що НПВ-С є ненадійною для прогнозування ЦВТ, включаючи мета-аналіз, в якому було виявлено 2843 випадки (r=0,54), особливо у пацієнтів, які перебувають на ШВЛ із запущеною вентиляцією під позитивним тиском [41, 43]. На відміну від НПВ-С, нещодавній системний огляд підтримує використання УЗД внутрішньої яремної вени для оцінки центрального венозного тиску та клінічних наслідків у пацієнтів з підозрюваною або підтвердженою декомпенсованою серцевою недостатністю (n=1481 пацієнт з ДСН) [36].
Загалом, з точки зору ефективності, всі три методи суттєво відрізняються у визначенні правильної категорії ЦВТ. НПВ-С та ВЯВ-С показали значно кращі результати у пацієнтів з високим ЦВТ, і жодного разу не визначили низький ЦВТ неправильно. КУЗ і ВЯВ-С найкраще виявляли високий ЦВТ. Більше того, Uthoff та співавт. зазначили, що 30% вимірювань НПВ-С і 62,5% вимірювань ВЯВ-С помилково вказували на високий ЦВТ у пацієнтів з низьким іЦВТ, що ставить під сумнів клінічну цінність цих методів обстеження залежно від навідного запитання. Хоча через невелику кількість пацієнтів у цій категорії ЦВТ остаточні висновки не можуть бути зроблені [44].
Нарешті, вимірювання залежать від досвіду та певного ефекту кривої навчання. Необхідна спеціальна підготовка медичного персоналу перед використанням ультразвукових методів, особливо при застосуванні КУЗ [31]. Незважаючи на всі обмеження, спостережувані показники обстеження при всіх вивчених методах УЗД все ще перевищують показники клінічного обстеження. Наприклад, кілька досліджень показали слабку кореляцію між яремним венозним тиском (r=0,17-0,30) і нездатністю візуалізувати яремну вену у 37% пацієнтів, що свідчить про втрату навичок клінічного обстеження і зростання поширеності ожиріння [44].
Клінічне застосування та перспективи на майбутнє
Цей огляд свідчить про значну роль ультразвукового неінвазивного вимірювання венозного тиску, придатного для широкого спектру повсякденної клінічної практики. За умови врахування специфічних обмежень та переваг обраного ультразвукового методу [32, 44]. Тим не менш, методи вимірювання ЦВТ не призначені для заміни інвазивних центральних венозних катетерів у відділенні інтенсивної терапії, що пов’язано з введенням лікарських засобів. Вимірювання ніЦВТ швидким і доступним способом для підвищення надійності оцінки ЦВТ для подальшої діагностики і терапії може бути важливим інструментом, особливо в умовах відділення невідкладної допомоги, коли потрібен менш інвазивний підхід [31].
Крім того, ці методи демонструють потенціал у поглибленій стратифікації ризику, наприклад, для визначення серцевої смертності, повторної госпіталізації та часу виписки у пацієнтів з декомпенсованою серцевою недостатністю, а також для прогнозування захворюваності та погіршення ниркової недостатності у пацієнтів з серцевою недостатністю [32, 47]. Однак для доведення причинно-наслідкового зв’язку в цьому відношенні необхідні подальші дослідження. З усіх згаданих у цьому огляді методів КУЗ є методом вибору, що підкреслює його здатність правильно розподіляти пацієнтів за ЦВТ на категорії [31, 32, 44].
Завдяки неінвазивному ощадливому підходу, технологічному прогресу в ультразвукових системах і досить швидкому навчанню методикам, як згадувалося вище, можна забезпечити широку доступність у клініках і практиках [31]. Таким чином, з’являється можливість подальшого застосування, особливо з новою комбінацією компресійної сонографії та манометра. Можливі майбутні перспективи були протестовані за допомогою цього методу. Такі характеристики, як якісна візуалізація і кількісні вимірювання механічних властивостей тканин, були використані, наприклад, для виявлення гострого компартмент-синдрому за допомогою неінвазивного вимірювання внутрішньокамерного тиску [28, 48]. Крім того, деякі дослідження вказують на перспективність застосування у пацієнтів, які перебувають на гемодіалізі, основаної на ультразвуковому вимірюванні, для покращення гемодинамічної стабільності і, можливо, для визначення точної “сухої ваги” [35, 49]. Нові можливості також з’являються у пацієнтів з хронічною венозною недостатністю, оскільки нова компресійна сонографія також може бути використана для виявлення вимірювання венозного тиску великої підшкірної вени, що, можливо, допоможе в діагностиці та розумінні захворювання [50].
Зрештою, неінвазивне вимірювання венозного тиску під контролем ультразвуку залишається перспективним методом, який потребує подальших досліджень.
Список літератури
- 1 McGee SR. Physical examination of venous pressure: a critical review. Am Heart J. 1998;136(1):10–8. First citation in articleCrossref Medline, Google Scholar
- 2 Burton JO, Jefferies HJ, Selby NM, McIntyre CW. Hemodialysis-induced repetitive myocardial injury results in global and segmental reduction in systolic cardiac function. Clin J Am Soc Nephrol. 2009;4(12):1925–31. First citation in articleCrossref Medline, Google Scholar
- 3 Damman K, van Deursen VM, Navis G, Voors AA, van Veldhuisen DJ, Hillege HL. Increased central venous pressure is associated with impaired renal function and mortality in a broad spectrum of patients with cardiovascular disease. J Am Coll Cardiol. 2009;53(7):582–8. First citation in articleCrossref Medline, Google Scholar
- 4 Rivers EP, Coba V, Whitmill M. Early goal-directed therapy in severe sepsis and septic shock: a contemporary review of the literature. Curr Opin Anaesthesiol. 2008;21(2):128–40. First citation in articleCrossref Medline, Google Scholar
- 5 Barbier C, Loubières Y, Schmit C, Hayon J, Ricôme JL, Jardin F, et al. Respiratory changes in inferior vena cava diameter are helpful in predicting fluid responsiveness in ventilated septic patients. Intensive Care Med. 2004;30(9):1740–6. First citation in articleCrossref Medline, Google Scholar
- 6 Rosamond W, Flegal K, Furie K, Go A, Greenlund K, Haase N, et al. Heart disease and stroke statistics – 2008 update: a report from the American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Circulation. 2008;117(4):e25–e146. First citation in articleMedline, Google Scholar
- 7 Taylor RW, Palagiri AV. Central venous catheterization. Crit Care Med. 2007;35(5):1390–6. First citation in articleCrossref Medline, Google Scholar
- 8 Parienti JJ, Mongardon N, Mégarbane B, Mira JP, Kalfon P, Gros A, et al. Intravascular complications of central venous catheterization by insertion site. N Engl J Med. 2015;373(13):1220–9. First citation in articleCrossref Medline, Google Scholar
- 9 Ruesch S, Walder B, Tramèr MR. Complications of central venous catheters: internal jugular versus subclavian access – a systematic review. Crit Care Med. 2002;30(2):454–60. First citation in articleCrossref Medline, Google Scholar
- 10 Amar D, Melendez JA, Zhang H, Dobres C, Leung DH, Padilla RE. Correlation of peripheral venous pressure and central venous pressure in surgical patients. J Cardiothorac Vasc Anesth. 2001;15(1):40–3. First citation in articleCrossref Medline, Google Scholar
- 11 Charalambous C, Barker T, Zipitis C, Siddique I, Swindell R, Jackson R, et al. Comparison of peripheral and central venous pressures in critically Ill patients. Anaesthesia and intensive care. 2003;31(1):34–9. First citation in articleCrossref Medline, Google Scholar
- 12 Anter A, Bondok R. Peripheral venous pressure is an alternative to central venous pressure in paediatric surgery patients. Acta Anaesthesiol Scand. 2004;48(9):1101–4. First citation in articleCrossref Medline, Google Scholar
- 13 Desjardins R, Denault AY, Bélisle S, Carrier M, Babin D, Lévesque S, et al. Can peripheral venous pressure be interchangeable with central venous pressure in patients undergoing cardiac surgery? Intensive Care Med. 2004;30(4):627–32. First citation in articleCrossref Medline, Google Scholar
- 14 Tugrul M, Camci E, Pembeci K, Al-Darsani A, Telci L. Relationship between peripheral and central venous pressures in different patient positions, catheter sizes, and insertion sites. J Cardiothorac Vasc Anesth. 2004;18(4):446–50. First citation in articleCrossref Medline, Google Scholar
- 15 Baumann UA, Marquis C, Stoupis C, Willenberg TA, Takala J, Jakob SM. Estimation of central venous pressure by ultrasound. Resuscitation. 2005;64(2):193–9. First citation in articleCrossref Medline, Google Scholar
- 16 Sahin A, Salman MA, Salman AE, Aypar U. Effect of catheter site on the agreement of peripheral and central venous pressure measurements in neurosurgical patients. J Clin Anesth. 2005;17(5):348–52. First citation in articleCrossref Medline, Google Scholar
- 17 Sahin A, Salman MA, Salman AE, Aypar U. Effect of body temperature on peripheral venous pressure measurements and its agreement with central venous pressure in neurosurgical patients. J Neurosurg Anesthesiol. 2005;17(2):91–6. First citation in articleCrossref Medline, Google Scholar
- 18 Hoftman N, Braunfeld M, Hoftman G, Mahajan A. Peripheral venous pressure as a predictor of central venous pressure during orthotopic liver transplantation. J Clin Anesth. 2006;18(4):251–5. First citation in articleCrossref Medline, Google Scholar
- 19 Ward KR, Tiba MH, Barbee RW, Ivatury RR, Arrowood JA, Spiess BD, et al. A new noninvasive method to determine central venous pressure. Resuscitation. 2006;70(2):238–46. First citation in articleCrossref Medline, Google Scholar
- 20 Choi SJ, Gwak MS, Ko JS, Kim GS, Kim TH, Ahn H, et al. Can peripheral venous pressure be an alternative to central venous pressure during right hepatectomy in living donors? Liver Transpl. 2007;13(10):1414–21. First citation in articleCrossref Medline, Google Scholar
- 21 Biancofiore G, Ostuni F, Bindi ML, Urbani L, Filipponi F. A reliable and handy “rescue” approach to estimate central venous pressure. J Clin Monit Comput. 2008;22(3):181. First citation in articleCrossref Medline, Google Scholar
- 22 Cave G, Harvey M. The difference between peripheral venous pressure and central venous pressure (CVP) decreases with increasing CVP. Eur J Anaesthesiol. 2008;25(12):1037–40. First citation in articleCrossref Medline, Google Scholar
- 23 Ruesch S, Walder B, Tramèr MR. Complications of central venous catheters: internal jugular versus subclavian access – a systematic review. Critical care medicine. 2002;30(2):454–60. First citation in articleCrossref Medline, Google Scholar
- 24 Merrer J, De Jonghe B, Golliot F, Lefrant J-Y, Raffy B, Barre E, et al. Complications of femoral and subclavian venous catheterization in critically ill patients: a randomized controlled trial. JAMA. 2001;286(6):700–7. First citation in articleCrossref Medline, Google Scholar
- 25 Brennan JM, Blair JE, Goonewardena S, Ronan A, Shah D, Vasaiwala S, et al. A comparison by medicine residents of physical examination versus hand-carried ultrasound for estimation of right atrial pressure. Am J Cardiol. 2007;99(11):1614–6. First citation in articleCrossref Medline, Google Scholar
- 26 Eisenberg PR, Jaffe AS, Schuster DP. Clinical evaluation compared to pulmonary artery catheterization in the hemodynamic assessment of critically ill patients. Crit Care Med. 1984;12(7):549–53. First citation in articleCrossref Medline, Google Scholar
- 27 Demeria DD, MacDougall A, Spurek M, Reid J, Laframboise K, Taylor-Gjevre RM, et al. Comparison of clinical measurement of jugular venous pressure versus measured central venous pressure. Chest. 2004;126(4):747S. First citation in articleCrossref, Google Scholar
- 28 Thalhammer C, Aschwanden M, Odermatt A, Baumann UA, Imfeld S, Bilecen D, et al. Noninvasive central venous pressure measurement by controlled compression sonography at the forearm. J Am Coll Cardiol. 2007;50(16):1584–9. First citation in articleCrossref Medline, Google Scholar
- 29 Bloch A, Tomaschett C, Jakob SM, Schwinghammer A, Schmid T. Compression sonography for non-invasive measurement of lower leg compartment pressure in an animal model. Injury. 2018;49(3):532–7. First citation in articleCrossref Medline, Google Scholar
- 30 Desjardins R, Denault AY, Bélisle S, Carrier M, Babin D, Lévesque S, et al. Can peripheral venous pressure be interchangeable with central venous pressure in patients undergoing cardiac surgery? Intensive Care Med. 2004;30(4):627–32. First citation in articleCrossref Medline, Google Scholar
- 31 Thalhammer C, Siegemund M, Aschwanden M, Gassmann M, Baumann UA, Jaeger KA, et al. Non-invasive central venous pressure measurement by compression ultrasound – a step into real life. Resuscitation. 2009;80(10):1130–6. First citation in articleCrossref Medline, Google Scholar
- 32 Uthoff H, Thalhammer C, Potocki M, Reichlin T, Noveanu M, Aschwanden M, et al. Central venous pressure at emergency room presentation predicts cardiac rehospitalization in patients with decompensated heart failure. Eur J Heart Fail. 2010;12(5):469–76. First citation in articleCrossref Medline, Google Scholar
- 33 Donahue SP, Wood JP, Patel BM, Quinn JV. Correlation of sonographic measurements of the internal jugular vein with central venous pressure. Am J Emerg Med. 2009;27(7):851–5. First citation in articleCrossref Medline, Google Scholar
- 34 Deol GR, Collett N, Ashby A, Schmidt GA. Ultrasound accurately reflects the jugular venous examination but underestimates central venous pressure. Chest. 2011;139(1):95–100. First citation in articleCrossref Medline, Google Scholar
- 35 Kerleroux B, Pasco J, Dupuis M, Eustache M, Lemrabott A, Jouzel C, et al. Ultrasonographic assessment of the internal jugular vein for the estimation of central venous pressure in hemodialysis patients: A preliminary study. J Clin Ultrasound. 2018;46(4):253–8. First citation in articleCrossref Medline, Google Scholar
- 36 Chaudhary R, Sukhi A, Simon MA, Villanueva FS, Pacella JJ. Role of internal jugular venous ultrasound in suspected or confirmed heart failure: a systematic review. J Card Fail. 2022;28(4):639–49. First citation in articleCrossref Medline, Google Scholar
- 37 Brennan JM, Blair JE, Goonewardena S, Ronan A, Shah D, Vasaiwala S, et al. Reappraisal of the use of inferior vena cava for estimating right atrial pressure. J Am Soc Echocardiogr. 2007;20(7):857–61. First citation in articleCrossref Medline, Google Scholar
- 38 Stawicki SP, Braslow BM, Panebianco NL, Kirkpatrick JN, Gracias VH, Hayden GE, et al. Intensivist use of hand-carried ultrasonography to measure IVC collapsibility in estimating intravascular volume status: correlations with CVP. J Am Coll Surg. 2009;209(1):55–61. First citation in articleCrossref Medline, Google Scholar
- 39 Nagdev AD, Merchant RC, Tirado-Gonzalez A, Sisson CA, Murphy MC. Emergency department bedside ultrasonographic measurement of the caval index for noninvasive determination of low central venous pressure. Ann Emerg Med. 2010;55(3):290–5. First citation in articleCrossref Medline, Google Scholar
- 40 Schefold JC, Storm C, Bercker S, Pschowski R, Oppert M, Krüger A, et al. Inferior vena cava diameter correlates with invasive hemodynamic measures in mechanically ventilated intensive care unit patients with sepsis. J Emerg Med. 2010;38(5):632–7. First citation in articleCrossref Medline, Google Scholar
- 41 Juhl-Olsen P, Frederiksen CA, Sloth E. Ultrasound assessment of inferior vena cava collapsibility is not a valid measure of preload changes during triggered positive pressure ventilation: a controlled cross-over study. Ultraschall Med. 2012;33(2):152–9. First citation in articleCrossref Medline, Google Scholar
- 42 Coen D, Cortellaro F, Pasini S, Tombini V, Vaccaro A, Montalbetti L, et al. Towards a less invasive approach to the early goal-directed treatment of septic shock in the ED. Am J Emerg Med. 2014;32(6):563–8. First citation in articleCrossref Medline, Google Scholar
- 43 Alavi-Moghaddam M, Kabir A, Shojaee M, Manouchehrifar M, Moghimi M. Ultrasonography of inferior vena cava to determine central venous pressure: a meta-analysis and meta-regression. Acta Radiologica. 2017;58(5):537–41. First citation in articleCrossref Medline, Google Scholar
- 44 Uthoff H, Siegemund M, Aschwanden M, Hunziker L, Fabbro T, Baumann U, et al. Prospective comparison of noninvasive, bedside ultrasound methods for assessing central venous pressure. Ultraschall Med – Eur J Ultrasound. 2012;33(07):E256–E62. First citation in articleCrossref, Google Scholar
- 45 Hu B, Xiang H, Liang H, Yu L, Xu T, Yang JH, et al. Assessment effect of central venous pressure in fluid resuscitation in the patients with shock: a multi-center retrospective research. Chin Med J (Engl). 2013;126(10):1844–9. First citation in articleMedline, Google Scholar
- 46 Marik PE, Cavallazzi R. Does the central venous pressure predict fluid responsiveness? An updated meta-analysis and a plea for some common sense. Crit Care Med. 2013;41(7):1774–81. First citation in articleCrossref Medline, Google Scholar
- 47 Uthoff H, Breidthardt T, Klima T, Aschwanden M, Arenja N, Socrates T, et al. Central venous pressure and impaired renal function in patients with acute heart failure. Eur J Heart Fail. 2011;13(4):432–9. First citation in articleCrossref Medline, Google Scholar
- 48 Sellei RM, Hingmann SJ, Kobbe P, Weber C, Grice JE, Zimmerman F, et al., Compartment elasticity measured by pressure-related ultrasound to determine patients “at risk” for compartment syndrome: an experimental in vitro study. Patient Saf Surg. 2015;9(1):4. First citation in articleCrossref Medline, Google Scholar
- 49 Thalhammer C, Segerer S, Augustoni M, Jacomella V, Clemens RK, Wuthrich RP, et al. Acute effects of haemodialysis on central venous and arterial pressure characteristics. Nephrology (Carlton). 2015;20(2):91–5. First citation in articleCrossref Medline, Google Scholar
- 50 Koster M, Amann-Vesti BR, Husmann M, Jacomella V, Meier TO, Jeanneret C, et al. Non-invasive pressure measurement of the great saphenous vein in healthy controls and patients with venous insufficiency. Clin Hemorheol Microcirc. 2013;54(3):325–32. First citation in articleCrossref Medline, Google Scholar
Питання та відповіді
Що таке центральний венозний тиск (ЦВТ) і чому його вимірювання важливе?
- Центральний венозний тиск (ЦВТ) вказує на попереднє навантаження на серце і добре корелює з внутрішньосудинним об’ємом крові.
- Його вимірювання є важливим для діагностики та терапії, особливо у критично хворих пацієнтів, оскільки допомагає виявити внутрішньосудинну гіпо- або гіперволемію, що може призвести до серцевої недостатності або венозного застою.
Які існують методи вимірювання ЦВТ та їх обмеження?
- Традиційним “золотим стандартом” є інвазивний метод із введенням венозного катетера, який пов’язаний з ризиком ускладнень (кровотеча, інфекція, тромбоз) та вимагає спеціального обладнання і підготовленого персоналу.
- Клінічна оцінка ЦВТ виявилася ненадійною порівняно з інвазивними методами.
Які неінвазивні ультразвукові методи можуть замінити інвазивне вимірювання ЦВТ?
- Існують різні неінвазивні ультразвукові методи, які можуть стати надійною альтернативою інвазивному вимірюванню.
- Серед них особливу увагу приділено компресійному ультразвуку (КУЗ), який поєднує властивості ультразвуку з манометром тканинного тиску.
- Також згадуються методи вимірювання здатності нижньої порожнистої вени до спадання (НПВ-С) та внутрішньої яремної вени до спадання (ВЯВ-С).
Як працює метод компресійного ультразвуку (КУЗ) для вимірювання ЦВТ?
- Метод базується на тому, що периферичні вени (наприклад, плечова вена) співвідносяться з верхньою порожнистою веною та попереднім навантаженням серця.
- Вимірювання проводиться на передпліччі за допомогою ультразвукового пристрою з прикріпленим манометром. Тиск у точці спадання вени відповідає внутрішньосудинному периферичному венозному тиску (ПВТ).
- Результат, отриманий за допомогою КУЗ, може бути скоригований відповідно до різниці висоти стовпа крові між місцем вимірювання та рівнем правого передсердя.
Чи може неспеціалізований персонал використовувати метод КУЗ?
- Так, дослідження показали, що КУЗ може бути надійно застосоване неспеціалізованим персоналом за допомогою портативної ультразвукової системи після короткої навчальної програми.
- Не було виявлено значних відмінностей у вимірюваннях між студентами та досвідченими експертами, а також між висококласними та портативними ультразвуковими системами.
Які клінічні переваги та майбутні перспективи УЗКВВТні?
- УЗКВВТні є простою, безпечною та надійною альтернативою інвазивним методам для вимірювання ЦВТ.
- Визначення неінвазивного ЦВТ може бути незалежним предиктором повторної кардіологічної госпіталізації у пацієнтів з декомпенсованою серцевою недостатністю, що допомагає у стратифікації ризику.
- Метод придатний для широкого застосування в повсякденній клінічній практиці, особливо у відділеннях невідкладної допомоги та інтенсивної терапії.