🤖 Короткий переказ від ШІ
Підошовний больовий синдром заднього і середнього відділів стопи є поширеною проблемою, найчастіше спричиненою підошовною фасціопатією. Ультразвукове дослідження є ефективним методом для виявлення патологічних змін, пов’язаних з цим станом, а також інших можливих причин болю.
Сонографія дозволяє легко ідентифікувати характерні ознаки підошовної фасціопатії, такі як гіпоехогенне потовщення та втрата фібрилярної структури апоневрозу. Дослідження також допомагає в диференційній діагностиці інших станів, включаючи розриви фасції, ентезопатії, тунельні синдроми та стресові переломи. Для ефективної оцінки різних порушень, що викликають підошовний больовий синдром, рекомендується використовувати сучасні УЗД апарати, наприклад, від компанії GE Voluson E8.
✅ Ключові тези зі статті:
- Діагностика: Ультразвукове дослідження є високоточним методом для діагностики підошовної фасціопатії та інших причин болю в стопі.
- Лікування: УЗД допомагає у виборі тактики лікування, визначаючи точне місце ураження для локальних втручань.
- Переваги: Сонографія є доступним, економічним та динамічним інструментом для детальної оцінки структур стопи.
- Обмеження: Хоча УЗД є ефективним, для підтвердження деяких станів може знадобитися додаткова візуалізація, як-от МРТ.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
АВТОРИ: Douglas Hoffman, MD, Stefano Bianchi, MD
Підошовний больовий синдром є поширеним ортопедичним станом, з частотою виявлення від 1 з 4, до 1 з 5 пацієнтів у досліджуваних популяціях. Незважаючи на те, що підошовна фасціопатія є найбільш поширеною причиною підошовного больового синдрому заднього і середнього відділів стопи, яка представлена в поліклініках, ряд інших розладів також можуть проявлятися підошовним болем у стопі і повинні розглядатися, як частина диференціальної діагностики. Оцінка підошовного болю в стопі починається з ретельного аналізу історії хвороби, фізикального дослідження і стандартної рентгенографії. У випадках, коли симптоми пацієнта не піддаються лікуванню, або причина симптомів у пацієнта недостатньо досліджена, може бути проведена більш розширена діагностика. Ультразвукова оцінка поверхні стопи може легко виявляти характерні патологічні зміни, пов’язані з підошовною фасціопатією. У випадку, коли підошовна фасція має нормальні ознаки при сонографії, вивчення структур заднього і середнього відділів стопи може пояснити альтернативну причину болю, і її застосування є обґрунтованим. Ця робота демонструє класичні сонографічні ознаки підошовної фасціопатії та інших патологій стопи, що слід враховувати у пацієнтів з підошовним больовим синдромом стопи.
ПАТОЛОГІЯ ПІДОШОВНОГО АПОНЕВРОЗУ
Підошовний апоневроз складається з 3 пучків: медіального, центрального і бічного. Центральний пучок є найбільшим і найсильнішим, який починається від медіального горбка п’яткової кістки і розділяється на 5 розбіжних пучків, що вплітаються в підошовну пластинку плеснофалангового суглоба і основи проксимальних фаланг. Бічний пучок починається від бічного п’яткового горбка, проходить більш поверхнево відносно м’яза, який відводить мізинець, і закінчується в основі п’ятої плеснової кістки, нижче і більш латерально від місця прикріплення короткого малогомілкового м’яза. Тонкий медіальний пучок, клінічно найменш важливий з 3 пучків, також починається від медіальної поверхні п’яткової кістки, розташовується над відвідним м’язом великого пальця і з’єднується дистально з його фасцією.
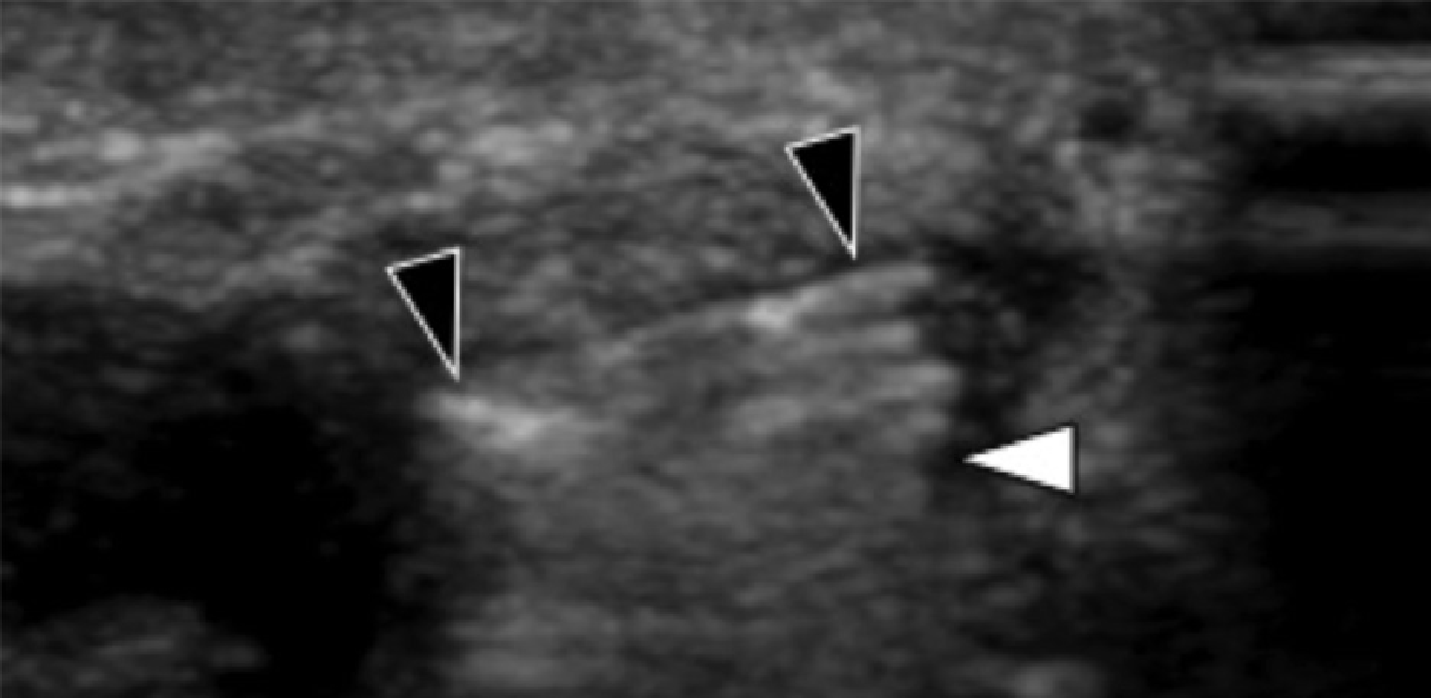
Обидва – і боковий, і центральний пучки підошовного апоневрозу легко визначаються при сонографії. Центральний пучок має рівномірну гіперехогенну фібрилярну будову, при скануванні з проксимальної сторони він товстий і трикутної форми, а з дистальної – тонкий. Нормальна товщина підошовної фасції при сонографії в найширшому місці становить приблизно від 3 до 4 мм. На її початку на рівні горбистості п’яткової кістки, найглибші й задні волокна апоневрозу мають косий напрямок у ділянці прикріплення їх до кістки, що може проявитися у вигляді гіпоехогенної структури в результаті анізотропії. Патологія латерального пучка найчастіше розвивається в місці її фіксації в основі п’ятої плеснової кістки, де він легко оцінюється ехографічно. Латеральний пучок візуалізується у вигляді тонкої смуги, яка різко розширюється в місці свого закінчення, зберігаючи рівномірну гіперехогенну фібрилярну ехотекстуру.
ПІДОШОВНА ФАСЦІОПАТІЯ
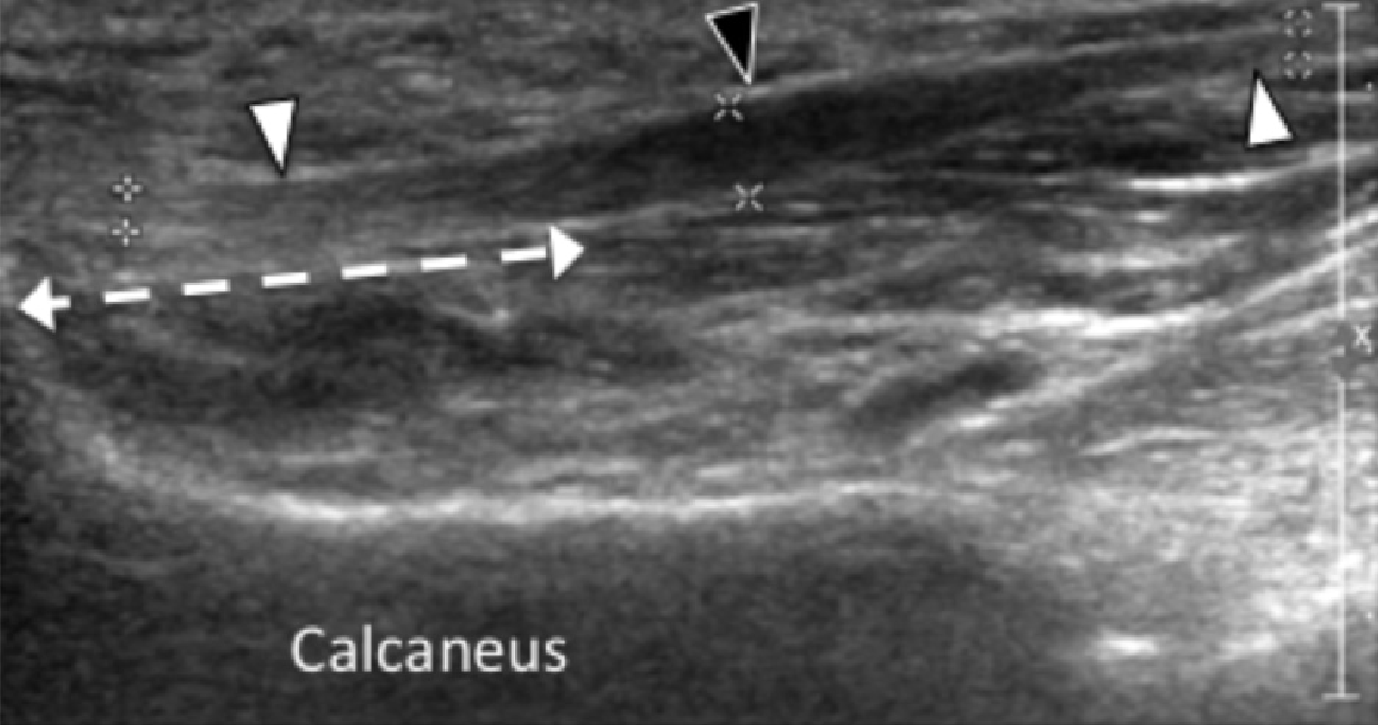
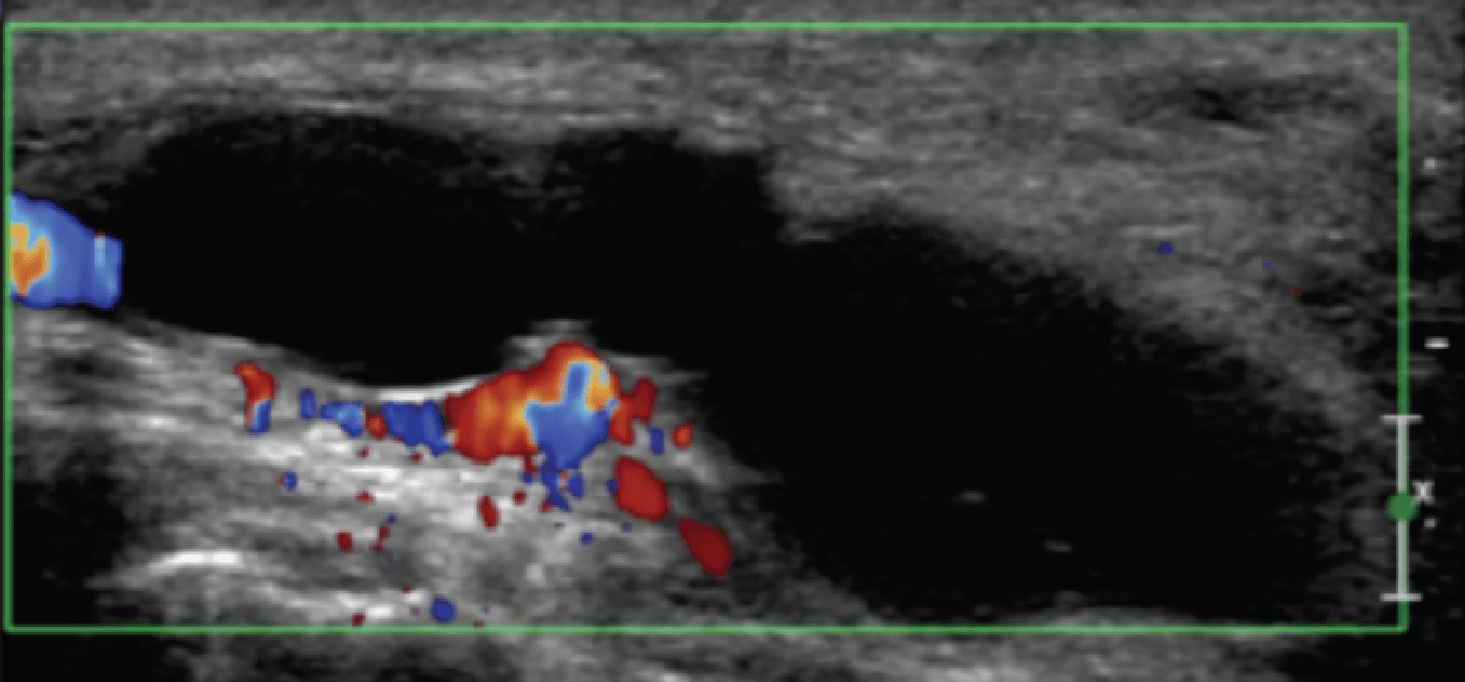
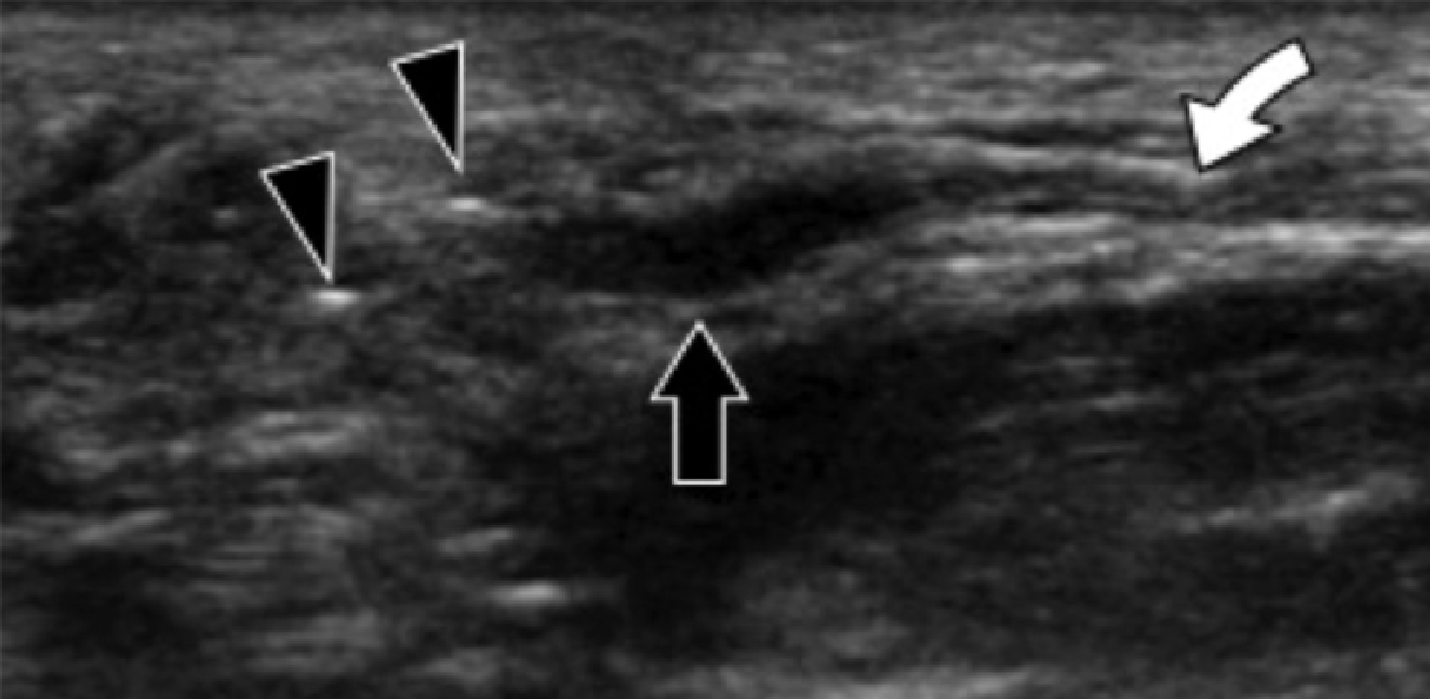
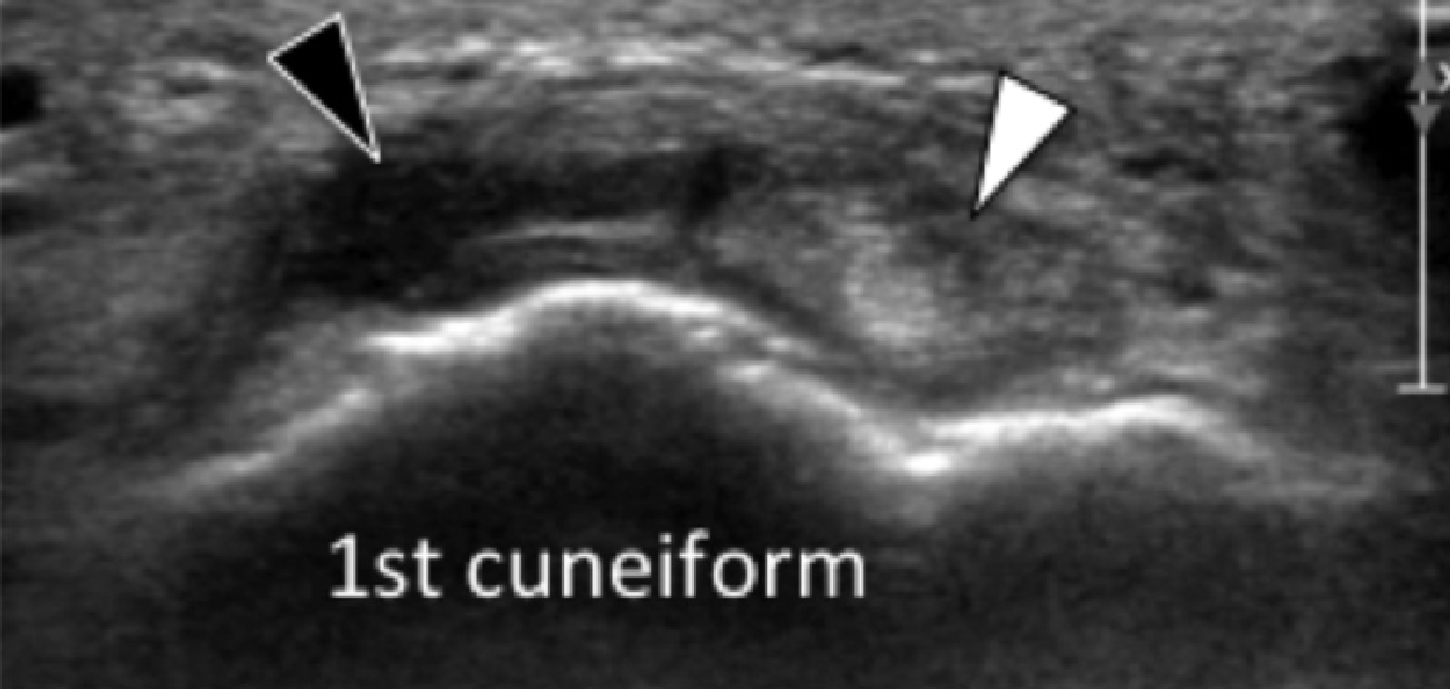
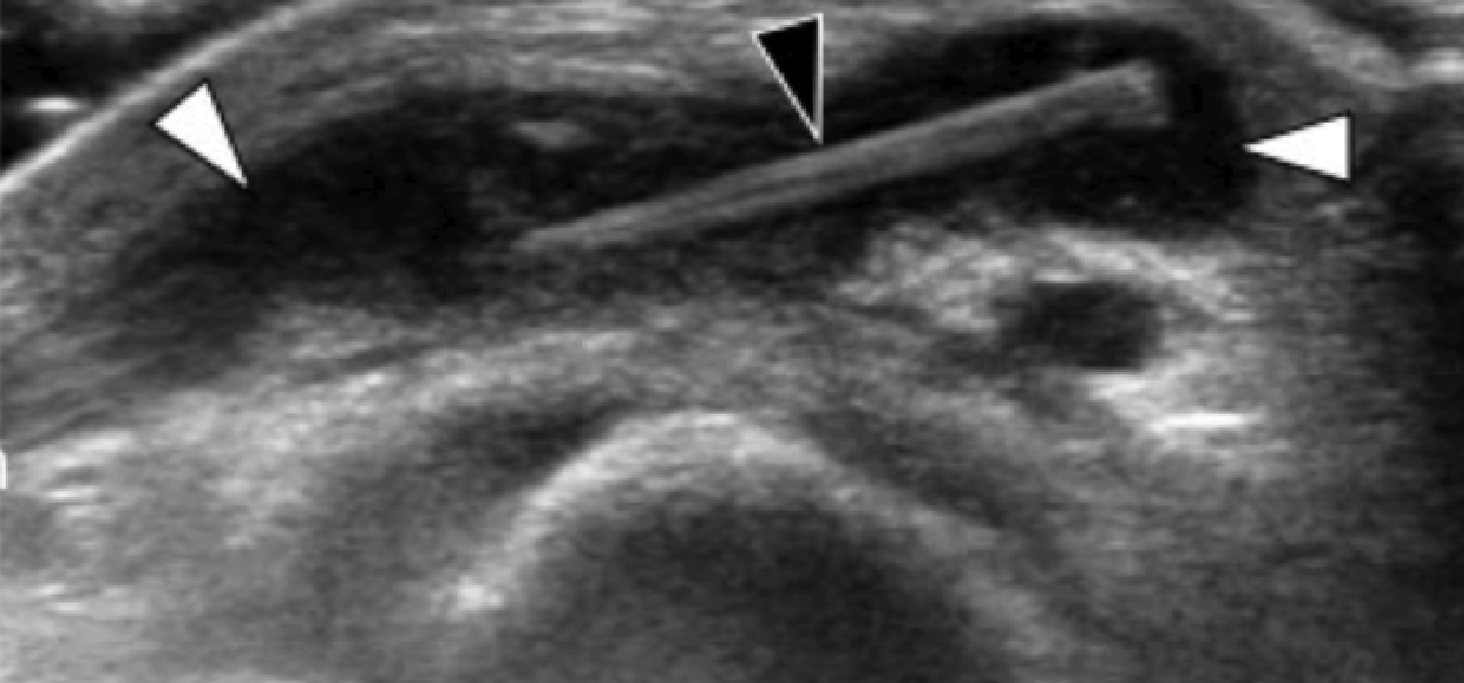
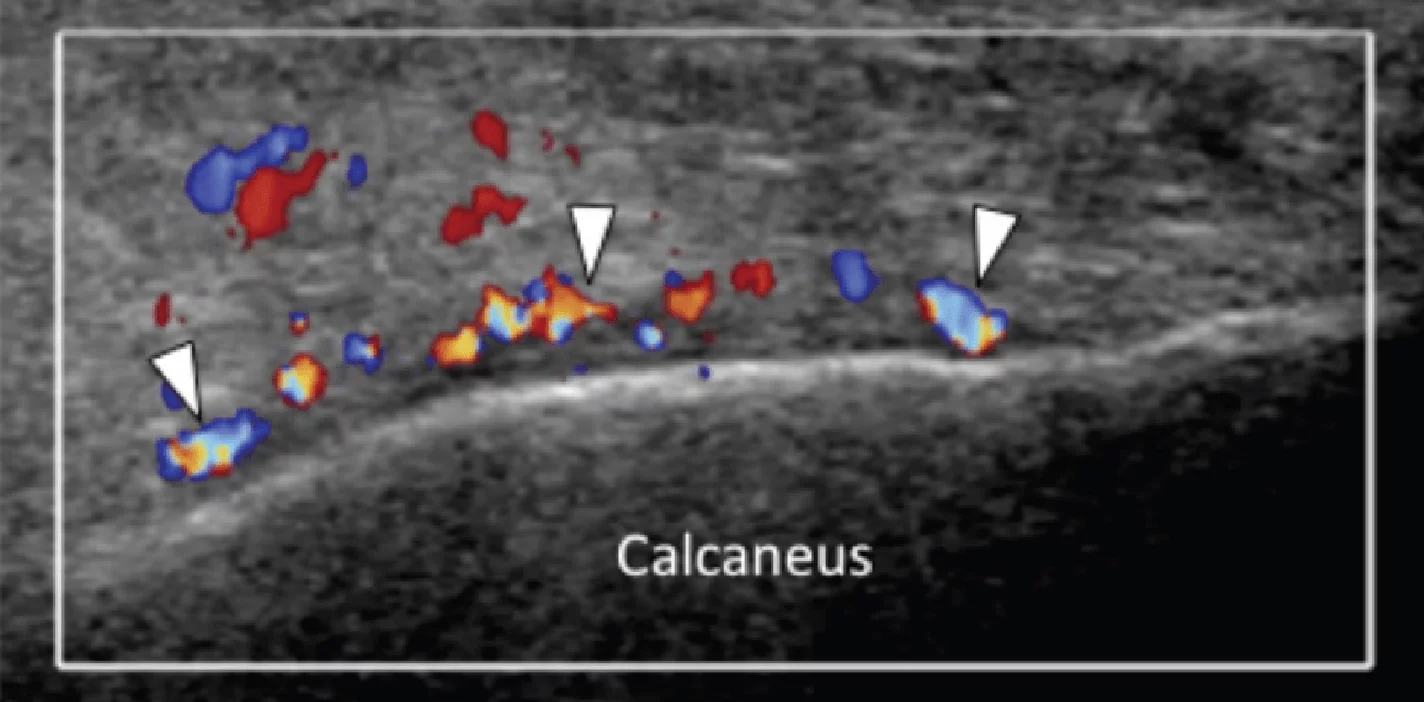
Підошовна фасціопатія найбільш часто включає в себе проксимальну третину центрального пучка підошовного апоневрозу (Рис. 1). Характерні ехографічні ознаки підошовної фасціопатії включають: гіпоехогенне потовщення центрального пучка з втратою звичайної фібрилярної структури в проксимальній третині і в місці його фіксації на рівні медіального горбка п’яткової кістки; гіпоехогенні вогнища можуть бути присутніми в потовщеній частині апоневрозу, що відображає локальні ділянки некрозу колагену і міксоїдної дегенерації. Інші ознаки включають в себе розмивання глибоких і поверхневих меж апоневрозу, періфасціальний набряк і кортикальну нерівномірність п’яткової кістки, найчастіше з тракційним остеофітом (ентезофіт). Доплерографія може виявляти гіперваскуляризацію в межах проксимальних відділів підошовного апоневрозу і в оточуючих тканинах.
A)
B)
C)
D)
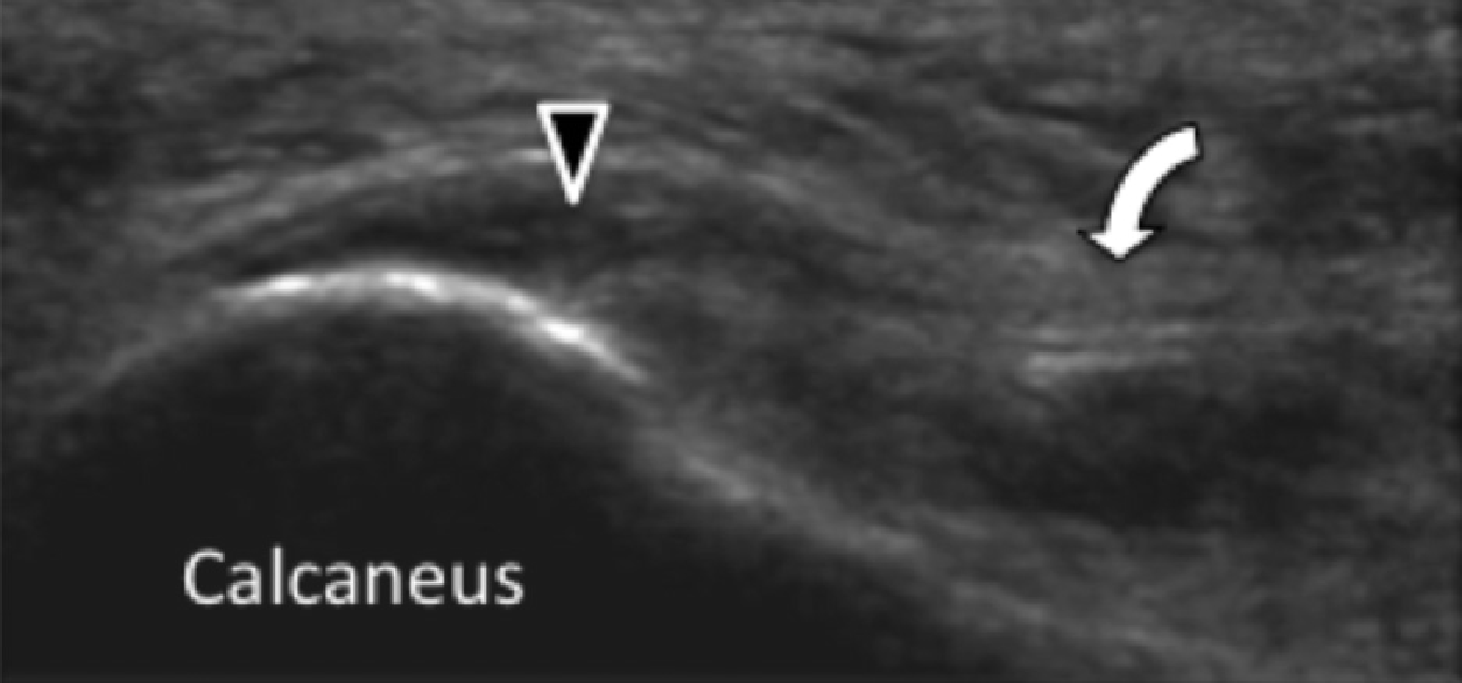
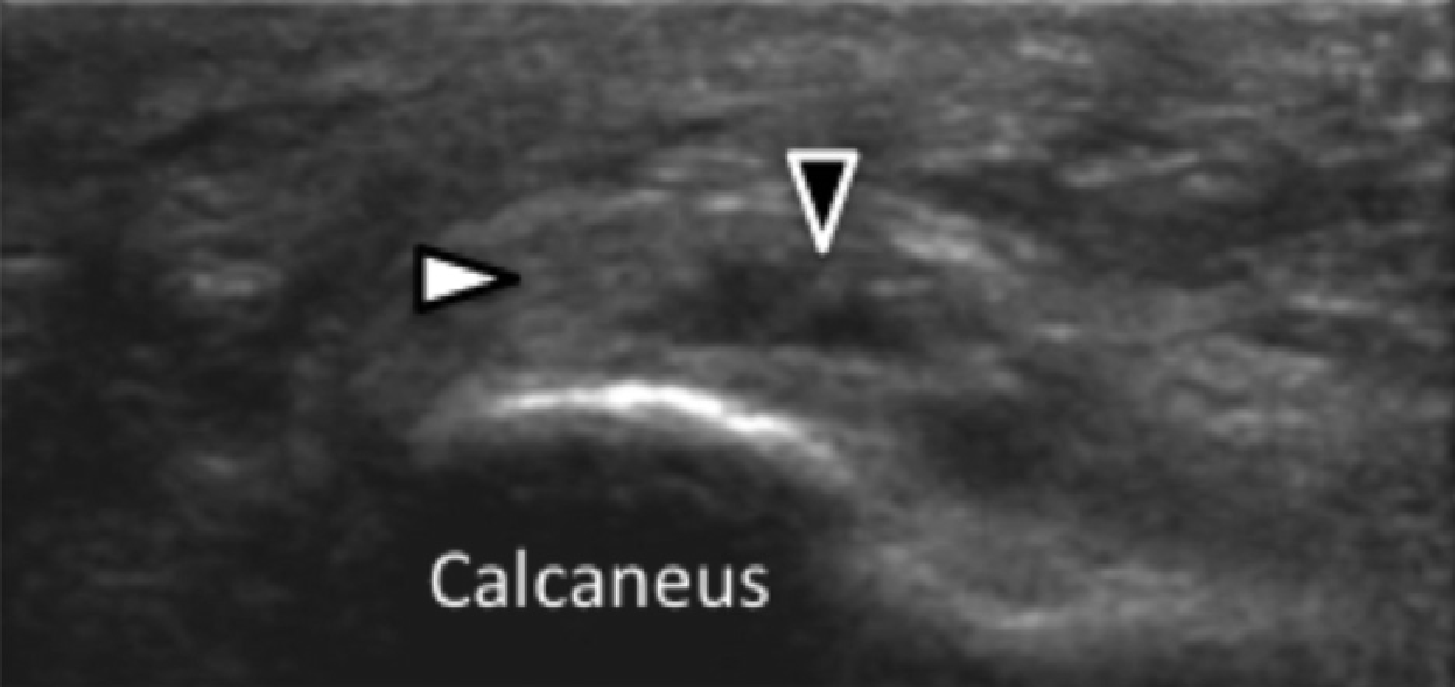
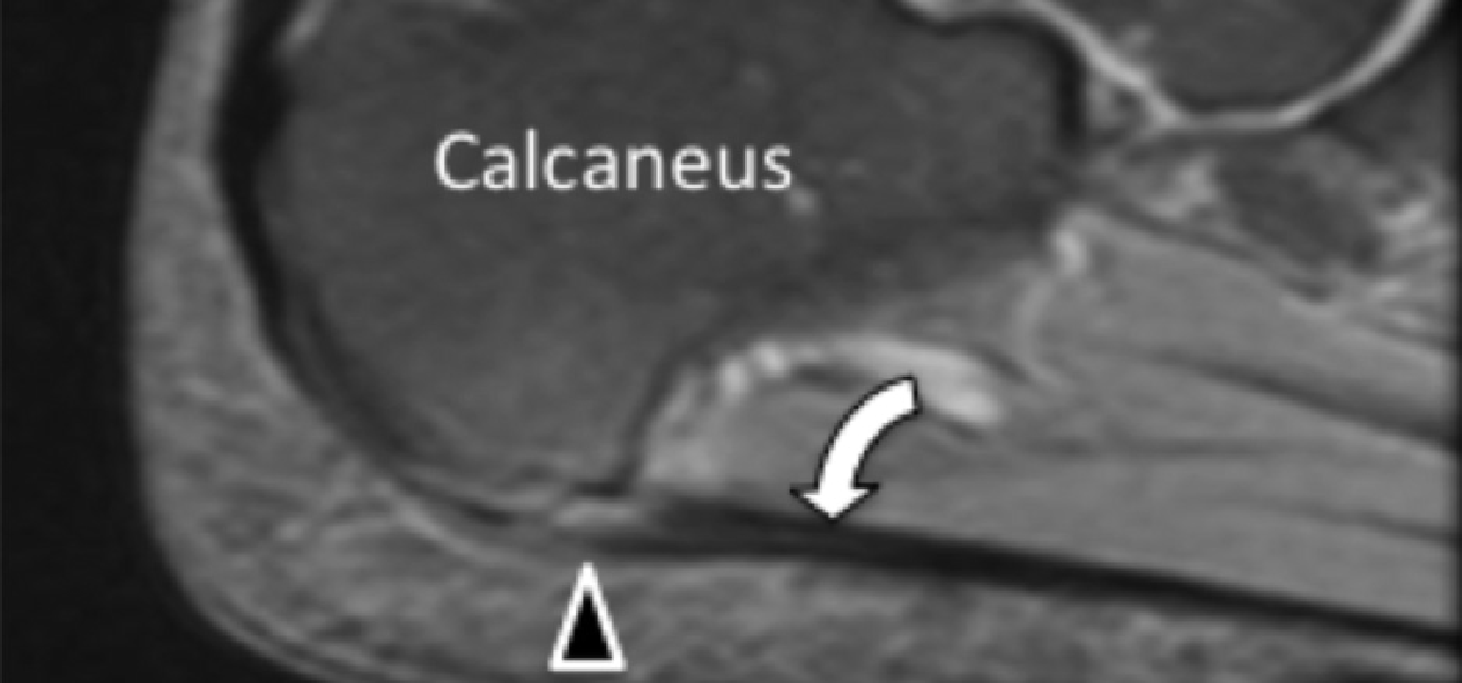
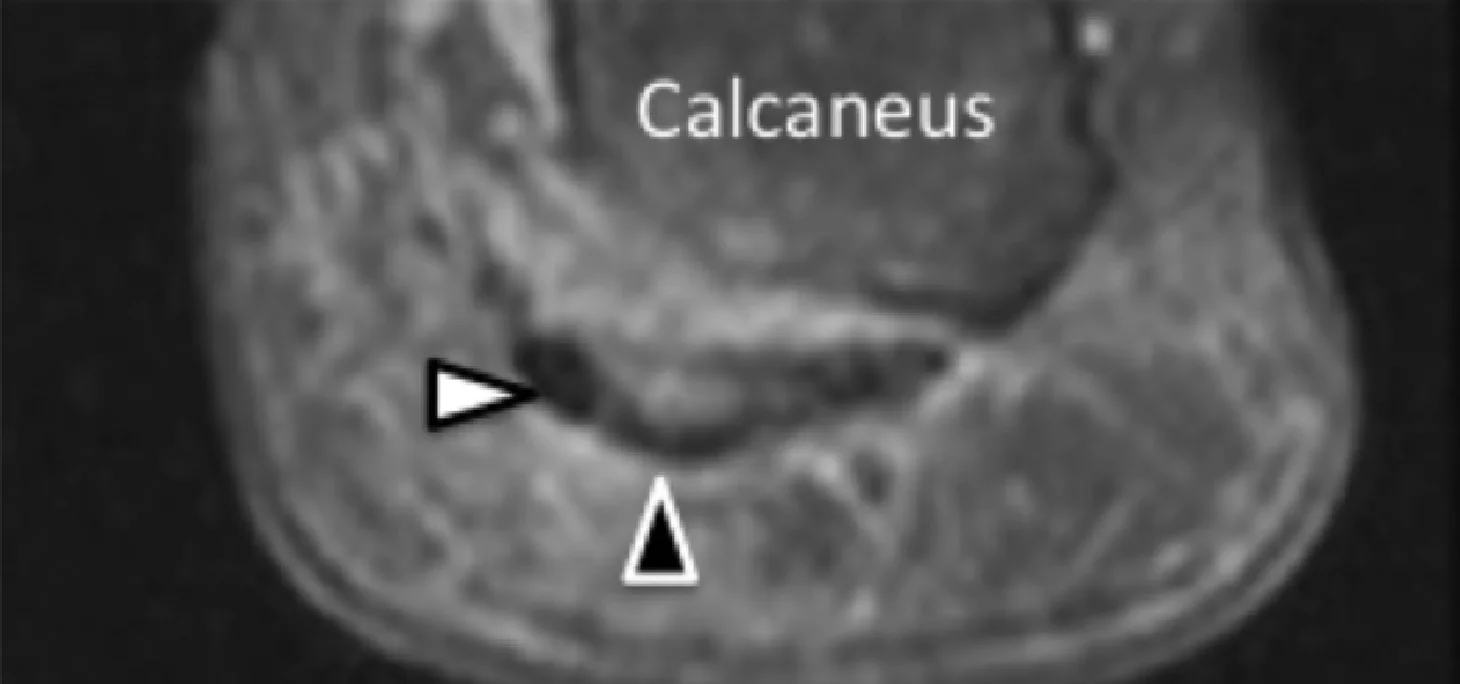
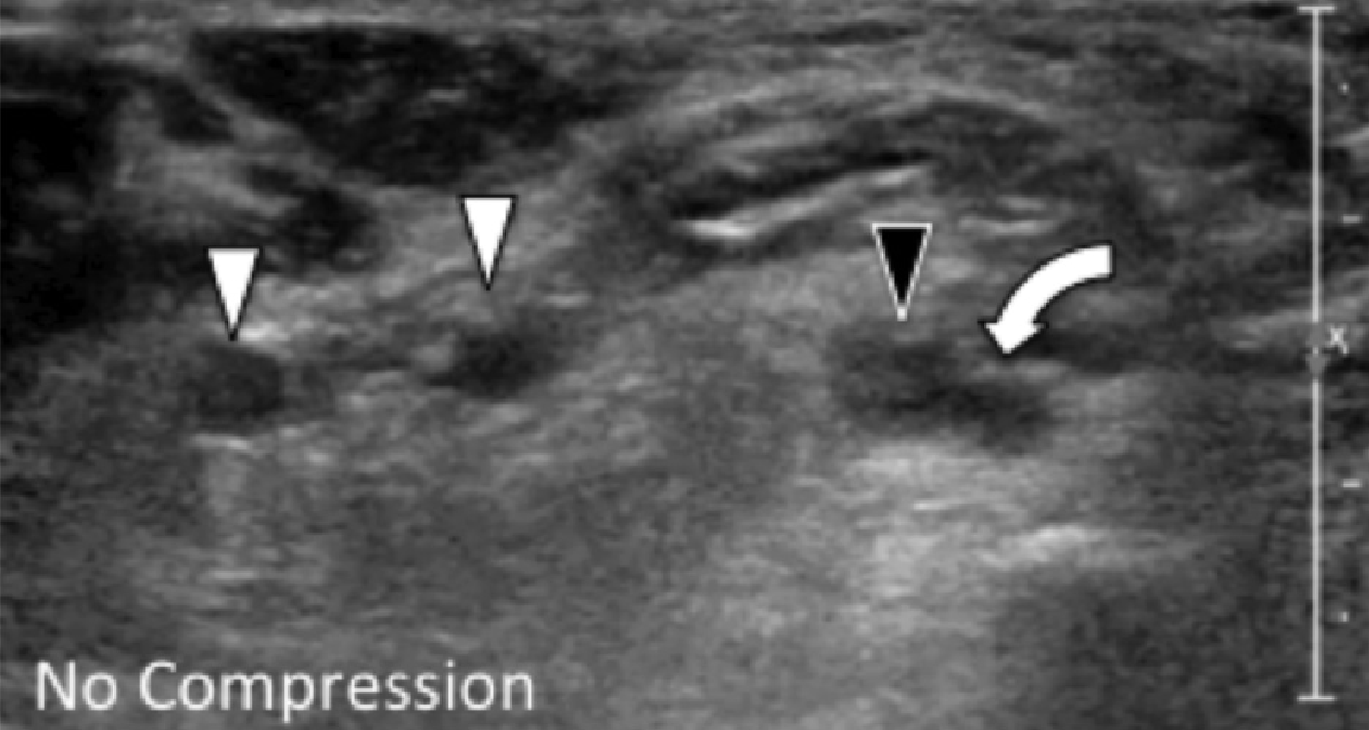
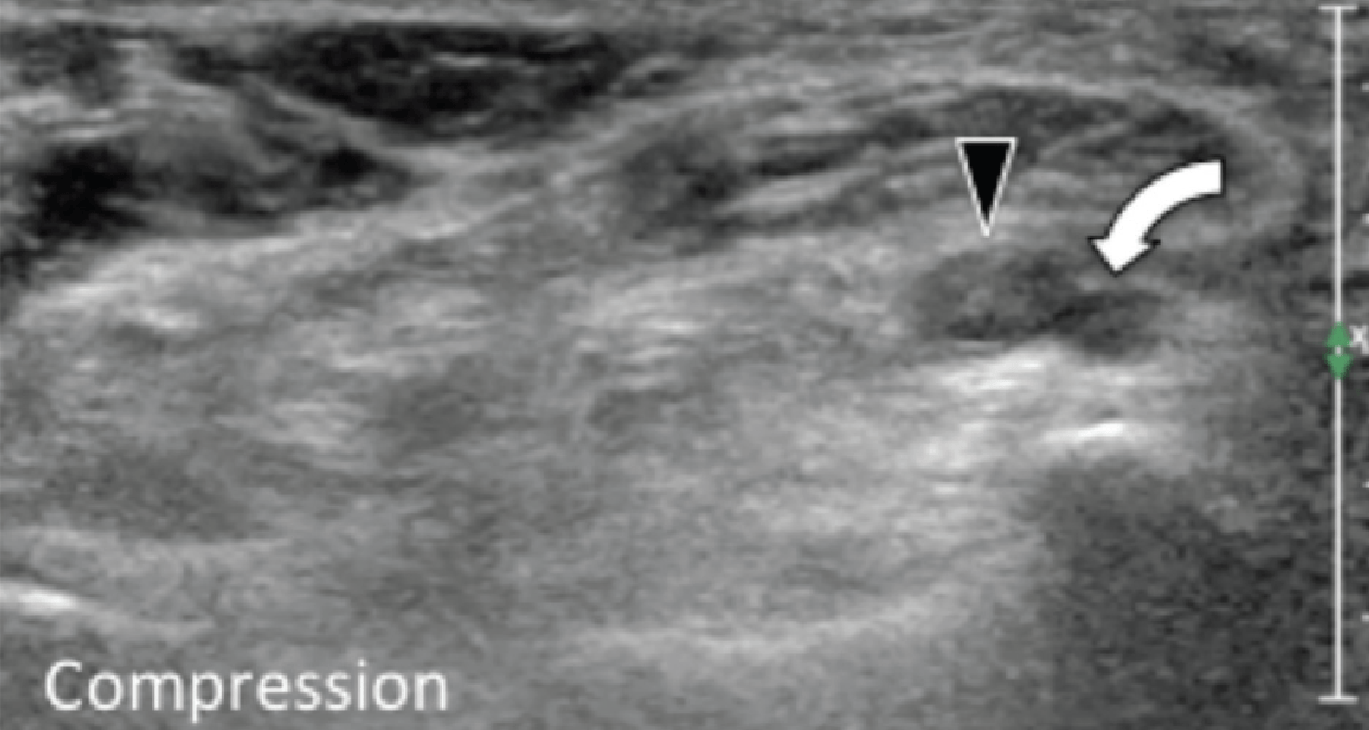
Рис. 1. Ентензопатія підошовної фасції. A і С, поздовжня сонограма (А) і відповідне Т2-зважене із заглушенням жирової тканини МРТ зображення (С) проксимального відділу підошовної фасції. На А, сонограма показує потовщення гіпоехогенного апоневрозу (чорна стрілка) з втратою нормальної гіперехогенної фібрилярної структури. Зверніть увагу на кортикальну нерівномірність окістя п’яткової кістки, розмивання глибоких і поверхневих країв апоневрозу, в порівнянні з нормальним апоневрозом дистальніше (вигнута біла стрілка). B і D, сонограма в поперечній проекції (В) і відповідне Т2-зважене із заглушенням жирової тканини МРТ зображення (D) проксимального відділу підошовної фасції. На B, зверніть увагу на локальну гіпоехогенну ділянку (чорні стрілки) медіального пучка підошовної фасції в зоні до її кісткової фіксації. Латеральний пучок має нормальний вигляд на обох зображеннях (білі стрілки).
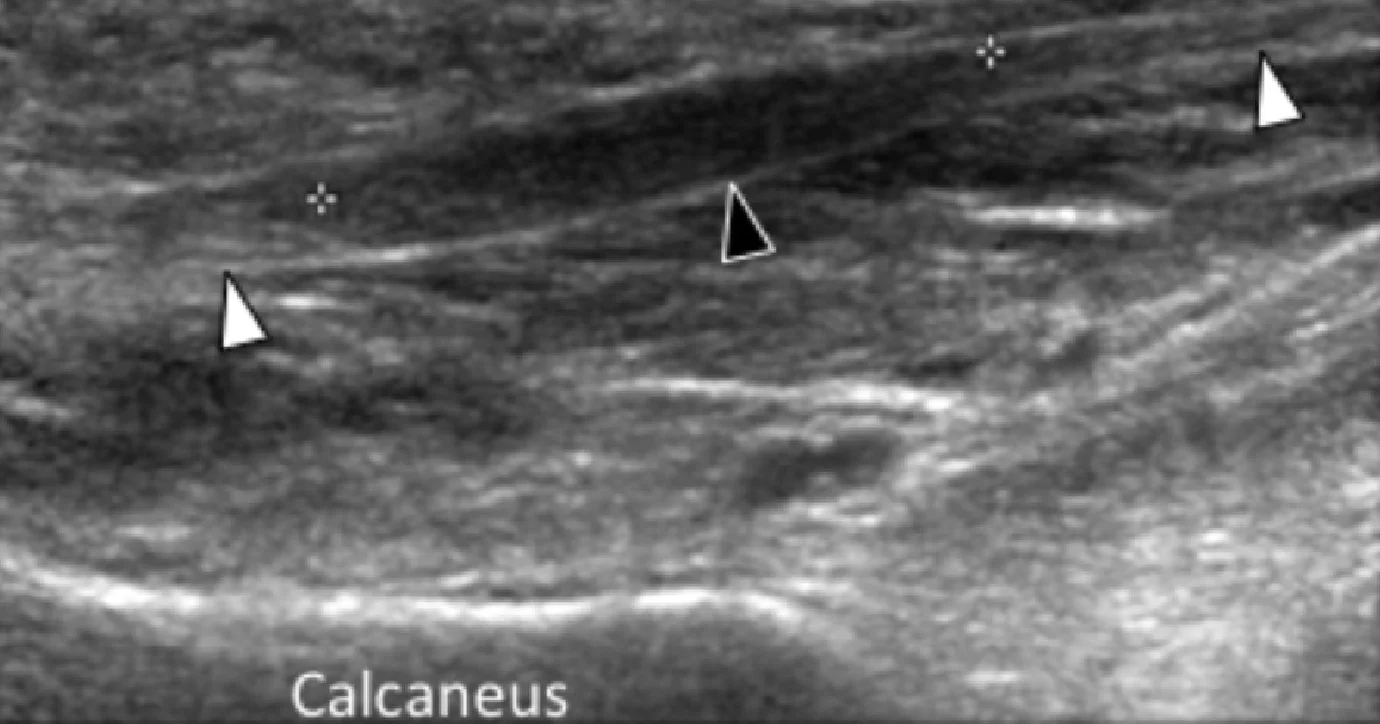
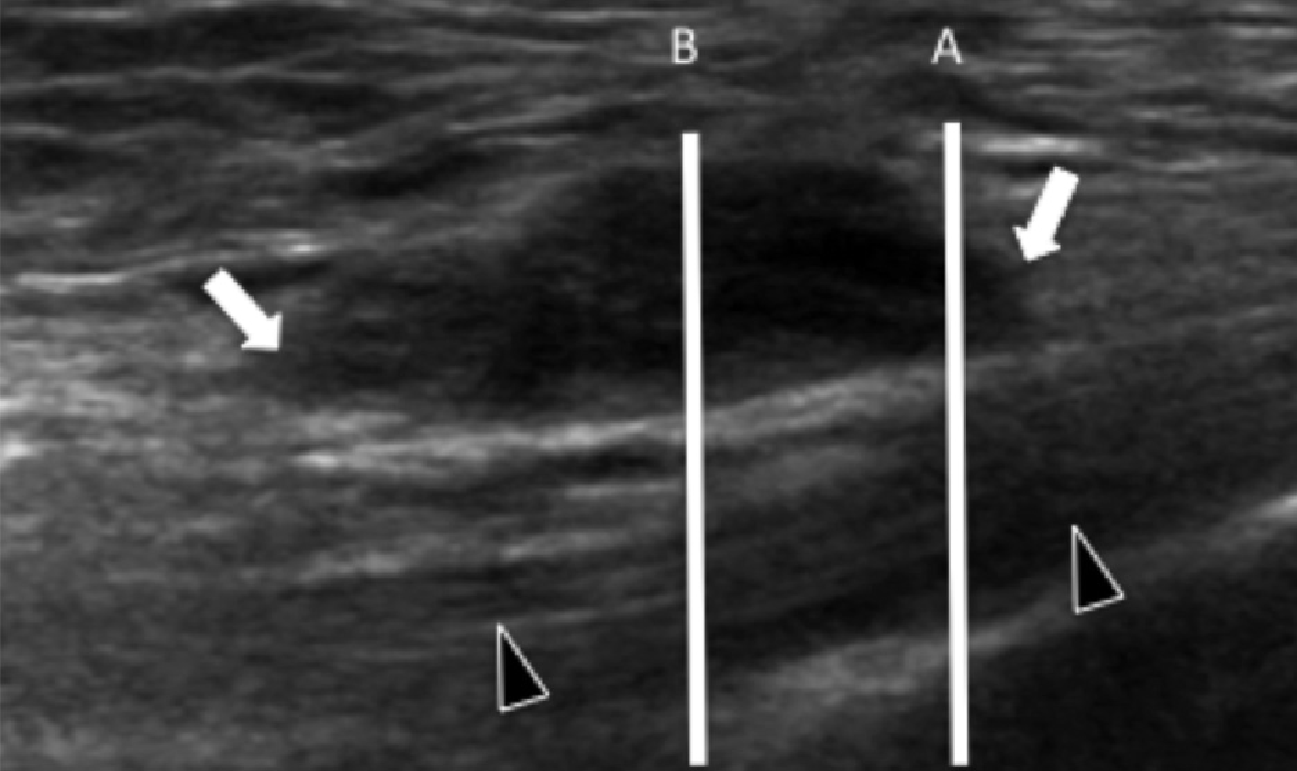
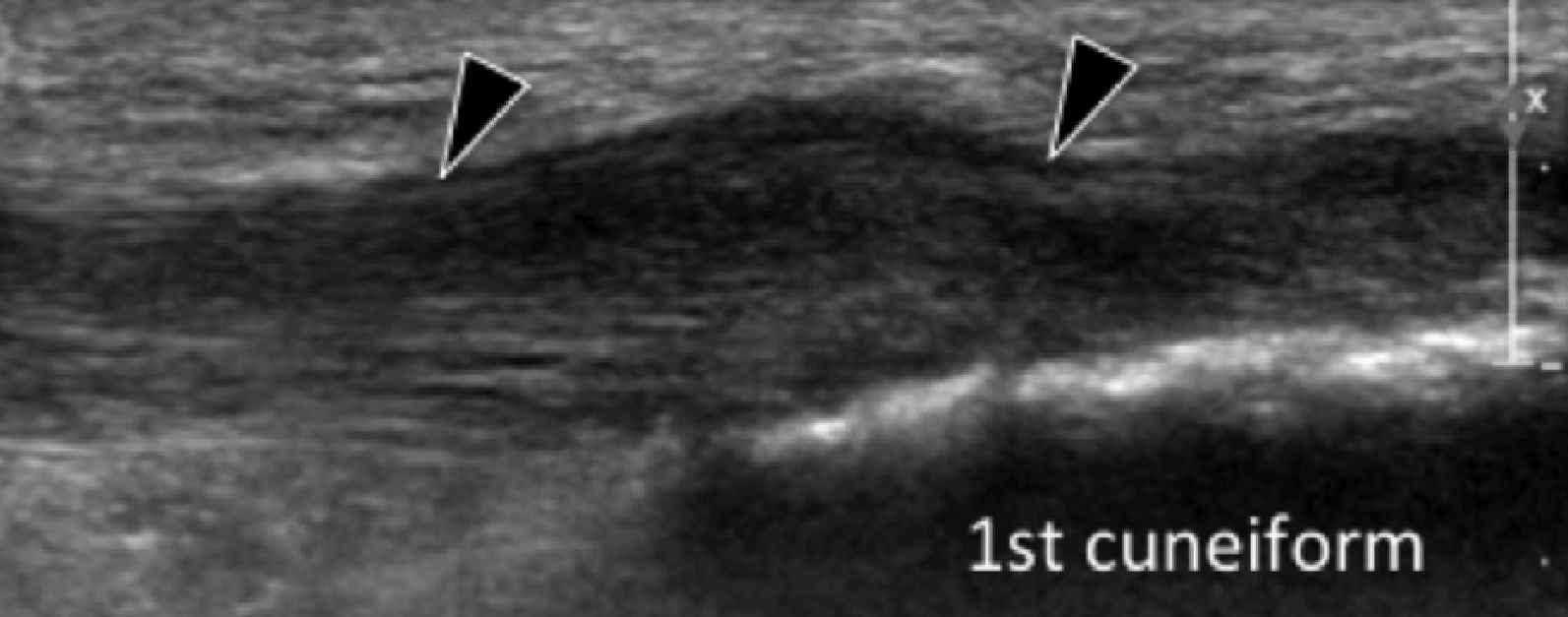
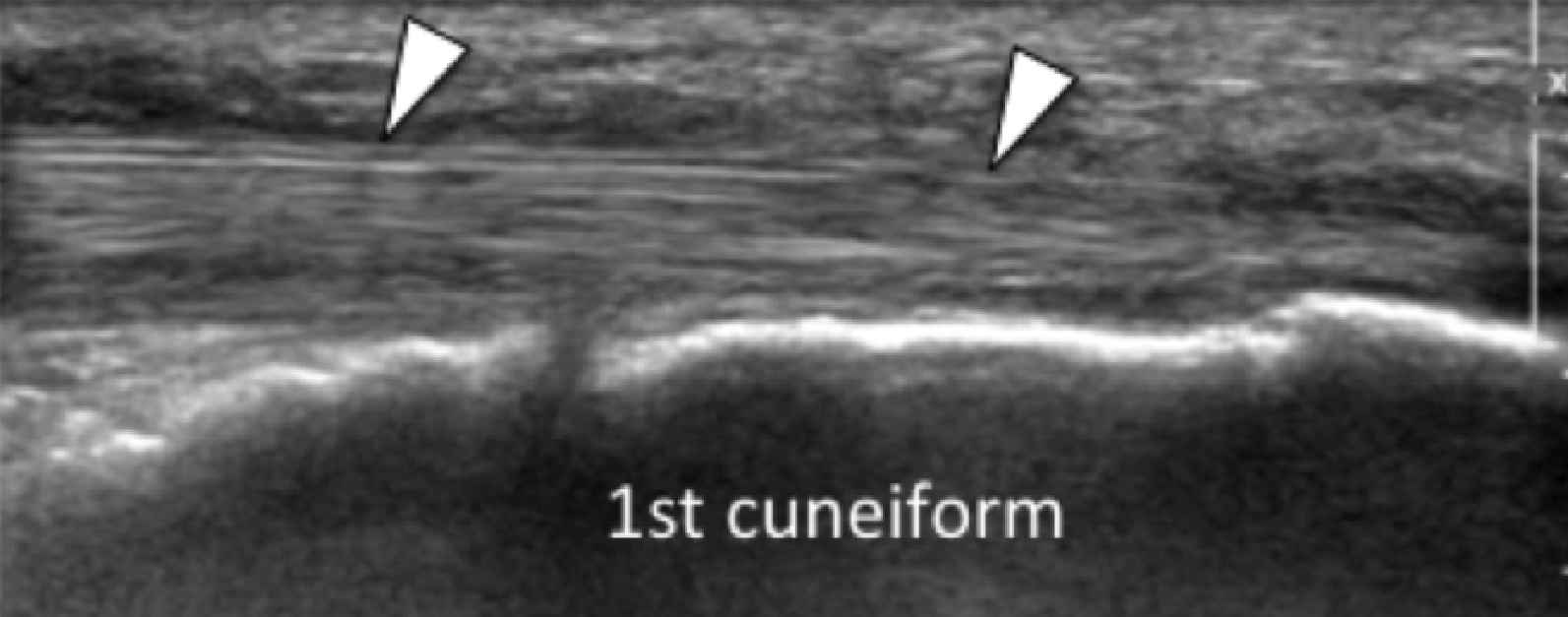
Рідше, підошовна фасціопатія може розвиватися в середній або дистальній третині підошовного апоневрозу, що в даний час пов’язують із стійким підошовним п’ятковим болем (Рис. 2).
РОЗРИВИ ПІДОШОВНОЇ ФАСЦІЇ
Гострі розриви підошовної фасції можуть зустрічатися як в проксимальній третині (Рис. 3А), так і в середній третині (Рис. 3В). Ультразвукова картина включає в себе: локальне вузлове потовщення підошовної фасції з втратою фібрилярної безперервності, частіше зачіпаючи поверхневі волокна, ніж глибокі. Навколишній набряк може бути присутнім в залежності від часу розвитку травми. Проведення кореляції з анамнезом хворого є корисним елементом в диференційній діагностиці часткового розриву від важкої фасціопатії, хоча й існує значний збіг ознак між цими двома станами. Травматичний початок гострого болю після клацання, особливо у пацієнтів із вже існуючою підошовною фасціопатією, або недавні місцеві ін’єкції стероїдів у фасцію, що збільшує ймовірність розриву підошовної фасції. У випадках, коли повний розрив апоневрозу менш передбачений, динамічна оцінка шляхом обережного дорзального згинання кісточки і великого пальця може допомогти відрізнити виражену підошовну фасціопатію або частковий розрив від повного розриву. Це проявляється у вигляді порушення безперервності руху або наявності проміжку між проксимальним і дистальним кінцями апоневрозу.
A)
B)
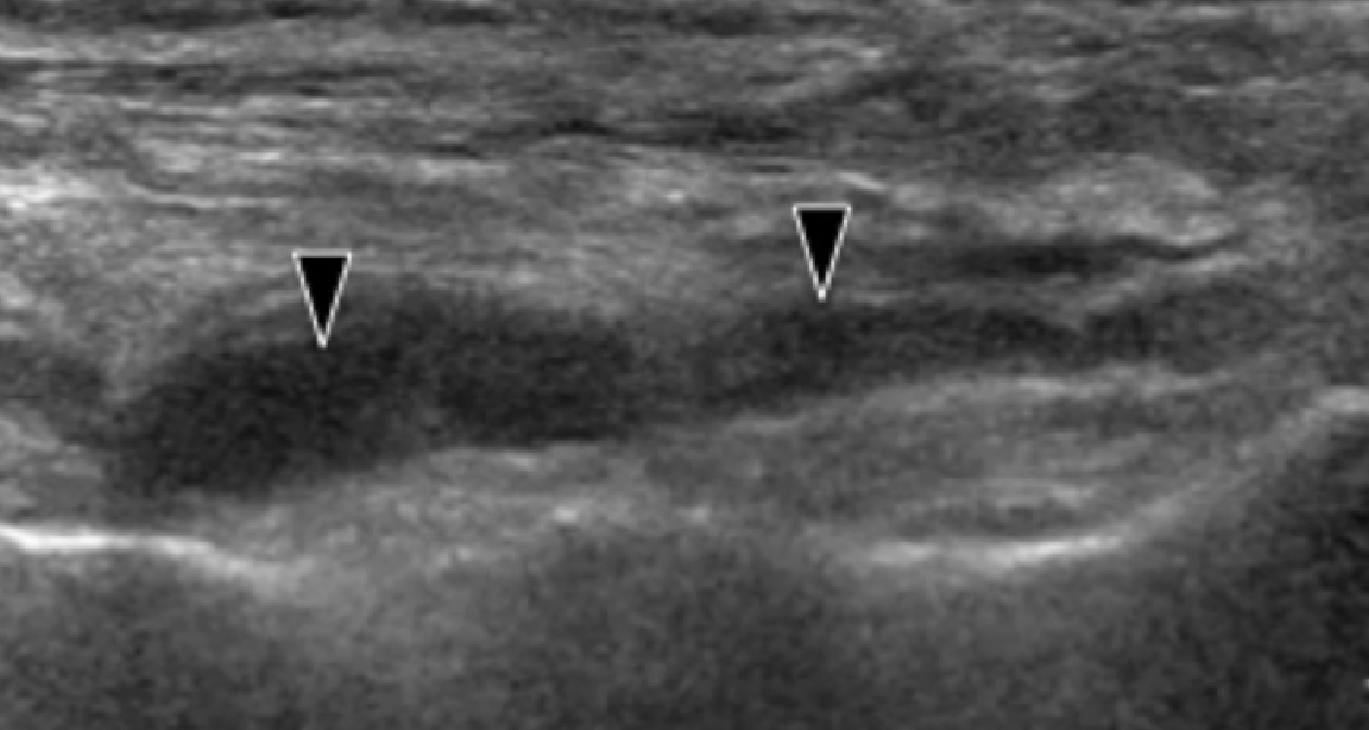
Рис. 2. Підошовний фасциїт: середня третина. А і В, поздовжні сонограми середньої третини підошовного апоневрозу відображають сегментарне гіпоехогенне потовщення, втрату внутрішньої фібрилярної ехотекстури і розмиті краї (чорні стрілки) – характеристики підошовного фасциїта. Зверніть увагу на звичайну товщину і зовнішній вигляд проксимальної і дистальної ділянки підошовного апоневрозу (білі стрілки). На А, може бути виміряна відстань патологічного сегменту підошовного апоневрозу від місця його фіксації до п’яткової кістки (пунктирна подвійна стрілка), що допомагає точно визначити місце проведення локальної ін’єкції або ударно-хвильової терапії.
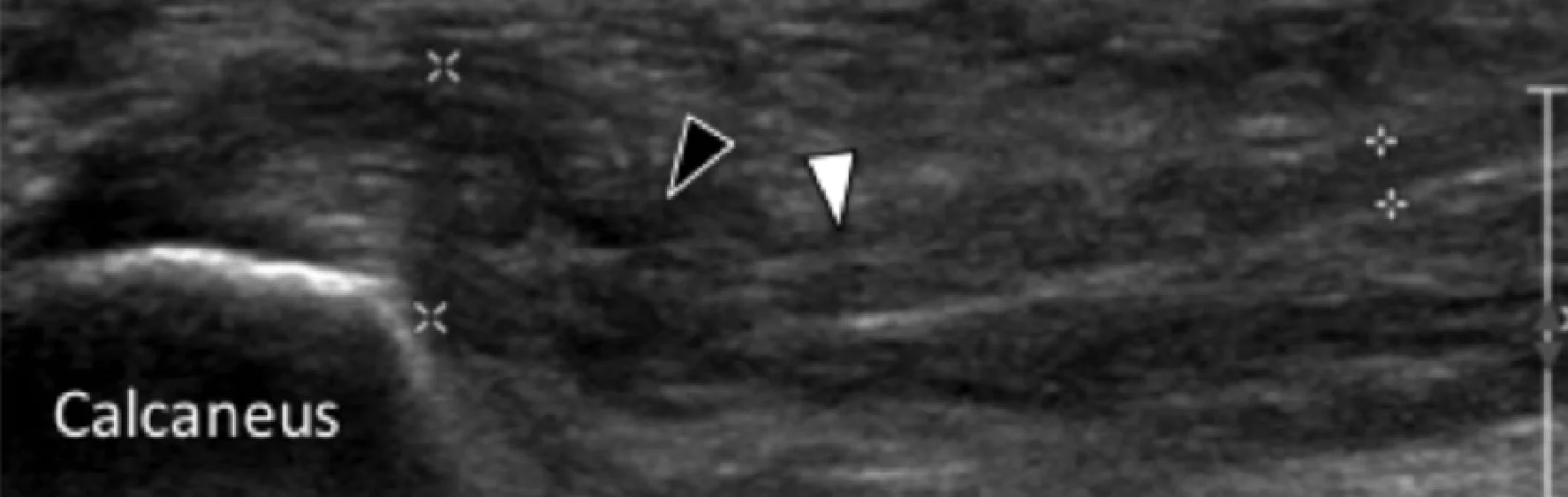
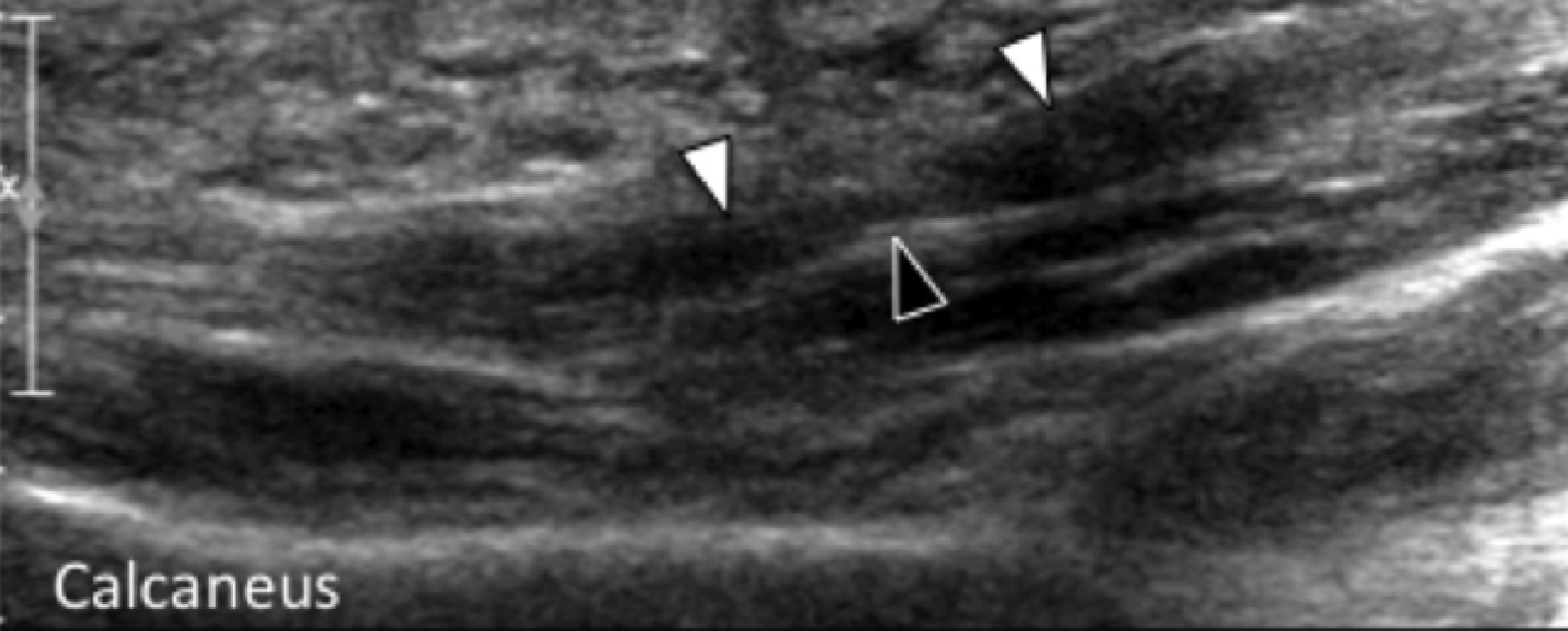
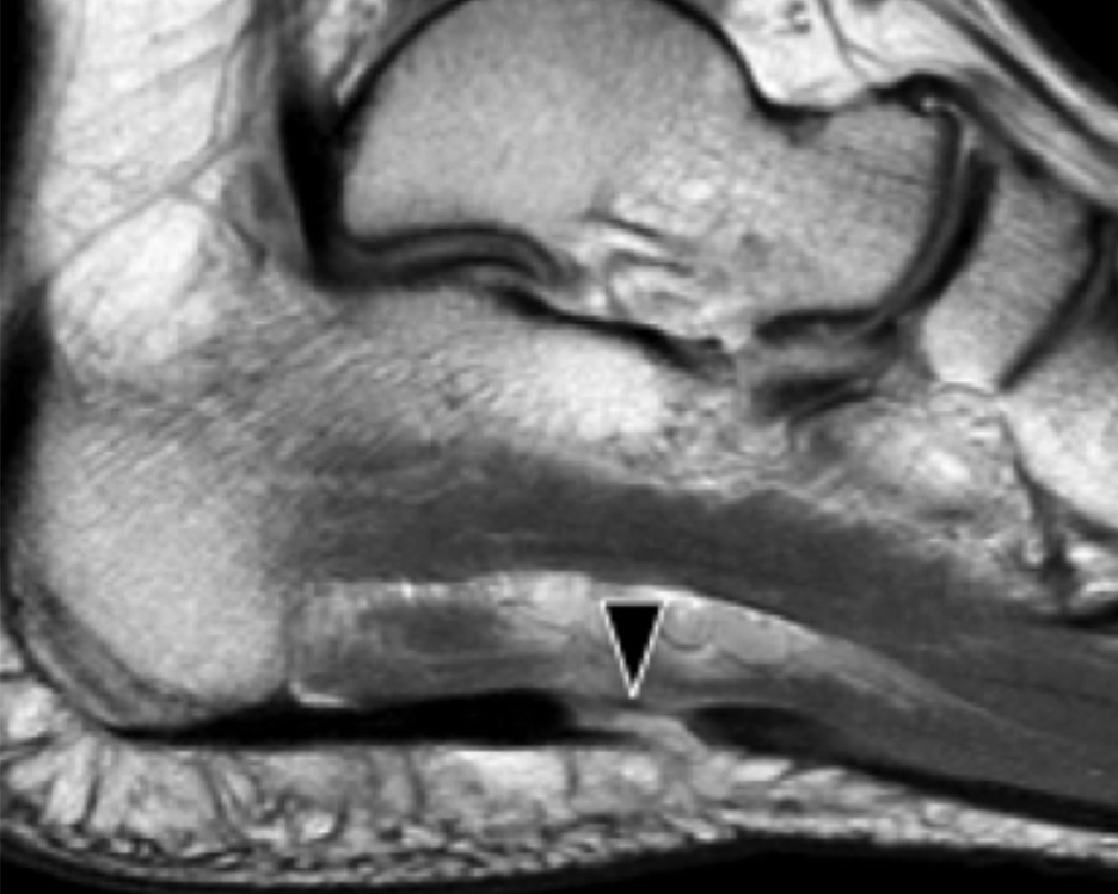
Рис.3. Розрив підошовної фасції. А, поздовжня сонограма показує втягнутий (біла стрілка) центральний пучок підошовного апоневрозу (відмітки) від місця його кріплення до п’яткової кістки з внутрішнім і оточуючим набряком та крововиливом (чорна стрілка). Зверніть увагу на прогресивне потовщення і втрату тонкої фібрилярної ехотекстури апоневрозу більш дистально від розриву, що наводить на думку про наявність підошовного фасциїту до розриву. В і С, поздовжня сонограма (В) і відповідне T1-зважене МРТ зображення (C) іншого пацієнта показують розрив центральної третини підошовного апоневрозу. Як проксимальний, так і дистальний кінці апоневрозу (білі стрілки) були потовщені, що свідчить про раніше виявлений підошовний фасциїт. Зверніть увагу на повне руйнування цілісності апоневротичної ехотекстури на місці розриву (чорні стрілки).
ЕНТЕНЗОПАТІЯ ЛАТЕРАЛЬНОГО ПУЧКА ПІДОШОВНОЇ ФАСЦІЇ
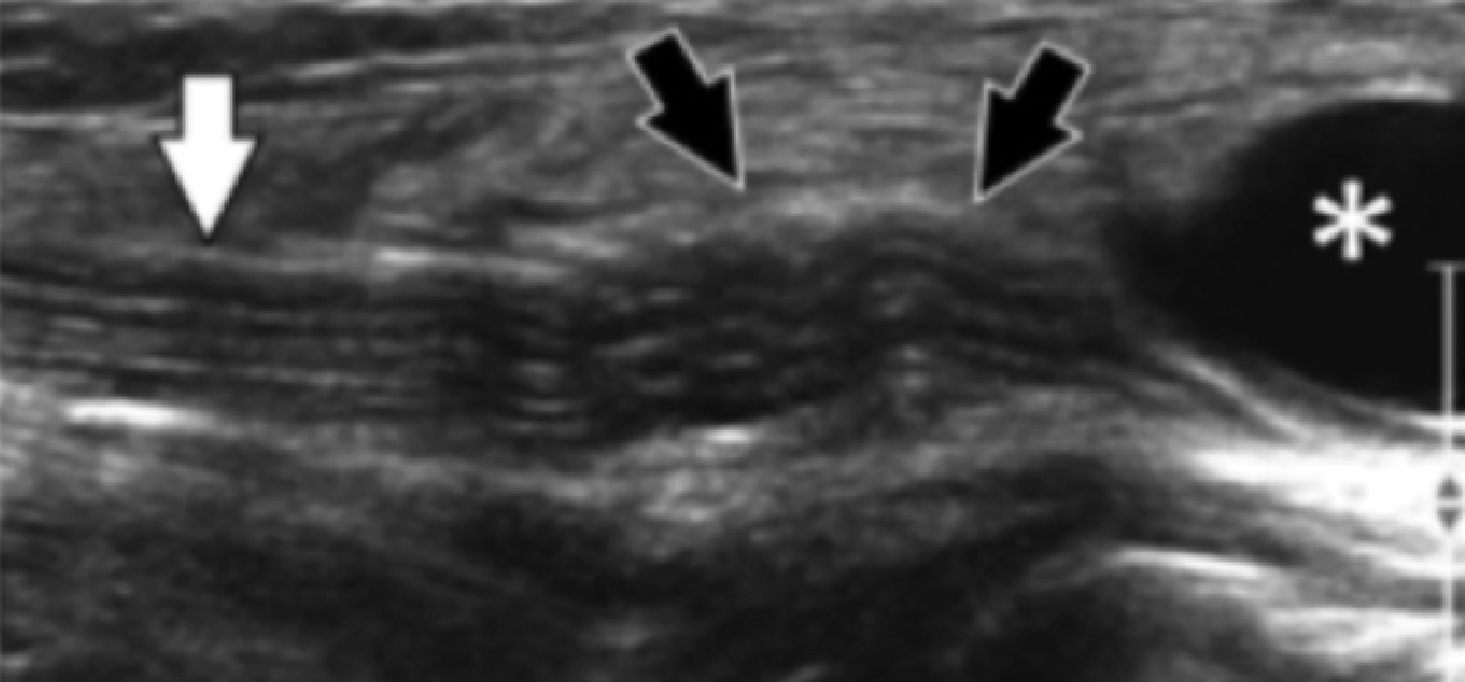
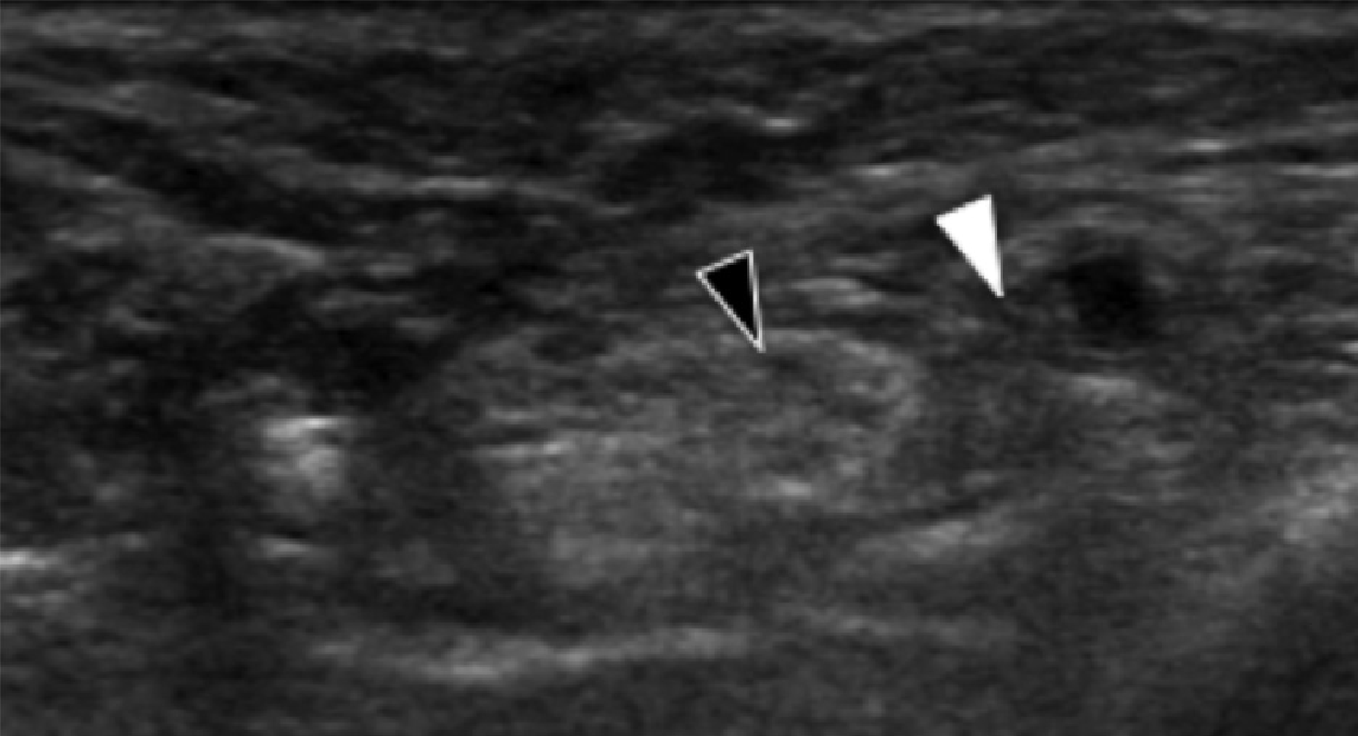
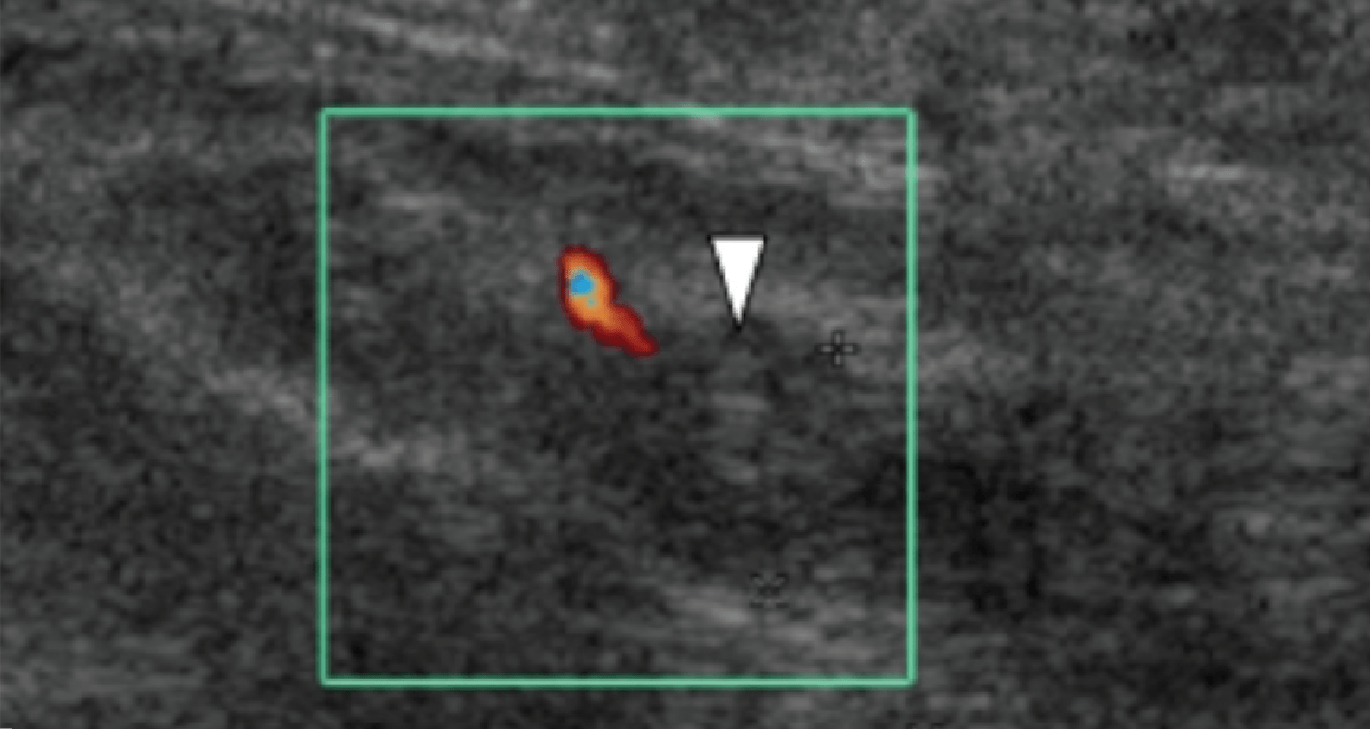
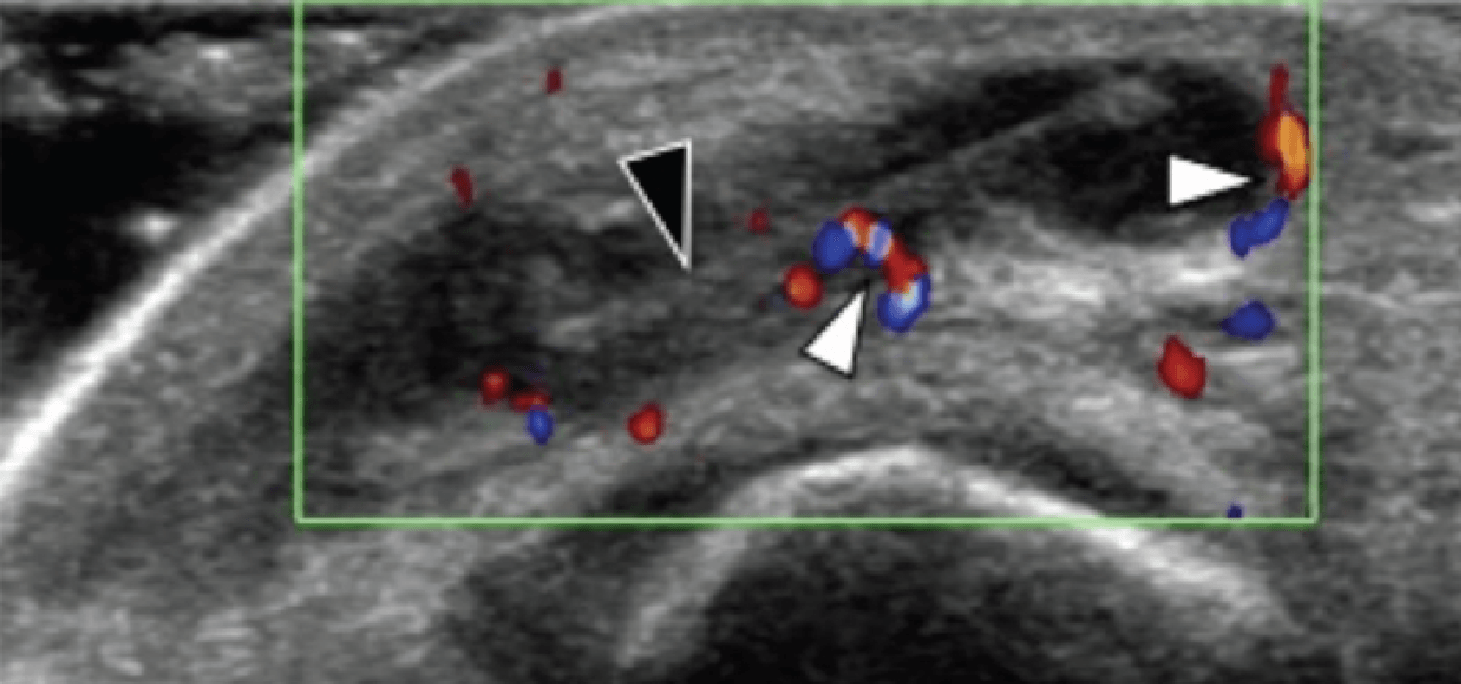
Ентензопатія латерального пучка підошовної фасції може бути присутньою як при латеральному, так і підошовному больовому синдромі стопи. Цей стан часто співіснує з підошовною фасціопатією, оскільки пацієнти можуть ходити на латеральній стороні своєї ноги, щоб уникнути прямого тиску на медіальний горбок п’яткової кістки. Бічний пучок підошовної фасції вплітається в нижню поверхню основи п’ятої плеснової кістки і має значно ширше прикріплення, ніж сухожилля короткого малогомілкового м’яза, яке фіксується на бічній стороні плеснової кістки (Рис. 4А). Знання цих зон фіксації полегшує диференціальну діагностику ентензопатії латерального пучка від преінсерціонної тендинопатії короткого малогомілкового м’яза. На сонограмі при ентензопатії виявляється гіпоехогенне потовщення і втрата фібрилярної ехотекстури в місці фіксації (Рис. 4В). У випадках, коли ці зміни незначні, необхідно обов’язково провести порівняння з протилежною стороною. Кольорова доплерографія може виявити гіперваскуляризацію в більш гострих випадках. Дуже часто тиск, який чинить ультразвуковий датчик, викликає больові відчуття, що підтверджують діагноз.
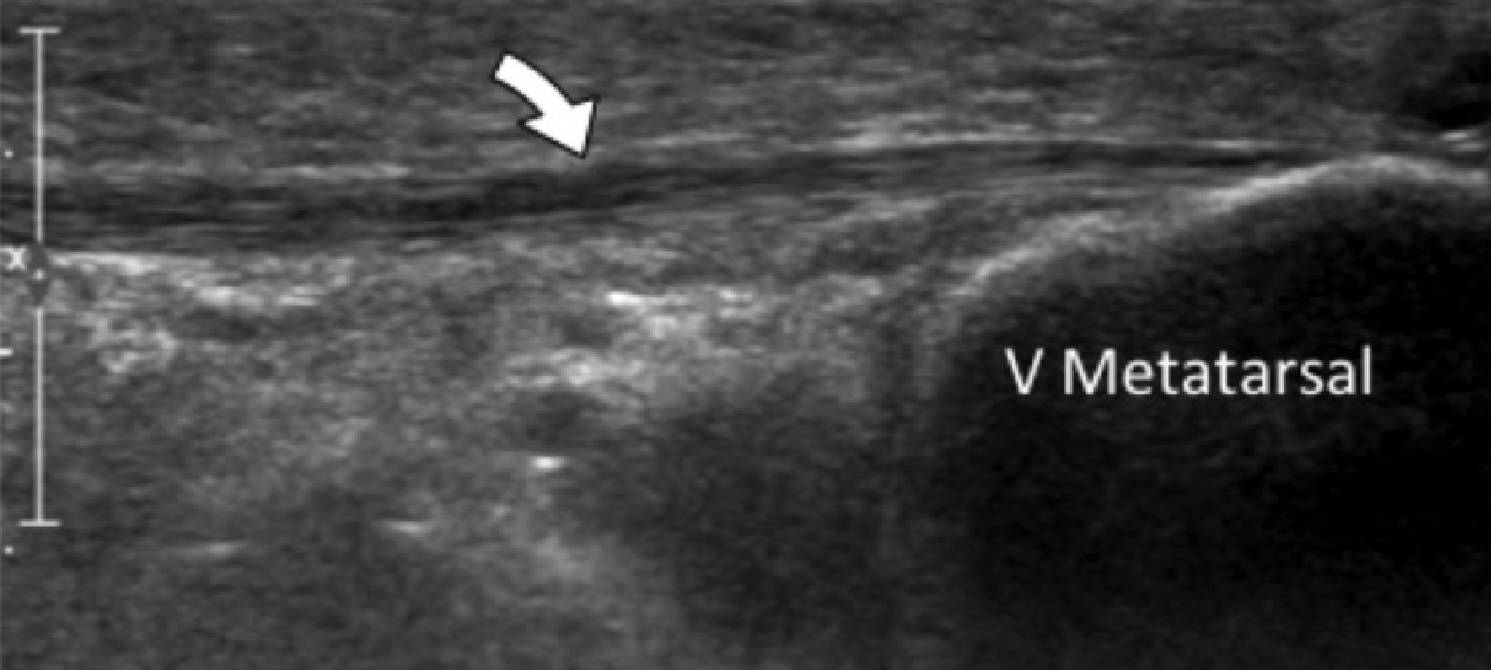
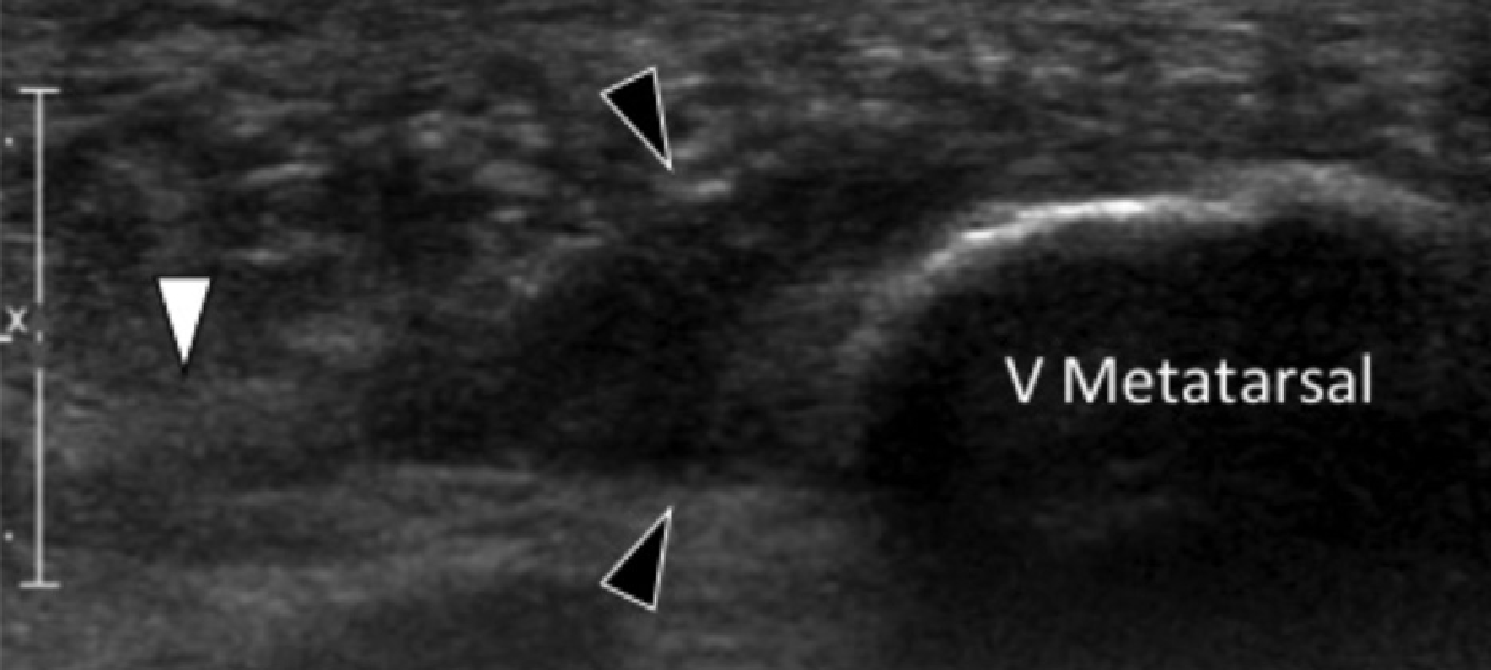
Рис. 4. Ентензопатія латерального пучка підошовної фасції. А, поздовжня сонограма показує місце фіксації нормального короткого малогомілкового м’яза (вигнута біла стрілка) в основі п’ятої плеснової кістки, який розташований вище, ніж латеральний пучок підошовної фасції. Крім того, короткий малогомілковий м’яз не розширюється в місці її кісткової фіксації, на відміну від латерального пучка. В, поздовжня сонограма, отримана над латеральним пучком підошовної фасції, показує його потовщення і гіпоехогенні структури, з втратою фібрилярної ехотекстури в місці її фіксації (чорні стрілки). Зверніть увагу на перехід від нормальної ехотекстури (біла стрілка), до патологічної в місці її фіксації, що свідчить про ентензопатію.
ПІДОШОВНИЙ ФІБРОМАТОЗ (ХВОРОБА LEDDERHOSE)
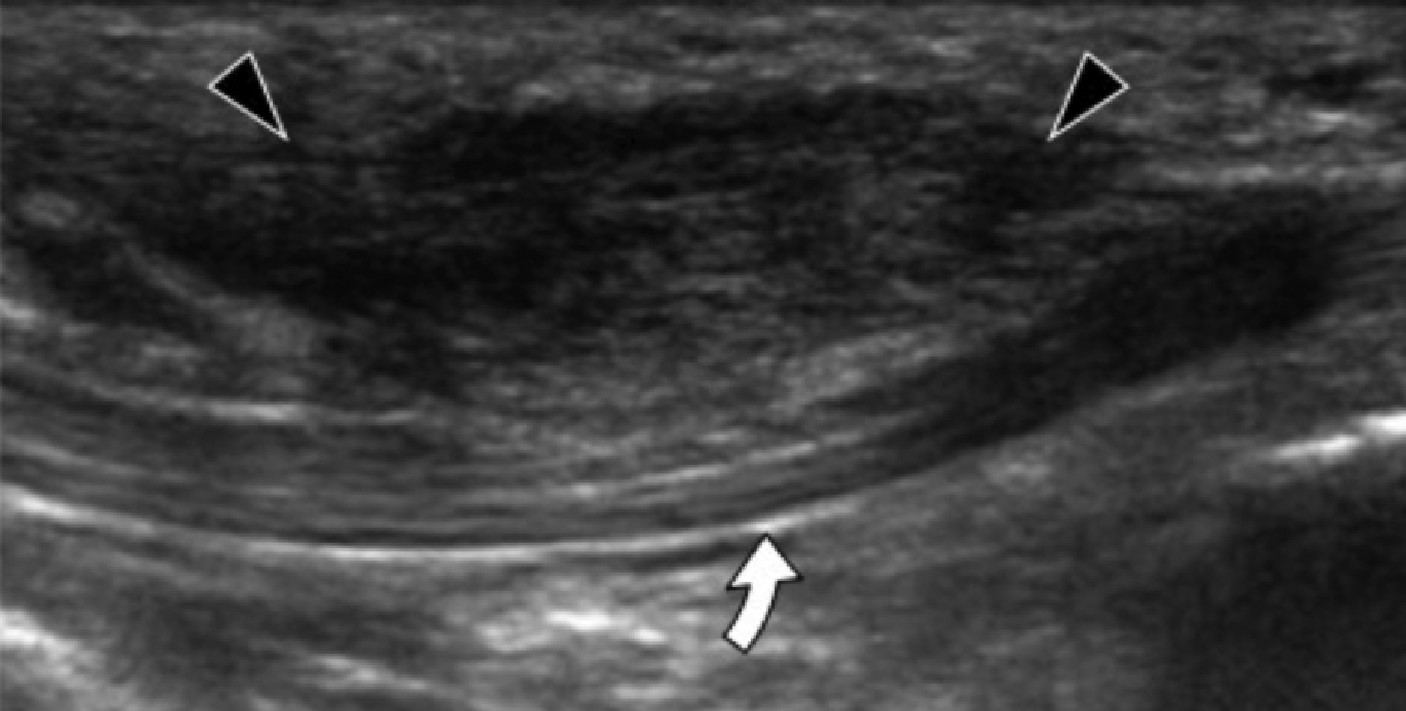
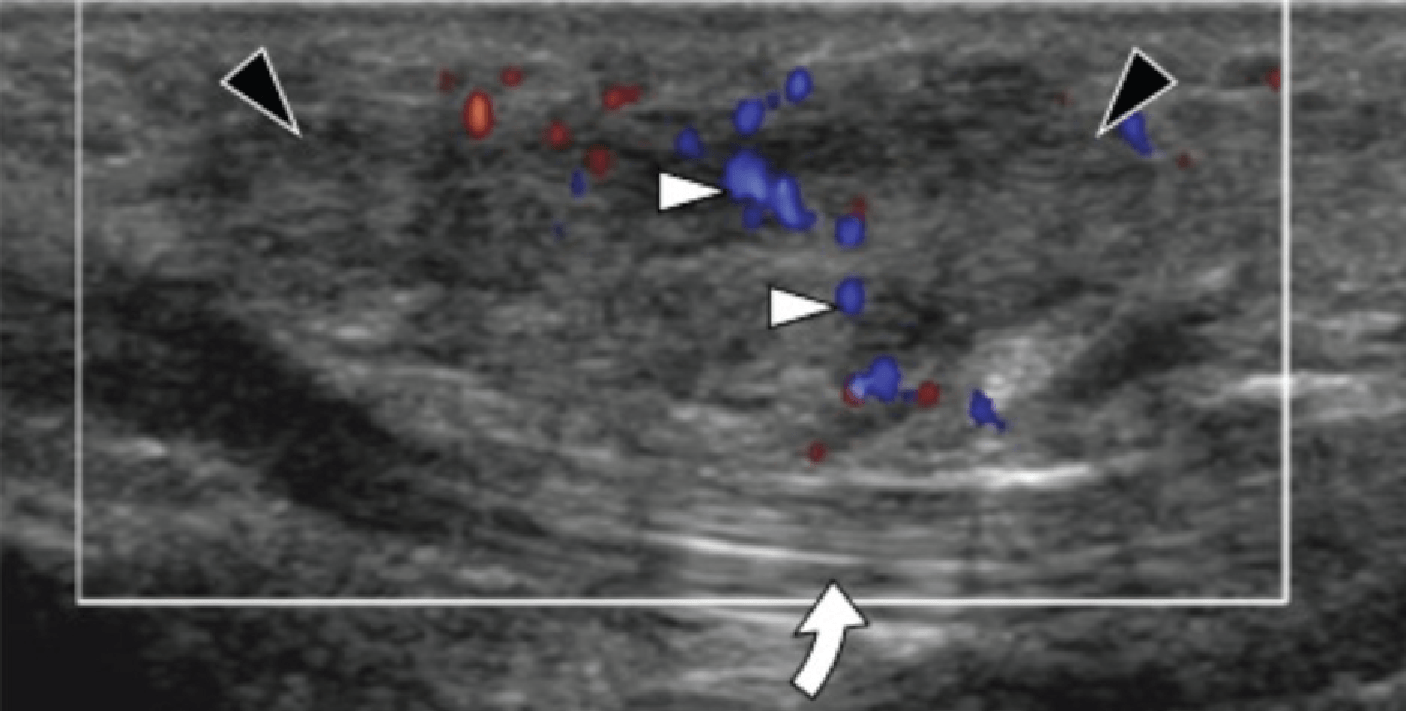
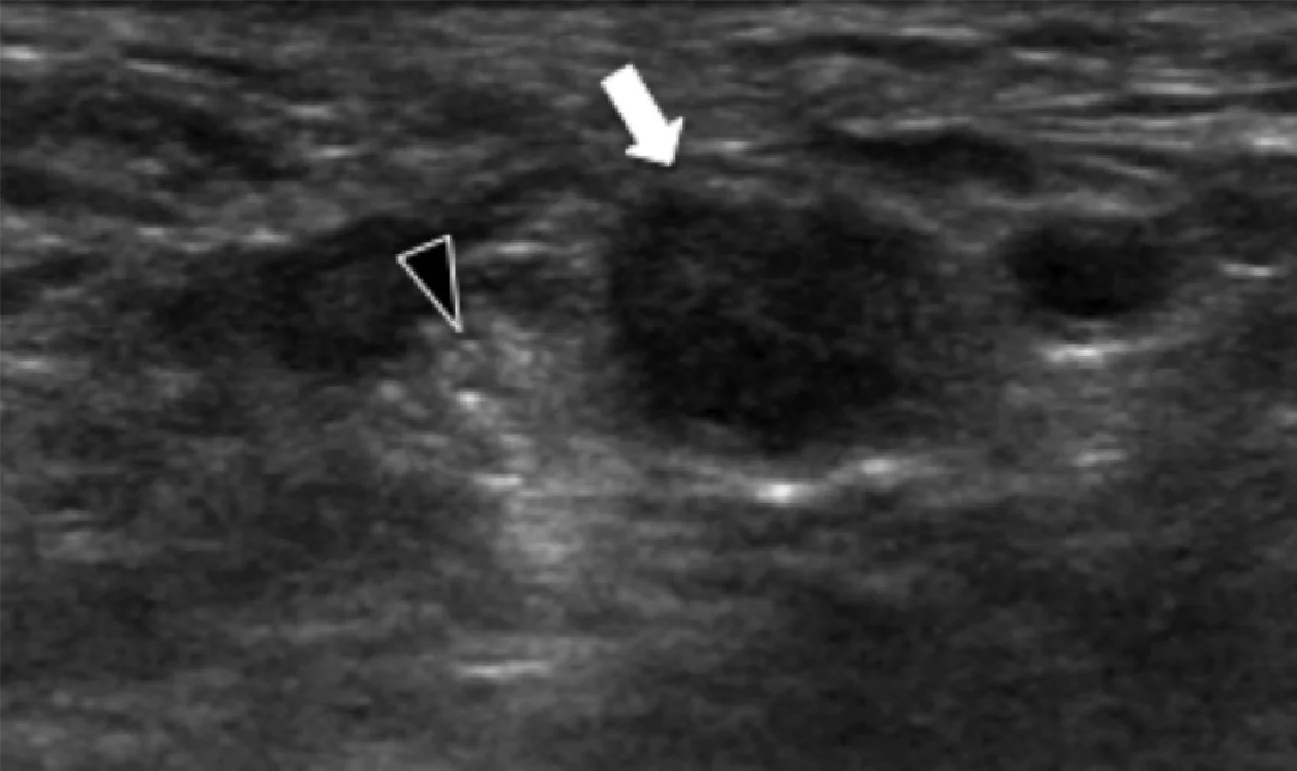
Підошовний фіброматоз – доброякісний фібропластичний проліферативний розлад, який характеризується ідіопатичними локальними вузликами підошовної фасції, і найчастіше зустрічається у пацієнтів у віці від 30 до 50 років, але може розвиватися в будь-якому віці, у тому числі й у дітей. Найбільш поширеною картиною є безболісний вузлик на медіальній поверхні поздовжнього склепіння, множинне ураження в 33% випадків і двобічне ураження від 20% до 50% випадків. У пацієнтів, які мають симптоми ураження, біль розвивається через прямий тиск на великий вузлик, тиск вузлика на медіальний підошовний нерв, або запалення самого вузлика. Характеристика ехографічних ознак включає дискретне гіпоехогенне або змішанної ехогенності веретеноподібне вузлове потовщення поверхневого підошовного апоневрозу за участю медіальної (60%) або центральної (40%) частини апоневрозу (Рис. 5). Симптоматичні вузлики можуть проявлятися гіперваскуляризацією в осередку ураження (Рис. 5А). Тісне примикання вузлика до підошовної фасції відрізняє його від інших пухлин м’яких тканин.
А
В
Рис.5. Запальний підошовний фіброматоз. А, поздовжня сонограма показує великий веретеноподібний гіпоехогенний вузлик (чорні стрілки) в межах підошовного апоневрозу. Зверніть увагу на нормальне сухожилля глибокого згинача великого пальця стопи (біла вигнута стрілка). При динамічному дослідженні не було виявлено зрощень між сухожиллям і вузликом. В, поздовжня сонограма того ж пацієнта показує кольорову доплерівську активність (білі стрілки), що свідчить про запальну природу вузлика.
СТРЕСОВИЙ ПЕРЕЛОМ П’ЯТКОВОЇ КІСТКИ
Стресовий перелом або руйнування п’яткової кістки внаслідок втоми, слід враховувати при будь-якому вигляді підошовного больового синдрому заднього відділу стопи. Діагноз зазвичай підтверджується характерними радіографічними ознаками. У випадках, коли рентгенологічні ознаки нормальні, показано виконання магнітно- резонансної томографії (МРТ). Оцінка п’яткового окістя повинна бути частиною ультразвукового дослідження п’яткового больового синдрому. Наявність нерівномірності п’яткового окістя з навколишньою гіпоехогенною смужкою, яка є ознакою потовщення і набряку окістя, а також збільшення васкуляризації, повинні викликати підозру про наявність стресового перелому та необхідності проведення подальшого обстеження (Рис. 6).
А
В
Рис. 6. П’ятковий стресовий перелом. А, поздовжня кольорова доплерографія підошовної медіальної поверхні п’яткової кістки. Показано гіперехогенне потовщення поверхні п’яткової кістки з прилеглим гіпоехогенним потовщенням окістя. Кольорова доплерографія виявляє значне збільшення васкуляризації окістя (білі стрілки). В, відповідне сагітальне Т1-МРТ зображення, з посиленням гадолінієм показує лінію перелому (чорні стрілки) в межах тіла п’яткової кістки, що характерно для стресового перелому.
ТУНЕЛЬНИЙ СИНДРОМ МЕДІАЛЬНОЇ ЗАПЛЕСНИ
Затиснення великогомілкового нерва або його гілочок в межах каналу заплесни називають тунельним синдромом заплесни. Тунельний синдром заплесни є важливою причиною підошовного больового синдрому стопи і є причиною хронічного стійкого болю. Конкретні причини тунельного синдрому заплесни можуть бути визначені у приблизно від 60% до 80% випадків, і включають в себе деформацію стопи, об’ємні утворення, травми, пухлини і тендовагініт сухожиль в межах каналу заплесни. Сонографія є хорошим методом оцінки можливих причин тунельного синдрому заплесни, і повинна виконуватися при дослідженні підошовного больового синдрому стопи. Крім того, в окремих випадках сонографія допомагає визначити орієнтири для діагностичних або терапевтичних процедур.
НАДП’ЯТКОВО-П’ЯТКОВЕ ЗРОЩЕННЯ
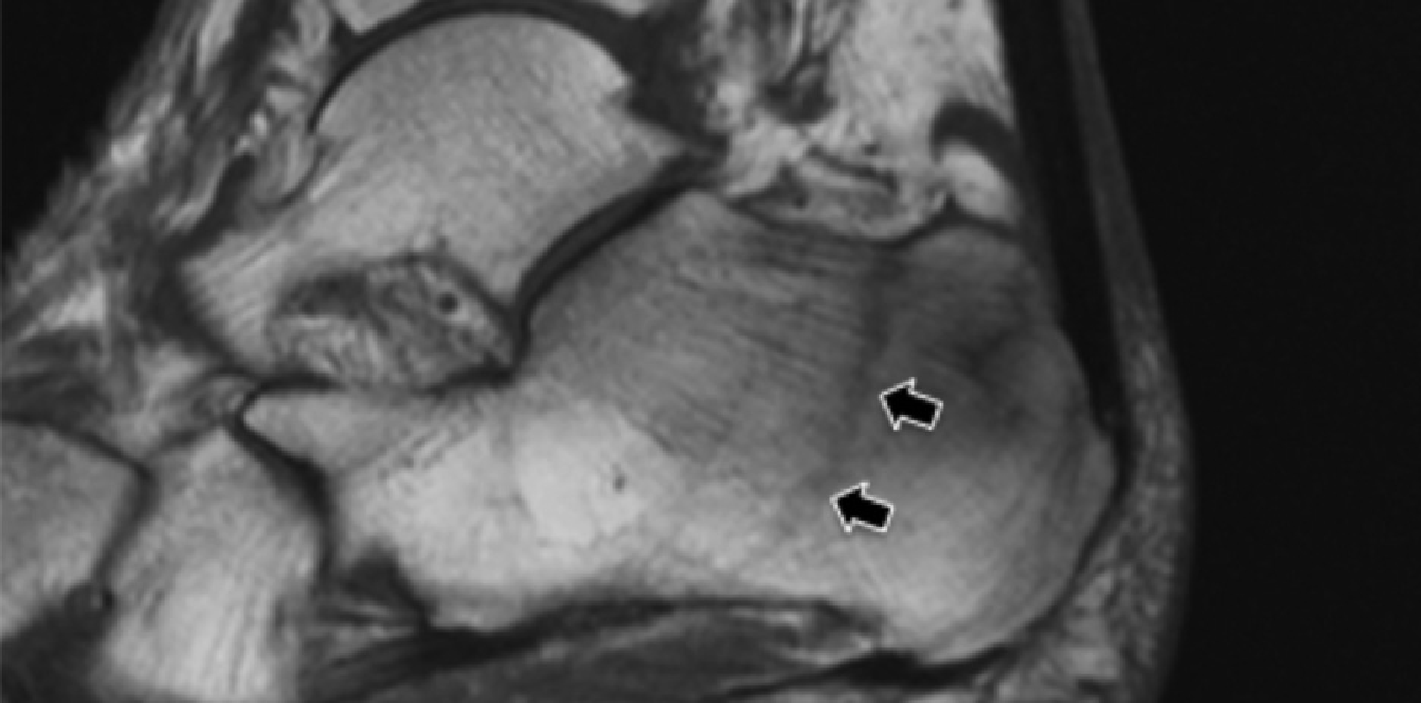
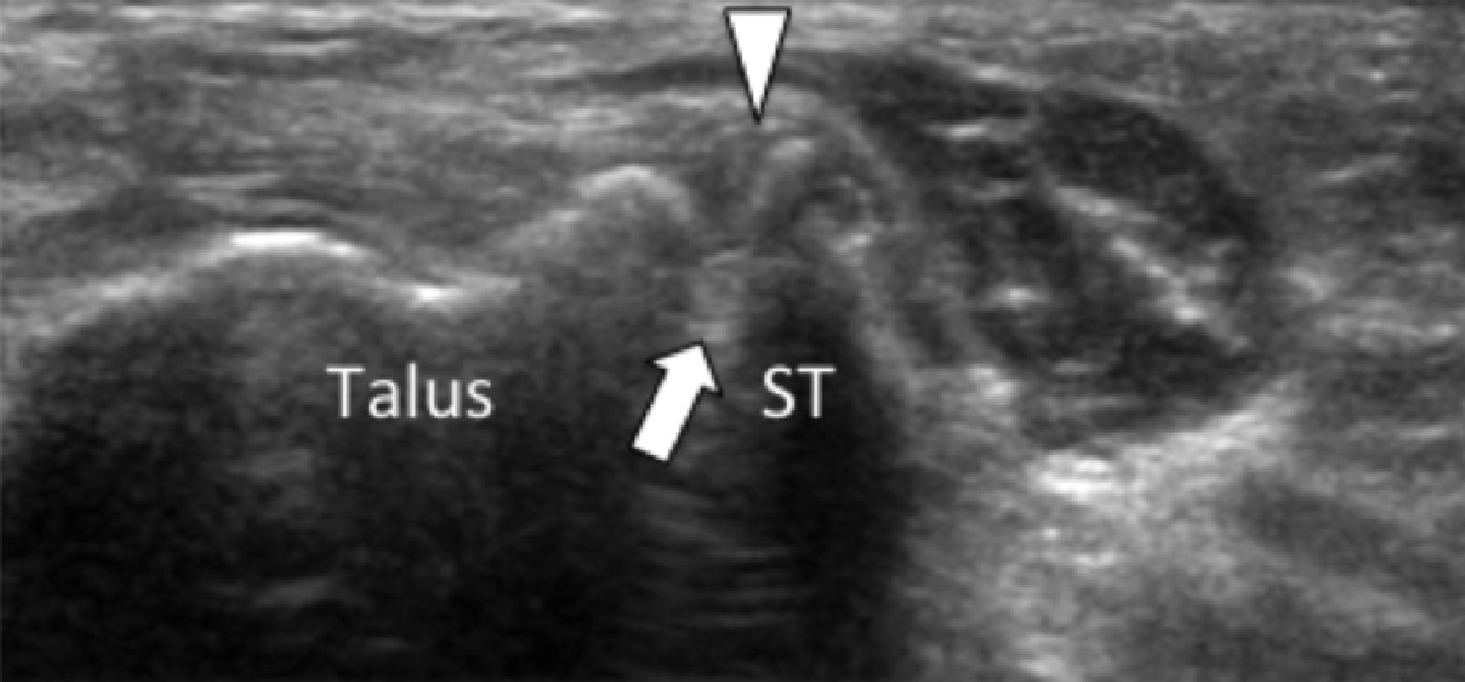
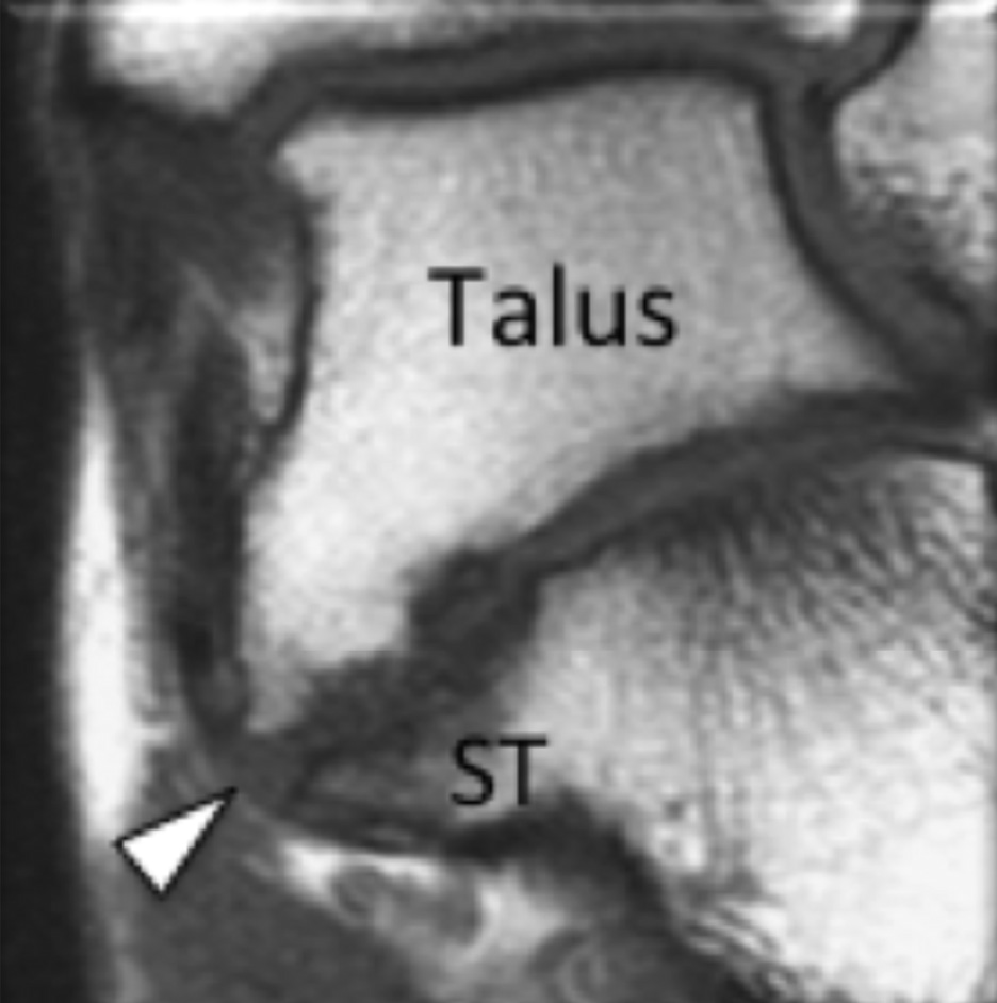
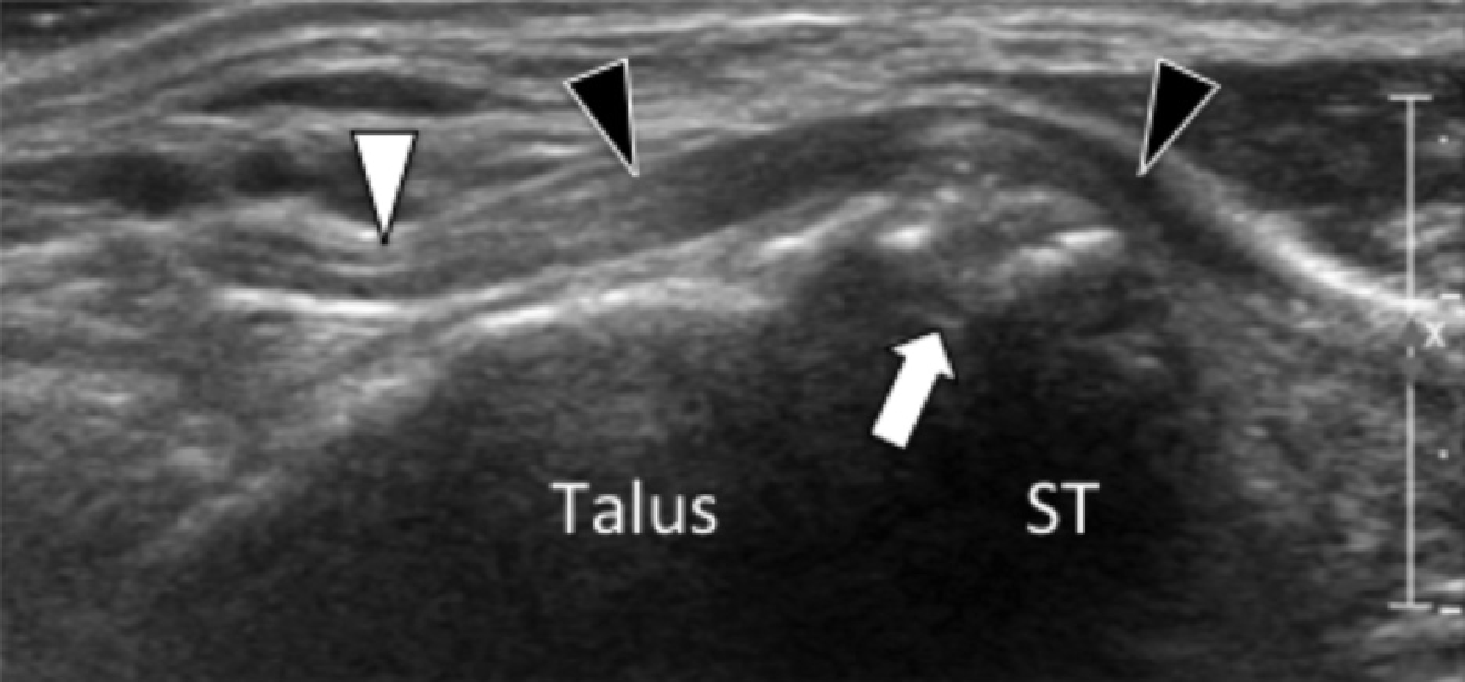
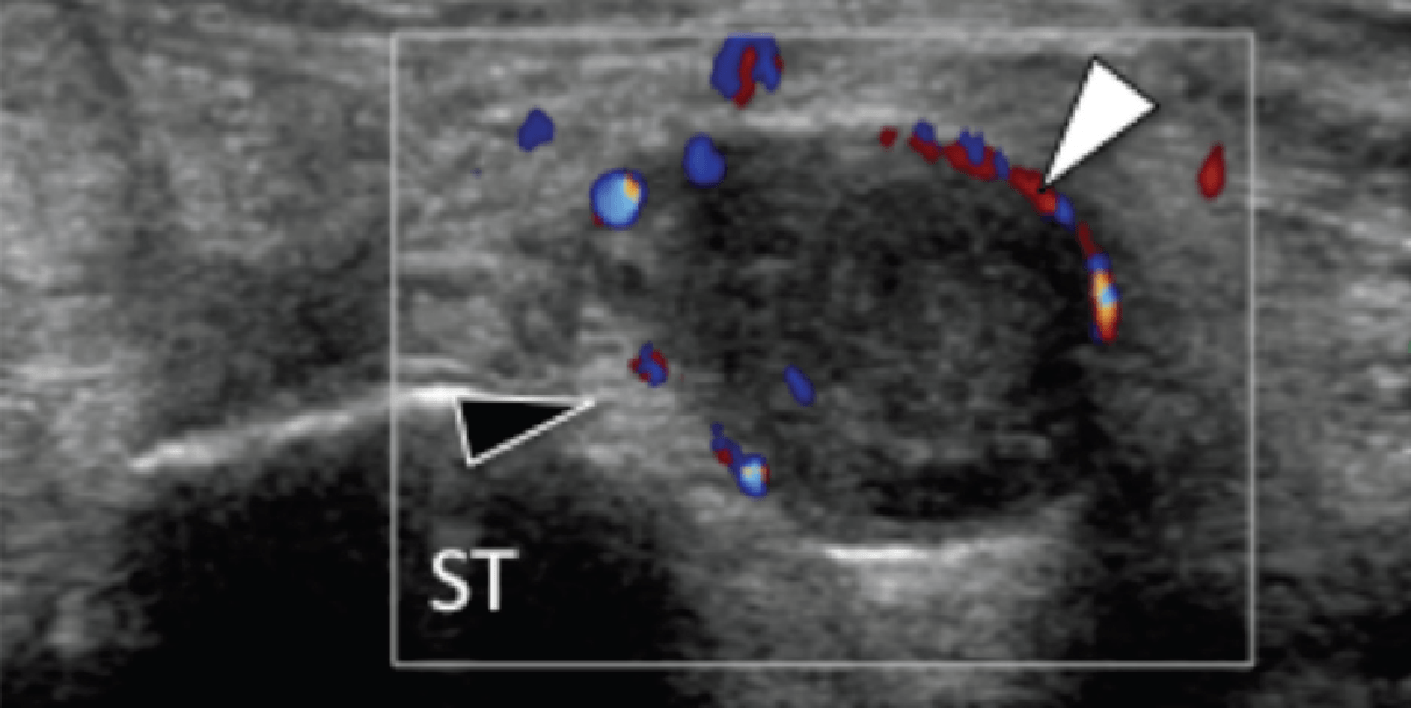
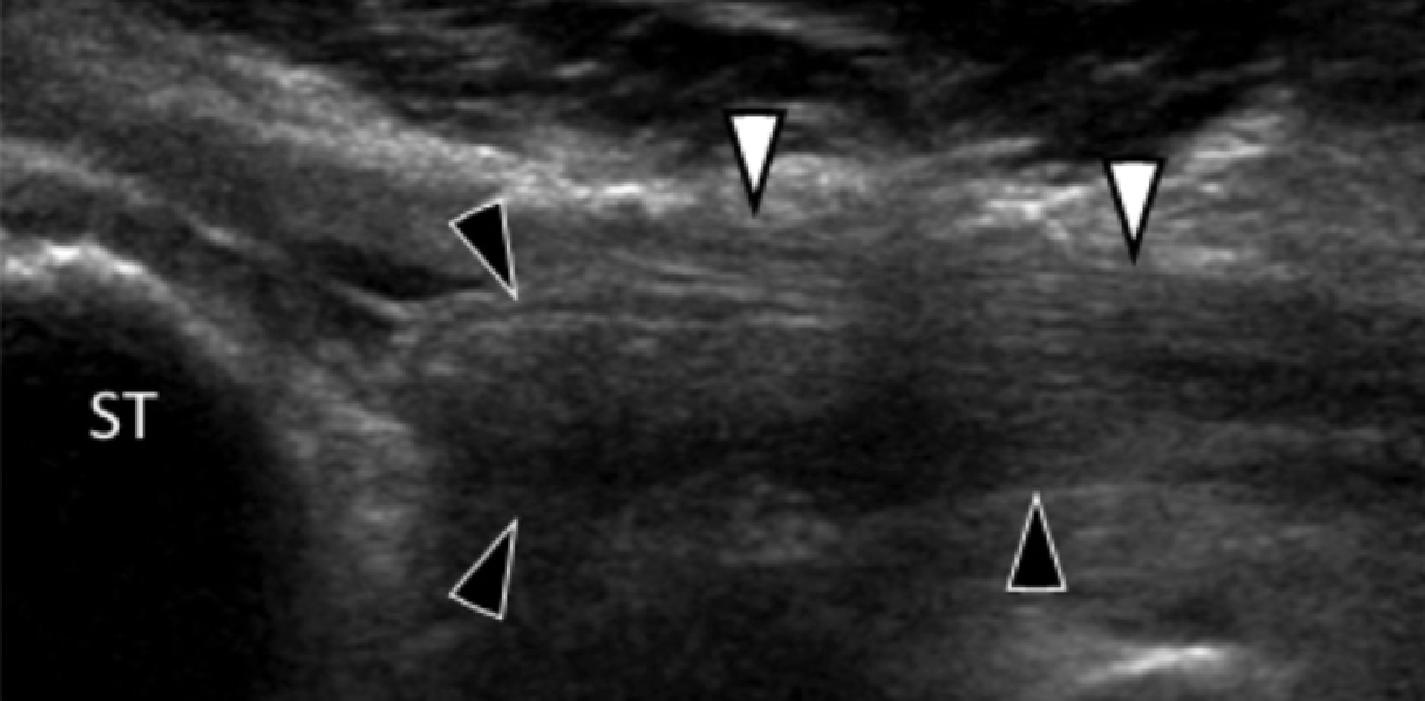
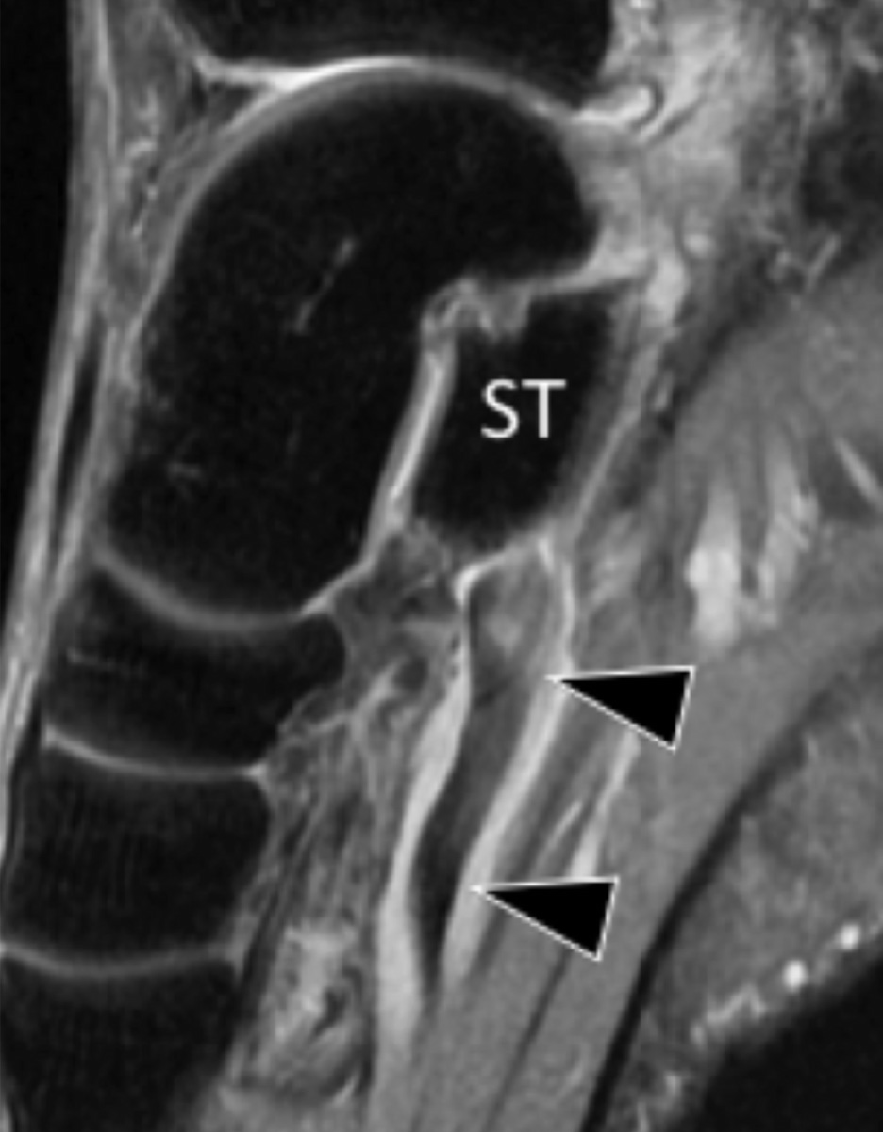
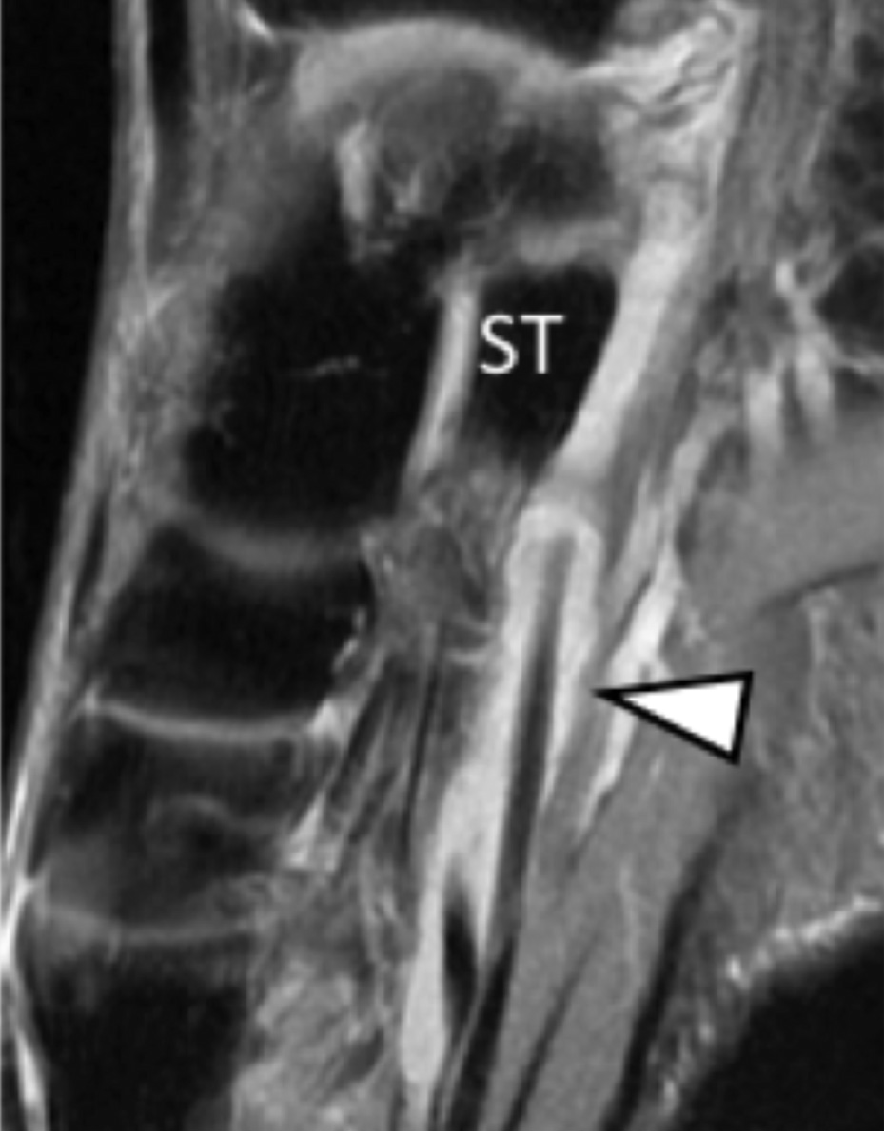
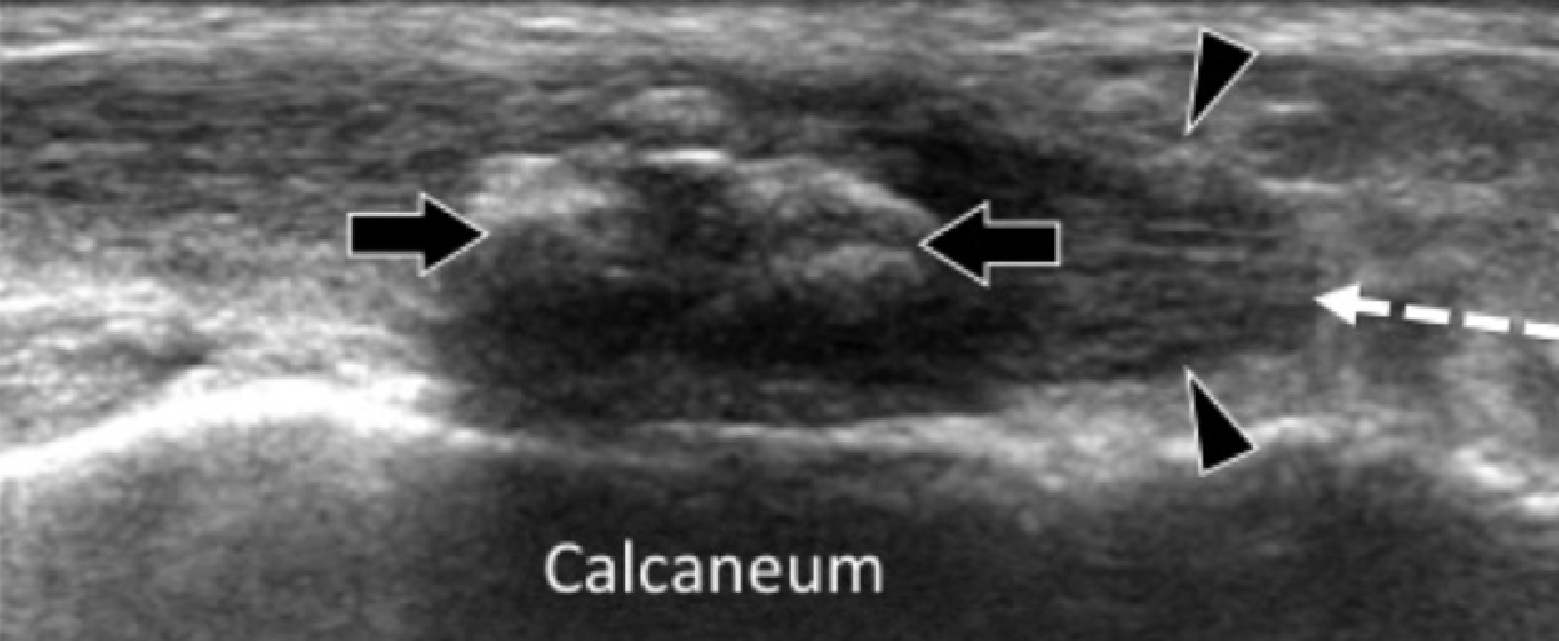
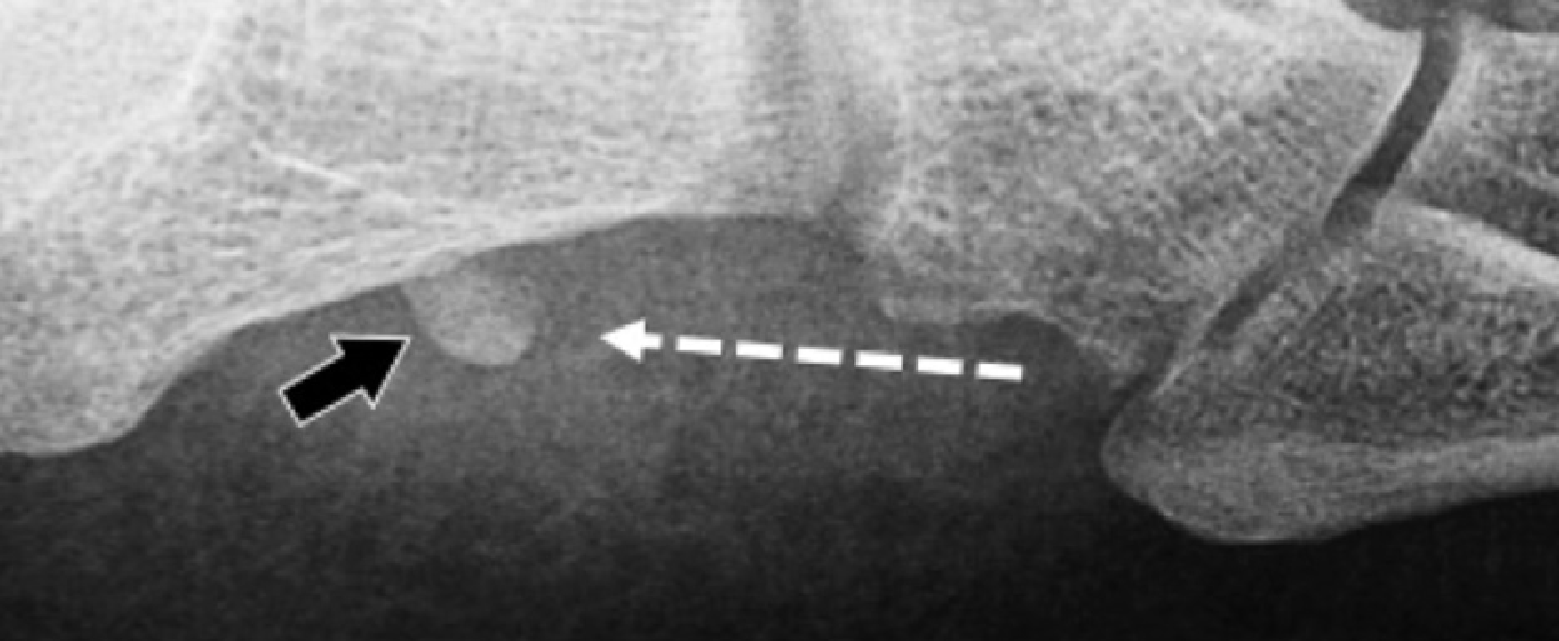
На надп’ятково-п’яткове зрощення припадає близько 45% всіх зрощень заплесни, яке найбільш часто залучає середню грань підтаранного суглоба. Сонографія може допомогти виявити наявність зрощень шляхом виявлення виразного нерівномірного кісткового контуру, або ростральної форми медіальної поверхні таранної кістки, розташованої вище опори таранної кістки, на відміну від її нормального округлого контуру (Рис. 7, А і В). Медіальний підошовний нерв проходить в безпосередній близькості до медіальної поверхні надп’ятково-п’яткового суглоба – це, тим самим, робить його сприйнятливим до компресійної нейропатії внаслідок надп’ятково-п’яткового зрощення (Рис. 7С).
А
В
С
Рис. 7. Надп’ятково-п’яткове зрощення з компресією медіального підошовного нерва. А і В, фронтальна коса сонограма, яка отримана на рівні опори таранної кістки (А) і відповідне T1-зважене МРТ зображення (В) показують фіброзне зрощення (біла стрілка) між таранною кісткою і опорою таранної кістки (ST). Зверніть увагу на дзьобоподібний кістковий виступ (білі стрілки) у зв’язку із зрощенням. С, поздовжня сонограма над медіальним підошовним нервом показує зміщення і розширення (чорні стрілки) внаслідок надп’ятково-п’яткового зрощення (біла стрілка). Зверніть увагу на перехід від нормальної анатомічної картини нерва більш проксимально (білий наконечник) до збільшеного і гіпоехогенного нерва, внаслідок його зміщення через надп’ятково-п’яткове зрощення.
Сонографія має дві переваги в оцінці компресії медіального підошовного нерва. По-перше, поздовжні і поперечні проекції зображень патологічного сегмента нерва можуть бути чітко отримані при скануванні в режимі реального часу. По-друге, динамічний огляд під час руху кісточки і локальної компресії під сонографічним контролем допомагає підтвердити діагноз шляхом відтворення симптомів пацієнта. Клінічно, позитивний симптом Тінеля (поява відчуття поколювання або “повзання мурашок” при постукуванні пальцем чи неврологічним молоточком дистальніше місця постукування по ходу нерва) на рівні кісткового виступу надп’ятково-п’яткового зрощення повинні насторожити рентгенолога на користь можливої компресії медіального підошовного нерва. У випадку, коли надп’ятково-п’яткове зрощення підозрюється при сонографії, необхідне проведення МРТ або комп’ютерної томографії для того, щоб підтвердити наявність синдрому і провести подальшу докладну оцінку патології.
ГІГРОМА (ГАНГЛІЙ)
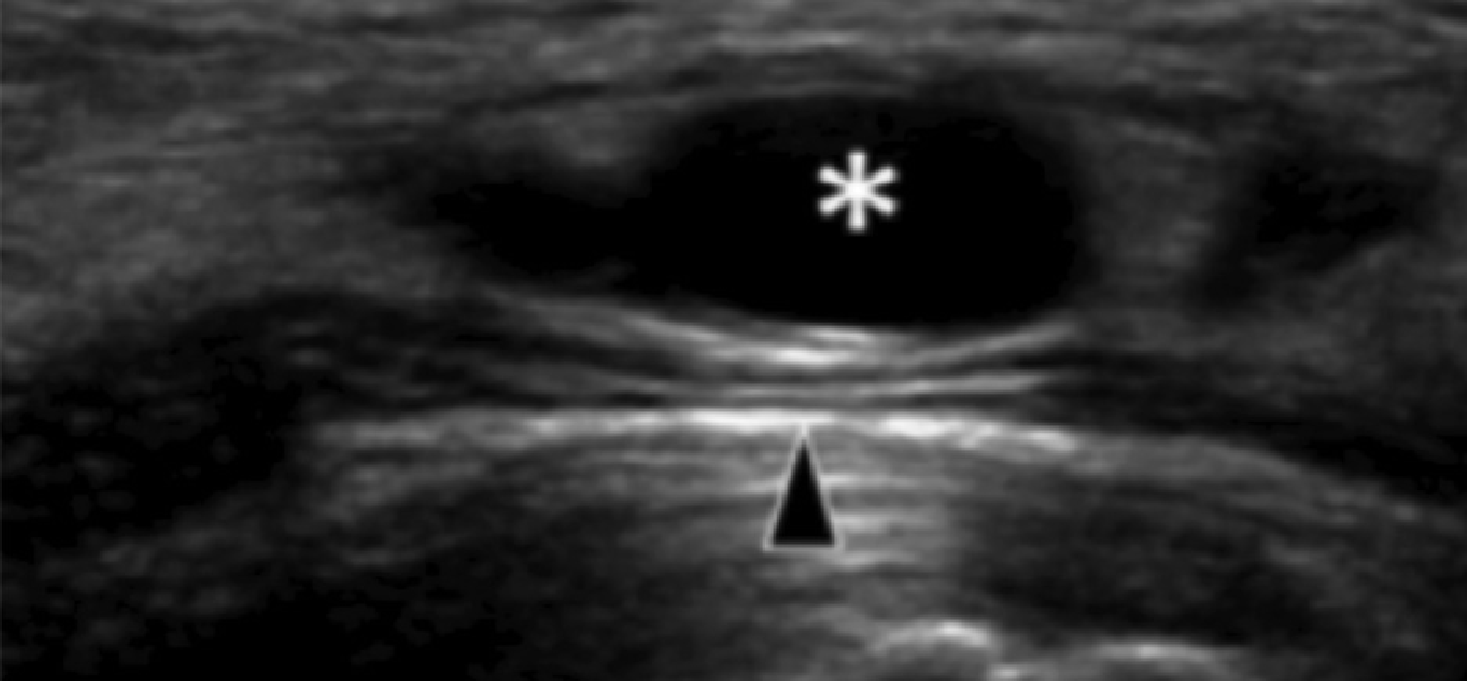
Гігроми в межах заплеснового каналу добре описані, як причини тунельного синдрому заплесни. Вони також можуть співіснувати з надп’ятково-п’ятковим зрощенням. Найчастіше, гігроми заплесни виникають або з надп’ятково-п’яткового, або з гомілково-ступневого суглобів. Компресія великогомілкового нерва в проксимальному тунелі заплесни, або медіального підошовного нерва більш дистально, не є рідкістю (Рис. 8).
А
В
С
Рис. 8. Гігрома каналу заплесни. А, поздовжня сонограма медіального заплеснового каналу показує анехогенну гігрому (зірочка), яка здавлює великогомілковий нерв. Ближня частина великогомілкового нерва (біла стрілка) має нормальний зовнішній вигляд, в той час як нерв, розташований більш проксимально від гангліїв (чорні стрілки), має «зморщений» вигляд через компресію. В, поздовжня сонограма гігроми, що розташована латерально від медіального заплеснового каналу (зірочка), показує компресію медіального підошовного нерва (чорна стрілка). С, поздовжня сонограма кольорового доплерівського дослідження того ж пацієнта, як на B, не виказує ознак васкуляризації в межах гігроми.
Сонографічно гігроми проявляються як добре відмежовані утворення, які варіюють від повністю анехогенних до гіпоехогенних з декількома внутрішніми перетинками, завжди без внутрішньої васкуляризації. Непальповані, приховані гігроми також чітко виявляються при ультразвуковому дослідженні. Сонографічне наведення в реальному часі для аспірації вмісту гігроми може підтвердити діагноз, зменшити тиск гігроми на нерв, і зменшити дискомфорт пацієнта.
ТРАВМА
Травма медіальної сторони кісточки може призвести до тунельного синдрому заплесни. Травма заднього великогомілкового нерва або його гілок може бути результатом прямої травми чи безпосереднього удару, або проникаючого поранення (Рис. 9), або непрямої травми в результаті тракційної нейропраксії (Рис.10).
А
В
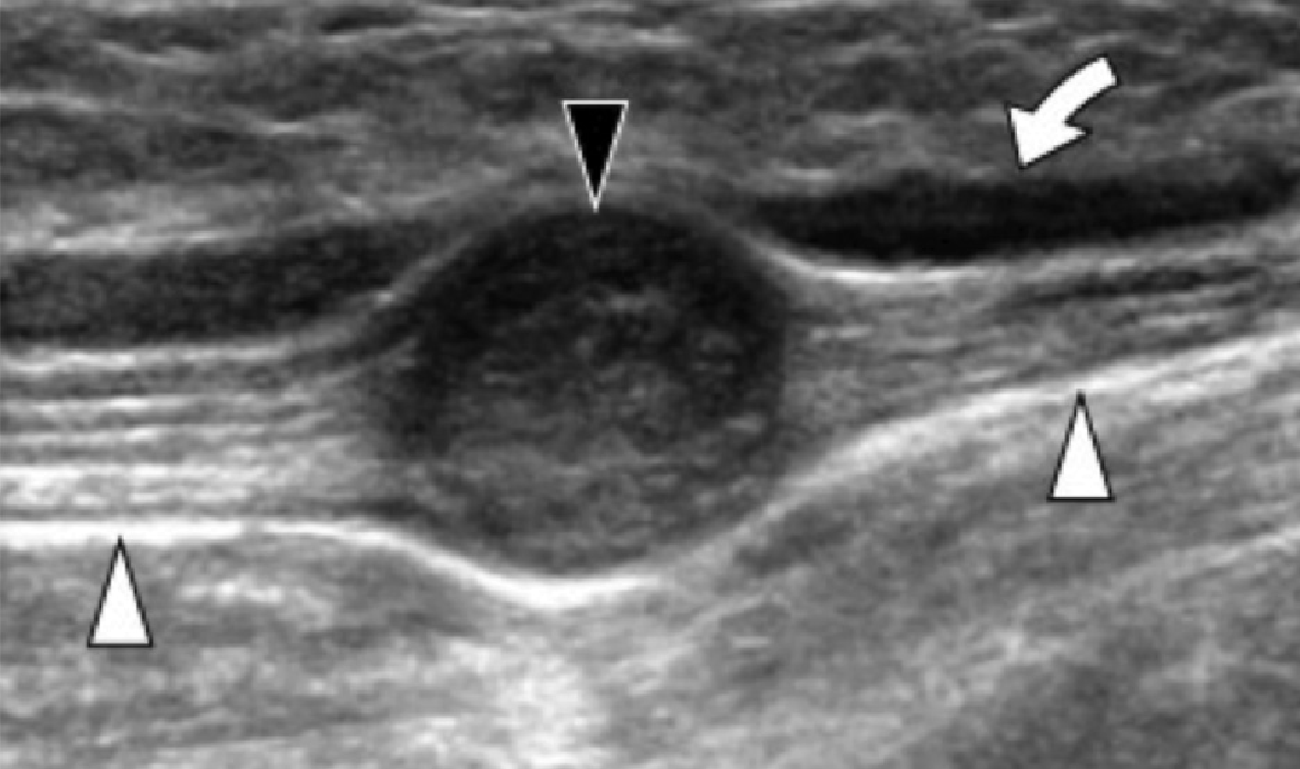
Рис. 9. Фрагмент скла, який призвів до розриву медіального підошовного нерва. А, поперечна сонограма медіального каналу заплесни показує фрагмент скла (чорні стрілки) з артефактом задньої реверберації (біла стрілка). В. Поздовжня сонограма того ж пацієнта показує нормальну проксимальну частину нерва (вигнута біла стрілка) з куксою та з невриномою (чорна стрілка), яка розташована відразу проксимально від фрагмента скла (чорні стрілки).
A
B
C
Рис. 10 Травматичний розрив медіального підошовного нерва. А і В, поперечна сонограма на рівні А і В на знімку С. На А, медіальний підошовний нерв (білий наконечник) візуалізується на рівні, де починається розрив (білий наконечник). Латеральний підошовний нерв знаходиться в безпосередній близькості (чорний наконечник). При В, визначається тільки гіпоехогенний розрив (біла стрілка) між двома кінцями розриву. Чорний наконечник вказує на латеральний підошовний нерв. С – поздовжня сонограма показує два кінця медіального підошовного нерва (білі стрілки), виявляючи гіпоехогенні розриви поруч з нормальним латеральним підошовним нервом (чорні стрілки).
Травма також може призвести до пошкодження інших структур у межах тунелю заплесни, наприклад, перелом або травма сухожилля, в результаті чого відбувається або пряма компресія нерва, або непряма компресія внаслідок надмірного набряку.
ПУХЛИНИ
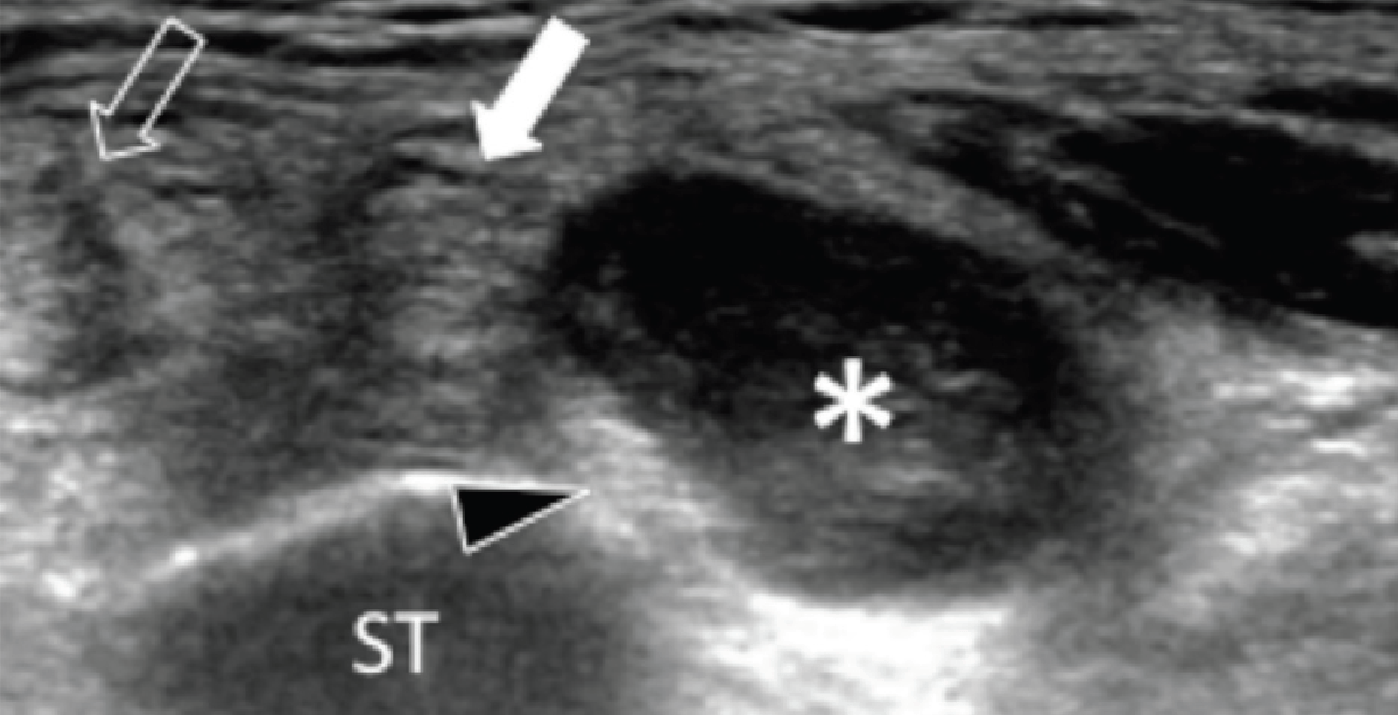
Як доброякісні, так і злоякісні пухлини зустрічаються в межах каналу заплесни. На сонограмі пухлини проявляються як гіпоехогенні або гіперехогенні осередкові утворення, які легко відрізнити від простої кістозної гігроми. Взаємовідношення з нервом є найбільш корисною знахідкою в діагностиці пухлин оболонки нервів, таких як шваноми або нейрофіброми (Рис. 11). Ультразвукові прояви інших пухлин є неспецифічними (Рис. 12).
А
В
С
D
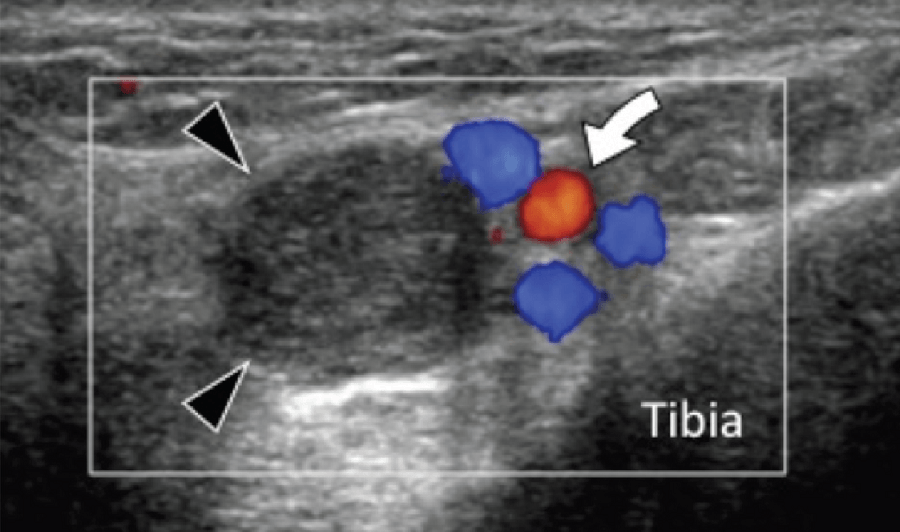
Рис. 11. Тунельна шванома заплесни заднього великогомілкового нерва. А і С, поперечна проекція кольорової доплерівської сонограми (А) і відповідне Т2-зважене МРТ зображення (C) через проксимальний заплесновий канал. На А, шванома проявляється як гіпоехогенне, добре відмежоване округле утворення (чорний наконечник стрілки) поряд із задньою великогомілковою артерією і веною (вигнута біла стрілка). На C, Т2-зважене МРТ зображення показує шваному, як інтенсивний вузлик, який упирається в м’яз і сухожилля м’яза довгого згинача великого пальця. В і D, поздовжня сонограма (В) і відповідне зважене за протонною щільністю МРТ зображення (D). На В, сонограма показує гіпоехогенну шваному (чорна стрілка) у межах заднього великогомілкового нерва (білі стрілки), який має нормальну пучкову структуру. Більш поверхнево від нерва розташована задня великогомілкова артерія (вигнута стрілка). На D, зверніть увагу на шваному (чорна стрілка) в межах нормального нерва (білі стрілки).
В
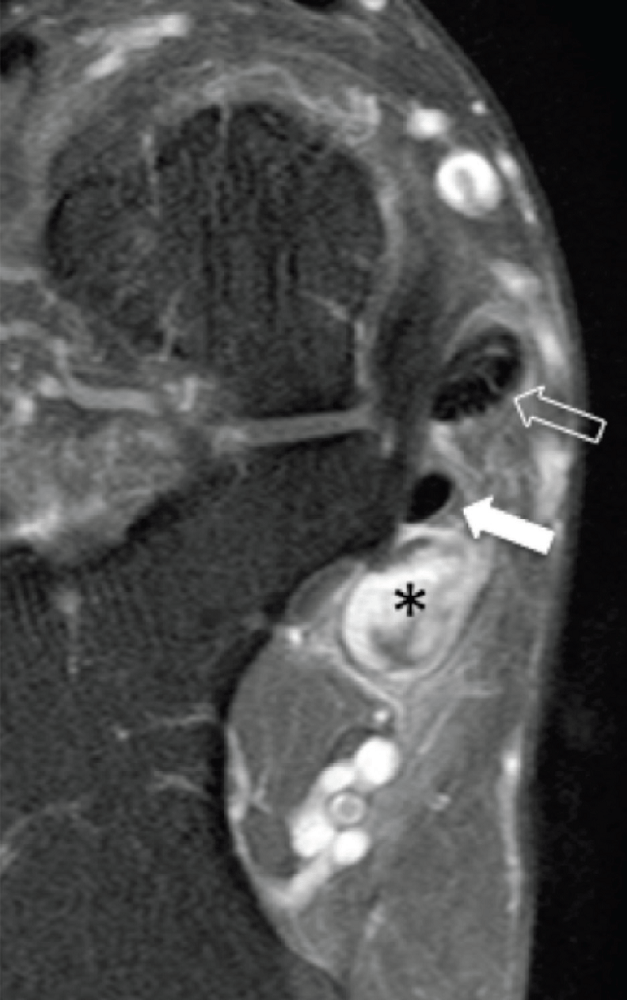
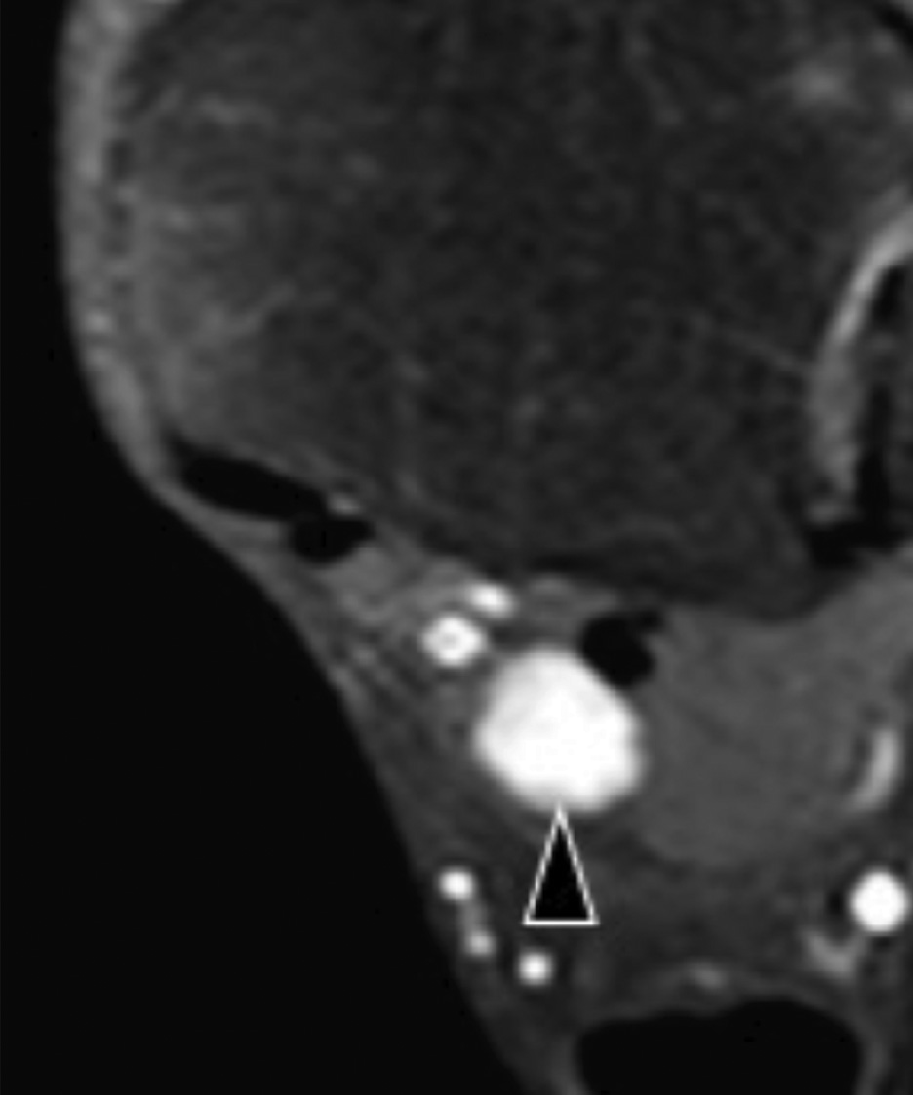
Рис. 12. Веретеноподібноклітинна саркома, яка прилягає до медіального підошовного нерва. А і В, поперечна сонограма медіального каналу заплесни показує медіальний підошовний нерв (чорні наконечники стріл), затиснутий між основою таранної кістки (ST) і добре відмежованим гіпоехогенним утворенням (зірочка), що розцінено як веретеноподібноклітинна саркома. Пухлина розташована нижче сухожилля заднього великогомілкового м’яза (відкрита стрілка) і сухожилля довгого згинача пальців (біла стрілка). Зверніть увагу на наявність кольорового доплерівського потоку на периферії пухлини на В (біла стрілка). С, фронтальна проекція Т1-МРТ зображення із посиленням гадолінієм того ж самого пацієнта, показує нерівномірне посилення пухлини (зірочка). Відкрита стрілка вказує на сухожилля заднього великогомілкового м’яза; а біла стрілка – сухожилля довгого згинача пальців.
Наявність васкуляризації, неоднорідності, погане відмежування від тканин, широкий контакт з підлеглою фасцією, або інвазія з кістковою тканиною або судинно-нервовими пучками, припускає можливу наявність злоякісності і вимагає подальшого візуального дослідження, біопсії чи обох методів.
КОМПРЕСІЯ НЕРВА ДО ВІДВІДНОГО М’ЯЗА МІЗИНЦЯ
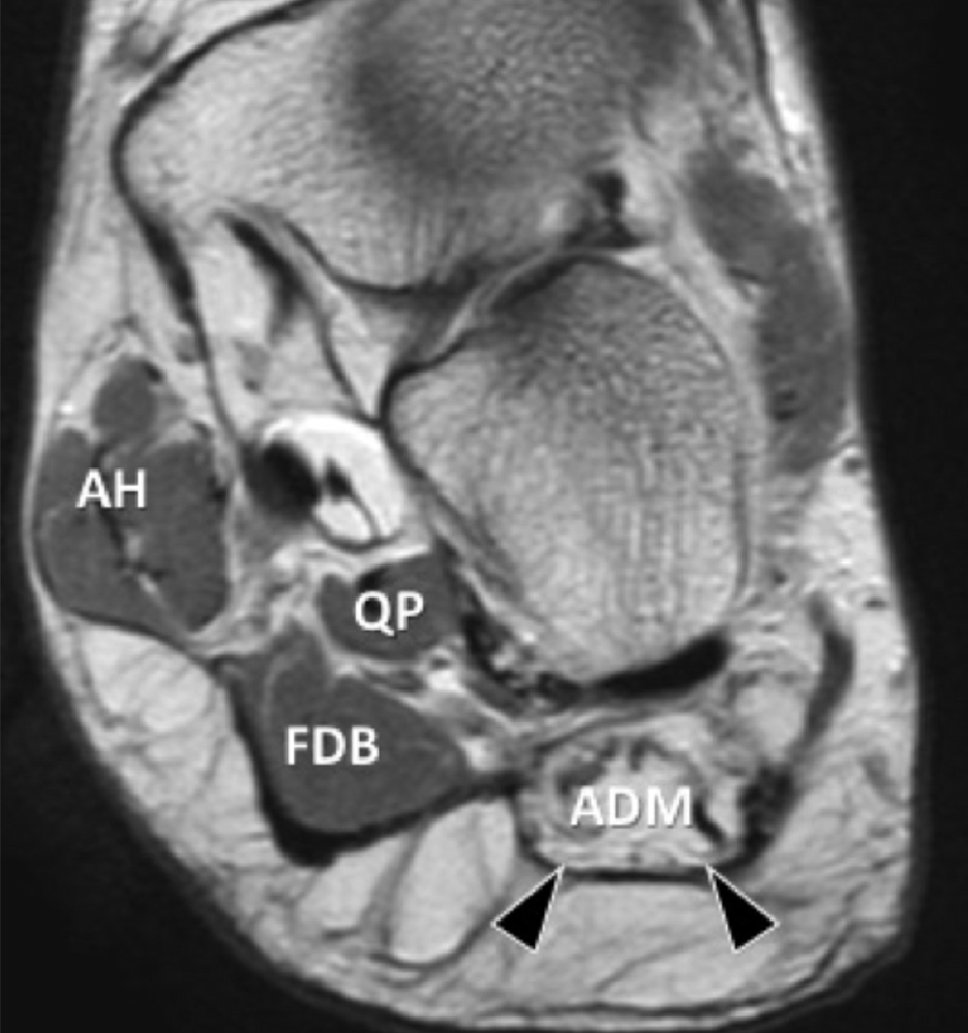
Хронічна компресія першої гілки латерального підошовного нерва до м’яза, який відводить мізинець, так звана нейропатія Бакстера, розглядається в розрізі диференційної діагностики хронічного підошовного болю в стопі, і може бути присутньою або в якості ізольованої патології, або співіснувати з підошовною фасціопатією. Хоча пряму компресію нерва до м’яза, який відводить мізинець, нелегко виявити на сонограмі, атрофія і жирове переродження м’язів в результаті її хронічної денервації легко розпізнаються у вигляді невеликої гіперехогенної смужки (Рис. 13).
А
В
С
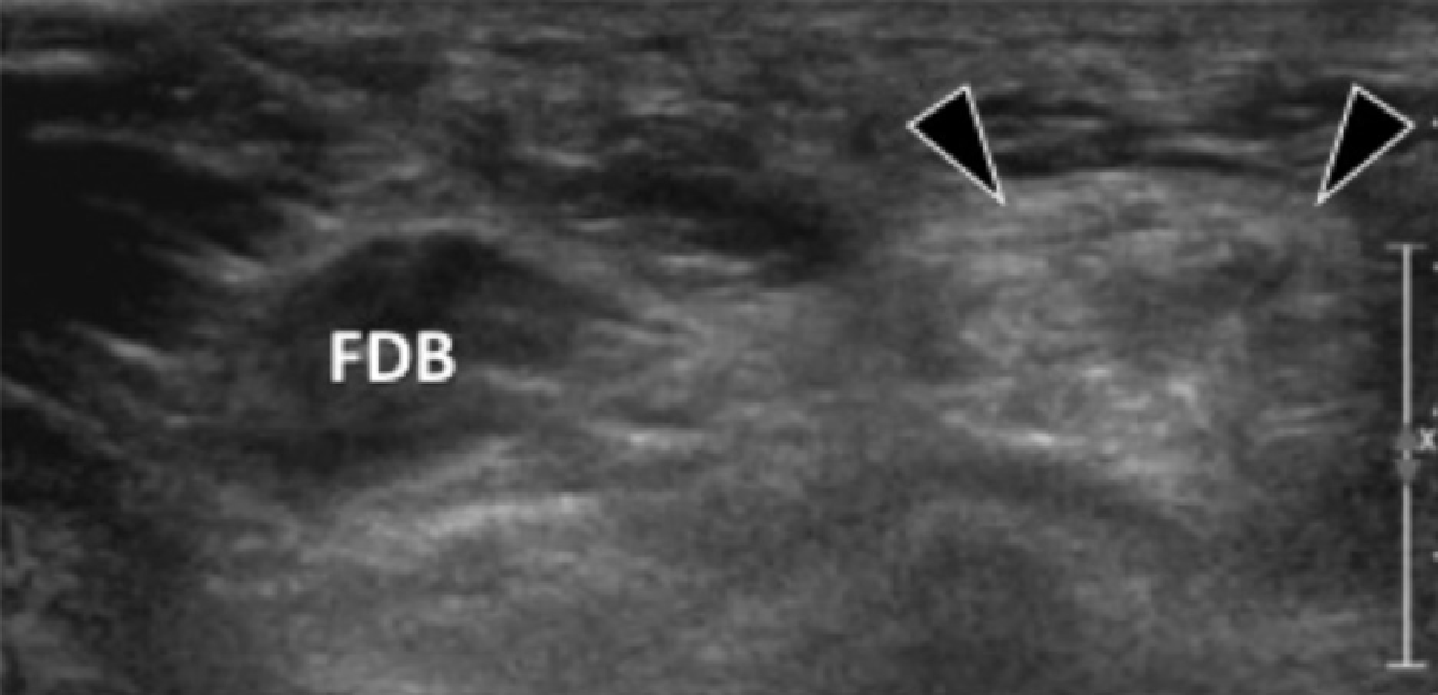
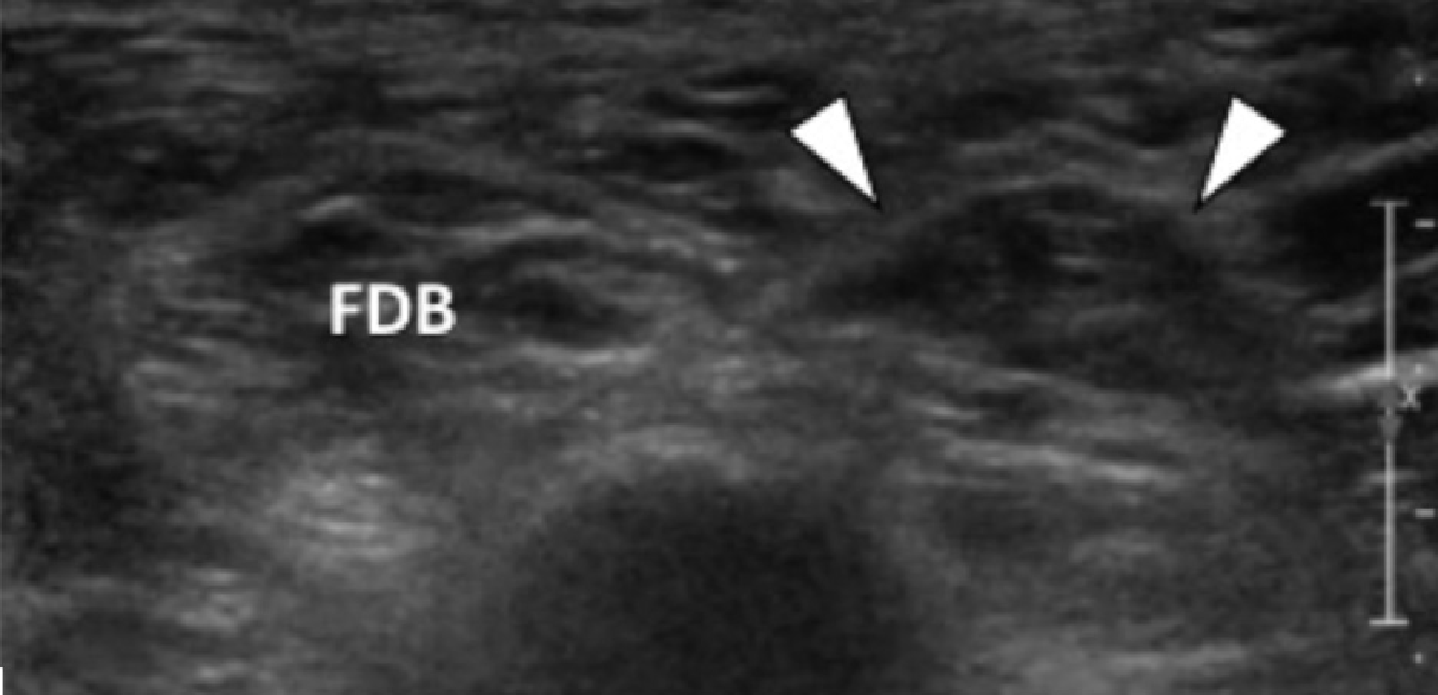
Рис. 13. Жирова інфільтрація м’яза, який відводить мізинець стопи внаслідок хронічної компресії першої гілки латерального підошовного нерва. А, фронтальна проекція Т1-зваженого МРТ зображення показує жирове заміщення відвідного м’яза мізинця (ADM), латерально від нормального м’яза короткого згинача пальців (FDB). Також показані квадратний м’яз стопи (QP) і м’яз, що відводить великий палець стопи (АН). С, поперечна сонограма ураженої стопи (В), відповідна А і контралатеральна стопа для порівняння (С). На В, сонограма показує гіперехогенний відвідний м’яз мізинця (чорні стрілки), що вказує на жирове заміщення. На C, протилежна сторона показує нормальну ехоструктуру відвідного м’яза мізинця стопи (білі стрілки).
Порівняння з м’язами або відвідним м’язом мізинця на протилежній стороні може допомогти у визначенні атрофічних змін. Сканування цього м’яза важливе для ультразвукової оцінки підошовної фасціопатії. Проте вважається, що хронічна денервація відвідного м’яза мізинця буває і безсимптомною. Таким чином, важливим є інтерпретувати ці дані в клінічних умовах.
ПІДОШОВНИЙ ВЕНОЗНИЙ ТРОМБОЗ
Підошовний венозний тромбоз є нехарактерною причиною підошовного болю в ногах, але повинен бути присутнім в диференційній діагностиці, особливо в умовах раптового нападу підошовного болю в стопі при відповідному набряку м’яких тканин. Характерні знахідки включають в себе одну або декілька розширених вен, які містять гіпоехогенний компонент, який не стискається, або тромб за відсутності кровотоку на кольоровому доплерівському зображенні (Рис. 14).
А
В
С
D
Рис. 14. Підошовний венозний тромбоз. В і С, поперечні сонограми поверхні стопи без (А) і з (С) компресією. На А, сонограма показує медіальні підошовні вени (білі стрілки), збільшені латеральні підошовні вени містять гіпоехогенний тромб (чорна стрілка), і нормальна медіальна підошовна артерія (вигнута біла стрілка). На C, латеральна тромбована підошовна вена не піддається компресії (чорна стрілка). В – поздовжня сонограма латеральної підошовної вени (відповідає чорній стрілці на С) показує збільшену вену, наповнену гіпоехогенним згустком (чорні наконечники). D, поперечна кольорова доплерівська сонограма латеральної підошовної вени (відповідає чорним стрілкам на В), показує відсутність сигналу всередині вени (біла стрілка) з потоком всередині сусідньої бічної підошовної артерії.
ЕНТЕНЗОПАТІЯ ПЕРЕДНЬОГО ВЕЛИКОГОМІЛКОВОГО М’ЯЗА
Ентензопатія сухожилля переднього великогомілкового м’яза в місці її фіксації на медіальній і підошовній поверхні медіальної клиноподібної кістки, може призводити до больового синдрому в медіальній поверхні стопи. Сонографія інсерціонної тендинопатії проявляється потовщеним гіпоехогенним сухожиллям в місці його фіксації з прилеглою кортикальною неоднорідністю човноподібної і медіальної клиноподібної кісток (Рис. 15). Тендінопатія в основному впливає на підошовний компонент сухожилля, в той час як дорзальний компонент може бути нормальним (Рис. 15).
А
В
С
Рис. 15. Ентензопатія сухожилля переднього великогомілкового м’яза. А. Поперечна сонограма дистальної частини сухожилля переднього великогомілкового м’яза показує нормальний дорзальний компонент (білий наконечник) і набряклий гіпоехогенний, неправильної форми підошовний компонент (чорний наконечник). В і С. Поздовжня сонограма підошовного (B) і дорзального (C) компонентів показує збільшене сухожилля з втратою нормальної фібрилярної ехотекстури (чорні наконечники стріл) на В і нормальна ехотекстура сухожилля (білі стрілки) на C.
РОЗРИВ СУХОЖИЛЛЯ М’ЯЗА ЗГИНАЧА ВЕЛИКОГО ПАЛЬЦЯ СТОПИ
Сухожилля м’яза згинача великого пальця стопи є найбільш заднім із 3 сухожиль, які проходять по медіальному каналу заплесни. На сонограмі його легко ідентифікувати за його ходом від задньої поверхні стопи до точки фіксації на дистальній фаланзі великого пальця. Травма сухожилля на рівні дистального відділу каналу заплесни або поверхні стопи часто сприймається як підошовний біль, і тому повинна бути частиною рутинного сонографічного обстеження пацієнта з підошовним болем в стопі (Рис. 16). Динамічний огляд при пасивних рухах в міжфалангових суглобах великого пальця дозволяє диференціювати від часткового або повного розриву.
А
В
С
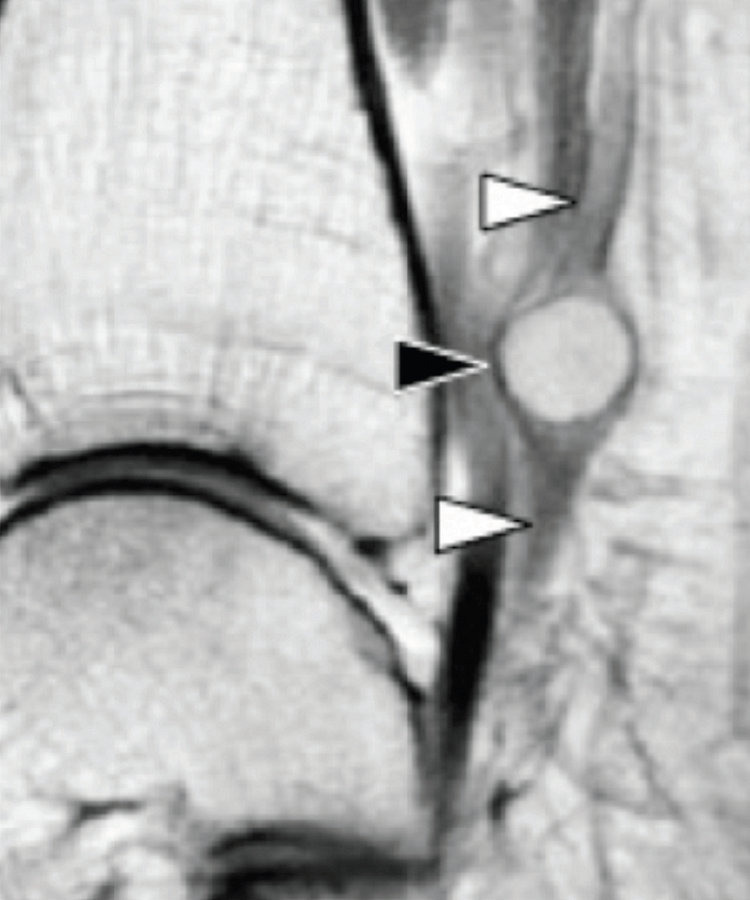
Рис. 16. Розрив сухожилля м’яза довгого згинача великого пальця стопи. А, поздовжня сонограма медіальної кісточки, показує дистальну куксу розірваного сухожилля м’яза довгого згинача великого пальця стопи (чорні стрілки), яка лежить дистально до основи таранної кістки (ST) і прилягає до здорового сухожилка довгого згинача пальців (білі стрілки). В, відповідне T2-зважене МРТ зображення в сагітальній проекції, показує розрив сухожилля м’яза довгого згинача великого пальця стопи (чорні стрілки) трохи дистально від основи таранної кістки. С, більш медіальне МРТ зображення, показує нормальну картину сухожилля м’яза довгого згинача великого пальця стопи (біла стрілка).
РОЗРИВИ ДИСТАЛЬНОГО СУХОЖИЛЛЯ ДОВГОГО МАЛОГОМІЛКОВОГО М’ЯЗА
Сухожилля малогомілкового м’яза на рівні каналу кубоподібної кістки часто містить невелику сесамоподібну кістку. Розрив сухожилля довгого малогомілкового м’яза часто відбувається в результаті травматичного раптового скорочення м’яза при інверсії і тильному згинанні стопи. Коли розрив відбувається на рівні стопи, проксимальне зміщення сесамоподібної кістки призводить до скорочення довгого малогомілкового м’яза. Хоча сонографічна оцінка сухожилля довгого малогомілкового м’яза на підошовній стороні стопи може бути складною, опис проксимальної міграції сесамоподібної кістки не представляє складності і є остаточним доказом повного розриву дистального сухожилля довгого малогомілкового м’яза (Рис. 17).
А
В
Рис. 17. Повний розрив сухожилля довгого малогомілкового м’яза з проксимальним зміщенням сесамоподібної кістки. А, поздовжня сонограма, отримана з латеральної сторони п’яткової кістки, показує проксимальне зміщення сесамоподібної кістки (чорні стрілки). Зверніть увагу на дистальне сухожилля кукси (чорні стрілки). B, рентгенограма в косій проекції підтверджує проксимальне зміщення сесамоподібної кістки (чорна стрілка). Пунктирні стрілки вказують напрямок зсуву сесамоподібної кістки.
Сторонні тіла
Сторонні тіла підошовної сторони стопи не є рідкістю, а сонографія часто допомагає визначити рентгенпрозорі чужорідні тіла, такі як: дерево, шипи, пластик і невеликі фрагменти скла з низьким вмістом свинцю. Крім того, сонографія використовується для оцінки розміру і положення чужорідного тіла в співвідношенні з сусідніми анатомічними структурами. Ретельне сканування необхідне для визначення невеликих чужорідних тіл, зон набряку і переривання структури підошовної жирової тканини, що може служити ключем до визначення їх розташування (Рис. 18).
А
В
Рис. 18. Сторонній предмет жирової тканини п’яткової кістки. А і В, корональна сонограма у відтінках сірого (А) і кольорова доплерівська (В) сонограма підошовної жирової тканини показують гіперехогенний фрагмент деревини (чорні стрілки) з навколишнім набряком (білі стрілки). Зверніть увагу на наявність гіперваскулярних змін до B (білі стрілки), що вказують на реактивну запальну реакцію.
Сторонні тіла, як правило, з’являються як лінійні гіперехогенні структури, які часто оточені гіпоехогенним ореолом через гранульоми або запальні реакції. Навколишня васкуляризація при кольоровому доплерівському скануванні є звичайним явищем. Загалом, дерево, шипи і пластик, як правило, мають задню акустичну тінь, у той час як метал і скло зазвичай показують артефакт реверберації. Сонографія має неоціненне значення для наведення при видаленні чужорідного тіла або передопераційного планування відміток на шкірі, оцінки глибини фрагментів, а також виявлення розташованих поруч судинно-нервових структур.
Висновки
Підошовний больовий синдром стопи є поширеною патологією опорно-рухового апарату. Сонографія високої роздільної здатності є прекрасним методом візуалізації для визначення патологічних особливостей, характерних для підошовної фасціопатіі – найбільш поширеною причиною підошовного больового синдрому стопи, а також в диференційній діагностиці при оцінці інших структур. Сонографія є легко доступним, економічним і динамічним інструментом, який поряд зі звичайною рентгенографією, робить можливим проведення ефективної оцінки різних порушень, які є причиною підошовного больового синдрому стопи. Для проведення досліджень рекомендуємо використовувати апарат від компании GE Voluson E8.
Питання та відповіді (FAQ)
Що таке підошовний больовий синдром заднього та середнього відділів стопи?
- Це поширена ортопедична проблема, найчастішою причиною якої є підошовна фасціопатія.
Як ультразвук допомагає в діагностиці підошовного болю?
- Ультразвукове дослідження дозволяє легко виявити патологічні зміни, пов’язані з підошовною фасціопатією та іншими потенційними причинами болю.
Які характерні ознаки підошовної фасціопатії на ультразвуковому зображенні?
- Гіпоехогенне потовщення центрального пучка підошовного апоневрозу з втратою звичайної фібрилярної структури; гіпоехогенні вогнища; розмивання меж апоневрозу; періфасціальний набряк; кортикальна нерівномірність п’яткової кістки.
Чи може ультразвук виявити розриви підошовної фасції?
- Так, ультразвук показує локальне вузлове потовщення підошовної фасції з втратою фібрилярної безперервності, оточуючий набряк (залежно від часу травми).
Які інші патології стопи можуть виявлятися за допомогою ультразвуку?
- Ентензопатія латерального пучка підошовної фасції, підошовний фіброматоз (хвороба Ledderhose), стресовий перелом п’яткової кістки, тунельний синдром медіальної заплесни, надп’ятково-п’яткове зрощення.
Коли показане ультразвукове дослідження при підошовному болі?
- Коли симптоми не піддаються лікуванню або причина болю недостатньо досліджена після стандартної діагностики (аналіз історії хвороби, фізикальне дослідження, рентгенографія).