🤖 Короткий переказ від ШІ
Стаття досліджує вроджені аномалії жіночих статевих шляхів, їх вплив на репродуктивне здоров’я та методи діагностики, зосереджуючись на перевагах 3D ультразвукового дослідження (УЗД) порівняно з традиційними методами, такими як гістеросальпінгографія (ГСГ).
3D УЗД демонструє високу точність у виявленні та класифікації аномалій матки, перевершуючи ГСГ, комбінацію лапароскопії та ГСГ, а також гістероскопію. Воно є неінвазивним, безпечним та економічно ефективним методом, що робить його рекомендованим для скринінгу. Для отримання додаткової інформації про новітні УЗД апарати, які допомагають у таких діагностичних процесах, можна звернутися до відповідних ресурсів.
✅ Ключові тези зі статті:
- Діагностика: 3D УЗД є найбільш точним методом для діагностики та класифікації вроджених аномалій матки, перевершуючи ГСГ та гістероскопію.
- Лікування: Вибір тактики лікування залежить від типу та тяжкості виявленої аномалії.
- Переваги: 3D УЗД є точним, неінвазивним, безпечним, економічним та надає швидкі результати, візуалізуючи критично важливу коронарну площину матки.
- Обмеження: Традиційні методи, як-от ГСГ, мають низьку точність, пов’язані з ризиками для здоров’я та не завжди дозволяють чітко розрізнити різні типи аномалій.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Автори: Tudorache S, Florea M, Dragusin R, Patru LC, Dragoescu A, Iliescu DG and Cara ML (Відділення акушерства та гінекології, допологова діагностика, Університет швидкої допомоги, Медичний та фармацевтичний університет, м. Крайова, Долж, Румунія; Департамент інтенсивної терапії та фармації м. Крайова, Університет швидкої допомоги, Університет медицини і фармації м. Крайова, Крайова, Долж, Румунія; Кафедра суспільної охорони здоров’я, Університет медицини і фармації м. Крайова, Крайова, Долж, Румунія)
Зміст:
- Вступ
- Методи дослідження мюллерових аномалій:
• Гістеросальпінгографія
• Комбінація лапароскопії і ГСГ
• Тільки гістероскопія
• 3D УЗД - Класифікація методів діагностики
- Системи класифікації вроджених аномалій матки
Вступ
Вроджені аномалії жіночих статевих шляхів – це відхилення від нормальної анатомії, що часто зустрічаються. Вже дуже довго вроджені аномалії матки асоціюються з безпліддям, періодичними перериваннями вагітності, недоношеністю і іншими акушерськими ускладненнями, які збільшують перинатальну захворюваність і смертність.
Методи дослідження мюллерових аномалій
Гістеросальпінгографія
Найстарішим дослідженням, використаним для оцінки форми матки, є гістеросальпінгографія (ГСГ). Протягом десятиліть він вважався золотим стандартом, будучи основою плану лікування безплідних пацієнтів. Йшли роки, багато недоліків ГСГ стали очевидними, і в даний час цей метод вважається майже повністю застарілим:
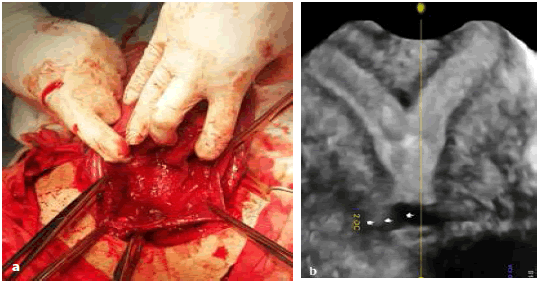
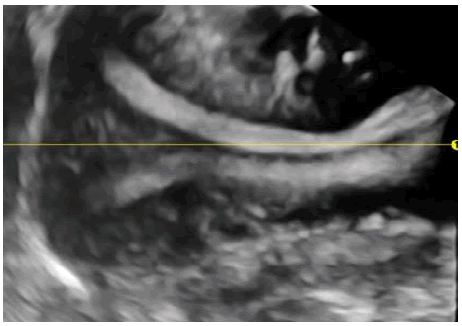
Має низьку точність, оцінюючи тільки ендолюмінальний контур, а не зовнішній контур. Таким чином, немає можливості розрізняти перегородчасту і дворогу матку, дві сутності з радикально різним прогнозом і лікуванням. (Зобр. 1).
Зображення 1: Два зображення зображують частково перегородчасту матку з використанням 3D УЗД – в a, і ГСГ – в b.
Піддаючи пацієнтів впливу іонізуючого випромінювання, яєчники, отримують невелику дозу радіації. Хоча Каранде вказує, що рівень радіаційного опромінення знаходиться в межах встановлених кордонів безпеки, ризик для незаплідненої яйцеклітини невідомий.
Біль, пов’язаний з процедурою, виникає у 72% пацієнтів, які перенесли ГСГ для дослідження безпліддя. Процедура може бути ускладнена запальними захворюваннями органів малого тазу, особливо якщо при проведенні тесту є ознаки захворювання маткових труб.
Носить високий ризик алергії (спричиненої використанням контрастних речовин).
Через спазм маткових труб він не завжди точно оцінює труби. Основною перевагою ГСГ є можливість одночасної оцінки прохідності маткових труб.
Комбінація лапароскопії і ГСГ
До 2000 року комбіноване використання лапароскопії і ГСГ вважалося золотим стандартом для діагностики аномалій проток Мюллера, завдяки здатності оцінювати зовнішній і внутрішній контур відповідно (Зобр. 2). Тим не менш, у багатьох випадках ці два дослідження виконуються окремо різними операторами, і, таким чином, точність діагнозу може страждати.
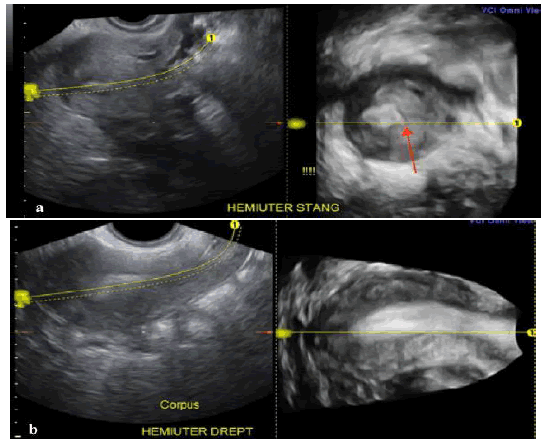
Зображення 2: Приклад однорогої матки з не зв’язаним залишковим рогом.
а – 3D УЗД реконструкція вінцевої площині рудиментарного лівого рогу. Червоною стрілкою виділено – дистальний край невеликої порожнини, який різко обривається.
В б – типове зображення однорогої матки, в даному випадку правої частини.
На с – інтраопераційні знімки, які підтвердили в 3D УЗД підозрювану аномалію.
Тільки гістероскопія
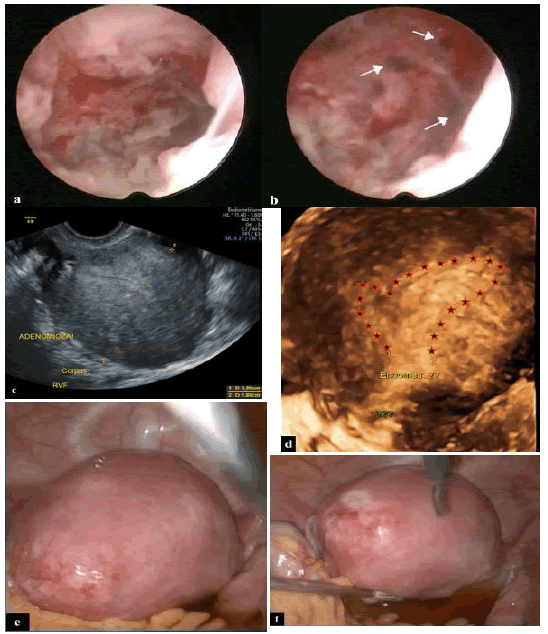
Останнім часом точність ГС була піддана серйозному сумніву. Хоча деякі дослідники використовують її в якості золотого стандарту для дослідження цервікального каналу і внутрішніх аспектів порожнини матки, ГС не надає ніякої інформації ні про шар міометрія, ні про ширину / довжину перегородки матки. Крім того, іноді важко оцінити форму матки, особливо за відсутності пристрою, який пропонує панорамні види (Зобр. 3).
Зображення 3: ГС (a і b), лапароскопія (c і d), 2D УЗД (e) і 3D УЗД (f). Після ГС і лапароскопії (виконуваних одним і тим же спостерігачем) діагноз був «однорога матка» через обставини, що була видна тільки одна з трубних остей, і через конкретно видиму зовнішню форму. При ГС видно вогнищевий аденоміоз (білі стрілки). УЗД (2D і 3D) підтвердило глибоку аномальну форму тіла (найбільш ймовірно, врожденно нормальну форму), підкресливши важку форму аденоміозу. В цьому випадку важка асиметрія і спотворення зовнішнього і внутрішнього контуру набуваються вдруге по відношенню до процесу аденоміозу.
3D УЗД
Перші публікації про можливості 3D підтвердження внутрішньої структури матки за допомогою гістеросальпінгографії (ГСГ) відносяться до 1995 року.
З технікою 3D завжди можна отримати зображення матки, яка зазвичай лежить перпендикулярно ультразвуковому променю. Аналіз морфології матки повинен проводитися в цій стандартизованій площині з використанням інтерстиціальних ділянок маткових труб в якості контрольних точок. Ще більш всебічна оцінка морфології матки стала можливою за допомогою трансвагінального ультразвуку.
З 3D УЗД, зовнішні контури і внутрішня морфологія матки можуть відображатися на коронарній площині, а присутність і тип маткової аномалії можуть бути точно виявлені (Зобр. 4-5).
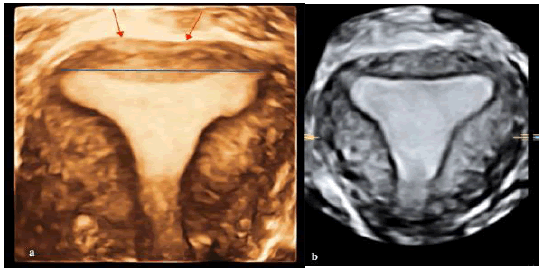
Зображення 4: Приклади нормальної форми матки. Зовнішній контур (червоні стрілки) і міжосьова лінія (синя лінія) виділені – на зображенні а. Покращене зображення (за допомогою VCI) – в б.
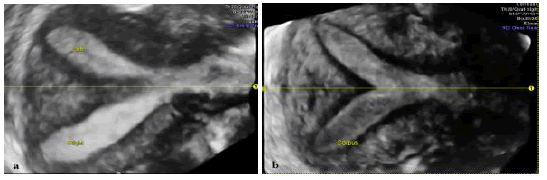
Зображення 5: Різні форми часткової перегородчастої матки (в a – довша і тонша перегородка, в b – коротша і товста).
3D УЗД долає всі обмеження, надаючи огляд матки, який рідко можна побачити так чітко, навіть при використанні МРТ (через відносно невеликий розмір нормальної матки). Корональної огляд дозволяє клініцисту досліджувати як ендометріальну порожнину, так і дно матки, забезпечуючи тим самим всю інформацію, необхідну для повної оцінки морфології матки. Вимірювання перегородки матки та інших особливостей аномалій дозволяють порівнювати ступінь спотворення матки і репродуктивні результати.
Рага і ін. Зробили одну з перших спроб співвіднести аномалії Мюллера з їх репродуктивним шансом в ретроспективному дослідженні. У дослідженні майже 3200 пацієнтів, які були досліджені за допомогою ГСГ і лапароскопії аномалії Мюллера мали загальну частоту 4% у фертильних жінок, 6,3% у безплідних. Він також виявив, що найбільш частим типом різних аномалій є перегородчаста і дугоподібна матка. Виходячи з шансів народити живу дитину, він прийшов до висновку, що дугоподібна матка є легкою формою аномалії і не має або дуже мало впливає на репродуктивний результат.
Пізніші дослідження підтвердили, що захворюваність становить 3-4%, причому менш ніж у половини випадків спостерігаються клінічні симптоми (Зобр. 6). У багатьох подальших дослідженнях за класифікацією морфології матки також повідомлялося про високий рівень точності 3D УЗД (Зобр. 7).
Зображення 6: Іноді велика (довга і товста) поздовжня перегородка може бути безсимптомною, як в цьому випадку, коли важка вроджена аномалія була пропущена протягом періоду до зачаття і протягом всієї вагітності і представляла собою інтраопераційний сюрприз (а) (екстрений кесарів розтин). В б – наступні зображення (після другого кесаревого розтину).
Зображення 7: Приклад випадку повторного викидня (третій пропущений аборт). Випадок був відомий при наявності повної перегородчастої матки. Всі вагітності були розташовані в правій частини.
На наш погляд, скринінг за допомогою 3D УЗД на наявність аномалій матки повинен бути частиною рутинних клінічних досліджень жінок, які відвідують гінекологічні консультації, незалежно від історії всього згаданого вище.
Звичайні методи слід обмежувати дослідженнями другого ряду, оскільки всі ці методи є інвазивними і неточними, що передбачає суб’єктивне враження оператора, що виконує тест.
3D УЗД дозволяє візуалізувати коронарну площину матки, критично важливу для діагностики вроджених аномалій, яку неможливо досягти при 2D УЗД (Зобр. 8 і 9).
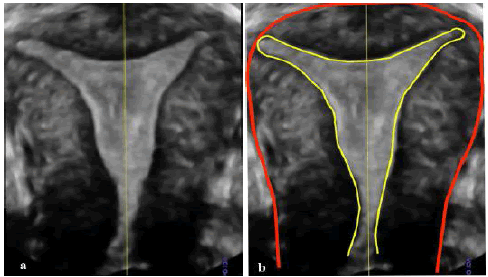
Зображення 8: Піктограма (на a і b – одне і те ж зображення) підкреслює здатність 3D УЗД одночасно демонструвати внутрішній (жовта лінія) і зовнішній контур (червона лінія) абсолютно нормальної матки.
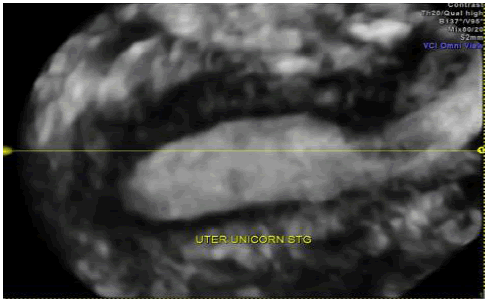
Зображення 9: Приклад однорогої матки.
УЗД:
- є точним і надійним
- забезпечує виключно чітке зображення матки і її анатомічних деталей з високою роздільною здатністю, включаючи деталі на стінках матки, оцінку взаємозв’язку між ендометрієм і міометрієм дна матки
- не інвазивний (таким чином, надзвичайно добре переноситься), не має побічних ефектів
- економічний
- забезпечує швидкі результати (фактично миттєві результати)
- є об’єктивним (пропонує вимірюванні та відтворюванні результати різних характеристик).
- не завдає шкоди іонізуючого випромінювання
- має більш широку доступність по всьому світу.
- дозволяє зберігати об’ємні дані (корисно для ретроспективного аналізу)
- володіє характеристиками багатоплощинності. (Зобр. 10).
Зображення 10: Приклад повної перегородчастої матки з дублюванням цервікального каналу (подвійна матка, подвійна шийка матки). 3D УЗД може продемонструвати обидва канали шийки матки.
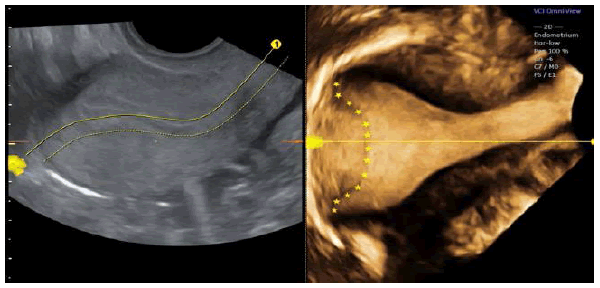
Розумне збільшення обсягу інформації за допомогою соногістерографії (СГГ) надає додаткову інформацію, особливо у випадках з асоційованими вогнищевими ураженнями ендометрія (Зобр. 11). Гістеросальпінго-контрастна сонографія (ГСКС) є безпечною і надійною альтернативою традиційному ГСГ, без використання радіаційного або йодованого контрастного матеріалу.
Зображення 11: Приклад нормальної матки. Внутрішній контур краще окреслено, якщо використовувати техніку ГСКС.
Класифікація методів діагностики
Грунтуючись на своїй діагностичній точності, методи діагностики були класифіковані на чотири категорії:
- Клас Ia – ті, які здатні ідентифікувати аномалії і класифікувати їх на відповідні підтипи з точністю> 90%: 3D УЗД; ГС + лапароскопія; СГГ.
- Клас Ib – ті, які здатні ідентифікувати пороки з точністю> 90%, не маючи можливості класифікувати їх за відповідними підтипами: тільки ГС.
- Клас II – ті, які здатні ідентифікувати пороки з точністю <90%: ГСГ; 2D УЗД.
- Клас III – включає дослідження, діагностична точність яких при виявленні вад досі точно не відома: МРТ.
Проте, ця класифікація використовуваних методів, ймовірно, зазнає змін в доступному для огляду майбутньому, причому кожен метод знаходиться в процесі швидкої еволюції.
Системи класифікації вроджених аномалій матки
В останні роки область вроджених мюллерових аномалій стала «полем битви», дослідники, залучені в цю область, були в рівній мірі жагучі і захищали багато запропонованих системи класифікації.
Американське суспільство фертильності класифікувало аномалії жіночого репродуктивного тракту на групи відповідно до ступеня недостатності нормального розвитку з аналогічними клінічними проявами, лікуванням, і можливими прогнозами їх репродуктивної функції:
- Нездатність одного або декількох мюллерових проток розвиватися (агенезія, однорога матка без рудиментарного рогу);
- Нездатність проток для каналізації (однорога матка з рудиментарним рогом без належних порожнин);
- Нездатність зростися або ненормальне злиття проток (матка didelphys, двостулкова матка);
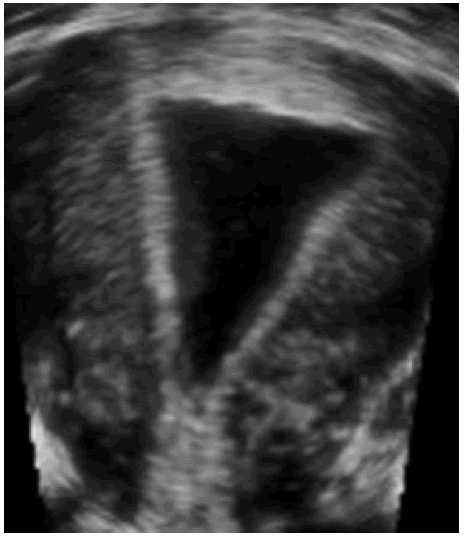
- Порушення розробки серединної перегородки матки (перегородкова матка, дугоподібна матка (Зобр. 12)).
Зображення 12: Типове зображення дугоподібної матки.
Найважливіша проблема дослідження точності полягає в тому, що не існує справжнього «золотого стандарту». Оскільки такий тест буде оцінювати саму матку, всі інші мають багато обмежень. Сам факт отримання зразка неможливий, і, коли це можливо, матка зазвичай сильно спотворена внутрішніми захворюваннями і / або самим хірургічним втручанням (особливо в даний час, з досягненнями мінімальних хірургічних методів).
Часті питання (FAQ)
Які методи дослідження мюллерових аномалій розглядаються в статті?
- Стаття розглядає такі методи: гістеросальпінгографія (ГСГ), комбінацію лапароскопії та ГСГ, гістероскопію та 3D УЗД.
Чому гістеросальпінгографія (ГСГ) вважається застарілим методом?
- ГСГ має низьку точність, піддає пацієнтів впливу іонізуючого випромінювання, викликає біль та алергічні реакції, а також не завжди точно оцінює маткові труби.
Які переваги 3D УЗД перед іншими методами?
- 3D УЗД є точним, надійним, неінвазивним, не має побічних ефектів, економічним та забезпечує швидкі результати. Воно дозволяє візуалізувати коронарну площину матки, що критично важливо для діагностики вроджених аномалій.
Чи існує “золотий стандарт” для діагностики вроджених аномалій матки?
- Ні, справжнього “золотого стандарту” не існує, оскільки отримання зразка матки для аналізу зазвичай неможливе, а при можливості матка може бути спотворена.
Навіщо потрібен скринінг за допомогою 3D УЗД?
- Скринінг за допомогою 3D УЗД рекомендується як рутинне дослідження для жінок, які відвідують гінекологічні консультації, незалежно від історії, оскільки дозволяє виявити аномалії на ранніх стадіях.
Як класифікуються методи діагностики аномалій матки за точністю?
- Методи класифікуються на класи Ia, Ib, II та III залежно від точності ідентифікації аномалій та їх класифікації за підтипами. 3D УЗД входить до класу Ia з точністю >90%.