🤖 Короткий переказ від ШІ
Стаття розглядає спектр переломів у дорослих, які можуть бути пропущені на звичайних рентгенограмах, та аналізує причини діагностичних помилок в екстреній обстановці, підкреслюючи важливість ретельної інтерпретації зображень та застосування сучасних методів візуалізації.
Виявлено, що неправильна інтерпретація рентгенограм є основною причиною пропущених діагнозів, особливо стосовно переломів. Попри розвиток технологій, таких як комп’ютерна томографія, уважність до деталей та знання типових пасток діагностики залишаються критично важливими. Для покращення точності діагностики та запобігання помилкам рекомендується використовувати мультидетекторну комп’ютерну томографію (МДКТ) та інші передові методи візуалізації, як це відображено в рекомендаціях медичних товариств. Для ознайомлення з сучасними медичними технологіями, зокрема УЗД апаратами, відвідуйте RH.ua.
✅ Ключові тези зі статті:
- Діагностика: Діагностичні помилки, особливо пропущені переломи, є поширеною проблемою в радіології, особливо в умовах невідкладної допомоги.
- Лікування: Точна та своєчасна діагностика переломів є ключовою для ефективного лікування та запобігання ускладненням.
- Переваги: Сучасні методи візуалізації, такі як МДКТ, значно підвищують чутливість у виявленні переломів порівняно зі звичайною рентгенографією.
- Обмеження: Анатомічні фактори, якість зображень та людський фактор (помилки сприйняття, втома) можуть призводити до пропущених діагнозів.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Автори: Antonio Pinto, Daniela Berritto, Anna Russo, Federica Riccitiello, Martina Caruso, Maria Paola Belfiore, Vito Roberto Papapietro, Marina Carotti, Fabio Pinto, Andrea Giovagnoni, Luigia Romano, Roberto Grassi
Зміст:
- Спектр переломів у дорослих, які можуть бути пропущені на простих рентгенограмах
- Переломи шийного відділу
- Переломи торакопоперекового відділу
- Переломи верхніх кінцівок
- Переломи тазового кільця і нижніх кінцівок
- Причини помилок у діагностиці переломів в екстреній обстановці
Вступ
Діагностичні проблеми можливі у всіх областях медицини і радіологія не застрахована від цього явища і має ряд відмінних рис, пов’язаних як з властивим саме цій дисципліні характеристиками, так і з її останніми розробками.
У недавньому огляді закритих позовів про зловживання службовим становищем в Сполучених Штатах, радіологія була шостою по частоті спеціальністю, незважаючи на те, що на неї припадало менше 5% лікарів в Сполучених Штатах. Майже 3 з 4 позовів проти діагностів-радіологів посилаються на помилки в інтерпретації, що призводять до пропущеного діагнозу.
Основна причина діагностичної помилки в відділенні невідкладної допомоги – це неправильна інтерпретація рентгенограм: більшість діагнозів, пропущених на рентгенограмі – це переломи.
Даний описовий огляд спрямований на те, щоб виділити:
- спектр переломів у дорослих, які можуть бути пропущені на звичайних рентгенограмах
- причини помилок в діагностиці переломів в умовах невідкладної допомоги
- ключові елементи, що дозволяють знизити ймовірність помилкового діагнозу переломів.
Спектр переломів у дорослих, які можуть бути пропущені на простих рентгенограмах
Переломи шийного відділу
Стандартна рентгенографічна оцінка шийного відділу хребта зазвичай складається з поперечних, передньозадніх знімків і зображень з відкритим ротом, доповнених в деяких центрах косою візуалізацією. У кількох звітах зроблено висновок про те, що стандартна проста рентгенографія ненадійна для виявлення пошкоджень шийного відділу хребта і може пропустити >50% всіх переломів шийного відділу хребта. Більш того, псевдонегативна інтерпретація стандартних рентгенограм зазвичай включає наступні травми:
- перелом поперечного відростка С1 без зміщення з поширенням латерально
- перелом зубовидного відростка осі III типу;
- ізольований не зміщений перелом поперечного відростка і пластинки С7
- перелом пластинки С6
- ізольований перелом переднього відростка С1
Якість простого рентгенографічного дослідження має першорядне значення для виявлення травми шийного відділу хребта. Запобігання артефактів має першорядне значення при виявленні тонких, мінімально зміщених кісткових травм. Більш того, вид збоку – найважливіша рентгенограма. Оскільки майже половина всіх травм шийного відділу хребта зачіпає C6 і C7, необхідно побачити шийно-грудний перехід, доповнений додатковими ракурсами візуалізації (вид плавця або косий).
Роль візуалізації у пацієнтів з підозрою на травматичне ушкодження хребта значно зросла з появою все більш складних апаратних засобів і методів візуалізації. Критерії прийнятності Американської колегії радіологів (ACR) при підозрі на травму хребта в 2009 р рекомендують аксіальну мультидетекторну комп’ютерну томографію (MDCT) з сагітальними і корональними мультиплощинними перебудовами в якості основного методу візуалізації в порівнянні з рентгенографією для пацієнтів, у яких візуалізація неможлива.
Добре відомо, що МДКТ більш чутлива, ніж рентгенографія, при діагностиці переломів шийного відділу. МДКТ оцінює хребет швидше, ніж декілька портативних рентгенівських апаратів біля ліжка хворого, охоплюючи весь хребет, як правило, з адекватною експозицією (особливо в порівнянні з рентгенограмами шийно-грудного переходу) і дозволяє перетворювати дані в набори даних 2D і 3D, які покращують діагностику і розуміння анатомії аномалії в порівнянні з перекриваючими кістковими структурами, відображеними рентгенологічно.
Крім того, МДКТ з внутрішньовенною контрастною речовиною дозволяє оцінити артеріальну судинну мережу шиї одночасно з оцінкою анатомії шийного відділу хребта.
Зображення 1: Поперечні рентгенограми шийного відділу хребта в бічному положенні (а) і при відкритому роті (b). Пропущений діагноз: перелом тіла С2 хребця, виявлений при подальшому обстеженні КТ (c – корональна реконструкція, червона стрілка; d – сагітальна реконструкція, червона стрілка)
Торако-поперекові переломи
Переломи торакопоперекового відділу хребта зустрічаються у 4-18% потерпілих від тупої травми і часто пов’язані з серйозними одночасними травмами голови, грудей, живота, таза і кінцівок. Звичайні рентгенограми зберігають важливу роль в якості вихідного методу візуалізації при дослідженні травми торакопоперекового відділу хребта поза контекстом політравми. Вони недорогі, легко доступні і відтворювані.
Зазвичай в положенні лежачи виконуються два ракурси (передньозадній і бічний), щоб звести до мінімуму рух пацієнта. Однак непомітні травми важко оцінити. Пошкодження м’яких тканин є наслідком порушень вирівнювання кісток, а не візуалізуються самостійно.
Рентгенографія грудної клітки для оцінки грудного відділу хребта пов’язана з труднощами.
Частота пропущених пошкоджень хребта, мабуть, найбільш висока серед пацієнтів з конкордантними ушкодженнями порожнистих внутрішніх органів. Переломи поперечного відростка, з яких тільки 60% ідентифікуються за допомогою традиційної рентгенографії, можуть бути пов’язані з переломами тіла хребця приблизно у 10% пацієнтів.
В одному дослідженні 12,7% переломів поперекового відділу хребта були пропущені рентгенологічно у пацієнтів з множинною травмою. У тому ж дослідженні також було виявлено 23,2% випадків пропуску переломів попереку, заснованих виключно на стандартних трансаксіальних КТ-зображеннях черевної і тазової областей, що підкреслює важливість зображень з високою роздільною здатністю і багатоплощинних перетворень.
Пацієнти, які перенесли гострий перелом хребта після травматичної події, відчувають пошкодження як кісток, так і м’яких тканин. Після позитивної рентгенограми буде виконано поперечний переріз за допомогою КТ і, ймовірно, МРТ для оцінки повного ступеня травми. Негативна рентгенограма буде розглядатися в клінічному контексті, і може знадобитися подальша візуалізація в залежності від історії хвороби, клінічного обстеження та оцінки ризику травми.
Переломи верхніх кінцівок
Роль рентгенограм в оцінці пацієнтів з травмою верхніх кінцівок добре відома, вони грають важливу роль поряд з історією хвороби і фізикальним обстеженням.
Травми грудино-ключичного суглоба є результатом дії прямих або непрямих сил, що зазвичай виникають в обстановці високоенергетичної травми (наприклад, автомобільної аварії або падіння з висоти) і контактних видів спорту (наприклад, регбі, боротьби або футболу). Медіальний аспект грудино-ключичного суглоба зазвичай є мішенню для травм, пов’язаних з прямою травмою, тоді як сили, що діють уздовж передньої або передньомедіальної сторін плеча, можуть побічно пошкодити суглоб. Через те, що цей тип травм може виникати при високоенергетичній травмі, грудино-ключичні вивихи можуть бути пропущені на рентгенограмах з кількох причин, включаючи перекриття кісток і м’яких тканин навколо суглобів, в той час як інші більш очевидні і, можливо, більш серйозні травми будуть виявлені.
Переломи лопатки часто є результатом високоенергетичної травми, коли на лопатку діє пряма сила. Переломи лопатки – рідкісні травми, на їх частку припадає менше 1% всіх переломів і 5% всіх переломів плеча.
Поєднання складної геометрії, затемнення сусідніх структур і рідкості переломів ускладнює розпізнавання перелому лопатки. Ключем до цього діагнозу є систематичний огляд різних частин лопатки в усіх доступних місцях рентгенографічних зображень.
Задні вивихи плеча зустрічаються набагато рідше, ніж передні вивихи (1,1 проти 23,9 випадків на 100 000 населення в рік), але набагато частіше помилково діагностуються при первинному зверненні (до 79% випадків). Затримка з діагностикою заднього вивиху може привести до стійкого болю, зниження функції і суглобово-плечового остеоартрозу. Пахвова проекція або транскапулярна Y-проекція обов’язкові для оцінки суглоба і виключення зсуву.
Діагноз перелому великого горбка утруднений тільки на підставі клінічних даних. Візуалізуюча оцінка пацієнта з травмою плеча зазвичай складається з передньо-заднього внутрішнього і зовнішнього видів, Y-проекції лопатки у паховій ділянці травмованої кінцівки. Ретельна оцінка великої бугристості на передньо-задніх зовнішніх рентгенограмах є ключем до постановки цього діагнозу, особливо якщо перелом не зміщений або зміщений лише незначно. Профіль бугристості дає рентгенологу кращу можливість оцінити ступінь зміщення. Незважаючи на те, що це добре відома клінічна сутність, ізольовані переломи великих горбків зазвичай не враховуються. Огава і його колеги повідомили про серію, в якій 58 з 99 плечей (59%) з підтвердженим ізольованим переломом великої бугристості спочатку не були помічені.
Більшість переломів ліктя у дорослих пацієнтів – це переломи головки і шийки променевої кістки, які становлять приблизно від 33% до 50% переломів ліктя, близько половини з яких не зміщені. В результаті їх легко пропустити, що може привести до збільшення захворюваності пацієнтів. Недавнє дослідження, що оцінює значення КТ у виявленні прихованих переломів ліктя, показало, що у 12,8% пацієнтів з позитивним тестом на розгинання ліктя і нормальною рентгенограмою були переломи на КТ. Оскільки одні тільки передні і бічні рентгенограми зігнутої сторони мають високий рівень пропущеного перелому ліктя при гострій травмі, особливу увагу було приділено отриманню додаткових зображень, в тому числі внутрішніх і зовнішніх косих, а також променевої проекції головки і шийки.
Переломи дистального відділу променевої кістки є найбільш частими переломами скелета і складають приблизно 1 з кожних 6 гострих переломів в умовах невідкладної допомоги.
При гострій травмі стандартна серія рентгенографічних досліджень зап’ястя включає в себе задньо-передню, бічну і пронаційну косу проекцію. Хоча більшість переломів дистального відділу променевої кістки нескладно ідентифікувати, переломи без зміщення, особливо променевого шиловидного відростка, іноді є винятком.
Переломи зап’ястя – це часті пошкодження скелетної системи, які можуть стати проблемою при діагностиці у відділеннях невідкладної допомоги. Звичайна рентгенографія – це перший метод вибору при діагностиці цих травматичних уражень. Вісім кісток різної форми і складний тривимірний взаємозв’язок один з одним в області зап’ястя можуть бути хмарою для виявлення деяких прихованих переломів за допомогою звичайної рентгенографії. Накладення анатомічних структур, неоптимальний розташування і техніка, а також відсутність і / або неоптимальний співробітництво пацієнта в умовах невідкладної допомоги – це фактори, які також можуть обмежувати просту рентгенографію.
Перелом човноподібної кістки зазвичай спостерігається у молодих активних пацієнтів і є результатом поєднання осьових сил і сил гіперекстензії на зап’ясті. Місцезнаходження перелому і ступінь зміщення грають важливу роль в лікуванні пацієнта. Оскільки до 20% переломів човноподібної кістки приховані рентгенологічно, постановка діагнозу часто відкладається, що призводить до збільшення частоти аваскулярного некрозу, порушення зрощення і незрощення. Важливо оцінити човноподібну кістку на всіх рентгенограмах. Додатковий огляд човноподібної кістки показаний, якщо рівень підозри високий, але початкові рентгенограми негативні. Пацієнтам з негативними рентгенограмами, але з високим показником підозри, рекомендуються контрольні рентгенограми через 7-10 днів, тому що лінія перелому буде більш очевидною після реакції загоєння. Через наслідки пропущеного перелому слід настійно розглянути можливість використання МРТ при підозрі на рентгенологічно прихований перелом човноподібної кістки.
Зламаний гачок хамата виникає після прямого удару або відриву в місці прикріплення транскарпальної зв’язки. Візуалізація грає вирішальну роль в цьому сценарії, зазвичай починаючи з задньо-переднього, косого та бокового видів зап’ястя. Гачок може бути важко візуалізувати на цих зображеннях через перекриття оточуючих кісток.
Переломи тазового кільця і нижніх кінцівок
Таз представляє собою кільцевидну структуру, що складається з парних кісток і крижа. Цілісність кісткового кільця зберігається за рахунок зв’язок, оцінка яких важлива для розуміння характеру травми і оцінки стабільності ураженого геміпельвіса.
Візуалізація травми таза зазвичай починається з приліжкової передньо-задньої рентгенограми, зробленої в відділенні невідкладної допомоги. Передня рентгенографія – це швидкий метод визначення потреби в негайному втручанні і дозволяє заздалегідь спланувати операцію перед комп’ютерною томографією. У гострій ситуації передня рентгенограма може ідентифікувати більшість травм і зазвичай достатня для визначення наявності або відсутності нестабільності тазового кільця, хоча оцінка ушкоджень заднього кільця, таких як переломи крижів, може бути утруднена і часто вимагає додаткової візуалізації. КТ-зображення з тривимірними реконструкціями з об’ємною візуалізацією – це метод вибору для точного зображення переломів тазового кільця, який по суті усунув необхідність у вхідних і вихідних проекціях.
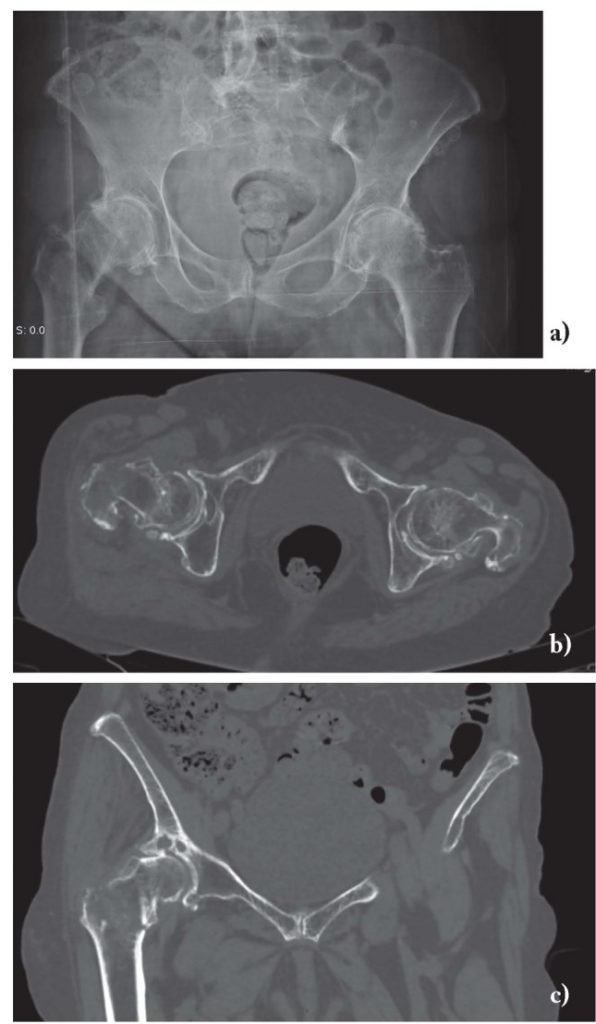
У разі нещасного випадку часто уражається кульшовий суглоб. Вивихи поширені при високоенергетичних травмах і частіше виникають у молодих людей. Оцінка тазостегнового суглоба починається з адекватних рентгенограм, які включають передньо-задню рентгенограму таза з супутніми видами стегна в прямому і положенні жаб’ячих лапок. Навіть при ретельному обстеженні частота рентгенологічно прихованих переломів стегна становить від 4% до 9% у пацієнтів з болем після травми. Переломи можуть бути пропущені через такі фактори, як помилки сприйняття, рівень досвіду лікаря, вік пацієнта або інтерпретація зображень в стресових умовах у відділенні невідкладної допомоги або черговим радіологом в неробочий час. Однак перелом може бути просто неможливо виявити за допомогою рентгенографії, і в 2-9% випадків при рентгенографії повідомлялося про пропущені переломи або підозри на перелом. Для оцінки підозри на пропущений перелом стегна зазвичай виконується вторинна візуалізація за допомогою КТ або МРТ.
Переломи шийки стегна, як правило, зустрічаються у людей похилого віку. Найбільш поширені субкапітальні переломи, але їх може бути важко виявити, коли стегнова кістка повернута назовні або є значне утворення остеофітів в результаті артриту. Ожиріння і остеопенія можуть ще більше погіршити і без того складну рентгенограму стегна, тому потрібний ретельний огляд.
Зображення 2: Передньозадня рентгенограма таза літнього пацієнта. Радіолог повідомив про відсутність перелому і порекомендував провести комп’ютерну томографію. Подальша комп’ютерна томографія показала перелом шийки правої стегнової кістки.
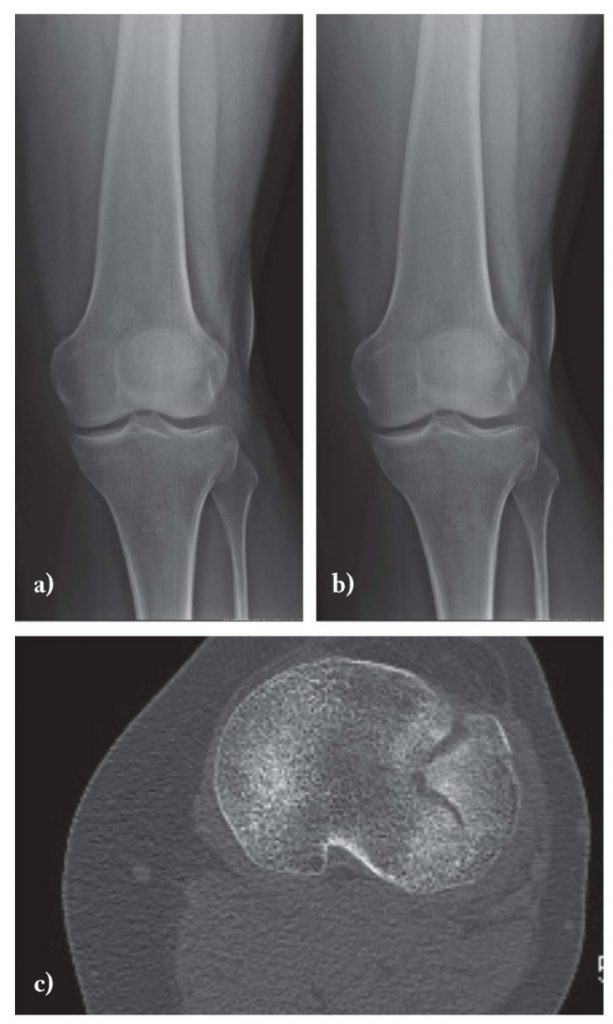
Багато переломів коліна викликані високоенергетичною травмою. Відривні і імпакційні переломи можуть вказувати на наявність патології основної зв’язки. Оскільки багато з цих переломів непомітні, точне виявлення цих переломів залежить від знання анатомічних областей підвищеного ризику, а також від ретельного вивчення рентгенограм.
Надзвичайно поширені травми гомілковостопного суглоба. Більшість цих травм зачіпають комплекс бічних зв’язок гомілковостопного суглоба, що призводить до форми, яку часто діагностують – «розтягнення зв’язок гомілковостопного суглоба», яка зазвичай добре піддається консервативному лікуванню. Однією з причин непропорційно важких або тривалих симптомів явно розтягнутої щиколотки є пропущений перелом. Найбільш часто пропущені переломи, пов’язані з інверсійним розтягуванням, – це кістково-хрящові переломи купола таранної кістки. Ураження бокового купола найчастіше виникають в середній його третині, проявляються болем в передньо-бічній частині щиколотки і можуть бути видні на простій рентгенограмі.
До інших травм, які легко не помітити при початковій рентгенологічній оцінці гострої травми гомілковостопного суглоба, відносяться:
- бічний відросток таранної кістки
- задній відросток таранної кістки
- передній відросток п’яткової кістки
- переломи проксимальної п’ятої плеснової кістки
- переломи кісток малогомілкової кістки
Перелом латерального відростка таранної кістки викликаний або виворотом гомілковостопного суглоба з тильним згинанням, так що бокова поверхня п’яткової кістки вдаряється об нижній край латерального відростка таранної кістки, або іноді інверсією гомілковостопного суглоба. Перелом видно тільки на проекції щиколотки спереду, і можна припустити, що епіцентр набряку м’яких тканин дистальніше латеральної щиколотки.
Діагностика переломів Лісфранка і травм Лісфранка є складним завданням. Рентгенологічне дослідження передплюсневого суглоба затруднено через кісткове перекриття.
Хоча вивихи при переломах Лісфранка складають 0,2% всіх переломів, діагноз спочатку не встановлюється приблизно в 20% випадків. Початкові рентгенограми можуть здатися нормальними, але зображення з навантаженням можуть показати підвивих або вивих. Після травми середньої передплюсни вихідні знімки – це пряма трансмісія без навантаження, бічний і внутрішній види під кутом (30°).
Важливо пам’ятати, що тонкий діастаз може бути пропущений майже в 50% випадків на рентгенограмах без навантаження. Якщо є серйозна клінічна підозра, необхідні знімки на обох стопах для порівняння з неушкодженою контралатеральною стопою, щоб виключити тонкий діастаз або невеликі травми зі зміщенням.
Зображення 3: Пропущений діагноз перелому латерального плато коліна на рентгенограмах (а і b). Подальша комп’ютерна томографія (c) показала наявність перелому.
Причини помилки в діагностиці переломів в екстренній обстановці
Помилка являє собою відхилення від звичайної норми, незалежно від того, чи приводить вона до якого-небудь збитку. Діагностична помилка визначається як втрачений, неправильний або відкладений діагноз, виявлений більш пізнім остаточним тестом або висновком.
Зазвичай є чотири основні причини, за якими радіологи піддаються судовим розглядам:
- помилки спостерігача
- помилки в інтерпретації
- нездатність запропонувати відповідну процедуру
- нездатність своєчасно і клінічно прийнятним чином надати допомогу.
Kundel et al. повідомили про наступні три різновиди помилок спостерігача:
- помилка сканування
- помилка розпізнавання
- помилка прийняття рішення.
Нездатність радіолога зафіксувати область ураження є помилкою сканування. Помилка розпізнавання включає фіксацію на ділянці ураження, але не виявлення ураження.
Інший тип помилки спостерігача, яка може сприяти ігноруванню ураження – це помилка задоволеності пошуком (satisfaction of search – SOS). Помилка SOS – це наслідок того, що увагу радіолога було відвернуто від ураження через знахідку, яка кидається в очі, але не пов’язана з цікавляючою патологією.
Нездатність поставити діагноз – найбільш часта помилка, заявлена в позовах про лікарську недбалість проти радіологів, а переломи кінцівок є другим по частоті пропущеним діагнозом після раку грудей.
Хоча деякі припущення переломи можуть бути пов’язані з помилками сприйняття, яких можна уникнути в ретроспективі, інші пов’язані з анатомічними, технічними і фізіологічними факторами, які знаходяться поза контролем радіолога-інтерпретатора. Технічні фактори, такі як якість зображень і отриманих зображень, важливі для правильної діагностики наявності переломів скелета: при цифровій рентгенографії недостатній струм трубки (міліампер) призведе до недоекспонованної рентгенограми, яка буде мати менше інформації, ніж правильно експонована рентгенограма. Однак, оскільки налаштування дисплея можуть представляти зображення з очікуваною шкалою сірого, контрастністю і яскравістю, рентгенограма може виглядати правильно, будучи витриманою неналежним чином.
Поширені питання про діагностику травматичних переломів
Які основні причини пропущених діагнозів переломів у відділенні невідкладної допомоги?
- Основною причиною є неправильна інтерпретація рентгенограм. Більшість пропущених діагнозів на рентгенограмі – це переломи.
Які переломи шийного відділу хребта найчастіше пропускаються на рентгенограмах?
- Найчастіше пропускаються перелом поперечного відростка С1 без зміщення з поширенням латерально, перелом зубовидного відростка осі III типу, ізольований не зміщений перелом поперечного відростка і пластинки С7, перелом пластинки С6, ізольований перелом переднього відростка С1.
Які методи візуалізації рекомендуються для діагностики травм шийного відділу хребта?
- Американська колегія радіологів рекомендує аксіальну мультидетекторну комп’ютерну томографію (МДКТ) з сагітальними і корональними мультиплощинними перебудовами в якості основного методу візуалізації. МДКТ є більш чутливою, ніж рентгенографія, при діагностиці переломів шийного відділу.
Які особливості діагностики переломів торакопоперекового відділу хребта?
- Звичайні рентгенограми є важливим вихідним методом візуалізації, але непомітні травми важко оцінити. Пошкодження м’яких тканин є наслідком порушень вирівнювання кісток. Частота пропущених пошкоджень хребта найвища серед пацієнтів з конкордантними ушкодженнями порожнистих внутрішніх органів.
Які переломи верхніх кінцівок найчастіше пропускаються на рентгенограмах?
- Вивихи грудино-ключичного суглоба, переломи лопатки, задні вивихи плеча, переломи великого горбка плечової кістки, переломи головки і шийки променевої кістки, переломи дистального відділу променевої кістки та переломи човноподібної кістки.
Які методи візуалізації використовуються для діагностики переломів тазового кільця?
- Візуалізація травми таза зазвичай починається з приліжкової передньо-задньої рентгенограми. КТ-зображення з тривимірними реконструкціями є методом вибору для точного зображення переломів тазового кільця.
Що робити, якщо є підозра на перелом стегна, але рентгенограма негативна?
- Для оцінки підозри на пропущений перелом стегна зазвичай виконується вторинна візуалізація за допомогою КТ або МРТ. Особливо важливо це для людей похилого віку з остеопенією.