🤖 Короткий переказ від ШІ
Стаття детально розглядає застосування рентгенографії для діагностики різних патологій хребта, включаючи порушення зміщення, викривлення, запальні та інфекційні процеси, а також пухлини, надаючи опис рентгенологічних ознак та критеріїв.
Аналізуються специфічні прояви захворювань, такі як “перевернута шляпа Наполеона” при спондилолістезі, “собака Скотті” при істмічному спондилолістезі, “знак кинджала” при анкілозуючому спондиліті, та “одноокий хребець” при метастазах. Для більш точної діагностики, особливо при пухлинних процесах та запаленнях, часто рекомендується додаткове застосування КТ або МРТ, а також перегляд рентген апаратів, що використовуються.
✅ Ключові тези зі статті:
- Діагностика: Рентгенографія є важливим методом для оцінки кісткових структур хребта, виявлення зміщень, викривлень та ознак запальних, інфекційних процесів і пухлин.
- Лікування: Вибір лікування залежить від типу та стадії патології, виявленої за допомогою рентгенографії та інших методів візуалізації.
- Переваги: Рентгенографія дозволяє отримати пряму інформацію про кісткові структури та функціональний стан хребців, часто є першим кроком у діагностиці.
- Обмеження: Для оцінки м’яких тканин, ранніх запальних змін та деяких пухлинних уражень рентгенографія може бути недостатньо чутливою, потребуючи доповнення КТ або МРТ.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Авторы: Fernando Ruiz Santiago, Antonio Jesús Láinez Ramos-Bossini, Yì Xiáng J. Wáng, Daniel López Zúñiga
Содержание:
- Нарушения смещения
- Искривления позвоночника
- Воспалительные патологии
- Инфекционные патологии
- Опухоли
Нарушения смещения
Рентгенограммы дают прямую информацию о костных структурах. Функциональную информацию о смещении и стабильности позвонков можно получить с помощью вертикальных динамических снимков при сгибании-разгибании. Для поясничного отдела позвоночника значения 10° для сагиттального вращения, измеряемого как сдвиг угла между замыкательными пластинами позвонков нестабильного диска, и более 3 мм сагиттального смещения являются пороговым значением, обычно используемым для диагностики нестабильности. (рис. 16).
Тем не менее, критерии диагностики нестабильности шейного отдела позвоночника не имеют универсального согласия, в пределах от 1 до 3,5 мм на основе литературы, хотя смещение на 3 мм, по-видимому, является надежной точкой отсечения (рис. 17).
Что касается атлантоаксиального сустава, принятые критерии нестабильности, основанные на рентгенограммах сгибания-разгибания, включают интервал более 3 мм между передним краем зубовидного отростка и задней корой передней дуги атланта (рис. 17).
Рисунок 16: L4 – L5 смещение. Рентгенограммы разгибания (A) и сгибания (B) демонстрируют смещение вперед L4 на 5 мм с последующим изменением угла диска L4 – L5 примерно на 20 градусов.
Рисунок 17: Субаксиальное смещение шейного отдела. Рентгенограммы разгибания (A) и сгибания (B), показывающие смещение C4 вперед на 4 мм. Смещение атлантоаксиального сустава. Рентгенограммы разгибания (C) и сгибания (D), показывающие смещение передней дуги атланта вперед на 4 мм. Стрелки указывают на основную аномалию в каждом случае.
Описано шесть типов спондилолистезов:
- врожденный или диспластический
- истмический
- травматический
- патологический
- ятрогенный
- дегенеративный (псевдоспондилолиз)
Согласно классической работе Мейердинга смещение позвонка при спондилолистезе подразделяется на пять степеней в зависимости от положения заднего края верхнего позвонка над верхней замыкательной пластиной нижнего позвонка, который разделен на четыре равные части от заднего к переднему. Смещения в каждой из этих четвертей замыкательной пластинки позвонка соответствуют степени от I до IV, в то время как при V степени или спондилоптозе смещение L5 превышает передний край S1.
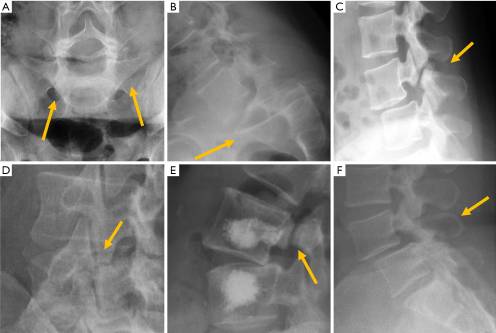
Большинство случаев, наблюдаемых в клинических условиях, являются вторичными по отношению к дегенеративному или истмическому спондилолистезу и соответствуют I и II степени, тогда как III и IV степени встречаются крайне редко. V степень также встречается редко и обычно является вторичной по отношению к диспластической задней дуге и реже по причине травмы. На рентгенограммах, фронтальная ориентация края верхней замыкающей пластины и поперечные отростки L5 могут проецировать изображение, называемое знаком «перевернутой шляпы Наполеона» (рис. 18).
Рисунок 18: Позвоночный спондилолистез. (A) Перевернутый знак шляпы Наполеона при спондилоптозе (стрелки); (B) боковая рентгенограмма при спондилоптозе (стрелка указывает на L5 перед крестцом); (C) спондилолиз со спондилолистезом. Остистый отросток не движется вместе с телом позвонка; (D) вид под углом, показывающий «сломанную шею собаки Скотти» при спондилолизе (стрелка); (E) стрессовый перелом ножки при остеопоротическом переломе с предыдущей вертебропластикой; (F) дегенеративный спондилолистез со смещением остистого отростка вперед (стрелка).
Истмический спондилолистез – наиболее частый тип спондилолистеза у молодых людей и, как правило, вторичный по отношению к стрессовому перелому в ранее нормальной кости.
Точечные боковые рентгенограммы позволяют выявить дефект кости в межсуставной части до 84% случаев. Однако вид под углом 45° обеспечивает лучшее определение дефекта перешейка, раскрывая всю длину pars interarticularis как «шею» силуэта, напоминающего «собаку», известную как «собака Скотти» в английской литературе и как “le petit chien de Lachapelle” во французской литературе.
Демонстрация спондилолиза в косой проекции изображается в виде знака «ошейник или сломанная шея у собаки Скотти». Другие авторы обнаружили, что примерно 20% дефектов межсуставной части, видимых на простых рентгенограммах, можно идентифицировать только на наклонных проекциях. Тем не менее, есть вторичные признаки, которые помогают диагностировать истмический спондилолистез, даже если сам по себе спондилолиз не наблюдается. Остистый отросток не смещается при смещении тела позвонка, а центральный канал расширяется, в то время как отверстия обычно стенозируются (рис. 18).
Вторым наиболее частым местом повреждения нервной дуги после межсуставного отдела позвоночника является ножка позвонка. Это может быть связано с односторонним спондилолизом, но также было описано без связанного спондилолиза у некоторых молодых спортсменов или даже у пациентов с остеопорозом.
Дегенеративный спондилолистез является вторичным по отношению к дегенерации фасетки и диска, в то время как нервная дуга остается нетронутой. По этой причине остистый отросток смещается кпереди вместе с телом позвонка, а центральный канал обычно стенозируется (рис. 17). Это наиболее частая причина спондилолистеза у пожилых людей. Следует также отметить, что дегенеративные и истмические спондилолистезы обычно не имеют клинической значимости, первые наблюдаются у 20% пожилого населения.
Травматический спондилолистез – это редкое повреждение, определяемое как любой острый перелом или вывих задних элементов, связанный со спондилолистезом позвоночника. Когда он расположен в точке C2, он называется «перелом палача» с рентгенологическими признаками, аналогичными истмическому спондилолистезу (рис. 3).
Ретролистез – это проявление спондилолистеза, заключающегося в смещении головного позвонка назад над хвостовым позвонком. Обычно это вторично по отношению к потере дискового материала, вызванного межпозвонковым остеохондрозом или острой грыжей пульпозного ядра (рис. 19).
Рисунок 19: Ретролистез (стрелка) поясничного (А) и шейного отделов позвоночника (В).
Искривления позвоночника
Смещение позвонков и искривление позвоночника можно легко оценить и измерить с помощью рентгенограмм, которые обеспечивают общий обзор позвоночника.
В сагиттальной плоскости грудной кифоз варьируется в зависимости от возраста и пола, увеличиваясь с возрастом в большей степени у женщин, чем у мужчин. Зарегистрированные средние нормальные значения у взрослых колеблются от 20º до 42,1º, со значениями <30º у людей в возрасте от 20 лет и более 50º у субъектов старше 60 лет.
Следовательно, не существует единого принятого порога для определения гиперкифоза или «нормального» кифоза без учета возраста, пола и клинических условий. Угол измеряется между линией, параллельной верхней замыкательной пластине самого верхнего позвонка, участвующего в кифотической кривой (обычно T4), и другой линией, параллельной нижней замыкательной пластине переходного позвонка между грудным и поясничным изгибами (обычно T12) (рис. 20). Показано, что воспроизводимость измерений грудного кифоза внутри и между экспертами выше для T4 – T12, чем для T1 – T12 или T2 – T12.
Рисунок 20: Сагиттальное смещение позвоночника. (A) Измерение грудного кифоза (TK), поясничного лордоза (LL) и сагиттальной вертикальной оси (SVA), показывающее положительный сагиттальный баланс у пациента с разрывным переломом L2; (B) измерение падения таза (PI), наклона крестца (SS) и наклона таза (PT)
В подростковом возрасте ювенильный кифоз, также известный как болезнь Шейермана, и идиопатический кифоз являются двумя наиболее частыми формами патологического кифоза, который определяется грудным кифотическим углом более 45°.
При болезни Шейерманна могут быть обнаружены неправильные замыкательные пластинки, узлы Шморля и сужение межпозвонкового диска. Позвоночный клин (локальный кифоз> 5º) должен присутствовать как минимум в одном теле позвонка, согласно критериям Сакса и Брэдфорда, или в трех соседних телах позвонков, согласно критериям Соренсена. Когда нет позвоночных аномалий и существует только переднее заклинивание межпозвонкового диска, случай классифицируется как идиопатический кифоз (рис. 21). При физиологическом заклинивании позвонков значения грудного кифоза находятся в пределах нормы, а узлы Шморля отсутствуют.
Рисунок 21: Причины патологического кифоза. (А) Типичные изменения замыкательной пластинки при болезни Шейерманна; (B) идиопатический ювенильный кифоз.
Поясничный лордоз (LL) измеряется от верхней замыкательной пластинки L1 до верхней замыкательной пластинки S1. Поскольку нормальный диапазон лордоза очень широк (30–80° по методу Кобба), трудно определить нормальный / оптимальный угол лордоза для человека. Средние значения, указанные в литературе, варьируются от 44º до 60º у нормальных людей.
На боковых рентгенограммах стоя в полный рост сагиттальный баланс определяется вертикальной линией (сагиттальная вертикальная ось), проведенной от центра тела C7 позвонка, которая должна проходить над задним верхним углом S1. Если линия проходит впереди задне-верхнего угла S1, считается, что у пациента положительный сагиттальный баланс (отрицательный сагиттальный баланс в противоположном случае). Наиболее частая вторичная деформация позвоночника – это местный кифоз, который может привести к положительному сагиттальному балансу, когда компенсаторные механизмы не работают. Физиологическое старение позвоночника или патологическая дегенеративная потеря высоты диска могут привести к потере LL и гиперкифозу, что также нарушает сагиттальный баланс (рис. 20).
Таз является краеугольным камнем сагиттального смещения позвоночника. Было разработано несколько измерений, чтобы связать морфологию и положение таза со сагиттальным смещением позвоночника. Из них угол падения таза (PI) является постоянным, в то время как наклон крестца и наклон таза являются позиционными. Следовательно, PI является наиболее подходящим параметром для хирургического планирования, поскольку он уникален для каждого пациента и демонстрирует сильную положительную корреляцию с LL. Параметр PI минус (-) LL количественно определяет несоответствие между морфологией таза и поясничной дугой. Значения <10º считаются целью сагиттального смещения позвоночника и таза. Тем не менее необходимо учитывать компенсаторные механизмы. Снижение LL компенсируется увеличением ретроверсии таза и наклона таза. В идеале, расстояние между сагиттальной вертикальной осью (SVA) и задней верхней частью S1 <40 мм, несоответствие PI-LL в пределах 10º и PT <20º считалось целями для соответствующего сагиттального смещения.
В корональной плоскости сколиоз определяется как латеральное искривление позвоночника более 10° при измерении на рентгенограмме стоя в соответствии с методом Кобба. Этот угол Кобба можно измерить вручную или цифровым способом. Идиопатический сколиоз является наиболее частым типом, хотя встречаются более редкие случаи, вторичные по отношению к врожденным деформациям позвонков или нервно-мышечным нарушениям. При сколиозе у подростков рентгенологические данные используются для отслеживания прогрессирования искривления и обычно определяют варианты лечения. Изображение должно включать гребни подвздошной кости, которые служат для оценки созревания скелета на основе степени кальцификации гребня подвздошной кости (метод Риссера). Виды бокового изгиба выполняются, чтобы отличить жесткие кривые от гибких (рис. 22). В корональной плоскости отсутствие гибкости при боковом изгибе ≥25 ° определяет структурную кривую.
Рисунок 22: Структурная грудинно-поясничная дуга. С помощью маневров изгиба существенной коррекции не происходит. (A) Рентгенограмма правого сгибания; (B) рентгенограмма прямостояния; (C) рентгенограмма сгибания влево.
Корональное смещение также можно оценить на рентгенограммах переднего обзора, по вертикальной линии, проведенной от середины тела C7 позвонка, которая должна проходить через центр крестца. Корональный дисбаланс был определен некоторыми авторами, когда эта линия отклоняется на ≥3 см от центра крестца.
Основываясь на этой линии, Цю разделил дегенеративный поясничный сколиоз на три типа в соответствии со значением глобального коронального смещения (GCM):
- Тип A = GCM <3 см;
- Тип B = GCM> 3 см по направлению к вогнутой стороне основной кривой;
- Тип C = GCM> 3 см в сторону его выпуклой стороны (рис. 23).
По некоторым данным, эта классификация влияет на послеоперационный корональный дисбаланс и функциональный результат.
Рисунок 23: Три типа сколиоза (A, B, C) в соответствии с классификацией Цю глобального коронального смещения.
Воспалительные патологии
Несмотря на более широкое применение КТ и МРТ при воспалительном артрите позвоночника, рентгенография по-прежнему рекомендуется в качестве первоначального обследования, чтобы исключить структурное повреждение позвоночника.
Согласно модифицированным критериям Нью-Йорка (NYC), диагноз определенной аксиальной спондилоартропатии (AS) требует наличия явного сакроилеита при рентгенографии (двусторонний сакроилеит степени ≥2 или односторонний сакроилеит степени 3-4) в дополнение к клиническим критериям (рис. 24). ).
Тем не менее, эти критерии не позволяют выявить людей с ранним заболеванием, у которых на рентгенограммах не видно структурных повреждений крестцово-подвздошных суставов. В настоящее время наиболее широко используются критерии классификации ASAS (Международное общество оценки спондилоартрита). Сакроилеит при визуализации является одним из этих критериев в группе визуализации и включает в себя либо диагноз определенного рентгенографического сакроилеита в соответствии с модифицированным NYC, либо активный сакроилеит на МРТ.
Некоторые авторы различают ранний нерадиографический AS, когда на рентгенограммах с воспалительными изменениями или без них на МРТ не выявляются отклонения от нормы, и поздний рентгенологический AS, когда признаки сакроилеита присутствуют на рентгенограммах согласно NYC. Это связано с тем, что рентгенологические изменения проявляются в хронической фазе, между 3 и 7 годами от начала заболевания. По сравнению с МРТ рентгенограммы показывают умеренную чувствительность (79,8–84,3%) и специфичность (70,6% / 74,7%) для сакроилеита и значительную вариабельность внутри наблюдения.
Рисунок 24: Классификация сакроилеита в Нью-Йорке. Оценка 0 – это нормально. (A) 1 степень – подозрительные изменения; (B) 2 степень – минимальная аномалия (небольшие локализованные участки с эрозией или склерозом, без изменения ширины сустава); (C) 3 степень – явное отклонение от нормы (умеренный или прогрессирующий сакроилеит с эрозиями, признаки склероза, расширение, сужение или частичный анкилоз); (D) 4 степень – тяжелая патология (полный анкилоз).
Серонегативный AS относится к группе мультисистемных воспалительных заболеваний, которая включает такие диагнозы, как анкилозирующий спондилит, а также поражение поясничного и крестцово-подвздошного отделов, вторичное по отношению к воспалительному заболеванию кишечника, псориатическому артриту и реактивному артриту. Традиционно было сказано, что анкилозирующий спондилит и воспалительное заболевание кишечника имеют тенденцию проявлять симметричное двустороннее поражение, псориатическая и реактивная спондилоартропатия имеют тенденцию быть более грубыми и более асимметричными. Однако было замечено, что анкилозирующий спондилит может быть асимметричным на ранних стадиях и становиться симметричным по ходу заболевания. Изменения при псориатическом артрите могут быть как симметричными, так и асимметричными, тогда как при реактивном артрите они симметричны примерно в 50% случаев.
Анкилозирующий спондилит является наиболее частой формой спондилоартропатии и демонстрирует относительно типичные рентгенологические особенности позвоночника. Характерные ранние рентгенологические изменения состоят из квадрата позвоночника и склероза углов позвонков (блестящие углы или поражение в форме ромба). Эрозивные изменения в межпозвонковых пространствах (поражения Андерссона) были обнаружены при рентгенографии примерно у 5% пациентов с этим заболеванием. Если болезнь прогрессирует, тонкие окостенения между телами позвонков (синдесмофиты) соединяют тела позвонков, соединяя диски и фасеточные суставы. Сопутствующий артрит / анкилоз из-за окостенения связок также способствует ригидности позвоночника, что приводит к полному сращению позвоночника, называемому «бамбуковый позвоночник».
Гиперплотная линия вдоль центральной части позвоночника, вторичная по отношению к окостенению межостистых и надостных связок на фронтальных рентгенограммах, известна как «знак кинжала» (рис. 25).
Рисунок 25: Серонегативные спондилоартропатии. (A) Знак квадратной формы и блестящего угла при анкилозирующем спондилите; (B) бамбуковый корешок; (C) знак кинжала при анкилозирующем спондилите; (D) мосты из грубых костей при псориатической спондилоартропатии. Также наблюдается окостенение подвздошно-поясничных связок (нижние стрелки); (E) костные мосты при псориатическом артрите до (E) и после переломов костей (F). Стрелки указывают на основную аномалию в каждом случае.
Инфекционная патология
При подозрении на инфекцию позвоночника предпочтительным методом визуализации является МРТ из-за ее высокой чувствительности и специфичности. Тем не менее в некоторых сценариях могут быть уместны рентгенограммы, отображающие структурные изменения, такие как разрушение кости и вторичные аномалии смещения.
На спондилодисцит приходится 2–4% всех остеомиелитов. Рентгенологические данные включают разрушение двух соседних замыкательных пластинок позвонков с сужением или исчезновением дискового пространства, что, в свою очередь, может вызвать приобретенный позвоночный блок. При пиогенном спондилодисците первые признаки на рентгенограммах могут развиться через 2–8 недель.
Развитие гнойных инфекций происходит намного быстрее по сравнению с туберкулезом из-за высвобождения протеолитических ферментов в первой группе. Туберкулез обычно имеет более хроническую форму, и рентгенологические изменения проявляются дольше, от 8 до 12 недель. Подсвязочное распространение туберкулеза может произойти до распространения на межпозвонковое пространство. В этом случае эрозия или зубчатость передней стенки позвонка могут быть обнаружены на рентгенограммах (рис. 26).
Рисунок 26: Инфекционная патология позвоночника. (A) Пиогенный спондилодисцит в L4 – L5 и L5 – S1; (B, C) подсвязочное распространение инфекции в двух случаях туберкулезного спондилодисцита. Стрелки указывают на основную аномалию в каждом случае.
Опухоли
Опухоль позвоночника может быть метастатической, первичной доброкачественной или первично злокачественной. Из-за перекрытия костных структур позвоночника обычной рентгенографии часто бывает недостаточно, и требуется дальнейшая характеристика с помощью КТ или МРТ.
Метастатические поражения могут проявляться на рентгенограммах с остеолитической, остеобластической или смешанной картиной. Обычная рентгенография в некоторой степени нечувствительна к визуализации деструкции кости или замещения костного мозга. В зависимости от размера поражения необходимо от 30 до 50% разрушения кости, прежде чем поражения станут видимыми на рентгенограммах.
Разрушение ножки обычно указывает на то, что поражение далеко зашло, поскольку оно редко встречается в первичной или изолированной форме. Одностороннее разрушение ножки обычно вызывает признак «подмигивающая сова» или «одноглазый позвонок». Иногда разрушение обеих ножек может приводить к «признаку слепого позвонка», при котором нет закругленной формы какой-либо ножки на передней проекции. Метастазы в легких, щитовидной железе и почках в основном являются остеолитическими поражениями (рис. 27). Другие остеолитические метастазы могут быть вторичными по отношению к мочевому пузырю, карциноме носоглотки и толстой кишки, а в детстве – к нейробластоме (рис. 27).
Рисунок 27: Остеолитические метастазы. (А) Знак «одноглазый позвонок» при метастазе рака мочевого пузыря; (B) метастазы в щитовидную железу в C4; (C) крестцовый остеолиз при метастазах опухоли почки; (D) остеолитический метастаз при раке легкого. Стрелки указывают на основную аномалию в каждом случае.
Выявление остеобластических поражений также можно отсрочить с помощью обычных рентгенограмм. Одно исследование показало, что в случае рака груди рентгенографическое обнаружение этих поражений может быть отложено до 3–6 месяцев. Чаще всего метастазы рака груди и простаты имеют склеротический характер (рис. 28).
У взрослых другими источниками остеобластических метастазов являются лимфома, карциноидные опухоли, муцинозная аденокарцинома желудочно-кишечного тракта, аденокарцинома поджелудочной железы, карцинома мочевого пузыря или карцинома носоглотки; в детстве нейробластома и медуллобластома являются основным первичным источником (рис. 28).
Рисунок 28: Склеротические метастазы в уротелиальной опухоли (A), карциноме носоглотки (B), раке груди (C) и карциноме простаты (D). Стрелки указывают на основную аномалию в каждом случае.
Первичные доброкачественные опухоли также могут иметь остеолитический, остеобластический или смешанный характер. Остеолитические доброкачественные опухоли или псевдоопухоли включают остеоид-остеому, остеобластому, гемангиому, гигантоклеточную опухоль, аневризматические костные кисты или эозинофильные гранулемы.
Гемангиомы – одно из наиболее частых доброкачественных опухолей позвоночника. На рентгенограммах их можно наблюдать, когда происходит достаточное разрушение губчатого костного мозга. Остальные трабекулы утолщаются, открывая классический узор «вельветовая ткань» в остеолитической области. Крайний коллапс тела позвонка, плоского позвонка или позвонка, выступающего за грань, является типичным признаком эозинофильной гранулемы, доброкачественного опухолевидного заболевания, характеризующегося клональной пролиферацией клеток Лангерганса (рис. 29).
Рисунок 29: Доброкачественные остеолитические опухоли и псевдоопухоли позвоночника. (A) Рисунок «вельветовая ткань» при гемангиоме позвоночника. (B) Знак «одноглазый позвонок» при аневризматической костной кисте (B) и при остеобластоме (C). (D) Плоский позвонок в эозинофильной гранулеме. Стрелки указывают на основную аномалию в каждом случае.
Доброкачественные склеротические опухоли или псевдоопухоли включают костный островок (эностоз), склероз, вторичный по отношению к остеоид-остеоме, или зажившие доброкачественные образования, такие как кисты или фибромы. Костный остров, или эностома, часто считается вариантом нормы. Он появляется, когда в костном мозге развивается компактная ткань кости. Иногда бывает сложно отличить эностомы от злокачественных остеобластических поражений (рис. 30).
Рисунок 30: Первичные склеротические опухоли и псевдоопухоли позвоночника. (А) Костяной остров; (B) остеохондрома; (C) крестцовая остеосаркома; (D) склеротический перелом при лимфоме. Стрелки указывают на основную аномалию в каждом случае.
Что касается первичных злокачественных опухолей, хордома, плазмоцитома, остеосаркома и первичная лимфома кости встречаются редко, тогда как миелома является наиболее распространенной. Хордомы обычно имеют остеолитический рисунок и массу мягких тканей. Обычно они появляются в крестцово-копчиковой области (50% случаев), затем в клиновидно-затылочной области (35%) и телах позвонков (15%).
Остеосаркома часто проявляется кальцификацией остеоида матрикса опухоли с заметной минерализацией, возникающей в теле позвонка, которая может проявляться как «позвонок цвета слоновой кости». Этот склеротический позвонок также можно увидеть при костной лимфоме (рис. 30).
Солитарная плазмоцитома – это редкая опухоль, которая встречается у 3–7% пациентов с новообразованиями плазматических клеток. Считается, что она представляет собой ранние стадии множественной миеломы (ММ) и демонстрирует преимущественно литическую структуру.
Заболевание костей у пациентов с множественной миеломой характеризуется литическими поражениями костей, которые могут приводить к патологическим переломам и сильной боли. От 10% до 20% пациентов с ММ выглядят здоровыми при рентгенографии. Стоит отметить, что рентгенологический вид ММ может напоминать внешний вид OVF, а топографическое распределение переломов одинаково в обоих случаях (рис. 31).
Рисунок 31: Поражение позвоночника миеломой у разных пациентов. (A) Знак «одноглазый позвонок» при миеломе. Взрывные (B), двояковогнутые (C) и клиновые (D) переломы при множественной миеломе. Стрелки указывают на основную аномалию в каждом случае.
Поширені питання про рентгенографію хребта
Які порушення зміщення хребців можна діагностувати за допомогою рентгенографії?
- Рентгенограми надають інформацію про костні структури. Функціональну інформацію про зміщення та стабільність хребців можна отримати за допомогою вертикальних динамічних знімків при згинанні-розгинанні. Для поперекового відділу хребта значення 10° для сагітального обертання та більше 3 мм сагітального зміщення є пороговим значенням для діагностики нестабільності.
Які критерії нестабільності атлантоаксіального суглоба?
- Прийняті критерії нестабільності, засновані на рентгенограмах згинання-розгинання, включають інтервал більше 3 мм між переднім краєм зубовидного відростка та задньою корою передньої дуги атланта.
Які існують типи спондилолістезу?
- Описано шість типів спондилолістезів: вроджений або диспластичний, істмічний, травматичний, патологічний, ятрогенний, дегенеративний (псевдоспондилоліз).
Як класифікують зміщення хребців при спондилолістезі?
- Зміщення хребця при спондилолістезі поділяється на п’ять ступенів залежно від положення заднього краю верхнього хребця над верхньою замикальною пластиною нижнього хребця, який розділений на чотири рівні частини від заднього до переднього. Смещения в каждой из этих четвертей замыкательной пластинки позвонка соответствуют степени от I до IV, в то время как при V степени или спондилоптозе смещение L5 превышает передний край S1.
Які ознаки істмічного спондилолістезу можна виявити на рентгенограмі?
- На рентгенограмах, фронтальна орієнтація краю верхньої замикаючої пластини і поперечні відростки L5 можуть проеціювати зображення, яке називається знаком «перевернутої шляпи Наполеона». В косій проекції спондилоліз зображується у вигляді знака «ошийник або зламана шия у собаки Скотті». Остистий відросток не зміщується при зміщенні тіла хребця, а центральний канал розширюється, в той час як отвори зазвичай стенозуються.
Які нормальні значення грудного кіфозу?
- Зареєстровані середні нормальні значення у дорослих коливаються від 20º до 42,1º, зі значеннями <30º у людей у віці від 20 років і більше 50º у суб’єктів старше 60 років. Отже, не існує єдиного прийнятого порогу для визначення гіперкіфозу або «нормального» кіфозу без урахування віку, статі та клінічних умов.
Які рентгенологічні критерії діагностики аксіальної спондилоартропатії?
- Діагноз аксіальної спондилоартропатії вимагає наявності явного сакроілеїту при рентгенографії (двосторонній сакроілеїт ступеня ≥2 або односторонній сакроілеїт ступеня 3-4) в додаток до клінічних критеріїв.