Автори: Jeong Yeon Cho, Young Ho Lee
Вступ
Хоча поширеність всіх вроджених пухлин, як повідомлялося, становить 1,7-13,5 на 100 000 живонароджених, справжня поширеність може бути набагато вище, оскільки в багатьох випадках мертвонароджень або абортів дані патології не висвітлюються. Завдяки генералізації пренатальної оцінки і поліпшення методів візуалізації виявилася більш висока частота визначення вроджених пухлин.
Діагноз новоутворень плода є діагностичною та управлінської дилемою через різноманітність можливих диференціальних діагнозів і змінної течії у внутрішньоутробному і неонатальному періоді. Найскладніша проблема полягає в тому, щоб вирішити, який випадок підходить для постнатальної хірургії. Точний пренатальний діагноз новоутворення плода і прогноз потреби пренатального втручання або негайного післяпологового лікування часто неможливі. Багато пухлини плоду не спостерігається до відносно пізнього періоду вагітності і часто є побічними ефектами в кінці другого або третього триместру.
Прогноз пухлини плоду, як правило, поганий, хоча є деякі винятки. Важливими чинниками прогнозу є не тільки гістологія, а й також розташування і розміри утворення. Деякі доброякісні пухлини також призводять до летального результату.
Характеристики пухлин плода помітно відрізняються від пухлин у дітей. Пухлини плода мають різну поширеність, локалізацію, гістологічні особливості та біологічну поведінку в порівнянні з педіатричними пухлинами.
Пухлини головного мозку плоду
Внутрішньочерепні пухлини плоду зустрічаються рідко, складаючи від 0,5% до 1,9% всіх пухлин у дітей. Найбільш поширеною пухлиною головного мозку є тератома, за якою слідує астроцистома, краніофарингіома і первинна нейроектодермальна пухлина. Внутрішньочерепні пухлини виявляються зазвичай в третьому триместрі. Більшість з них характеризується поганим прогнозом. Такі пухлини можуть викликати спонтанний внутрішньочерепний крововилив або дістоцію під час пологів.
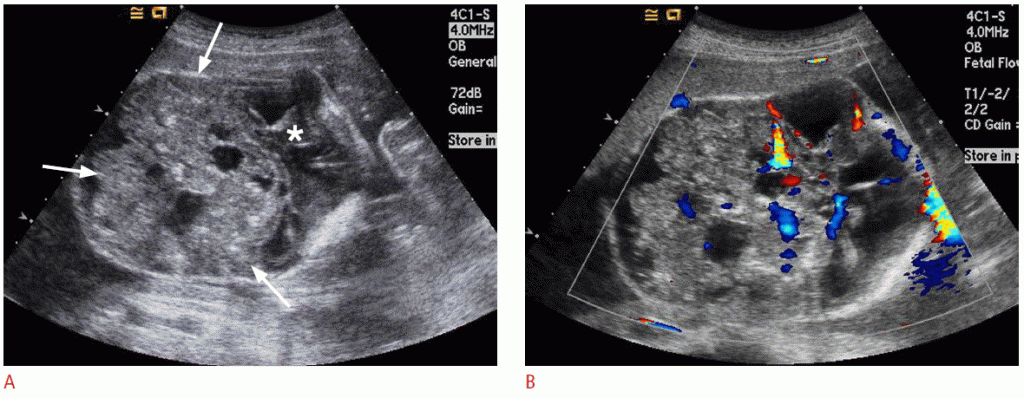
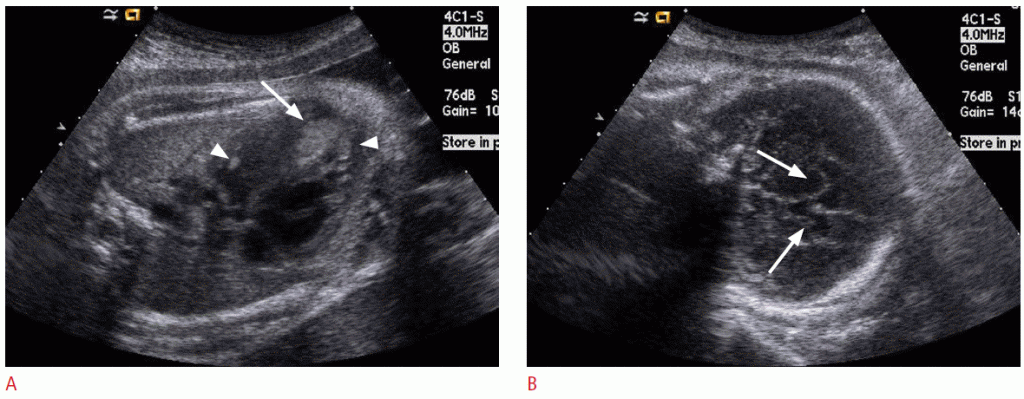
Тератома є найбільш поширеним вродженим новоутворенням, що складається з тканин, що походять з усіх трьох зародкових шарів, і може зустрічатися в різних місцях. Тератома головного мозку плода зазвичай проявляється як велика, солідна і / або кістозна пухлина, часто заміщає нормальну тканину мозку (Зобр. 1) і іноді руйнує череп. Більшість плодів з внутрішньоутробно діагностованими внутрішньочерепними тератомами вмирають до або незабаром після народження. Прогноз погіршується зі збільшенням розміру пухлини і зменшенням гестаційного віку при постановці діагнозу.
Зображення 1: Результати УЗД (тератоми головного мозку) у 21-тижневого плоду.
A. Величезне тверде і кістозне утворення (стрілки) в задній черепній ямці заміняє і стискує півкулі головного мозку (зірочка). В. Кольорова доплерографія показує помітний кровотік в новоутворенні.
Більшість астроцитом у плода зустрічаються в супратенторіально в задній черепній ямці. Астроцитоми плода варіюють від доброякісних до злоякісних пухлин. Гліобластома становить 2% -9% вроджених пухлин головного мозку і 60% астроцитом головного мозку плода. На дородових УЗД гліобластома проявляється у вигляді великої однорідної гіперехогенної маси, що включає супратенторіальну мозкову паренхіму. Зазвичай вони супроводжуються гідроцефалією. Поширеність крововиливів при вродженій гліобластомі становить 18%, що значно вище, ніж у дітей і дорослих. Швидке зростання вродженої гліобластоми може бути пов’язане з більш високою частотою кровотеч, що пояснює поганий прогноз при них. У декількох зареєстрованих випадках причиною негайної смерті була серцева недостатність через анемію, викликану секвестрацією великої кількості крові пухлиною.
Внутрішньочерепний крововилив у плода зазвичай імітує пухлини головного мозку (Зобр. 2). У багатьох випадках диференційний діагноз між внутрішньочерепної пухлиною і гематомою неможливий, але деякі результати можуть бути корисні для диференціальної діагностики. Гематома, як правило, добре розмежована і демонструє зменшення в розмірі і зміна ехо-патерну на наступних УЗД.
Зображення 2: УЗД внутрішньочерепної гематоми у 29-тижневого плоду.
A. На осьовому зображенні показана велика змішаннної ехогенності маса (стрілка) в лівій частині півкулі головного мозку. Звід черепа (наконечник стріли) зміщений вправо. Ці результати дуже схожі на пухлину головного мозку, але кордон маси набагато краще визначений. B. Доплерівський знімок демонструє відсутність кровотоку в масі.
Пухлини обличчя і шиї плода
Пухлини обличчя і шиї являють собою різноманітну групу уражень.
Поширені судинні ураження, включаючи лімфангіт і гемангіому, але вони можуть розглядатися як вроджені пороки розвитку, а не як істинне новоутворення. Тератома обличчя і шиї досить рідкісна в порівнянні з лімфангіомою, але є істинним новоутворенням. Прогноз тератоми звичайно залежить від розміру і розташування пухлини, пов’язаного з обструкцією дихальних шляхів.
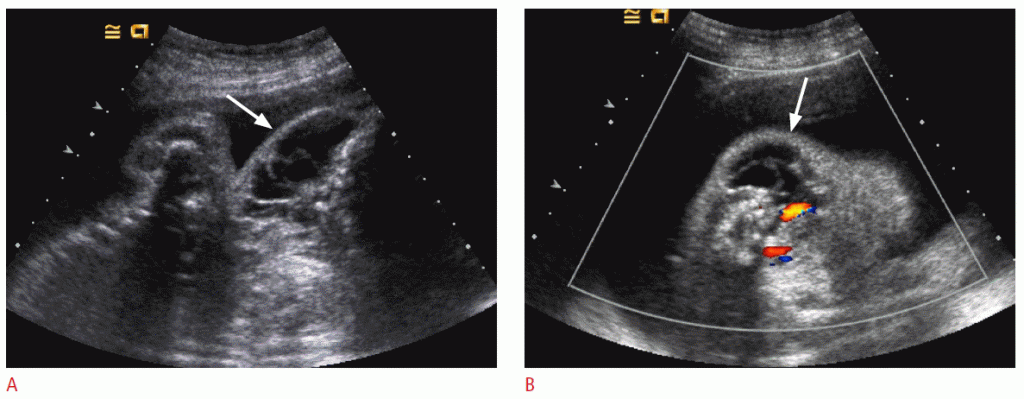
Існує чотири гістологічних типи лімфангіоми, включаючи капілярну, кавернозну, кістозну гігро і васкулолімфатичний порок розвитку. Ці типи вважаються спектром одного і того ж патологічного процесу. Більшість лімфангіом зустрічаються в шиї, як правило, в задньому трикутнику. УЗД може демонструвати однопалатні або мультилокулярні кістозні маси з тонкими або товстостінними перегородками (Зобр. 3). Можуть виникати розсіяні ехо-сигнали низького рівня, твердий компонент або рівні рідини, все через кровотечі і відкладення фібрину. Внутрішня межа лімфангіоми зазвичай нечітка, і може виникнути дифузна інфільтрація. Кістозна гігрома зазвичай проявляється як одиничний порок розвитку, а інша частина лімфатичної системи в нормі. Проте, кістозна гігрома плода має поганий прогноз, коли пов’язана з хромосомними аномаліями і набряками плода.
Зображення 3: УЗД фетальних лімфангіом у плода 27 тижнів.
A. На зображенні іншого плода в області коронарної артерії видно багатошарову кістозну масу (стрілка) в лівій частині шиї плода. B. На осьовому кольоровому доплеровському зображенні кровотоку в масі не видно (стрілка).
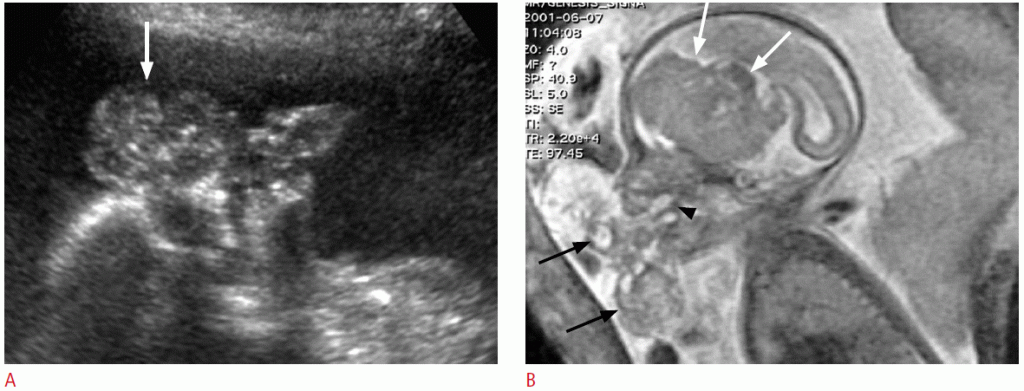
Тератоми обличчя і шиї можуть виникати в області тіреоцервікальної області, піднебіння або носоглотки і часто проявляються у вигляді об’ємних утворень, що містять як кістозні, так і тверді елементи. Кальцифікації присутні тільки в 50% випадків і можуть бути непомітні на УЗД. Тератоми шиї часто зачіпають щитовидну залозу, хоча вони не виникають безпосередньо з тканини щитовидної залози. Тератоми зазвичай великі при першому виявленні і можуть поширюватися в усіх напрямках. Вони можуть викликати виражені гіперектазії шиї плода, що призводить до дістоціі. Тератом ротоглотки плода також називається епігнатусом і легко виявляється пренатальним УЗД. Зазвичай він являє собою велику тверду і кістозна масу передньолатерального аспекту обличчя і шиї плода. Стебло утворення прикріплюється до піднебіння через порожнину рота (Зобр. 4). Виживання новонароджених залежить від розміру і ступеня уражених тканин, причому дихальна недостатність є основною причиною захворюваності і смертності. Необроблені шийні тератоми пов’язані з високою смертністю, хоча після хірургічного видалення шанси на виживання чудові.
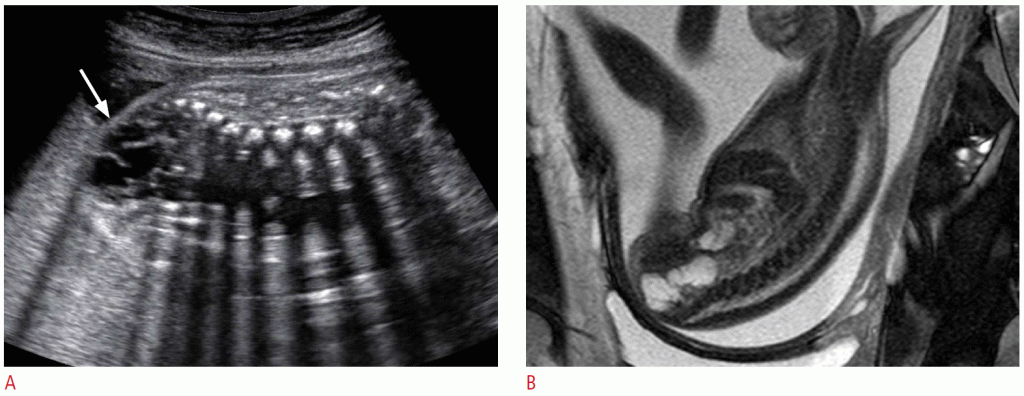
Зображення 4: Результати пренатальної ультрасонографії і магнітно-резонансної томографії (МРТ) тератоми ротоглотки у плода 32 тижні.
A. На сагітальному зображенні при УЗД показана дольчата тверда і кістозна маса (стрілка) з крихітними кальцифікаціями перед обличчям плода. B. МРТ плода виявляє велику тверду і кістозна масу (чорні стрілки) перед обличчям плода і стебло (наконечник стрілки), що примикає до піднебіння. Маса також показує виражене внутрішньочерепне розширення (білі стрілки).
Пухлини грудної клітки плоду
Пухлини в грудній клітці плоду – дуже рідкісне захворювання, але в грудній клітці і серці плоду можуть розвиватися різні пухлини. Лімфангіома і гемангіома можуть бути виявлені в пахвових западинах і середостінні.
Вроджена дитяча фібросаркома – дуже рідкісна мезенхімальна пухлина, яка в основному розвивається в м’яких тканинах дистальних кінцівок і іноді в незвичайних місцях, таких як легені і серце. Пренатальна діагностика можлива після 26 тижнів вагітності за допомогою УЗД та МРТ, але вроджена дитяча фібросаркома зазвичай діагностується як гемангіома.
Вроджені серцеві пухлини зустрічаються рідко, з поширеністю 0,01% -0,05%. Рабдоміома є найбільш поширеною пухлиною серця у немовлят і дітей, на яку припадає від 60 до 86%, за якою слідують фіброма, тератома, міксома і гемангіома. Однак диференціальна діагностика між цими пухлинами утруднена. Рабдоміома може виникати як поодинокі або множинні утворення в шлуночках і може бути виявлена внутрішньоутробно. На пренатальних УЗД рабдоміома проявляється у вигляді однорідного, ехогенного внутрішньосерцевого утворення і найчастіше розташовується в шлуночку, особливо в міжшлуночковій перегородці (Зобр. 5). Серцеві рабдоміоми часто бувають множинними, зустрічаються в більш ніж одній камері серця і можуть викликати аритмії, ускладнювати кровотік в серці або знижувати скоротливу здатність.
Зображення 5: УЗ-зображення серцевої рабдоміоми у 34-тижневого плоду з туберозним склерозом.
A. Чотирикамерне зображення серця плоду показує ехогенні утворення в міжшлуночковій перегородці (стрілка) і в лівому і правому шлуночках (наконечники стріл). B. УЗД головного мозку у плода показує нижні ехогенні гамартоми в лобових субепендімальних областях бічних шлуночків (стрілки).
Пухлини печінки плоду
Пухлини печінки складають приблизно 5% всіх вроджених пухлин. У печінці плода може розвинутися велика різноманітність як доброякісних, так і злоякісних новоутворень, включаючи гемангіоендотеліому, мезенхімальну гамартрому, гепатобластому, гепатоцелюлярну аденому та інші метастази. Дані візуалізації пухлин печінки плода можуть широко перекриватися, раннє виявлення і допологове спостереження за цими пухлинами дуже важливо для фетальної, материнської і післяпологової допомоги.
Гістогенез доброякісних судинних пухлин печінки не зовсім ясний, що призвело до деякої плутанини в термінології. У літературі судинні пухлини по-різному описуються як гемангіома, дитяча гемангіома, печінкова артеріовенозна мальформація і дитяча гемангіоендотеліома. Хоча гемангіома є найбільш поширеною доброякісною пухлиною печінки, пренатальна діагностика гемагіоми печінки рідко повідомляється. Справжня частота гемангіоми печінки плода була, безумовно, недооцінена, оскільки ця пухлина часто не ускладнена і проходить мимовільно протягом перших двох років життя. При дородових УЗД печінкова гемангіома зазвичай проявляється у вигляді добре окресленого утворення з діаметром в діапазоні від 1 до 10 см. Може бути одиночною або множинною. Множинні гемангіоми печінки іноді з’являються як частина синдрому генералізованого гемангіоматозу. Внутрішня структура, як правило, неоднорідна, з гіпоехогенними ділянками, розташованими в центрі, і може спостерігатися як гіпо-, так і гіперехогенність. CЕUS може показувати судинний кровообіг з низьким резистивним індексом (Зобр. 6). Смертність при дитячій гемангіомі печінки, як повідомляється, становить 12% -90%. Ускладнення включають застійну серцеву недостатність, тромбоцитопенію і внутрішньочеревний крововилив внаслідок розриву гемангіоми.
Мезенхімальна гамартома – це доброякісна пухлина печінки, що складається з великих, заповнених рідиною кіст, оточених рихлою мезенхімальною тканиною, що містить невеликі жовчні протоки.
Гепатобластома є найбільш поширеною вродженою патологією печінки, але вона рідше зустрічається протягом життя плода, ніж гемангіома або мезенхімальна гамартома. Гепатобластома зазвичай проявляється як чітко виражене ехогенне ураження, яке може мати вигляд спицевого колеса. Кальцифікації і псевдокапсула можуть бути загальними ознаками гепатобластоми.
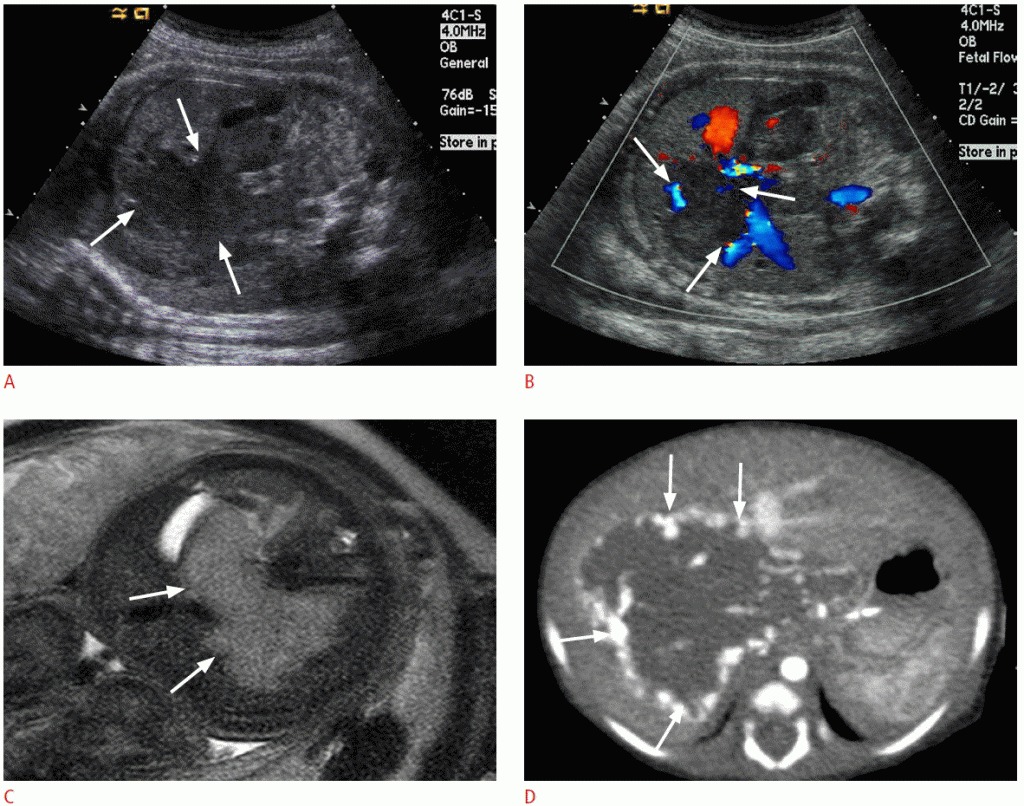
Зображення 6: Особливості пренатальної та постнатальної візуалізації гемангіоендотеліоми печінки у 36-тижневого плоду.
A. На зображенні, отриманому за допомогою коронарної ультрасонографії, показано низькоехогенне велике утворення (стрілки) з часточковим контуром в печінці плода. B. Кольорове доплерівське зображення показує помітний кровотік (стрілки) на периферії утворення. C. Т2-зважене магнітно-резонансне зображення виявляє велике новоутворення (стрілки) з високою інтенсивністю сигналу в печінці плода. D. Комп’ютерна томографія з післяпологовим контрастним посиленням, взята на артеріальній фазі, виявляє велике утворення печінки з периферичним яскравим посиленням (стрілки).
Пухлини нирок та наднирників плоду
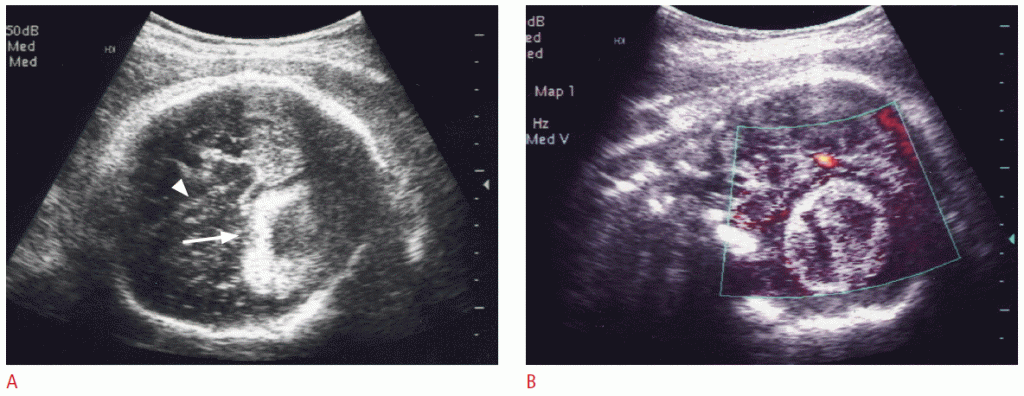
Близько 5% перинатальних пухлин розвиваються з нирок. Більшість перинатальних пухлин нирок – мезобластична нефрома. Про фетальні або перинатальні пухлини Вільмса і рабдоїдні пухлини повідомляється дуже рідко. Мезобластична нефрома – це рідкісна доброякісна мезенхімальна ниркова пухлина, що виникає або з нирки, або з ниркової ямки. Мезобластична нефрома плода виникає виключно в третьому триместрі. Мезобластичні нефроми мають тенденцію до великих розмірів, охоплюючи, щонайменше, половину нирки, і добре окреслені, хоча і не інкапсульовані (Зобр. 7). Швидке збільшення утворення може призвести до крововиливу. Мезобластична нефрома часто пов’язана з полігідрамніозом і, отже, з передчасними пологами. Інша пов’язана аномалія – гіперкальціємія, яка може викликати поліурію і полігідромніос. Прогноз після хірургічного видалення зазвичай хороший. При дородових УЗ мезобластична нефрома зазвичай проявляється у вигляді чітко визначеного великого однорідного утворення зі збереженим контуром ураженої нирки. CЕUS зазвичай показує посилення кровотоку, що в деяких випадках призводить до набряклості плода.
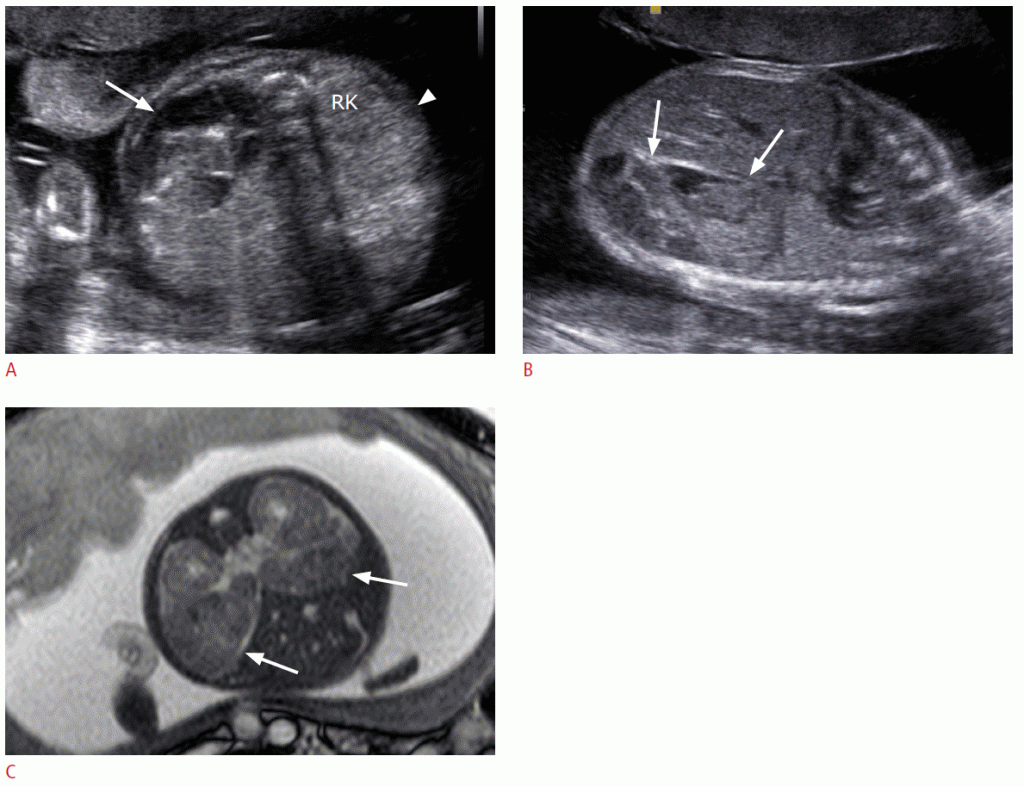
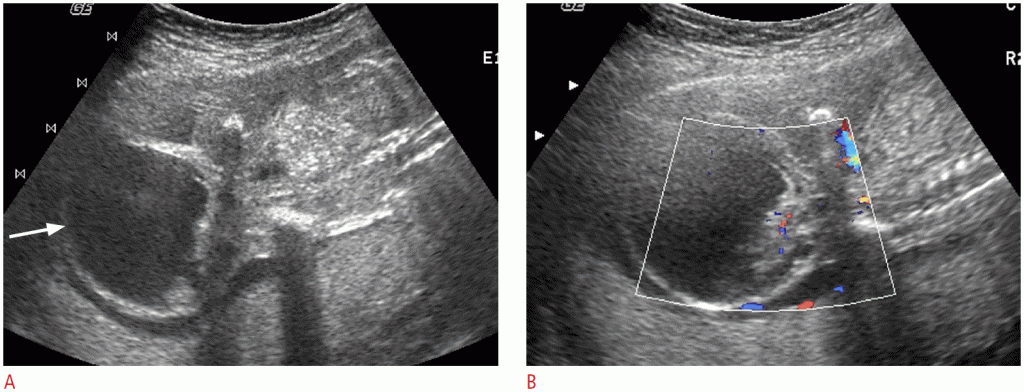
Зображення 7: Пренатальна і постнатальна візуалізація мезобластних нефром у плода 35 тижнів.
A. Велике гетерогенное утворення (стрілки) замінює нижні дві третини правої нирки (зірочка). В. Кольорова доплерографія виявляє помітний кровотік в масі. C. Комп’ютерна томографія з контрастним посиленням, взята через тиждень після народження, виявляє величезне утворення, замінююче майже частину правої нирки.
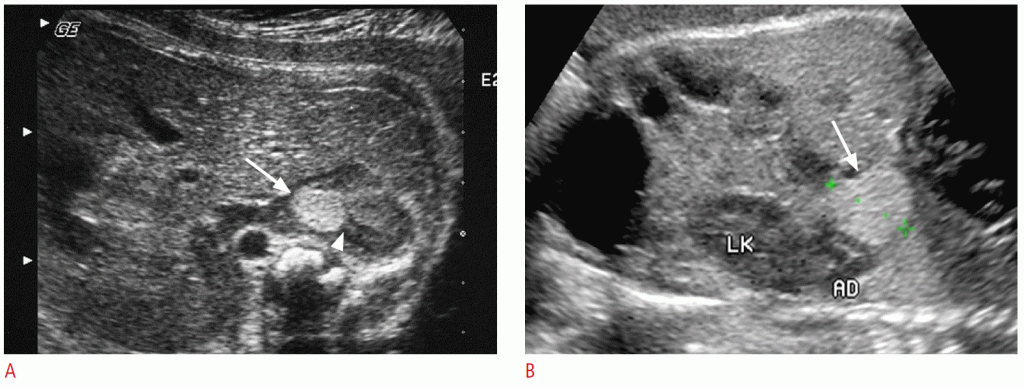
Нейробластома є найбільш поширеною злоякісною пухлиною у новонароджених, на її частку припадає 20% всіх таких злоякісних новоутворень. Більше 90% нейробластом плода розвиваються в надниркових залозах, в той час як лише 35% педіатричних випадків відбуваються в надниркових залозах. Нейробластоми плода зазвичай виявляються в третьому триместрі вагітності і мають правосторонню орієнтацію. (Зобр. 8). Невелика нейробластома плода зазвичай проявляється у вигляді гіперехогенного утворення, яке слід відрізняти від екстралобарної легеневої секвестрації (Зобр. 9) або периренальної жирової тканини. Загальний прогноз нейробластоми плода благополучний, і це може бути частково пов’язано з виявленням клінічно німої нейробластоми in situ, яка піддається спонтанній регресії. Може бути доцільно уникати надмірно агресивних терапевтичних втручань, особливо коли в діагностиці присутні сприятливі прогностичні показники.
Зображення 8: Пренатальне УЗД і результати магнітно-резонансної томографії (МРТ) нейробластом у плода 27 тижнів.
A. На аксіальному зображенні черевної порожнини плода показано велике неоднорідне ехогенне утворення (стрілка) в лівій задній частині живота і невелике однорідно гіперехогенне утворення (наконечник стрілки) спереду від правої нирки. B. На сагітальному знімку показана велика неоднорідна маса (стрілки) в лівій задній частині живота плода. C. МРТ плода виявляє два утворення (стрілки) в передніх периренальних просторах з двох сторін.
Зображення 9: Порівняння результатів пренатального УЗД дрібної нейробластоми (А) і екстралобарной легеневої секвестрації (В).
A. На аксіальному зображенні 32-тижневого плоду на УЗД показано кругле ехогенне утворення (стрілка) на правому наднирнику. Частина наднирка знищена утворенням (наконечник стрілки). B. На знімках 32-тижневого плода за допомогою УЗД показано ехогенне утворення (стрілка) в лівій піддіафрагмальній області, що імітує нейробластому. Примикаючі лівий наднирник (AD) і нирка (LK) не пошкоджені.
Пухлини тазової порожнини плоду
Крижово-куприкова тератома є найбільш поширеним вродженим новоутворенням. Поширеність була зареєстрована як 1 на 40 000 живонароджених з переважанням жінок 4: 1.
Вона зазвичай з’являється у вигляді великої мідаксіальної екзофітної маси в промежині. Вона може бути майже повністю зовнішньою (тип I), внутрішньою і зовнішньою в рівних частинах (тип II), переважно внутрішньою (тип III) або повністю внутрішньою (тип IV). При дородових УЗД більшість з цих пухлин видно у вигляді твердої або змішаної кістозної і твердої зовнішньої каудальної маси (Зобр. 10, 11). Тільки невеликі пропорції є повністю кістозними.
Крижово-куприкова тератома може викликати значну перинатальну захворюваність і смертність і може призводити до різних ускладнень, таким як важка дистонія, набряк плода, полігідрамніоз або кровотеча під час пологів. Через “обкрадання” судин через високу метаболічну потребу і вторинну високопродуктивну серцеву недостатність прогноз для плодів з солідною пухлиною зазвичай поганий. Дзеркальний синдром являє собою небезпечний для життя стан з затримкою рідини в організмі матері і гемодилюцією, що імітує важку прееклампсію, яка проявляється як прогресуючий набряк матері, «відображає» хворобу хворого плода.
Зображення 10: Результати пренатальної ультрасонографії великої крижово-куприкової тератоми у 21-тижневого плоду.
A. На сагітальном зображенні показана велика кістозно-опукла маса (стрілка) в промежині плода. В. Кольоровий доплерографією виявлено тонкий кровотік у твердій частині маси.
Зображення 11: Результати пренатальної ультрасонографії і магнітно-резонансної томографії (МРТ) внутрішньохребтової крижово-куприкової тератоми у 24-тижневого плоду.
A. Багатошарова кістозна маса з часточками контуру (стрілка) в промежині плода. Сагітальне T2-зважене магнітно-резонансне зображення виявляє багатошарову кістозна масу в передній частині крижа і куприка.
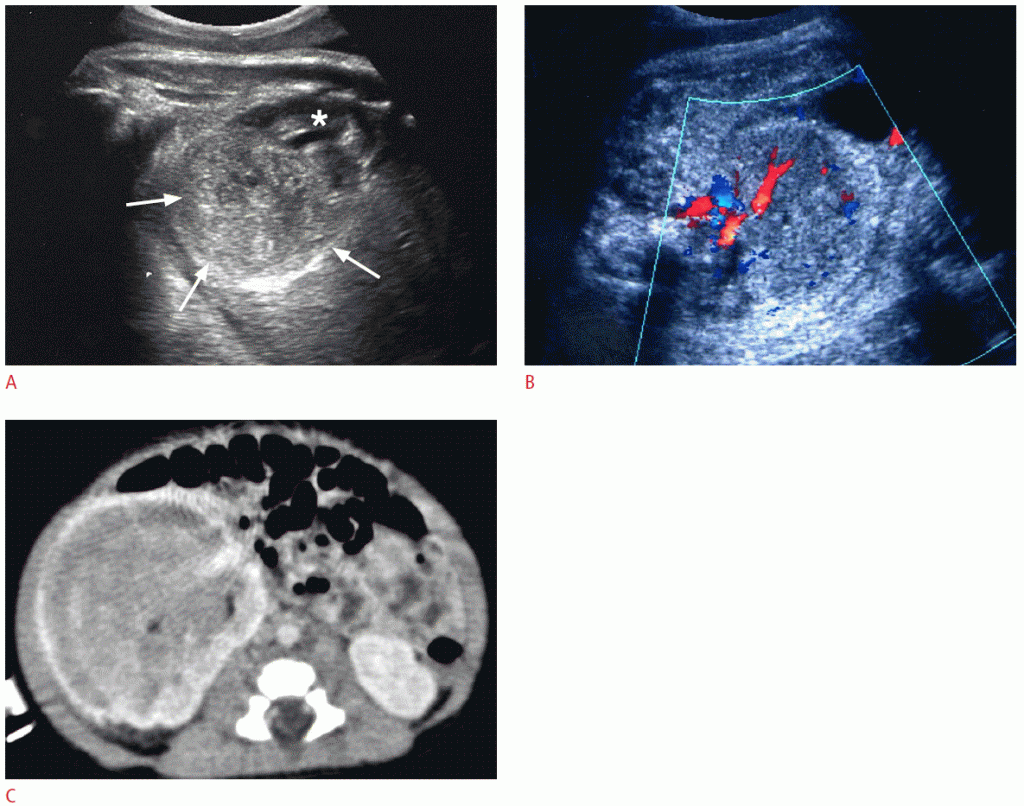
Рабдоміосаркома є найбільш поширеною пухлиною м’яких тканин у дітей, але дуже рідко зустрічається у плодів. Найбільш поширеними локаціями є голова і шия (41%), сечостатеві шляхи і черевна порожнина (34%), а також тулуб або кінцівки (25%). Пренатальне УЗД може виявити велику ехогенну масу м’яких тканин, замість попередньої нормальні тканини (Зобр. 12). Диференціальна діагностика від інших пухлин м’яких тканин, таких як тератома і фібросаркома, зазвичай неможлива, і необхідна післяпологова біопсія. Прогноз залежить від стадії захворювання, віку, первинної ділянки і підтипу пухлини.
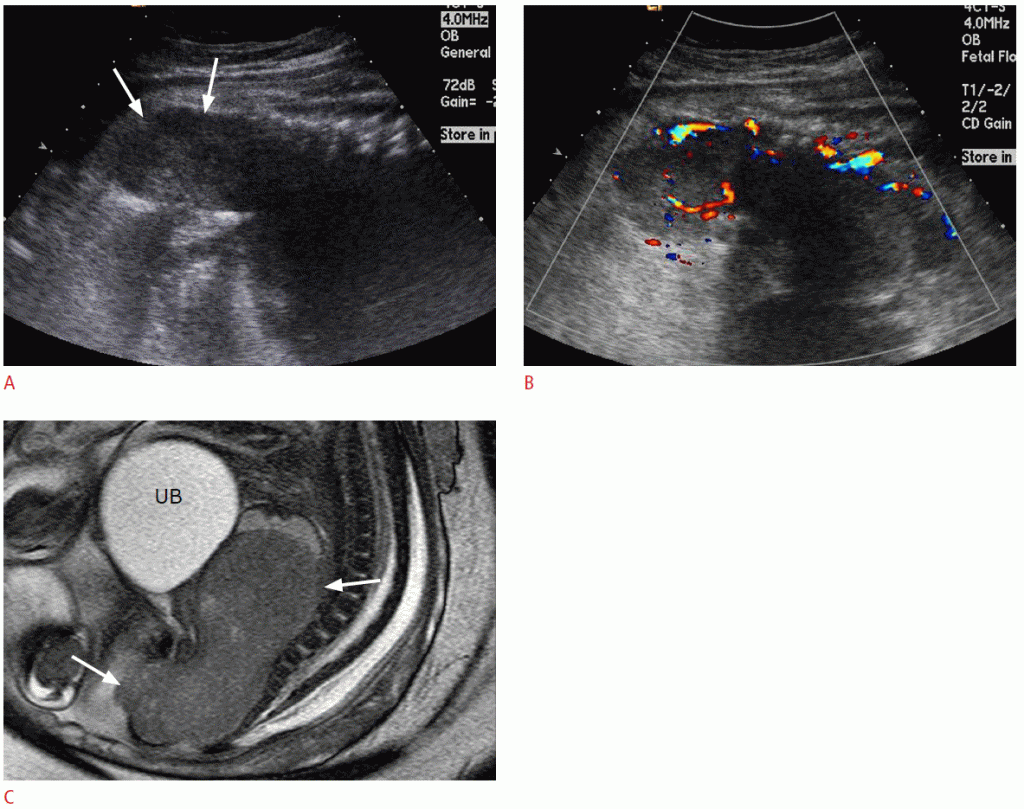
Зображення 12: Результати пренатальної ультрасонографії (УЗД) і магнітно-резонансної томографії (МРТ) рабдоміосаркоми в області таза у 36-тижневого плоду.
На сагітальному зображенні таза плода видно велике утворення (стрілки) перед хрестцем і куприком, що імітує тверду тератому в області таза. В. Кольорова доплерографія показує помітні судинні потоки в утворенні. C. Т2-зважене магнітно-резонансне зображення показує добре розмежоване тверде утворення (стрілки) в задній частині нижньої порожнини таза.
Висновок
Пухлини плода, як правило, відрізняються за своїми гістологічними характеристиками, анатомічним розподілом, патофізіологією та біологічною поведінкою в порівнянні з пухлинами одного і того ж виду у дітей. Звичайні антенатальні УЗД дозволили збільшити виявлення і діагностику пухлин плода, і в деяких випадках МРТ може бути корисна для диференціальної діагностики. Хоча пухлини плоду можуть імітувати інші загальні аномалії плода, деякі специфічні особливості візуалізації можуть нести ранню точну діагностику. Для лікаря-діагноста дуже важливо знати особливості візуалізації і патофізіологічні характеристики пухлин, які можуть змінити допологове ведення вагітності та спосіб пологів, а також полегшити негайне постнатальне лікування.

















19.09.2019
Яхно Наталія Вікторівна