🤖 Короткий переказ від ШІ
Сонографія є ключовим методом у діагностиці та моніторингу уражень опорно-рухового апарату руки та зап’ястка, пропонуючи безпечну та доступну альтернативу більш складним методам візуалізації.
Завдяки постійному вдосконаленню технологій, ультразвук дозволяє детально оцінювати запальні стани, травми та пухлини, забезпечуючи високу чутливість та можливість проведення терапевтичних втручань під контролем зображення. Ось посилання: УЗД апарати
✅ Ключові тези зі статті:
- Діагностика: УЗД ефективно виявляє запальні, травматичні та пухлинні ураження руки та зап’ястка.
- Лікування: Метод дозволяє проводити прицільні ін’єкції та біопсії, а також моніторити стан пацієнта.
- Переваги: УЗД є безпечним, чутливим, доступним методом, що зменшує потребу у КТ та МРТ.
- Обмеження: Якість зображення може залежати від досвіду оператора та наявності анізотропії.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Сонографія часто використовується для оцінки уражень опорно-рухового апарату руки і зап’ястка. Сонографія є чутливим, легко доступним, радіаційно безпечним методом, а також дозволяє провести порівняння виявлених змін при клінічному обстеженні.
Babajide O. Olubaniyi, MBBS, FRCR, Guaraang Bhatnagar, MBBS, FRCR
Varut Vardhanabhuti, MBBS, FRCR, Sharon E. Brown, MBBS, FRCR
Abdul Gafoor, MBBS, FRCR, Priya S. Suresh, MBBS, FRCR
Сонографія часто використовується для оцінки уражень опорно-рухового апарату руки і зап’ястка. Сонографія є чутливим, легко доступним, радіаційно безпечним методом, а також дозволяє провести порівняння виявлених змін при клінічному обстеженні. Крім того, може бути одночасно виконано вивчення контралатерального боку для прямого порівняння, а також відповідних додаткових ділянок. Сонографія все частіше включається в амбулаторний огляд для оцінки ревматичних станів. Поліпшення ультразвукових технологій за останнє десятиліття привели до поліпшення чутливості методу і зменшення залежності від комп’ютерної томографії (КТ) та магнітно-резонансної томографії (МРТ).
Ця стаття описує як виконується сонографічне дослідження опорно-рухового апарату з акцентом на специфікації обладнання, відповідної анатомії і методах сканування. У статті відображаються ушкодження, які найчастіше зустрічаються в руці і зап’ястку, а також коротко обговорюються нові методи сканування, що відносяться до зображення опорно-рухового апарату.
Обладнання та техніка сканування
Американський інститут ультразвуку в медицині і Американський коледж радіології рекомендують використовувати лінійні датчики з високою роздільною здатністю та широким діапазоном. Лінійному датчику надається перевага у порівнянні з криволінійним датчиком, оскільки ультразвуковий промінь проникає перпендикулярно до поверхні датчика, в результаті чого відбувається розсіювання пучка в меншій мірі і, відповідно, краща візуалізація поверхневих структур. Високочастотні датчики (12-18 МГц) покращують зображення навколишніх тканин, яке необхідно для хорошої візуалізації сухожиль, зв’язок і суглобових капсул; з іншого боку, низькочастотні датчики дозволяють поліпшити здатність глибших структур, але не дають такої ж хорошої роздільної здатності для поверхневих структур. Пацієнт сидить навпроти оператора, поклавши руку на плоску поверхню. Для розмежування відповідної анатомії в залежності від області, що нас цікавить, під час дослідження долоні може бути необхідним розташувати зап’ясток на площині або з легким тильним згинанням, або в ліктьовому або радіальному відхиленні. Тоді як тильне сканування може потребувати легкої флексії з напрямком долоні вниз. Датчик повинен торкатися обережно, щоб не викликати біль, спотворення поверхневих тканин або здавлювати області з визначальним кровотоком. Провідні середовища, такі як гелі та гелеві прокладки покращують роздільну здатність і, тому повинні завжди використовуватися. Для ретельної оцінки рекомендується проводити сканування в декількох площинах (осьовій і поздовжній). Через фібрилярну і лінійну структуру волокон сухожилки існує небезпека анізотропії, якщо датчик розташований під неправильним кутом.
Максимальна амплітуда відбитого ехосигналу виходить тоді, коли ультразвуковий сигнал поширюється під кутом 90° до волокон сухожилка. Якщо це відбувається не перпендикулярно, амплітуда відбитого ехосигналу є значно меншою, що призводить до того, що волокна сухожилка відображаються гіпоехогенно (анізотропія), даючи помилкове уявлення про патологічний процес. Анізотропія посилюється в лінійних датчиках через відсутність розбіжної геометрії пучка. Щоб виправити анізотропію, датчик повинен бути розташований під кутом і вперед, і назад, щоб оптимізувати відображення пучка. На сонограмі сухожилки і зв’язки з’являються як ехогенні структури, що складаються з множинних паралельних ліній в поздовжньому перетині або безлічі точок – в поперечному.
Периферичні нерви виглядають як множинні паралельні гіпоехогенні структури, що містять пучки, які оточені ехогенними периневрієм і епіневрієм. Синовіальні оболонки з’являються у вигляді тонких, ехогенних структур, що містять рідину та які оточують ехогенні сухожильні волокна. У нормі, синовіальна оболонка не візуалізується при сонографії. Кольорова і енергетична доплерографія показує кровопостачання уражень і має важливе значення для оцінки активності захворювання, його тяжкості або для моніторингу відповіді на терапію. Енергетична доплерографія, на відміну від кольорового доплерівського зображення, не залежить від напрямку потоку крові і особливо чутлива у виявленні наявності мікроваскулярізації.
Досягнення кістково-м’язової сонографії
Гармонійні частоти – це частоти, які генеруються в тканинах в результаті дистального поширення початкової переданої частоти. Гармонійне зображення тканин, порівняно зі звичайною сонографією має менше шуму і артефактів, що призвело до істотного поліпшення просторової і контрастної здатності. Більш глибокі структури можуть бути більш чітко візуалізовані і краще охарактеризувати внутрішню будову ушкодження. Гармонійне зображення тканин, як було показано, покращує візуалізацію і якість оцінки фібрилярних ехотекстур човноподібно-півмісяцевої зв’язки в порівнянні зі звичайною сонографією.
Компаундне мультипроменеве складно-складене сканування – це програма, яка поєднує в собі зображення, отримані з різних полів зору за допомогою управління електронним променем датчика, з наступним об’єднанням отриманого ультразвукового зображення. У порівнянні зі звичайною сонографією, компаундне мультипроменеве складене сканування має меншу зернистість, кластерність, а також знижується кількість інших акустичних артефактів, в результаті чого досягається краща контрастна здатність і площинне розмежування тканин. Компаундне мультипроменеве складене сканування особливо корисне при дослідженні опорно-рухового апарата через зниження анізотропії м’язів і сухожиль, оскільки зображення виходять з різних кутів випромінювання.
Еластографія є додатком, що визначає патологічні тканини шляхом вимірювання величини зміщення тканини, коли застосовується стискаюча сила на додаток до зображення тканини при звичайній сонографії. При звичайній сонографії такі патологічні зміни як набряк, крововиливи, розриви і дегенерація оболонок можуть бути ізоехогенні по відношенню до нормальної тканини і, отже, важко виявляються. Порівнюючи зображення до і після того як застосовано стиснення тканин, еластографія може бути використана для обчислення величини зсуву тканини. Таким чином можна оцінити жорсткість тканини, що відображається. Більш тверді тканини мають меншу здатність до зміщення.
Контрастна сонографія використовується при внутрішньовенному введенні мікропухирців для того, щоб збільшити відношення сигнал-шум, а, отже, збільшити загальну чутливість B-режиму сонографії для зображення і характеристики осередку ураження. Контрастна сонографія може бути використана для того, щоб показати наявність або відсутність васкуляризації в синовіальній тканині, і при цьому є більш чутливим методом, ніж кольорове та енергетичне доплерівське дослідження. Цей фактор дуже важливий у лікуванні і наступному спостереженні хворих з ревматологічними захворюваннями, наприклад, такими як ревматоїдний артрит, оскільки наявність і кількість кровоносних судин, як було показано, добре корелюють з активністю захворювання. Зовсім недавно, контрастна сонографія був використана для відображення перфузії і кровопостачання пухлин опорно-рухового апарату, з метою диференціювання доброякісних від злоякісних неоплазм.
Тривимірне (3D) сканування використовує спеціальний 3D датчик для отримання об’ємних даних з безлічі площин. Об’ємні дані обробляються з використанням різних алгоритмів реконструкції і, майже відразу (через 0,5-5 секунд) 3D-зображення виводиться на монітор. У порівнянні зі звичайним 2-мірним зображенням, 3D зображення забезпечують більш чітке графічне представлення про структуру нормальної і патологічної тканини, що дозволяє провести її більш надійну оцінку. Застосування 3D сонографії у візуалізації опорно-рухового апарату включає: оцінку м’язових травм, оцінку синовіту, поліпшену просторову орієнтацію при сонографічно контрольованій біопсії або ін’єкціях. Ще однією перевагою 3D зображення, як повідомляє Pyun та ін, є суттєве скорочення часу сканування і поліпшення точності візуалізації площі поперечного перерізу серединного нерва з його морфологічним аналізом при оцінці зап’ясткового тунельного синдрому.
Суміщення зображень є новим гібридним додатком, яке накладає зображення, отримані при комп’ютерній томографії або МРТ на сонограми реального часу. Комбінуючи зображення різних модальностей, суміщення зображень забезпечує візуальною інформацією з тих областей, в яких не представляється можливим знайти гарне акустичне вікно для детального ультразвукового дослідження. Цей метод також дозволяє отримати більше даних з хорошою анатомічною кореляцією в реальному часі, ніж будь-яка техніка індивідуально. Iagnocco та ін. повідомили про використання в режимі реального часу суміщення зображень МРТ і сонографії при оцінці суглобів рук і зап’ястка в невеликій групі пацієнтів з ревматоїдним артритом і остеоартритом. Поточні дослідження цих нових додатків допоможуть краще визначити їх роль в оцінці уражень руки і зап’ястка в найближчому майбутньому.
АНАТОМІЯ
Тильна частина руки і зап’ястка
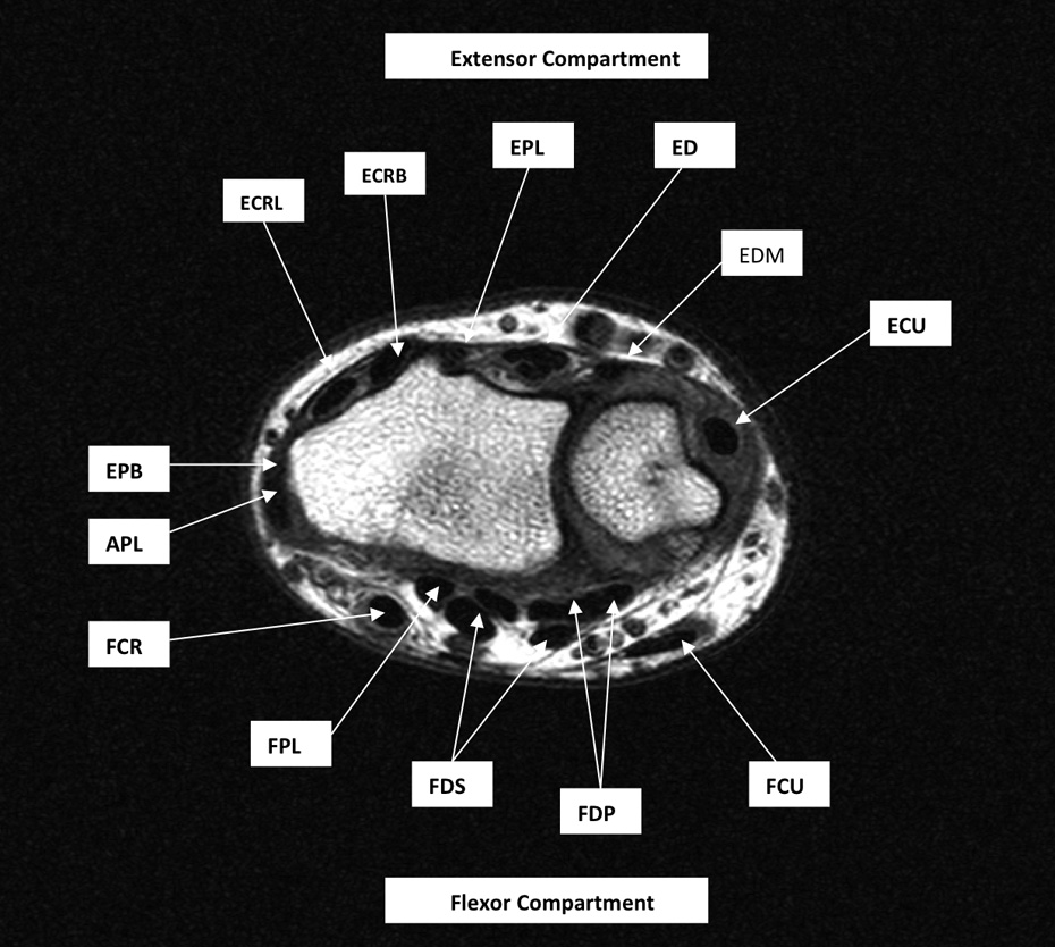
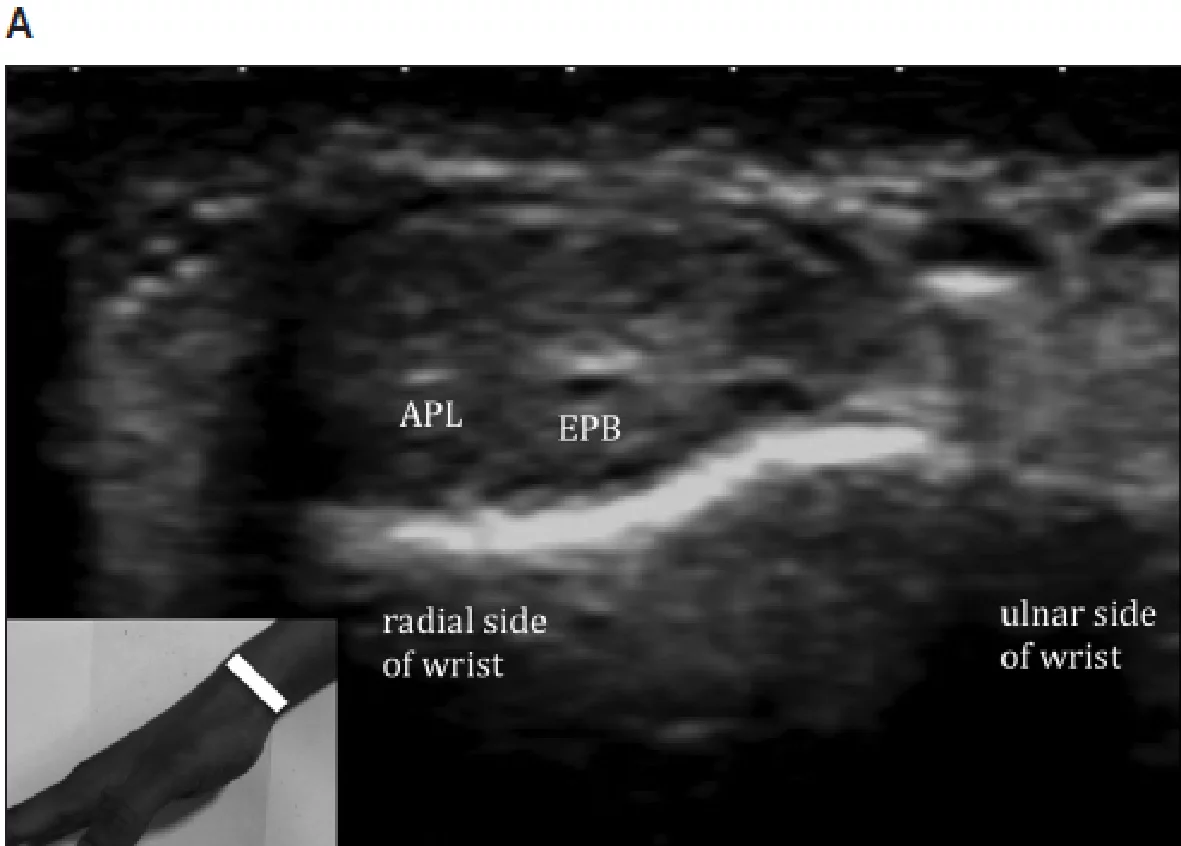
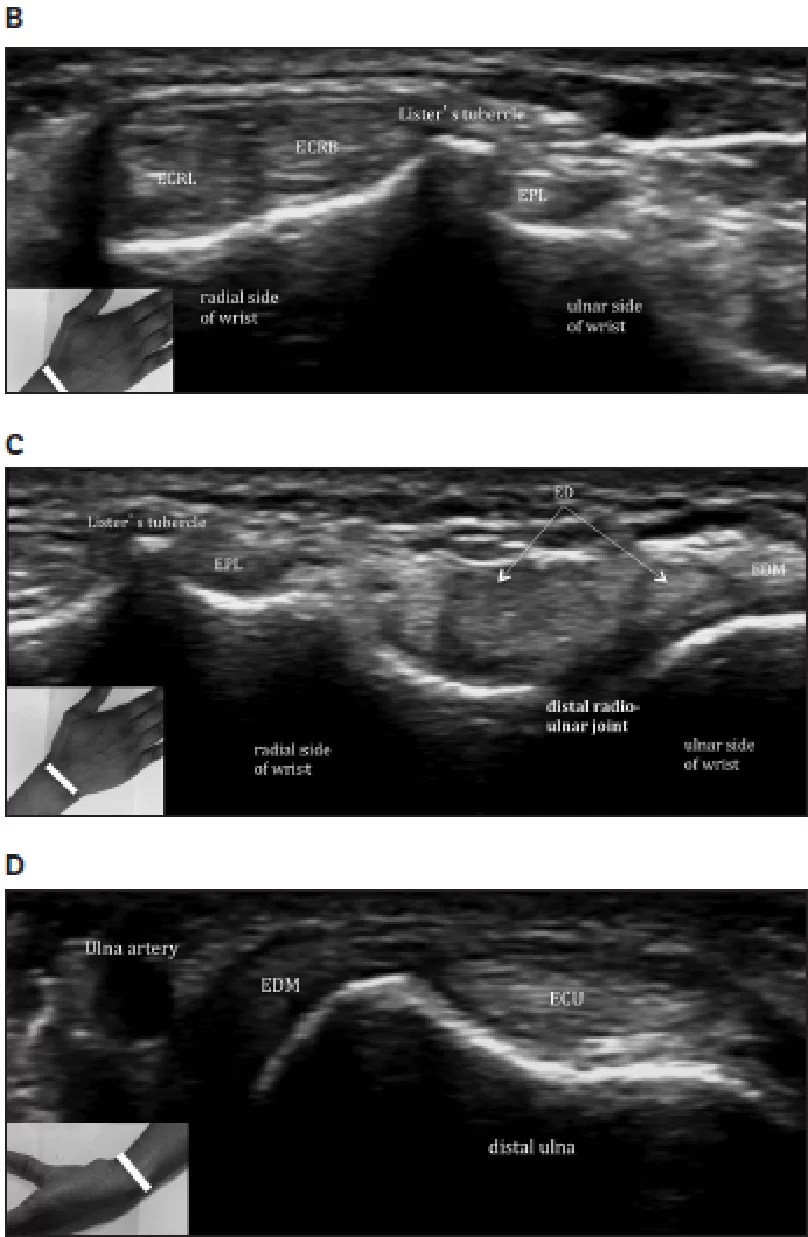
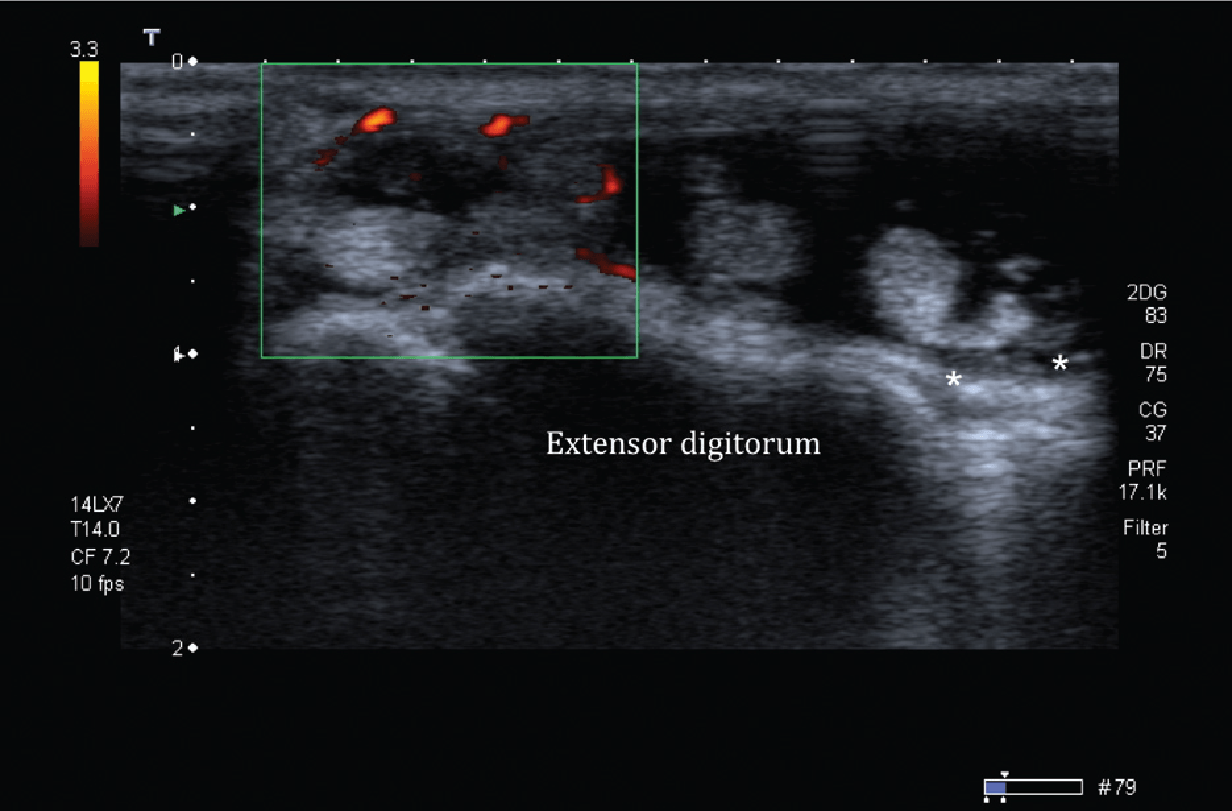
Розгинальний відділ (Рис. 1) лежить на тильній стороні зап’ястка. Утримувач розгиначів і горбок Лістера (дорзальний горбок променевої кістки) є двома ключовими структурами в розгинальному відділі. Утримувач розгиначів фіксується на різних кісткових точках і ділиться сухожилками розгиначів на 6 каналів (I-VI), рахуючи від радіальної до ліктьової сторони зап’ястка. У кожному каналі, одне або кілька сухожилок оточені однією сухожилковою піхвою. I канал (Рис. 2А) розташований латеральніше шилоподібного відростка променевої кістки і містить сухожилки довгого м’яза, що відводить великий палець і короткий розгинач великого пальця. II канал (Ріс.2В) розташований латеральніше горбка Лістера на променевій стороні і містить сухожилки довгого і короткого променевого розгинача зап’ястка. III канал (Рис. 2В) розташований на ліктьовий стороні горбка Лістера і містить сухожилок довгого розгинача великого пальця. Горбок Лістера розділяє II і III канали. IV канал (Рис. 2С) містить сухожилки розгинача пальців і розгинача вказівного пальця. V канал (Рис. 2С) містить сухожилки розгинача мізинця, в той час як VI канал (Рис. 2D) містить сухожилки ліктьового розгинача зап’ястка. Розгинальний апоневроз – це трикутне фіброзне розширення на тильній стороні фаланги кожного пальця; його основа обгорнута навколо дорзальної і бічних поверхонь зап’ясно-фалангових суглобів, при цьому кожна пластинка апоневрозу рухається дистально під час згинання в зап’ясно-фалангових суглобах.
Долонна поверхню руки і зап’ястка
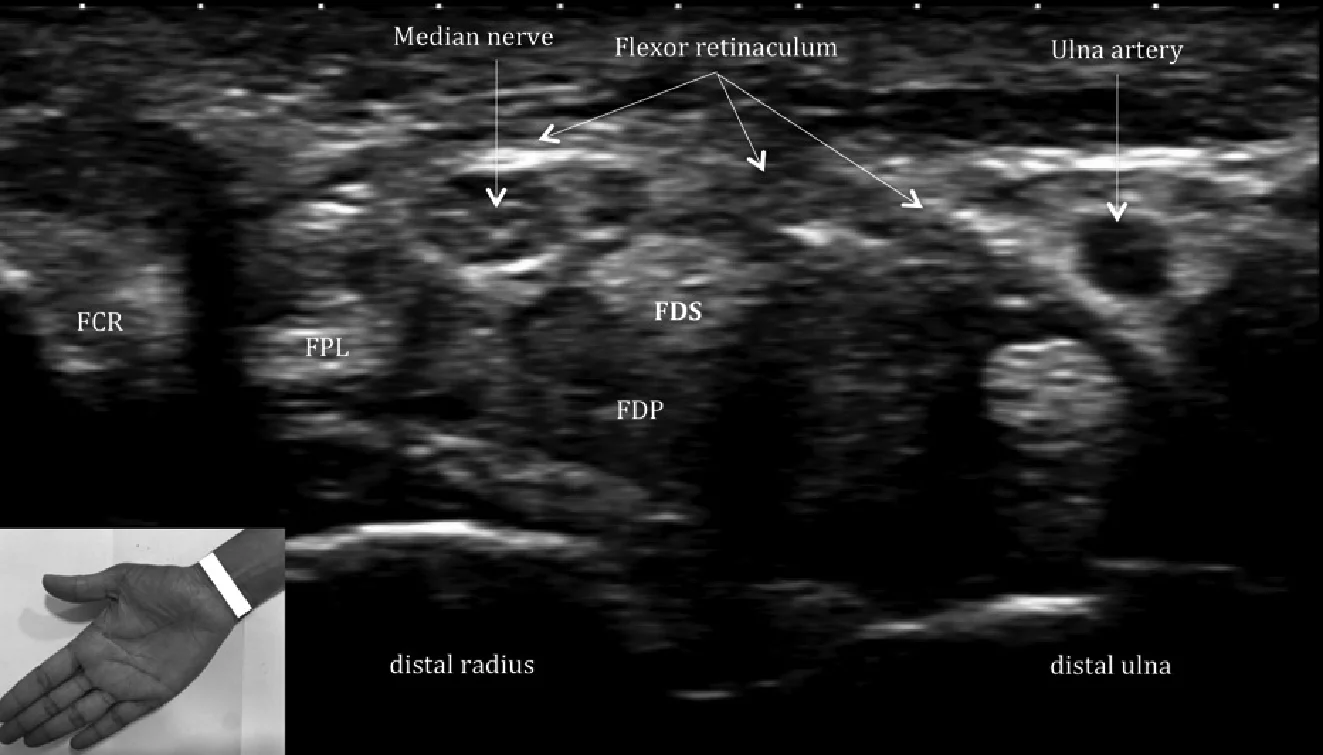
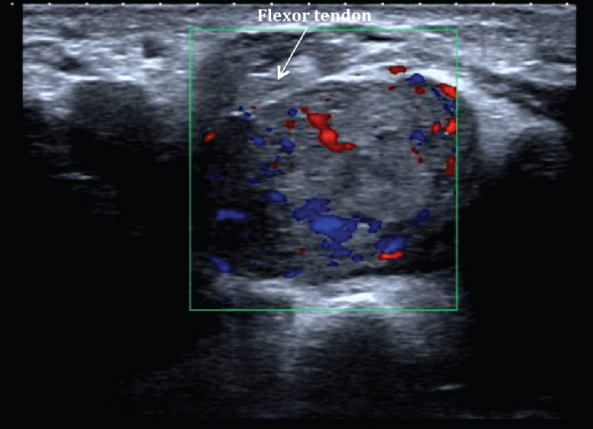
Згинальний відділ (Рис. 1) містить сухожилки таких м’язів, як: довгий згинач великого пальця, поверхневий згинач пальців, глибокий згинач пальців, променевий згинач зап’ястка і ліктьовий згинач зап’ястка (Рис. 3). Зап’ястний тунель є важливим утворенням, яке обмежене ззаду проксимальним рядом кісток зап’ястка, а спереду – утримувачем згиначів. Він містить довгий згинач великого пальця, поверхневий згинач пальців, глибокий згинач пальців і серединний нерв. Канал Гійона (Рис. 4) обмежений долоневою зв’язкою зап’ястка (зверху), утримувачем згиначів (дно), горохоподібною кісткою (медіальна стінка) і гачком гачкоподібної кістки (бічна стінка). Через нього проходять ліктьові судини і нерви. Блоки пальців – це нерозтяжні області локального потовщення фіброзних оболонок сухожиль згиначів, які утворюють фіброзно-кісткові канали, через які проходять сухожилки згиначів і утримуються поблизу фаланг. Вони включають в себе 5 кільцевих блоків (1-5) і 3 хрестоподібних блоки (1-3), які запобігають променевому зсуву або долонному натягу сухожиль згиначів у вигляді тятиви лука під час згинання пальця.
При сонографії блоки виглядають як тонкі гіпоехогенні смужки, розташовані поверхневіше сухожилків згиначів.
Рис. 1. Осьова T1-зважена турбо спін-ехо МРТ лівого зап’ястка (час повторення / час відлуння, 573/22 мілісекунд; матриця, 672 × 672; товщина зрізу 3,0 мм), що показує відділи сухожиль розгиначів і згиначів зап’ястка. APL вказує на довгий м’яз, що відводить великий палець; ECRB – короткий променевий розгинач зап’ястка; ECRL – довгий променевий розгинач зап’ястка, ECU – ліктьовий розгинач зап’ястка; ED – розгинач пальців; EDM – розгинач мізинця; EPB – короткий розгинач великого пальця; EPL – довгий розгинач великого пальця; FCR – променевий згинач зап’ястка; FCU – ліктьовий згинач зап’ястка; FDP – глибокий згинач пальців; FDS – поверхневий згинач пальців і FPL – довгий згинач великого пальця.
Рис. 2. I канал. Поперечна сонографія зап’ястково-проміневого суглоба показує сухожилки розгиначів I каналу з положенням руки під час сканування (вставка): довгий абдуктор великого пальця (APL) і короткий розгинач великого пальця (EPB). B – Камери II і III. Поперечна сонографія зап’ястка, показує сухожилки другого разгинального каналу з положенням руки (вставка): ECRB – короткий променевий розгинач зап’ястка; ECRL – довгий променевий розгинач зап’ястка, EPL – довгий розгинач великого пальця; сухожилки третього разгинального каналу визначається на ліктьовий стороні горбка Лістера. С – канали IV і V. Поперечна сонографія зап’ястка з анатомічним орієнтиром (вставка) показує сухожилки четвертого разгинального каналу – ED – розгинач пальців, який включає в себе розгиначі вказівного пальця і розгинач мізинця (EDM) п’ятого разгинального каналу. D – канал VI. Поперечна сонографія зап’ястка з анатомічним орієнтиром (вставка) показує ліктьовий розгинач зап’ястка (ECU) – сухожилки шостого разгинального каналу.
Рис. 2. Продовження
Рис. 3. Згинальний канал. Поперечна сонографія зап’ястково-променевого суглоба показує канал сухожилків згиначів з анатомічним орієнтиром (вставка): променевий згинач зап’ястка (FCR), довгий згинач великого пальця (FPL), поверхневий згинач пальців (FDS) і глибокий згинач пальців (FDР). Серединний нерв (безліч гіпоехогенних груп пучків, в оточенні ехогенних периневрія і епіневрія). Він визначається в каналі зап’ястка безпосередньо під утримувачем згиначів над сухожилками поверхневого згинача пальців.
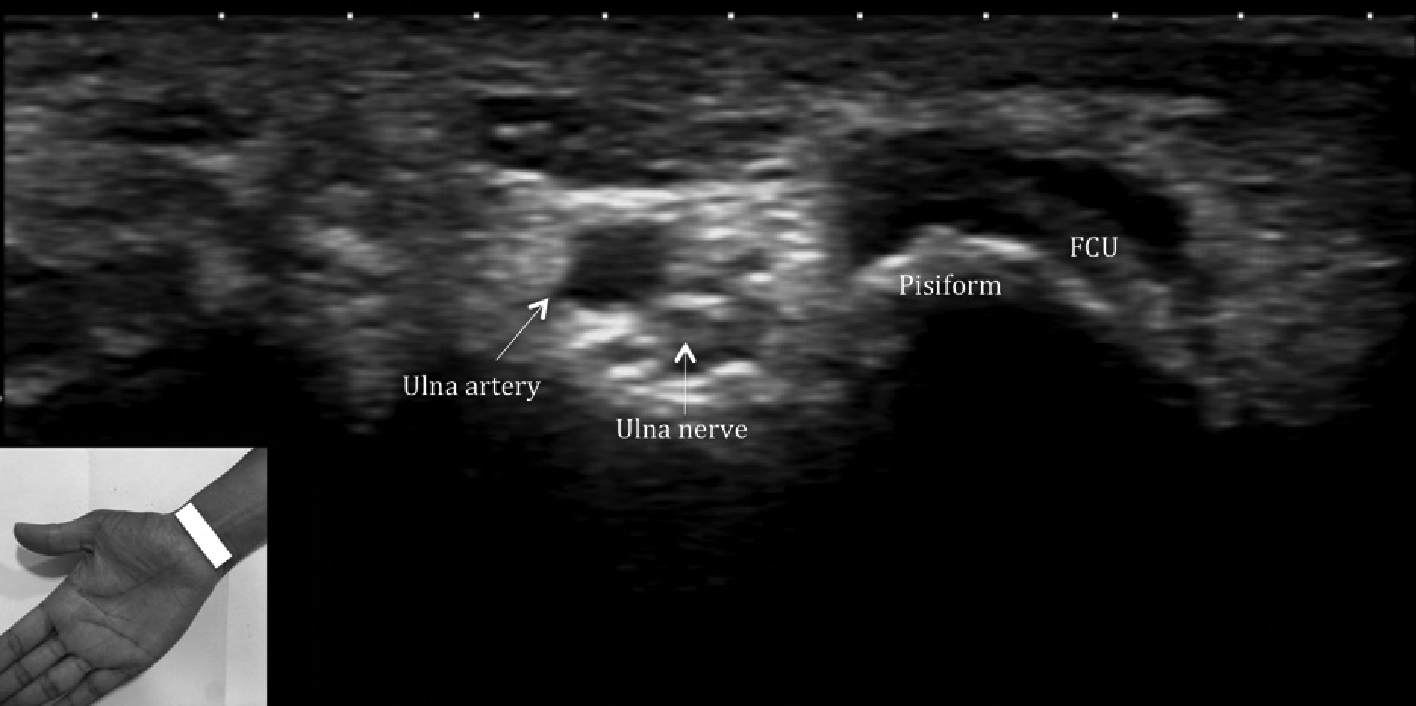
Рис. 4. Поперечна сонографія зап’ястка показує ліктьову артерію і нерв в каналі Гійона, косий фіброзно-кістковий тунель обмежений долоневою зап’ястковою зв’язкою (дах), утримувачем згиначів (дно), горохоподібною кісткою (медіальна стінка) і гачок гачкоподібної кістки (бічна стінка). FCU вказує на сухожилки ліктьового згинача зап’ястка.
ЗАПАЛЬНІ СТАНИ
Протокол сканування
У нашому закладі ультразвукова оцінка руки і зап’ястка при запальних артропатіях залежить від клінічної картини та інформації, яка потрібна ревматологам або лікарям загальної практики. Ці дослідження звичайно потрібні для постановки первинного діагнозу запальної артропатії або для того, щоб контролювати реакцію на лікування. Наша методика сканування заснована на посібниках Американського інституту ультразвуку в медицині та Європейської ліги боротьби з ревматизмом; у нас не було локального протоколу, і ми не знаємо, якого-небудь міжнародного протоколу по сонографії запальних артропатій. Через збільшення обсягу роботи в межах нашого відділу, ми обрали практичний підхід до проведення цих досліджень і роботу в співпраці з нашими ревматологами та лікарями загальної практики. Ретельне вивчення ураженої області починається спочатку з чорно-білої і доплеровської сонографії в декількох площинах, як описано вище. Інші прилеглі області та контралатеральна сторона також досліджуються для прямого порівняння.
Остеоартрит
Остеоартрит є найбільш поширеним ревматологічним станом, що вражає майже 23% населення США (центри з контролю і профілактики захворювань, Атланта, Джорджія). Остеоартрит є багатофакторним по етіології, більш поширений у жінок і часто вражає суглоби рук, стегон і колінні суглоби. Існує збільшення частоти розповсюдження хвороби з віком і при ожирінні. У суглобах руки остеоартрит, як правило, проявляється в основі великого пальця (трапеціо-п’ясний суглоб), п’ясно-фалангових суглобах, дистальних і проксимальних міжфалангових суглобах (Рис. 5). Грунтуючись на низькій вартості, доступності та економічній вигоді, звичайна рентгенографія – сучасний стандартний метод візуалізації для оцінки кісткових змін (остеофіти, субхондральний склероз, субхондральні кісти і звуження суглобової щілини), характерних для остеоартрозу.
Рис. 5. Поздовжній скан проксимального міжфалангового зчленування показує великий остеофіт (стрілка) і синовіальне потовщення (зірочка) у пацієнта з остеоартритом.
Останні дослідження показують, що синовіт є причиною болю при остеоартриті, прогресуванні та тяжкості захворювання, та зазвичай зустрічається як на ранніх, так і на пізніх стадіях остеоартриту. Сонографія і контрастна МРТ в даний час є діагностичними методами, які дозволяють візуалізувати і оцінити синовіальне запалення при остеоартриті. Сонографія дозволяє виявити синовіт на ранній стадії, навіть без місцевих клінічних симптомів, а також оцінити відповідь на ін’єкцію кортикостероїдів. Сонографія є більш чутливим методом, ніж звичайна рентгенографія, у виявленні цих змін, звуження просторів між кістками і суглобами. Крім того, існує хороша кореляція структурних і запальних ознак, виявлених при сонографії та МРТ відповідно до проведених результатами вимірювань. Згідно з визначенням, сформульованим при клінічних дослідженнях хворих на ревматоїдний артрит, ультразвукова картина синовіальної гіпертрофії представляється гіпоехогенним, внутрішньосуглобовим компонентом, який є гіпоехогенним по відношенню до підшкірної жирової клітковини (але може бути ізоехогенним або гіперехогенним), не піддаватися стисненню та зміщенню, а також може показувати доплерівські сигнали. Оскільки синовіальне запалення при ревматоїдному артриті є аналогічним такому при остеоартриті. Визначення, сформульоване при клінічних дослідженнях хворих на ревматоїдний артрит, розроблене для лікування ревматоїдного артриту може бути легко застосовано і до остеоартриту. Керівництво Європейської ліги по боротьбі з ревматизмом при огляді синовіальних суглобів рекомендує проводити дослідження долонної і тильної поверхні руки в обох (осьовій і поздовжній) площинах, щоб повністю відобразити ознаки синовіту, ерозій і остеофіти.
Ревматоїдний артрит
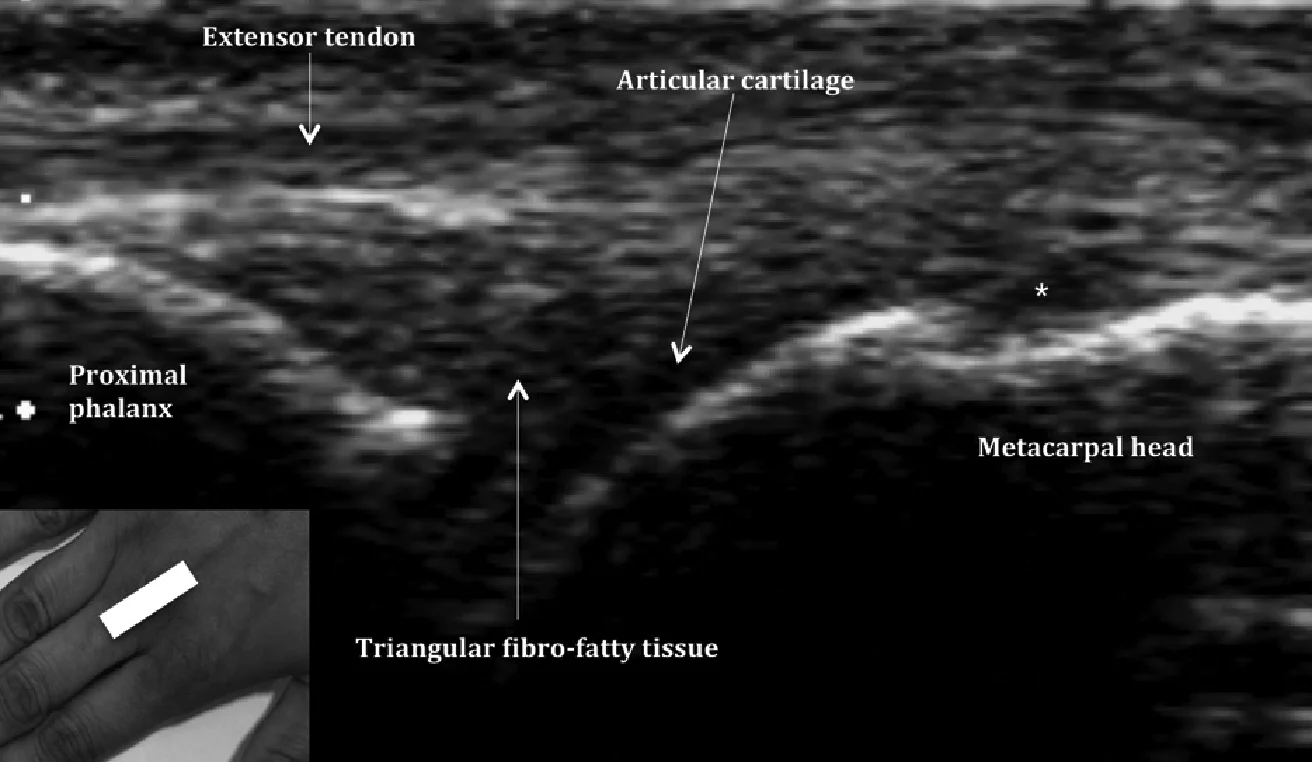
Ревматоїдний артрит є хронічним аутоімунним захворюванням з поліорганним проявом. На руці, ревматоїдний артрит характеризується синовіальною проліферацією, яка може прогресувати до кісткових ерозій, розривів сухожиль, руйнування суглоба і його деформації. Нормальний вигляд суглобової порожнини показаний на малюнку 6. Крім того, відзначимо, що дефект в п’ястковій голівці, який спостерігається дуже часто (Рис. 6), є варіантом норми, і не повинен бути помилково прийнятий за ерозію.
Рис. 6. Поперечна сонографія третього п’ясно-фалангового суглоба з анатомічним орієнтиром (вставка). Зверніть увагу, що дефект в голівці третьої п’ясткової кістки (зірочка) є нормальним варіантом, і його не слід плутати з ерозією. Також зверніть увагу на нормальний зовнішній вигляд суглобової щілини – нормальна трикутна фіброзно-жирова тканина і відсутній анехогенний суглобовий випот.
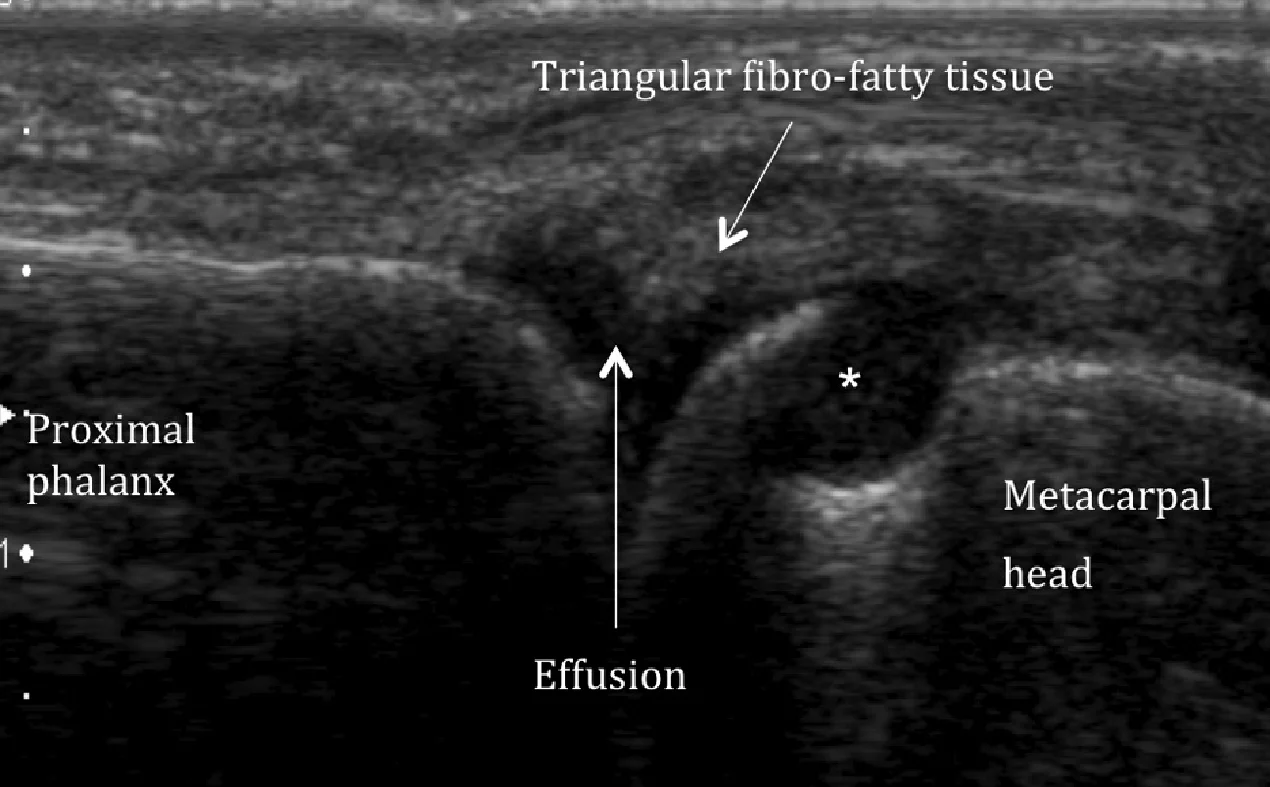
Рання діагностика і відповідне лікування мають вирішальне значення для запобігання прогресування захворювання. Синовіальна проліферація є однією з перших знахідок при ревматоїдному артриті на зображеннях. Ехографія та МРТ добре визначають синовіальну проліферацію, тому є кращими методами, ніж проста рентгенографія в ранній діагностиці ревматоїдного артриту. Сонографія також може бути легко використана для оцінки тяжкості захворювання та моніторингу відповіді на лікування. Сонографічно, ерозія кістки – це ділянка внутрішньосуглобового порушення цілісності поверхні кістки, яке видно в двох перпендикулярних площинах. Великі периартикулярні ерозії і суглобовий випіт у пацієнта з ревматоїдним артритом показані на Рис. 7.
Рис. 7. Ревматоїдний артрит. Поздовжня сонографія п’ясно-фалангових суглобів, яка відображає великі периартикулярні ерозії головки п’ясткової кістки (зірочка). Трикутна фіброзно-жирова тканина піднята через присутність випоту в суглобі (гіпоехогенна область), на відміну від нормальної картини, показаної на малюнку 6.
Існують різні системи оцінки стадії або тяжкості синовіальної проліферації і ерозій кістки при ревматоїдному артриті, наприклад: двійкова система оцінки синовіту (так чи ні) або 4-точкова шкала (клас 0, відсутність синовіту; 1, м’яка синовіальна гіпертрофія; 2, помірна синовіальна гіпертрофія ; 3, виражена синовіальна гіпертрофія). Скорингова система для кісткових ерозій також включає в себе двійкову систему оцінки (0, відсутній або 1, є) і напівкількісну шкалу (0, гладка поверхня кістки; 1, нерівномірна поверхня кістки, видима в двох площинах; 2, дефект на поверхні кістки, видимий в двох площинах; і 3, великий дефект кістки).
Тендовагініт
Тендовагініт це запалення оболонки синовіального сухожилка, яке може бути викликане повторною травмою або запаленням. Відповідно до результату клінічних досліджень хворих на ревматоїдний артрит, сформульовані сонографічні ознаки тендовагініту: потовщена гіпоехогенна або анехогенна тканина, з або без рідинного компонента, сухожилки візуалізуються в двох перпендикулярних площинах, також можуть бути зареєстровані доплерівські сигнали. Сам сухожилок може бути потовщеним, збільшеним і погано визначатися зі зниженою ехогенністю. Всередині сухожилка може визначатися васкуляризація. Тендовагініт руки і зап’ястка розвивається від 64% до 95% пацієнтів з ревматоїдним артритом. Тендовагініт, що вражає сухожилки розгиначів зап’ястка у пацієнта з ревматоїдним артритом, показаний на малюнку 8.
Рис. 8. Тендовагініт сухожилків розгиначів у пацієнта з ревматоїдним артритом. Присутня велика кількість рідини, яка оточує потовщені сухожилки розгинача (анехогенні області, зірочки) з підвищеною васкуляризацією. Показано при енергетичному доплерівському дослідженні.
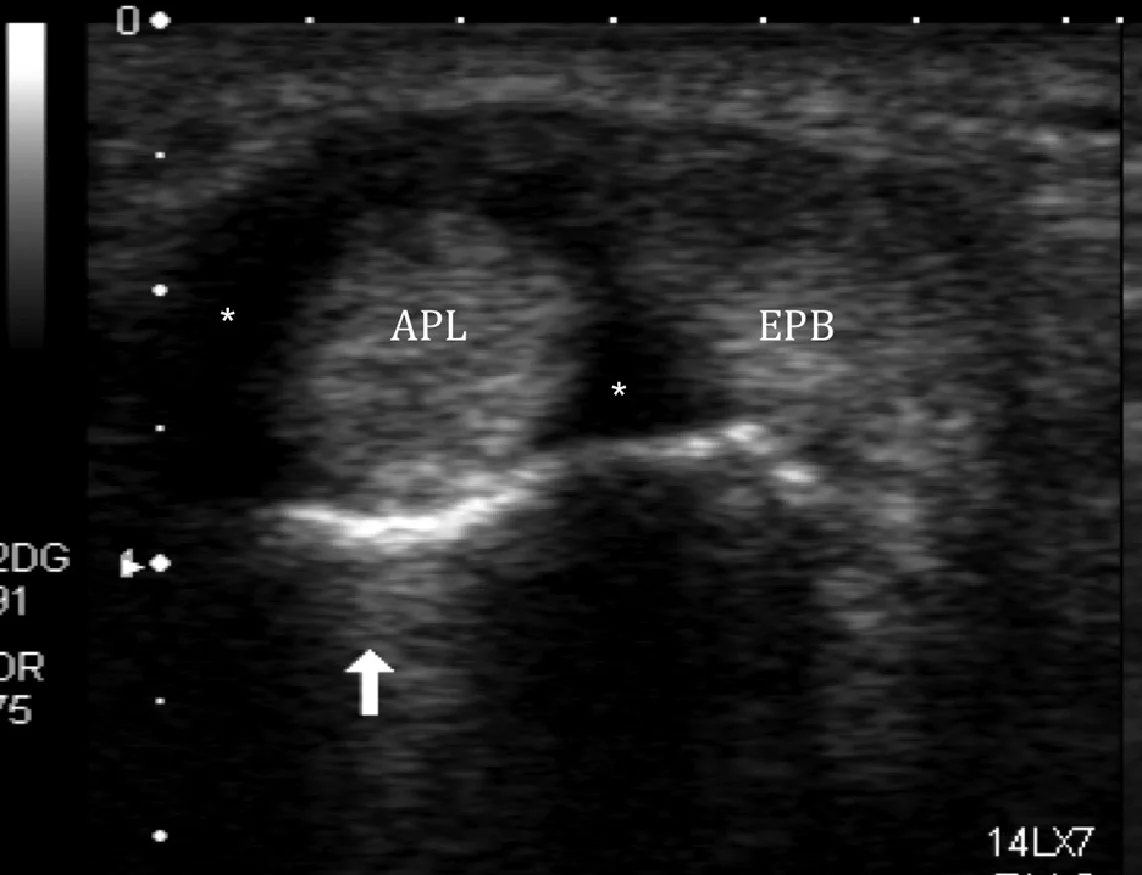
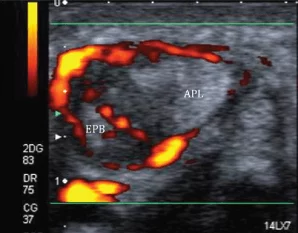
Тендовагініт (Рис. 9) характеризується залученням синовіальної оболонки сухожилка довгого м’яза, що відводить великий палець і короткого розгинача великого пальця (канал I), які можуть призвести до слабкості у відведенні великого пальця і функції захоплення кистю. Ін’єкції кортикостероїдів та місцевих анестетиків також можуть бути безпечно виконані під ультразвуковим наведенням.
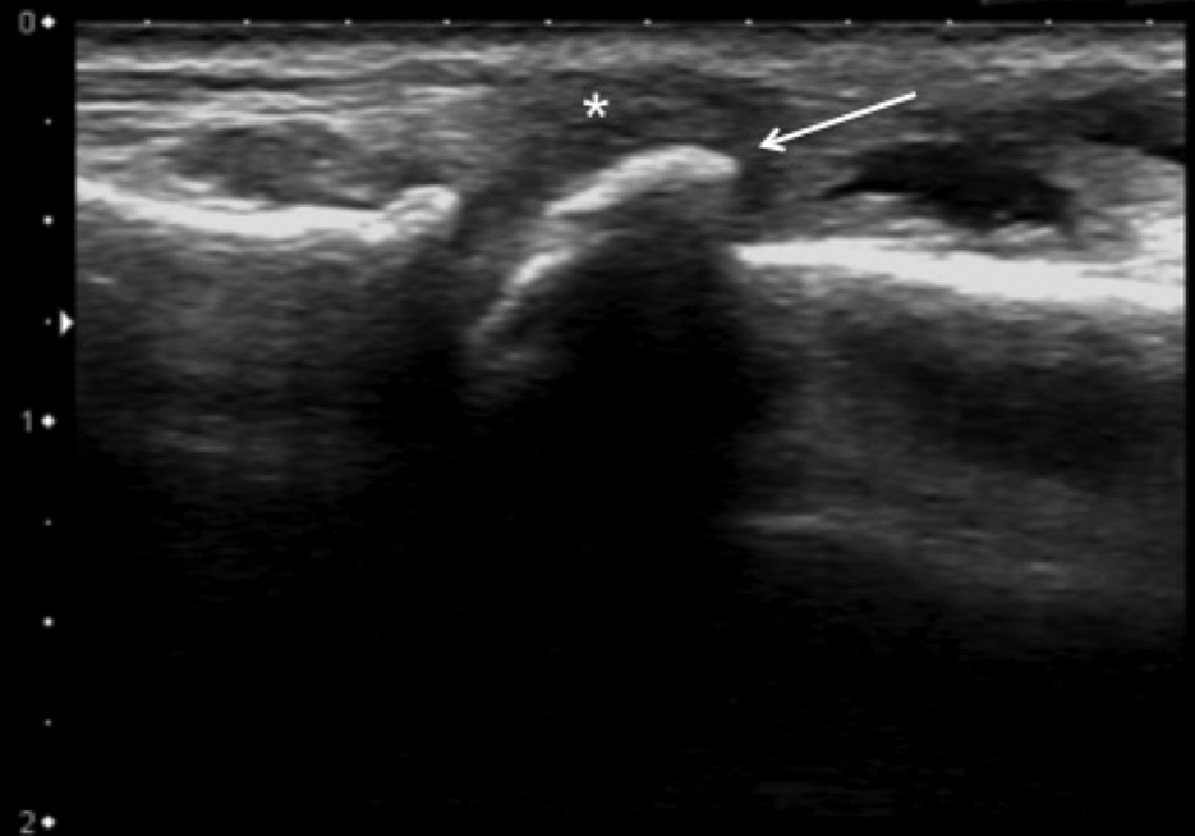
Рис. 9. Тендовагініт Дe Кервена. А і В, поперечні сонограми двох різних пацієнтів показують потовщення, нерівний контур, гіпоехогенні області в межах сухожилків довгого абдуктора великого пальця (APL) і короткого розгинача великого пальця (EPB) з випотом в межах синовіальної оболонки (зірочки), а також наявність вираженої гіперемії при енергетичному доплерівському дослідженні, що відповідає активному тендовагініту (B). Стрілка вказує на дистальний відділ променевої кістки.
Подагра
Подагра є артропатією, яка характеризується внутрішньосуглобовим відкладенням кристалів сечової кислоти. Хоча мікроскопічний аналіз аспірованої синовіальної рідини на наявність кристалів сечової кислоти – стандартне дослідження для діагностики, сонографічно можна запідозрити діагноз подагри у відповідній клінічній ситуації, а також контролювати реакцію на лікування у тих хворих, у яких діагноз вже встановлений. Характерний зовнішній вигляд при сонографіїї – це наявність ознаки “подвійного контуру” або “уратного обмерзання”, яка характеризує поверхневий гіперехогенний шар, обкладений кристалами сечової кислоти, проміжний анехогенний або гіпоехогенний шар гіалінового хряща і глибокий гіперехогенний шар підлеглої кісткової тканини. Можна провести диференційну діагностику з іншою кристалічною артропатією – хвороба відкладення кристалів пірофосфату кальцію (псевдоподагра), при якій гіперехогенна смужка визначається всередині, а не на поверхні гіпоехогенного суглобового хряща. Відкладення подагричних тофусів, зазвичай, відбувається в невеликих периферичних суглобах, але можуть бути порушені і великі суглоби, наприклад, перший плесно-фаланговий суглоб уражається в більш ніж в 50% випадків. В руці і зап’ястку, тофуси можуть бути розташовані в міжфалангових суглобах, інших суглобах, сухожилках, зв’язках, синовіальних просторах, суглобових хрящах або кістках. Вони проявляються у вигляді щільних гетерогенних скупчень з яскравим відлунням, які часто оточені невеликим анехогенним обідком. Ерозії кістки зазвичай визначаються навколо суглобового краю; вони можуть бути диференційовані від ерозій ревматоїдного артриту, які, як правило, розвиваються в периартикулярній області через гіпертрофовану синовіальну оболонку.
ПУХЛИНИ
Гігроми
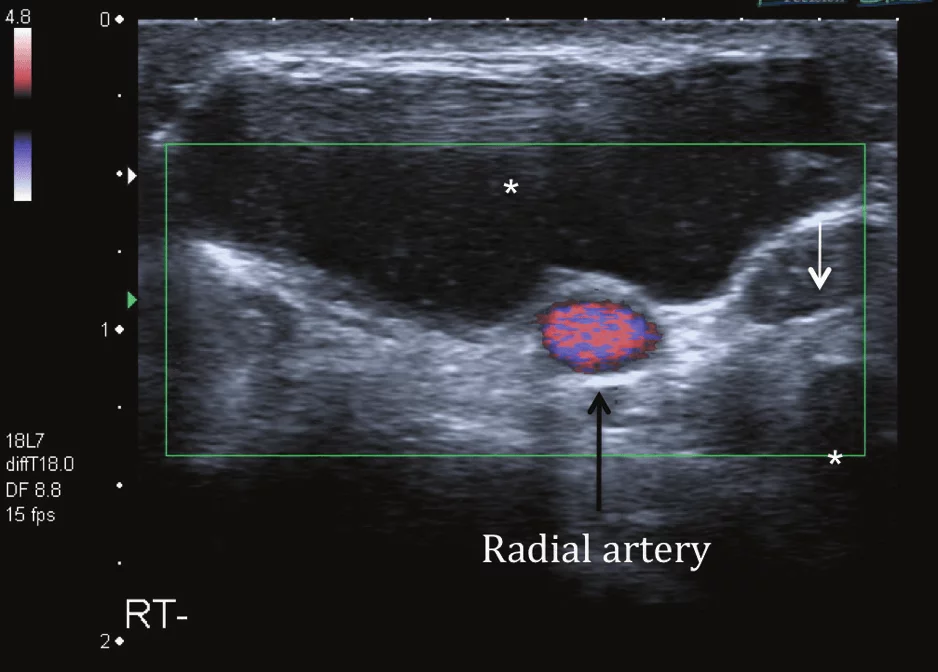
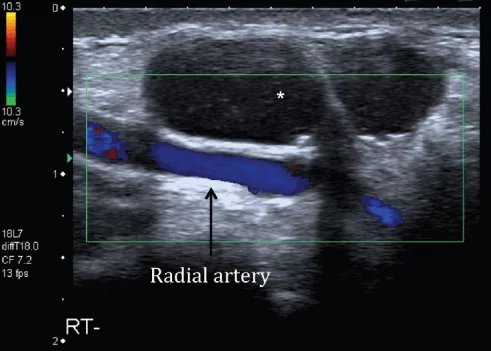
Гігроми (Рис.10) є найбільш поширеними ураженнями в руці і зап’ястку. Вони містять густу в’язку рідину і покриті фіброзною капсулою. Більшість (60-70%) гігром розташовані на тильній поверхні кисті близько до дорзального пучка човноподібно-півмісяцевої зв’язки. Інші місця розвитку гігром включають: променевий край зап’ястка, основа пальців поблизу першого кільцевого блоку, поруч з сухожилком променевого згинача зап’ястка і каналу зап’ястка на поверхні долоні. Ультразвукова картина залежить від розміру та тривалості хронічного перебігу гігроми. Проста гігрома проявляється, як добре окреслена, дольчаста, гіпоехогенна / анехогенна пухлина з тонкою внутрішньою перегородкою. Вона може мати задню акустичну тінь, а внутрішній кровотік, як правило, відсутній.
Рис. 10. Гігрома. А – поперечна сонографія променево-зап’ясткового суглоба показує велику, добре окреслену двочасткову гігрому (зірочка), яка розвивається з тилу зап’ястка і поширюється на згинальний канал. Гігрома переважно гіпоехогенна і містить густу в’язку рідину з кількома яскравими еховключеннями. Наявне заднє акустичне посилення показано на малюнку. Гігрома знаходиться в безпосередній близькості до променевої артерії та її поверхневої гілки; однак, аспіраційна біопсія і введення стероїдів в місце ураження може бути точно і надійно виконано під сонографічним контролем.
Давні ураження можуть проявлятися як комплекс з підвищеною ехогенністю, товстою внутрішньою перегородкою і внутрішнім кровотоком. Більшість гігром при сонографії видно як комплекс, а не як поодинокі утворення. Сонографія може використовуватися для проведення тонкоголкової аспірації або безпечного введення стероїдів, уникаючи пошкодження судинно-нервового пучка.
Гігантоклітинні пухлини
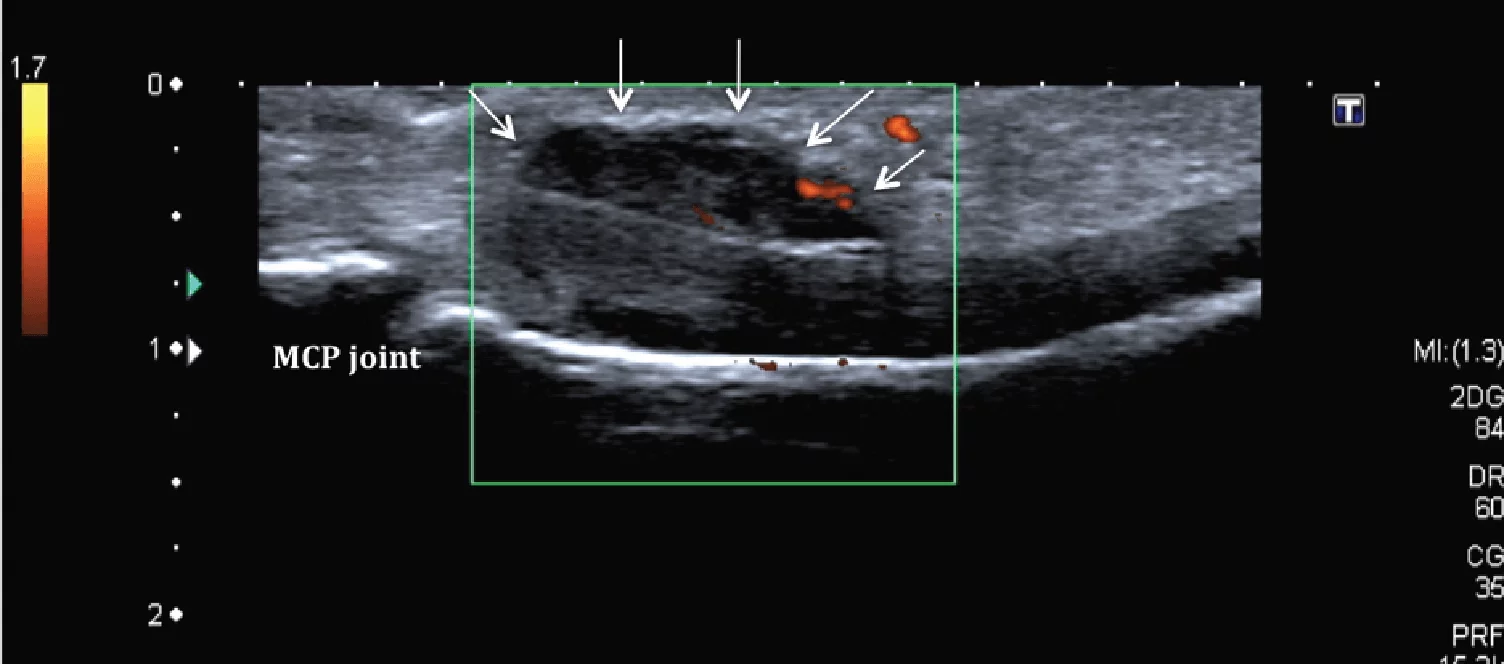
Гігантоклітинні пухлини є другою найбільш поширеною причиною ураження руки і зап’ястка. Вони, як правило, виникають в сухожилках згиначів і проявляються, як щільне, бугристе і повільнозростаюче утворення, фіксоване на сухожилку. Гігантоклітинні пухлини можуть поступово збільшуватися в розмірі і руйнувати розташовані поруч кістки. При сонографії вони – гіпоехогенні, однорідні, тверді пухлини, які чітко визначаються, з перемінним внутрішнім кровотоком на кольоровому доплерівському зображенні (Рис. 11).
Рис. 11. Гігантоклітинна пухлина. Поздовжня сонографія показує відносно аваскуляризовану, добре окреслену пухлину м’яких тканин (обмежена стрілками), яка пов’язана з піхвою сухожилка згиначів вказівного пальця на рівні п’ясно-фалангового суглоба (MCP).
Рис. 12. Гемангіома. Поперечна сонографія показує велику, тверду, добре окреслену різнорідну пухлину, з кровотоком змішаної форми. Вона розташована глибше згинача вказівного пальця.
Гемангіоми
На гемангіоми (Рис. 12) припадає приблизно 10% доброякісних пухлин на руках і зап’ястях. Клінічно, вони являють собою тверді пухлини. Може бути видно червоний або синій відтінок залежно від глибини ураження. Прояви на сонограмі є варіабельними: вони можуть проявлятися, як тверді ехогенні пухлини або як стискувані, гіпоехогенні пухлини з низьким внутрішнім кровотоком. Вони можуть містити флеболіти, які визначаються як ехогенні структури з або без задньої акустичної тіні. Злоякісні судинні ураження, такі як саркоми м’яких тканин можуть мати сонографічну картину, схожу на гемангіоми. Кожного разу, коли є клінічна підозра на злоякісність, або діагноз гемангіоми є недостовірним – рекомендується подальша діагностика на МРТ.
Гломусні пухлини
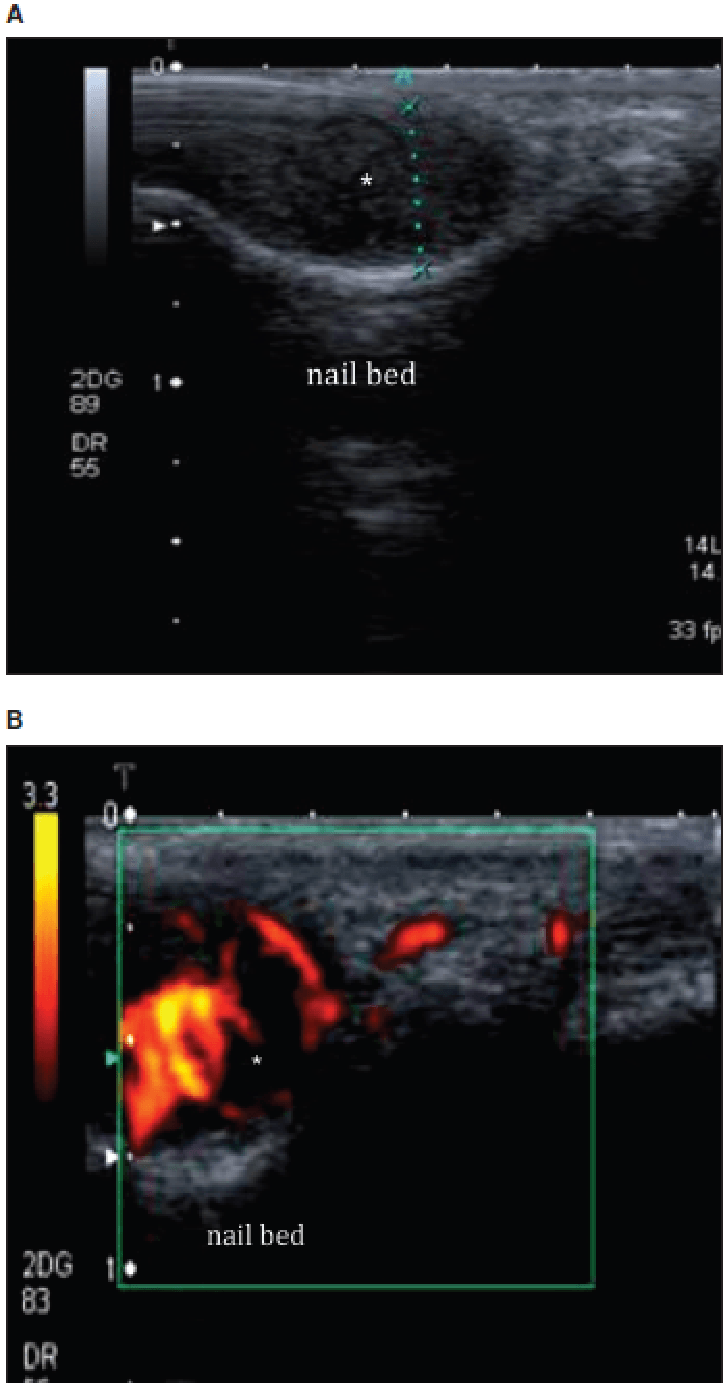
Гломусні пухлини (Рис. 13) розвиваються з нейроміоартеріальних гломусних тіл. Вони, як правило, знаходяться в піднігтьовій області кінчиків пальців. При сонографії, вони проявляються як маленькі гіпоехогенні тверді пухлини, розташовані біля основи нігтів і кінчиків пальців. Вони дуже добре васкуляризовані і часто пов’язані з ерозією прилеглих кісток.
Рис. 13. Гломусні пухлини. А – поздовжня сонографія нігтьового ложа показує гіпоехогенну тверду пухлину (зірочка). B – асоційована гіперваскуляризація показана на енергетичному доплерівському дослідженні.
ЗЛОЯКІСНІ НОВОУТВОРЕННЯ
Злоякісні ураження (первинні або метастази) зустрічаються рідко на руці або зап’ястку. Більшість з них – м’якотканні саркоми, такі як: синовіальні саркоми, ліпосаркоми з неспецифічними проявами при сонографії. Вони, як правило, неоднорідні, гіпоехогенні, з внутрішньою васкуляризацією. Магнітно-резонансна томографія є кращим методом для встановлення локальної стадії цих уражень.
Травми
Травми внутрішніх і зовнішніх зв’язок зап’ястка можуть призвести до хронічного болю зап’ястка і його нестабільності. Ехографія може бути використана для оцінки травм зв’язкового апарату, таких зв’язок як: ліктьової колатеральної зв’язки, променевої колатеральної зв’язки, трикутного апоневроза, човноподібно-півмісяцева і півмісяцево-тригранна зв’язка. Однак, МРТ та МРТ-артрографія забезпечать кращу візуалізацію в таких випадках.
Сонографія також може бути використана для оцінки травматичного пошкодження сухожилків, зв’язок, периферичних нервів і системи блоків. Розрив сухожилка або зв’язок може бути частковим або повним. При повному розриві (Рис. 14), нормальна фібрилярна структура повністю порушена, з широко розділеними волокнами.
Часткові розриви важче діагностувати. Вони можуть проявлятися як лінійні гіпоехогенні області, перпендикулярні до довгої осі волокон сухожилка або зв’язки. Необхідно бути обережним, щоб уникнути анізотропії, яка може привести до гіпердіагностики розриву. У місці розриву може визначатися рідина або гематома. Місце розриву і положення розірваних волокон можуть бути відображені при сонографії, що допомагає в плануванні хірургічного втручання.
Травма ліктьової колатеральної зв’язки п’ясно-фалангового суглоба великого пальця (палець лижника, лісника або єгеря) – результати насильної гіперабдукціі п’ясно-фалангового суглоба великого пальця і супроводжується різними ступенями гіперекстензії. Розрив зазвичай відбувається в дистальній точці фіксації ліктьової колатеральної зв’язки біля основи проксимальної фаланги великого пальця. Пошкодження Штенера – результат того, що привідний апоневроз затискається між розірваною ліктьовою колатеральною зв’язкою і дистальною точкою фіксації в основі проксимальної фаланги великого пальця. Нормальна сонографічна картина ліктьової колатеральної зв’язки, зазвичай – гіперехогенна і фібрилярна структура, яка лежить глибше ехогенного привідного апоневрозу.
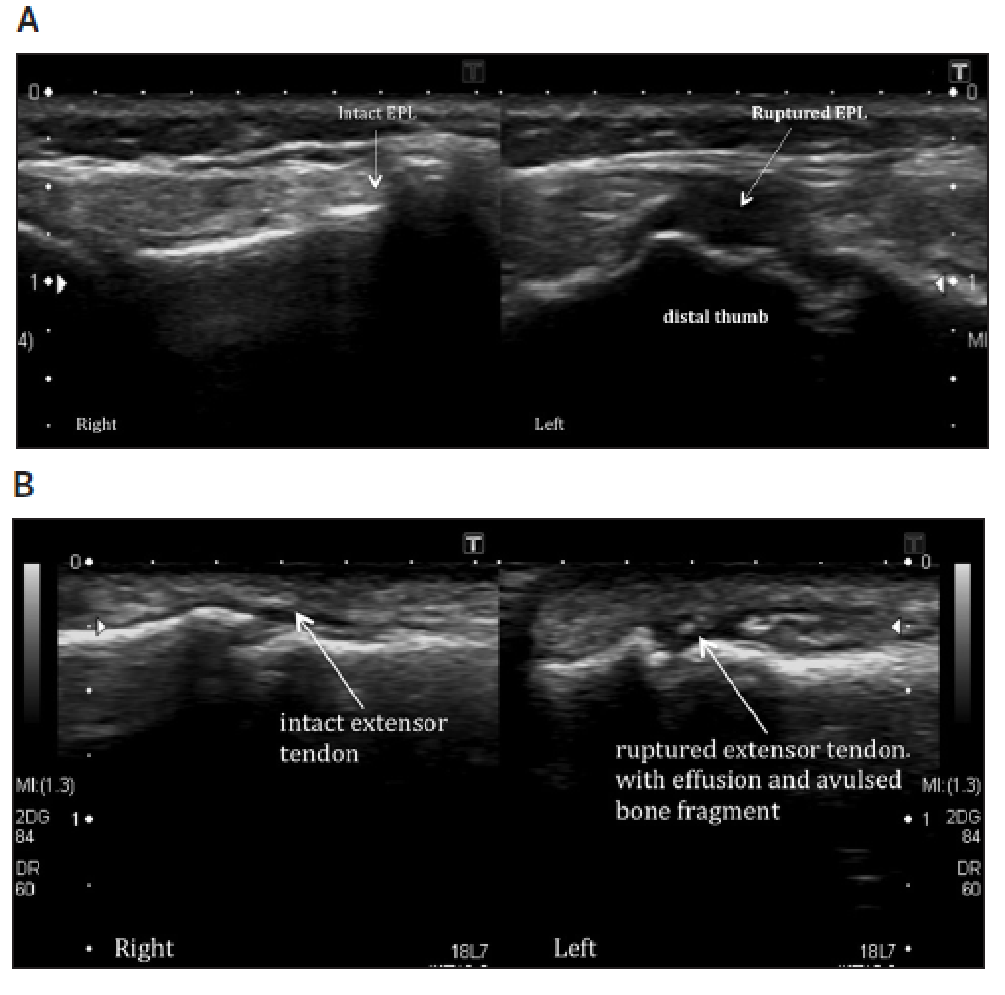
Рис. 14. Розрив сухожилка розгинача. А – поздовжня сонографія показує гіпоехогенну зону і широко розділені волокна сухожилка довгого розгинача великого пальця в місці його дистальної фіксації на дистальній фаланзі, що відповідає повному розриву сухожилка на лівій стороні. Інтактні сухожилки довгого розгинача великого пальця показані на малюнку справа. B – повний розрив розгинача сухожилка лівого мізинця на рівні дистального міжфалангового суглоба з ретракцією кінця сухожилка проксимально. Показані також пов’язаний з процесом випіт і зруйновані фрагменти кістки. Нормальна картина гладкого і безперервного сухожилка розгинача показана на малюнку справа.
Травми ліктьової колатеральної зв’язки можуть бути наступні: розтяг, частковий розрив або повний розрив. На сонограмі, розтягнення розглядається, як дифузне потовщення колатеральної зв’язки без розриву. Розриви видно як гіпоехогенні зони в межах потовщеної зв’язки. При пошкоджені Штенера визначається випинання, зазвичай гладкого, тонкого гіперехогенного привідного апоневрозу, за рахунок переміщених сегментів розірваної ліктьової колатеральної зв’язки. Ультразвукова картина розтягу і розриву променевої колатеральної зв’язки схожі на картину травми ліктьової колатеральної зв’язки, яка описана вище.
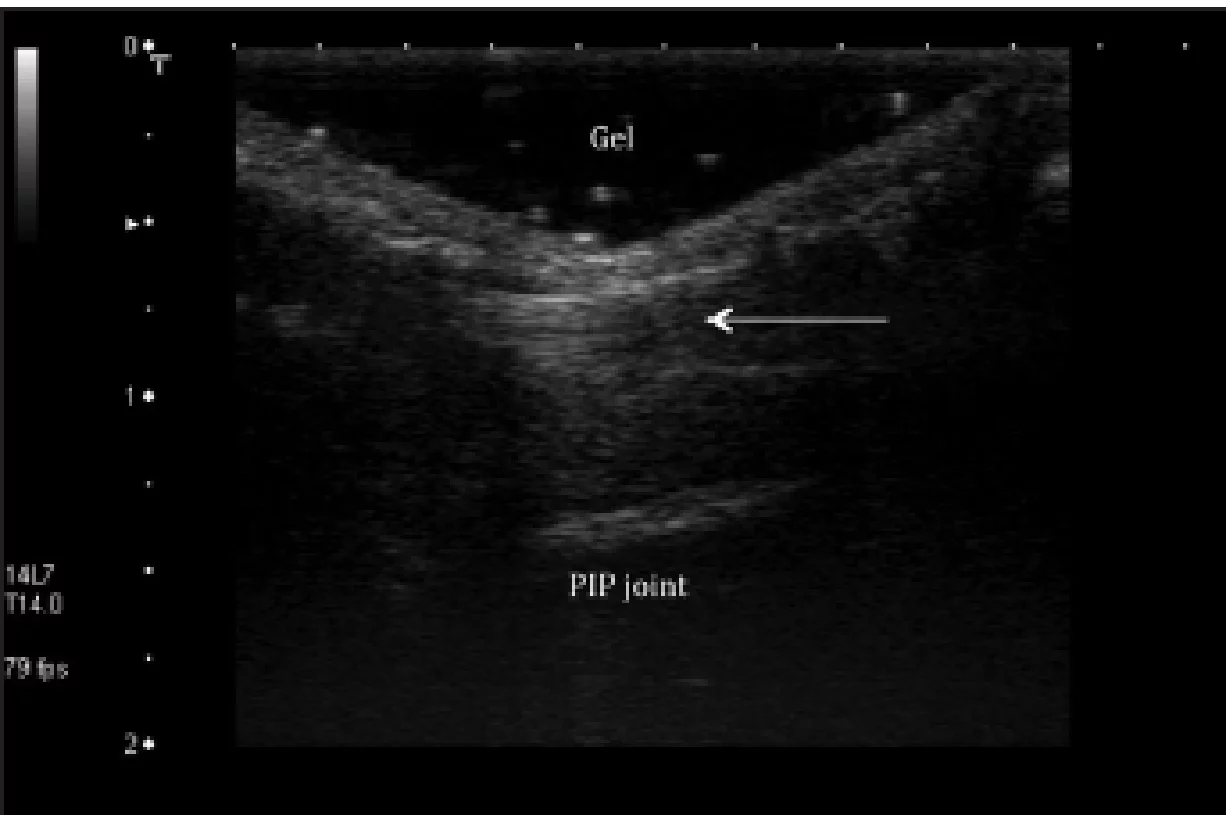
Сонографія також може бути використана для оцінки цілісності пальцевих блоків. Травми блоків, як правило, трапляються під час потужного згинання в проксимальному міжфаланговому суглобі з одночасним розгинанням в п’ясно-фаланговому і дистальному міжфаланговому суглобі, що призводить до перевантаження другого і третього кільцевих блоків. Ця травма особливо поширена серед альпіністів і зазвичай вражає середній і безіменний пальці. Розрив, як правило, починається в дистальній частині другого кільцевого блоку і може прогресувати, залучаючи інші кільцеві блоки. При розриві блоку, нормальні, тонкі гіпоехогенні пучки порушені і, як результат – натягування у вигляді тятиви лука сухожилка згиначів при примусовому згинанні (Рис. 15).
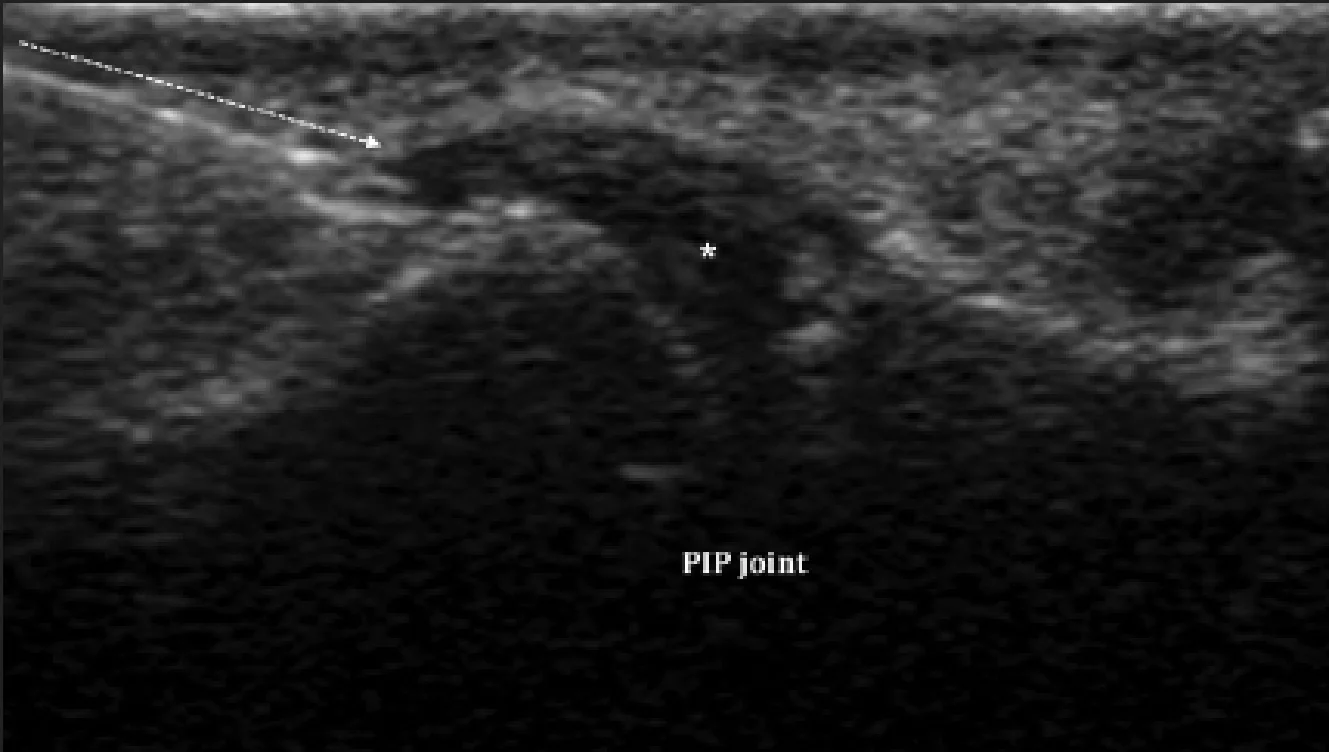
Рис. 15. Розрив другого кільцевого блоку. Поздовжня сонографія проксимального міжфалангового суглоба (PIP) правого безіменного пальця при примусовому згинанні, відображає зовнішній вигляд згинача у вигляді тятиви лука (стрілка) через розрив другого кільцевого блоку.
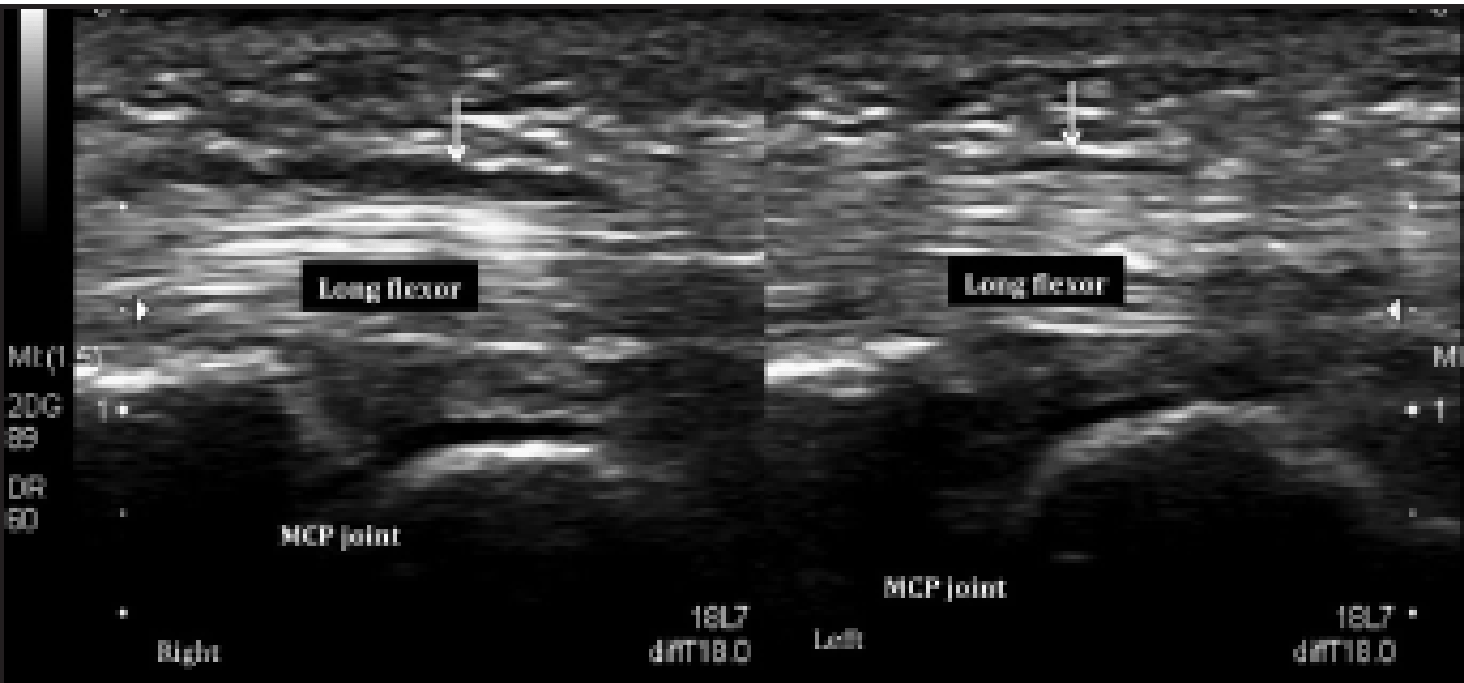
Клацаючий палець (Рис. 16) є характерним станом, який, як правило, діагностується без додаткового зображення. Однак, сонографія може бути використана для того, щоб показати потовщення і гіперваскуляризацію першого кільцевого блоку відповідно до клацаючого пальця.
Рис. 16. Клацаючий палець. Поздовжня сонографія п’ясно-фалангових суглобів (MCP) показує потовщення першого кільцевого блоку праворуч і нормальний перший кільцевий блок зліва.
Пошкодження периферичних нервів може бути ятрогенним або через проникаючі травми. На сонограмі, нормальна гіпоехогенна структура нерва з навколишнім ехогенним периневрієм буде порушена. Травматична невринома визначається, як чітка, гіпоехогенна пухлина в області пошкодженого кінця нерва.
Виявлення чужорідного тіла
Сторонні тіла є характерними наслідками проникаючих поранень. Рентгеноконтрастні чужорідні тіла добре видні при звичайній рентгенографії і не вимагають ультразвукового дослідження. Рентгенонегативні чужорідні тіла можна побачити при сонографії, які не видно на рентгенограмах (Рис. 17).
Всі м’якотканні чужорідні тіла відображаються гіперехогенними при сонографії. Однак, дерев’яні фрагменти можуть стати менш ехогенними з плином часу. Акустичне затінення глибше чужорідного тіла пов’язане з характеристикою його поверхні, а не його складу. Сторонні тіла з шорсткою поверхнею або невеликим радіусом кривизни, такі як дерев’яні зубочистки і олівці, як правило, відкидають чітку тінь, в той час як чужорідні тіла з великим радіусом кривизни або гладкою поверхнею, такі як скло і метал, виробляють нечітку тінь і артефакт – реверберацію. Видалення тіл необхідно для того, щоб уникнути формування абсцесу або гранульоми (Рис. 18). Сонографія може бути використана для безпечного видалення тіл як навідний пристрій.
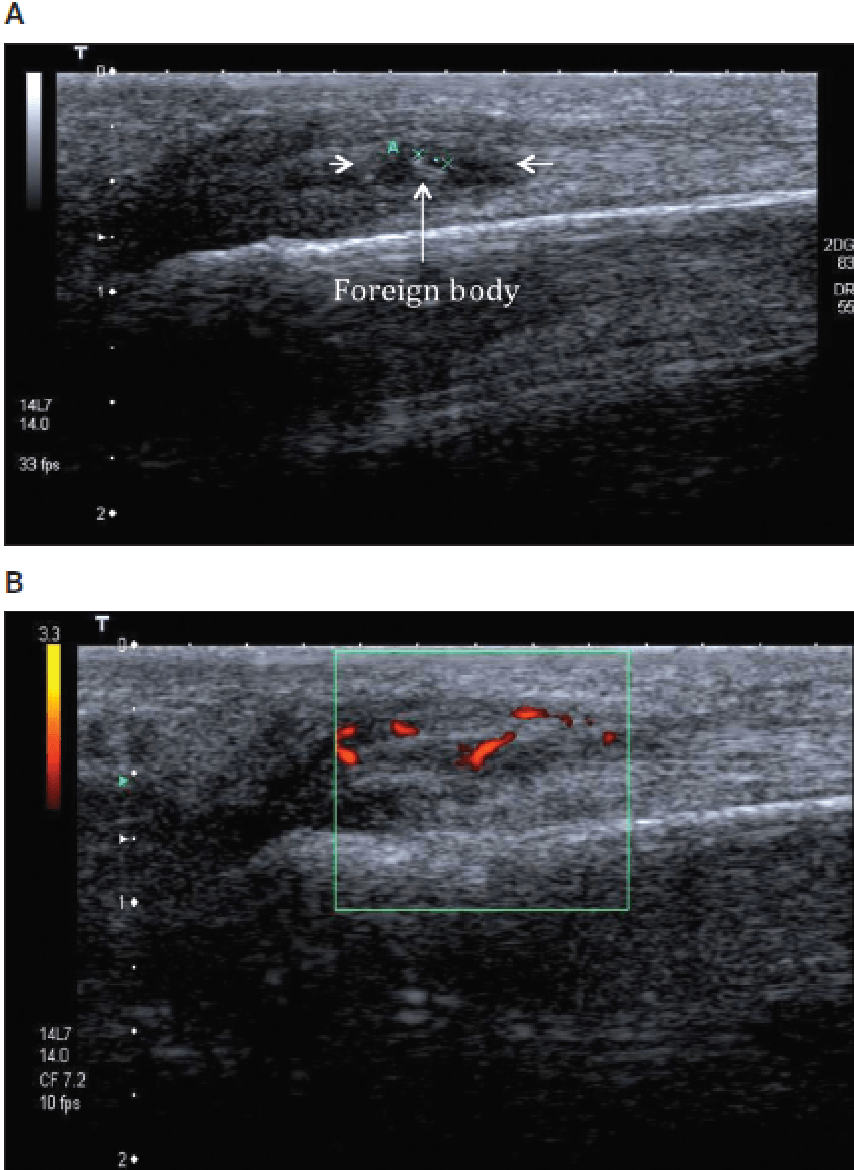
Рис. 17. Поздовжня сонографія руки після проникаючої травми показує 14-мм лінійне гіперехогенне чужорідне тіло в підшкірній клітковині долоневої поверхні руки. Зверніть увагу на відсутність навколишнього скупчення рідини або гіперемії. Проте видалення цього тіла необхідно для того, щоб уникнути утворення гранульоми. На малюнку чітко показана задня акустична тінь.
Рис. 18. Сторонні тіла. А і В – подовжня сонографія долонної поверхні руки показує 1,4-мм чужорідне тіло з навколишнім скупченням рідини (короткі стрілки). B – сторонній предмет в іншого хворого з навколишньою гіперемованою запальною тканиною відповідно до утворення гранульоми.
Синдроми защемлення нервів
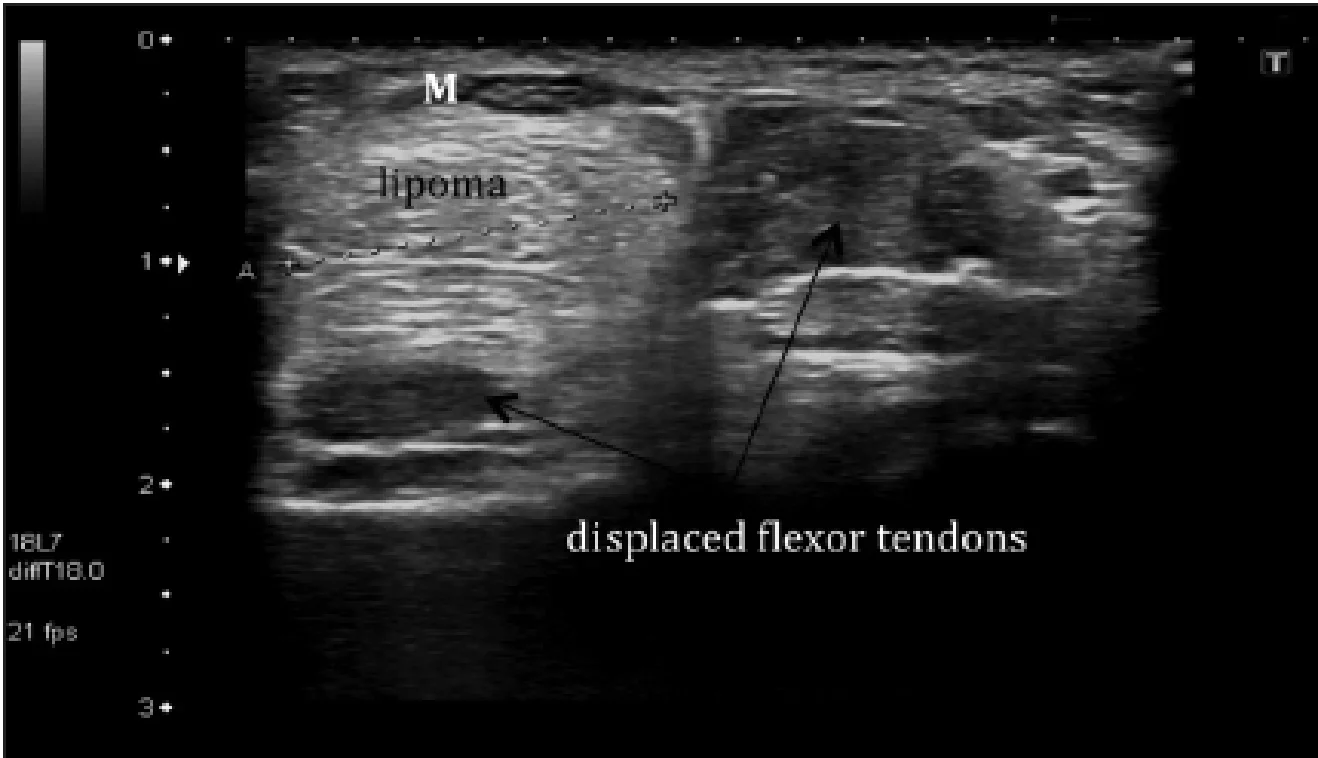
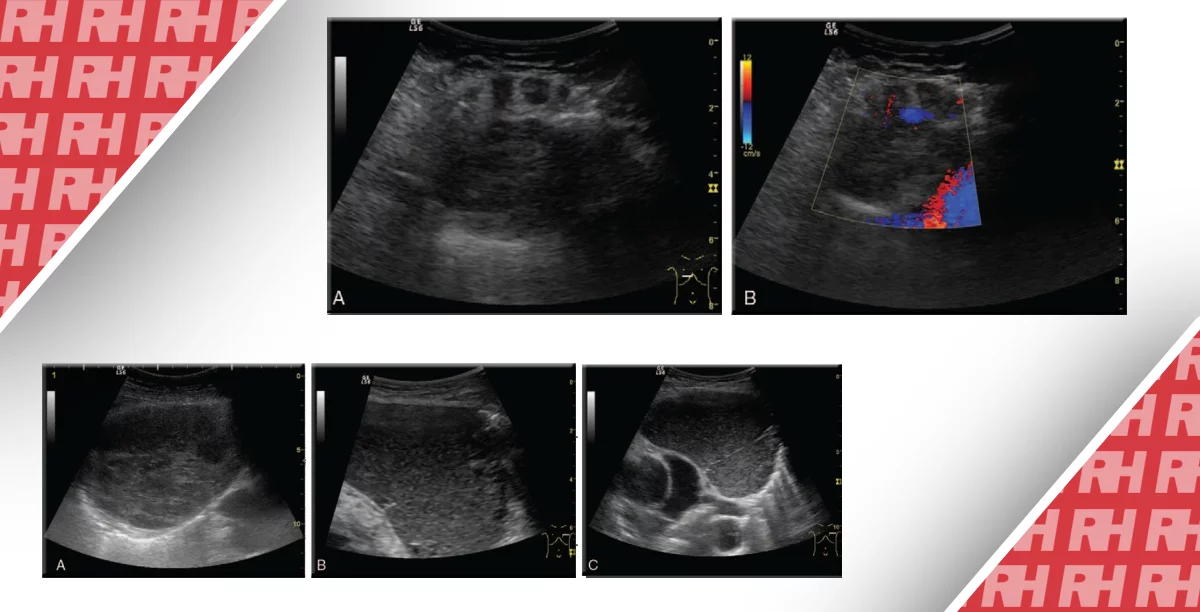
Зап’ястковий тунельний синдром є найбільш поширеним синдромом здавлення нервів верхньої кінцівки. Зап’ястковий тунель обмежений утримувачем згиначів вентрально і кістками зап’ястка дорзально (Рис. 3). Серединний нерв лежить в межах зап’ясткового тунелю і може бути затиснутий сухожилками згиначів при тендовагініті, накопиченнями подагричних тофусів, накопиченнями амілоїду, гігромою або пухлинами. Рис. 19 відображає ліпому в зап’ястковому тунелі, що викликає компресію серединного нерва. Клінічно це проявляється як біль і порушення чутливості уздовж серединного нерва. Перманентне пошкодження нерва і атрофія підвищення тенара може бути результатом хронічного або недіагностованого випадку.
Рис. 19. Компресія серединного нерва. Поперечна сонограма зап’ясткового тунелю показує 15-мм ліпому, яка здавлює серединний нерв (М). Нерв – сплощений дистально в порівнянні з нормальним зовнішнім виглядом, як показано на малюнку 3. Зверніть увагу на зміщення сухожиль згиначів в тунелі зап’ястка.
Діагноз, як правило, ставиться при клінічному обстеженні або електроміографії. Сонографія може бути використана для діагностики зап’ясткового тунельного синдрому за оцінкою морфологічних характеристик і діаметра серединного нерва. Сонографічно встановлене збільшення нерва на рівні нижньої третини променевої кістки або поблизу зап’ястка, долонний натяг утримувача згиначів і дистальне сплощення свідчать про зап’ястковий тунельний синдром. Набрякла частина нерва може відображатися, як збільшення судинного малюнка на кольоровому доплерівському зображенні. Sernik та ін. також повідомили про зменшення ехогенності серединного нерва у 80% пацієнтів з симптомами. Існує недолік – відсутність консенсусу з найбільш чутливим методом оцінки серединного нерва і пороговими значеннями, необхідних для постановки діагнозу зап’ясткового тунельного синдрому. Хоча деякі автори рекомендують площу поперечного перерізу менше 10 мм² на рівні горохоподібної кістки, як нормальну, інші вважають, що нормальний діапазон площі поперечного перерізу від 9 до 12 мм².
Недавні дослідження показали підвищену чутливість, використовуючи додаткові розміри: Hobson-Webb та ін. розраховують співвідношення зап’ястка до передпліччя шляхом вимірювання серединного нерва на зап’ястку і передпліччі (44 симптоматичних і 18 безсимптомних добровольців). Результати показали середнє співвідношення зап’ястка до передпліччя ± SD-2,1 ± 0,5 у пацієнтів з зап’ястковим тунельним синдромом в порівнянні з 1,0 ± 0,1 у безсимптомних добровольців. Вони прийшли до висновку, що середнє співвідношення зап’ястка до передпліччя – 1,4 гарантує 100% чутливість (порівняно з чутливістю від 45% до 93%, коли вимірюється площа поперечного перерізу серединного нерва тільки на рівні зап’ястка).
Klauser та ін. виміряли максимальну площу поперечного перерізу серединного нерва на рівні зап’ястка і дистального відділу передпліччя на рівні проксимальної третини квадратного пронатора. При цьому розраховується різниця (100 зап’ястків у 68 пацієнтів з зап’ястковим тунельним синдромом порівнювалися з 93 зап’ястками у 58 здорових добровольців). Результати показали, що використовуючи різницю в поперечному перерізі в 2 мм² або більше, дає найвищу чутливість (99%) і специфічність (100%). Ліктьовий нерв защемлюється рідко. Ліктьовий нерв може бути обмежений в каналі Гійона, внаслідок перелому дистального відділу променевої кістки або пухлинним ураженням (внутрішнім або зовнішнім).
Втручання під сонографічним контролем
Такі процедури, як біопсії, дренування рідинних скупчень, блок нерва, ін’єкції (місцеві анестетики або стероїди) і видалення сторонніх тіл можуть бути виконані швидко і безпечно під ультразвуковим контролем з хорошим анатомічним розмежуванням, уникаючи травми судинно-нервового пучка (Рис. 20).
Останні досягнення у виробництві датчиків і технології програмного забезпечення поліпшили контрастну здатність уражень (поверхневих і глибоких) з хорошою візуалізацією кінчика голки, що покращує безпеку виконання різних діагностичних і терапевтичних процедур.
Рис. 20. Сонографічно контрольована ін’єкція стероїдів в проксимальній міжфаланговий суглоб (PIP) у пацієнта з ревматоїдним артритом з суглобовим випотом (зірочка). Показана голка (гіперехогенна лінійна структура, паралельна стрілці) з наконечником, який точно позиціонується в синовіальній порожнині.
ВИСНОВКИ
Сонографія відіграє ключову роль у лікуванні запальних, травматичних і пухлинних уражень руки і зап’ястка. Гарне анатомічне розмежування, кореляція з патологією, можливість виконання процедури з використанням зображення в реальному часі ставить сонографічне зображення на провідне місце в діагностиці та лікуванні цих ушкоджень.
Портативний ультразвуковий сканер SonoSite Titan. Кращі пропозиції від компанії RH.
Часті питання та відповіді (FAQ)
Які переваги ультразвукової оцінки опорно-рухового апарату руки та зап’ястка?
- Ультразвукове дослідження є чутливим, легкодоступним та радіаційно безпечним методом.
- Дозволяє порівняти виявлені зміни з клінічним обстеженням та дослідити контралатеральний бік для прямого порівняння.
- Завдяки поліпшенню технологій, зменшується залежність від КТ та МРТ.
Який тип датчика використовується для ультразвукового дослідження руки та зап’ястка?
- Рекомендовано використовувати лінійні датчики з високою роздільною здатністю та широким діапазоном частот (12-18 МГц).
- Високочастотні датчики покращують зображення поверхневих структур (сухожилля, зв’язки, суглобові капсули).
- Низькочастотні датчики дозволяють візуалізувати глибші структури, але з меншою роздільною здатністю.
Що таке анізотропія та як її уникнути?
- Анізотропія – це явище, коли ультразвуковий сигнал не поширюється перпендикулярно до волокон сухожилка, що призводить до гіпоехогенного відображення.
- Для уникнення анізотропії необхідно розташовувати датчик під різними кутами, щоб оптимізувати відображення пучка.
Як виглядають на сонограмі різні анатомічні структури?
- Сухожилля та зв’язки: ехогенні структури з паралельними лініями (поздовжній розріз) або точками (поперечний розріз).
- Периферичні нерви: множинні паралельні гіпоехогенні структури.
- Синовіальні оболонки: тонкі ехогенні структури, що містять рідину.
Які додаткові методи використовуються в ультразвуковій оцінці?
- Кольорова та енергетична доплерографія для оцінки кровопостачання.
- Гармонійне зображення тканин для покращення якості зображення.
- Компаундне мультипроменеве складене сканування для зменшення артефактів.
- Еластографія для оцінки жорсткості тканин.
- Контрастна сонографія для покращення візуалізації та характеристики уражень.
- 3D сканування для об’ємного зображення.
- Суміщення зображень з КТ або МРТ.
Для чого потрібна ультразвукова оцінка при запальних артропатіях?
- Для постановки первинного діагнозу.
- Для контролю реакції на лікування.