🤖 Краткий пересказ от ИИ
Сонография широко применяется для оценки поражений опорно-двигательного аппарата руки и запястья, являясь чувствительным, доступным и безопасным методом. Современные ультразвуковые технологии, включая гармоническое изображение и компаундное сканирование, значительно улучшили качество диагностики.
Статья подробно описывает оборудование, технику сканирования, анатомию, а также применение сонографии в диагностике воспалительных состояний, опухолей и травм руки и запястья. Отмечается, что сонография, в том числе с использованием новых методик, позволяет точно выявлять патологии и контролировать эффективность лечения, что делает ее ценным инструментом в ревматологии и травматологии. Портативные УЗИ аппараты, такие как SonoSite Titan, способствуют повышению доступности этих исследований.
✅ Ключевые тезисы из статьи:
- Диагностика: Сонография является основным методом оценки поражений опорно-двигательного аппарата руки и запястья, дополняя клиническое обследование.
- Лечение: Метод позволяет проводить целенаправленные манипуляции, такие как инъекции и биопсии, под контролем в реальном времени.
- Преимущества: Сонография отличается высокой доступностью, безопасностью (отсутствие радиации) и возможностью детального анализа тканей в реальном времени.
- Ограничения: Качество исследования может зависеть от опыта специалиста и правильного выбора оборудования, а также от наличия артефактов, таких как анизотропия.
Последнее обновление: 22 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Babajide O. Olubaniyi, MBBS, FRCR, Guaraang Bhatnagar, MBBS, FRCR
Varut Vardhanabhuti, MBBS, FRCR, Sharon E. Brown, MBBS, FRCR
Abdul Gafoor, MBBS, FRCR, Priya S. Suresh, MBBS, FRCR
Сонография часто используется для оценки поражений опорно-двигательного аппарата руки и запястья. Сонография является чувствительным, легко доступным, радиационно безопасным методом, а также позволяет провести сравнение обнаруженных изменений при клиническом обследовании. Кроме того, может быть одновременно выполнено изучение контралатеральной стороны для прямого сравнения, а также соответствующих дополнительных участков. Сонография все чаще включается в амбулаторный осмотр для оценки ревматических состояний. Улучшения ультразвуковых технологий за последнее десятилетие привели к улучшению чувствительности метода и уменьшению зависимости от компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ).
Эта статья описывает как выполняется сонографическое исследования опорно-двигательного аппарата с акцентом на спецификации оборудования, соответствующей анатомии и методах сканирования. В статье отражаются повреждения, которые чаще всего встречаются на руке и запястье, а также кратко обсуждаются новые методы сканирования, относящиеся к изображению опорно-двигательного аппарата.
Оборудование и техника сканирования
Американский институт ультразвука в медицине и Американский колледж радиологии рекомендуют использовать линейные датчики с высоким разрешением и широким диапазоном. Линейный датчик предпочтительный криволинейному датчику, поскольку ультразвуковой луч проникает перпендикулярно к поверхности датчика, в результате чего происходит рассеивание пучка в меньшей степени и, соответственно, лучшая визуализации поверхностных структур. Высокочастотные датчики (12-18 МГц) улучшают изображение окружающих тканей, которое необходимо для хорошей визуализации сухожилий, связок и суставных капсул; с другой стороны, низкочастотные датчики позволяют улучшить разрешение более глубоких структур, но не дают такого же хорошего разрешения для поверхностных структур. Пациент сидит напротив оператора, положив руку на плоскую поверхность. Для разграничения соответствующей анатомии и в зависимости от интересующей нас области, исследование ладони может потребовать расположить запястье на плоскости или с легким тыльным сгибанием, либо в локтевом или радиальном отклонении. Тогда как тыльное сканирование может потребовать легкой ладонной флексии и направлением ладони вниз. Датчик должен прикасаться осторожно, чтобы не вызывать боль, искажения поверхностных тканей или сдавливать области с определяемым кровотоком. Проводящие среды, такие как гели и гелевые прокладки улучшают разрешение и, поэтому должен всегда использоваться. Для тщательной оценки рекомендуется проводить сканирование в нескольких плоскостях (осевой и продольной). Из-за фибриллярной и линейной структуры волокон сухожилия, существует опасность анизотропии, когда датчик расположен под неправильным углом.
Максимальная амплитуда отраженного эхосигнала получается тогда, когда ультразвуковой сигнал распространяется под углом 90° к волокнам сухожилия. Если это происходит не перпендикулярно, амплитуда отраженного эхосигнала значительно меньше, что приводит к тому, что волокна сухожилий отражаются гипоэхогенно (анизотропия), давая ошибочное представление о патологическом процессе. Анизотропия усиливается в линейных датчиках из-за отсутствия расходящейся геометрии пучка. Чтобы исправить анизотропию, датчик должен быть расположен под углом и вперед, и назад, чтобы оптимизировать отражение пучка. На сонограмме, сухожилия и связки появляются, как эхогенные структуры, состоящие из множества параллельных линий в продольном сечении или множества точек – в поперечном.
Периферические нервы выглядят как множество параллельных гипоэхогенных структур, содержащих пучки, которые окружены эхогенными периневрием и эпиневрием. Синовиальные оболочки появляются в виде тонких, эхогенных, содержащих жидкость, структур, которые окружают эхогенные сухожильные волокна. В норме, синовиальная оболочка не видна при сонографии. Цветная и энергетическая допплерография показывает кровоснабжение поражений и имеет важное значение для оценки активности заболевания, его тяжести или для мониторинга реаций на терапию. Энергетическая допплерография, в отличие от цветного допплеровского изображения, не зависит от направления потока крови и особенно чувствительна в обнаружении наличия микроваскуляризации.
Достижения в костно-мышечной сонографии
Гармонические частоты – это частоты, генерируемые в тканях в результате дистального распространения начальной передаваемой частоты. По сравнению с обычной сонографией, гармоничное изображение тканей имеет меньше шума и артефактов, что привело к существенному улучшению пространственного и контрастного разрешения. Более глубокие структуры могут быть более четко визуализированы и лучше охарактеризовано внутреннее строение повреждения. Гармоничное изображение тканей, как было показано, улучшает визуализацию и качество оценки фибриллярных эхотекстур ладьевидно-полулунной связки по сравнению с обычной сонографией.
Компаундное мультилучевое сложно-составное сканирование – это приложение, которое сочетает в себе изображения, полученные с различных полей зрения с помощью управления электронным лучом датчика, с последующим объединением полученного ультразвукового изображения. По сравнению с обычной сонографией, компаундное мультилучевое сложно-составное сканирование имеет меньшую зернистость, кластерность и снижается количество других акустических артефактов, в результате чего достигается лучшее контрастное разрешение и плоскостное разграничение тканей. Компаундное мультилучевое сложно-составное сканирование особенно полезно в исследовании опорно-двигательного аппарата из-за снижения анизотропии мышц и сухожилий, так как изображения получаются из разных углов излучения.
Эластография является приложением, которое определяет патологические ткани путем измерения величины смещения ткани, когда применяется сжимающая сила, в дополнение к изображению ткани при обычной сонографии. При обычной сонографии, такие патологические изменения как отек, кровоизлияния, разрывы и дегенерация оболочек могут быть изоэхогенным по отношению к нормальной ткани и, следовательно, их трудно выявить. Сравнивая изображения до и после того, как применилось сжатие тканей, эластография может быть использована для вычисления величины смещения ткани. Таким образом можно оценить жесткость отображаемой ткани. Более твердые ткани имеют меньшую способность к смещению.
Контрастная сонография используется при внутривенном введении микропузырьков для того, чтобы увеличить отношение сигнал-шум и, следовательно, увеличить общую чувствительность B-режима сонографии для изображением и характеристики очага поражения. Контрастная сонография может быть использована для того, чтобы показать наличие или отсутствие васкуляризации в синовиальной ткани и при этом является более чувствительным методом, чем цветное и энергетическое допплеровское исследование. Этот фактор очень важен в лечении и последующем наблюдении больных с ревматологическими заболеваниями, таким как ревматоидный артрит, поскольку наличие и количество кровеносных сосудов, как было показано, хорошо коррелируют с активностью заболевания. Совсем недавно, контрастная сонография был использована, для отражения перфузии и кровоснабжения опухолей опорно-двигательного аппарата, с целью дифференцировки доброкачественных от злокачественных неоплазм.
Трехмерное (3D) сканирование использует специальный 3D датчик для получения объемных данных из множества плоскостей. Объемные данные обрабатываются с использованием различных алгоритмов реконструкции и, почти сразу (через 0,5-5 секунд) 3D-изображение выводится на монитор. По сравнению с обычным 2-мерным изображением, 3D изображения обеспечивают более четкое графическое представление о нормальной и патологической ткани, что позволяет провести ее более надежную оценку. Применение 3D сонография в визуализации опорно-двигательного аппарата включает: оценку мышечных травм, оценку синовита, улучшенную пространственную ориентацию при сонографически контролируемой биопсии или иньекциях. Еще одним преимуществом 3D изображения, как сообщает Pyun и др., является существенное сокращение времени сканирования и улучшение точности визуализации площади поперечного сечения срединного нерва с его морфологическим анализом при оценке запястного туннельного синдром.
Совмещение изображений является новым гибридным приложением, которое накладывает изображения, полученные при компьютерной томографии или МРТ на сонограммы реального времени. Комбинируя изображения разных модальностей, совмещение изображений обеспечивает визуальной информацией из тех областей, в которых не представляется возможным найти хорошее акустическое окно для детального ультразвукового исследования. Этот метод также позволяет получить больше данных с хорошей анатомической корреляцией в реальном времени, чем любая техника индивидуально. Iagnocco и др. сообщили об использовании в режиме реального времени совмещение изображений МРТ и сонографии при оценке суставов рук и запястий в небольшой группе пациентов с ревматоидным артритом и остеоартрит. Текущие исследования этих новых приложений помогут лучше определить их роль в оценке поражений руки и запястья в ближайшем будущем.
АНАТОМИЯ
Тыльная часть руки и запястья
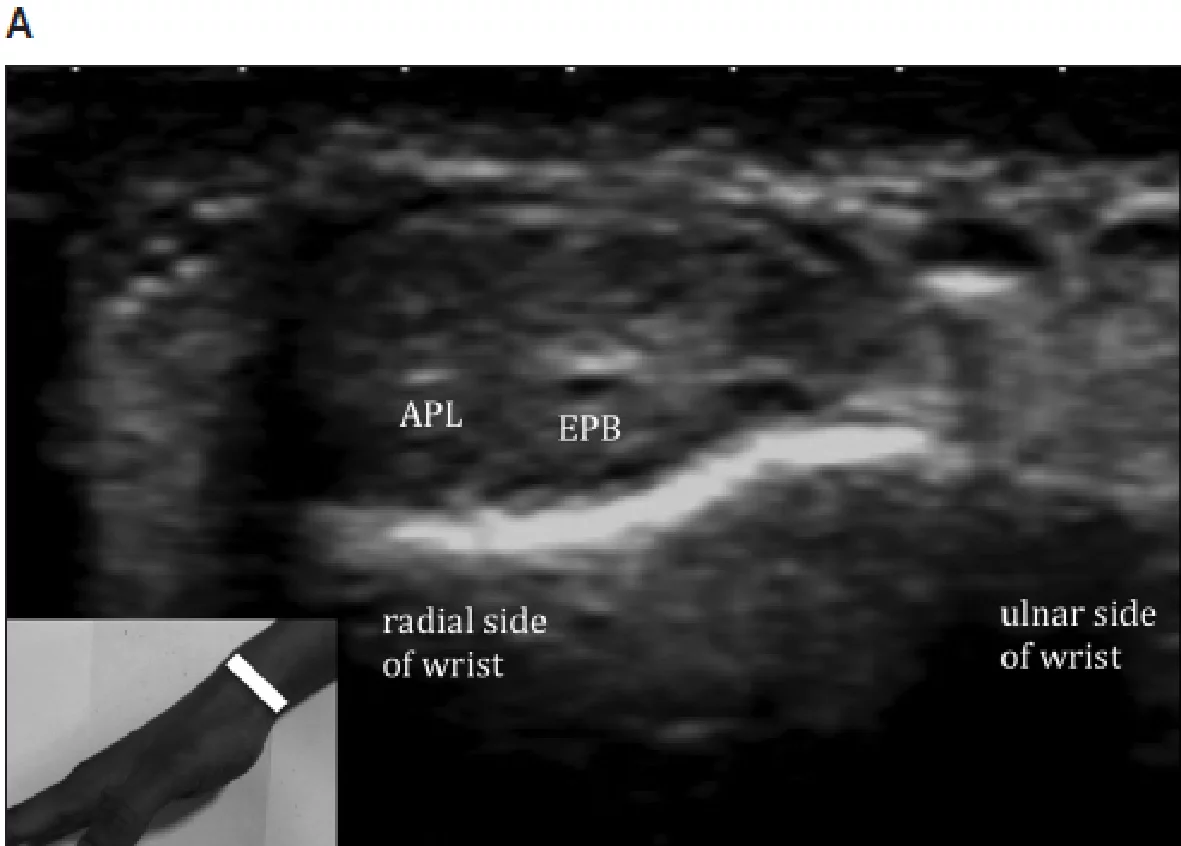
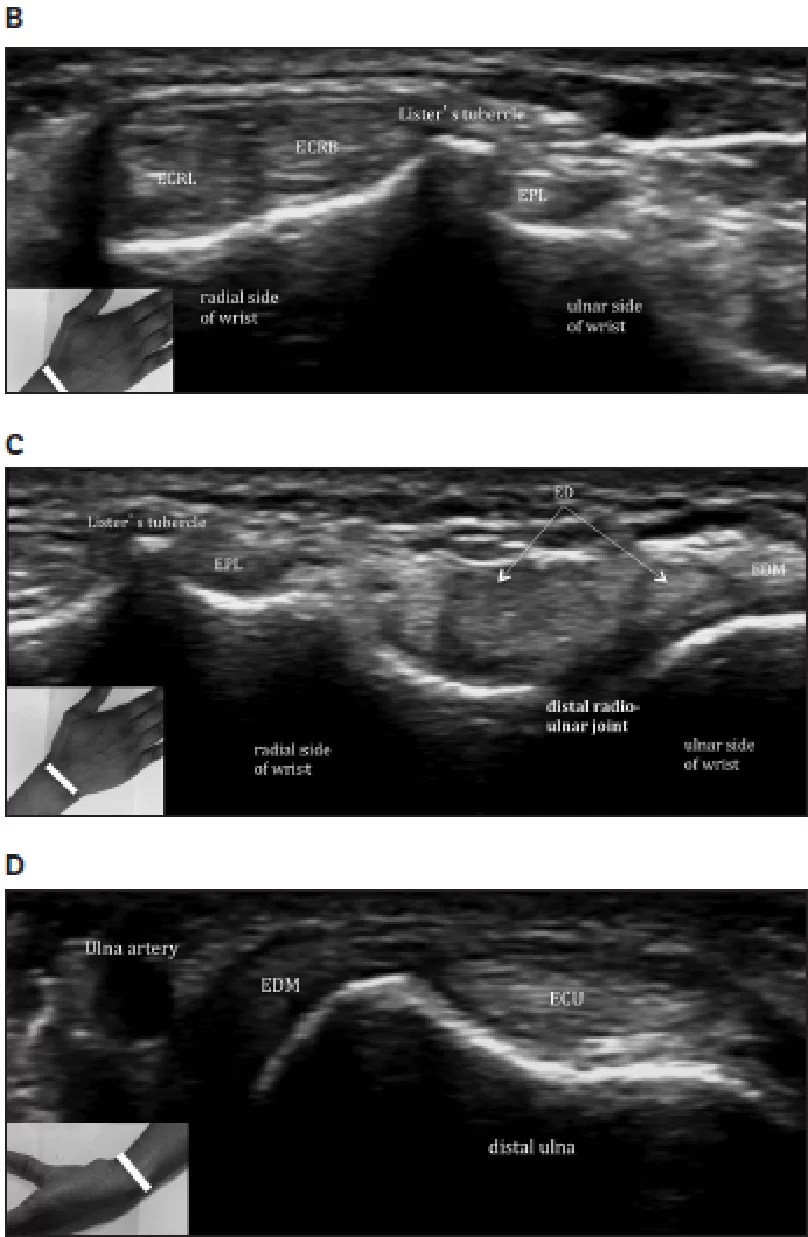
Разгибательный отдел (Рис. 1) лежит на тыльной стороне запястья. Удерживатель разгибателей и бугорок Листера (дорзальный бугорок лучевой кости) являются двумя ключевыми структурами в разгибательном отделе. Удерживатель разгибателей фиксируется на различных костных точках и делится сухожилиями разгибателей на 6 каналов (I-VI), считая от радиальной до локтевой стороны запястья. В каждом канале, одно или несколько сухожилий окружены одним сухожильным влагалищем. I канал (Рис. 2А) расположен латеральнее шиловидного отростка лучевой кости и содержит сухожилия длинной мышцы, отводящей большой палец и короткий разгибатель большого пальца. II канал (Рис.2В) расположен латеральнее бугорка Листера на лучевой стороне и содержит сухожилия длинного и короткого лучевого разгибателя запястья. III канал (Рис. 2В) расположен на локтевой стороне бугорка Листера и содержит сухожилие длинного разгибателя большого пальца. Бугорок Листера разделяет II и III каналы. IV канал (Рис. 2С) содержит сухожилия разгибателя пальцев и разгибателя указательного пальца. V канал (Рис. 2С) содержит сухожилие разгибателя мизинца, в то время как VI канал (Рис. 2D) содержит сухожилие локтевого разгибателя запястья. Разгибательный апоневроз – это треугольное фиброзное расширение на тыльной стороне фаланги каждого пальца; его основание обернуто вокруг дорзальной и боковых поверхностей пястно-фаланговых суставов, при этом каждая пластинка апоневроза движется дистально во время сгибания в пястно-фаланговых суставах.
Ладонная поверхность руки и запястья
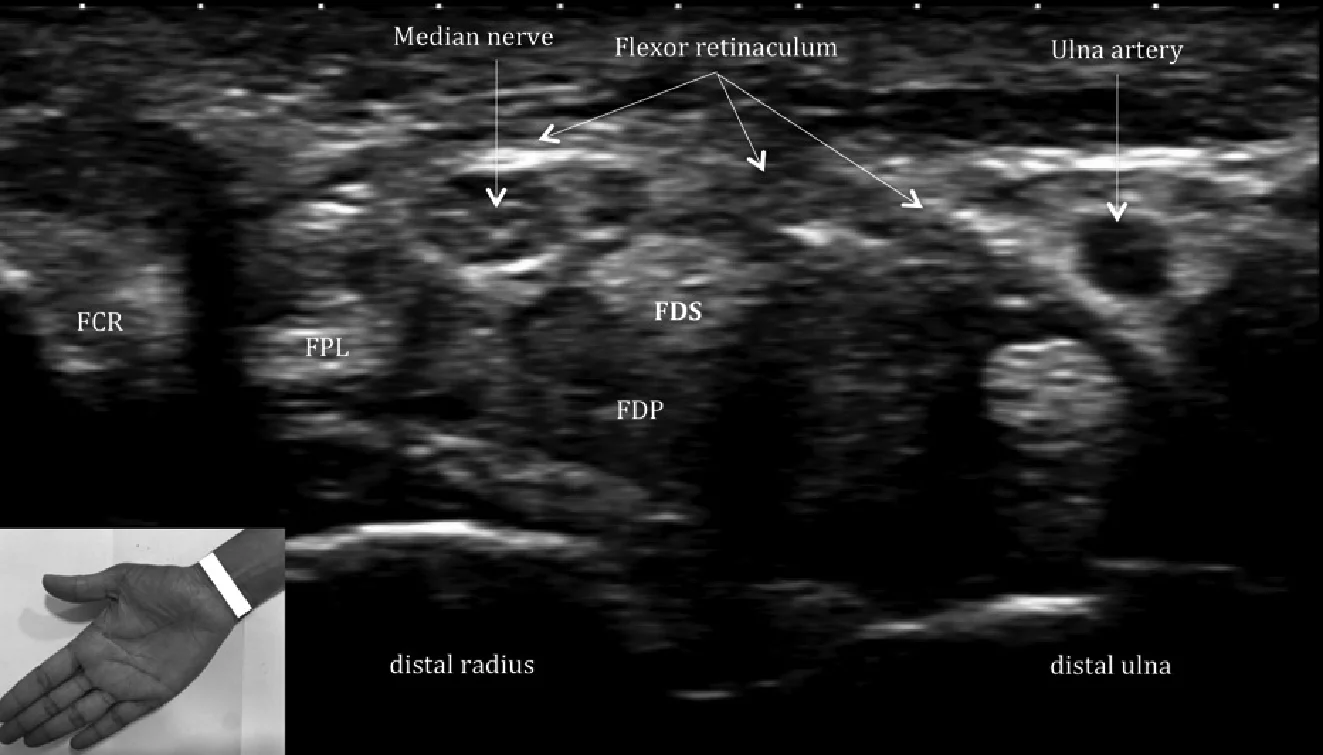
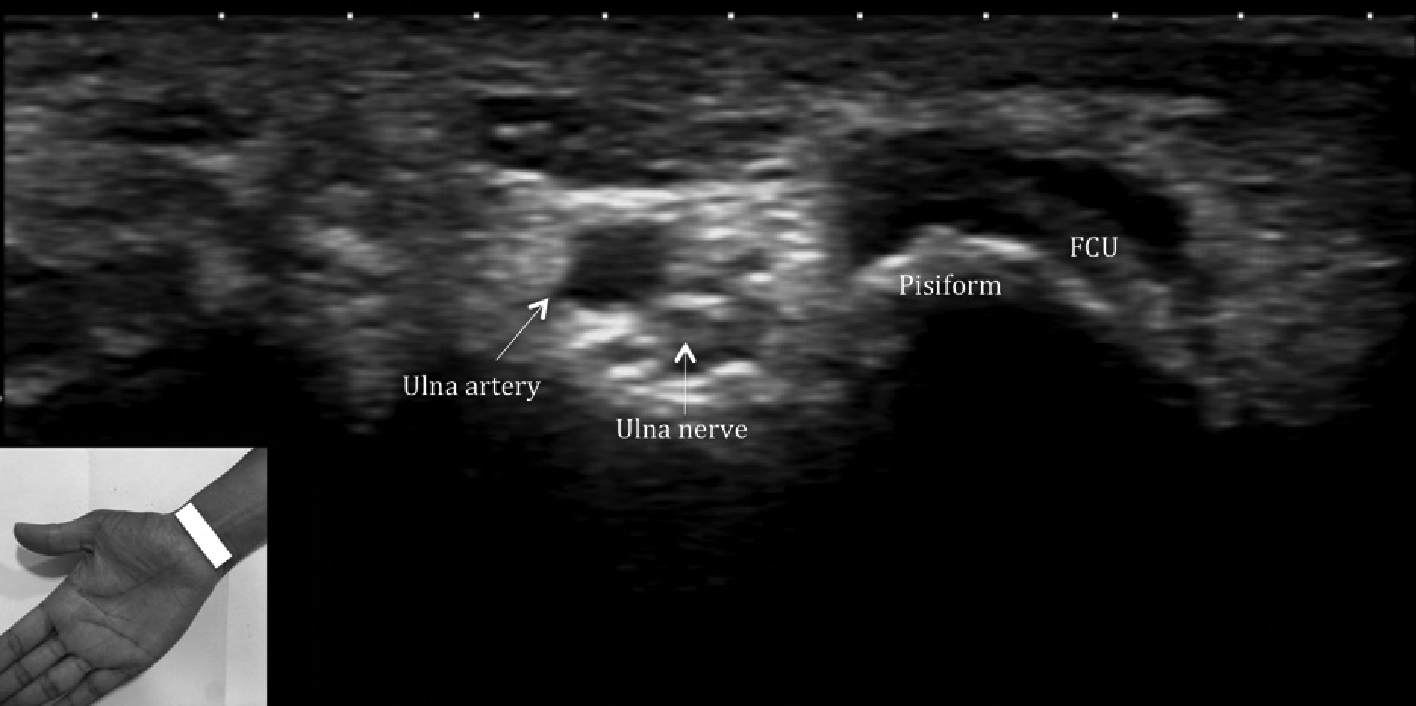
Сгибательный отдел (Рис. 1) содержит сухожилия таких мышц, как длинный сгибатель большого пальца, поверхностный сгибатель пальцев, глубокий сгибатель пальцев, лучевой сгибатель запястья и локтевой сгибатель запястья (Рис. 3). Запястный туннель является важным образованием, которое ограничено сзади проксимальным рядом костей запястья, а спереди – удерживателем сгибателей. Он содержит длинный сгибатель большого пальца, поверхностный сгибатель пальцев, глубокий сгибатель пальцев и срединный нерв. Канал Гийона (Рис. 4) ограничен ладонной связкой запястья (сверху), удерживателем сгибателей (дно), гороховидная кость (медиальная стенка) и крючок крючковидной кости (боковая стенка). Через него проходят локтевые сосуды и нервы. Блоки пальцев – это нерастяжимые области локального утолщения фиброзных оболочек сухожилий сгибателей, которые образуют фиброзно-костные каналы, через которые проходят сухожилия сгибателей и удерживаются вблизи фаланг. Они включают в себя 5 кольцевых блока (1-5) и 3 крестообразных блока (1-3), которые предотвращают лучевое смещение или ладонное натяжение сухожилий сгибателей в виде тетивы лука во время сгибания пальца.
При сонографии блоки выглядят как тонкие гипоэхогенные полоски, расположенные поверхностнее сухожилий сгибателей.
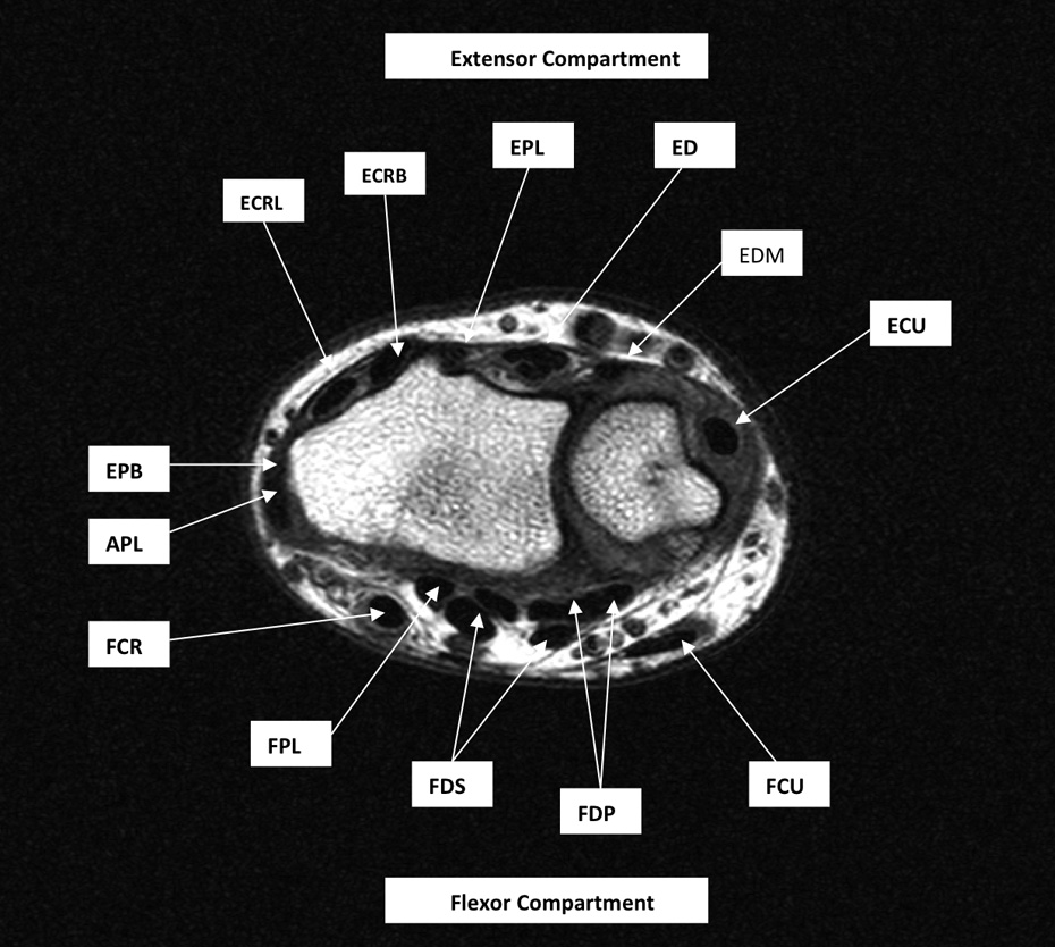
Рис. 1. Осевая T1-взвешенная турбо спин-эхо МРТ левого запястья (время повторения / время эхо, 573/22 миллисекунд; матрица, 672 × 672; толщина среза 3,0 мм), показывающее отделы сухожилий разгибателей и сгибателей запястья. APL указывает на длинную мышцу, отводящую больной палец; ECRB – короткий лучевой разгибатель запястья; ECRL – длинный лучевой разгибатель запястья, ECU – локтевой разгибатель запястья; ED – разгибатель пальцев; EDM – разгибатель мизинца; EPB – короткий разгибатель большого пальца; EPL – длинный разгибатель большого пальца; FCR – лучевой сгибатель запястья; FCU – локтевой сгибателей запястья; FDP – глубокий сгибатель пальцев; FDS – поверхностный сгибатель пальцев и FPL – длинный сгибатель большого пальца.
Рис. 2. I канал. Поперечная сонография лучезапястного сустава показывает сухожилия разгибателей I канала с положением руки во время сканирования (вставка): длинный абдуктор большого пальца (APL) и короткий разгибатель большого пальца (EPB). B – Камеры II и III. Поперечная сонография запястья показывает сухожилия второго разгибательного канала с положением руки (вставка): ECRB – короткий лучевой разгибатель запястья; ECRL – длинный лучевой разгибатель запястья, EPL – длинный разгибатель большого пальца; сухожилие третьего разгибательного канала определяется на локтевой стороне бугорка Листера. С – каналы IV и V. Поперечная сонография запястья с анатомическим ориентиром (вставка) показывает сухожилия четвертого разгибательного канала – ED – разгибатель пальцев, который включает в себя разгибатели указательного пальца и разгибатель мизинца (EDM) пятого разгибательного канала. D – канал VI. Поперечная сонография запястья с анатомическим ориентиром (вставка) показывает локтевой разгибатель запястья (ECU) – сухожилие шестого разгибательного канала.
Рис. 2. Продолжение
Рис. 3. Сгибательный канал. Поперечная сонография лучезапястного показывает канал сухожилий сгибателей с анатомическим ориентиром (вставка): лучевой сгибатель запястья (FCR), длинный сгибатель большого пальца (FPL), поверхностный сгибатель пальцев (FDS) и глубокий сгибатель пальцев (FDР). Срединный нерв (множество гипоэхогенных групп пучков, в окружении эхогенных периневрия и эпиневрия). Он определяется в канале запястья непосредственно под удерживателем сгибателей над сухожилиями поверхностного сгибателя пальцев.
Рис. 4. Поперечная сонография запястья показывает локтевую артерию и нерв в канале Гийона, косой фиброзно-костный туннель ограничен ладонной запястной связкой (крыша), удерживателем сгибателей (дно), гороховидной костью (медиальная стенка) и крюк крючковидной кости (боковая стенка). FCU указывает на сухожилие локтевого сгибателя запястья.
ВОСПЛИТЕЛЬНЫЕ СОСТОЯНИЯ
Протокол сканирования
В нашем учреждении ультразвуковая оценка руки и запястья при воспалительных артропатиях зависит от клинической картины и информации, которая требуется ревматологам или врачам общей практики. Эти исследования обычно требуются для постановки первичного диагноза воспалительной артропатии или для того, чтобы контролировать реакцию на лечение. Наша методика сканирования основана на руководствах Американского института ультразвука в медицине и Европейской лиги борьбы с ревматизмом; у нас не было локального протокола, и мы не знаем какого-либо международного протокола по сонографии воспалительных артропатий. Из-за увеличения объема работы в пределах нашего отдела, мы избрали практический подход к проведению этих исследований и работу в сотрудничестве с нашими ревматологами и врачами общей практики. Тщательное изучение пораженной области начинается сначала с черно-белой и допплеровской сонографии в нескольких плоскостях, как описано выше. Другие прилегающие области и контралатеральная сторона также исследуется для прямого сравнения.
Остеоартрит
Остеоартрит является наиболее распространенным ревматологическим состоянием, поражающее почти 23% населения США (центры по контролю и профилактике заболеваний, Атланта, Джорджия). Остеоартрит является многофакторным по этиологии, более распространен у женщин и часто поражает суставы рук, бедер и коленные суставы. Существует увеличение частоты распространения болезни с возрастом и при ожирении. В суставах руки, остеоартрит, как правило, проявляется в основании большого пальца (трапецио-пястный сустав), пястно-фаланговых суставах, дистальных и проксимальных межфаланговых суставыах (Рис. 5). Основываясь на низкой стоимости, доступности и экономической выгоде, обычная рентгенография – современный стандартный метод визуализации для оценки костных изменений (остеофиты, субхондральный склероз, субхондральные кисты и сужение суставной щели), характерных для остеоартроза.
Рис. 5. Продольный скан проксимального межфалангового сочленения показывает большой остеофит (стрелка) и синовиальное утолщение (звездочка) у пациента с остеоартритом.
Последние исследования показывают, что синовит является причиной боли при остеоартрите, прогрессирования и тяжести заболевания, обычно встречается как на ранних, так и поздних стадиях остеоартрита. Сонография и контрастная МРТ в настоящее время являются диагностическими методами, которые позволяют визуализировать и оценить синовиальное воспаление при остеоартрите. Сонография позволяет выявить синовит на ранней стадии, даже без местных клинических симптомов, а также позволяет оценить ответ на инъекцию кортикостероидов. Сонография является более чувствительным методом, чем обычная рентгенография, в обнаружении этих изменений, сужения пространств между костями и суставами. Кроме того, существует хорошая корреляция структурных и воспалительных признаков, выявленных при сонографии и МРТ в соответствии с проведенными результатами измерений. Согласно определению, сформулированному при клинических исследованиях больных с ревматоидным артритом, ультразвуковая картина синовиальной гипертрофии представляется гипоэхогенным, внутрисуставным компонентом, который есть гипоэхогенным по отношению к подкожной жировой клетчатке (но может быть изоэхогенным или гиперэхогенным), несжимаемый и не смещаемый, а также может показывать допплеровские сигналы. Так как синовиальное воспаление при ревматоидном артрите аналогично таковому при остеоартрите, определение, сформулированное при клинических исследованиях больных с ревматоидным артритом, разработанное для лечения ревматоидного артрита может быть легко применено и к остеоартриту. Руководства Европейской лиги по борьбе с ревматизмом при осмотре синовиальных суставов рекомендуют проводить исследования ладонной и тыльной поверхности руки в обеих (осевой и продольных) плоскостях, чтобы полностью отразить признаки синовита, эрозий и остеофитов.
Ревматоидный артрит
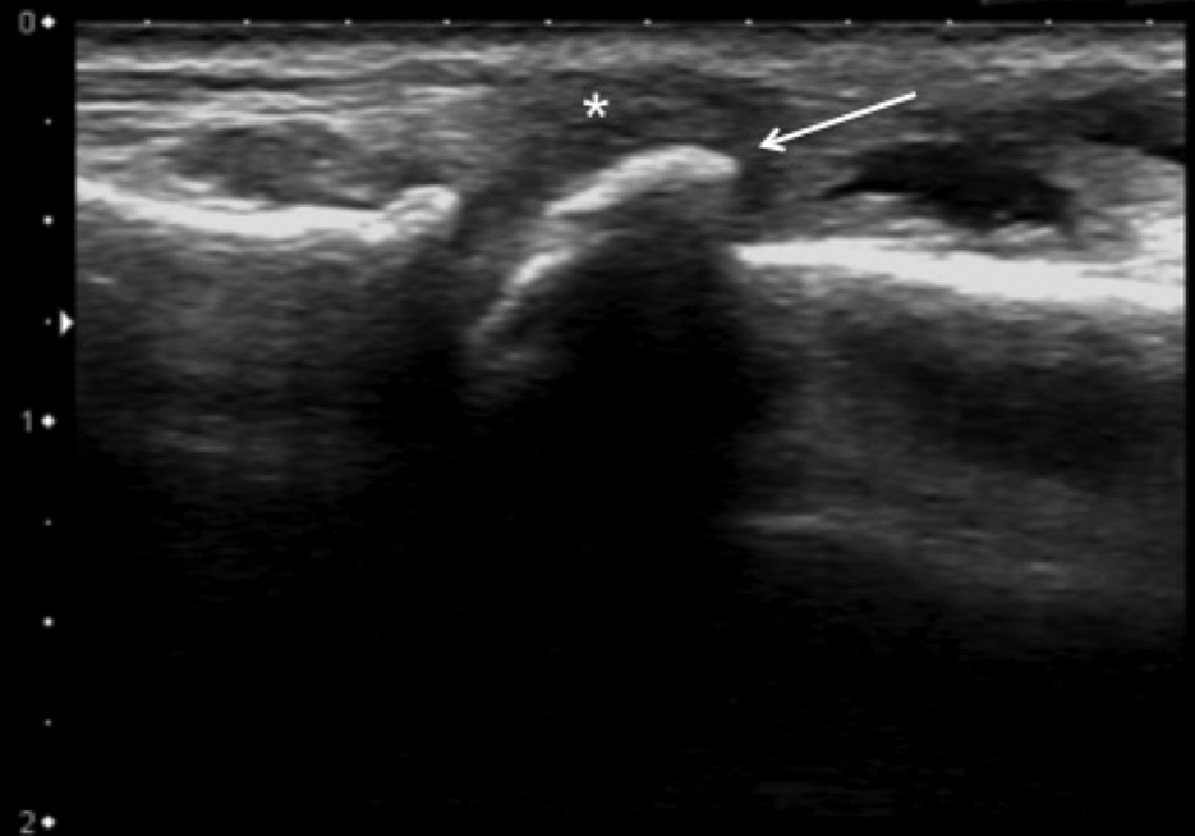
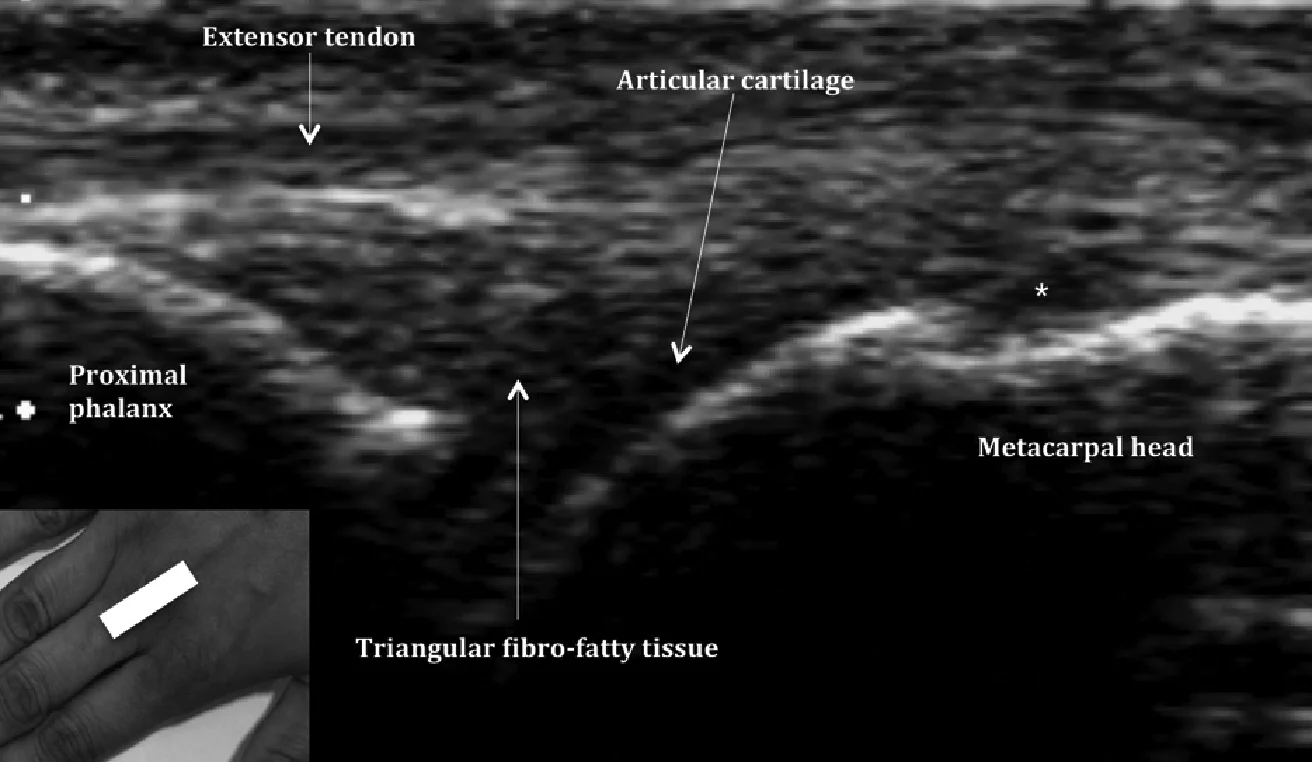
Ревматоидный артрит является хроническим аутоиммунным заболеванием с полиорганным проявлением. На руке ревматоидный артрит характеризуется синовиальной пролиферацией, которая может прогрессировать до костных эрозий, разрывов сухожилий, разрушения сустава и его деформации. Нормальный вид суставной полости показан на рисунке 6. Кроме того, отметим, что дефекты в пястной головке, которые наблюдаются очень часто (Рис. 6), являются вариантом нормы и не должны быть ошибочно приняты за эрозии.
Рис. 6. Поперечная сонография третьего пястнофалангового сустава с анатомическим ориентиром (вставка). Обратите внимание, что дефект в головке третьей пястной кости (звездочка) является нормальным вариантом, и его не следует путать с эрозией. Также обратите внимание на нормальный внешний вид суставной щели – нормальная треугольная фиброзно-жировая ткань и отсутствие анэхогенного суставного выпота.
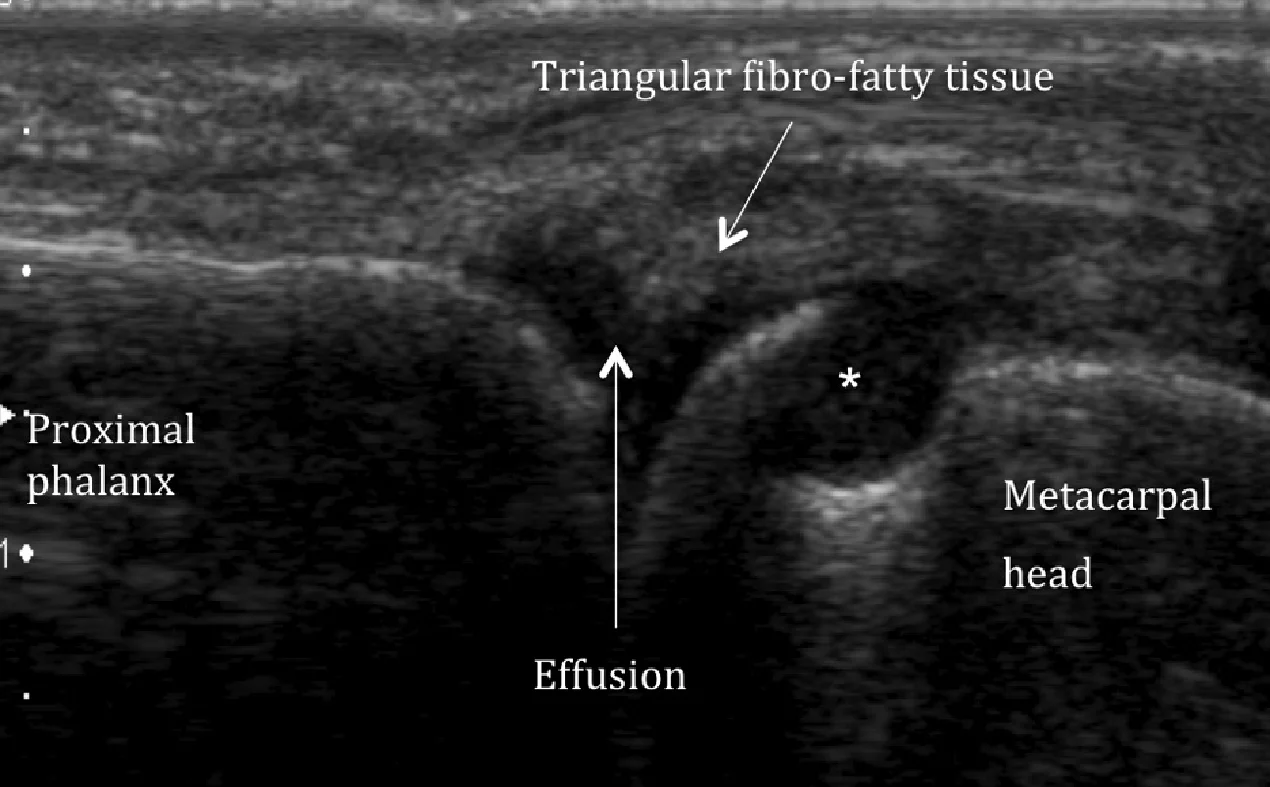
Ранняя диагностика и соответствующее лечение имеют решающее значение для предотвращения прогрессирования заболевания. Синовиальная пролиферация является одной из первых находок при ревматоидном артрите на изображениях. Эхография и МРТ хорошо определяют синовиальную пролиферацию, поэтому являются лучшими методами, чем простая рентгенография, в ранней диагностике ревматоидного артрита. Сонография также может быть легко использована для оценки тяжести заболевания и мониторинга ответа на лечение. Сонографически, эрозия кости – это участок внутрисуставного нарушения целостности поверхности кости, которое видно в двух перпендикулярных плоскостях. Большие периартикулярные эрозии и суставный выпот у пациента с ревматоидным артритом показаны на Рис. 7.
Рис. 7. Ревматоидный артрит. Продольная сонография пястно-фаланговых суставов, которая отражает большые периартикулярные эрозии головки пястной кости (звездочка). Треугольная фиброзно-жировая ткань приподнята из-за присутствии выпота в суставе (гипоэхогенная область), в отличие от нормальной картины, показанной на рисунке 6.
Существуют различные системы оценки стадии или тяжести синовиальной пролиферации и эрозий кости при ревматоидном артрите, например: двоичная система оценки синовита (да или нет) или 4-точечная шкала (класс 0, отсутствие синовита; 1, мягкий синовиальная гипертрофия; 2, умеренная синовиальная гипертрофия; 3, выраженная синовиальная гипертрофия). Скоринговая система для костных эрозий также включает в себя двоичную систему оценки (0, отсутствует или 1, имеется) и полуколичественную шкалу (0, гладкая поверхность кости; 1, неравномерная поверхность кости, видимая в двух плоскостях; 2, дефект на поверхности кости, видимый в двух плоскостях; и 3, обширный дефект кости).
Тендовагинит
Тендовагинит это воспаление оболочки синовиального сухожилия, которое может быть вызвано повторной травмой или воспалением. В соответствии с результатом клинических исследований больных с ревматоидным артритом, сформулированы сонографические признаки тендовагинита: утолщенная гипоэхогенная или анэхогенная ткань, с или без жидкостного компонента, сухожилие визуализируется в двух перпендикулярных плоскостях, также могут быть зарегистрированы допплеровские сигналы. Само сухожилие может быть утолщено, увеличено и плохо определяться с пониженной эхогенностью. Внутри сухожилия может определяться васкуляризация. Тендовагинит руки и запястья развивается от 64% до 95% пациентов с ревматоидным артритом.
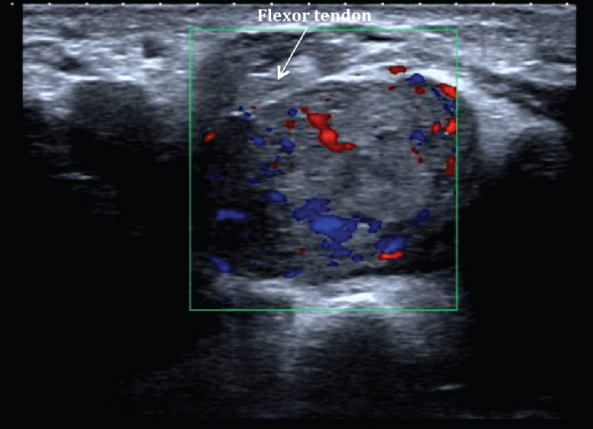
Рис. 8. Тендовагинит сухожилий разгибателей у пациента с ревматоидным артритом. Присутствует большое количество жидкости, которая окружает утолщенные сухожилия разгибателя (анэхогенные области, звездочки) с повышенной васкуляризацией. Показано при энергетическом допплеровском исследовании.
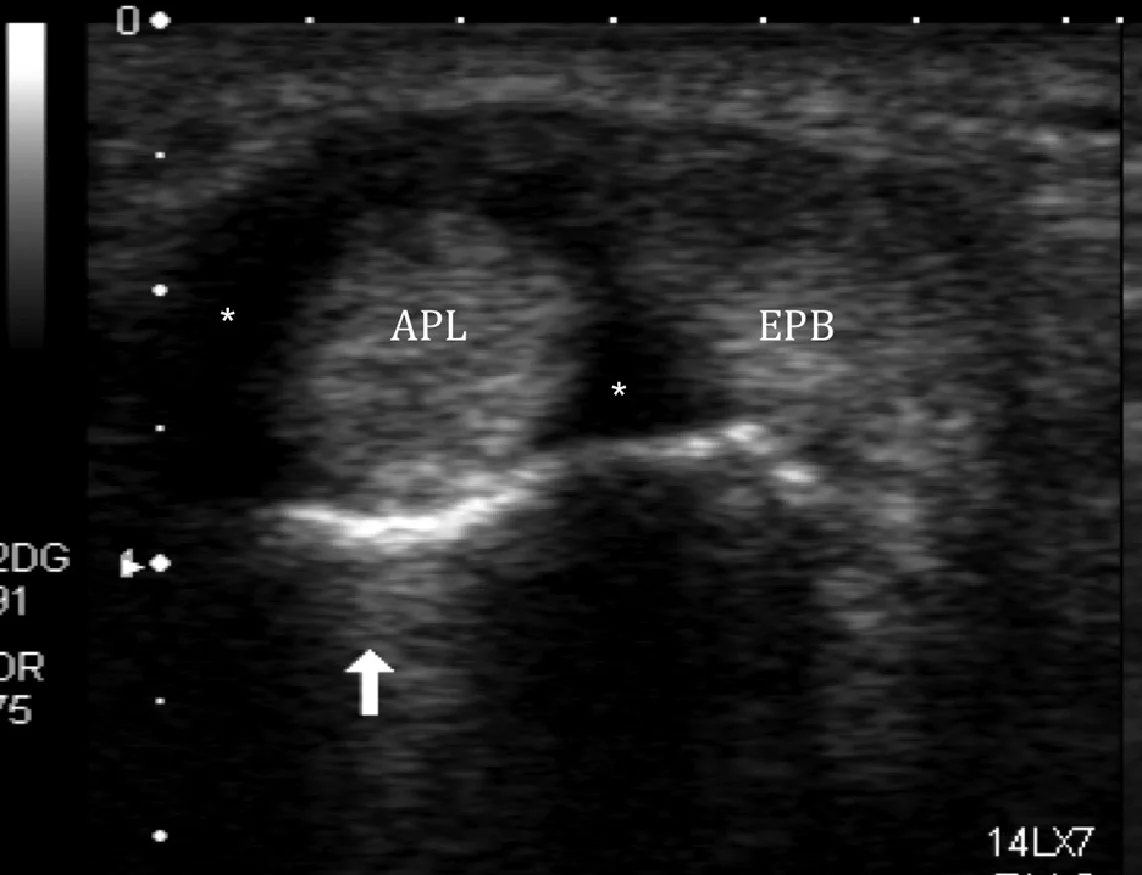
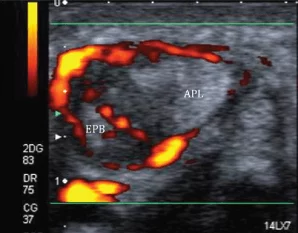
Тендовагинит Де Кервена (Рис. 9) характеризуется вовлечением синовиальной оболочки сухожилия длинной мышцы отводящей большой палец и короткого разгибателя большого пальца (канал I), которые могут привести к слабости в отведении большого пальца и функции захвата кистью. Инъекции кортикостероидов и местных анестетики также могут быть безопасно выполнены под ультразвуковым наведением.
Рис. 9. Тендовагинит Дe Кервена. А и В, поперечные сонограммы двух разных пациентов показывают утолщение, неровный контур, гипоэхогенные области в пределах сухожилий длинного абдуктора большого пальца (APL) и короткого разгибателя большого пальца (EPB) с выпотом в пределах синовиальной оболочки (звездочки), а также наличие выраженной гиперемии при энергетическом доплеровском исследовании, что соответствует активному тендовагиниту (B). Стрелка указывает на дистальный отдел лучевой кости.
Подагра
Подагра является артропатией, которая характеризуется внутрисуставным отложением кристаллов мочевой кислоты. Хотя микроскопический анализ аспирированной синовиальной жидкости на наличие кристаллов мочевой кислоты – стандартное исследование для диагностики, сонографически можно заподозрить диагноз подагры в соответствующей клинической ситуации, а также контролировать реакцию на лечение у тех больных, у которых диагноз установлен. Характерный внешний вид на сонографии – это наличие признака “двойного контура” или “уратного обледенения”, который характеризует поверхностный гиперэхогенный слой, осажденный кристаллами мочевой кислоты, промежуточный анэхогенный или гипоэхогенный слой гиалинового хряща и глубокий гиперэхогенный слой подлежащей костной ткани. Можно провести дифференциальную диагностику с другой кристаллической артропатией – болезнь отложения кристаллов пирофосфата кальция (псевдоподагра), при котором гиперэхогенная полоска определяется внутри, а не на поверхности гипоэхогенного суставного хряща. Отложение подагрических тофусов обычно происходит в небольших периферических суставах, но могут быть затронуты и крупные суставы, например, первый плюснефаланговый сустав поражается в более чем в 50% случаев. В руке и запястье, тофусы могут быть расположены в межфаланговых суставах, других суставах, сухожилиях, связках, синовиальных пространствах, суставных хрящах или костях. Они проявляются в виде плотных гетерогенных скоплений с ярким эхо, которые часто окруженные небольшим анэхогенным ободком. Эрозии кости обычно определяются вокруг суставного края; они могут быть дифференцированы от эрозий ревматоидного артрита, которые, как правило, развиваются в периартикулярной области из-за гипертрофированной синовиальной оболочки.
ОПУХОЛИ
Гигромы
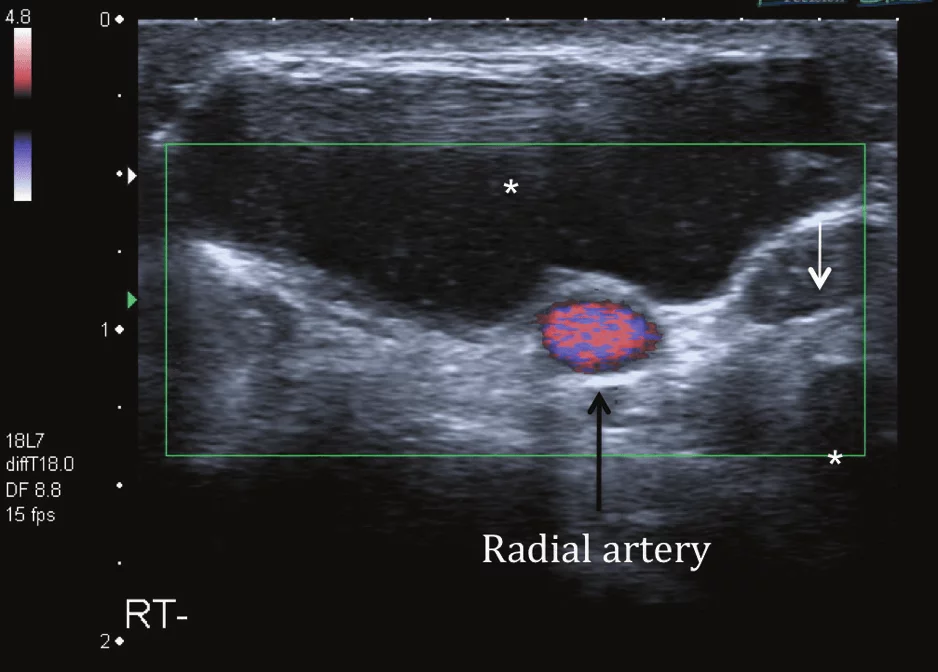
Гигромы (Рис.10) являются наиболее распространенными поражениями в руке и запястье. Они содержат густую вязкую жидкость и покрыты фиброзной капсулой. Большинство (60-70%) гигром расположены на тыльной поверхности кисти близко к дорзальному пучку ладьевидно-полулунной связки. Другие места развития гигром включают: лучевой край запястья, основания пальцев вблизи первого кольцевого блока, рядом с сухожилием лучевого сгибателя запястья и канала запястья на ладонной поверхности. Ультразвуковая картина зависит от размера и длительности хронического течения гигромы. Простая гигрома проявляется как хорошо очерченная, дольчатая, гипоэхогенная/анэхогенная опухоль с тонкой внутренней перегородкой. Она может иметь заднюю акустическую тень, внутренний кровоток, как правило, отсутствует.
Рис. 10. Гигрома. А – поперечная сонография лучезапястного сустава показывает большую, хорошо очерченную, двудольную гигрому (звездочка), которая развивается из тыла запястья и распространяется на сгибательный канал. Гигрома преимущественно гипоэхогенная и содержит густую вязкую жидкость с несколькими яркими эховключениями. B – явное заднее акустическое усиление показано на рисунке. Гигрома находится в непосредственной близости к лучевой артерии и ее поверхностной ветви.
Однако, аспирационная биопсия и введение стероидов в место поражения может быть точно и надежно выполнено под сонографическим контролем.
Давние поражения могут проявляться как комплекс с повышенной эхогенностью, толстой внутренней перегородкой и внутренним кровотоком. Большинство гигром при сонографии видны как комплекс, а не единичные образования. Сонография может использоваться для проведения тонкоигольной аспирации или безопасного введения стероидов, избегая повреждения сосудисто-нервного пучка.
Гигантоклеточные опухоли
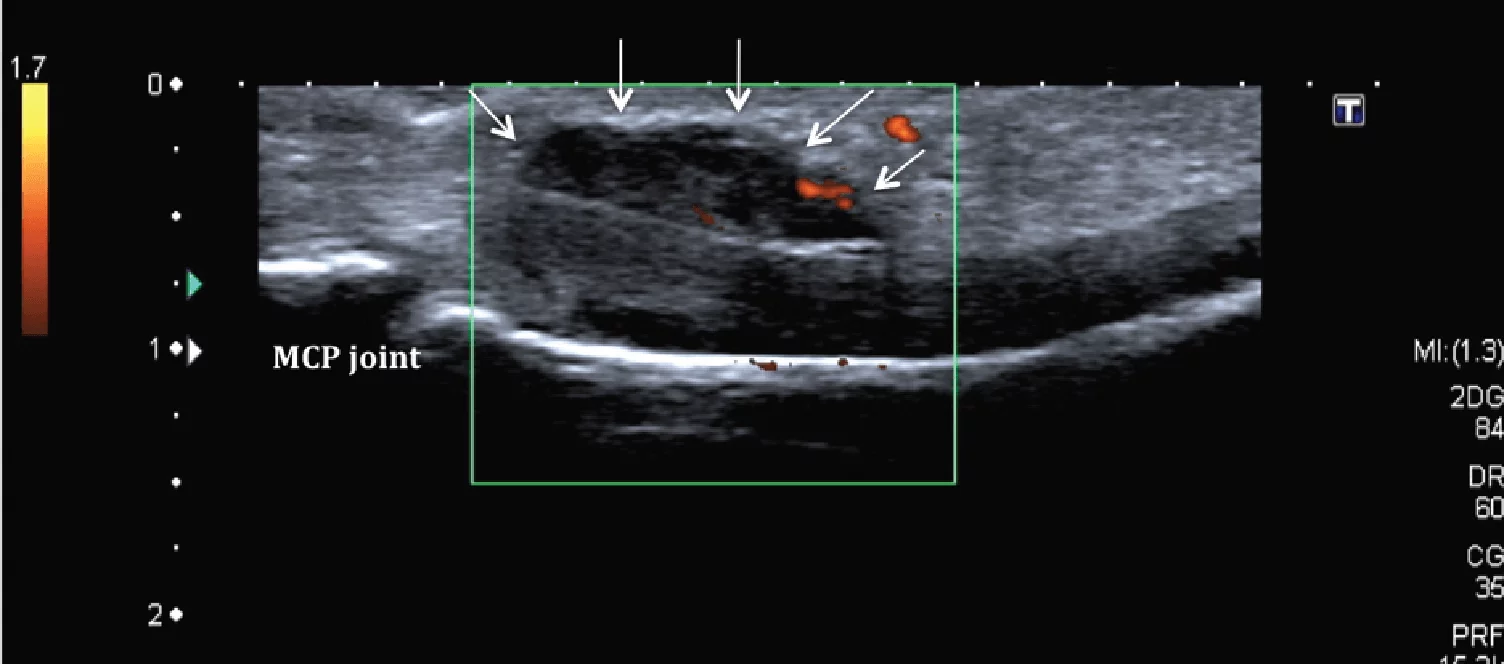
Гигантоклеточные опухоли являются второй наиболее распространенной причиной поражения руки и запястья. Они, как правило, возникают в сухожилиях сгибателей и проявляются в качестве плотного, бугристого и медленнорастущего образования, фиксированного на сухожилии. Гигантоклеточные опухоли могут постепенно увеличиваться в размере и разрушать рядом расположенные кости. При сонографии они гипоэхогенные, однородные, твердые опухоли, которые четко определяются, с переменным внутренним кровотоком на цветном допплеровском изображении (Рис. 11).
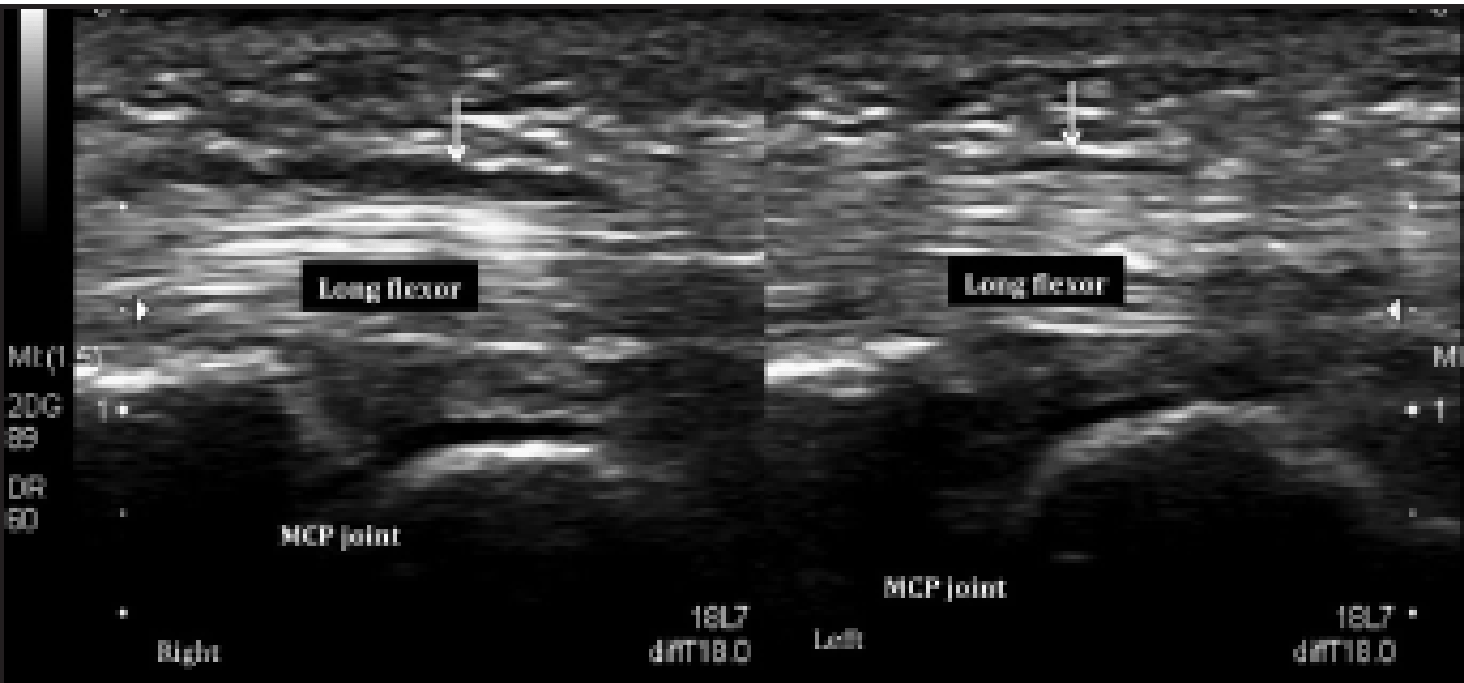
Рис. 11. Гигантоклеточная опухоль. Продольная сонография показывает относительно аваскуляризированную, хорошо очерченную опухоль мягких тканей (ограниченная стрелками), связанную с влагалищем сухожилия сгибателей указательного пальца на уровне пястно-фалангового сустава (MCP).
Рис. 12. Гемангиома. Поперечная сонография показывает большую, твердую, хорошо очерченную, разнородную опухоль, с кровотоком смешанной формы. Она расположена глубже сгибателя указательного пальца.
Гемангиомы
На гемангиомы (Рис. 12) приходится примерно 10% доброкачественных опухолей на руках и запястьях. Клинически, они представляют собой твердые опухоли. Может быть виден красный или синий оттенок в зависимости от глубины поражения. Проявления на сонограмме являются вариабельными: они могут проявляться, как твердые эхогенные опухоли или, как сжимаемые, гипоэхогенные опухоли с низким внутренним кровотоком. Они могут содержать флеболиты, которые определяются как эхогенные структуры с или без задней акустической тени. Злокачественные сосудистые поражения, такие как саркомы мягких тканей могут иметь сонографическую картину, схожую на гемангиомы. Всякий раз, когда есть клиническое подозрение на злокачественность или диагноз гемангиомы является недостоверным, тогда рекомендуется дальнейшая диагностика на МРТ.
Гломусные опухоли
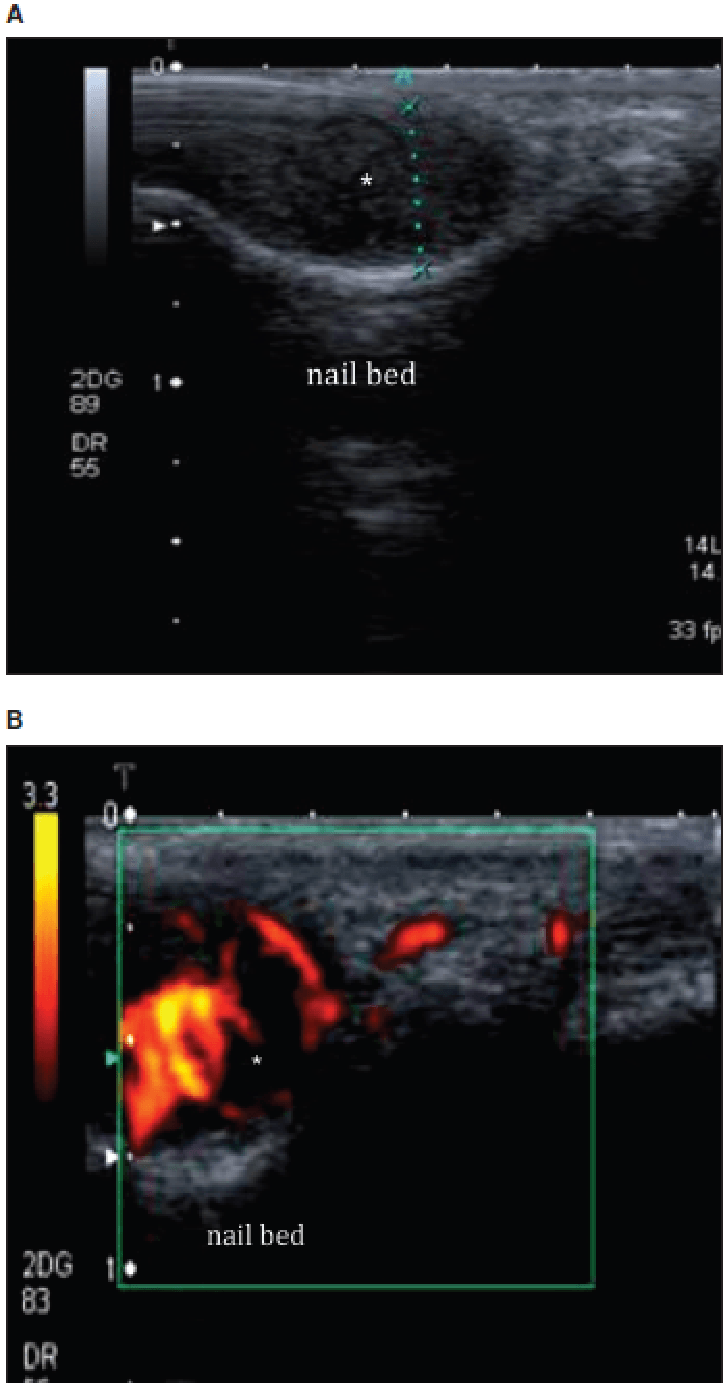
Гломусные опухоли (Рис. 13) развиваются из нейромиоартериальных гломусных тел. Они, как правило, находятся в подногтевой области кончиков пальцев. При сонографии они проявляются, как маленькие гипоэхогенные твердые опухоли, расположенные у основания ногтей и кончиков пальцев. Они очень хорошо васкуляризированы и часто связаны с эрозией прилегающих костей.
Рис. 13. Гломусные опухоли. А – продольная сонография ногтевого ложа показывает гипоэхогенную твердую опухоль (звездочка). B – ассоциированная гиперваскуляризация показана на энергетическом допплеровском исследовании.
Злокачественные новообразования
Злокачественные поражения (первичные или метастазы) встречаются редко на руке или запястье. Большинство из них мягкотканные саркомы, такие как: синовиальные саркомы, липосаркомы с неспецифическими проявлениями при сонографии. Они, как правило, неоднородны, гипоэхогенные, с внутренней васкуляризацией. Магнитно-резонансная томография является более предпочтительным методом для установления локальной стадии этих поражений.
Травмы
Травмы внутренних и внешних связок запястья могут привести к хронической боли запястья и их нестабильности. Эхография может быть использована для оценки травм связочного аппарата, таких связок как: локтевой коллатеральной связки, лучевой коллатеральной связки, треугольного апоневроза, ладьевидно-полулинной и полулунно-трехгранной связок. Однако, МРТ и МРТ-артрография – предпочтительны в этих ситуациях.
Сонография также может быть использована для оценки травматического повреждения сухожилий, связок, периферических нервов и система блоков. Разрыв сухожилия или связок может быть частичным или полным. При полном разрыве (Рис. 14), нормальная фибриллярная структура полностью нарушена, с широко разделенными волокнами.
Частичные разрывы труднее диагностировать. Они могут проявляться как линейные гипоэхогенные области, перпендикулярные к длинной оси волокон сухожилия или связки. Необходимо соблюдать осторожность, чтобы избежать анизотропию, которая может привести к гипердиагностике разрыва. В месте разрыва может определяться жидкость или гематома. Место разрыва и положение разорванных волокон могут быть отображены при сонографии, что помогает в планировании хирургического вмешательства.
Травма локтевой коллатеральной связки пястно-фалангового сустава большого пальца (лыжника лесника или егеря) результаты насильственной гиперабдукции пястно-фалангового сустава большого пальца и сопровождается различными степенями гиперэкстензии. Разрыв обычно происходит в дистальной точке фиксации локтевой коллатеральной связки у основания проксимальной фаланги большого пальца. Повреждение Штенера – результат того, что приводящий апоневроз зажимается между разорванной локтевой коллатеральной связкой и дистальной точкой фиксации в основании проксимальной фаланги большого пальца. Нормальная сонографическая картина локтевой коллатеральной связки обычно – гиперэхогенная и фибриллярная структура, которая лежит глубже эхогенного приводящего апоневроза.
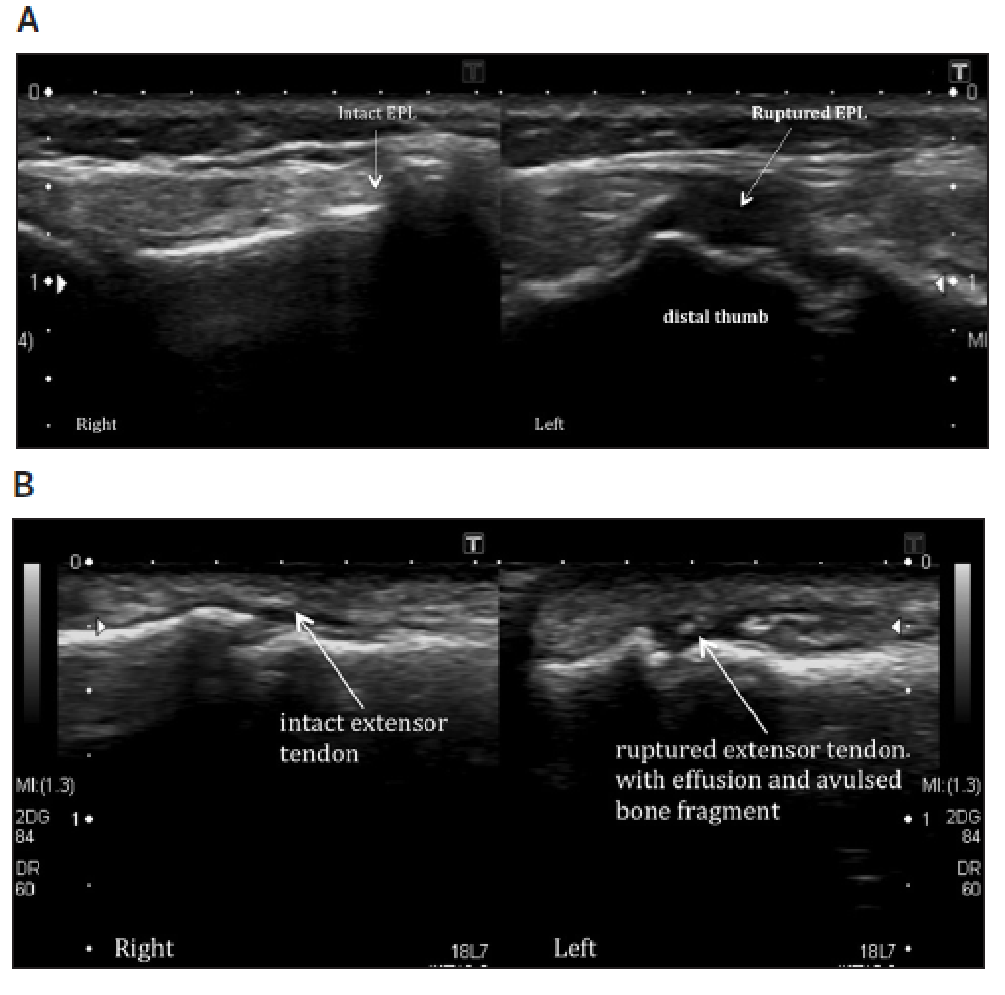
Рис. 14. Разрыв сухожилия разгибателя. А – продольная сонография показывает гипоэхогенную зону и широко разделенные волокна сухожилия длинного разгибателя большого пальца в месте его дистальной фиксации на дистальной фаланге, что соответствует полному разрыву сухожилия на левой стороне. Интактные сухожилия длинного разгибателя большого пальца показаны на рисунке справа. B – полный разрыв разгибателя сухожилия левого мизинца на уровне дистального межфалангового сустава с ретракцией конца сухожилия проксимально. Показаны также связанный с процессом выпот и разрушенные фрагменты кости. Нормальная картина гладкого и непрерывного сухожилия разгибателя показана на рисунке справа.
Травмы локтевой коллатеральной связки могут быть следующие: растяжение, частичный разрыв или полный разрыв. На сонограмме, растяжение рассматривается как диффузное утолщение коллатеральной связки без разрыва. Разрывы видны как гипоэхогенные зоны в пределах утолщенной связки. При повреждении Штенера, определяется выпячивание обычно гладкого, тонкого гиперэхогенного приводящего апоневроза, за счет перемещенных сегмент разорванной локтевой коллатеральной связки. Ультразвуковая картина растяжения и разрыва лучевой коллатеральной связки похожи на картину травмы локтевой коллатеральной связки, которая описана выше.
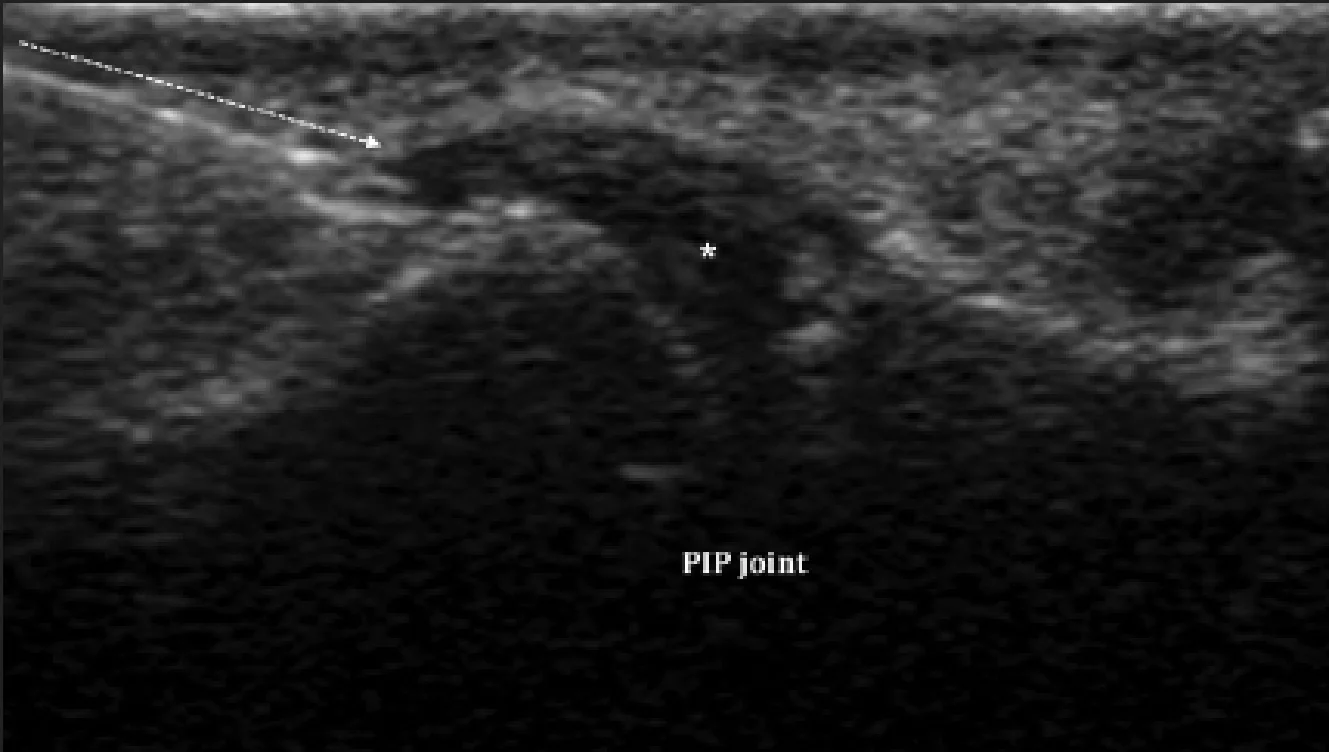
Сонография также может быть использован для оценки целостности пальцевых блоков. Травмы блоков, как правило, случаются во время мощного сгибания в проксимальном межфаланговом суставе с одновременным разгибанием в пястно-фаланговом и дистальном межфаланговом суставе, что приводит к перегрузке второго и третьего кольцевых блоков. Эта травма особенно распространена среди альпинистов и обычно поражает средний и безымянный пальцы. Разрыв, как правило, начинается в дистальной часть второго кольцевого блока и может прогрессировать, вовлекая другие кольцевые блоки. При разрыве блока, нормальные, тонкие гипоэхогенные пучки нарушены и, как результат, натягивание, в виде тетивы лука сухожилия сгибателей при принудительном сгибании (Рис. 15).
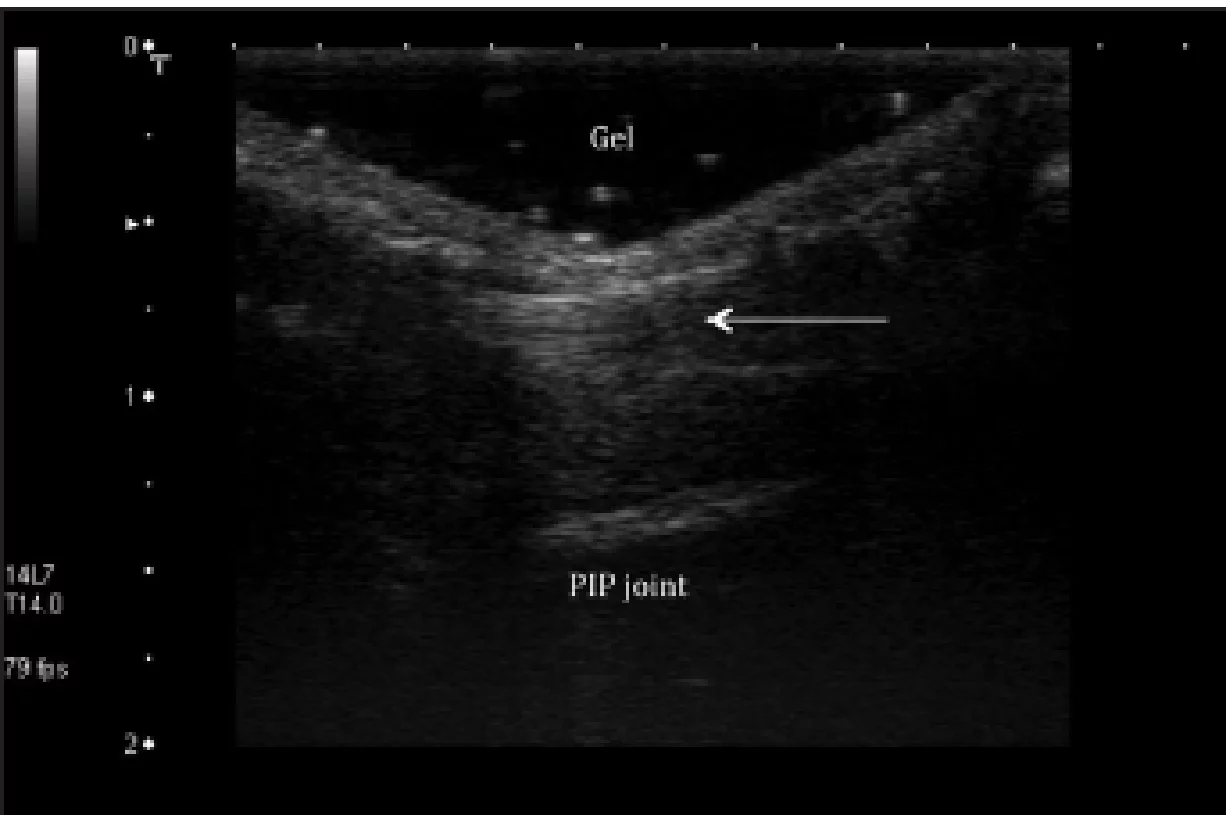
Рис. 15. Разрыв второго кольцевого блока. Продольная сонография проксимального межфалангового сустава (PIP) правого безымянного пальца с вынужденным сгибанием, отражает внешний вид сгибателя в виде тетивы лука (стрелка) из-за разрыва второго кольцевого блока. Поверхность кожа-датчик в сочетании с гелем.
Щелкающий палец (Рис. 16) является характерным состоянием, которое при этом, как правило, диагностируется без дополнительного изображения. Однако, сонография может быть использована для того, чтобы показать утолщение и гиперваскуляризацию первого кольцевого блока в соответствии с щелкающим пальцем.
Рис. 16. Щелкающий палец. Продольная сонография пястно-фаланговых суставов (MCP) показывает утолщение первого кольцевого блока справа и нормальный первый кольцевой блок слева.
Повреждение периферических нервов может быть ятрогенным или из-за проникающих травм. На сонограмме, нормальная гипоэхогенная структура нерва с окружающим эхогенным периневрием будет нарушена. Травматическую невринома определяется, как четкая, гипоэхогенная опухоль в области поврежденного конца нерва.
Обнаружение инородного тела
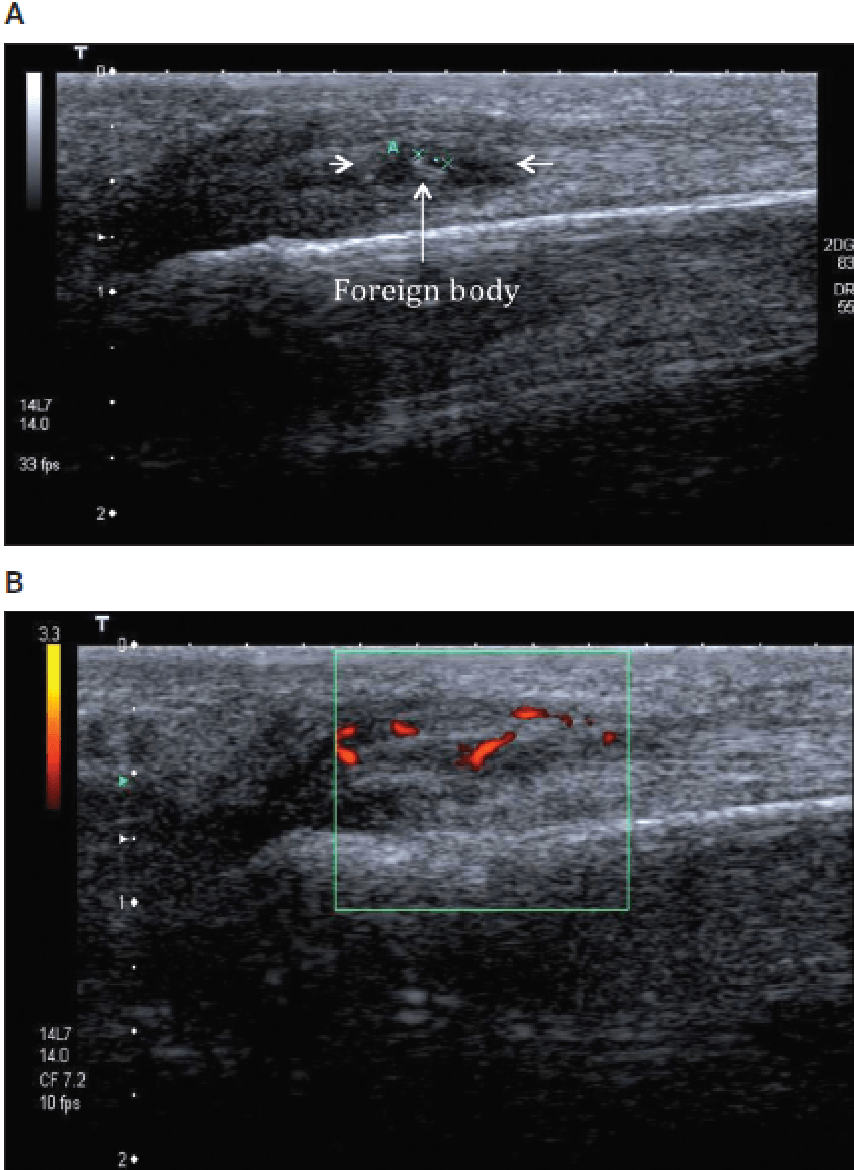
Инородные тела являются характерными последствиями проникающих ранений. Рентгеноконтрастные инородные тела хорошо видны при обычной рентгенографии и не требуют ультразвукового исследования. Рентгенонегативные инородные тела можно увидеть при сонографии, которые не видны на рентгенограммах (Рис. 17).
Все мягкотканные инородные тела отображаются гиперэхогенными при сонографии. Однако, деревянные фрагменты могут стать менее эхогеничными в течении времени. Акустическое затенение глубже инородного тела связана с характеристикой его поверхности, а не его состава. Инородные тела с шероховатой поверхностью или небольшим радиусом кривизны, такие как деревянные зубочистки и карандаши, как правило, отбрасываю четкую тень, в то время как инородные тела с большим радиусом кривизны или гладкой поверхностью, такие как стекло и металл, производят нечеткую тень и артефакт – реверберацию. Удаления тел необходимо для того, чтобы избежать формирования абсцесса или гранулемы (Рис. 18). Сонография может быть использована для безопасного удаления тел в качестве наводящего устройства.
Рис. 17. Продольная сонография руки после проникающей травмы показывает 14-мм линейное гиперэхогенное инородное тело в подкожной клетчатке ладонной поверхности руки. Обратите внимание на отсутствие окружающего скопления жидкости или гиперемии. Однако удаление этого тела необходимо для того, чтобы избежать образования гранулемы. На рисунке четко показана задняя акустическая тень.
Рис. 18. Инородные тела. А и В – продольная сонография ладонной поверхности руки показывает 1,4-мм инородное тело с окружающей скопившейся жидкостью (короткие стрелки). B – Инородное тело у другого больного с окружающей гиперемированной воспалительной тканью в соответствии с образованием гранулемы.
Синдромы сдавления нервов
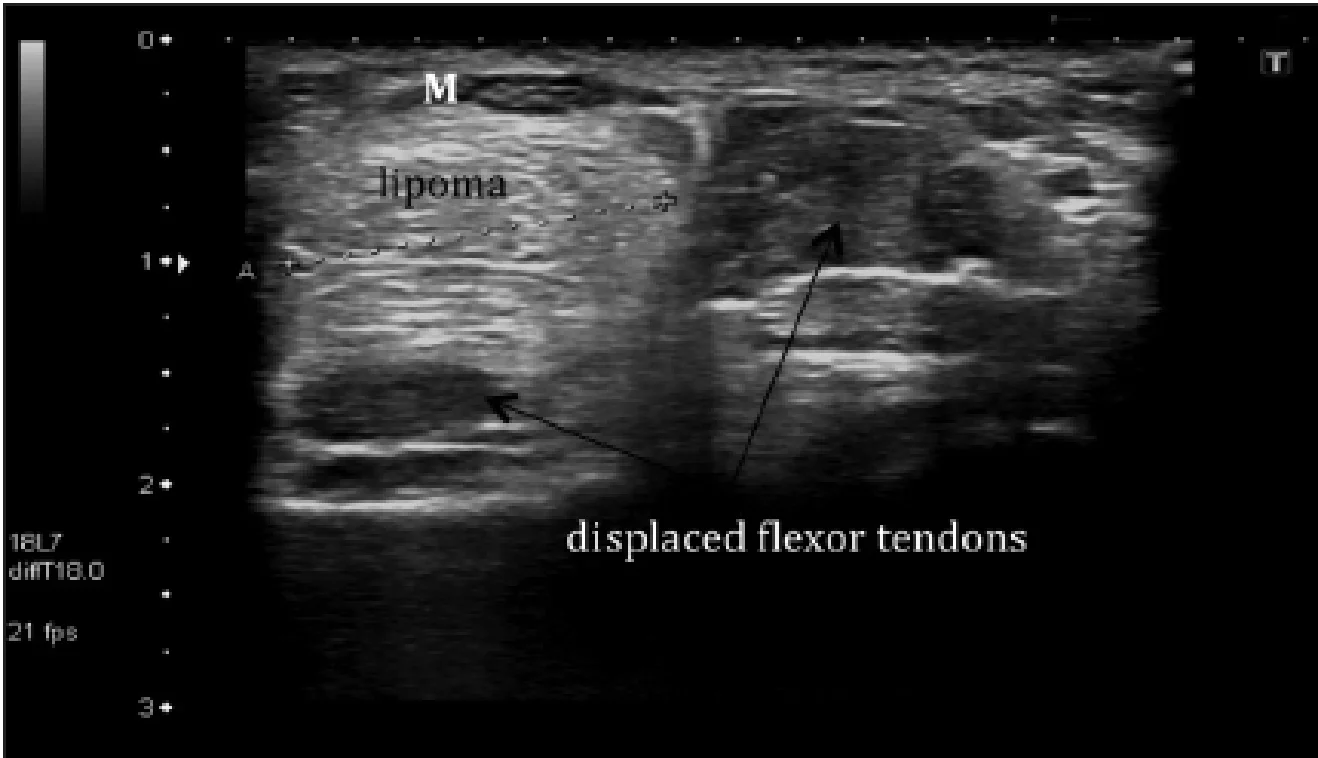
Запястный туннельный синдром является наиболее распространенным синдромом сдавления нервов верхней конечности. Запястный туннель ограничен удерживателем сгибателей вентрально и костями запястья дорзально (Рис. 3). Срединный нерв лежит в пределах запястного туннеля и может быть зажат сухожилиями сгибателей при тендовагините, накоплениями подагрических тофусов, накоплениями амилоида, гигромами или опухолями. Рис. 19 отражает липому в запястном туннеле, вызывающую компрессию срединного нерва. Клинически это проявляется как боль и нарушенние чувствительности вдоль срединного нерва. Перманентное повреждение нерва и атрофия возвышения тенара может быть результатом хронического или недиагностированного случая.
Рис. 19. Компрессия срединного нерва. Поперечная сонограммая запястного туннеля показывает 15-мм липому, которая сдавливает срединный нерв (М). Нерв уплощен дистально по сравнению с нормальным внешним видом, как показано на рисунке 3. Обратите внимание на смещение сухожилий сгибателей в туннеле запястья.
Диагноз, как правило, ставится при клиническом обследовании или электромиографии. Сонография может быть использована для диагностики запястного туннельного синдрома по оценке морфологических характеристик и диаметра срединного нерва. Сонографически установленное увеличение нерва на уровне нижней трети лучевой кости или вблизи запястья, ладонное натяжение удерживателя сгибателей и дистальное уплощение свидетельствуют о запястном туннельном синдроме. Отечная часть нерва может отражать увеличение сосудистого рисунка на цветном допплеровского изображении. Sernik и др. также сообщили об уменьшении эхогенности срединного нерва у 80% пациентов с симптомами. Существует недостаток – отсутствие консенсуса по наиболее чувствительном методом оценки срединного нерв и пороговым значениям, необходимых для постановки диагноза запястного туннельного синдрома. Хотя некоторые авторы рекомендуют площадь поперечного сечения менее 10 мм2 на уровне гороховидная кости, как нормальную, другие считают, что нормальный диапазон площади поперечного сечения от 9 до 12 мм2.
Недавние исследования показали повышенную чувствительность, используя дополнительные размеры: Hobson-Webb и др. рассчитывают соотношение запястья к предплечью путем измерения средний нерва на запястье и предплечье (44 симптоматических и 18 бессимптомных добровольцев). Результаты показали среднее соотношение запястья к предплечью ± SD-2,1 ± 0,5 у пациентов с запястным туннельным синдромом в сравнению с 1,0 ± 0,1 у бессимптомных добровольцев. Они пришли к выводу, что среднее соотношение запястья к предплечью – 1,4 гарантирует 100% чувствительность (по сравнению с чувствительностью от 45% до 93%, когда измеряется площадь поперечного сечения срединного нерва только на уровне запястья).
Klauser и др. измерили максимальную площадь поперечного сечения срединного нерва на уровне запястья и дистального отдела предплечья на уровне проксимальной трети квадратного пронатора. При этом рассчитывается разность (100 запястий у 68 пациентов с запястным туннельным синдромом сравнивались с 93 запястьями у 58 здоровых добровольцев). Результаты показали, что используя разницу в поперечном сечении в 2 мм2 или больше, дает самую высокую чувствительность (99%) и специфичность (100%). Локтевой нерв ущемляется редко. Локтевой нерв может быть ущемлен в канале Гийона вследствие перелома дистального отдела лучевой кости или опухолевым поражения (внутренним или внешним).
Вмешательства под сонографическим контролем
Такие процедуры, как биопсии, дренирование жидкостных скоплений, блок нерва, инъекции (местные анестетики или стероиды) и удаление инородных тел могут быть выполнены быстро и безопасно под ультразвуковым контролем с хорошим анатомическим разграничением, избегая травмы сосудисто-нервного пучка (Рис. 20) .
Последние достижения в производстве датчиков и технологии программного обеспечения улучшили контрастное разрешение поражений (поверхностных и глубоких) с хорошей визуализацией кончика иглы, что улучшает безопасность выполнения различных диагностических и терапевтических процедур.
Рис. 20. Сонографически контролируемая инъекция стероидов в проксимальный межфаланговый сустав (PIP) у пациента с ревматоидным артритом с суставным выпотом (звездочка). Показана игла (гиперэхогенная линейная структура, параллельная стрелке) с наконечником, который точно позиционируется в синовиальной полости.
ВЫВОДЫ
Сонография играет ключевую роль в лечении воспалительных, травматических и опухолевых поражений руки и запястья. Хорошее анатомическое разграничение, корреляция с патологией, возможность выполнения процедуры с использованием изображения в реальном времени ставит сонографическое изображение на ведущее место в диагностике и лечении этих повреждений.
Портативный ультразвуковой сканер SonoSite Titan. Лучшие предложения от компании RH.
Вопросы и Ответы
Что такое сонография и почему она используется для оценки опорно-двигательного аппарата руки и запястья?
- Сонография (ультразвуковое исследование) — это чувствительный, легкодоступный и радиационно безопасный метод диагностики.
- Он позволяет провести сравнение обнаруженных изменений при клиническом обследовании и одновременно изучить контралатеральную сторону для прямого сравнения.
- Сонография все чаще включается в амбулаторный осмотр для оценки ревматических состояний.
Какие преимущества у современных ультразвуковых технологий в диагностике опорно-двигательного аппарата?
- Улучшения ультразвуковых технологий за последнее десятилетие привели к повышению чувствительности метода.
- Снизилась зависимость от компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ).
- Новые технологии, такие как гармоническое изображение тканей и компаундное мультилучевое сложно-составное сканирование, улучшают разрешение, снижают артефакты и помогают в оценке анизотропии мышц и сухожилий.
Какое оборудование рекомендуется для сонографического исследования руки и запястья?
- Рекомендуется использовать линейные датчики с высоким разрешением и широким диапазоном частот (12-18 МГц).
- Высокочастотные датчики улучшают визуализацию поверхностных структур, таких как сухожилия, связки и суставные капсулы.
- Обязательно использование проводящих сред (гелей) для улучшения разрешения.
Что такое анизотропия при сонографии и как ее избежать?
- Анизотропия – это явление, при котором амплитуда отраженного эхосигнала значительно уменьшается, если ультразвуковой сигнал распространяется под углом, отличным от 90°, к волокнам сухожилия.
- Это может привести к ошибочному представлению о патологическом процессе, так как сухожилия могут отражаться гипоэхогенно.
- Для коррекции анизотропии датчик следует располагать под углом и вперед, и назад, чтобы оптимизировать отражение пучка.
Как на сонограммах выглядят нормальные структуры руки и запястья?
- Сухожилия и связки выглядят как эхогенные структуры с множеством параллельных линий в продольном сечении или как множество точек в поперечном.
- Периферические нервы отображаются как пучки гипоэхогенных структур, окруженные эхогенным периневрием и эпиневрием.
- В норме синовиальная оболочка не видна при сонографии.
Какие новые методы сканирования применяются в костно-мышечной сонографии?
- Гармонические частоты улучшают пространственное и контрастное разрешение, снижают шум и артефакты, позволяя лучше визуализировать глубокие структуры.
- Компаундное мультилучевое сложно-составное сканирование сочетает изображения из разных полей зрения для уменьшения зернистости, кластерности и акустических артефактов, а также снижает анизотропию мышц и сухожилий.
- Эластография определяет патологические ткани, измеряя их смещение под действием сжимающей силы, что позволяет оценить жесткость ткани.
- Контрастная сонография с использованием микропузырьков повышает чувствительность метода для визуализации и характеристики очагов поражения, а также для оценки васкуляризации синовиальной ткани.
- Трехмерное (3D) сканирование предоставляет объемные данные для более наглядной оценки нормальной и патологической ткани, улучшая пространственную ориентацию.
- Совмещение изображений накладывает данные КТ или МРТ на сонограммы в реальном времени, обеспечивая лучшую анатомическую корреляцию и визуализацию областей с плохим акустическим окном.
Какие ключевые структуры анатомии тыльной стороны руки и запястья визуализируются при сонографии?
- Разгибательный отдел содержит удерживатель разгибателей, который делится на 6 каналов (I-VI), каждый из которых содержит определенные сухожилия разгибателей.
- Каналы I-VI содержат сухожилия длинной мышцы, отводящей большой палец, короткого разгибателя большого пальца, длинного и короткого лучевого разгибателя запястья, длинного разгибателя большого пальца, разгибателя пальцев, разгибателя указательного пальца, разгибателя мизинца и локтевого разгибателя запястья.
- Разгибательный апоневроз – фиброзное расширение на тыльной стороне фаланги каждого пальца.