🤖 Короткий переказ від ШІ
Дослідження вивчає клінічні характеристики та результати лапароскопічного лікування дермоїдних кіст яєчників, ускладнених спонтанним розривом, порівнюючи їх з перекрутами.
Виявлено, що комбіноване використання КТ та аналіз сироваткових маркерів (СРБ, СА125, СА19-9, АПКК) може допомогти диференціювати розрив кісти від перекруту. Лапароскопічна операція є доцільним методом, але вимагає обережності у випадках спайкового процесу, а післяопераційний хімічний перитоніт може потребувати тривалого лікування. Для детальнішого ознайомлення з методами візуалізації, зокрема УЗД апарати, звертайтеся до відповідних ресурсів.
✅ Ключові тези зі статті:
- Діагностика: КТ та підвищені рівні СРБ, СА125, СА19-9, АПКК допомагають диференціювати розрив від перекруту.
- Лікування: Лапароскопічна операція є можливим варіантом, але може виникнути потреба у лапаротомії при вираженому спайковому процесі.
- Переваги: Комбінована діагностика дозволяє своєчасно виявити розрив кісти.
- Обмеження: Рефрактерний хімічний перитоніт може виникнути навіть після успішного хірургічного лікування.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Резюме
Мета
Уточнити клінічні характеристики та результати лапароскопічного хірургічного лікування дермоїдних кіст, ускладнених спонтанним розривом.
Методи
Це було одноцентрове ретроспективне обсерваційне дослідження поцієнток з дермоїдними кістами, пролікованих у період з січня 2005 року по грудень 2021 року.
Результати
Серед 1205 випадків дермоїдних кіст спонтанний розрив стався у дев’яти випадках, а перекрут – у 83 випадках. Очевидних тригерів для розриву не було виявлено, за винятком одного післяпологового випадку з маневром Крістеллера. У шести випадках розрив було виявлено за допомогою комп’ютерної томографії (КТ). Пацієнтки з розірваними кістами мали значно вищі рівні сироваткового С-реактивного білка (СРБ), онкомаркеру 125 (СА125), антигену 19-9 (СА19-9) та антигену плоскоклітинної карциноми (АПКК) порівняно з пацієнтками з неускладненими дермоїдними кістами або кістами з перекрутом. Лапароскопічне лікування було можливим, за винятком одного випадку з вираженим спайковим процесом, який потребував лапаротомії. Двоє пацієнтів потребували тривалого післяопераційного введення антибіотиків через рефрактерний хімічний перитоніт.
Висновок
Комбіноване використання КТ та визначення підвищених рівнів С-реактивного білка, СА125, СА19-9 та АПКК може допомогти диференціювати розрив кісти від перекруту. Лапароскопічна операція може бути доцільним варіантом, однак у випадках утрудненого адгезіолізису слід розглянути можливість швидкої лапаротомічної конверсії. Після успішного хірургічного лікування може виникнути рефрактерний хімічний перитоніт.
Вступ
Дермоїдні кісти або зрілі кістозні тератоми, що походять з первинних статевих клітин,1 становлять від 10% до 25% усіх пухлин яєчників.2,3 Дермоїдні кісти – це повільно зростаючі пухлини,4 які зазвичай мають вигляд безсимптомного придаткового утворення, що виявляється випадково під час рутинного ультразвукового дослідження органів малого тазу1 або шляхом виявлення жирового компонента та/або кальцифікації на комп’ютерній томографії (КТ) органів малого тазу.1,2
Основним ускладненням дермоїдних кіст є перекрут, тоді як інші менш часті вторинні ускладнення включають злоякісну трансформацію, інфекцію та розрив.3,4 Перекрут або розрив дермоїдних кіст становить діагностичну та терапевтичну проблему і вимагає своєчасного хірургічного втручання.4,5 Крім того, хімічний перитоніт, спричинений витоком сального секрету в очеревинну порожнину, може спричинити значну супутню патологію до і навіть після операції.5–7 Однак клінічні характеристики, результати візуалізації, передопераційні показники крові та сироваткові пухлинні маркери, які можуть допомогти диференціювати спонтанний розрив від перекруту, недостатньо добре задокументовані.
Спираючись на накопичений клінічний досвід, ми ретроспективно оцінили серію випадків дермоїдних кіст зі спонтанним розривом і порівняли їх клінічні характеристики з дермоїдними кістами з перекрутом. Наші висновки можуть сприяти своєчасній діагностиці та лікуванню цього утворення.
Матеріали та методи
Особливості пацієнтів
Це був ретроспективний огляд послідовних випадків хірургічно підтверджених дермоїдних кіст зі спонтанним розривом (група С), отриманих з електронних історій хвороби в період з січня 2005 року по грудень 2021 року. Цих пацієнтів порівнювали з 30 останніми послідовними випадками дермоїдних кіст з перекрутом придатків (група В) і 30 неускладненими дермоїдними кістами (група А).
Для опису клінічних проявів пацієнти були довільно розділені на три категорії з гострими, підгострими або хронічними клінічними проявами, відповідно, на основі тривалості від появи симптомів до хірургічного лікування (≤24 годин, 2 днів або ≥3 днів, відповідно).8
Звітність цього дослідження відповідає керівним принципам STROBE в керівних принципах мережі EQUATOR. Це дослідження було схвалено Інституційною наглядовою радою лікарні Тадзімі префектури Гіфу (номер IRB: 2022-18-1). Права на недоторканність приватного життя всіх суб’єктів були дотримані. Всі дані пацієнтів були деідентифіковані в дослідженні. Всі пацієнти надали підписану інформовану згоду на відповідні процедури після пояснення потенційних переваг та хірургічних ризиків дослідницької лапаротомії. До когорти дослідження були включені лише жінки, які дали згоду на використання їхньої клінічної інформації в дослідницьких цілях.
Передопераційна підготовка
Усім пацієнтам було проведено ультразвукове дослідження під час першого візиту. Також виконували КТ з контрастним підсиленням для подальшої характеристики аднексальних утворень. Виявлення жирових крапель в асцитичній рідині (Зобр. 1а), підвищеної щільності мезентеріального жиру, асциту з високим ступенем ослаблення та потовщеної очеревини разом з аднексальним утворенням з кальцинованими та/або жировими компонентами вказувало на передопераційний діагноз дермоїдної кісти зі спонтанним розривом.
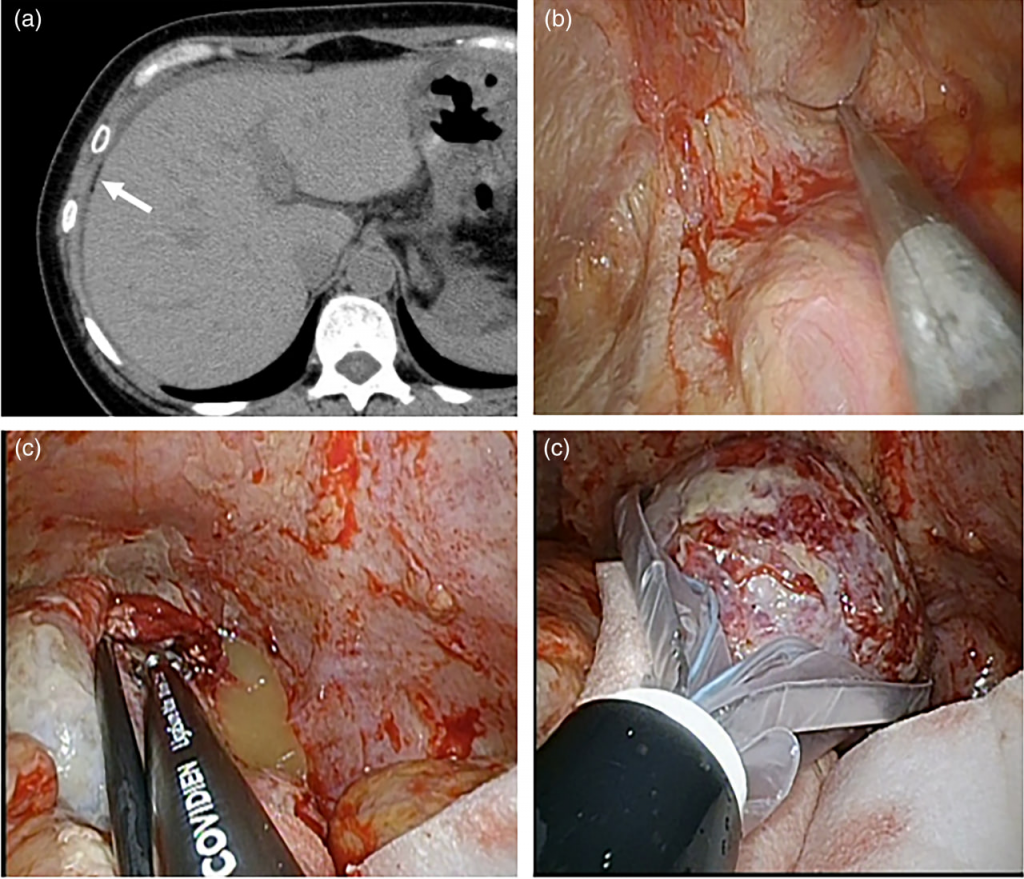
Зображення 1. 55-річна жінка що ніколи не була вагітна (випадок 9 у таблиці 1) звернулася зі скаргами на біль у нижній частині живота, втрату апетиту та лихоманку, що тривала 15 днів. (a) Аксіальна комп’ютерна томографія черевної порожнини з контрастним підсиленням, що показує жирові краплі (стрілка) при асциті. (б) Лапароскопічна картина з вираженим спайковим процесом у ділянці малого тазу, який було роз’єднано тупим і гострим розтином. (в) Виявлення витікання сального матеріалу з правої дермоїдної кісти, що спонтанно розірвалася, з подальшою правою сальпінгоофоректомією за допомогою LigaSure Atlas і (г) Видалення висічених тканин через робочий порт після поміщення в ендобаг Endo Catch II.
Дослідження крові включало загальний аналіз крові, С-реактивний білок (СРБ) (норма: 0-0,14 мг/дл) та сироваткові онкомаркери: антиген 125 (СА125) (норма: 0-35 Од/мл), антиген 19-9 (СА19-9) (норма: 0-37 Од/мл) та антиген плоскоклітинної карциноми (АПКК) (норма: 0-1,5 нг/мл).
Хірургічне лікування
Лапароскопія була обрана як основна хірургічна процедура (Зобр. 1b, 1c).8 Всі пацієнти надали інформовану згоду перед операцією, включаючи згоду на можливу конверсію в лапаротомію, якщо ситуація не підлягала лапароскопічному втручанню. Якщо пацієнт відчував надто сильний біль, щоб зрозуміти свій стан, членам його сім’ї дозволялося пояснити це.
У разі обширного спайкового процесу проводили адгезіолізис шляхом тупої та гострої дисекції (Зобр. 1b). Якщо пацієнтка не висловлювала бажання зберегти уражений яєчник, сальпінгоофоректомію обирали як первинну процедуру з герметизацією та розсіченням підтримуючих зв’язок за допомогою LigaSure Atlas (Covidien Japan, Токіо, Японія) (Зобр. 1c). Висічені тканини були вилучені через робочий порт після поміщення їх ендобаг Endo Catch II (Covidien Japan) (Зобр. 1d). Пацієнткам, які бажали зберегти яєчник, докладали всіх зусиль для цього, але при виявленні некротичних змін з прогресуючою гангреною проводили негайний перехід до сальпінгоофоректомії. Лапароскопічна операція також конвертувалася в лапаротомію в разі утрудненого адгезіолізису.
Наприкінці операції порожнину очеревини ретельно промивали фізіологічним розчином об’ємом >3000 мл і, за необхідності, встановлювали перитонеальний дренаж. Після завершення операції вимірювали об’єм інтраопераційної аспірації та віднімали об’єм рідини для внутрішньоочеревинного лаважу, щоб оцінити інтраопераційну крововтрату. Видалені тканини зважували і відправляли на патогістологічне дослідження.
Пацієнти перебували під ретельним спостереженням протягом найближчого післяопераційного періоду для виявлення ускладнень. Загальний аналіз крові та визначення рівня С-реактивного білка проводили в перший та третій післяопераційні дні. У випадках стійкої запальної реакції прийом антибіотиків подовжували.
Пацієнтів виписували, коли вони переходили на амбулаторне лікування та не мали лихоманки, відповідно до протоколу,. Згодом вони перебували під ретельним наглядом щодо розвитку ранніх післяопераційних супутніх захворювань, таких як інфекція, протягом 1 місяця після операції, а у разі виникнення післяопераційних ускладнень, таких як рецидив хімічного перитоніту, була рекомендована повторна госпіталізація.
Аналіз клінічних даних
Отримані дані включали демографічні дані пацієнтів, час від появи симптомів до консультації, рентгенологічні дані, показники крові, хірургічні процедури та діагноз, патологоанатомічний діагноз та післяопераційні ускладнення. Статистичний аналіз проводили за допомогою Excel для Microsoft 365 (Microsoft Corp., Редмонд, штат Вашингтон, США) з використанням StatPlus:mac Pro (AnalystSoft Inc., Волнат, Каліфорнія, США).
Змінні мали непараметричний розподіл, як показав тест Колмогорова-Смірнова, і тому результати були представлені у вигляді медіани та діапазону. Змінні порівнювалися між трьома групами за допомогою критерію Крускала-Уолліса, а безперервні змінні порівнювалися між двома групами за допомогою U-критерію Манна-Уітні. Відмінності в пропорціях категоріальних змінних оцінювали за допомогою χ2-критерію. Значущим вважалося значення P <0,05.
Результати
Демографічні дані пацієнток та клінічна історія
Дермоїдні кісти були хірургічно підтверджені у 1205 пацієнток протягом періоду дослідження (Зобр. 2), з яких 1113 (92,4%) були неускладненими дермоїдними кістами. У решти пацієнток було 83 випадки перекруту (6,9%) і дев’ять випадків спонтанного розриву (0,8%) (таблиця 1).
Зображення 2. Блок-схема узагальненої серії випадків. За 16-річний період (з січня 2005 року по грудень 2021 року) було 1205 хірургічно підтверджених випадків дермоїдних кіст, у тому числі 1113 випадків неускладнених дермоїдних кіст (92,4%). Серед ускладнених випадків перекрут і спонтанний розрив мали місце у 83 (6,9%) і дев’яти випадках (0,8%) відповідно. Серед дев’яти випадків розриву дермоїдної кісти лапароскопічне лікування після обширного адгезіолізису було можливим у восьми випадках (цистектомія яєчників і сальпінгоофоректомія в трьох і п’яти випадках відповідно), тоді як одній пацієнтці з вираженим спайковим процесом була виконана сальпінгоофоректомія після лапаротомічної конверсії у зв’язку з утрудненим адгезіолізисом. У семи пацієнтів післяопераційне відновлення пройшло без ускладнень, але двоє потребували тривалого прийому антибіотиків після повторної госпіталізації через рефрактерний хімічний перитоніт.
Таблиця 1. Клінічні характеристики та хірургічні результати пацієнтів з дермоїдними кістами, ускладненими спонтанним розривом.
| Випадок | Вік (років) | Ознаки та симптоми | Інтервал від появи симптомів до операції (днів) | Передопераційна діагностика розриву дермоїдної кісти за допомогою візуалізаційного дослідження (так чи ні) | Результати візуалізації “так” | Значення онкомаркерів (нормальний референтний діапазон) | Лапароскопічна операція | Післяопераційне перебування в лікарні (дні) | Післяопераційна захворюваність | ||
| CA125 (0-35 Од/мл) | CA19-9 (0-37 Од/мл) | АПКК (0-1,5 нг/мл) | |||||||||
| 1 | 32 | Біль внизу живота | 14 | Ні | – | 107.4 | 1460 | 3.2 | Цистектомія | 4 | Відсутня |
| 2 | 16 | Біль внизу живота | 0.2 | Так | Підвищена щільність мезентеріального жиру, асцит | 29.2 | 2013 | 24.5 | Цистектомія | 6 | Відсутня |
| 3 | 28 | Біль внизу живота | 1.5 | Ні | – | 16.6 | 7424 | 1.3 | Цистектомія | 5 | Відсутня |
| 4 | 43 | Біль внизу живота | 7 | Так | Підвищена щільність мезентеріального жиру, асцит | 158.7 | 117.17 | 1.4 | Сальпінгоофоректомія | 5 | Реадмісія через хімічний перитоніт |
| 5 | 34 | Біль внизу живота | 1.5 | Так | Підвищена щільність мезентеріального жиру та асцит | 241.5 | 6396.5 | 60.2 | Лапаротомічна конверсія у зв’язку з вираженим спайковим процесом у черевній порожнині з подальшою сальпінгоофоректомією | 4 | Відсутня |
| 6 | 47 | Біль внизу живота | 3 | Ні | – | 63.7 | 160.9 | 3.1 | Сальпінгоофоректомія | 4 | Відсутня |
| 7 | 36 | Біль внизу живота, лихоманка та кровотеча з статевих шляхів через 25 днів після пологів за допомогою вакуум-екстракції з маневром Крістеллера | 4 | Так | Наявність жирових крапель в асцитичній рідені | 96.2 | 8.2 | 3.1 | Сальпінгоофоректомія | 3 | Відсутня |
| 8 | 44 | Біль внизу живота | 17 | Так | Наявність жирових крапель в асцитичній рідені | 90.3 | 7.66 | 1.6 | Сальпінгоофоректомія | 4 | Відсутня |
| 9 | 55 | Біль внизу живота, втрата апетиту та лихоманка | 15 | Так | Наявність жирових крапель в асцитичній рідені | 53.5 | 20.93 | 0.6 | Сальпінгоофоректомія | 14 | Тривала госпіталізація через хімічний перитоніт з подальшою повторною госпіталізацією через хімічний перитоніт |
Усі пацієнтки скаржилися на біль у животі. В однієї пацієнтки розрив стався через 25 днів після пологів (випадок 7 у таблиці 1), що, як виявилося, було пов’язано з проведенням вакуум-екстракції плоду з маневром Крістеллера. В інших випадках не було виявлено жодних очевидних тригерів розриву. Не було суттєвих відмінностей між трьома групами за віком, індексом маси тіла та боковим передлежанням (табл. 2). Паритет між групами відрізнявся: У групі А було більше жінок які не були раніше вагітними, ніж тих які вагітніли раніше, тоді як у групі В було більше жінок, які вагітніли раніше, а в групі С кількість жінок, які вагітніли раніше і жінок, які не вагітніли була однаковою.
Таблиця 2. Вибрані показники передопераційної оцінки в трьох групах.
| Ознака | Неускладнена дермоїдна кіста (група А) (n = 30) | Дермоїдна кіста з перекрутом(група В) (n = 30) | Дермоїдна кіста з розривом (група С) (n = 9) | Pзагальний | Попарне порівняння значень P | ||||
| A проти B | A проти C | B проти C | |||||||
| Вік, років, медіана (діапазон) | 32 (19–82) | 36 (16–58) | 36 (16–55) | Н.С. | – | – | – | ||
| Індекс маси тіла, кг/м2, медіана (діапазон) | 21.0 (17.6–31.5) | 21.6 (16.7–31.2) | 22.8 (18.1–24.7) | Н.С. | – | – | – | ||
| Вагітність, n (%) | <0.01 | <0.01 | <0.01 | <0.01 | |||||
| 0 | 21 (70.0%) | 7 (23.3%) | 4 (44.4%) | ||||||
| ≥1 | 9 (30.0%) | 23 (76.7%) | 5 (55.6%) | ||||||
| Діаметр утворення за даними УЗД, см, медіана (діапазон) | 6.2 (3.5–15) | 7.8 (5.4–16) | 8 (4.7–10) | 0.04 | 0.02 | Н.С. | Н.С. | ||
| Латералізація, n (%) | Н.С. | – | – | – | |||||
| Права | 13 (43.3%) | 19 (63.3%) | 6 (66.7%) | ||||||
| Ліва | 13 (43.3%) | 11 (36.7%) | 3 (33.3%) | ||||||
| Білатеральна | 4 (13.3%) | 0 (0%) | 0 (0%) | ||||||
| Клінічні прояви, na | – | – | – | – | <0.01 | ||||
| Гострі | – | 22 | 18 | 3 | 1 | ||||
| Підгострі | – | 4 | 2 | ||||||
| Хронічні | – | 8 | 6 | ||||||
| Гемоглобін (мг/дл; медіана [діапазон]) | 12.2 (9.5–14.1) | 12.5 (10.2–14.9) | 12.5 (9.6–14.9) | Н.С. | – | – | – | ||
a. Гострі, підгострі або хронічні прояви на основі тривалості від появи симптомів до хірургічного лікування (≤24 годин, 2 днів або ≥2 днів відповідно). Випадки з невизначеним часом появи симптомів були класифіковані як хронічні прояви.
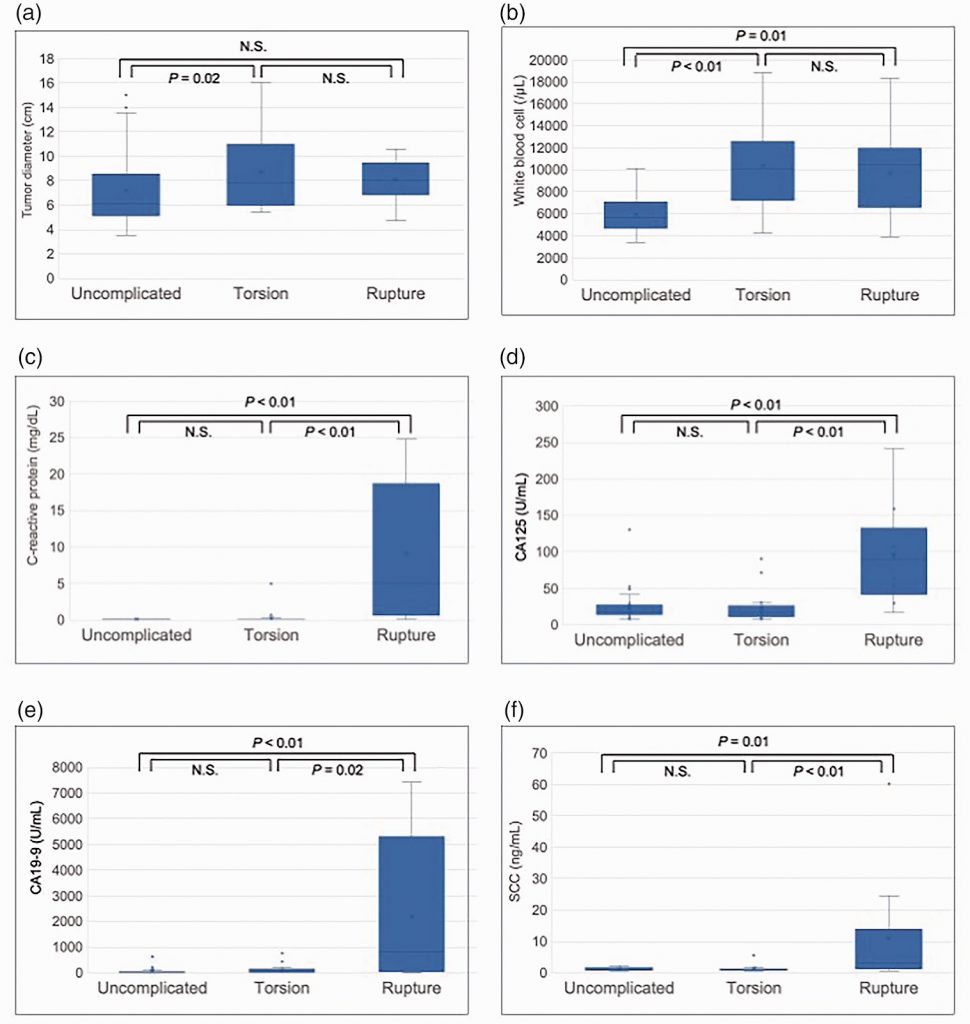
Існували значні відмінності в діаметрі пухлини між групами А і В, але не було відмінностей між групами А і С або між групами В і С (таблиця 2) (Зобр. 3а). Частка пацієнтів з підгострою/хронічною формою (≥2 днів після появи симптомів) була значно більшою серед пацієнтів з розривом порівняно з пацієнтами з перекрутом (табл. 1 і 2).
Зображення 3. Ліцензовані стокові вектори пацієнтів з неускладненими дермоїдними кістами, дермоїдними кістами з перекрутом та дермоїдними кістами зі спонтанним розривом. (а) Діаметр пухлини; (б) кількість лейкоцитів; (в) сироватковий С-реактивний білок; (г) антиген 125 (СА125); (д) антиген 19-9 (СА19-9); і (е) антиген плоскоклітинної карциноми (АПКК).
Н.С.: несуттєво.
Результати візуалізації та лабораторні показники
КТ (табл. 1) у всіх випадках виявила об’ємне утворення в малому тазі з кальцифікатами та сальними виділеннями, що вказувало на дермоїдну кісту яєчника. Розрив був запідозрений на підставі підвищеної щільності жиру в брижі та асцитичної рідини високої щільності в трьох випадках (випадки 2, 4 і 5), а також наявності асцитичної рідини, що містила численні краплі жиру і жирові включення, в трьох випадках (випадки 7, 8 і 9). У решті трьох випадках (випадки 1, 3 і 6) передопераційний рентгенологічний діагноз розриву встановити не вдалося.
Аналіз крові (Зображення 3) (Таблиця 2) показав значно підвищений рівень лейкоцитів у групах В і С порівняно з групою А, але без різниці між групами В і С (Зображення 3b). Рівні С-реактивного білка (Зобр. 3c), CA125 (Зобр. 3d), CA19-9 (Зобр. 3e) і АПКК (Зобр. 3f) також були вищими в групі С порівняно з групами А і В, що свідчить про те, що підвищені рівні цих параметрів можуть бути передопераційним предиктором розриву дермоїдної кісти. Слід зазначити, що рівні CA19-9 також були помітно підвищеними у випадках 1, 3 і 6 (Таблиця 1), у яких не було ознак розриву на передопераційній КТ-візуалізації.
Операційні та післяопераційні результати
Лапароскопічне лікування після обширного адгезіолізису було можливим у восьми випадках, включаючи цистектомію яєчників і сальпінгоофоректомію в трьох і п’яти випадках відповідно. Сальпінгоофоректомія була виконана після конверсії у лапаротомію в одному випадку з вираженим спайковим процесом, через утруднений адгезіолізис (табл. 1). У семи випадках післяопераційний період протікав без ускладнень, тоді як двом пацієнткам (випадки 4 і 9) після повторної госпіталізації через рефрактерний хімічний перитоніт знадобилося тривале введення антибіотиків.
Обговорення
Дермоїдні кісти можуть розірватися випадково під час операції10 або спонтанно5–7,11; однак спонтанний розрив трапляється рідко (поширеність: 0,3%-2%) через їхню зазвичай товсту капсулу.11 Подібна частота розриву (0,8%) спостерігалася і в даній серії випадків.
Припускають, що розрив дермоїдної кісти спричиняють різні події,5 включаючи перекручування з інфарктом пухлини, пряму травму, тривалий тиск через вагітність або під час пологів, інфікування вмісту дермоїдної кісти, злоякісну трансформацію та внутрішній тиск внаслідок швидкого накопичення вмісту кісти.11 Однак точна причина розриву в більшості випадків залишається невідомою. Аналогічно, очевидні причинно-наслідкові події були незрозумілими і в цій серії випадків, за винятком однієї породіллі, яка перенесла вакуум екстракцію плоду з маневром Крістеллера (випадок 7).
У найгіршому випадку розрив дермоїдної кісти в порожнину очеревини, що призводить до витікання або розтікання вмісту кісти зі сальним матеріалом, може спричинити хімічний перитоніт, який є асептичною запальною реакцією очеревини.5–7,11 Клінічні симптоми хімічного перитоніту, спричиненого розривом дермоїдної кісти, можуть бути гострими або хронічними, залежно від тривалості та кількості витікання.5 Гострий хімічний перитоніт викликається масивним витіканням сального секрету внаслідок раптового обширного розриву кісти, тоді як повільне витікання через невеликий розрив у стінці дермоїдної кісти може спричинити хронічний гранулематозний перитоніт.12 Хронічні прояви були більш поширеними, ніж гострі/підгострі прояви в даній серії випадків.
Пацієнти з гострим захворюванням мають важкі гострі абдомінальні симптоми, такі як біль,5 тоді як хронічний хімічний перитоніт має підступний початок симптомів.5–7,11 Погіршення ситуації, внаслідок витікання жирового секрету, може супроводжуватися іншими ускладненнями, такими як порушення спайкового процесу в малому тазу або кишкова непрохідність, абсцеси черевної стінки, утворення ентерокутанних нориць.5 Тому абдомінальні симптоми з часом розвиваються навіть за хронічних умов, включаючи прогресуючий біль у животі, здуття живота, лихоманку та шлунково-кишкові розлади, такі як анорексія, нудота, блювота та діарея.13
Тому, незалежно від проявів (гострих чи хронічних), слід розглянути можливість своєчасного інтенсивного медикаментозного та хірургічного лікування14 , щоб мінімізувати ускладнення, особливо хімічний перитоніт. Для цього необхідно диференціювати розрив дермоїдної кісти від широкого спектру інших гінекологічних та негінекологічних захворювань, особливо від перекруту дермоїдної кісти.
Ультразвукове дослідження широко застосовується в гінекологічній практиці як первинний метод візуалізації для оцінки гострих абдомінальних станів.1 Однак, незважаючи на нещодавнє покращення роздільної здатності ультразвукових апаратів та методів візуалізації, даний метод має обмежену чутливість для диференціації розриву кісти та перекруту.6 Таким чином, діагноз розриву дермоїдної кісти яєчника може бути поставлений виключно за допомогою ультразвукового дослідження лише в невеликій кількості випадків.6
КТ рекомендується як допоміжний метод діагностики розриву дермоїдної кісти, коли підтверджується розрив стінки кісти, а також наявність внутрішньоочеревинних жирових включннь, як правило, навколо поверхні печінки, і підвищеної щільності жиру в очеревині.1,12 Однак чутливість КТ для виявлення запальних змін очеревини внаслідок розриву кісти була нижчою в поточному дослідженні (66,7%), ніж у попередньому огляді клінічних випадків (88%).6
Сироваткові онкомаркери також корисні для діагностики та лікування доброякісних і злоякісних пухлин яєчників.2 Оскільки дермоїдні кісти містять добре диференційовані тканини, що походять з трьох шарів зародкових клітин (ектодерми, мезодерми та ендодерми), було продемонстровано підвищений рівень онкомаркерів, що виробляються цими тканинними компонентами, не обов’язково пов’язаний зі злоякісною трансформацією.2 Однак доцільність використання сироваткових онкомаркерів для діагностики розриву дермоїдної кісти ще не з’ясована.11,15–17.
У цій серії клінічних випадків, окрім підвищеного рівня С-реактивного білка, що свідчить про розвиток хімічного перитоніту, рівні CA125, CA19-9 та АПКК також були підвищені порівняно з пацієнтами з неускладненою дермоїдною кістою та перекрутом. Це також стосувалося трьох пацієнтів, у яких не було очевидних результатів КТ, що вказували б на розрив, тоді як підвищений рівень лейкоцитів не дозволяв диференціювати розрив від перекруту.
СА125 зазвичай експресується в целомічному епітелії: мюллерових каналах, очеревині, плеврі та перикарді.18,19 Підвищені рівні СА125 зазвичай виявляються у пацієнток зі злоякісними пухлинами яєчників або іншими доброякісними гінекологічними захворюваннями, такими як ендометріоїдні кісти та аденоміоз.18,19 Високі рівні СА125 також були виявлені у пацієнтів з асцитом, не пов’язаним зі злоякісними захворюваннями, або у пацієнтів із запальними захворюваннями очеревини, в основному через підвищену реактивну продукцію СА125 в клітинах очеревини за таких умов.18,19 Випадки дермоїдних кіст, пов’язані з підвищеним рівнем CA125, повідомлялися рідко.2,15–17 Значне підвищення рівня CA125 у пацієнтів з розривом дермоїдних кіст в даній серії досліджень, може бути пов’язано з підвищеною експресією CA125 в клітинах очеревини, стимульованою хімічним перитонітом, пов’язаним з асцитом, замість підвищеного вироблення CA125 самою дермоїдною кістою.2.
CA 19-9 активно експресується аденокарциномами травного тракту,2 в той час як слизова оболонка матки та маткових труб, що походить з Мюллерової каналу, також може продукувати CA19-9.2 Імуногістохімічне забарвлення дермоїдних кіст також показало, що CA19-9 експресується епітеліальними клітинами бронхів.2 Підвищений рівень CA19-9 в неускладнених дермоїдних кістах, в першу чергу, спричинений витоком накопиченого CA19-9 з кістозної порожнини до кровотоку.2
АПКК синтезується плоскоклітинним епітелієм і використовується як маркер плоскоклітинної карциноми в різних органах.20 Що стосується гінекологічних злоякісних новоутворень, крім раку шийки матки, плоскоклітинні карциноми, що виникають в дермоїдних кістах, також можуть демонструвати підвищені рівні АПКК .21 Також було показано, що рівень АПКК в сироватці крові підвищений у зразках крові, контамінованих невеликими шматочками шкірної тканини, або у пацієнтів з дерматологічними захворюваннями.20,21 Підвищений рівень АПКК в сироватці крові іноді спостерігається у пацієнтів з дермоїдними кістами через його вироблення плоскими епітеліальними клітинами і витік в загальний кровообіг.21
Хоча справжні механізми, що відповідають за підвищені рівні CA19-9 і АПКК у поточної серії пацієнтів з розривом дермоїдних кіст, невідомі, вони можуть бути пов’язані з вторинним вивільненням накопиченого вмісту кісти, що містить CA19-9 і АПКК, в очеревинну порожнину. Визначення підвищених рівнів пухлинних маркерів, особливо CA19-9 і АПКК, на додаток до підвищеного рівня СРБ як маркера запалення, може полегшити діагностику розриву дермоїдної кісти при первинному зверненні, навіть у пацієнтів з неоднозначними результатами візуалізації, в той час як підвищений рівень CA125 може свідчити про наявність хімічного перитоніту.
Як тільки діагностовано розрив дермоїдної кісти або є підозра на нього, необхідне негайне хірургічне втручання для видалення кісти яєчника, а також ретельний перитонеальний лаваж,5–8,11,14 хоча консервативне нехірургічне лікування може розглядатися у вкрай рідкісних випадках.15 Лапароскопічна хірургія є загальноприйнятим можливим варіантом хірургічного лікування дермоїдної кісти.10 Хоча розриви дермоїдних кіст також можна ефективно лікувати за допомогою лапароскопії,6 попередній огляд клінічних випадків показав, що більшість спонтанних розривів дермоїдних кіст спочатку лікували за допомогою лапаротомії.6 Ця перевага лапаротомічного підходу може бути пов’язана з побоюваннями щодо можливого пошкодження сусідніх органів, таких як кишечник, під час розсічення спайок, спричинених хімічним перитонітом.14
Лапароскопічна хірургія є основним хірургічним методом лікування доброякісних утворень придатків у нашому відділенні,8 і тому була обрана для лікування розривів дермоїдних кіст у цій серії випадків. Всі процедури були успішними з ретельним розсіченням, за винятком одного випадку, який вимагав переходу до лапаротомії через значні побоювання щодо травмування кишечника під час адгезіолізису.
Мінімізація ризику хімічного перитоніту є ключовим питанням після хірургічного видалення дермоїдних кіст, що розірвалися.6,11 Однак обширного перитонеального лаважу для видалення витікаючого сального вмісту зазвичай достатньо для запобігання тривалого хімічного перитоніту, тому післяопераційний прогноз у більшості випадків сприятливий.11 У деяких випадках вміст кісти може утворювати тверді перитонеальні імплантати або вузлики, які важко видалити з поверхні очеревини. Інформація про лікування хронічного гранулематозного перитоніту після спонтанного розриву дермоїдної кісти є обмеженою,11,15 але профілактичне або лікувальне застосування антибіотиків, як правило, є ефективним у таких випадках, як показано у двох випадках, наведених у цьому звіті. Крім того, тривале застосування системних кортикостероїдів,11 і навіть імуносупресивного препарату азатіоприну може знадобитися для поліпшення післяопераційного результату у випадках хронічного гранулематозного перитоніту.22
Проведене дослідження мало кілька обмежень. По-перше, рідкісність захворювання означає, що це ретроспективне дослідження включало лише обмежену кількість випадків розриву дермоїдних кіст в одному центрі, і для підтвердження результатів необхідні подальші дослідження з більшою кількістю пацієнтів. По-друге, через невелику кількість випадків, це дослідження включало випадки, які спостерігалися протягом відносно тривалого періоду, що могло вплинути на результати, хоча подібні діагностичні та хірургічні процедури виконувалися одними і тими ж лікарями протягом усього періоду дослідження. Отримані результати потребують перевірки шляхом збільшення кількості випадків у майбутньому. Крім того, на дослідження могло вплинути зміщення відбору, і для зменшення зміщення відбору в майбутніх дослідженнях слід включати пацієнтів з різних центрів.
Висновок
Спонтанний розрив дермоїдної кісти є відносно рідкісним явищем, що становить лише 0,8% серед усіх дермоїдних кіст у поточному дослідженні, і призводить до більш хронічного клінічного перебігу, ніж перекручування. Комбіноване використання КТ і виявлення підвищених рівнів С-реактивного білка, СА125, СА19-9 і АПКК може допомогти відрізнити розрив кісти від перекруту на етапі первинного обстеження. Лапароскопічна операція може бути доцільним варіантом, але у випадках утрудненого адгезіолізу слід розглянути можливість швидкого переходу до лапаротомії. Слід зазначити, що рефрактерний хімічний перитоніт може виникнути навіть після успішного хірургічного лікування з обширним перитонеальним лаважем.
Посилання на джерела
- Heremans R, Valentin L, Sladkevicius P, et al. Imaging in gynecological disease: clinical and ultrasound characteristics of ovarian mature cystic teratomas. Ultrasound Obstet Gynecol 2022; 60: 549–558. https://doi.org/10.1002/uog.24904.
- Ustunyurt E, Gungor T, Iskender C, et al. Tumor markers in mature cystic teratomas of the ovary. Arch Gynecol Obstet 2009; 279: 145–147. https://doi.org/10.1007/s00404-008-0688-2.
- Ayhan A, Bukulmez O, Genc C, et al. Mature cystic teratomas of the ovary: case series from one institution over 34 years. Eur J Obstet Gynecol Reprod Biol 2000: 88: 153–157. https://doi.org/10.1016/s0301-2115(99)00141-4.
- Lim WH, Woods N, Lamaro VP. Trends and outcomes of ruptured ovarian cysts. Postgrad Med J 2022; 98: e9.
- Bužinskienė D, Mongirdas M, Mikėnas S, et al. Chemical peritonitis resulting from spontaneous rupture of a mature ovarian cystic teratoma: a case report. Acta Med Litu 2019; 26: 217–226. https://doi.org/10.6001/actamedica.v26i4.4207.
- Li RY, Nikam Y, Kapurubandara S. Spontaneously ruptured dermoid cysts and their potential complications: a review of the literature with a case report. Case Rep Obstet Gynecol 2020; 2020: 6591280. https://doi.org/10.1155/2020/6591280.
- Simillis C, Cribb E, Gurtovaya Y, et al. Generalised purulent peritonitis and small bowel obstruction due to a spontaneously perforated ovarian dermoid cyst. BMJ Case Rep 2019; 12: e231729. https://doi.org/10.1136/bcr-2019-231729.
- Takeda A, Hayashi S, Teranishi Y, et al. Chronic adnexal torsion: an under-recognized disease entity. Eur J Obstet Gynecol Reprod Biol 2017; 210: 45–53. https://doi.org/10.1016/j.ejogrb.2016.12.006.
- Von Elm E, Altman DG, Egger M, et al. The Strengthening the Reporting of Observational Studies in Epidemiology (STROBE) statement: guidelines for reporting observational studies. Ann Intern Med. 2007; 147: 573–577.
- Eisenberg N, Volodarsky-Perel A, Brochu I, et al. Short- and long-term complications of intraoperative benign ovarian cyst spillage: a systematic review and meta-analysis. J Minim Invasive Gynecol 2021; 28: 957–970. https://doi.org/10.1016/j.jmig.2020.11.025.
- Yang HS, Song TH, Bang HC, et al. Persistent chemical peritonitis resulting from spontaneous rupture of an ovarian mature cystic teratoma. Korean J Obstet Gynecol 2011; 54: 726–730. https://doi.org/10.5468/KJOG.2011.54.11.726.
- Park SB, Kim JK, Kim KR, et al. Imaging findings of complications and unusual manifestations of ovarian teratomas. Radiographics 2008; 28: 969–983. https://doi.org/10.1148/rg.284075069.
- Phupong V, Sueblinvong T, Triratanachat S. Ovarian teratoma with diffused peritoneal reactions mimicking advanced ovarian malignancy. Arch Gynecol Obstet 2004; 270:189–191. https://doi.org/10.1007/s00404-003-0479-8.
- Shamshirsaz AA, Shamshirsaz AA, Vibhakar JL, et al. Laparoscopic management of chemical peritonitis caused by dermoid cyst spillage. JSLS 2011; 5: 403–405. https://doi.org/10.4293/108680811X13125733356990.
- Tejima K, Enomoto R, Arano T, et al. A case of chemical peritonitis and pleuritis caused by spontaneous rupture of a benign cystic ovarian teratoma that improved without surgical intervention. Clin J Gastroenterol 2013; 6: 274–280. https://doi.org/10.1007/s12328-013-0391-0.
- Suprasert P, Khunamornpong S, Siriaunkgul S, et al. Ruptured mature cystic teratomas mimicking advanced stage ovarian cancer: a report of 2 cases study. J Med Assoc Thai 2004; 87: 1522–1525.
- Wiberg N, Kiss K, Dalsgaard L. Lipogranuloma peritonealis caused by spontaneous rupture of a benign cystic ovarian teratoma. Acta Obstet Gynecol Scand 2003; 82: 91–94. https://doi.org/10.1034/j.1600-0412.2003.820117.x.
- Halila H, Stenman UH, Seppälä M. Ovarian cancer antigen CA 125 levels in pelvic inflammatory disease and pregnancy. Cancer 1986; 57: 1327–1329. https://doi.org/10.1002/1097-0142(19860401)57:7%3C1327::aid-cncr2820570713%3E3.0.co;2-z.
- Redman CW, Jones SR, Luesley DM, et al. Peritoneal trauma releases CA125? Br J Cancer 1988; 58: 502–504. https://doi.org/10.1038/bjc.1988.250.
- Kato H. Studies on the special tumor marker of cervical cancer of the uterus. Semin Surg Oncol 1987; 3: 55–63. https://doi.org/10.1002/ssu.2980030108.
- Mori Y, Nishii H, Takabe K, et al. Preoperative diagnosis of malignant transformation arising from mature cystic teratoma of the ovary. Gynecol Oncol 2003; 90: 338–341. https://doi.org/10.1016/s0090-8258(03)00259-2.
- Koshiba H. Severe chemical peritonitis caused by spontaneous rupture of an ovarian mature cystic teratoma: a case report. J Reprod Med 2007; 52: 965–967.
Найчастіші запитання про дермоїдні кісти яєчників, ускладнені спонтанним розривом
Що таке дермоїдні кісти яєчників?
- Дермоїдні кісти, також відомі як зрілі кістозні тератоми, походять з первинних статевих клітин і становлять від 10% до 25% усіх пухлин яєчників.
- Вони повільно ростуть і часто виявляються випадково під час ультразвукового дослідження.
Які ускладнення можуть виникнути при дермоїдних кістах яєчників?
- Основним ускладненням є перекрут.
- Інші менш часті ускладнення включають злоякісну трансформацію, інфекцію та розрив.
Як можна диференціювати спонтанний розрив дермоїдної кісти від перекруту?
- Комбіноване використання комп’ютерної томографії (КТ) та визначення підвищених рівнів С-реактивного білка (СРБ), СА125, СА19-9 та АПКК може допомогти в диференціації.
- Пацієнтки з розірваними кістами мають значно вищі рівні цих маркерів порівняно з пацієнтками з неускладненими кістами або кістами з перекрутом.
Який метод хірургічного лікування застосовується при розриві дермоїдної кісти яєчника?
- Лапароскопічна операція є доцільним варіантом лікування.
- Однак, у випадках вираженого спайкового процесу, що ускладнює адгезіоліз, може знадобитися лапаротомічна конверсія (перехід до відкритої операції).
Чи можуть виникнути ускладнення після хірургічного лікування розриву дермоїдної кісти?
- Так, після успішного хірургічного лікування може виникнути рефрактерний хімічний перитоніт.
- Двоє пацієнтів у дослідженні потребували тривалого післяопераційного введення антибіотиків через цей стан.
Чи існують очевидні тригери для спонтанного розриву дермоїдних кіст?
- У більшості випадків очевидних тригерів для розриву не виявлено.
- Був один випадок післяпологового розриву, пов’язаного з маневром Крістеллера під час вакуум-екстракції плоду.
Які показники крові підвищуються при розриві дермоїдної кісти?
- При розриві дермоїдної кісти спостерігається підвищення рівнів сироваткового С-реактивного білка (СРБ), онкомаркеру 125 (СА125), антигену 19-9 (СА19-9) та антигену плоскоклітинної карциноми (АПКК).