🤖 Краткий пересказ от ИИ
Это ретроспективное исследование анализирует клинические характеристики и результаты лапароскопического лечения спонтанных разрывов дермоидных кист, сравнивая их с неосложненными случаями и случаями с перекрутом.
Исследование выявило, что сочетанное применение компьютерной томографии (КТ) и определение повышенных уровней С-реактивного белка, онкомаркеров СА125, СА19-9 и АПКК значительно улучшает диагностику разрыва. Хотя УЗИ аппараты широко используются для первичной оценки, их чувствительность для дифференциации разрыва от перекрута ограничена. Лапароскопическое лечение показало свою эффективность, но в некоторых случаях может возникнуть рефрактерный химический перитонит.
✅ Ключевые тезисы из статьи:
- Диагностика: Комбинированное использование КТ и повышенных уровней СРБ, СА125, СА19-9, АПКК помогает дифференцировать разрыв дермоидной кисты от перекрута.
- Лечение: Лапароскопия является основным методом лечения, но при выраженном спаечном процессе возможна конверсия в лапаротомию.
- Преимущества: Лапароскопический подход позволяет эффективно удалять разорванные кисты с минимальной инвазивностью в большинстве случаев.
- Ограничения: Исследование ограничено малым количеством случаев, ретроспективным дизайном и проведением в одном центре.
Последнее обновление: 21 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Резюме
Мета
Уточнить клинические характеристики и результаты лапароскопического хирургического лечения дермоидных кист, осложненных спонтанным разрывом.
Методы
Это было одноцентровое ретроспективное обсервационное исследование пациенток с дермоидными кистами, пролеченных в период с января 2005 года по декабрь 2021 года.
Результаты
Среди 1205 случаев дермоидных кист спонтанный разрыв произошел в девяти случаях, а перекрут – в 83 случаях. Очевидных триггеров для разрыва не было обнаружено, за исключением одного послеродового случая с маневром Кристеллера. В шести случаях разрыв был обнаружен с помощью компьютерной томографии (КТ). Пациентки с разорванными кистами имели значительно более высокие уровни сывороточного С-реактивного белка (СРБ), онкомаркера 125 (СА125), антигена 19-9 (СА19-9) и антигена плоскоклеточной карциномы (АПКК) по сравнению с пациентками с неосложненными дермоидными кистами или кистами с перекрутом. Лапароскопическое лечение было возможным, за исключением одного случая с выраженным спаечным процессом, который нуждался в лапаротомии. Двое пациентов нуждались в длительном послеоперационном введении антибиотиков из-за рефрактерного химического перитонита.
Заключение
Комбинированное использование КТ и определение повышенных уровней С-реактивного белка, СА125, СА19-9 и АПКК может помочь дифференцировать разрыв кисты от перекрута. Лапароскопическая операция может быть целесообразным вариантом, однако в случаях затрудненного адгезиолизиса следует рассмотреть возможность быстрой лапаротомической конверсии. После успешного хирургического лечения может возникнуть рефрактерный химический перитонит.
Вступление
Дермоидные кисты или зрелые кистозные тератомы, происходящие из первичных половых клеток,1 составляют от 10% до 25% всех опухолей яичников.2,3 Дермоидные кисты – это медленно растущие опухоли,4 которые обычно имеют вид бессимптомного придаточного образования, обнаруживаемого случайно во время рутинного ультразвукового исследования органов малого таза 1 или путем выявления жирового компонента и/или кальцификации на компьютерной томографии (КТ) органов малого таза.1,2
Основным осложнением дермоидных кист является перекрут, тогда как другие менее частые вторичные осложнения включают злокачественную трансформацию, инфекцию и разрыв. 3,4 Перекрут или разрыв дермоидных кист представляет диагностическую и терапевтическую проблему и требует своевременного хирургического вмешательства.4,5 Кроме того, химический перитонит, вызванный утечкой сального секрета в брюшную полость, может вызвать значительную сопутствующую патологию до и даже после операции.5–7 Однако клинические характеристики, результаты визуализации, предоперационные показатели крови и сывороточные опухолевые маркеры, которые могут помочь дифференцировать спонтанный разрыв от перекрута, недостаточно хорошо задокументированы.
Опираясь на накопленный клинический опыт, мы ретроспективно оценили серию случаев дермоидных кист со спонтанным разрывом и сравнили их клинические характеристики с дермоидными кистами с перекрутом. Наши выводы могут способствовать своевременной диагностике и лечению этого образования.
Материалы и методы
Особенности пациентов
Это был ретроспективный обзор последовательных случаев хирургически подтвержденных дермоидных кист со спонтанным разрывом (группа С), полученных из электронных историй болезни в период с января 2005 года по декабрь 2021 года. Этих пациентов сравнивали с 30 последними последовательными случаями дермоидных кист с перекрутом придатков (группа В) и 30 неосложненными дермоидными кистами (группа А).
Для описания клинических проявлений пациенты были произвольно разделены на три категории с острыми, подострыми или хроническими клиническими проявлениями, соответственно, на основе продолжительности от появления симптомов до хирургического лечения (≤24 часов, 2 дней или ≥3 дней, соответственно).8
Отчетность этого исследования соответствует руководящим принципам STROBE в руководящих принципах сети EQUATOR. Это исследование было одобрено Институциональным наблюдательным советом больницы Тадзими префектуры Гифу (номер IRB: 2022-18-1). Права на неприкосновенность частной жизни всех субъектов были соблюдены. Все данные пациентов были деидентифицированы в исследовании. Все пациенты предоставили подписанное информированное согласие на соответствующие процедуры после объяснения потенциальных преимуществ и хирургических рисков исследовательской лапаротомии. В когорту исследования были включены только женщины, которые дали согласие на использование их клинической информации в исследовательских целях.
Предоперационная подготовка
Всем пациентам было проведено ультразвуковое исследование во время первого визита. Также выполняли КТ с контрастным усилением для дальнейшей характеристики аднексальных образований. Выявление жировых капель в асцитической жидкости (Рис. 1а), повышенной плотности мезентериального жира, асцита с высокой степенью ослабления и утолщенной брюшины вместе с аднексальным образованием с кальцинированными и/или жировыми компонентами указывало на предоперационный диагноз дермоидной кисты со спонтанным разрывом.
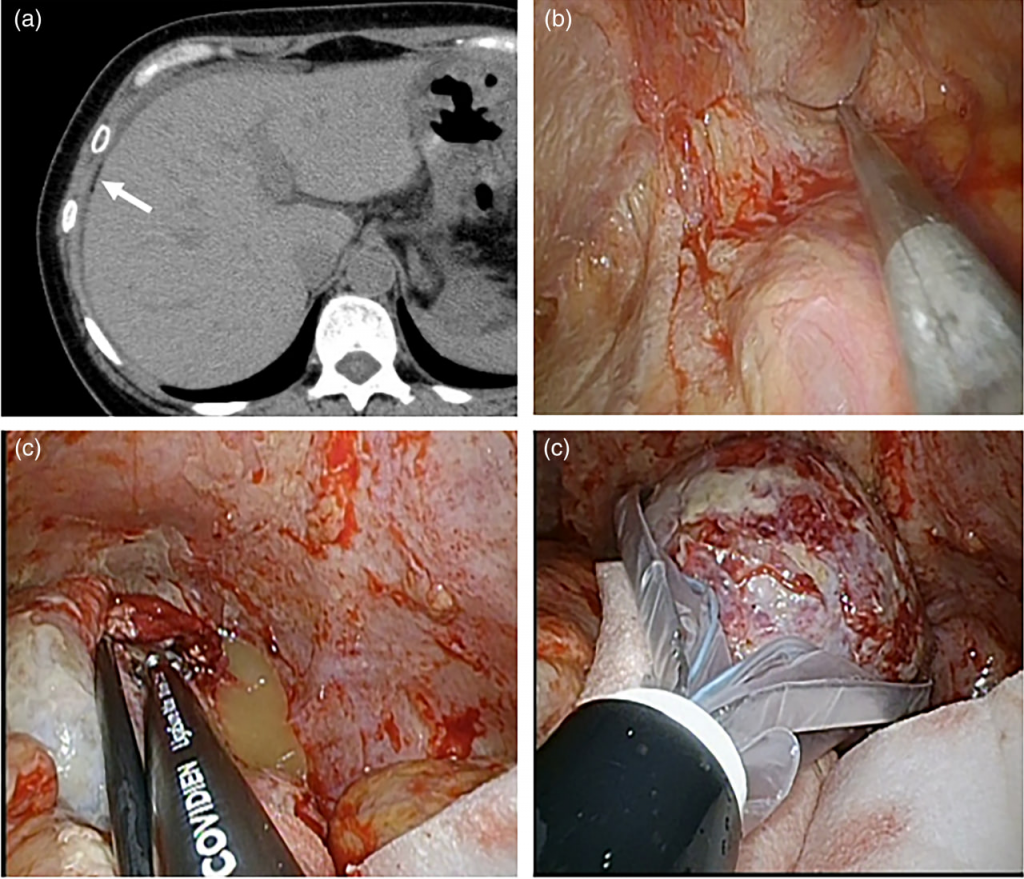
Рисунок 1. 55-летняя женщина, которая никогда не была беременна (случай 9 в таблице 1) обратилась с жалобами на боль в нижней части живота, потерю аппетита и лихорадку, которая длилась 15 дней. (a) Аксиальная компьютерная томография брюшной полости с контрастным усилением, показывающая жировые капли (стрелка) при асците. (б) Лапароскопическая картина с выраженным спаечным процессом в области малого таза, который был разъединен тупым и острым рассечением. (в) Обнаружение вытекания сального материала из правой спонтанно разорвавшейся дермоидной кисты с последующей правой сальпингоофоректомией с помощью LigaSure Atlas и (г) Удаление иссеченных тканей через рабочий порт после помещения в эндобаг Endo Catch II.
Исследование крови включало общий анализ крови, С-реактивный белок (СРБ) (норма: 0-0,14 мг/дл) и сывороточные онкомаркеры: антиген 125 (СА125) (норма: 0-35 Ед/мл), антиген 19-9 (СА19-9) (норма: 0-37 Ед/мл) и антиген плоскоклеточной карциномы (АПКК) (норма: 0-1,5 нг/мл).
Хирургическое лечение
Лапароскопия была выбрана как основная хирургическая процедура (Рис. 1b, 1c).8 Все пациенты предоставили информированное согласие перед операцией, включая согласие на возможную конверсию в лапаротомию, если ситуация не подлежала лапароскопическому вмешательству. Если пациент испытывал слишком сильную боль, чтобы понять свое состояние, членам его семьи разрешалось объяснить это.
В случае обширного спаечного процесса проводили адгезиолизис путем тупой и острой диссекции (Рис. 1b). Если пациентка не выражала желания сохранить пораженный яичник, сальпингоофорэктомию выбирали как первичную процедуру с герметизацией и рассечением поддерживающих связок с помощью LigaSure Atlas (Covidien Japan, Токио, Япония) (Рис. 1c). Иссеченные ткани были изъяты через рабочий порт после помещения их в эндобаг Endo Catch II (Covidien Japan) (Рис. 1d). Пациенткам, желающим сохранить яичник, прилагали все усилия для этого, но при обнаружении некротических изменений с прогрессирующей гангреной проводили немедленный переход к сальпингоофоректомии. Лапароскопическая операция также конвертировалась в лапаротомию в случае затрудненного адгезиолизиса.
В конце операции полость брюшины тщательно промывали физиологическим раствором объемом >3000 мл и, при необходимости, устанавливали перитонеальный дренаж. После завершения операции измеряли объем интраоперационной аспирации и вычитали объем жидкости для внутрибрюшинного лаважа, чтобы оценить интраоперационную кровопотерю. Удаленные ткани взвешивали и отправляли на патогистологическое исследование.
Пациенты находились под тщательным наблюдением в течение ближайшего послеоперационного периода для выявления осложнений. Общий анализ крови и определение уровня С-реактивного белка проводили в первый и третий послеоперационные дни. В случаях стойкой воспалительной реакции прием антибиотиков продлевали.
Пациентов выписывали, когда они переходили на амбулаторное лечение и не имели лихорадки, в соответствии с протоколом,. Впоследствии они находились под тщательным наблюдением по развитию ранних послеоперационных сопутствующих заболеваний, таких как инфекция, в течение 1 месяца после операции, а в случае возникновения послеоперационных осложнений, таких как рецидив химического перитонита, была рекомендована повторная госпитализация.
Анализ клинических данных
Полученные данные включали демографические данные пациентов, время от появления симптомов до консультации, рентгенологические данные, показатели крови, хирургические процедуры и диагноз, патологоанатомический диагноз и послеоперационные осложнения. Статистический анализ проводили с помощью Excel для Microsoft 365 (Microsoft Corp., Редмонд, штат Вашингтон, США) с использованием StatPlus:mac Pro (AnalystSoft Inc., Волнат, Калифорния, США).
Переменные имели непараметрическое распределение, как показал тест Колмогорова-Смирнова, и поэтому результаты были представлены в виде медианы и диапазона. Переменные сравнивались между тремя группами с помощью критерия Крускала-Уоллиса, а непрерывные переменные сравнивались между двумя группами с помощью U-критерия Манна-Уитни. Различия в пропорциях категориальных переменных оценивали с помощью χ2-критерия. Значимым считалось значение P <0,05.
Результаты
Демографические данные пациенток и клиническая история
Дермоидные кисты были хирургически подтверждены у 1205 пациенток в течение периода исследования (Рис. 2), из которых 1113 (92,4%) были неосложненными дермоидными кистами. У остальных пациенток было 83 случая перекрута (6,9%) и девять случаев спонтанного разрыва (0,8%) (таблица 1).
Рисунок 2. Блок-схема обобщенной серии случаев. За 16-летний период (с января 2005 года по декабрь 2021 года) было 1205 хирургически подтвержденных случаев дермоидных кист, в том числе 1113 случаев неосложненных дермоидных кист (92,4%). Среди осложненных случаев перекрут и спонтанный разрыв имели место в 83 (6,9%) и девяти случаях (0,8%) соответственно. Среди девяти случаев разрыва дермоидной кисты лапароскопическое лечение после обширного адгезиолизиса было возможным в восьми случаях (цистэктомия яичников и сальпингоофорэктомия в трех и пяти случаях соответственно), тогда как одной пациентке с выраженным спаечным процессом была выполнена сальпингоофорэктомия после лапаротомической конверсии в связи с затрудненным адгезиолизисом. У семи пациентов послеоперационное восстановление прошло без осложнений, но двое нуждались в длительном приеме антибиотиков после повторной госпитализации из-за рефрактерного химического перитонита.
Таблица 1 Клинические характеристики и хирургические результаты пациентов с дермоидными кистами, осложненными спонтанным разрывом.
| Случай | Возраст (лет) | Признаки и симптомы | Интервал от появления симптомов до операции (дней) | Предоперационная диагностика разрыва дермоидной кисты с помощью визуализационного исследования (да или нет) | Результаты визуализации “да” | Значение онкомаркеров (нормальный референтный диапазон) | Лапароскопическая операция | Послеоперационное пребывание в больнице (дни) | Послеоперационная заболеваемость | ||
| CA125 (0-35 Од/мл) | CA19-9 (0-37 Од/мл) | АПКК (0-1,5 нг/мл) | |||||||||
| 1 | 32 | Боль внизу живота | 14 | Нет | – | 107.4 | 1460 | 3.2 | Цистэктомия | 4 | Отсутствует |
| 2 | 16 | Боль внизу живота | 0.2 | Да | Повышенная плотность мезентериального жира, асцит | 29.2 | 2013 | 24.5 | Цистэктомия | 6 | Отсутствует |
| 3 | 28 | Боль внизу живота | 1.5 | Нет | – | 16.6 | 7424 | 1.3 | Цистэктомия | 5 | Отсутствует |
| 4 | 43 | Боль внизу живота | 7 | Да | Повышенная плотность мезентериального жира, асцит | 158.7 | 117.17 | 1.4 | Сальпингоофоректомия | 5 | Реадмиссия из-за химического перитонита |
| 5 | 34 | Боль внизу живота | 1.5 | Да | Повышенная плотность мезентериального жира, асцит | 241.5 | 6396.5 | 60.2 | Лапаротомическая конверсия в связи с выраженным спаечным процессом в брюшной полости с последующей сальпингоофоректомией | 4 | Отсутствует |
| 6 | 47 | Боль внизу живота | 3 | Нет | – | 63.7 | 160.9 | 3.1 | Сальпингоофоректомия | 4 | Отсутствует |
| 7 | 36 | Боль внизу живота, лихорадка и кровотечение из половых путей через 25 дней после родов с помощью вакуум-экстракции с маневром Кристеллера | 4 | Да | Наличие жировых капель в асцитической жидкости | 96.2 | 8.2 | 3.1 | Сальпингоофоректомия | 3 | Отсутствует |
| 8 | 44 | Боль внизу живота | 17 | Да | Наличие жировых капель в асцитической жидкости | 90.3 | 7.66 | 1.6 | Сальпингоофоректомия | 4 | Отсутствует |
| 9 | 55 | Боль внизу живота, потеря аппетита и лихорадка | 15 | Да | Наличие жировых капель в асцитической жидкости | 53.5 | 20.93 | 0.6 | Сальпингоофоректомия | 14 | Длительная госпитализация по причине химического перитонита с последующей реадмиссией по причине химического перитонита |
Все пациентки жаловались на боль в животе. У одной пациентки разрыв произошел через 25 дней после родов (случай 7 в таблице 1), что, как оказалось, было связано с проведением вакуум-экстракции плода с маневром Кристеллера. В других случаях не было выявлено никаких очевидных триггеров разрыва. Не было существенных различий между тремя группами по возрасту, индексом массы тела и боковым предлежанием (табл. 2). Паритет между группами отличался: В группе А было больше женщин, которые не были ранее беременными, чем тех, которые беременели раньше, тогда как в группе В было больше женщин, которые беременели раньше, а в группе С количество женщин, которые беременели раньше и женщин, которые не беременели было одинаковым.
Таблица 2. выбранные показатели предоперационной оценки в трех группах.
| Признак | Неосложненная дермоидная киста (группа А) (n = 30) | Неосложненная дермоидная киста (группа В) (n = 30) | Дермоидная киста с разрывом (группа С) (n = 9) | Робщий | Попарное сравнение значений P | ||||
| A против B | A против C | B против C | |||||||
| Возраст, лет, медиана (диапазон) | 32 (19–82) | 36 (16–58) | 36 (16–55) | Н.С. | – | – | – | ||
| Индекс массы тела, кг/м2, медиана (диапазон) | 21.0 (17.6–31.5) | 21.6 (16.7–31.2) | 22.8 (18.1–24.7) | Н.С. | – | – | – | ||
| Беременность, n (%) | <0.01 | <0.01 | <0.01 | <0.01 | |||||
| 0 | 21 (70.0%) | 7 (23.3%) | 4 (44.4%) | ||||||
| ≥1 | 9 (30.0%) | 23 (76.7%) | 5 (55.6%) | ||||||
| Диаметр образования по данным УЗИ, см, медиана (диапазон) | 6.2 (3.5–15) | 7.8 (5.4–16) | 8 (4.7–10) | 0.04 | 0.02 | Н.С. | Н.С. | ||
| Латерализация, n (%) | Н.С. | – | – | – | |||||
| Правая | 13 (43.3%) | 19 (63.3%) | 6 (66.7%) | ||||||
| Левая | 13 (43.3%) | 11 (36.7%) | 3 (33.3%) | ||||||
| Билатеральная | 4 (13.3%) | 0 (0%) | 0 (0%) | ||||||
| Клинические проявления, na | – | – | – | – | <0.01 | ||||
| Острые | – | 22 | 18 | 3 | 1 | ||||
| Подострые | – | 4 | 2 | ||||||
| Хронические | – | 8 | 6 | ||||||
| Гемоглобин (мг/дл; медиана [диапазон]) | 12.2 (9.5–14.1) | 12.5 (10.2–14.9) | 12.5 (9.6–14.9) | Н.С. | – | – | – | ||
aОстрые, подострые или хронические проявления на основе продолжительности от появления симптомов до хирургического лечения (≤24 часов, 2 дней или ≥2 дней соответственно). Случаи с неопределенным временем появления симптомов были классифицированы как хронические проявления.
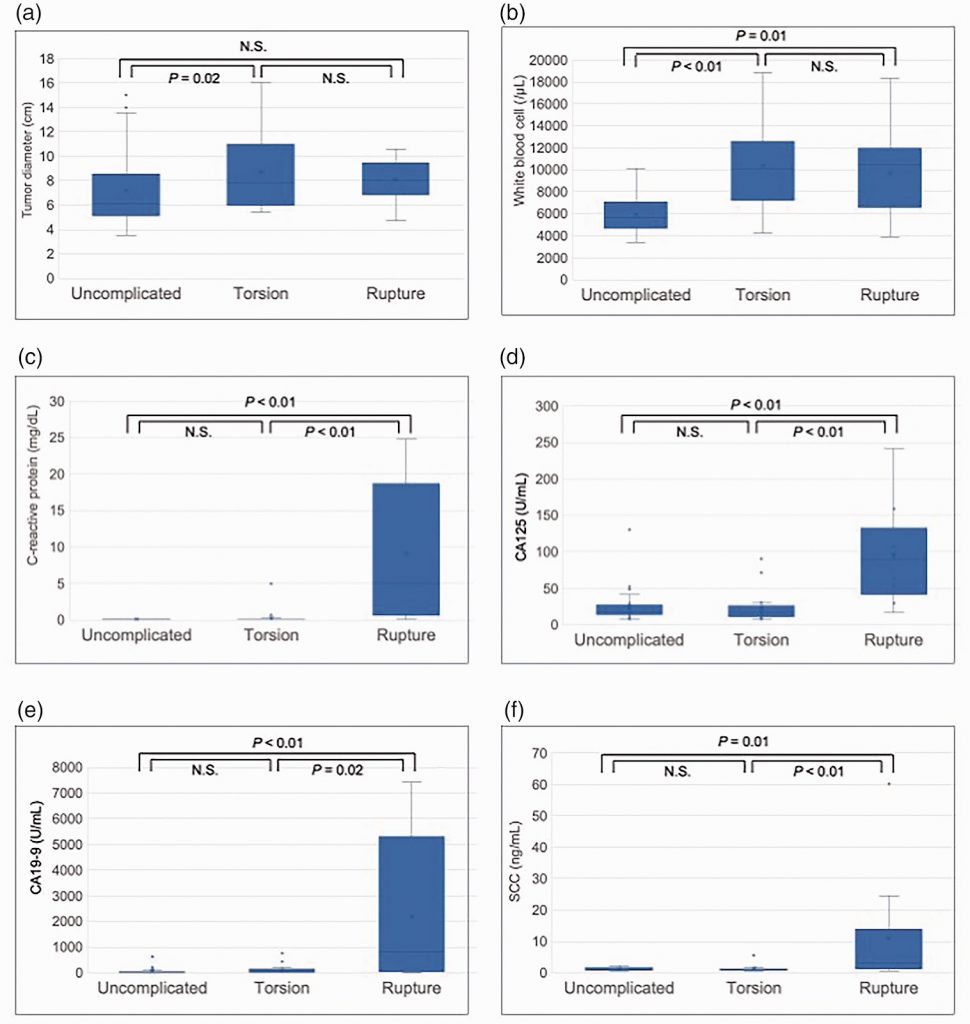
Существовали значительные различия в диаметре опухоли между группами А и В, но не было различий между группами А и С или между группами В и С (таблица 2) (Рис. 3а). Доля пациентов с подострой/хронической формой (≥2 дней после появления симптомов) была значительно больше среди пациентов с разрывом по сравнению с пациентами с перекрутом (табл. 1 и 2).
Рисунок 3. Лицензированные стоковые векторы пациентов с неосложненными дермоидными кистами, дермоидными кистами с перекрутом и дермоидными кистами со спонтанным разрывом. (а) Диаметр опухоли; (б) количество лейкоцитов; (в) сывороточный С-реактивный белок; (г) антиген 125 (СА125); (д) антиген 19-9 (СА19-9); и (е) антиген плоскоклеточной карциномы (АПКК).
Н.С.: несущественно.
Результаты визуализации и лабораторные показатели
КТ (табл. 1) во всех случаях обнаружила объемное образование в малом тазу с кальцификатами и сальными выделениями, что указывало на дермоидную кисту яичника. Разрыв был заподозрен на основании повышенной плотности жира в брыжейке и асцитической жидкости высокой плотности в трех случаях (случаи 2, 4 и 5), а также наличия асцитической жидкости, содержащей многочисленные капли жира и жировые включения, в трех случаях (случаи 7, 8 и 9). В остальных трех случаях (случаи 1, 3 и 6) предоперационный рентгенологический диагноз разрыва установить не удалось.
Анализ крови (Рисунок 3) (Таблица 2) показал значительно повышенный уровень лейкоцитов в группах В и С по сравнению с группой А, но без разницы между группами В и С (Рисунок 3b). Уровни С-реактивного белка (Рис. 3c), CA125 (Рис. 3d), CA19-9 (Рис. 3e) и АПКК (Рис. 3f) также были выше в группе С по сравнению с группами А и В, что свидетельствует о том, что повышенные уровни этих параметров могут быть предоперационным предиктором разрыва дермоидной кисты. Следует отметить, что уровни CA19-9 также были заметно повышенными в случаях 1, 3 и 6 (Таблица 1), у которых не было признаков разрыва на предоперационной КТ-визуализации.
Операционные и послеоперационные результаты
Лапароскопическое лечение после обширного адгезиолизиса было возможным в восьми случаях, включая цистэктомию яичников и сальпингоофорэктомию в трех и пяти случаях соответственно. Сальпингоофоректомия была выполнена после конверсии в лапаротомию в одном случае с выраженным спаечным процессом, из-за затрудненного адгезиолизиса (табл. 1). В семи случаях послеоперационный период протекал без осложнений, тогда как двум пациенткам (случаи 4 и 9) после повторной госпитализации из-за рефрактерного химического перитонита понадобилось длительное введение антибиотиков.
Обсуждение
Дермоидные кисты могут разорваться случайно во время операции 10 или спонтанно 5–7,11; однако спонтанный разрыв случается редко (распространенность: 0,3%-2%) из-за их обычно толстой капсулы.11 Подобная частота разрыва (0,8%) наблюдалась и в данной серии случаев.
Предполагают, что разрыв дермоидной кисты вызывают различные события, 5 включая перекручивание с инфарктом опухоли, прямую травму, длительное давление из-за беременности или во время родов, инфицирование содержимого дермоидной кисты, злокачественную трансформацию и внутреннее давление вследствие быстрого накопления содержимого кисты.11 Однако точная причина разрыва в большинстве случаев остается неизвестной. Аналогично, очевидные причинно-следственные события были непонятными и в этой серии случаев, за исключением одной роженицы, которая перенесла вакуум экстракцию плода с маневром Кристеллера (случай 7).
В худшем случае разрыв дермоидной кисты в полость брюшины, что приводит к вытеканию или растеканию содержимого кисты с сальным материалом, может вызвать химический перитонит, который является асептической воспалительной реакцией брюшины.5–7,11 Клинические симптомы химического перитонита, вызванного разрывом дермоидной кисты, могут быть острыми или хроническими, в зависимости от продолжительности и количества вытекания.5 Острый химический перитонит вызывается массивным вытеканием сального секрета в результате внезапного обширного разрыва кисты, тогда как медленное вытекание через небольшой разрыв в стенке дермоидной кисты может вызвать хронический гранулематозный перитонит.12 Хронические проявления были более распространенными, чем острые/подострые проявления в данной серии случаев.
Пациенты с острым заболеванием имеют тяжелые острые абдоминальные симптомы, такие как боль, 5 тогда как хронический химический перитонит имеет коварное начало симптомов.5–7,11 Ухудшение ситуации, вследствие вытекания жирового секрета, может сопровождаться другими осложнениями, такими как нарушение спаечного процесса в малом тазу или кишечная непроходимость, абсцессы брюшной стенки, образование энтерокутанных свищей.5 Поэтому абдоминальные симптомы со временем развиваются даже при хронических условиях, включая прогрессирующую боль в животе, вздутие живота, лихорадку и желудочно-кишечные расстройства, такие как анорексия, тошнота, рвота и диарея.13
Поэтому, независимо от проявлений (острых или хронических), следует рассмотреть возможность своевременного интенсивного медикаментозного и хирургического лечения 14 , чтобы минимизировать осложнения, особенно химический перитонит. Для этого необходимо дифференцировать разрыв дермоидной кисты от широкого спектра других гинекологических и негинекологических заболеваний, особенно от перекрута дермоидной кисты.
Ультразвуковое исследование широко применяется в гинекологической практике как первичный метод визуализации для оценки острых абдоминальных состояний.1 Однако, несмотря на недавнее улучшение разрешения ультразвуковых аппаратов и методов визуализации, данный метод имеет ограниченную чувствительность для дифференциации разрыва кисты и перекрута.6 Таким образом, диагноз разрыва дермоидной кисты яичника может быть поставлен исключительно с помощью ультразвукового исследования лишь в небольшом количестве случаев.6
КТ рекомендуется как вспомогательный метод диагностики разрыва дермоидной кисты, когда подтверждается разрыв стенки кисты, а также наличие внутрибрюшинных жировых включений, как правило, вокруг поверхности печени, и повышенной плотности жира в брюшине.1,12 Однако чувствительность КТ для выявления воспалительных изменений брюшины вследствие разрыва кисты была ниже в текущем исследовании (66,7%), чем в предыдущем обзоре клинических случаев (88%).6
Сывороточные онкомаркеры также полезны для диагностики и лечения доброкачественных и злокачественных опухолей яичников.2 Поскольку дермоидные кисты содержат хорошо дифференцированные ткани, происходящие из трех слоев зародышевых клеток (эктодермы, мезодермы и эндодермы), было продемонстрировано повышенный уровень онкомаркеров, вырабатываемых этими тканевыми компонентами, не обязательно связанный со злокачественной трансформацией.2 Однако целесообразность использования сывороточных онкомаркеров для диагностики разрыва дермоидной кисты еще не выяснена.11,15–17.
В этой серии клинических случаев, кроме повышенного уровня С-реактивного белка, что свидетельствует о развитии химического перитонита, уровни CA125, CA19-9 и АПКК также были повышены по сравнению с пациентами с неосложненной дермоидной кистой и перекрутом. Это также касалось трех пациентов, у которых не было очевидных результатов КТ, указывающих на разрыв, тогда как повышенный уровень лейкоцитов не позволял дифференцировать разрыв от перекрута.
СА125 обычно экспрессируется в целомическом эпителии: мюллеровых каналах, брюшине, плевре и перикарде.18,19 Повышенные уровни СА125 обычно обнаруживаются у пациенток со злокачественными опухолями яичников или другими доброкачественными гинекологическими заболеваниями, такими как эндометриоидные кисты и аденомиоз.18,19 Высокие уровни СА125 также были обнаружены у пациентов с асцитом, не связанным со злокачественными заболеваниями, или у пациентов с воспалительными заболеваниями брюшины, в основном из-за повышенной реактивной продукции СА125 в клетках брюшины при таких условиях.18,19 Случаи дермоидных кист, связанные с повышенным уровнем CA125, сообщались редко.2,15–17 Значительное повышение уровня CA125 у пациентов с разрывом дермоидных кист в данной серии исследований, может быть связано с повышенной экспрессией CA125 в клетках брюшины, стимулированной химическим перитонитом, связанным с асцитом, вместо повышенной выработки CA125 самой дермоидной кистой.2.
CA 19-9 активно экспрессируется аденокарциномами пищеварительного тракта,2 в то время как слизистая оболочка матки и маточных труб, происходящая из Мюллерова канала, также может продуцировать CA19-9.2 Иммуногистохимическое окрашивание дермоидных кист также показало, что CA19-9 экспрессируется эпителиальными клетками бронхов.2 Повышенный уровень CA19-9 в неосложненных дермоидных кистах, в первую очередь, вызван утечкой накопленного CA19-9 из кистозной полости в кровоток.2
АПКК синтезируется плоскоклеточным эпителием и используется как маркер плоскоклеточной карциномы в различных органах.20 Что касается гинекологических злокачественных новообразований, помимо рака шейки матки, плоскоклеточные карциномы, возникающие в дермоидных кистах, также могут демонстрировать повышенные уровни АПКК.21 Также было показано, что уровень АПКК в сыворотке крови повышен в образцах крови, контаминированных небольшими кусочками кожной ткани, или у пациентов с дерматологическими заболеваниями.20,21 Повышенный уровень АПКК в сыворотке крови иногда наблюдается у пациентов с дермоидными кистами из-за его выработки плоскими эпителиальными клетками и утечки в общее кровообращение.21
Хотя истинные механизмы, отвечающие за повышенные уровни CA19-9 и АПКК у текущей серии пациентов с разрывом дермоидных кист, неизвестны, они могут быть связаны с вторичным высвобождением накопленного содержимого кисты, содержащего CA19-9 и АПКК, в брюшную полость. Определение повышенных уровней опухолевых маркеров, особенно CA19-9 и АПКК, в дополнение к повышенному уровню СРБ как маркера воспаления, может облегчить диагностику разрыва дермоидной кисты при первичном обращении, даже у пациентов с неоднозначными результатами визуализации, в то время как повышенный уровень CA125 может свидетельствовать о наличии химического перитонита.
Как только диагностирован разрыв дермоидной кисты или есть подозрение на него, необходимо немедленное хирургическое вмешательство для удаления кисты яичника, а также тщательный перитонеальный лаваж,5–8,11,14 хотя консервативное нехирургическое лечение может рассматриваться в крайне редких случаях.15 Лапароскопическая хирургия является общепринятым возможным вариантом хирургического лечения дермоидной кисты.10 Хотя разрывы дермоидных кист также можно эффективно лечить с помощью лапароскопии, 6 предварительный обзор клинических случаев показал, что большинство спонтанных разрывов дермоидных кист сначала лечили с помощью лапаротомии.6 Это преимущество лапаротомического подхода может быть связано с опасениями относительно возможного повреждения соседних органов, таких как кишечник, во время рассечения спаек, вызванных химическим перитонитом.14
Лапароскопическая хирургия является основным хирургическим методом лечения доброкачественных образований придатков в нашем отделении,8 и поэтому была выбрана для лечения разрывов дермоидных кист в этой серии случаев. Все процедуры были успешными с тщательным рассечением, за исключением одного случая, который требовал перехода к лапаротомии из-за значительных опасений относительно травмирования кишечника во время адгезиолизиса.
Минимизация риска химического перитонита является ключевым вопросом после хирургического удаления разорвавшихся дермоидных кист.6,11 Однако обширного перитонеального лаважа для удаления вытекающего сального содержимого обычно достаточно для предотвращения длительного химического перитонита, поэтому послеоперационный прогноз в большинстве случаев благоприятный.11 В некоторых случаях содержимое кисты может образовывать твердые перитонеальные имплантаты или узелки, которые трудно удалить с поверхности брюшины. Информация о лечении хронического гранулематозного перитонита после спонтанного разрыва дермоидной кисты является ограниченной,11,15 но профилактическое или лечебное применение антибиотиков, как правило, является эффективным в таких случаях, как показано в двух случаях, приведенных в этом отчете. Кроме того, длительное применение системных кортикостероидов,11 и даже иммуносупрессивного препарата азатиоприна может потребоваться для улучшения послеоперационного результата в случаях хронического гранулематозного перитонита.22
Проведенное исследование имело несколько ограничений. Во-первых, редкость заболевания означает, что это ретроспективное исследование включало лишь ограниченное количество случаев разрыва дермоидных кист в одном центре, и для подтверждения результатов необходимы дальнейшие исследования с большим количеством пациентов. Во-вторых, из-за небольшого количества случаев, это исследование включало случаи, которые наблюдались в течение относительно длительного периода, что могло повлиять на результаты, хотя подобные диагностические и хирургические процедуры выполнялись одними и теми же врачами в течение всего периода исследования. Полученные результаты требуют проверки путем увеличения количества случаев в будущем. Кроме того, на исследование могло повлиять смещение отбора, и для уменьшения смещения отбора в будущих исследованиях следует включать пациентов из разных центров.
Заключение
Спонтанный разрыв дермоидной кисты является относительно редким явлением, составляющим лишь 0,8% среди всех дермоидных кист в текущем исследовании, и приводит к более хроническому клиническому течению, чем перекручивание. Комбинированное использование КТ и выявление повышенных уровней С-реактивного белка, СА125, СА19-9 и АПКК может помочь отличить разрыв кисты от перекрута на этапе первичного обследования. Лапароскопическая операция может быть целесообразным вариантом, но в случаях затрудненного адгезиолиза следует рассмотреть возможность быстрого перехода к лапаротомии. Следует отметить, что рефрактерный химический перитонит может возникнуть даже после успешного хирургического лечения с обширным перитонеальным лаважем.
Ссылки на источники
- Heremans R, Valentin L, Sladkevicius P, et al. Imaging in gynecological disease: clinical and ultrasound characteristics of ovarian mature cystic teratomas. Ultrasound Obstet Gynecol 2022; 60: 549–558. https://doi.org/10.1002/uog.24904.
- Ustunyurt E, Gungor T, Iskender C, et al. Tumor markers in mature cystic teratomas of the ovary. Arch Gynecol Obstet 2009; 279: 145–147. https://doi.org/10.1007/s00404-008-0688-2.
- Ayhan A, Bukulmez O, Genc C, et al. Mature cystic teratomas of the ovary: case series from one institution over 34 years. Eur J Obstet Gynecol Reprod Biol 2000: 88: 153–157. https://doi.org/10.1016/s0301-2115(99)00141-4.
- Lim WH, Woods N, Lamaro VP. Trends and outcomes of ruptured ovarian cysts. Postgrad Med J 2022; 98: e9.
- Bužinskienė D, Mongirdas M, Mikėnas S, et al. Chemical peritonitis resulting from spontaneous rupture of a mature ovarian cystic teratoma: a case report. Acta Med Litu 2019; 26: 217–226. https://doi.org/10.6001/actamedica.v26i4.4207.
- Li RY, Nikam Y, Kapurubandara S. Spontaneously ruptured dermoid cysts and their potential complications: a review of the literature with a case report. Case Rep Obstet Gynecol 2020; 2020: 6591280. https://doi.org/10.1155/2020/6591280.
- Simillis C, Cribb E, Gurtovaya Y, et al. Generalised purulent peritonitis and small bowel obstruction due to a spontaneously perforated ovarian dermoid cyst. BMJ Case Rep 2019; 12: e231729. https://doi.org/10.1136/bcr-2019-231729.
- Takeda A, Hayashi S, Teranishi Y, et al. Chronic adnexal torsion: an under-recognized disease entity. Eur J Obstet Gynecol Reprod Biol 2017; 210: 45–53. https://doi.org/10.1016/j.ejogrb.2016.12.006.
- Von Elm E, Altman DG, Egger M, et al. The Strengthening the Reporting of Observational Studies in Epidemiology (STROBE) statement: guidelines for reporting observational studies. Ann Intern Med. 2007; 147: 573–577.
- Eisenberg N, Volodarsky-Perel A, Brochu I, et al. Short- and long-term complications of intraoperative benign ovarian cyst spillage: a systematic review and meta-analysis. J Minim Invasive Gynecol 2021; 28: 957–970. https://doi.org/10.1016/j.jmig.2020.11.025.
- Yang HS, Song TH, Bang HC, et al. Persistent chemical peritonitis resulting from spontaneous rupture of an ovarian mature cystic teratoma. Korean J Obstet Gynecol 2011; 54: 726–730. https://doi.org/10.5468/KJOG.2011.54.11.726.
- Park SB, Kim JK, Kim KR, et al. Imaging findings of complications and unusual manifestations of ovarian teratomas. Radiographics 2008; 28: 969–983. https://doi.org/10.1148/rg.284075069.
- Phupong V, Sueblinvong T, Triratanachat S. Ovarian teratoma with diffused peritoneal reactions mimicking advanced ovarian malignancy. Arch Gynecol Obstet 2004; 270:189–191. https://doi.org/10.1007/s00404-003-0479-8.
- Shamshirsaz AA, Shamshirsaz AA, Vibhakar JL, et al. Laparoscopic management of chemical peritonitis caused by dermoid cyst spillage. JSLS 2011; 5: 403–405. https://doi.org/10.4293/108680811X13125733356990.
- Tejima K, Enomoto R, Arano T, et al. A case of chemical peritonitis and pleuritis caused by spontaneous rupture of a benign cystic ovarian teratoma that improved without surgical intervention. Clin J Gastroenterol 2013; 6: 274–280. https://doi.org/10.1007/s12328-013-0391-0.
- Suprasert P, Khunamornpong S, Siriaunkgul S, et al. Ruptured mature cystic teratomas mimicking advanced stage ovarian cancer: a report of 2 cases study. J Med Assoc Thai 2004; 87: 1522–1525.
- Wiberg N, Kiss K, Dalsgaard L. Lipogranuloma peritonealis caused by spontaneous rupture of a benign cystic ovarian teratoma. Acta Obstet Gynecol Scand 2003; 82: 91–94. https://doi.org/10.1034/j.1600-0412.2003.820117.x.
- Halila H, Stenman UH, Seppälä M. Ovarian cancer antigen CA 125 levels in pelvic inflammatory disease and pregnancy. Cancer 1986; 57: 1327–1329. https://doi.org/10.1002/1097-0142(19860401)57:7%3C1327::aid-cncr2820570713%3E3.0.co;2-z.
- Redman CW, Jones SR, Luesley DM, et al. Peritoneal trauma releases CA125? Br J Cancer 1988; 58: 502–504. https://doi.org/10.1038/bjc.1988.250.
- Kato H. Studies on the special tumor marker of cervical cancer of the uterus. Semin Surg Oncol 1987; 3: 55–63. https://doi.org/10.1002/ssu.2980030108.
- Mori Y, Nishii H, Takabe K, et al. Preoperative diagnosis of malignant transformation arising from mature cystic teratoma of the ovary. Gynecol Oncol 2003; 90: 338–341. https://doi.org/10.1016/s0090-8258(03)00259-2.
- Koshiba H. Severe chemical peritonitis caused by spontaneous rupture of an ovarian mature cystic teratoma: a case report. J Reprod Med 2007; 52: 965–967.
Вопросы и ответы
Что такое дермоидные кисты яичников и какие они бывают?
- Дермоидные кисты, также известные как зрелые кистозные тератомы, представляют собой опухоли яичников, происходящие из первичных половых клеток. Они составляют от 10% до 25% всех опухолей яичников. В большинстве случаев они растут медленно и часто обнаруживаются случайно во время ультразвукового исследования или КТ благодаря наличию жирового компонента или кальцификации.
Какие осложнения могут возникнуть при дермоидных кистах яичников?
- Основным осложнением дермоидных кист является перекрут. Другие, менее частые осложнения включают злокачественную трансформацию, инфекцию и разрыв. Разрыв или перекрут требуют своевременного хирургического вмешательства.
Каковы симптомы спонтанного разрыва дермоидной кисты?
- Симптомы спонтанного разрыва дермоидной кисты могут включать боль в животе, потерю аппетита и лихорадку. В одном из случаев разрыв произошел после родов с использованием маневра Кристеллера, что указывает на возможную связь с травматическими вмешательствами.
Какие лабораторные показатели могут указывать на разрыв дермоидной кисты?
- Пациентки с разорванными кистами часто имеют более высокие уровни сывороточных маркеров, таких как С-реактивный белок (СРБ), онкомаркер 125 (СА125), антиген 19-9 (СА19-9) и антиген плоскоклеточной карциномы (АПКК) по сравнению с пациентками с неосложненными кистами или кистами с перекрутом.
Каким методом проводится хирургическое лечение дермоидных кист яичников, осложненных разрывом?
- Основным методом хирургического лечения является лапароскопия. Однако, в случаях выраженного спаечного процесса, который затрудняет адгезиолизис, может потребоваться конверсия в лапаротомию. Удаленные ткани помещаются в специальный мешок (эндобаг) для извлечения.
Какие послеоперационные осложнения могут возникнуть после лечения дермоидных кист яичников?
- После успешного хирургического лечения может развиться рефрактерный химический перитонит, требующий длительного введения антибиотиков и, в некоторых случаях, повторной госпитализации.
Как дифференцировать спонтанный разрыв дермоидной кисты от перекрута?
- Комбинированное использование компьютерной томографии (КТ) и определение повышенных уровней С-реактивного белка, СА125, СА19-9 и АПКК может помочь в дифференциальной диагностике между разрывом кисты и перекрутом.