🤖 Короткий переказ від ШІ
Магнітно-резонансна томографія (МРТ) молочної залози є потужним інструментом для виявлення раку, проте її результати потребують уточнення. Дослідження оцінює перспективність прицільного ультразвукового дослідження (УЗД) для візуалізації патологічних вогнищ, виявлених за допомогою МРТ.
Результати показали, що прицільне УЗД успішно ідентифікує значну частину патологічних вогнищ, знайдених на МРТ, особливо ті, що мають високий ризик малігнізації. Це підтверджує цінність УЗД як доповнюючого методу діагностики, але для повного розуміння важливо враховувати також УЗД апарати.
✅ Ключові тези зі статті:
- Діагностика: Прицільне УЗД ефективно виявляє патологічні вогнища, ідентифіковані на МРТ, особливо категорії BI-RADS 4 і 5.
- Лікування: Для вогнищ, не виявлених на прицільному УЗД, але підозрілих на МРТ, рекомендується біопсія під контролем МРТ або стереотаксичний метод.
- Переваги: УЗД пропонує кращу доступність, нижчу вартість, комфорт для пацієнта та можливість проведення біопсії під контролем.
- Обмеження: Відсутність прямого зв’язку між УЗД-ідентифікацією та деякими характеристиками вогнищ на МРТ, а також оператор-залежність УЗД.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Marcia M. Aracava, Rubens Chojniak, Juliana A. Souza, Almir G.V. Bitencourt., Elvira F. Marques
Department of Diagnostic Imaging, Hospital A.C. Camargo, Fundac. ao Antonio Prudente, R. Professor Antonio Prudente, 211, CEP: 01509-010 Sao Paulo, Brazil
РЕЗЮМЕ
Мета: Підтвердити перспективність прицільного ультразвукового дослідження для виявлення знайдених на МРТ патологічних вогнищ молочної залози, які раніше не були візуалізовані за допомогою мамографії, УЗД і клінічних досліджень.
Методи: Це перспективне дослідження включає 68 раніше не виявлених патологічних вогнищ молочної залози, знайдені на МРТ 49 пацієнтів. Критерієм включення було проведення УЗД молочної залози та мамографії ≤ 6 місяців до МРТ. Ці патологічні осередки потім повторно прицільно оглядалися за допомогою ультразвуку до 2 тижнів після МРТ. МРТ дослідження проводили один або два радіологи (фахівці в галузі томографії молочної залози). Патологічні осередки оцінювалися за термінологією, описаною в шкалах BI-RADS.
Результати: Прицільне (повторне) УЗД визначило 46/68 (67,6%) патологічних вогнищ, знайдених при МРТ дослідженні. Чіткого зв’язку між даними УЗД, типом патологічного вогнища, розмірами, морфологічними характеристиками, характеристикою контрастного підсилення і даними МРТ не було. Прицільне (повторне) УЗД визначає 100% вогнищ категорії 5 за BI‑RADS класифікацією, 90% вогнищ категорії 4 і приблизно 50% вогнищ категорії 3 (p <0.05). Спостерігалася значний збіг (p <0.001) між даними МРТ і УЗ класифікацій за шкалою BI-RADS для категорій 3-5.
Висновки: Сфокусоване УЗД може визначити велику частину патологічних вогнищ знайдених при МРТ молочної залози, особливо вогнища високого ризику малігнізації, у випадку його проведення професіоналом з досвідом в УЗД та МРТ молочної залози.
ВСТУП
Магнітно-резонансна томографія (МРТ) молочної залози за останні роки набирає значущості у зв’язку з її високою чутливістю до виявлення раку молочної залози. Частота злоякісних вогнищ, знайдених при МРТ, але раніше не виявлених при фізикальному огляді та мамографії, коливається від 6% до 34%. Не дивлячись на високу чутливість МРТ до виявлення карцином (94-100%), спостерігається велика розбіжність у літературних даних.
Як наслідок низької специфічності (37-97%), МРТ дає велику кількість хибнопозитивних результатів. У разі виявлення підозрілого патологічного вогнища при МРТ, для постановки остаточного діагнозу необхідно зробити перкутанну або хірургічну біопсію. Однак, втручання під МРТ контролем не широко доступні, дороговартісні, і вимагають витрати великої кількості часу на процедуру. З іншого боку, ультразвук (УЗ) має кілька переваг над МРТ: можливість робити перкутанні біопсії під УЗ контролем, кращий доступ до певних ділянок молочної залози, процедура комфортна для пацієнтів.
Прицільне (повторне, сфокусоване) УЗД може визначити новоутворення невеликих розмірів, у яких відсутні типові ультрасонографічні характеристики малігнізації. У деяких роботах дослідники оцінювали здатність прицільного УЗ до ідентифікації раніше не виявлених патологічних вогнищ знайдених при МРТ. Однак, всі опубліковані роботи були ретроспективними, а попередні УЗД були зроблені не всім пацієнтам, що не дозволяло дослідникам дізнатися чи могли патологічні осередки знайдені при МРТ бути виявлені на початковому УЗД.
Метою цього перспективного дослідження було підтвердити здатність прицільного УЗД до визначення виявлених при МРТ патологічних вогнищ молочної залози, які були не розпізнані при першій мамографії, УЗ та клінічному дослідженнях.
ПАЦІЄНТИ ТА МЕТОДИ
2.1. Пацієнти та патологічні осередки
Після угоди Ради з питань етики нашої установи, у дослідження включили пацієнтів, яким робили МРТ молочної залози в онкологічному центрі з квітня 2008 р. по листопад 2009р. За вказаний період було зроблено 640 МРТ досліджень молочної залози.
Знайдені 68 раніше не виявлені патологічні осередки у 49 пацієнтів підлягали прицільному (повторному) УЗД. Щоб створити умови для справжньої другої УЗ оцінки, ми визначили критерій включення: УЗД молочної залози і мамографія до 6 місяців перед проведенням МРТ. Віковий діапазон пацієнтів був від 26 до 77 років (медіана – 49 років; середнє – 50,57 років). Найпоширенішими показами до МРТ молочної залози у цих пацієнтів були непереконливі мамографічні/УЗД данні (39,7%), скринінг (33,8%), і визначення ступеня захворювання/хірургічне планування (13,2%). Патологічні осередки, знайдені при МРТ, оцінювали за шкалою BI-RADS, яка розроблена Американським товариством радіології (American College of Radiology (ACR)).
Прицільне УЗД проводилось до 2 тижнів після МРТ, одним або двома радіологами з досвідом в галузі дослідженнях молочної залози. Коли обстеження робили два радіологи, їх думки узгоджувалися. Вважалося, що висновки на МРТ та УЗД збігалися, якщо була кореляція строгих критеріїв: приблизний розмір, схожість форми та локалізації. Патологічні осередки на МРТ описували в трьох площинах (аксіальній, сагітальній та коронарній), для сприяння визначення їх місцезнаходження при прицільному УЗД. Інші орієнтири такі, як відстань до соска або шкіри, близьке розташування до кіст, судин або до імплантатів молочної залози, також використовувалися для пошуку локалізації патологічних вогнищ. Дані УЗД аналізували за критеріями запропонованими Stavros et al., остаточно класифікували патологічні осередки за ACR BI-RADS-УЗ термінологією.
МРТ проводили системою 1,5-Т (Siemens Magnetom Symphony; Siemens Healthcare, Malvern, PA), за допомогою котушки, спеціально призначеної для дослідження молочної залози. Процедура складалася з: (1) сагітальний Т2‑зважений режим; (2) аксіальне Т1-зважене 3D градієнтне ехо; (3) аксіальне пост-контраст, Т1-зважене 3D, жиронасичене градієнтне ехо, динамічний режим, до, і чотири рази після швидкої болюсної ін’єкції 0,1 ммоль/л гадопентату димеглюміну (Magnevist; Schering, Berlin, Germany) на кілограм маси тіла, з 60 секундним темпоральним розрішенням; і (4) сагітальний 3D режим високого розрішення. Після обстеження, безконтрастні зображення вираховували з пост-контрастних зображень.
УЗД проводили за допомогою лінійного датчика (10-12 МГц; HDI 5000, або Logiq 700; General Electric; Milwaukee, WI). Прицільно досліджували виявлений на МРТ патологічний осередок і оцінювали його по поздовжній, поперечній, радіальній і протирадіальній осях.
Патологічні осередки класифікували як доброякісні або злоякісні за гістопатологічними даними (якщо вони були доступні), або при повторному огляді. Всі осередки, оцінені як BI RADS 4 або 5 на МРТ, підлягали перкутанній або хірургічній біопсії. Вогнища BI-RADS 3, біопсію яких не проводили, підлягали клінічному огляду, мамографії, УЗД або МРТ (УЗД для вогнищ виявлених при прицільному УЗД; МРТ для вогнищ не виявлених при прицільному УЗД) протягом одного року.
2.2. Статистичний аналіз
Отримані дані представлені середніми величинами, стандартними відхиленнями, медіанами та міжквартальними інтервалами. Абсолютні (n) і відносні (%) частоти були обчислені для кількісних змінних величин. Коефіцієнт kappa Коена використовували для оцінки збігу висновків дослідників, які проводили прицільне УЗД. U-критерій Манна-Уїтні (Mann-Whitney U test) використовували для порівняння двох груп, а односторонній дисперсійний аналіз Краскела-Уолліса (Kruskal-Wallis one-way analysis of variance) – при порівнянні більше двох груп. Для того, щоб підтвердити зв’язок між якісними змінними величинами, використовували критерій згоди Пірсона (Хі-квадрат) або точний тест Фішера (chi-square test or Fisher’s exact test). При заключному аналізі, рівень 5% (α = 0,05) вважався істотним і всі тести були завершені, використовуючи двосторонній критерій.
Таблиця 1
Морфологічні характеристики і модель контрастного підсилення об’ємних і необ’ємних утворень знайдених на магнітно-резонансної томографії – МРТ (n = 68).
|
Параметри |
Опис |
N |
% |
| Об’ємне утворення | |||
|
Форма
|
Округла |
17 |
32,1 |
|
Овальна |
25 |
47,2 |
|
|
Лобулярна |
5 |
9,4 |
|
|
Краї |
Гладкі |
43 |
81,1 |
|
Неправильні |
10 |
18,9 |
|
|
Контрастне підсилення |
Гомогенне |
41 |
77,4 |
|
Гетерогенне |
11 |
20,8 |
|
|
Периферійне |
1 |
1,9 |
|
|
Кінетика контрастного підсилення |
Наростаюча |
43 |
86,0 |
|
Плато |
3 |
6,0 |
|
|
Вимивання |
4 |
8,0 |
|
| Необ’ємне утворення | |||
| Розподіл |
Ділянка |
5 |
33,3 |
|
Лінійний |
4 |
26,7 |
|
|
Протоковий |
1 |
6,7 |
|
|
Сегментарний |
3 |
20,0 |
|
|
Регіональний |
2 |
13,3 |
|
| Контрастне підсилення |
Гомогенне |
5 |
33,3 |
|
Гетерогенне |
7 |
46,7 |
|
|
Згруповане |
3 |
20,0 |
|
РЕЗУЛЬТАТИ
З усіх 68 патологічних вогнищ знайдених на МРТ, 53 (77,9%) класифікували як об’ємні утворення і 15 (22,1%) як необ’ємні утворення. Їх розміри сягали від 0,3 до 9,2 см (медіана 0,9 см; середнє 1,4 см). Частота виявлення патологічних вогнищ залежно від типу, морфологічних характеристик, моделі контрастного підсилення і BI-RADS класифікації представлені в Таблиці 1 і 2.
Сфокусоване УЗД проводили два незалежні радіологи, вони виявили 63 вогнища (93%), що при оцінці збігу висновків показує хорошу ступінь узгодженості (kappa = 0,617; p <0,001). 46 з 68 знайдених на МРТ патологічних вогнищ (67,6%) представлені відповідними даними на прицільному УЗД. За термінологією BI-RADS-УЗД 27 (58,7%) вогнищ класифікували як категорія 3, 16 (34,8%) – категорія 4, і 3 (6,5%) – категорія 5. Ніяких істотних зв’язків між УЗД-ідентифікацією, типом вогнища, розмірами, морфологічними характеристиками, моделлю контрастного підсилення і даними МРТ не спостерігалося.
Був виявлений прямий зв’язок (p = 0,025) між УЗД даними і BI‑RADS‑МРТ термінологією (Таблиця 2). На Рис. 1 зображений випадок, в якому зміну вогнища BI-RADS 4 категорії було виявлено на МРТ молочної залози з прямою УЗД кореляцією. Прямий зв’язок між BI-RADS класифікацією на МРТ та УЗД (p <0,001) знайдена у всіх категоріях (Таблиця 3).
Гістологічний аналіз вогнищ класифікованих за шкалою BI-RADS як категорія 4 і 5 (n = 22) показав, що 17 (77,3%) з них – доброякісні вогнища, а 5 (22,7%) – злоякісні (Таблиця 4).
Таблиця 2
Кореляція BI–RADS класифікації на МРТ і результатів прицільного УЗД (n = 68).
|
BI–RADS-МРТ |
Прицільне УЗД |
Загалом |
|
| Негативне | Позитивне | ||
| категорія 3 |
20 (43,6%) |
26(56,4%) |
46 (100%) |
| категорія 4 |
2 (10%) |
18(90%) |
20 (100%) |
| категорія 5 |
0 |
2(100%) |
2 (100%) |
p=0,025.
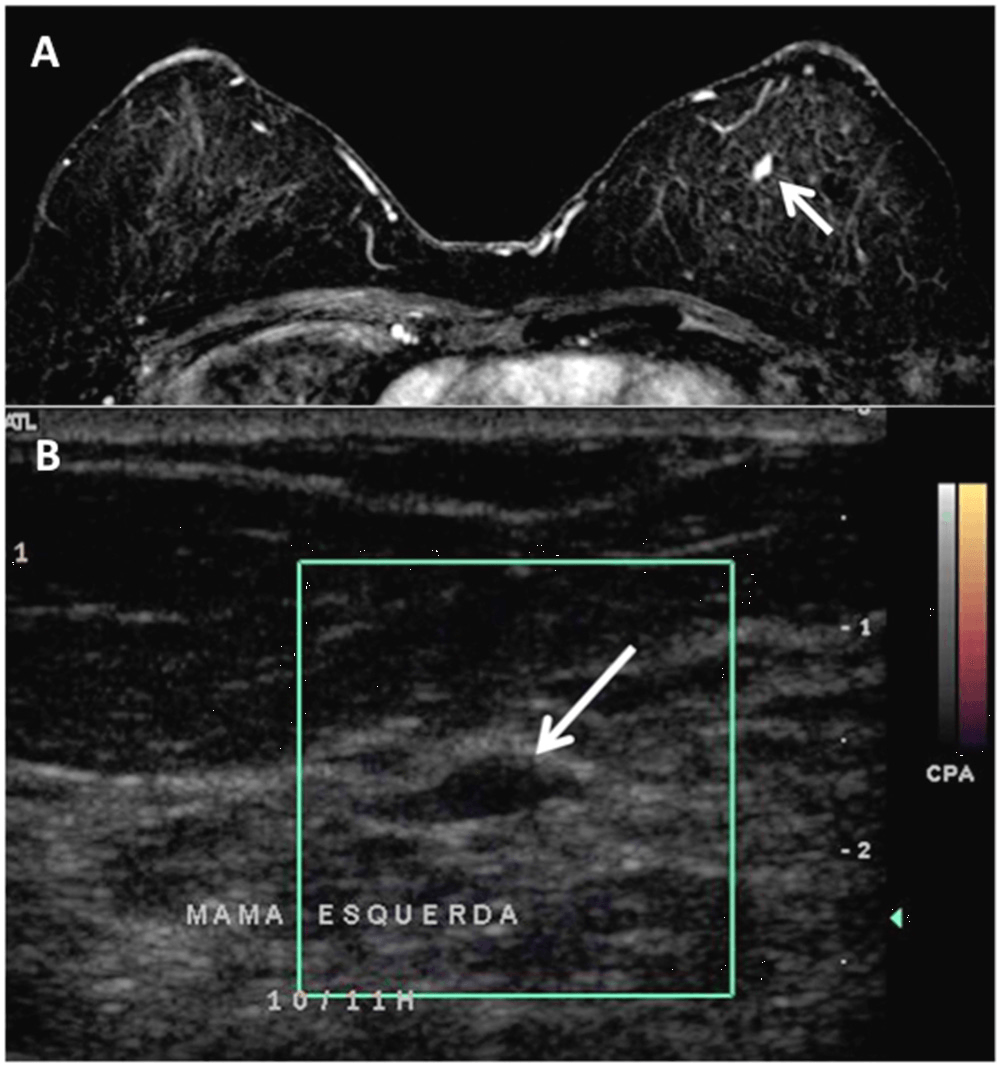
Рис. 1. МРТ зображення 52 річної жінки після правобічної квадрантектомії та радіотерапії (рак молочної залози). (А) Аксіальне Т1-зважене зображення з контрастним підсиленням, на якому видно овальне об’ємне утворення (стрілка) з гладкими контурами, гомогенним контрастним підсиленням і кінетичною кривою II типу (BI-RADS 4) в верхньомедіальному квадранті лівої молочної залози. (В) Прицільне УЗД показало інтрадуктальне овальне об’ємне утворення (стрілка), горизонтальне, обмежене, гіпоехогенне в верхньомедіальному квадранті лівої молочної залози, яке не було виявлене при першому УЗД. За допомогою пункційної біопсії під контролем УЗ виявлено інтрадуктальну папілому.
Таблиця 3
Кореляція BI–RADS класифікації на МРТ та УЗД патологічних вогнищ, знайдених при прицільному УЗД (n = 46).
| BI–RADS-МРТ |
BI–RADS-УЗД |
Загалом |
||
|
категорія 3 |
категорія 4 |
категорія 5 |
||
| категорія 3 |
24 (92.3%) |
2 (6.7%) |
0 |
26 (100%) |
| категорія 4 |
3 (16.7%) |
14 (77.8%) |
1 (5.5%) |
18 (100%) |
| категорія 5 |
0 |
0 |
2 (100%) |
2 (100%) |
p<0.001.
Два вогнища BI-RADS 4 категорії, які не знайшли на прицільному УЗД, підлягали хірургічній біопсії після передопераційного маркування гарпуном під контролем МРТ (ROLL-Radioguided Occult Lesion Localization), і обидві були доброякісними. Дев’ять вогнищ BIRADS 3 категорії знайдені на прицільному УЗД підлягали перкутанній біопсії і всі були доброякісними. Жодне з вогнищ BIRADS 3 категорії, виявлених на МРТ, але не знайдених при прицільному УЗД, не змінилося в розмірі або формі протягом періоду спостереження.
Таблиця 4
Кореляція BI–RADS класифікації при магнітно-резонансній томографії (МРТ) і гістологічному дослідженні (n = 31).
|
BI–RADS-МРТ |
Гістологія |
Загалом |
|
|
Доброякісні новоутворення |
Злоякісні новоутворення |
||
|
категорія 3 |
9 (100%) |
– |
9 (100%) |
|
категорія 4 |
16 (80%) |
4 (20%) |
20 (100%) |
|
категорія 5 |
1 (50%) |
1 (50%) |
2 (100%) |
p=0,025.
ОБГОВОРЕННЯ
Попередні роботи повідомляли про ймовірність ідентифікації на повторному прицільному УЗД патологічних вогнищ знайдених на МРТ (19-89%). Такий великий діапазон пояснюється тим, що використовувалися різні методи (ретроспективні роботи, відсутність встановлених критеріїв показів до обстеження, відсутність УЗД даних до МРТ дослідження, т.д.). У даній роботі, за допомогою прицільного УЗД виявлено 67,6% патологічних вогнищ знайдених на МРТ, але раніше не діагностованих за допомогою інших методів (всі BI-RADS категорії 5, більшість BI-RADS категорії 4, і приблизно половину BI-RADS категорії 3). Ці дані доводять, що за допомогою УЗД можна ефективно ідентифікувати підозрілі злоякісні вогнища.
Здатність ультразвуку виявляти раніше не діагностовані патологічні осередки не мало прямого зв’язку з розмірами і характеристиками вогнищ виявлених на МРТ. Однак, попередні роботи показали, що ймовірність ідентифікації патологічного вогнища знайденого на МРТ використовуючи прицільне УЗД прямо пропорційна до його розміру і варіює залежно від типу вогнища (вище для об’ємних утворень ніж для фокальних або необ’ємних патологічних вогнищ). Дані прицільного УЗД можуть бути атиповими і непереконливими.
У даній роботі, ми вирішили включити підозрілі вогнища (BI-RADS категорії 4 і 5) та ті, котрі, напевно, були доброякісними (BI-RADS категорії 3). Прицільне УЗД допомагає охарактеризувати підозріле вогнище, зробити перкутанну біопсію під УЗ контролем, і є дешевим, швидким, більш доступним, і комфортним методом для пацієнта. Але, якщо відсутня кореляція при прицільному УЗД, варто зробити біопсію підозрілих вогнищ під контролем МРТ або стереотаксичний метод. Для доброякісних вогнищ, знайдених на МРТ, сфокусоване повторне УЗД дає можливість охарактеризувати вогнище, і проводити подальше спостереження (враховуючи недоліки МРТ для моніторингу таких вогнищ). Крім того, ймовірність малігнізації вогнища, знайденого за допомогою МРТ, зростає, якщо є кореляція при прицільному УЗД.
У нашому дослідженні при повторному УЗД було ідентифіковано всі злоякісні вогнища. Невелика кількість злоякісних вогнищ у нашій роботі пояснюється обов’язковим проведенням МРТ пацієнтам, у яких були непереконливі укладення мамографічних або ультразвукових досліджень і скринінгу. У літературі, ймовірність виявлення ракового процесу при прицільному УЗД коливається від 8% до 56%, з середнім зваженим числом 36%.
УЗД властиві деякі характеристики, такі як оператор-залежність, що передбачає специфічну підготовку оператора для оцінки тканин молочної залози. Було висловлено пропозицію, що якщо один і той же радіолог виконував прицільне УЗД і МРТ, результати будуть більш точними. Проте, Bosch et al. показали значний ступінь узгодженості між дослідниками, у тому випадку, якщо УЗД молочної залози було виконане ними за наявності необхідного обсягу знань, не дивлячись на різницю в їх досвіді. У більшості випадків, прицільне УЗД виконували два радіологи. Результати нашої роботи мають високу відтворюваність при дотриманні наступних умов: дослідження виконується професіоналом з досвідом в галузі візуалізації молочної залози з використанням адекватної апаратури. Застосування повторного УЗД з об’ємною навігацією є новим альтернативним методом для об’єктивного порівняння МРТ та УЗД даних. Ця особливість дає значно вищу ймовірність виявлення патологічного вогнища, і зменшує залежність від оператора.
ВИСНОВКИ
Прицільне повторне (second look) УЗД може визначити велику частину патологічних вогнищ знайдених тільки на МРТ молочної залози, особливо вогнища високого ризику малігнізації, у випадку його проведення професіоналом з досвідом в УЗД та МРТ молочної залози.
Відкрийте для себе розширені функціональні можливості з ультразвуковою діагностичною системою Medison Accuvix XG. Тільки кращі пропозиції від компанії RH.
Питання та відповіді (FAQ)
Яка мета дослідження?
- Підтвердити ефективність прицільного ультразвукового дослідження для виявлення патологічних вогнищ у молочній залозі, виявлених за допомогою МРТ, але не візуалізованих мамографією, УЗД та клінічним оглядом.
Які методи використовувалися у дослідженні?
- Дослідження включало 68 патологічних вогнищ у 49 пацієнтів. Пацієнтам проводили МРТ та прицільне УЗД молочної залози. МРТ-дослідження проводили один або два радіологи, спеціалісти з томографії молочної залози. Патологічні вогнища оцінювали за шкалою BI-RADS.
Які результати дослідження?
- Прицільне УЗД виявило 46 з 68 (67,6%) патологічних вогнищ, знайдених на МРТ. Висока точність спостерігалася для вогнищ категорії 4 та 5 за BI-RADS класифікацією.
Чи існує залежність між результатами УЗД та характеристиками вогнищ на МРТ?
- Чіткого зв’язку між даними УЗД, типом патологічного вогнища, розмірами, морфологічними характеристиками, характеристикою контрастного підсилення і даними МРТ не було виявлено.
Які висновки дослідження?
- Прицільне УЗД може виявити значну частину патологічних вогнищ, виявлених на МРТ, особливо високого ризику, за умови проведення дослідження досвідченим спеціалістом.
Які переваги прицільного УЗД перед МРТ?
- Можливість проведення перкутанної біопсії під контролем УЗД, кращий доступ до певних ділянок молочної залози, процедура більш комфортна для пацієнтів та доступніша за вартістю.
Що робити, якщо прицільне УЗД не виявляє патологічне вогнище, виявлене на МРТ?
- У разі відсутності кореляції на прицільному УЗД, необхідно розглянути біопсію підозрілих вогнищ під контролем МРТ або стереотаксичний метод.















14.10.2019
Василий