🤖 Краткий пересказ от ИИ
Полипы желчного пузыря – это выступы стенки органа, часто случайно обнаруживаемые при ультразвуковом исследовании (УЗИ) брюшной полости, которое является ключевым методом их выявления и классификации.
Статья детально описывает сонографические признаки различных типов полипов, включая холестеролоз и воспалительные полипы, а также подчеркивает значение динамического наблюдения и новых ультразвуковых методов. Для точной диагностики применяются как обычные, так и передовые УЗИ аппараты, улучшающие визуализацию и дифференциацию образований.
✅ Ключевые тезисы из статьи:
- Диагностика: Полипы желчного пузыря выявляются и классифицируются преимущественно с помощью УЗИ, требующего тщательной методики и динамического наблюдения.
- Лечение: Определение дальнейшей тактики ведения пациентов с полипами основывается на их точной ультразвуковой дифференциации и, при необходимости, гистологической верификации.
- Преимущества: Современные УЗИ-методы, такие как УЗИ высокого разрешения, 3D-УЗИ и УЗИ с контрастным усилением, значительно повышают диагностическую точность и возможности дифференциации полипов.
- Ограничения: Некоторые УЗИ-методы (например, 3D-УЗИ и CEUS) имеют ограничения для очень мелких поражений, а окончательная дифференциация ряда псевдополипов часто требует гистологии.
Последнее обновление: 21 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Авторы: G. Cocco, R. Basilico, A. Delli Pizzi, N. Cocco, A. Boccatonda, D. D’Ardes, S. Fabiani, N. Anzoletti, P. D’Alessandro, G. Vallone, F. Cipollone, C. Schiavone
Содержание:
- Вступление
- Анатомия желчного пузыря
- Сонография желчного пузыря: методика исследования
- Новые ультразвуковые методы
- Холестеролоз
- Холестерин и воспалительные полипы
- Аденомиоматоз желчного пузыря
- Истинные полипы желчного пузыря: аденома, карцинома и метастазы
- Наблюдение за желчным пузырем
Вступление
Полипы желчного пузыря – это возвышения стенки желчного пузыря, выступающие в просвет. Они случайно обнаруживаются во время УЗИ брюшной полости или после холецистэктомии, с оценочной распространенностью до 9,5% пациентов. Полипы желчного пузыря неподвижны и не имеют задней акустической тени. Они могут быть сидячими или на ножках.
Систематический обзор Elmasry et al. классифицировал полипы желчного пузыря на псевдополипы и настоящие полипы. Псевдополипы являются доброкачественными и включают холестероз, холестериновые полипы, воспалительные полипы и локализованный аденомиоматоз.
Настоящие полипы желчного пузыря могут быть доброкачественными или злокачественными. Доброкачественные полипы чаще всего представляют собой аденомы, а злокачественные полипы – аденокарциномы и метастазы. Кроме того, существуют редкие типы доброкачественных и злокачественных полипов желчного пузыря, такие как мезенхимальные опухоли и лимфомы.
В этом графическом обзоре мы кратко напоминаем нормальную анатомию и функцию желчного пузыря, описываем нормальную ультразвуковую анатомию и указываем на широкий спектр патологических нарушений стенки желчного пузыря. Этот обзор основан на совокупном опыте наших центров с тщательным анализом литературы за последние 18 лет (2001–2019 гг.). Систематический поиск литературы проводился в PubMed и включал оригинальные исследования и обзорные статьи, посвященные сонографическим описаниям полипов желчного пузыря и связанных с ними заболеваний.
Анатомия желчного пузыря
Желчный пузырь представляет собой полый грушевидный внутренний орган длиной ~ 7-10 см и шириной ~ 2,5-3,5 см с тонкими и правильными стенками. Он расположен в ямке желчного пузыря между IV и V сегментами печени, которая представляет собой область, лишенную висцеральной брюшины.
Желчный пузырь состоит из трех частей: инфундибулума, тела и дна (рис. 1). Его функция – хранить желчный объем (желчь), обычно 30–50 мл. Когда пища попадает в тонкий кишечник, высвобождается гормон, называемый холецистокинином, который сигнализирует желчному пузырю о сокращении и выделении желчи в тонкий кишечник через общий желчный проток. Желчный пузырь действует как резервуар, который накапливает желчь во время голодания, выливая ее в начальный тракт тонкой кишки после еды, чтобы помочь процессу пищеварения, особенно за счет расщепления жиров.
По мнению ряда авторов, верхний предел нормальности толщины стенки желчного пузыря составляет 4 мм. Толщина пристеночной поверхности желчного пузыря может превышать этот предел, если пациент не голодает из-за сокращения гладких мышц органа или по определенным патологическим причинам, включая воспалительные, неопластические и системные патологии. Эти патологии можно дифференцировать с помощью комбинированной оценки клинических данных и результатов визуализации.
Рисунок 1: Сонографическое изображение показывает изображение желчного пузыря: инфундибулум, тело и дно (белые стрелки).
Ультразвук обеспечивает оптимальное изображение всего желчного пузыря (инфундибулума, тела и дна). На обычном трансабдоминальном ультразвуковом изображении с использованием низкочастотных датчиков виден один или два слоя стенки желчного пузыря (рис. 2a, b).
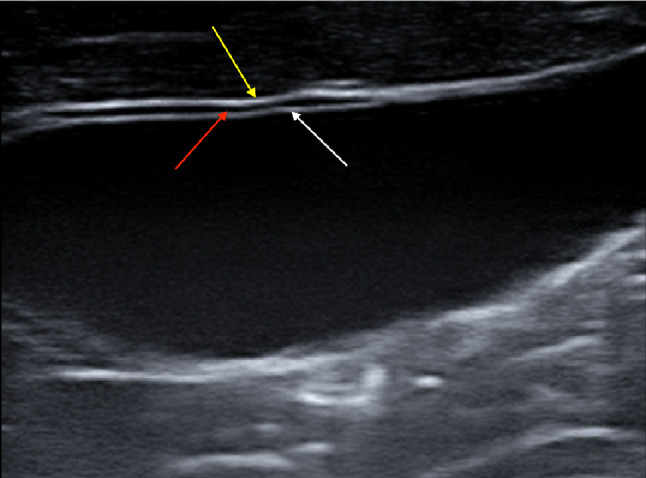
Сонография высокого разрешения (HRUS) с использованием высокочастотных датчиков показывает три слоя стенки желчного пузыря, включая самый внутренний гиперэхогенный слой, средний тонкий гипоэхогенный слой и самый внешний гиперэхогенный слой. Самый внутренний слой соответствует слизистой оболочке, является линейным, эхогенным и имеет правильную поверхность; средний слой соответствует мышечному слою, тонкий и слегка гипоэхогенный; а самый внешний слой соответствует серозной оболочке органа и является линейным, эхогенным и регулярным (рис. 3).
Рисунок 2: Обычное трансабдоминальное ультразвуковое изображение с использованием конвексного датчика (1–5 МГц) показывает один слой (белая стрелка). b На обычном трансабдоминальном ультразвуковом изображении с использованием конвексного датчика (1–5 МГц) показаны два слоя стенки желчного пузыря (белые стрелки)
Рисунок 3: Линейный датчик с использованием высокочастотных преобразователей может лучше визуализировать слои стенки желчного пузыря. На изображении изображены три слоя стенки желчного пузыря, включая самый внутренний гиперэхогенный слой (белая стрелка), средний тонкий гипоэхогенный слой (красная стрелка) и самый внешний гиперэхогенный слой (желтая стрелка).
Сонография желчного пузыря: методика исследования
Оптимальную сонографию желчного пузыря следует проводить у пациента натощак (около 6–8 часов) с использованием конвексных (2–8 МГц) и линейных (3–13 МГц) датчиков. Обследование должно быть оптимизировано для получения соответствующих изображений в B-режиме и проводиться путем систематического сканирования с использованием подреберных и межреберных доступов, а также с помощью продольных и поперечных изображений органа. Анатомия (форма, размеры, толщина стенок, регулярность и структура стенок желчного пузыря) и содержимое должны быть оценены.
Мелкие отложения желчного ила могут имитировать полипы стенки желчного пузыря (рис. 4а). Полезно проводить динамическое УЗИ желчного пузыря, меняя положение пациента. Полипы останутся фиксированными, поскольку желчный ил оторвется от стенки (рис. 4b).
Сонография желчного пузыря должна сочетаться с цветным и энергетическим допплером. При использовании режима цветного допплера врач должен установить на аппарате низкие значения PRF и оптимизировать усиление цвета, чтобы оценить поток мелких сосудов стенки желчного пузыря, характеризующийся низкими скоростями. В настоящее время ультразвуковые аппараты оснащены специальными настройками для медленных сосудистых потоков. Например, УЗ-аппарат CHISON QBIT 5.
Рисунок 4: a На ультразвуковых изображениях видны мелкие отложения желчного ила, которые могут имитировать полипы стенки желчного пузыря (белые стрелки). b Полезно провести динамическое УЗИ желчного пузыря, изменив положение пациента (зеленая стрелка)
Новые ультразвуковые методы
Ультразвук высокого разрешения (HRUS) основан на использовании низко- и высокочастотных датчиков при оценке желчного пузыря. Поскольку высокая частота характеризуется лучшим разрешением, HRUS может лучше оценить слои стенки желчного пузыря и более точно проанализировать изменение внутреннего эхо-сигнала полипов по сравнению с традиционной трансабдоминальной сонографией. Хотя данные в литературе все еще ограничены, HRUS, по-видимому, обеспечивает успешную работу при оценке рака желчного пузыря и дифференциации рака желчного пузыря от аденомиоматоза .
3D-УЗИ- это прогрессирующий метод диагностики желчного пузыря. Исследование, проведенное на 80 пациентах с полипами желчного пузыря, показало, что совпадение диагноза достигалось в 89% случаев, когда применялось 2D и 3D УЗИ. Однако 3D-УЗИ показало худшую диагностическую эффективность при обнаружении полипов менее 4 мм.
Ультразвук с контрастным усилением (CEUS) – многообещающий инструмент для повышения точности диагностики при выявлении и оценке заболеваний желчного пузыря. Numata et al. использовали инъекцию контраста с галактозой и пальмитиновой кислотой для оценки полипов путем анализа критериев увеличения опухоли и сосудов опухоли извилистого типа; этот метод продемонстрировал 91% точность диагностики злокачественных новообразований. Другие исследования показали ограничение, связанное с размером поражений, поскольку диагностическая точность была выше для полипов размером более 10 мм.
Холестеролоз
Холестеролоз – наиболее частый псевдополип. Он протекает бессимптомно и может быть изолированным или связанным с камнями в желчном пузыре. Холестеролоз обычно диагностируется случайно во время сонографии. Это состояние возникает в результате аномального отложения липидов (триглицеридов, предшественников холестерина и сложных эфиров холестерина) в слизистой оболочке желчного пузыря.
Во время сонографии холестеролоз проявляется в виде париетальных гиперэхогенных одиночных или множественных очагов на стенке желчного пузыря, генерируя артефакты в виде хвоста кометы в B-режиме и мерцающие артефакты при цветном допплеровском исследовании.
Артефакт в виде хвоста кометы – это форма реверберации (рис. 5а). В этом артефакте два отражающих интерфейса и последовательные эхо-сигналы расположены близко друг к другу. В результате получается артефакт, вызванный принципом реверберации, но имеющий треугольную, сужающуюся форму. Мерцающие артефакты на цветном допплеровском ультразвуке возникают из-за взаимодействия ультразвукового луча с шероховатой акустической границей, состоящей из случайно расположенных сильно отражающих сред, таких как кристаллы холестерина или кальцификация (рис. 5b).
Рисунок 5: На ультразвуковом изображении видны множественные париетальные гиперэхогенные очаги на теле желчного пузыря и стенке воронки, генерирующие артефакты в виде хвоста кометы в B-режиме (белые стрелки). b На ультразвуковом изображении показаны множественные париетальные гиперэхогенные очаги на теле желчного пузыря, создающие мерцающие артефакты при цветном допплеровском исследовании (желтые стрелки)
Холестерин и воспалительные полипы
Полипы холестерина представляют собой полиповидный вариант холестеролоза, при котором отложения приводят к образованию одиночных или множественных полипов холестерина, которые прикрепляются к подлежащей слизистой оболочке с помощью хрупкой эпителиальной ножки, состоящей из макрофагов, заполненных липидами. Эти полипы могут отламываться, что приводит к осложнениям, аналогичным тем, которые возникают при небольших камнях в желчном пузыре.
При сонографии полипы холестерина обычно выглядят как множественные поражения, однородные, на ножке и меньше 1 см; полипы обычно более гиперэхогенны, чем паренхима печени (рис. 6 а, b).
Рисунок 6: a На ультразвуковом изображении видны одиночные холестериновые полипы, однородные, на ножке, без задней акустической тени, размером менее 1 см, более гиперэхогенные, чем паренхима печени (белая стрелка). b На сонографическом изображении видны два холестериновых полипа, однородные, на ножке, без задней акустической тени, размером менее 1 см, более гиперэхогенные, чем паренхима печени (белые стрелки)
Воспалительные полипы – наименее распространенный тип псевдополипов, составляющий около 10% полипов желчного пузыря. Они представляют собой локальные эпителиальные разрастания воспалительных реакций с инфильтрацией воспалительных клеток и часто связаны с хроническим холециститом.
При ультразвуковом исследовании воспалительные полипы часто характеризуются более высокой эхогенностью, чем паренхима печени, и являются гомогенными, сидячими или с ножками (рис. 7), трудно отличимыми от полипов холестерина. Хотя описаны воспалительные полипы размером более 1 см, обычно они имеют диаметр менее 10 мм. Примечательно, что большие воспалительные полипы можно спутать с настоящими полипами желчного пузыря.
Рисунок 7: На сонографическом изображении показан воспалительный полип (белая стрелка), который имеет более высокую эхогенность, чем паренхима печени, однородный, с ножкой и диаметром менее 10 мм.
Как правило, дифференциальная диагностика холестерина и воспалительных полипов проводится гистологически, и по этой причине CEUS обычно не используется. Эти поражения обычно выглядят однородными, слегка гиперэхогенными в артериальной фазе и окружены нормальной тканью.
Вопросы и ответы об УЗИ полипов желчного пузыря
Что такое полипы желчного пузыря?
- Полипы желчного пузыря — это выступы на стенке желчного пузыря, которые выступают в его просвет. Они часто обнаруживаются случайно при УЗИ брюшной полости.
Как классифицируются полипы желчного пузыря?
- Полипы желчного пузыря классифицируются на псевдополипы (доброкачественные, такие как холестероз, холестериновые и воспалительные полипы, локализованный аденомиоматоз) и настоящие полипы (доброкачественные, такие как аденомы, и злокачественные, такие как аденокарциномы и метастазы).
Каковы особенности УЗИ-диагностики полипов желчного пузыря?
- Полипы желчного пузыря на УЗИ обычно неподвижны и не имеют задней акустической тени.
- При УЗИ высокого разрешения (HRUS) с использованием высокочастотных датчиков можно лучше оценить три слоя стенки желчного пузыря.
- Важно проводить динамическое УЗИ, меняя положение пациента, чтобы отличить полипы от отложений желчного ила.
Что такое холестероз желчного пузыря и как он выглядит на УЗИ?
- Холестероз — это наиболее частый псевдополип, связанный с аномальным отложением липидов в слизистой оболочке желчного пузыря.
- При УЗИ он проявляется в виде множественных гиперэхогенных очагов на стенке желчного пузыря, которые могут генерировать артефакты в виде хвоста кометы и мерцающие артефакты при цветном допплеровском исследовании.
В чем разница между холестериновыми и воспалительными полипами?
- Холестериновые полипы — это полиповидный вариант холестероза, часто множественные, на ножке, менее 1 см и более гиперэхогенные, чем паренхима печени.
- Воспалительные полипы — это наименее распространенный тип псевдополипов, часто связанный с хроническим холециститом, обычно имеют диаметр менее 10 мм и могут быть трудно отличимы от холестериновых полипов на УЗИ.
Какие новые ультразвуковые методы используются для диагностики полипов желчного пузыря?
- Ультразвук высокого разрешения (HRUS) позволяет лучше оценить слои стенки желчного пузыря и анализировать изменения эхо-сигнала полипов.
- 3D-УЗИ может повысить точность диагностики, но менее эффективно для полипов менее 4 мм.
- Ультразвук с контрастным усилением (CEUS) показывает перспективность для оценки злокачественных новообразований, особенно для полипов размером более 10 мм.





















06.01.2022
Сірант Юрій Петрович