Авторы: Jung Hyun Yoon, Haesung Yoon, Eun-Kyung Kim, Hee Jung Moon, Youngjean Vivian Park, Min Jung Kim
Вступление
Выделения из сосков составляет 2% -10% симптомов, о которых женщины сообщают, когда обращаются за помощью к врачу. Выделения соска могут быть результатом различных физиологических или патологических причин, и точная идентификация причинного состояния имеет решающее значение для ведения пациента. Несмотря на беспокойство, которое они вызывают, большинство основных причин выделений из соска являются доброкачественными.
Требуется тщательное обследование пациента, чтобы точно отличить пациентов, которым требуется хирургическое лечение рака молочной железы, от тех, кому можно назначить консервативную терапию.
Патогенез выделений из соска
Выделения из соска определяются как истинный прямой дренаж из протоков молочной железы, который в значительной степени появляется на поверхности соска. Чрезвычайно явные выделения из соска обусловлены:
- избыточным выделением из-за физиологических или гормональных причин
- обструктивными новообразованиями груди или повреждениями, расположенными внутри протоковых структур, которые либо блокируют систему дренажа протоков, либо независимо вызывают избыточные выделения в протоке (рис. 1).
Исходя из своего происхождения, выделения из сосков могут быть классифицированы как физиологические или патологические. Физиологические выделения из сосков включают галакторею после нормальной гормональной стимуляции во время беременности или кормления грудью. Это состояние может сохраняться более 1 года после прекращения грудного вскармливания. Помимо беременности или лактации, повышенный уровень пролактина или тиреотропного гормона может вызывать галакторею, и врач должен определить, присутствуют ли основные состояния, вызывающие эти гормональные нарушения.
Рисунок 1: Патогенез патологического выделения из соска.
Патологические выделения из сосков определяются как спонтанные, односторонние, кровянистые или серозные выделения, часто возникающие из одного протока.
Распространенными причинами патологических выделений из сосков являются внутрипротоковая папиллома, эктазия протоков, воспаление и рак молочной железы, среди которых наиболее распространенной является внутрипротоковая папиллома, на которую приходится примерно 57% случаев.
Оценка пациенток с выделениями из сосков
За исключением физиологической галактореи, наблюдаемой у беременных или кормящих женщин, необходимо провести тщательное расследование причины выделения из соска. Подробный анамнез, включая историю болезни пациентки и физическое обследование, оценивающее характеристики выделения из соска, должен быть выполнен в качестве первого шага.
Физическое обследование необходимо для определения образования груди.
Если выделение считается физиологическим, основываясь на клинической информации и характеристиках выделения из соска, дальнейшие исследования молочной железы для визуализации не требуются
Если выделение считается патологическим, все женщины должны проходить обследование молочной железы, независимо от возраста.
Методы визуализации
Результаты визуализации, связанные с патологическими выделениями из соска, могут варьироваться в зависимости от их происхождения и применяемого метода визуализации. Среди распространенных методов визуализации, доступных в настоящее время для визуализации молочных желез, обычно рекомендуется маммография.
Маммография может выявить образования, микрокальцификации и архитектурные искажения, которые могут быть связаны с основной патологической причиной. Однако чувствительность маммографии при обнаружении поражения, вызывающего патологическое выделение из соска, очень низкая, поскольку внутрипротоковые образования или субареолярной области, как правило, невелики и не имеют микрокальцификаций.
УЗИ молочных желез
УЗИ используется в качестве дополнения к маммографии для визуализации молочных желез, что позволяет дополнительно характеризовать отклонения, обнаруженные при маммографии, и обеспечивает сопровождение при биопсии.
Для женщин с патологическим выделением из соска УЗИ позволяет обнаружить причинное повреждение(я), а также ориентацию окружающих протоковых структур, что полезно при планировании метода биопсии или объема операции.
По данным Американской коллегии радиологов по отчетам и данным системы визуализации молочных желез (ACR BI-RADS), для описания и дифференциации доброкачественных и злокачественных поражений молочной железы используются различные функции УЗИ. ACR BI-RADS классифицирует изменения протоков как «связанные признаки», а аномальные изменения протоков определяются как:
- кистозная дилатация протока/протоков, содержащих нерегулярные калибры или разветвления;
- расширение протоков от злокачественного новообразования;
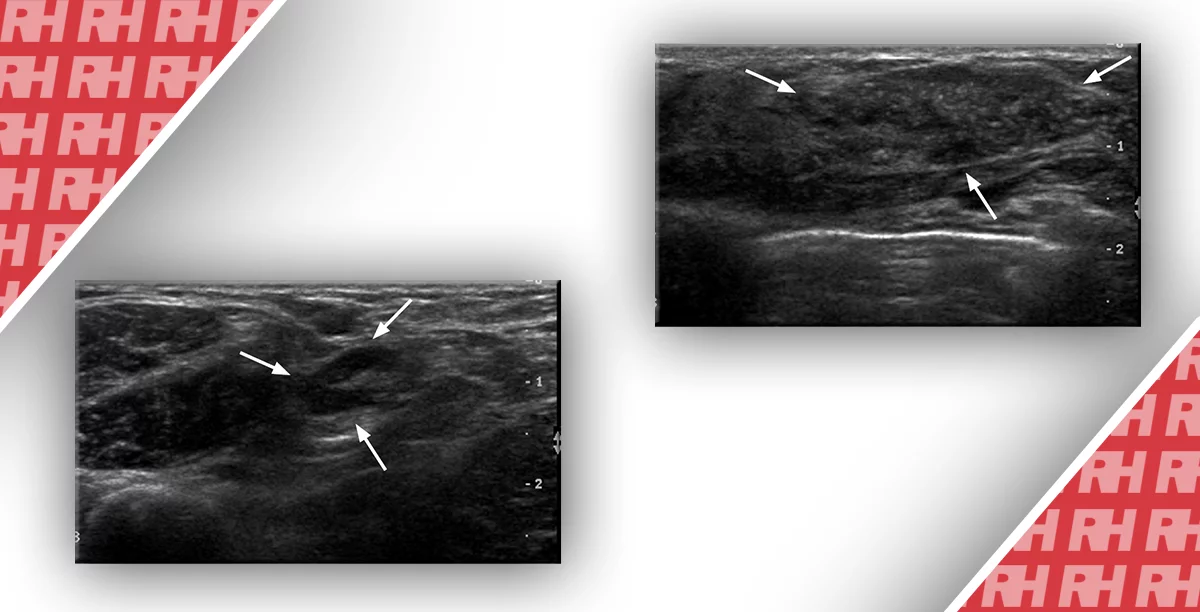
- наличие внутрипротокового образования, тромба или инородных частиц (рис. 2)
Среди изменений протоков, в настоящее время интрадуктальные массы рекомендуется оценивать как категорию 4а, что указывает на необходимость биопсии, поскольку эти интрадуктальные массы имеют 8% риска развития злокачественных новообразований.
Рисунок 2: УЗИ аномальных изменений протоков: кистозная дилатация протоков (A, стрелки), содержащие нерегулярные калибры или разветвления (B, стрелки), расширение протоков из-за злокачественного образования (C, стрелки), наличие внутрипротокового образования, тромба или мусора (D, звездочка).
Радиальное сканирование
Применение датчика под разными углами помогает точно определить внутрипротоковое новообразование и/или очертить структуру протоков. При подозрении на внутрипротоковое поражение радиальное сканирование помогает визуализировать протяженность и направление вовлеченного протока путем расположения датчика параллельно длинной оси обнаруженного внутрипротокового поражения (рис. 3). Кроме того, радиальное сканирование помогает обнаружить протоковые структуры, вовлеченные вблизи внутрипротокового поражения, вызывающего патологические выделения, а также поражения, расположенные в периферических протоках (рис. 4).
Рисунок 3: Применение различных углов во время ультразвукового сканирования для ориентации протоков.
Если подозревается внутрипротоковое повреждение (стрелки) при поперечном или продольном сканировании (A, B), радиальное сканирование, полученное путем позиционирования ультразвукового датчика параллельно продольной плоскости внутрипротокового поражения (D), показывает протяженность вовлеченного протока и соединение с соском (C, стрелка).
Рисунок 4: Радиальные сканирования для оценки протяженности протоковых структур.
Когда датчик расположен в радиальной плоскости (A), внутридуктальное образование, располагается вместе с расширенными протоками, идущими к соску (B, стрелка). Вращая датчик в направлении по часовой стрелке / против часовой стрелки (C), можно визуализировать связанные незначительные протоковые структуры (D, стрелки) вместе с полной протяженностью пораженного протока (D, пунктирная окружность).
Техника периферического сжатия
Ткани соска или ареолярного отростка могут препятствовать обнаружению повреждений из-за акустического затенения, поэтому методы маневрирования области соска с целью уменьшения затенения помогают визуализировать субареолярные протоковые структуры. Датчик расположен радиально, параллельно длинной оси пораженного протока. Затем к боковому концу датчика прикладывают сжатие, сглаживая область соска и сгибая сосок к другой стороне (рис. 5).
Рисунок 5: Техника периферического сжатия.
При сканировании субареолярной области выпуклость соска вызывает акустическое затенение, которое мешает четкому изображению (A). При обнаружении внутрипротокового поражения датчик расположен радиально, параллельно длинной оси пораженного протока (стрелки A). Сначала применяется сжатие на дистальном конце датчика (B, изогнутая стрелка), а затем на проксимальном конце датчика, сглаживая сосок (B, прямая стрелка). Наконец, датчик сдвигается к соску (C, прямая стрелка), сгибая его к другой стороне (C, изогнутая стрелка).
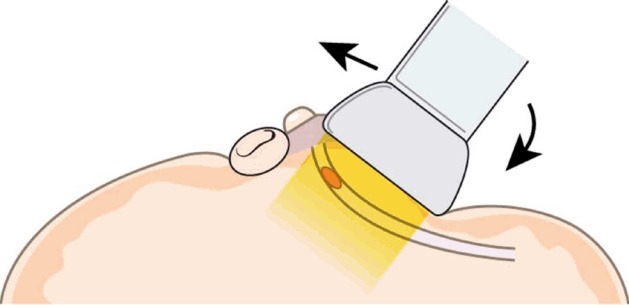
Техника “скрученного” соска
В то время как метод периферического сжатия включал сгибание соска с датчиком, метод с закрученным соском требует ручного сжатия врачом. Поскольку целевой проток локализуется с помощью датчика, расположенного параллельно его длинной оси, указательный палец свободной руки врача располагается на соске, противоположном датчику. Сдвигая датчик к соску, сосок постепенно катится по указательному пальцу, обеспечивая прочное прилипание датчика к коже и выравнивание области, которая нуждается в визуализации (рис. 6).
Рисунок 6: Когда датчик расположен параллельно длинной оси исследуемого канала, указательный палец свободной руки врача располагается на противоположной стороне соска. Сдвигая датчик к соску (прямая стрелка), сосок постепенно катится по указательному пальцу, обеспечивая прочное сцепление датчика с кожей (изогнутая стрелка) и выравнивая область, которая нуждается в визуализации.
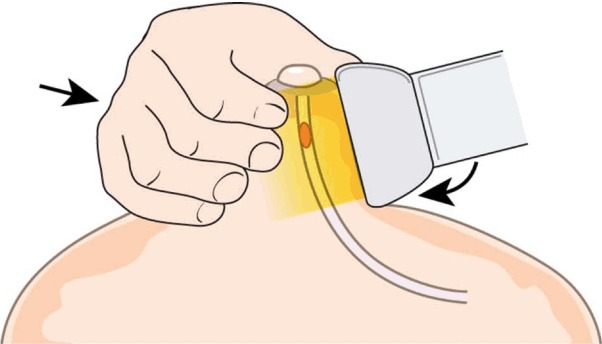
Техника сжатия двумя руками
Интрадуктальные поражения часто производят выделения, которые заполняют протоки, вызывая дилатацию протоков и выделения из сосков. При УЗИ молочной железы эти выделения выделяются в виде эхогенного материала внутри протоков, имитируя твердые внутрипротоковые образования. Техника сжатия двумя руками полезна для дифференциации внутрипротокового мусора от истинных образований, поскольку внешнее сжатие может разрушить протоки, содержащие только секреторный материал, но не протоки, содержащие новообразование. Когда датчик расположен на радиальной оси, врач сжимает область соска, при этом датчик и свободная рука не используются для сканирования (рис. 7). Датчик сдвигается дистально и изменения в целевом протоке показывают, является ли поражение истинным образованием или секреторным мусором.
Рисунок 7: Когда датчик расположен на радиальной оси, врач сжимает область соска, при этом датчик и свободная рука не используются для сканирования (прямая стрелка). Датчик сдвигается дистально для включения соска (изогнутая стрелка), и изменения в целевом протоке показывают, является ли поражение истинным образованием или секреторным мусором.
Динамические маневры с использованием доплеровской визуализации
Другой метод, который можно использовать для различения истинных внутрипротоковых новообразований и секреторного материала, – это использование режима допплера. При применении допплеровского сканирования смещение внутрипротокового мусора создает допплеровские сигналы, поскольку секреторные материалы перемещаются взад и вперед в соответствии с чередованием сжатия и высвобождения, вызванного применением датчика (рис. 8).
Рисунок 8: Динамические маневры с использованием доплеровской визуализации.
Поскольку попеременное сжатие (A, стрелки) и высвобождение (B, стрелки) применяется с ультразвуковым датчиком, колебательные движения внутрипротокового содержимого, перемещающегося назад и вперед, генерируют доплеровские сигналы, подтверждая присутствие секреторного материала, а не истинных внутрипротоковых образований.