🤖 Краткий пересказ от ИИ
Статья анализирует случаи ложноотрицательных результатов неинвазивного пренатального тестирования (НИПТ) на трисомию 21, подробно рассматривая их на основе клинических случаев и генетического анализа тканей плода и плаценты.
Ключевые выводы показывают, что ложноотрицательные результаты НИПТ чаще всего объясняются плацентарным мозаицизмом, при котором ДНК плаценты не полностью отражает кариотип плода. Это подчеркивает, что НИПТ является лишь скрининговым тестом, и необходимо дальнейшее клиническое наблюдение, включая регулярные ультразвуковые исследования с помощью УЗИ аппаратов, для подтверждения результатов и предотвращения ложных диагнозов.
✅ Ключевые тезисы из статьи:
- Диагностика: НИПТ использует бесклеточную ДНК плода в крови матери для скрининга на распространенные хромосомные аномалии.
- Лечение: При отрицательных результатах НИПТ необходим регулярный ультразвуковой мониторинг и, при подозрении, дальнейшая инвазивная пренатальная диагностика.
- Преимущества: НИПТ обладает высокой чувствительностью и специфичностью (>99% обнаружения Т21) при низкой частоте ложноположительных результатов (<0,1%).
- Ограничения: Основным ограничением НИПТ является плацентарный мозаицизм, который может приводить к ложноотрицательным или ложноположительным результатам.
Последнее обновление: 21 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Резюме
Предусловия
Неинвазивное пренатальное тестирование (НИПТ) с использованием бесклеточной эмбриональной ДНК плода широко применяется для пренатального скрининга с целью выявления распространенных анеуплоидий плода (таких как трисомия 21, 18 и 13). В предыдущих исследованиях было показано, что НИПТ является высокочувствительным и специфическим методом, но случаются ложноположительные (ЛП) и ложноотрицательные (ЛО) результаты. Хотя распространенность ложноположительных результатов НИПТ при синдроме Дауна является редкой, влияние на семьи и общество является значительным.
Подача дела
В этой статье описаны два случая плодов, которые получили “отрицательный” результат на трисомию 21 по технологии НИПТ с использованием полупроводниковой платформы секвенирования. Однако кариотипы амниотической жидкости плодов были 46,XY, + 21 der(21;21)(q10;q10) и 47,XY, + 21 кариотип соответственно. Биопсии плаценты подтвердили, что в первом случае коэффициент химерности хромосомы 21 плаценты колебался от 13 до 88% с кариотипом 46,XX, + 21,der(21;21)(q10;q10)[86]/46,XX[14] клеток хориона плаценты (середина плацентарной ткани со стороны плода). Однако во втором случае среди всех биоптатов плаценты процент общего химеризма составлял менее 30%; а биоптаты плаценты, взятые в середине материнской части и в середине плодовой части, также имели разный уровень мозаичности трисомии 2 – 10% и 8% соответственно. В конце концов, беременности были прерваны на 30-м и 27-м сроках гестации соответственно.
Заключение
В этом исследовании мы представляем два случая результатов ЛО НИПТ, которые могли быть вызваны биологическими механизмами, а не низким качеством, техническими ошибками или небрежностью. Клинические генетики и их пациенты должны понимать, что НИПТ – это скрининговая процедура.
Предусловия
Трисомия 21 (Т21, также известная как синдром Дауна) является одной из самых распространенных хромосомных аномалий в мире, встречается примерно на 1:700 живорожденных [1]. Неинвазивное пренатальное тестирование (НИПТ) быстро изменило мировой ландшафт пренатального скрининга распространенных хромосомных анеуплоидий плода благодаря своей высокой чувствительности и специфичности [2, 3]. НИПТ оценивает фракцию бесклеточной эмбриональной ДНК плода (бкэДНК), циркулирующую в материнской крови, которая может быть обнаружена на сроке беременности уже в 9 недель [4]. НИПТ применяется для скрининга пациенток с высоким риском анеуплоидии плода в рамках антенатального наблюдения и все чаще используется в клинической практике.
По сравнению с другими методами скрининга, НИПТ имеет непревзойденную чувствительность и специфичность для выявления трисомии 21 [5, 6].Более 99% случаев можно выявить с помощью НИПТ, а частота ложноположительных результатов составляет менее 0,1% [7]. БкэДНК в материнской плазме происходит из апоптических цитотрофобластов [8]; таким образом, в большинстве беременностей генетические компоненты плаценты и тканей плода идентичны. Однако из-за ограниченного плацентарного мозаицизма результаты НИПТ не всегда могут быть репрезентативными для истинного кариотипа плода, и могут случаться как ложноотрицательные (ЛО), так и ЛП результаты [9,10,11,12]. Плацентарный мозаицизм [10], хромосомные перестройки плода, исчезновение двойни или близнецов [13],семейные хромосомные аномалии и злокачественные новообразования являются распространенными причинами ЛП результатов НИПТ [14].
В противоположность этому, среди многих проанализированных клинических наблюдений результаты НИПТ ЛО, связанные с анеуплоидией плода, встречались редко [15, 16]. Наличие низкого содержания бкэДНК и плацентарного мозаицизма ассоциируется с некоторыми результатами ЛО, тогда как другие остаются невыясненными [17]. Влияние вышеупомянутых факторов на результаты НИПТ ЛО остается неясным. В частности, существует высокая вероятность того, что ЛО клинически неправильно диагностируются, и причины результатов НИПТ ЛО должны быть исследованы. Клинические генетики должны распознавать такие результаты ЛО, а пациенты должны быть проинформированы о расхождениях между результатами НИПТ и последующими цитогенетическими анализами.
В этом исследовании сообщается о двух случаях Т21 плода, связанных с плацентарным мозаицизмом, которые привели к одному ЛО НИПТ результата.
Подача дела
Случай 1
23-летнюю здоровую женщину с первичной беременностью с одним плодом направили в Первую аффилированную больницу при Медицинском университете Ганнана. Серологический скрининг в 12 недель в сочетании с измерением прозрачности шейки матки (2,1 мм) показал критический риск Т21 плода 1 на 529. НИПТ-обследование в другой больнице дало отрицательный результат в 15 недель (фракция ДНК плода: 15,67%, показатель хромосомы 21 Z: – 0,201; Табл. 1). Однако пациентку направили в нашу больницу на 27GA на рутинное УЗИ, которое показало, что у плода наблюдается правосторонний плевральный выпот (Рис. 1А). Впоследствии беременную направили в больницу города Гуанчжоу для дальнейшего обследования. Ультразвуковое сканирование показало двусторонний плевральный выпот и дисплазию носа на уровне 28GA. В 29 недель с помощью количественной флуоресцентной полимеразной цепной реакции (QF-PCR) и хромосомного микрочипового анализа (ХМА) путем кордоцентеза была обнаружена трисомия 21 у плода. Пациентку перевели обратно в нашу больницу, где после генетического консультирования и общения с членами семьи провели плановое кесарево сечение в сроке 30 недель. После получения согласия от пациентки мы получили амниотическую жидкость, периферическую кровь матери, шесть биоптатов плаценты (три со стороны плода и три со стороны матери), а также ткань пуповины при прерывании беременности и подробно исследовали эти образцы, чтобы понять биологическую основу несоответствия.
Таблица 1 Результаты НИПТ для случаев 1 и 2
| Пациент | Недели беременности | Уникальные чтения/М | Доля эмбриональной ДНК (%) | Z-показатели НИПТ | Результаты НИПТ | ||
| 13 хромосома | 18 хромосома | 21 хромосома | |||||
| Случай 1 | 15a | 3.79 | 15.67 | − 0.001 | 0.906 | − 0.201 | Низкий риск |
| 15b | 8.54 | 14.89 | − 0.432 | − 0.01 | 0.951 | Низкий риск | |
| 29c | 5.62 | 20.30 | 0.52 | 0.249 | 1.219 | Низкий риск | |
| 15d | 9.86 | 20.10 | − 1.22 | 0.93 | 0.566 | Низкий риск | |
| 29e | 9.85 | 17.90 | 0.606 | − 0.731 | 3.414 | Критический риск Т21 | |
| Случай 2 | 17 | 3.90 | 19.70 | 1.527 | 0.466 | 0.932 | Низкий риск |
- Жирным шрифтом обозначен результат НИПТ с высоким риском
- Показатели Z рассчитывали, как описано ранее
- [18], с нормальным диапазоном > – 3 и < 3
- a Клинико-лабораторные данные при первом обследовании
- b Клинические лабораторные данные при повторном обследовании
- c Клинико-лабораторные данные перед стимуляцией родов
- d Данные третьей стороны при первом обследовании
- e Данные третьей стороны перед стимуляцией родов
Рис. 1
Рисунок ультразвукового исследования. A Результат УЗИ на 27 неделе. B Результат УЗИ на 22 неделе
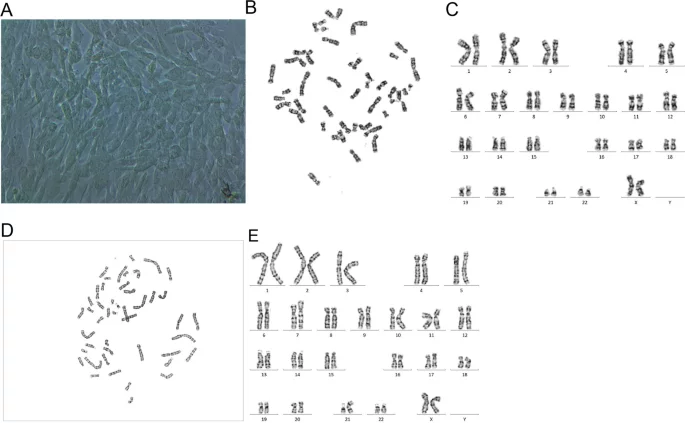
Как показано в Таблице 1, среди пяти НИПТ-тестов, проведенных в разных лабораториях, не было выявлено положительных Z-счетов для хромосомы 21. Хотя по данным третьих лиц перед индукцией родов этот показатель был больше 3 (Табл. 1), концентрация в организме плода в то время была очень высокой. Мозаичность плаценты может объяснить ложноотрицательный результат НИПТ, а в процессе клинического выявления НИПТ не было обнаружено никаких очевидных проблем. Кроме того, вариация количества копий с помощью анализа секвенирования следующего поколения (CNV-seq) показала, что степень мозаичности трисомии 21 сильно варьировала между различными участками плацентарной ткани; в частности, доля мозаичности трисомии 21 в плацентарной ткани со стороны матери составляла менее 30% (Табл. 2). Кроме того, цитогенетический анализ клеток хориона плаценты (середина плацентарной ткани со стороны плода) продемонстрировал кариотип mos 46,XX, + 21,der(21;21)(q10;q10)[86]/46,XX[14], что указывает на то, что 86% клеток имели трисомию 21 (Рис. 2), что согласуется с результатами CNV-seq анализа плацентарной ткани с середины со стороны плода. Однако цитогенетический анализ амниотической жидкости показал кариотип 46,XX, + 21,der(21;21)(q10;q10) без мозаичности, а оба родителя имели нормальные кариотипы (Рис. 3).
Таблица 2 Результаты анализа CNV-seq
| Пациент | Номер эксперимента | Объект исследования | Тип образца | Результаты CNV-seq | Кариотип | ||
| Показатели Z в хромосоме 2 | Показатели Z в хромосоме 21 | Предположение о химерной частице Т21 | |||||
| Случай1 | 1 | Сам пациент | Периферическая кровь | − 1.287 | − 1.545 | 46,XX | 46,XX |
| 2 | Центр с материнской стороны | Плацентарная ткань | − 0.224 | 26.864 | 47,XX, + 21[28%] | – | |
| 3 | Середина с материнской стороны | Плацентарная ткань | 0.275 | 16.952 | 47,XX, + 21[18%] | – | |
| 4 | Край с материнской стороны | Плацентарная ткань | − 1.128 | 20.968 | 47,XX, + 21[22%] | – | |
| 5 | Центр с плодовой стороны | Плацентарная ткань | − 0.412 | − 1.901 | 46,XX | – | |
| 6 | Середина с плодовой стороны | Плацентарная ткань | 1.302 | 83.744 | 47,XX, + 21[88%] | 46,XX, + 21,der(21;21)(q10;q10) [86]/46,XX[14] | |
| 7 | Край с плодовой стороны | Плацентарная ткань | − 0.106 | 12.236 | 47,XX, + 21[13%] | – | |
| 8 | Корень пуповины | Плацентарная ткань | 0.355 | 88.798 | 47,XX, + 21[93%] | – | |
| 9 | Амниотическая жидкость | Амниотическая жидкость | – | – | – | 46,XX, + 21,der(21;21)(q10;q10) | |
| Випадок 2 | 1 | Центр с материнской стороны | Плацентарная ткань | − 1.731 | 28.879 | 47,XY, + 21[30%] | – |
| 2 | Середина с материнской стороны | Плацентарная ткань | 19.806 | 16.314 | 47,XY, + 21[17%]/47,XY, + 2[10%] | – | |
| 3 | Край с материнской стороны | Плацентарная ткань | − 0.576 | 20.569 | 47,XY, + 21[21%] | – | |
| 4 | Центр с плодовой стороны | Плацентарная ткань | 5.93 | 17.806 | 47,XY, + 21[19%] | – | |
| 5 | Середина с плодовой стороны | Плацентарная ткань | 15.118 | 19.83 | 47,XY, + 21[21%]/47,XY, + 2[8%] | – | |
| 6 | Край с плодовой стороны | Плацентарная ткань | 3.818 | 17.52 | 47,XY, + 21[18%] | – | |
| 7 | Корень пуповины | Пуповинная ткань | 0.805 | 91.624 | 47,XY, + 21[96%] | – | |
| 8 | Амниотическая жидкость | Амниотическая жидкость | – | – | – | 47,XY, + 21 | |
Рис. 2
Морфология клеток хориона плаценты и G-полосных кариотипов. A Морфология клеток хориона плаценты, культивируемых на 21 сутки (× 40). B-E G-полосные кариотипы хорионических клеток плаценты
Рис. 3
Кариотипы G-полосы плода и его отца. A и B Плод: 46,XX, + 21,der(21;21)(q10;q10); C и D Мать: 46,XX; E и F Отец: 46,XY
Случай 2
35-летняя беременная мать двоих здоровых детей прошла НИПТ-тест 17GA, который показал нормальный результат (Табл. 1). Ультразвуковое исследование на 22GA выявило дисплазию костей носа плода (Рис. 1B). После консультирования пара прошла тестирование плода с помощью амниоцентеза в сроке 25 недель, которое показало кариотип плода Т21 47,XY, + 21. Кроме того, результаты ХМА показали патогенную микроделецию 15q11.2. Пациентка прервала беременность в сроке 27 недель, а плацентарная ткань была немедленно собрана для анализа плацентарного мозаицизма (Табл. 2).CNV-seq анализ биоптатов плаценты подтвердил, что плацентарная ткань имела Т21 мозаичность, с химерным соотношением от 17 до 30%, а ткань пуповины имела химерное соотношение 96% (Табл. 2). Следует отметить, что плацентарная ткань из середины плодовой части и середины материнской части также демонстрировала мозаичность Т2 с причудливым соотношением 8% и 10% соответственно(Табл. 2).
Обсуждение и заключение
Появляется все больше доказательств того, что ДНК плода, циркулирующая в материнской крови, в основном происходит из трофобластических клеток плаценты, хотя ткани плода также вносят небольшой вклад [20]. С момента обнаружения бесклеточной ДНК (бкДНК), НИПТ широко пропагандируется для пренатального скрининга на Т21, Т18 и Т13 [21]. Однако на результаты НИПТ может влиять много факторов, таких как плацентарный химеризм, ожирение матери и рак матери [22]. В общем, результаты ЛО, вероятно, обусловлены двумя факторами. Во-первых, если доля бкэДНК не соответствует определенному значению, положительный сигнал может не отличаться от фонового сигнала. Во-вторых, благодаря плацентарному химеризму, плазменная бкэДНК может быть получена из участка плаценты, в котором химеризм отсутствует или имеет низкую долю химеризма. Благодаря совершенствованию методов обогащения бкДНК, НИПТ может достичь более низких пределов обнаружения, чем предыдущие подходы. Ограниченный плацентарный мозаицизм является основной причиной, которая приводит к результатам ЛП или ЛО с помощью НИПТ [10]. Плацентарный мозаицизм – это разница в кариотипе между тканями плаценты и плода [23].В этом исследовании мы предоставляем информацию о двух редких ЛО случаях НИПТ результатов с частичным Т21, вызванным плацентарным мозаицизмом. Эта ситуация должна быть известна клиническим специалистам, а пациенты должны быть проинформированы о возможности получения противоречивых результатов НИПТ.
В первом случае плацентарного мозаицизма многократные эксперименты с плазмой и CNV-seq анализ отдельных участков плацентарной ткани показали, что отрицательные результаты НИПТ, вероятно, связаны с низким уровнем плацентарного мозаицизма. Однако цитогенетический анализ амниотической жидкости выявил 46,XX, + 21,der(21;21)(q10;q10) без мозаичности, и оба родителя имели нормальные кариотипы. Соответственно, эта перестройка 21q;21q была перестройкой 21q хромосомы плода de novo. Согласно некоторым соответствующим исследованиям, большинство перестроек 21q;21q являются изохромосомными [24],и синдром Дауна, возникающий вследствие de novo изохромосомы 21q, с большей вероятностью приводит к исходу ЛО НИПТ, чем стандартные кариотипы (47,XN, + 21)[25, 26]. Интересно, что кариотип клеток хориона плаценты (полученных из ткани плаценты со стороны середины плода) был 46,XX, + 21,der(21;21)(q10;q10)[86]/46,XX[14]. Насколько нам известно, это исследование впервые изучает мозаичность плаценты с цитогенетической точки зрения [25]. Эти результаты указывают на то, что плацентарный мозаицизм, вызванный перестройками 21q;21q, почти наверняка является биологической причиной ЛО.
Относительно мозаичности плаценты во втором случае, анализ CNV-seq выявил низкий процент мозаичности Т21 во всех исследуемых участках плацентарной ткани. Неожиданно, биоптаты плаценты, взятые с середины материнской стороны и середины плодовой стороны, также имели разный уровень мозаичности Т2 – 10% и 8% соответственно. В общем, процент общего химеризма был меньше 30% во всех биоптатах плаценты. Приведенные выше результаты указывают на то, что отрицательные результаты НИПТ также, вероятно, связаны с низким уровнем мозаичности плаценты.
Для того, чтобы исследовать корреляцию между мозаичными пропорциями плацентарной ткани и Z-счетом для Т21 НИПТ, был проведен поиск опубликованных случаев ложноотрицательных результатов НИПТ, связанных с Т21. К сожалению, в большинстве случаев ЛО НИПТ не идентифицировали ткани биопсии плаценты. В конце концов, всего было собрано пять случаев ЛО НИПТ (Табл. 3). Результаты текущего исследования указывают на то, что Z-счет для Т21 НИПТ не всегда отражает уровень Т21, имеющийся в плаценте (Табл. 3). Эти результаты имеют значение как для клиницистов, так и для пациентов, поскольку они подчеркивают сложность биологии скрининга бкДНК.
Таблица 3 Опубликованные случаи ложноотрицательных результатов НИПТ через Т21
| Номер случая | Технология скрининга бкДНК | Показания для НИПТ | Возраст беременной женщины (годы) | Забор крови на GA (wk + d) | Доля эмбриональной ДНК | Z-показатель для T21 | Кариотип | Объяснение ложноотрицательного результата НИПТ | Исследование |
| 1 | МПСС | 1/370 риск Т21 с помощью скрининга сыворотки крови | 32 | 18 + 0 | 15.60% | 2.04 | 46,XX,der(21;21)(q10;q10), + 21 | Биопсии плаценты имели 17-53% с мозаичностью Т21 | Wang и соавт. (2013) [9] |
| 2 | МПСС | 1/529 риск Т21 с помощью скрининга сыворотки крови | 23 | 15 | 15.67% | − 0.201 | 46,XY,der(21;21)(q10;q10), + 21 | Биопсии плаценты имели 13-88% с мозаичностью Т21 | Это исследование |
| 3 | МПСС | Маркеры УЗИ | 35 | 17 | 19.70% | 0.932 | 47,XY, + 21 | Биопсии плаценты имели 17-30% с мозаичностью Т21 | Это исследование |
| 4 | МПСС | Маркеры УЗИ | 35 | 18 | 19.72 | 1.33 | 47,XY, + 21 | Биопсии плаценты имели 2.6-76% с мозаичностью Т21 | Wang и соавт. (2013) [9] |
| 5 | цМПС | наличие в анамнезе многократных неблагоприятных последствий при беременности | 37 | 16 + 5 | 7.52% | 2.503 | 47,XX, + 21[22]/46,XX[4] | Биоптаты плаценты имели около 42,9%% с мозаичностью Т21 | Kang и соавт. (2022) [19] |
- МПСС Массивное параллельное сигнатурное секвенирование; цМПС целевое массивное параллельное секвенирование
Описанные здесь случаи подчеркивают важность и необходимость дополнительного ультрасонографического контроля при отрицательных результатах НИПТ. Поэтому врачи и пациенты должны понимать, что НИПТ – это скрининговый тест. Лица с отрицательными результатами НИПТ должны находиться под регулярным ультразвуковым мониторингом для предотвращения ложных диагнозов и, при необходимости, проходить дальнейшую пренатальную диагностику.
Ссылки на источники
- Weijerman ME, van Furth AM, Vonk Noordegraaf A, van Wouwe JP, Broers CJ, Gemke RJ. Prevalence, neonatal characteristics, and first-year mortality of Down syndrome: a national study. J Pediatr. 2008;152(1):15–9.
- Allyse MA, Wick MJ. Noninvasive prenatal genetic screening using cell-free DNA. JAMA. 2018;320(6):591–2.
- Nshimyumukiza L, Menon S, Hina H, Rousseau F, Reinharz D. Cell-free DNA noninvasive prenatal screening for aneuploidy versus conventional screening. A systematic review of economic evaluations. Clin Genet. 2018;94(1):3–21.
- Zimmermann B, Hill M, Gemelos G, Demko Z, Banjevic M, Baner J, et al. Noninvasive prenatal aneuploidy testing of chromosomes 13, 18, 21, X, and Y, using targeted sequencing of polymorphic loci. Prenat Diagn. 2012;32(13):1233–41.
- Bianchi DW, Parker RL, Wentworth J, Madankumar R, Saffer C, Das AF, et al. DNA sequencing versus standard prenatal aneuploidy screening. N Engl J Med. 2014;370(9):799–808.
- Norton ME, Jacobsson B, Swamy GK, Laurent LC, Ranzini AC, Brar H, et al. Cell-free DNA analysis for noninvasive examination of trisomy. N Engl J Med. 2015;372(17):1589–97.
- Gil MM, Accurti V, Santacruz B, Plana MN, Nicolaides KH. Analysis of cell-free DNA in maternal blood in screening for aneuploidies: updated meta-analysis. Ultrasound Obstet Gynecol. 2017;50(3):302–14.
- Faas BH, de Ligt J, Janssen I, Eggink AJ, Wijnberger LD, van Vugt JM, et al. Non-invasive prenatal diagnosis of fetal aneuploidies using massively parallel sequencing-by-ligation and evidence that cell-free fetal DNA in the maternal plasma originates from cytotrophoblastic cells. Expert Opin Biol Ther. 2012;12(Suppl 1):S19-26.
- Wang Y, Zhu J, Chen Y, Lu S, Chen B, Zhao X, et al. Two cases of placental T21 mosaicism: challenging the detection limits of non-invasive prenatal testing. Prenat Diagn. 2013;33(12):1207–10.
- Grati FR, Malvestiti F, Ferreira JC, Bajaj K, Gaetani E, Agrati C, et al. Fetoplacental mosaicism: potential implications for false-positive and false-negative noninvasive prenatal screening results. Genet Med. 2014;16(8):620–4.
- Lebo RV, Novak RW, Wolfe K, Michelson M, Robinson H, Mancuso MS. Discordant circulating fetal DNA and subsequent cytogenetics reveal false negative, placental mosaic, and fetal mosaic cfDNA genotypes. J Transl Med. 2015;13:260.
- Van Opstal D, Srebniak MI, Polak J, de Vries F, Govaerts LC, Joosten M, et al. False negative NIPT results: risk figures for chromosomes 13, 18 and 21 based on chorionic villi results in 5967 cases and literature review. PLoS ONE. 2016;11(1): e0146794.
- Lau TK, Cheung SW, Lo PS, Pursley AN, Chan MK, Jiang F, et al. Non-invasive prenatal testing for fetal chromosomal abnormalities by low-coverage whole-genome sequencing of maternal plasma DNA: review of 1982 consecutive cases in a single center. Ultrasound Obstet Gynecol. 2014;43(3):254–64.
- Cai YH, Yao GY, Chen LJ, Gan HY, Ye CS, Yang XX. The combining effects of cell-free circulating tumor DNA of breast tumor to the noninvasive prenatal testing results. A simulating investigation. DNA Cell Biol. 2018;37(7):626–33.
- Dar P, Curnow KJ, Gross SJ, Hall MP, Stosic M, Demko Z, et al. Clinical experience and follow-up with large scale single-nucleotide polymorphism-based noninvasive prenatal aneuploidy testing. Am J Obstet Gynecol. 2014;211(5):527.e521-7.e517.
- Zhang H, Gao Y, Jiang F, Fu M, Yuan Y, Guo Y, et al. Non-invasive prenatal testing for trisomies 21, 18 and 13: clinical experience from 146,958 pregnancies. Ultrasound Obstet Gynecol. 2015;45(5):530–8.
- Hartwig TS, Ambye L, Sørensen S, Jørgensen FS. Discordant non-invasive prenatal testing (NIPT) – a systematic review. Prenat Diagn. 2017;37(6):527–39.
- Yin AH, Peng CF, Zhao X, Caughey BA, Yang JX, Liu J, et al. Noninvasive detection of fetal subchromosomal abnormalities by semiconductor sequencing of maternal plasma DNA. Proc Natl Acad Sci USA. 2015;112(47):14670–5.
- Kang KM, Kim SH, Park JE, Kim H, Jang HY, Go M, et al. Inconsistency between non-invasive prenatal testing (NIPT) and conventional prenatal diagnosis due to confined placental and fetal mosaicism: two case reports. Front Med. 2022;9:1063480.
- Liao GJ, Gronowski AM, Zhao Z. Non-invasive prenatal testing using cell-free fetal DNA in maternal circulation. Clin Chim Acta. 2014;428:44–50.
- Langlois S, Brock JA. RETIRED: current status in non-invasive prenatal detection of Down syndrome, trisomy 18, and trisomy 13 using cell-free DNA in maternal plasma. J Obstet Gynaecol Can. 2013;35(2):177–81.
- Yaron Y. The implications of non-invasive prenatal testing failures: a review of an under-discussed phenomenon. Prenat Diagn. 2016;36(5):391–6.
- Flori E, Doray B, Gautier E, Kohler M, Ernault P, Flori J, et al. Circulating cell-free fetal DNA in maternal serum appears to originate from cyto- and syncytio-trophoblastic cells. Case Rep Hum Reprod. 2004;19(3):723–4.
- Shaffer LG, McCaskill C, Haller V, Brown JA, Jackson-Cook CK. Further characterization of 19 cases of rea(21q21q) and delineation as isochromosomes or Robertsonian translocations in Down syndrome. Am J Med Genet. 1993;47(8):1218–22.
- Huijsdens-van Amsterdam K, Page-Christiaens L, Flowers N, Bonifacio MD, Ellis KMB, Vogel I, et al. Isochromosome 21q is overrepresented among false-negative cell-free DNA prenatal screening results involving Down syndrome. Eur J Hum Genet. 2018;26(10):1490–6.
- Xu HH, Dai MZ, Wang K, Zhang Y, Pan FY, Shi WW. A rare Down syndrome foetus with de novo 21q;21q rearrangements causing false negative results in non-invasive prenatal testing: a case report. BMC Med Genom. 2020;13(1):96.
Вопросы и ответы
Что такое неинвазивное пренатальное тестирование (НИПТ)?
- НИПТ — это метод пренатального скрининга, который использует бесклеточную эмбриональную ДНК плода, циркулирующую в крови матери, для выявления распространенных хромосомных аномалий, таких как трисомия 21 (синдром Дауна).
Какие хромосомные аномалии чаще всего выявляются с помощью НИПТ?
- НИПТ в основном используется для скрининга на трисомию 21 (синдром Дауна), трисомию 18 и трисомию 13.
Почему НИПТ может давать ложноотрицательные результаты?
- Ложноотрицательные результаты НИПТ могут быть вызваны различными биологическими механизмами, включая плацентарный мозаицизм (разница в кариотипе между тканями плаценты и плода) и низкое содержание бесклеточной эмбриональной ДНК плода в крови матери.
Что такое плацентарный мозаицизм?
- Плацентарный мозаицизм — это состояние, при котором ткани плаценты имеют иной кариотип, чем ткани плода. Это может приводить к тому, что ДНК, циркулирующая в крови матери, не полностью отражает генетический состав плода.
Влияет ли мозаицизм плаценты на точность НИПТ?
- Да, мозаицизм плаценты является одной из основных причин как ложноотрицательных, так и ложноположительных результатов НИПТ. Если участки плаценты, из которых происходит ДНК, не имеют хромосомной аномалии, результаты НИПТ могут быть ошибочно отрицательными.
Что такое ложноотрицательный результат НИПТ?
- Ложноотрицательный результат НИПТ означает, что тест показал отсутствие хромосомной аномалии (например, трисомии 21), но фактический кариотип плода указывает на наличие этой аномалии.
Должны ли пациенты понимать, что НИПТ является скрининговой процедурой?
- Да, крайне важно, чтобы клинические генетики и их пациенты понимали, что НИПТ является скрининговым методом, а не диагностическим тестом. Результаты НИПТ могут требовать подтверждения с помощью инвазивных методов, таких как амниоцентез или биопсия хориона.