Автори: Ali Nawaz Khan, Kyung J Cho
Практичні основи
Тромбоз ворітної вени (ТВВ) все частіше розпізнається за допомогою УЗД. Зниження портального кровотоку, викликане захворюванням паренхіми печінки і сепсисом в черевній порожнині (тобто інфекційним або висхідним тромбофлебітом), є основними причинами.
ТВВ є частим ускладненням цирозу печінки, і його поширеність збільшується з тяжкістю захворювання печінки: від 1% у пацієнтів з компенсованим цирозом печінки до 8-25% у кандидатів на трансплантацію печінки.
Правильний діагноз і характеристика ТВВ важливі для прогнозу і подальшого лікування. Тромбоз ворітної вени є поганим прогностичним показником, який виявляється при діагностиці у 10-40% пацієнтів з гепатоцелюлярною карциномою (ГЦК). Виживаність становить приблизно 2-4 місяці.
CEUS дозволяє детально візуалізувати мікроциркуляторне русло печінкової системи, вогнищеві ураження печінки і тромбоз ворітної вени. Злоякісні тромби мають той же патерн посилення, що і пухлина, з якої вони виникли, включаючи швидке підвищення артеріальної фази і повільне або слабке вимивання в ворітної вени.
Переважні методи дослідження
Переважні дослідження включають дуплексну доплерографію і / або кольорову доплерографію, комп’ютерну томографію, магнітно-резонансну ангіографію та артеріальну портографію або спленопортографію.
Зображення 1: Тромбоз ворітної вени.Верхня брижова ангіограма показує колатеральні судини на ворітній частині печінки, але немає відкритої ворітної вени. Зверніть увагу, що в результаті асциту печінка зміщується від грудної клітини. У цього пацієнта була важка печінкова недостатність, і він помер через 72 години після візуального дослідження. Посмертне дослідження показало ранній цироз, блискавичний піогенний холангіт, множинні абсцеси печінки, тромбоз ворітної вени і селезінки і лівої шлункової вени.
Пухлина в ворітній вені може мати вигляд, ідентичний тромбозу, але цей вид зустрічається набагато рідше, ніж у інших. Тромб може бути частковим або повним. Він також може бути змішаний з м’яким тромбом.
Дорослі, у яких гострий ТВВ вторинний стосовно абдоминальному сепсису, можуть повністю відновитися, і судина може бути повторно проаналізована з успішним лікуванням основного сепсису.
Невізуалізація ворітної вени переконливо свідчить про оклюзію. В цьому випадку ворітну вену можна розглядати як смугу ехосигналів високого рівня у ворітної частини печінки.
Розвиток ТВВ може прискорити необхідність екстреної ендоскопії для склеротерапії варикозних вен, TIPS, хірургічного створення портокавального шунта, трансюгулярного або трансгепатичного портомезентеріального тромболізису і тромбектоміі або навіть резекції. Однак ТВВ може ускладнити склеротерапію. Тонкоголкова аспіраційна біопсія ТВВ може бути виконана під кольоровим доплерівським сонографічним контролем для оцінки терапевтичної ефективності.
Ранні ускладнення транс’югулярного внутрішньопечінкового портосистемного шунта (TIPS), які можна виявити за допомогою ультрасонографії, включають наступне:
- внутрішньочеревений крововилив,
- тромбоз шунта,
- гематома шиї,
- порушення кровопостачання печінки,
- ТВВ,
- оклюзія печінкової артерії,
- інфаркт печінки,
- невдале розгортання стента,
- неадекватне розширення стента,
- розширення стента,
- обструкція жовчних шляхів.
Дослідники, які розглядають результати пацієнтів з цирозом печінки, які перенесли TIPS, відзначили, що, хоча досягається збільшення швидкості кровотоку в ворітній вені і зниження портальної гіпертензії, стан гіперкоагуляції зберігається і може викликати розширення залишкового ТВВ або ретромбоз.
ТВВ також може переривати перфузію печінки, викликаючи ішемію гепатоцитів і гормональну депривацію, що може привести до загибелі гепатоцитів, зникнення паренхіми і, в кінцевому підсумку, до погіршення фіброзу і функції печінки, що призводить до збільшення смертності.
Комп’ютерна томографія
Ворітна вена забезпечує 75% кровотоку в печінці. Отже, пікове посилення контрастності печінки відбувається під час портальної венозної фази, приблизно через 60 секунд після початку болюсної ін’єкції контрастної речовини. При спіральній КТ дослідження печінки займає близько 20 секунд; зображення зазвичай можуть бути отримані в одному диханні.
Ця методика може бути розширена для отримання двухфазної комп’ютерної томографії з контрастним посиленням, при якій печінка візуалізується двічі одним болюсним введеням контрастної речовини, спочатку під час артеріальної фази, а потім через портальну венозну фазу. Двофазна КТ показана в деяких випадках, пов’язаних з доброякісними або злоякісними ураженнями, при яких характеристики судин вказують на правильний діагноз.
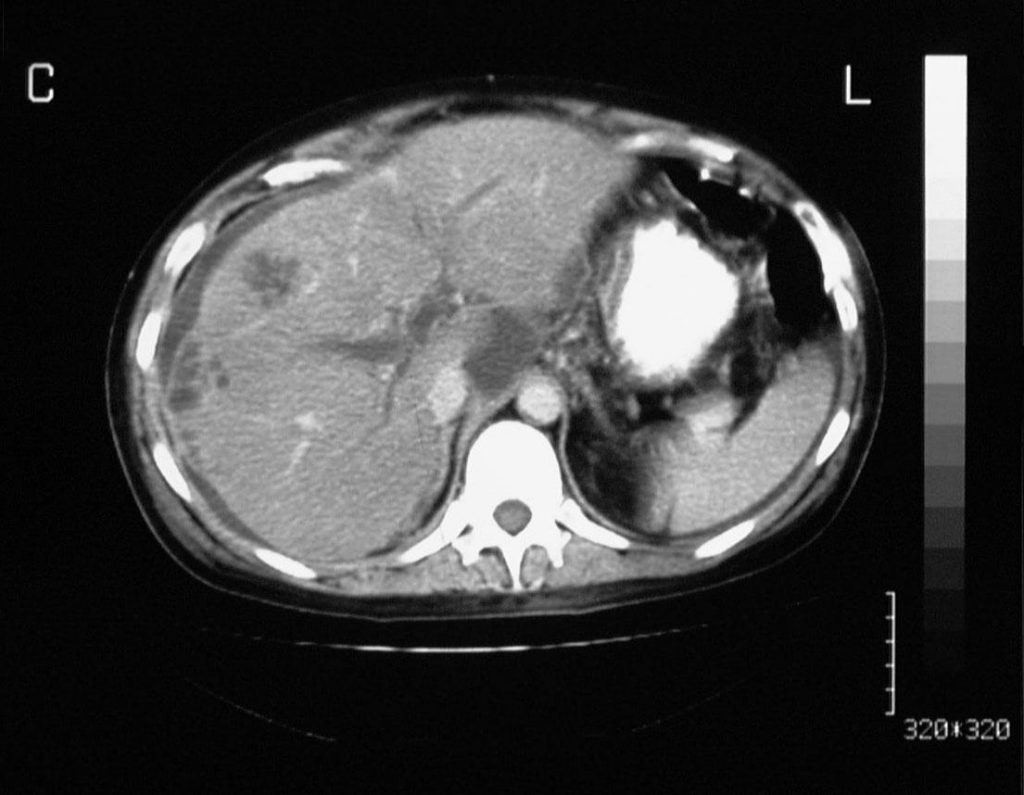
Зображення 2: Тромбоз ворітної вени. Портальна венозно-фазова посилена осьова комп’ютерна томографія не вказує кровотік в ворітної вени. Зверніть увагу на множинні дрібноехові утворення на периферії правої частки печінки.
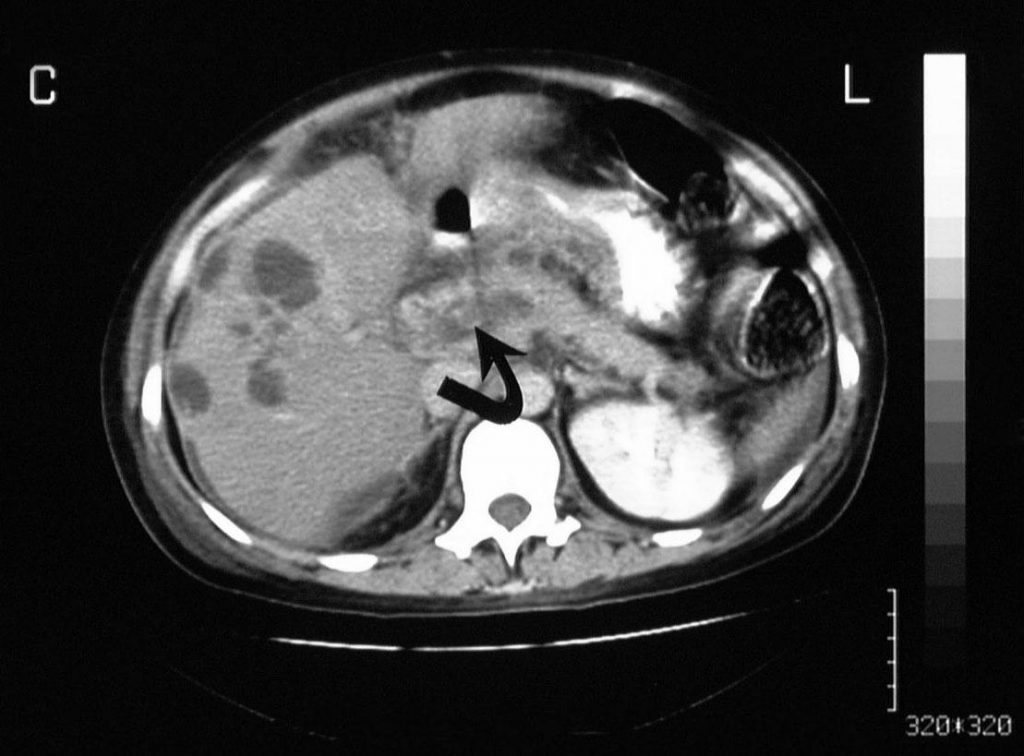
Зображення 3: Тромбоз ворітної вени. Портальна венозно-фазова посилена аксіальна комп’ютерна томографія, отримана у того ж пацієнта, що і на попередньому зображенні, показує утворення в кінці селезінкової вени (стрілка). Зверніть увагу на множинні дрібноехові утворення на периферії правої частки печінки.
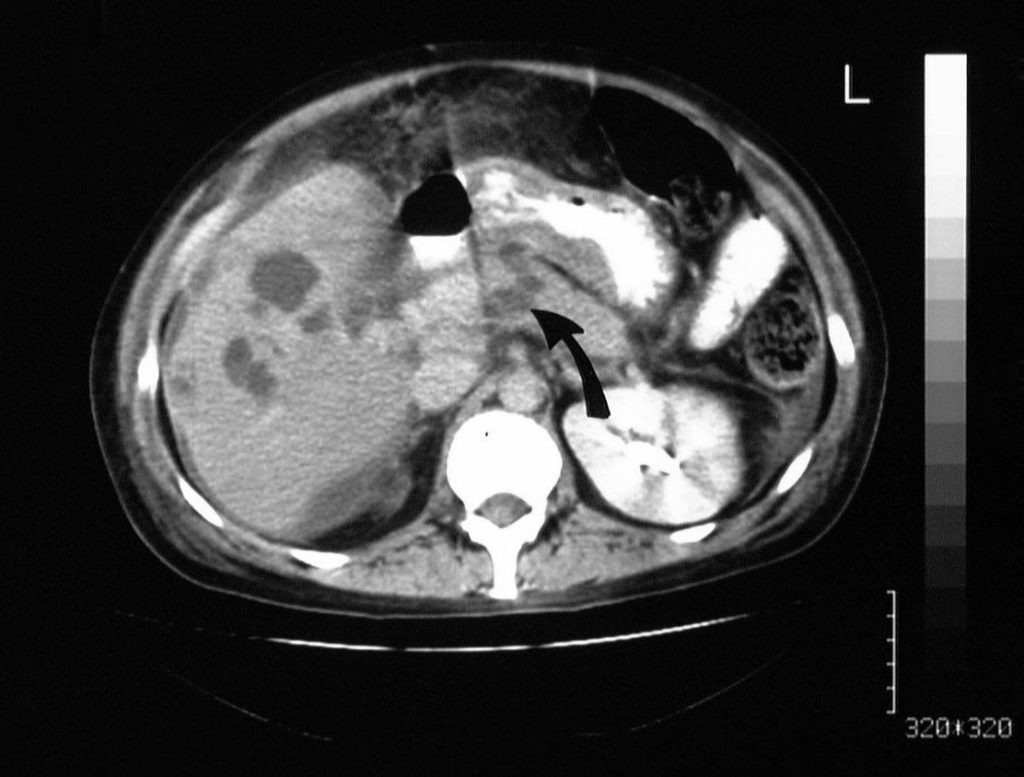
Зображення 4: Тромбоз ворітної вени. Портальна венозна фаза, посилена осьова КТ, отримана у того ж пацієнта, що і на попередніх 2 зображеннях, показує збільшену ліву шлункову вену. Ніякого посилення контрасту в вені не спостерігається; це відкриття наводить на думку про тромбоз (стрілка).
Зображення 5: Осьова КТ з контрастом зображує кавернозную трансформацію після портального венозного тромбозу.
КТ за допомогою ангіографії або КТ-артеріальна портографія можуть забезпечити краще розмежування портальної венозної системи і портального венозного посилення печінки. Ангіографічний катетер поміщають в загальну черевну вісь, печінкову артерію або верхню брижову артерію з використанням модифікованої техніки Сельдингера через стегнову артерію. Отримання зображення починається через 3-5 секунд після початку введення контрастної речовини. Дослідження повинно бути завершено якомога швидше, перш ніж контрастний матеріал рециркулює. Для запобігання значних артефактів, пов’язаних з щільністю контрастної речовини, використовують 70 мл розведеної (1-30%) йодованої контрастної речовини зі швидкістю інфузії 2 мл / с.
На КТ з підсиленням контрасту ТВВ може бути зображений як слабо візуалізований центр в ворітній вені, оточений периферичним посиленням. Згасання ворітної вени на 20-30 HU менше, ніж у аорти.
Магнітно-резонансна томографія
Фазово-контрастна кінематографічна МРА може показати напрямок воротного венозного кровотоку і наявність тромбу портальної вени.
Магнітно-резонансна оцінка портальної венозної системи точно демонструє тромбоз і колатеральну циркуляцію.
Зображення 6: МРТ показує внутрішньопечінкову дилатацію жовчних проток правої частки і довгу стриктуру загальної жовчної протоки.
Зображення 7: МРТ з посиленням контрастності, T1, що показує тромб в ворітній вені і кавернозну трансформацію ворітної вени.
МРТ в поєднанні з динамічною тривимірною візуалізацією може не тільки виявляти оклюзію портальної вени, кавернозну трансформацію і варикозне розширення жовчного міхура, але також відображати аномалії жовчних проток, пов’язані з портальною біліопатією.
Шах і колеги порівняли МРТ з інтраопераційними даними в діагностиці тромбозу ворітної вени у кандидатів на трансплантацію. У цьому дослідженні чутливість і специфічність МРТ для виявлення основного ТВВ становили 100% і 98% відповідно. Причиною невідповідності між даними МРТ і трансплантації в 2 випадках був зменшений калібр ворітної вени, який був інтерпретований як реканалізований хронічний тромбоз при МРТ.
Ультразвукове дослідження
Тромбоз ворітної вени (ТВВ) все частіше розпізнається за допомогою УЗД. Абдомінальний сепсис і зниження портального кровотоку в результаті паренхиматозної хвороби печінки є основними причинами.
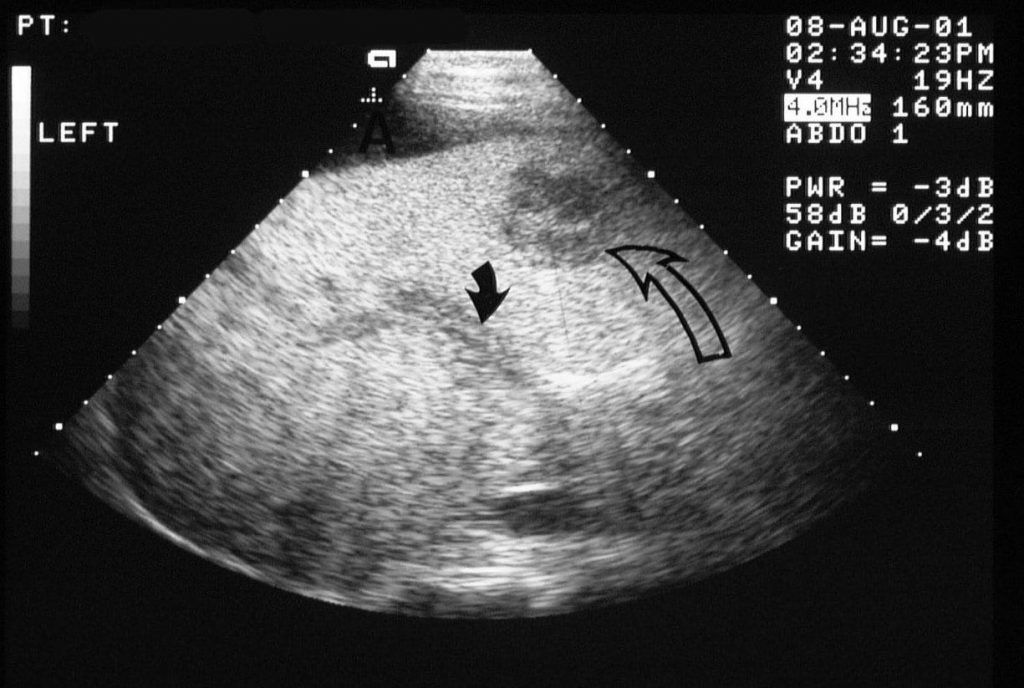
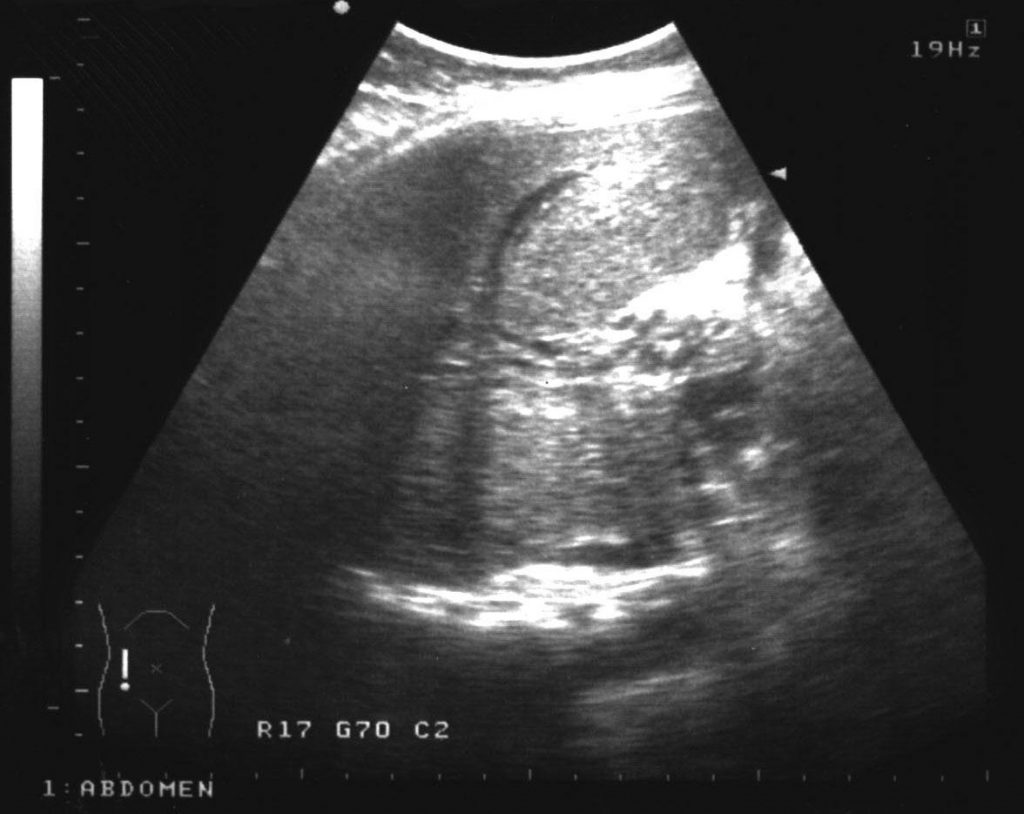
Зображення 8: Тромбоз ворітної вени. Поздовжня коса сонограма у 36-річної жінки з історією атрофії зорового нерва Лебера (спадкова зорова нейроретинопатія) і зловживанням алкоголю, у якій були неспецифічні скарги на погане самопочуття і невизначені болі в животі. Зображення показує асцит і яскраву печінку (ожиріння). Ворітна вена має лінійну ехогенну структуру, що проходить по довжині ворітної вени (суцільна стрілка). У печінки присутне кістозне утворення (відкрита стрілка).
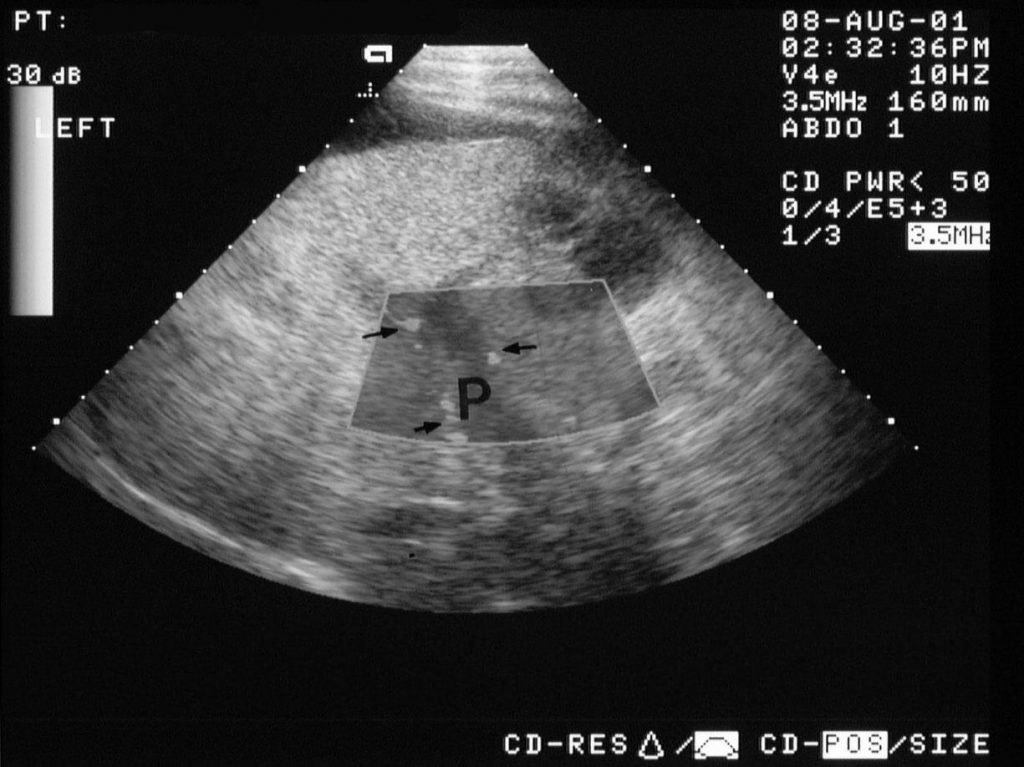
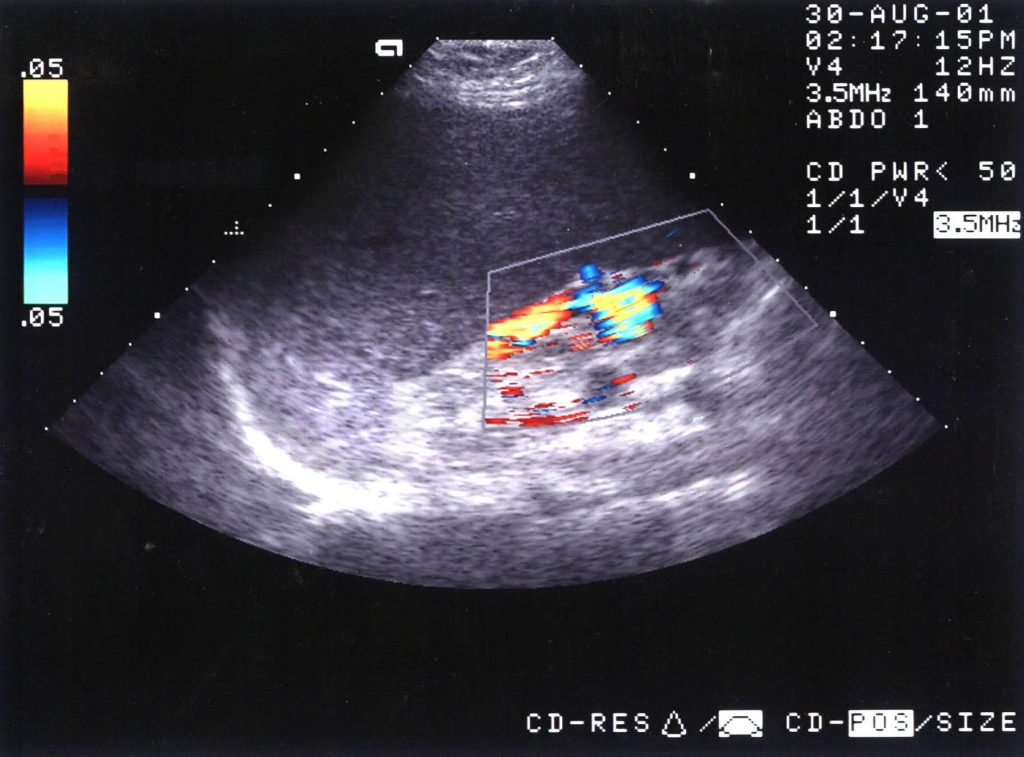
Зображення 9: Тромбоз ворітної вени. Енергетична доплерограма печінки показує кровотік навколо дефекту внутрішньопросвітного наповнення в ворітній вені (P).
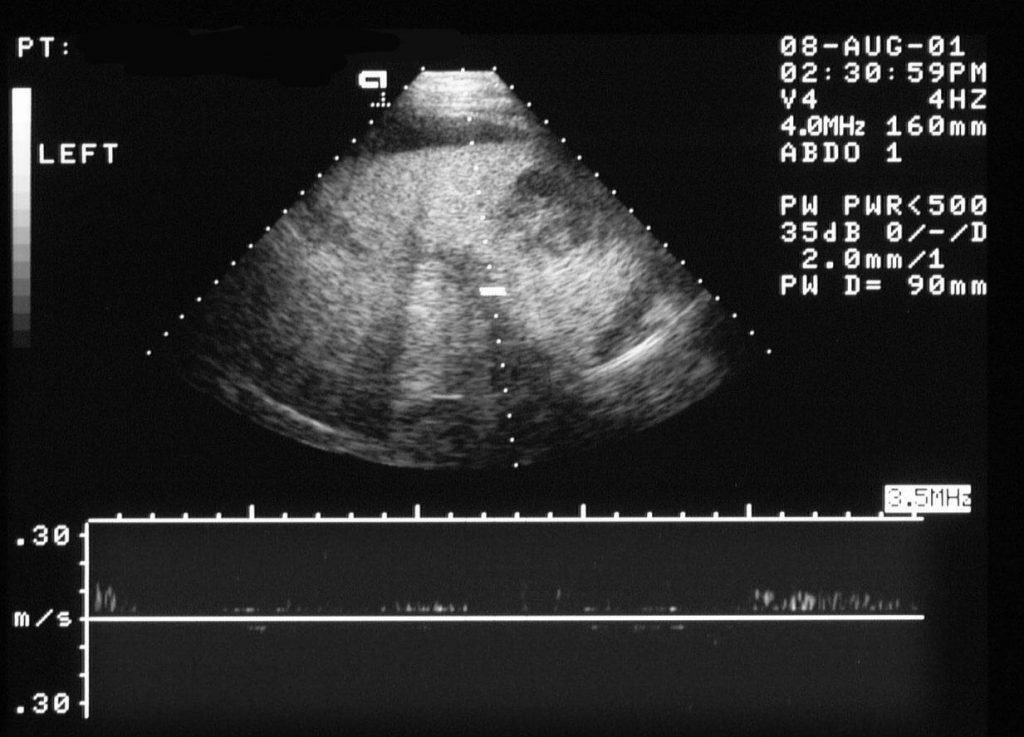
Зображення 10: Тромбоз ворітної вени. Спектральна долерівська сонограма печінки, отримана у того ж пацієнта, що і на попередньому зображенні, показує ворітну вену (курсор), яка не демонструє кровотік.
Зображення 11: Тромбоз ворітної вени. Поздовжня коса сонограма була отримана у 28-річної жінки, яка була спрямована на УЗД жовчного міхура. Зображення показує кілька судинних канальцевий структур біля воріт печінки, які наводять на думку про кавернозно трансформацію.
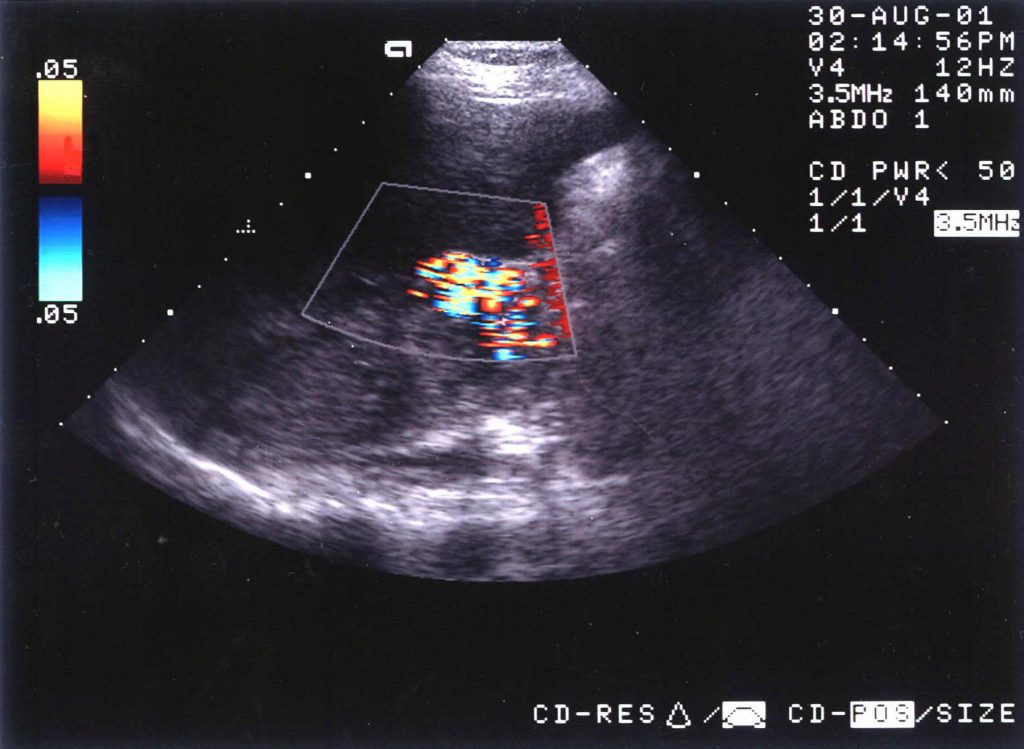
Зображення 12: Тромбоз ворітної вени. Кольорова доплерівська сонограмма, отримана у того ж пацієнта, що і на попередньому зображенні, показує кровотік в кавернозному утворенні.
Зображення 13: Тромбоз ворітної вени. Кольорова доплерографія селезінки, отримана у того ж пацієнта, що і на попередніх 2 зображеннях, показує помірну спленомегалію з варикозним розширенням вен в селезінці. Ендоскопічні дані підтвердили наявність варикозного розширення вен стравоходу.
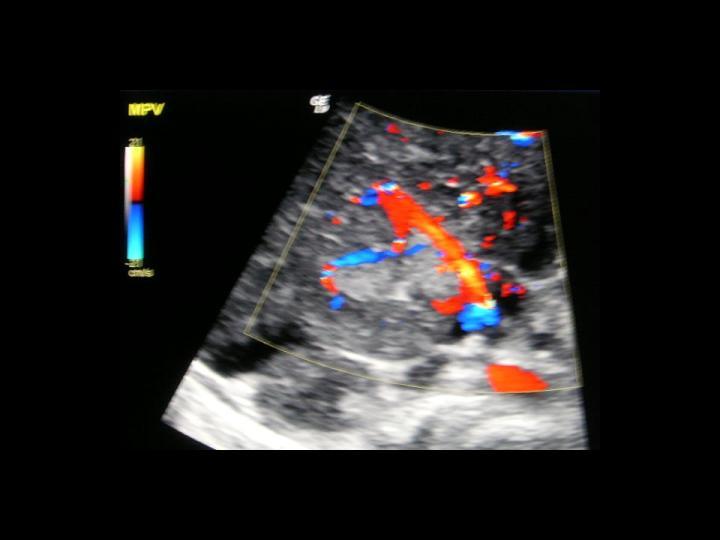
Зображення 14: Ультразвукова кольорова доплерографія зображує васкуляризований портальний тромб.
Зображення 15: Ультразвукова кольорова доплерографія зображує васкуляризований портальний тромб.
Зображення 16: Ехогенний частково реканалізований тромб ворітної вени. Пацієнтка 36-річна жінка з ідіопатичним хронічним тромбозом ворітної вени тривалістю 2 роки. У неї холестатична жовтуха.
На сонограмі в ворітній вені можуть бути присутніми ехогенні ураження. Може бути зображений згусток зі змінною ехогенністю. Згусток зазвичай має помірну ехогенність, але якщо він утворився недавно, він може бути гіпоехогенним.
Відкриті судини можуть мати підвищену внутрішньопросвітну ехогенність через скупчення еритроцитів, що робить повільну кров злегка ехогенною. Підвищена або знижена ехогенність може спостерігатися в просвіті ворітної вени.
ТВВ усуває звичайний сигнал венозного кровотоку з просвіту портальної вени під час імпульсної або колірної доплерографії. Кольорові доплерівські зображення потоку можуть показати обтікання тромбу, який частково блокує вену. Однак, якщо потік повільний, доплерівський сигнал може бути не виявлений. Кольоровий потік може бути присутнім в інших невеликих колатеральних судинах.
Може виникнути неповна оклюзія. Це характерно для пухлинного ураження. Альтернативно, може статися тромболітична реканалізація. Також можна виявити кавернозні мальформації, спонтанні шунти, спленоренальні і портосистемні колатералі. Може бути очевидною основна причина: гепатоцелюлярна карцинома, метастази, цироз печінки, новоутворення підшлункової залози.
Передбачається, що потовщення ворітної вени зі звуженням її просвіту, викликане портальним флебитом. Це вважається попередником ТВВ у пацієнтів з гострим панкреатитом. Діаметр ворітної вени більше 15 мм в 38% випадків ТВВ.
Ангіографія
Серед катетер-орієнтованих методів артеріальна портографія в даний час є найкращим методом оцінки портальної венозної системи, оскільки вона менш інвазивна і має більш низьку частоту ускладнень, ніж інші методи.
3 основні умови для артеріальної портографіі наступні:
- обстежувати пацієнтів з портальною гіпертензією і її наслідками, особливо коли планується хірургічне лікування;
- визначити резектабельності пухлин печінки і підшлункової залози, коли ангіографічні дані артеріальної і венозної фаз вносять значний вклад;
- виконати транскатетерну емболізацію у випадках метастазів пухлин острівцевих клітин або карциноїдних метастазів або хіміоемболізаціі у випадках гепатоцелюлярної карциноми.
Підготовка пацієнта і протипоказання такі ж, як при звичайній ангіографії.
Методи діагностики, такі як УЗД, КТ та МРТ, знизили діагностичну значимість артеріографії в діагностиці пухлин печінки. Роль ангіографії печінки, мабуть, обмежується періодичним картуванням анатомії судин перед операцією і транскатетерним лікуванням пухлин печінки.