🤖 Короткий переказ від ШІ
Клінічно ендометріоз кишечника є рідкісним, але складним діагностичним викликом, для якого метод УЗД з контрастним посиленням (CEUS) показав високу ефективність, стаючи на один рівень з КТ.
CEUS є неінвазивним методом без радіаційного впливу, що дозволяє виявляти васкуляризацію ендометріотичних уражень. Стаття розглядає випадки екстрагенітального ендометріозу, ілюструючи можливості діагностики за допомогою сучасних візуалізаційних методів, включаючи рекомендації щодо застосування УЗД апаратів.
✅ Ключові тези зі статті:
- Діагностика: Екстрагенітальний ендометріоз вимагає комплексного підходу із застосуванням УЗД, КТ та МРТ для точної локалізації та характеристики уражень.
- Лікування: Лікування залежить від локалізації, розміру та симптомів, і може включати хірургічне втручання або консервативну терапію.
- Переваги: CEUS є ефективним, неінвазивним методом без радіаційного впливу, що дозволяє виявляти васкуляризацію ендометріотичних уражень.
- Обмеження: Ендометріоз кишечника може імітувати інші захворювання, що потребує ретельного аналізу клінічних та візуалізаційних даних.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Автори: Yi Dong, Barbara Braden, Christoph Klinger, Tomás Ripolles, Christoph F. Dietrich
Вступ
Клінічно ендометріоз кишечника зустрічається рідко і може представляти серйозну діагностичну проблему для всіх методів візуалізації. CEUS з використанням контрастних речовин змогло стати на одну сходинку з КТ. CEUS є ефективним неінвазивним методом візуалізації без впливу радіації і з набагато меншими побічними ефектами в порівнянні з контрастними речовинами КТ. CEUS дозволяє виявити васкуляризацію ендометріотичних уражень.
Визначення, етіологія і патогенез
Ендометріоз є поширеним станом, який визначається як наявність залоз ендометрію і строми за межами порожнини матки, найчастіше вражають таз. Однак екстрагенітальний ендометріоз зустрічається рідко і може вражати всі органи, найчастіше шлунково-кишковий тракт і сечовивідні шляхи. Це відбувається приблизно у 8-12% жінок з ендометріозом.
Найбільш поширеним місцем екстрагенітального ендометріозу є шлунково-кишковий тракт. Клінічні підозри важливі для постановки діагнозу. Найбільш поширеною ділянкою, ураженою в шлунково-кишковому тракті, є ректор-сигмоїдальне з’єднання, за яким слідує клубова кишка і апендикс. Ендометріоз з ураженням слизової оболонки кишечника зустрічається дуже рідко і може привести до діагностичних помилок. Глибокий ендометріоз визначається як ендометріоз з ураженням м’язового шару. Глибокий інфільтруючий ендометріоз пов’язаний з реактивним запаленням навколишньої області, включаючи проліферацію клітин гладких м’язів, фіброз і спайки.
Ендометріозні ураження також можуть відносно часто вражати сечові шляхи. Нирковий ендометріоз зустрічається вкрай рідко. Спочатку це може бути неправильно витлумачено як складні геморагічні кісти.
Приклад 1
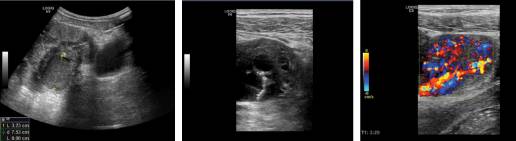
На наступних зображеннях показані трансмуральний ендометріоз, що інфільтрує сигмовидну кишку, і дані ендоскопії, УЗД з CEUS і ендоскопічного ультразвукового дослідження. 24-річна жінка скаржилася на періодичні болі внизу живота протягом 6 місяців. Вона була направлена на колоноскопію. При цифровому ректальному дослідженні не було виявлено відчутного утворення. Хімічний склад крові, загальний аналіз крові, профіль коагуляції, альфа-фетопротеїн і карциноембріональний антиген були в межах норми. Колоноскопія показала напівкругле поліпоїдне ураження в сигмовидній кишці, що свідчить про злоякісність (Зобр.1). Трансабдомінальне ультразвукове дослідження в B-режимі підтвердило гетерогенне гіпоехогенне трансмуральне ураження розміром 40 мм, проникаюче в сигмовидную кишку (Зобр .2). УЗД з контрастним посиленням показало гетерогенно посилене ураження під час артеріальної та венозної фаз (Зобр. 3). Підвищена контрастність кольорового доплерівського ультразвукового дослідження підтвердила виявлення. Ендоректальне ендоскопічне ультразвукове дослідження сигмоподібної кишки виявило трансмуральне розширення утворення (Зобр.4). Утворення було добре васкуляризованим. Згодом пацієнт піддався лапароскопічній резекції сигмовидної кишки. При патологічному дослідженні виявлено екстрагенітальний ендометріоз. Мікроскопічне дослідження виявило строму ендометрію і острівці залоз, розташовані між м’язовими волокнами, субсерозою і серозою.
Зображення 1: Колоноскопія показала напівкругле поліпоїдне ураження в сигмовидній кишці.
Зображення 2: Трансабдомінальне ультразвукове дослідження в B-режимі підтвердило наявність гетерогенного гіпоехогенного і гіперваскулярного ураження розміром 40 мм, що проникає в сигмовидну кишку.
Зображення 3: Після введення контрастних речовин ураження показало швидку гетерогенну гіперчутливість під час ранньої артеріальної фази (A) і пізньої фази (B). Після CEUS сигнали кровотоку у вогнищі були збільшені (C).
Зображення 4: Ендоректальне ендоскопічне ультразвукове дослідження сигмоподібної кишки виявило трансмуральне розширення утворення. Пошкодження було васкуляризованним.
Приклад 2
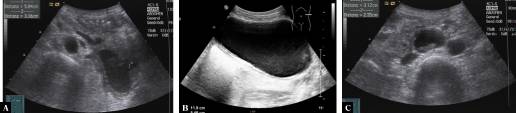
Ендометріоз підшлункової залози і заочеревинного простору, що імітує псевдокісту підшлункової залози, представлений другою послідовністю зображень. 40-річна жінка страждала від дифузійного болю в животі, нудоти і втрати ваги. Історія хвороби включала активне зловживання алкоголем і розрив матки під час вагітності п’ять років тому. Ультразвук (Зобр. 5) і комп’ютерна томографія (Зобр. 6) виявили множинні зливні кістозні утворення з товстою кістозною стінкою в лівій частині черевної порожнини з контактом з хвостом підшлункової залози, що наводить на думку про псевдокісти підшлункової залози. Однак ні УЗД, ні КТ не виявили аномалій паренхіми підшлункової залози або протоки підшлункової залози. Ще одне кістозне ураження було виявлено в заочеревинному просторі між черевною аортою і нижньої порожнистою веною. Перкутанна ультразвукова аспірація кістозної рідини і біопсія кістозної стінки були виконані, щоб виключити злоякісну пухлину. Аналіз шоколадоподібної рідини виявив помітно підвищену концентрацію ліпази (13,697 Од / л), що підтверджує діагноз псевдокіст підшлункової залози. Гістологічне дослідження, однак, привело до діагнозу ендометріоз підшлункової залози. Цей діагноз був підтверджений після хірургічної резекції і патологічного аналізу хірургічного зразка.
Зображення 5: Трансабдомінальне ультразвукове дослідження ендометріозу підшлункової залози і заочеревинного простору, що імітує псевдокісти підшлункової залози. Косе сканування лівого верхнього черевного квадранта, показує велике кістозне ураження зі злегка ехогенним вмістом, товстою кістозною стінкою і контактом з хвостом підшлункової залози (A) Сканування лівого флангу, демонструє велике кістозне ураження з ехогенним вмістом і товсту кістозна стінку з декількома шарами (B). Поперечне сканування черевної порожнини з виявленням змішаного кістозного твердого ураження з товстою стінкою між черевною аортою і нижньою порожнистою веною С.
Зображення 6: Контрастна комп’ютерна томографія (портальна венозна фаза) ендометріозу підшлункової залози і заочеревинного простору, що імітує псевдокісти підшлункової залози. Поперечне сканування показує два кістозних ураження всередині хвоста підшлункової залози і навколо хвоста підшлункової залози з контрастним посиленням кістозної стінки (A). Поперечне сканування декількох кістозних уражень в області хвоста підшлункової залози з контрастним посиленням кістозної стінки (B). Поперечне сканування в нижній частині живота, що показує множинні зачеревні кістозні ураження в області лівого параколічного жолоба і поперекового м’яза. Зверніть увагу на контрастне посилення кістозної стінки (С).
Приклад 3
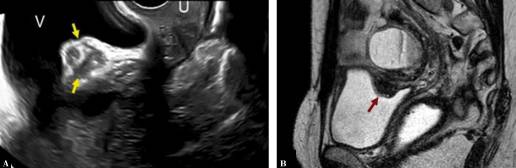
На наступних малюнках показані трансмуральний ендометріоз, інфільтруючий задню стінку сечового міхура, і дані ультразвукового дослідження та МРТ. Стінка сечового міхура – незвичайне місце. Тим не менш ендометріоз зазвичай розташовується в задній стінці сечового міхура і пов’язаний з ендометріозом в інших місцях таза. 38-річна жінка скаржилася на інтенсивну дисменорею і дизурію. Трансвагінальна УЗД виявила гіпоехогенний вузлик, прикріплений до задньої стінки сечового міхура, інфільтруючий м’язовий шар (Зобр.7). Магнітно-резонансна томографія показала гіпоінтенсивне вузлове пошкодження з характерними інтралесіальнииі вогнищами високої інтенсивності сигналу 1-4 мм, які представляють собою ектопічні залози ендометрія. МРТ показала супутню ендометріому яєчника. Лапароскопія показала волокнистий вузлик в стінці сечового міхура, що прилип до передньої поверхні матки. Була виявлена додаткова ендометріома в просторі Дугласа. Діагноз екстрагенітального ендометріозу був підтверджений патологічним аналізом хірургічного зразка.
Зображення 7: Глибокий ендометріоз стінки сечового міхура (А) Трансвагінальне ультразвукове зображення з ендометріозним імплантантом всередині верхньої стінки сечового міхура (стрілки) V: сечовий міхур, U: матка. (B) Сагітальне T2-зважене зображення показує гіпоінтенсивне вузлове утворення з характерними гіперінтенсивними вогнищами (стрілка). Зверніть увагу на гіперінтенсивне округле ураження з рівнем рідини, яке виявилося ендометріомою яєчника.
Висновок
Ультразвукові результати при кишковому ендометріозі виглядають як гіпоехогенні маси з нерегулярними, а іноді і гіперехогенними краями, присутніми в слизовій оболонці, підслизовій оболонці, шарі м’язової стінки, серозі або інших навколишніх структурах в тісному прикріпленні до стінки кишечника. Ендометріоз зазвичай не є кістозним. Фіброзний і часто болючий сегмент кишечника може демонструвати характерний С-подібний вид з конвергенцією обох країв. Матка втрачає рухливість через спайки. У товстій кишці істинний м’язовий шар найчастіше має поздовжній, веретеноподібний і іноді колючий (кометний хвіст) вигляд. Верхня слизова оболонка і підслизова оболонка можуть бути інтактними, але також можуть мати подібну картину, що спостерігається при колоректальній карциномі. Сечовий міхур – менш поширене місце; при ураженні сечового міхура ендометріоз найчастіше виявляється в задній стінці. Васкуляризація ендометріозу може бути мізерною або помірною.
Питання та відповіді (FAQ)
Що таке екстрагенітальний ендометріоз?
- Екстрагенітальний ендометріоз – це рідкісний стан, при якому тканини, схожі на ендометрій (внутрішню оболонку матки), з’являються за межами матки. Найчастіше він вражає органи шлунково-кишкового тракту та сечовивідні шляхи.
Як УЗД допомагає виявити екстрагенітальний ендометріоз?
- Ультразвукове дослідження (УЗД), особливо з контрастним посиленням (CEUS), дозволяє візуалізувати васкуляризацію ендометріотичних уражень. Це допомагає відрізнити їх від інших утворень.
Які симптоми екстрагенітального ендометріозу?
- Симптоми можуть варіюватися залежно від локалізації ураження. Це можуть бути періодичні болі в животі, дисменорея (болісні менструації), дизурія (болі при сечовипусканні), нудота, втрата ваги.
Які методи візуалізації використовуються для діагностики?
- Для діагностики використовуються УЗД (включаючи CEUS), комп’ютерна томографія (КТ), магнітно-резонансна томографія (МРТ) та ендоскопічне ультразвукове дослідження.
Як виглядає екстрагенітальний ендометріоз на УЗД?
- На УЗД ендометріозні ураження часто виглядають як гіпоехогенні маси з нерівними краями. Вони можуть бути розташовані в різних шарах органів.
Яке лікування екстрагенітального ендометріозу?
- Лікування залежить від локалізації та розміру ураження, а також від симптомів пацієнтки. Може включати хірургічне видалення ураження, гормональну терапію.
Чи завжди потрібна операція?
- Не завжди. Рішення про операцію приймається індивідуально, залежно від тяжкості симптомів та результатів обстеження. У деяких випадках достатньо консервативного лікування.