🤖 Короткий переказ від ШІ
Ультрасонографія (УЗД) стає все більш цінним інструментом у дерматології, дозволяючи детально досліджувати шари шкіри та м’які тканини. Цей метод допомагає в диференційній діагностиці, оцінці тяжкості захворювань та моніторингу лікування, надаючи інформацію, недоступну неозброєному оку.
Стаття детально розглядає технічні аспекти, нормальну сонографічну анатомію шкіри та нігтів, а також ультразвукові ознаки широкого спектру дерматологічних станів, включаючи доброякісні та злоякісні пухлини, запальні захворювання, ураження нігтів та сторонні тіла. Завдяки своїй неінвазивності та можливості оцінки васкуляризації, УЗД покращує діагностику та допомагає у виборі тактики лікування, що може покращити косметичні результати. Ось УЗД апарати, що використовуються для таких досліджень.
✅ Ключові тези зі статті:
- Діагностика: УЗД дозволяє ефективно диференціювати дерматологічні та недерматологічні ураження, оцінювати глибину та васкуляризацію.
- Лікування: Метод допомагає планувати хірургічні втручання, моніторити ефективність лікування та оцінювати прогноз.
- Переваги: УЗД є неінвазивним, не використовує радіацію, має хороший баланс глибини проникнення та роздільної здатності.
- Обмеження: Інтерпретація зображень вимагає досвіду, а для деяких дрібних уражень роздільна здатність може бути недостатньою.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Ximena Wortsman, MD
В останні роки спостерігається зростаючий інтерес до використання ультрасонографії в дерматологічній практиці. Цей огляд аналізує найбільш поширені ультрасонографічні дерматологічні методики і технічні особливості при виконанні цього типу дослідження. Крім того ми розглядаємо ультразвукові ознаки, характерні для всіх доброякісних і злоякісних пухлин шкіри, запальних дерматологічних захворювань, патології нігтів і косметичних проблем. Таким чином, цей неінвазивний метод може бути потужним інструментом у додатковій діагностиці та лікуванні дерматологічної патології в повсякденній практиці, який забезпечує важливою інформацією, недоступною для клінічної діагностики неозброєним оком.
Шкіра є найбільшим органом тіла і видимою частиною, яка представляє нас суспільству, та, крім того, відіграє важливу роль у фізіологічному аспекті, а також у психологічному та соціальному благополуччі людини. Таким чином, будь-яка недуга в цьому органі може легко вплинути на якість нашого життя і самооцінку. Таким чином, шкіра – наш перший бар’єр на шляху ворожого зовнішнього середовища, спеціалізований орган, який виконує складні і численні процеси, такі як регулювання температури тіла і депонування води, жиру і вітаміну D, а також містить больові і сенсорні рецептори. Крім того, цей орган має здатність зцілити себе після травми через послідовний механізм репаративних процесів, які включають гемостаз, запалення, проліферацію і ремоделювання. Всі ці фази об’єднують численні і складні фізіологічні процеси, такі як: формування кровоносних судин, грануляційної тканини, відкладення колагену і реепітелізація.
Останні досягнення в галузі сонографії, у зв’язку з можливістю дослідження різних шарів шкіри, розширили спектр її застосування в дослідженні м’яких тканин. В даний час зростає число публікацій в літературі про використання сонографії для оцінки анатомічних змін при різноманітних дерматологічних станах, що охоплюють не тільки патологію шкіри, але також і нігті, і захворювання шкіри голови.
Цілями ультразвукового обстеження шкіри повинні бути якісна і кількісна оцінка аномалій в межах шарів шкіри і навколишніх структур. При цьому сонографія є надійним додатковим методом не тільки для постановки діагнозу, але для оцінки активності і ступеня тяжкості шкірних захворювань. До того ж, ця цінна інформація може кардинально відрізнятися або доповнювати вже отримані дані при огляді неозброєним оком кваліфікованого лікаря.
Серед усіх методів візуалізації, сонографія має кілька переваг для вивчення шкіри, на додаток до оптимального балансу – глибина проникнення/роздільна здатність, які дозволяють добре відрізняти різні шари шкіри. Важливо відзначити, що цей метод не має вторинних ефектів радіації, як комп’ютерна томографія і не обмежує пацієнта в замкнутому просторі, як при магнітно-резонансній томографії. Крім того, дерматологічні ехографічні дослідження, як правило, не вимагають ін’єкцій з використанням контрастної речовини, принаймні, при проведенні базових досліджень. На відміну від ультрасонографії, інші методи вивчення шкіри, як правило, знаходяться в спеціалізованих дерматологічних відділеннях і науково-дослідних центрах, такі як: конфокальна мікроскопія і оптична когерентна томографія, які забезпечують зображеннями високої роздільної здатності, але, в той же час, володіють дуже малою глибиною проникнення (≤0.5 мм). На відміну від цього, ультрасонографія (з використанням частотно-регульованих датчиків) має ідеальний баланс між глибиною проникнення і роздільною здатністю без втрати якості при зміні глибини. Фіксована частота при ультрасонографії (з використанням 20-100 МГц датчиків), яка використовується в деяких спеціалізованих відділеннях дерматології та науково-дослідних центрах, також має високу роздільну здатність, але дуже низький рівень глибини проникнення (5-1 мм, відповідно). В даний час магнітно-резонансна томографія і комп’ютерна томографія мають обмежену роздільну здатність для розмежування епідермісу і дерми, а також уражень шкіри і нігтів, які мають розмір менше 3 мм. Ці проблеми низької глибини проникнення і роздільної здатності можуть мати вирішальне значення при деяких шкірних утвореннях, таких як рак шкіри, при якому глибина пухлини може бути дуже важливим елементом, а також тому, що анатомічно, шкіра має змінну товщину в різних шарах залежно від зони тіла. Крім того, однакові хвороби шкіри можуть проявлятися різною товщиною ураження, ехогенністю і типами васкуляризації в залежності від фази активності захворювання, наприклад, зміна глибини ураження від великої до малої, від гіпоехогенного в гіперехогенне або від гіповаскуляризованого в гіперваскуляризований тип. Прикладами цього широкого набору анатомічних змін є захворювання сполучної тканини, наприклад: шкірна форма червоного вовчака та склеродермія.
Крім того, інтенсивна взаємодія між пацієнтом і сонографістом дозволяє отримати цінну інформацію про патологію, яку можна скорегувати в режимі реального часу в залежності від даних, які відображаються на екрані дисплея. Всі ці можливості дозволяють сонографісту швидко прийняти важливі рішення в ході ультразвукового дослідження, наприклад, розширити зону дослідження на сусідні сегменти тіла, які раніше не планувалося оглядати. Таким чином, анатомічна інформація у заключенні повинна, в ідеалі, активно підтверджувати тактику лікування пацієнта, забезпечуючи об’єктивними і надійними даними, які можуть дозволити змінити важливі рішення, такі як призначення лікування (консервативне або хірургічне), місце хірургічного розрізу і будова регіонарного лімфатичного вузла. Крім того, анатомічні дані, представлені при ультрасонографії, можуть забезпечити кращий косметичний прогноз, що, як правило, має велике значення для пацієнта.
Метою цієї статті є огляд найбільш часто використовуваних сонографічних додатків в дерматологічній практиці.
ТЕХНІЧНІ ОСОБЛИВОСТІ
Для оптимального дослідження необхідний ультрасонографічний апарат, який оснащений кольоровим доплером та мультичастотними датчиками, що досягають частоти 15 МГц або вище. Ця вимога не применшує хороший досвід фахівця і використання датчика з меншою частотою; тим не менш, визначення шарів шкіри, як правило, краще проводити на більш високих частотах. Крім того, розширене поле зору і програмне забезпечення, яке проводить реконструкцію, поєднуючи зображення, дозволяють поліпшити ефективність даних. Як правило, значна кількість гелю наноситься на шкіру або поверхню нігтя, щоб відрегулювати поле зору на самих поверхневих шарах, рівномірно розподіляючи тиск датчика. Як правило, не використовується протиставна подушка, більше того, шкірні дослідження рекомендовано проводити без будь-якої компресії для оцінки поверхневих судин.
Седативні препарати зазвичай використовується в нашому відділенні для дітей молодше 4 років, щоб уникнути артефактів, які виходять під час руху або плачі під час кольорового допплерівського дослідження. Хлорал гідрат (50 мг / кг) перорально можна використовувати за 30 хвилин до початку дослідження після інформованої згоди, яке підписується батьками або опікунами. Модифікована шкала Aldrete може бути використана для моніторингу седації.
Всі випадки, представлені в цьому огляді, були взяті з бази даних відділення радіології клініки Servet, національного центру медичної статистики для цього виду обстеження, який містить 14073 дерматологічних сонографічних досліджень, що були виконані між березнем 2001 року і травнем 2011 року одним і тим же дослідником. Всі зразки тканин, представлені в дослідженні, були підтверджені гістологічно, за винятком випадків, лікування яких було консервативне (наприклад, для гемангіом) або коли використовувалися довідкові матеріали (наприклад, для нормальної анатомії і наповнювачів). Для дослідження використовувалися системи HDI 5000 і iU22 (Philips Healthcare, Bothell, Вашингтон), MyLab Gold 70 XVG і Twice systems (Esaote SpA, Генуя, Італія) (Esaote SpA,) з мультичастотними датчиками (7-15, 5-17, 6-18 або МГц) і доплерівськими частотами в діапазоні від 7 до 14 МГц. В усіх випадках, рутинно виконувалася сонографія у В-режимі з подальшою кольоровою доплерографією зі спектральним аналізом кривої кровотоку. Серед налаштувань, для виявлення повільного кровотоку використовувалася переважно енергетична доплерографія. Крім того, низька частота повторення імпульсів (шкала) і фільтри стінки, а також кольорове посилення нижче порогу шуму, яке не викликає артефактів, були використані для отримання більш високої якості зображення. Просторові 3-D реконструкції були виконані також для визначення розмірів шкірних уражень, використовуючи 5-8 секундні рухи в ділянці уражень.
Експертна рада нашого вузу скасувала вимогу інформованої згоди для проведення цього огляду. Тим не менш, всі випадки були проаналізовані відповідно до принципів Гельсінської декларації з медичної етики.
НОРМАЛЬНА СОНОГРАФІЧНА АНАТОМІЯ
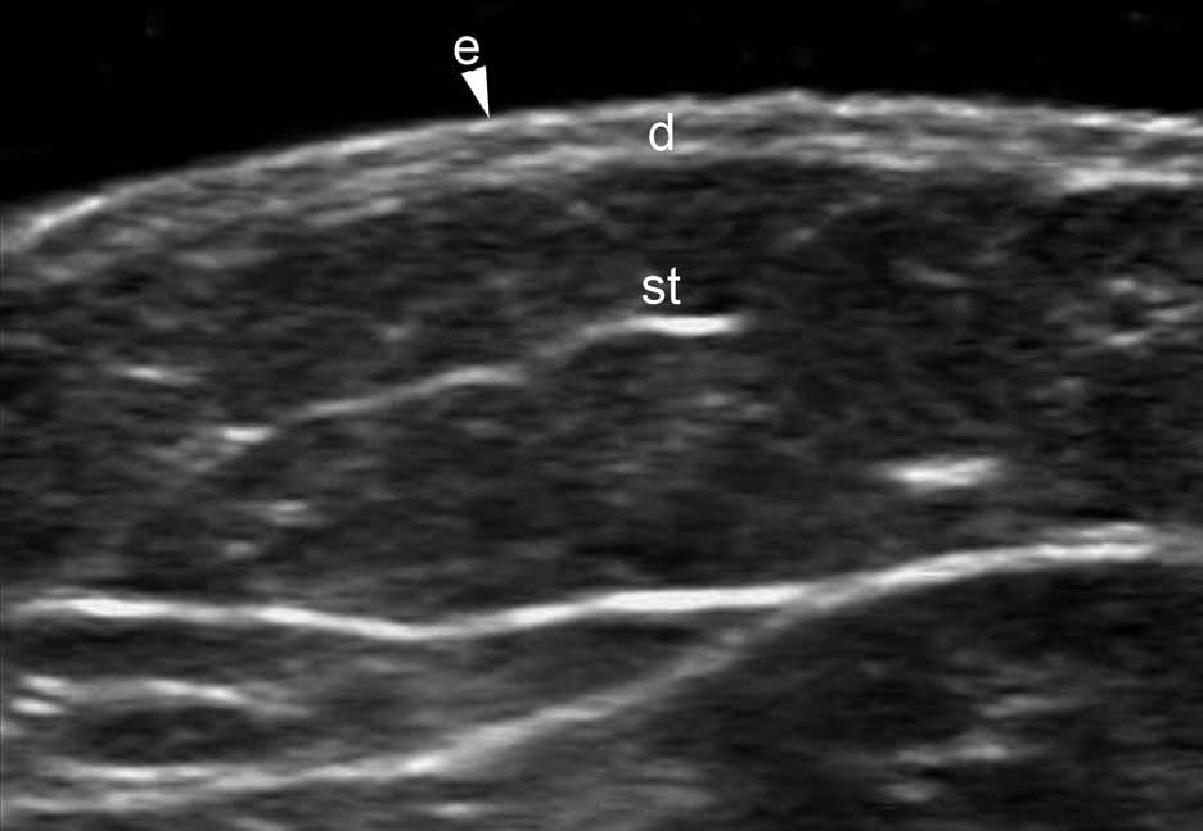
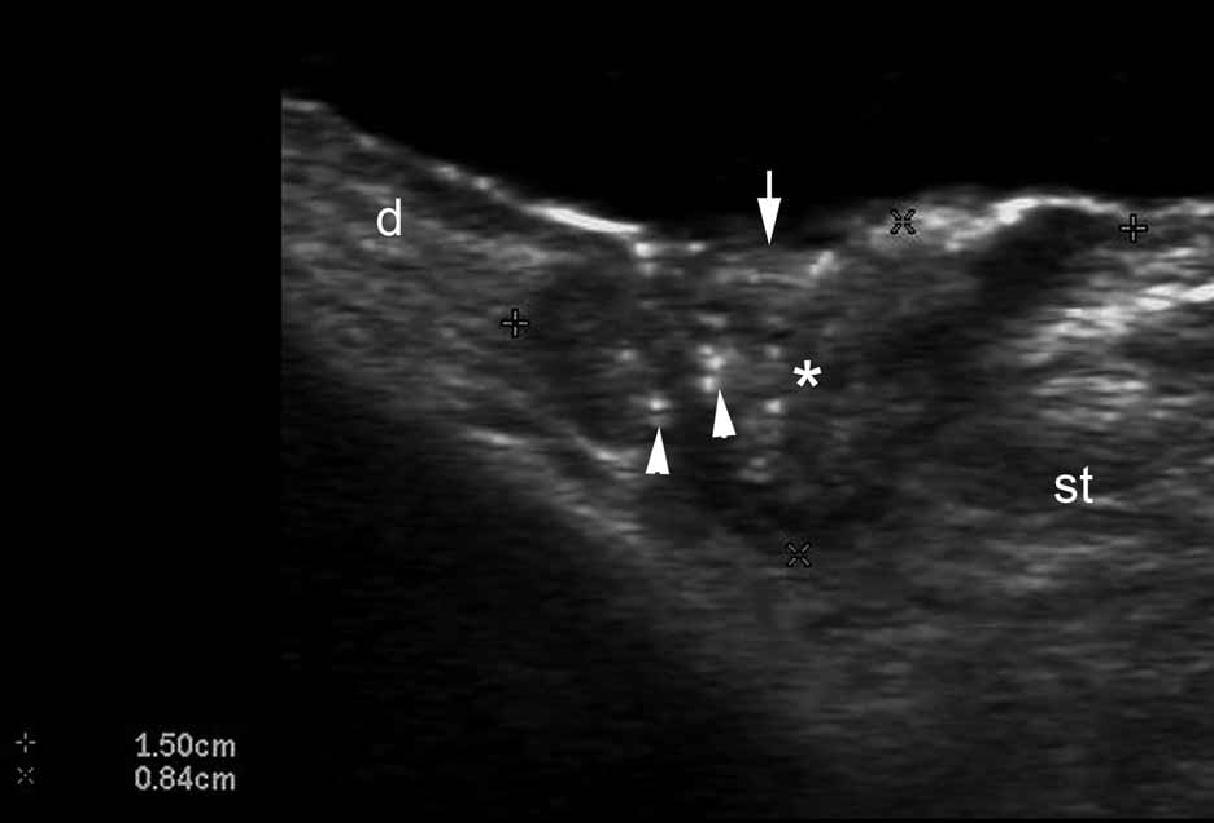
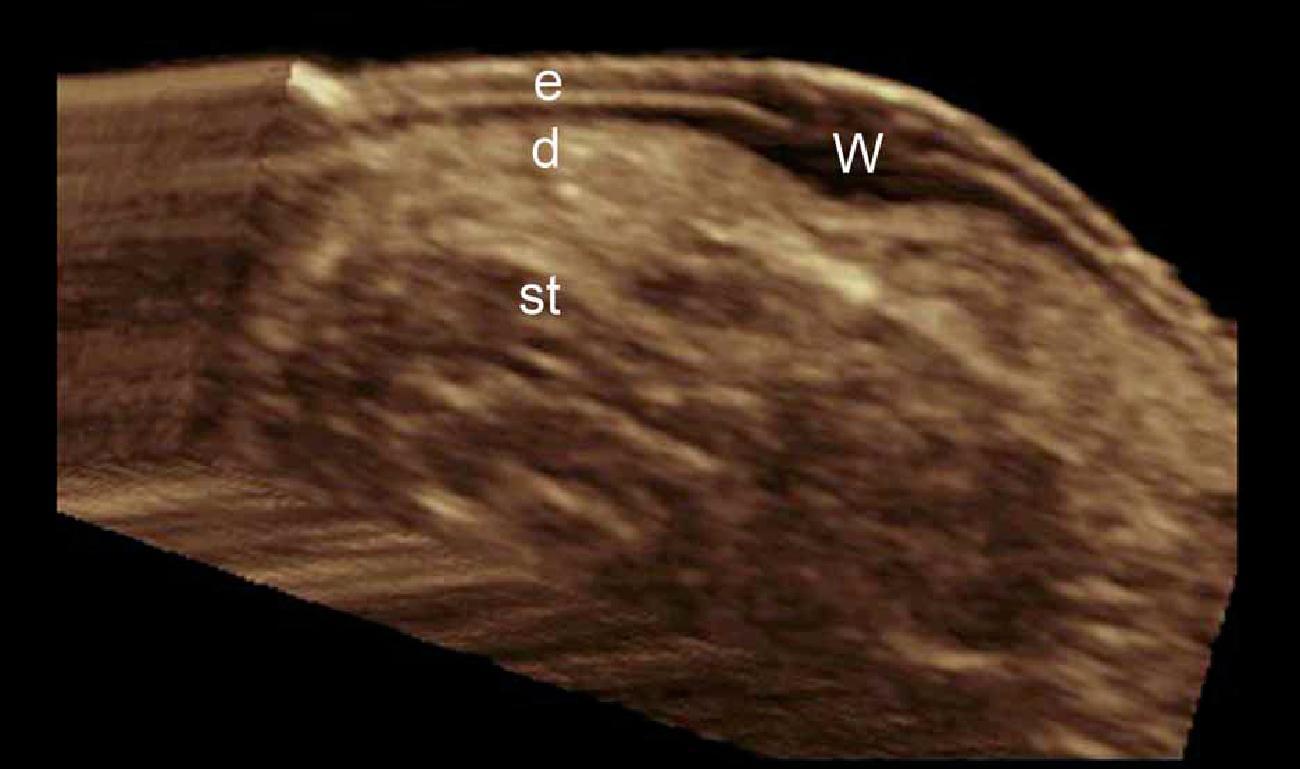
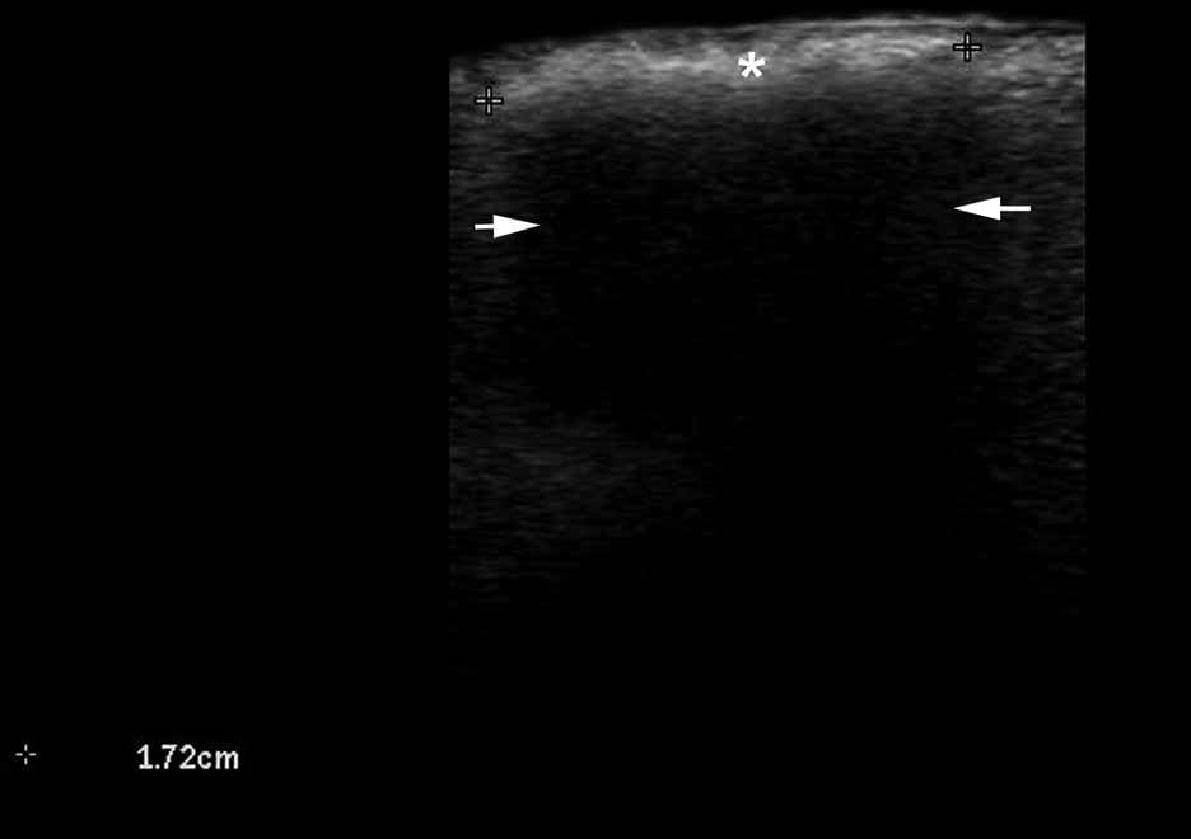
Шкіра складається з 3 шарів: епідермісу, дерми та підшкірної клітковини або гіподерми. Ехоструктура шарів шкіри залежить від її основних компонентів. У випадку з епідермісом, його ехогенність залежить від наявності кератину, дерми – від вмісту колагену, і, нарешті, ехогенність підшкірної клітковини залежить від кількості жирових часточок. На ультрасонографічному зображенні, епідерміс виглядає як гіперехогенна лінія на шкірі з волосяним покривом (тобто, не на долонній або підошовній поверхні) і, як двошарові гіперехогенні і паралельні лінії на гладкій шкірі (долоні рук і підошви ступні). Дерма візуалізується як гіперехогенний пучок, як правило, менш яскравий, ніж епідерміс, а підшкірна жирова клітковина виглядає як гіпоехогенний жировий шар з гіперехогенними волокнистими перегородками між ним (рис. 1).
Рис. 1. Нормальна ультрасонографічна анатомія шкіри (шкіри з волосяним покривом вентральної частини передпліччя, поперечний переріз).
Скорочення: D – дерма; Е – епідерміс; ST – підшкірна клітковина.
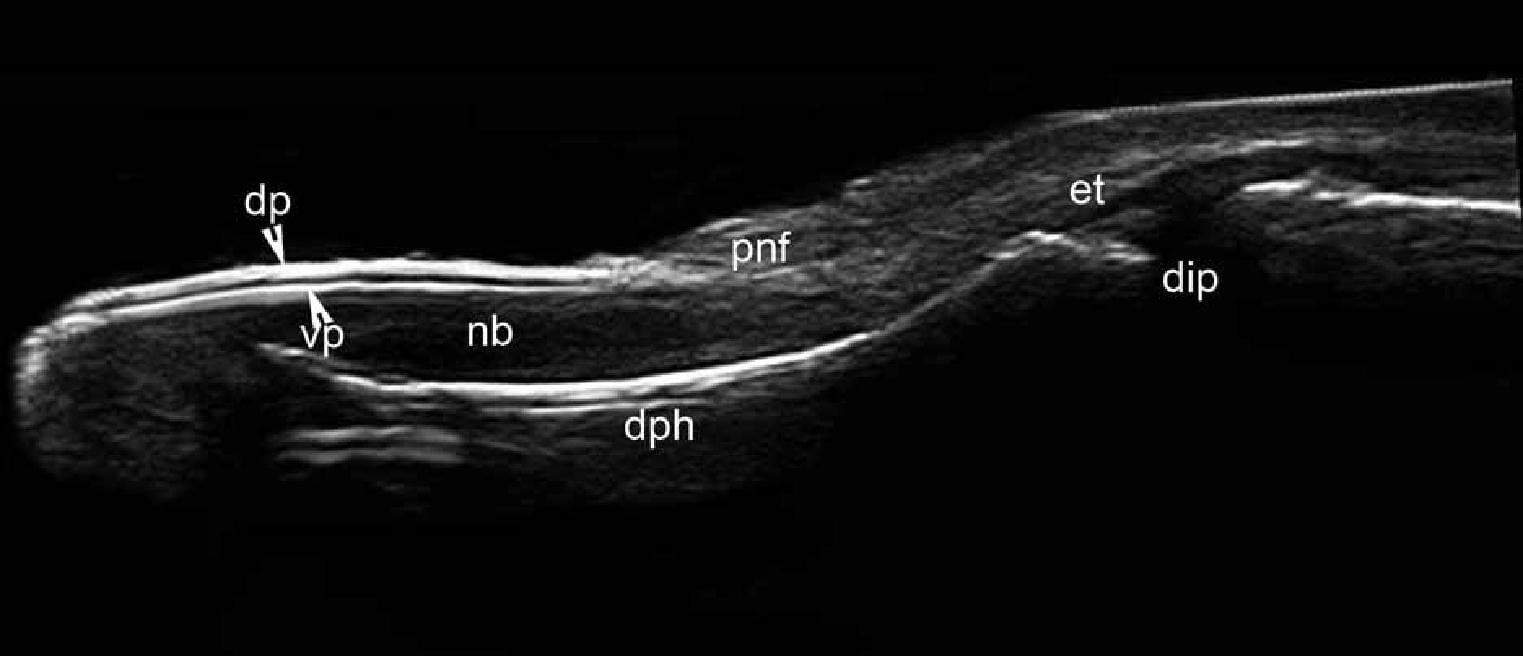
Нігтьовий блок складається з нігтьових пластинок (дорзальної і вентральної), нігтьового ложа (яка включає в себе нігтьову матрицю) і навколонігтьових тканин (проксимальних і бічних нігтьових складок). При ультрасонографії, нігтьові пластинки візуалізуються як двошарові паралельні гіперехогенні структури, в основному через високий ступінь зроговілого компонента. Нігтьове ложе візуалізується у вигляді гіпоехогенної структури і, як правило, воно дещо гіперехогенне в проксимальній ділянці під нігтьовою матрицею (Рис. 2).
Рис. 2. Нормальна ультрасонографічна анатомія нігтів (вказівний палець, поздовжня проекція).
Скорочення: dip – дистальний міжфаланговий суглоб; DP – дорзальна пластинка; DPH – дистальна фаланга; ET – сухожилля розгинача; NB – нігтьове ложе; PNF – проксимальний нігтьової валик і vp – вентральна пластинка.
Навколонігтьова шкіра має подібні морфологічні характеристики, як і шкірні шари іншої частини тіла, хоча і з меншою кількістю жиру в підшкірній клітковині. Низька швидкість кровотоку в артеріальних і венозних судинах, як правило, виявляється в підшкірній клітковини і нігтьовому ложі.
Доброякісна дерматологічна патологія
Епідермальні кісти
Ці кісти формуються при імплантації компонентів епідермісу в дерму. Причини можуть бути ембріональні, посттравматичні, або пов’язані з попередніми хірургічними процедурами в зоні імплантації клітин епідермісу в межах дерми і підшкірної клітковини. Епідермальні кісти покриті багатошаровим плоским епітелієм з зернистим шаром, який не має сальних залоз. Таким чином, загальний термін “кіста сальної залози” є неправильним і є анатомічним оманою. Клінічно пацієнти, як правило, мають відчутне утворення, іноді з гіперемією, яке може виділяти маслянистий секрет.
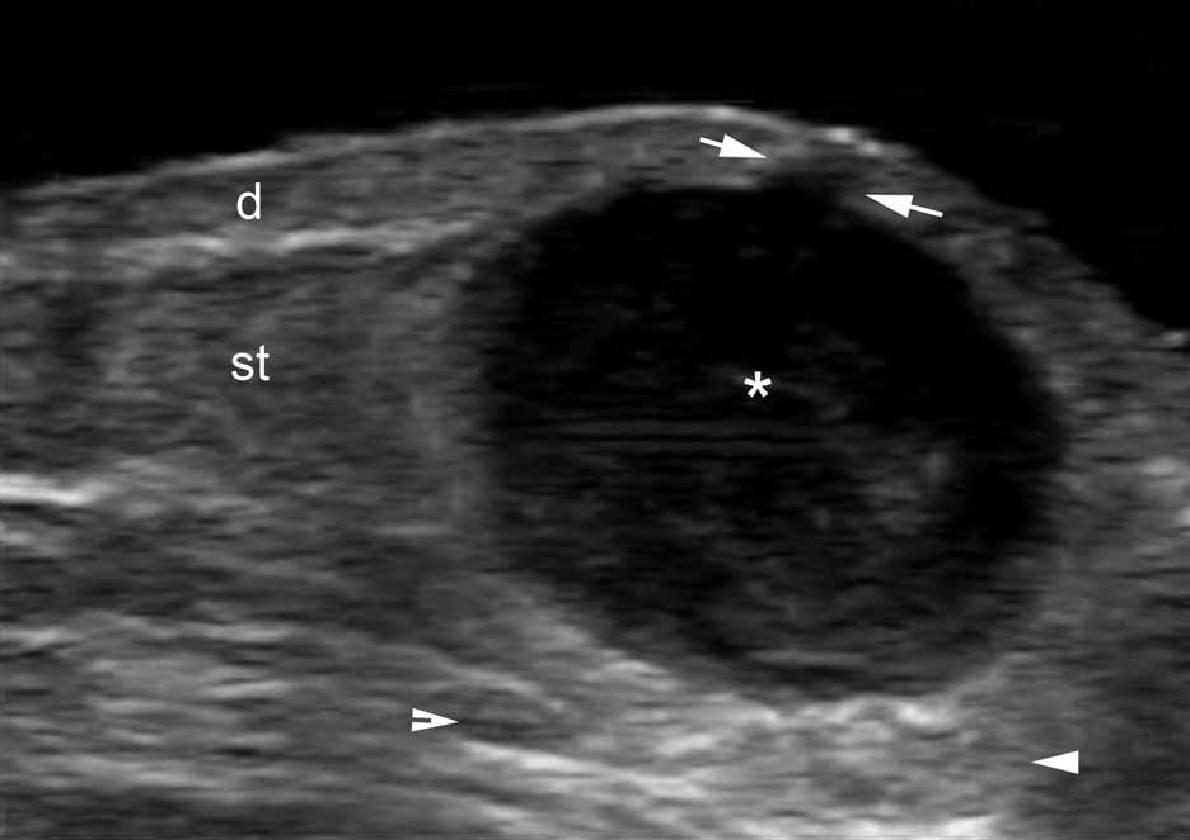
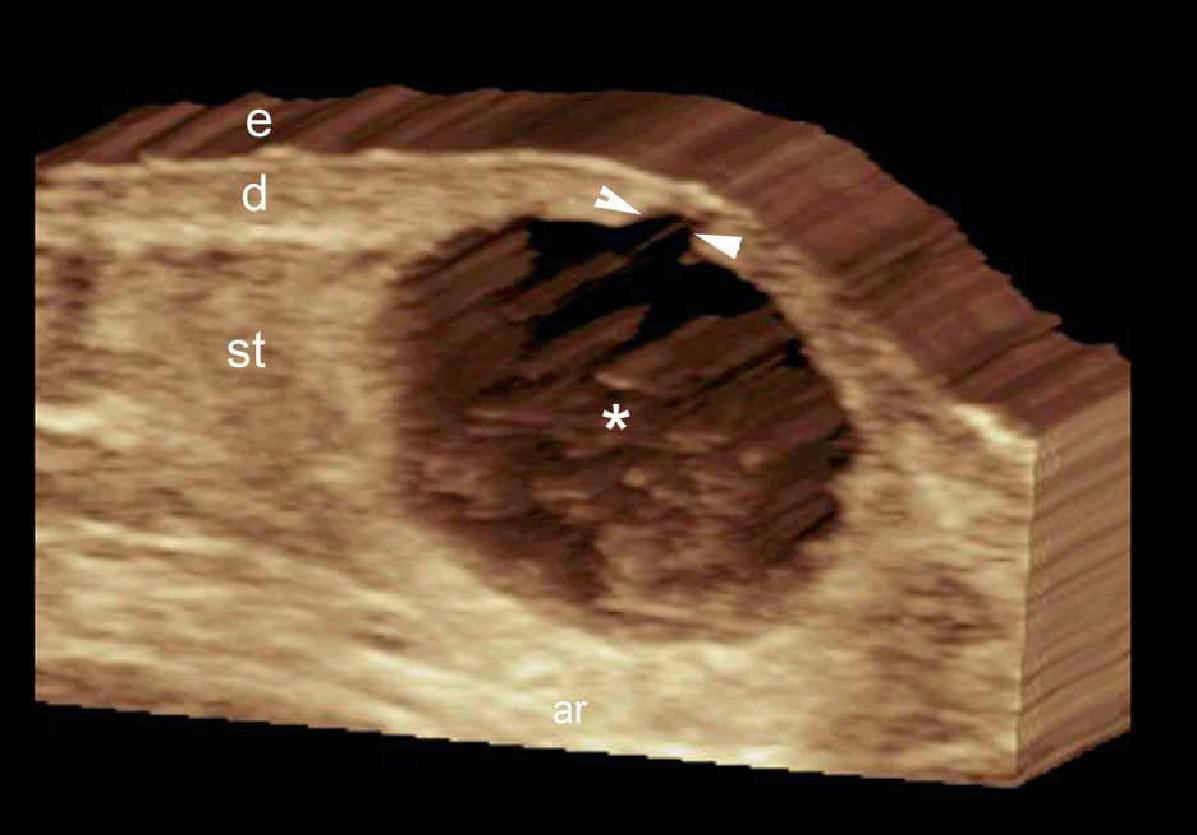
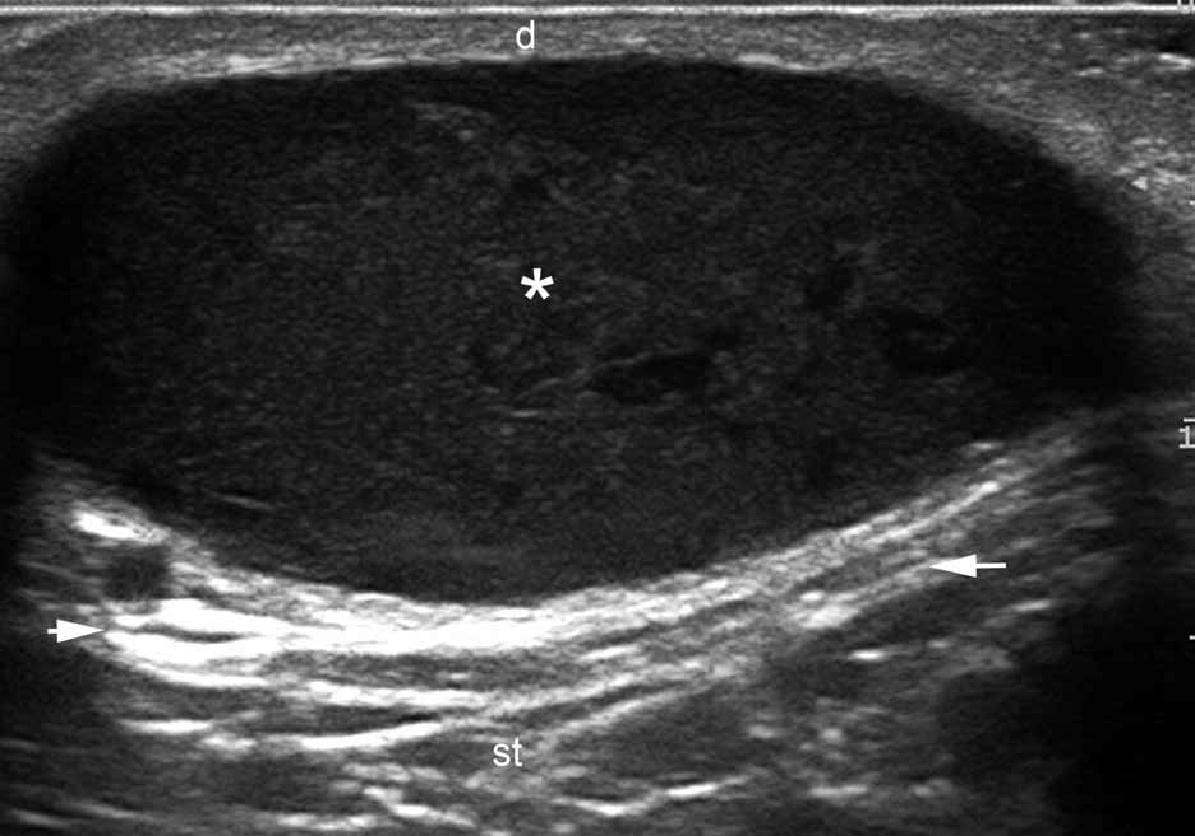
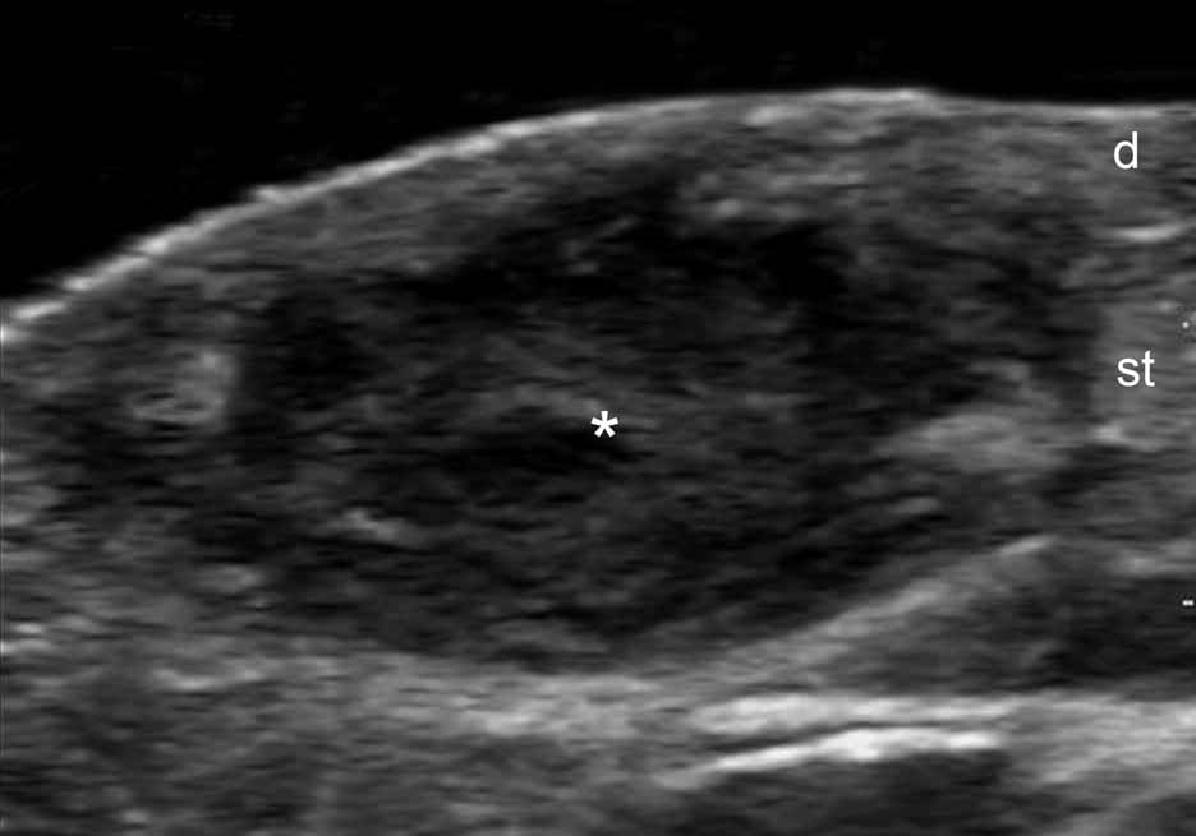
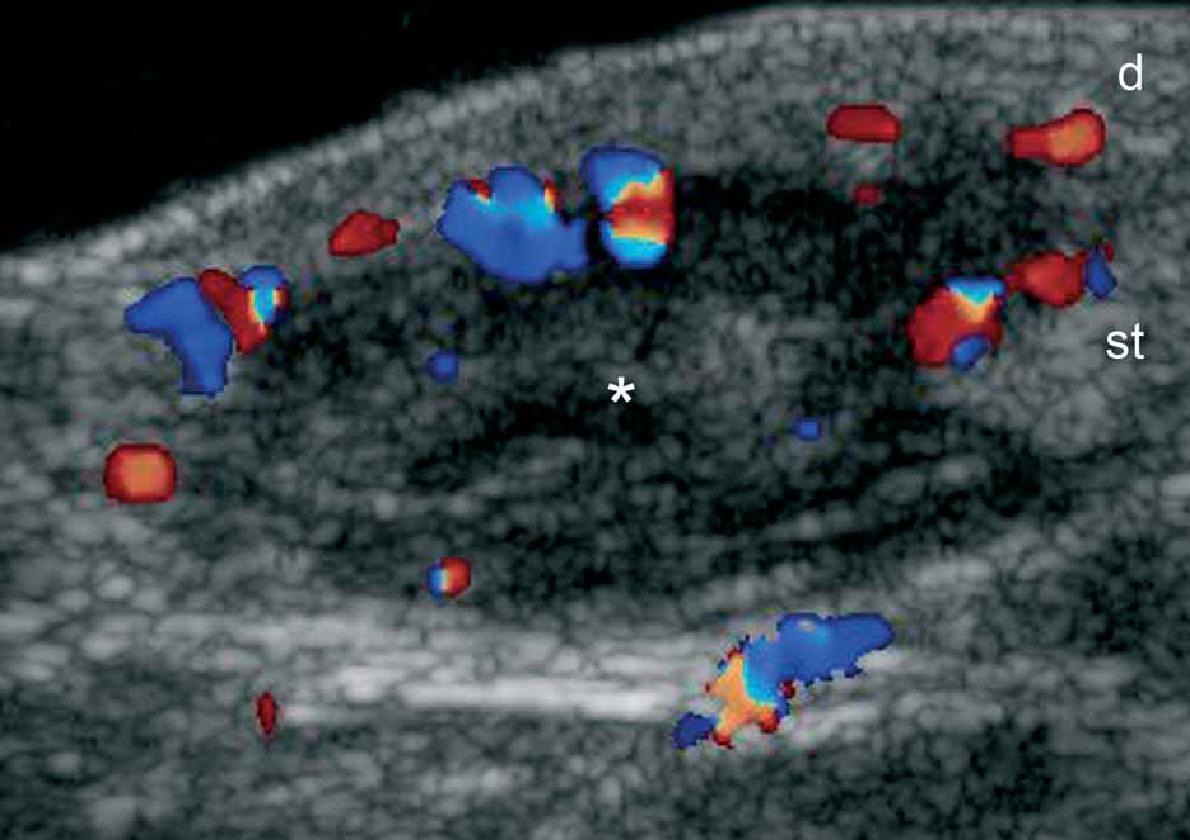
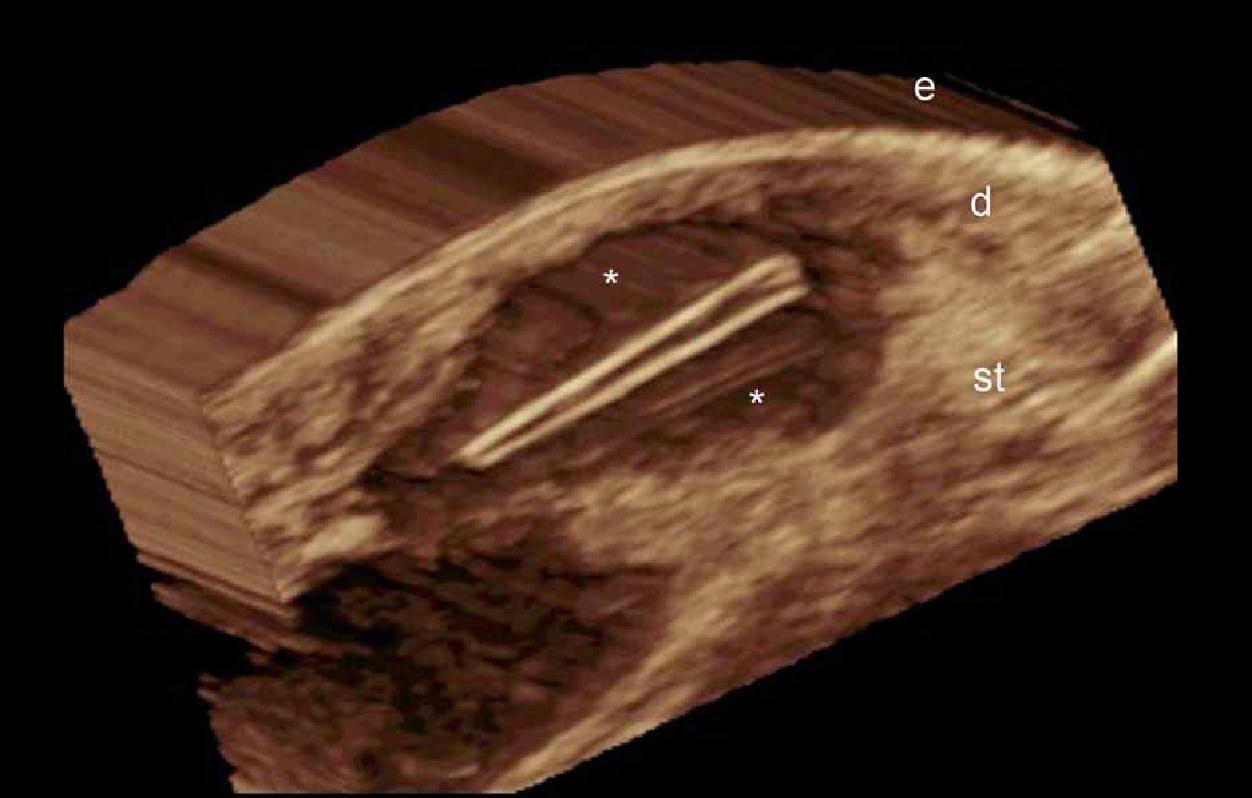
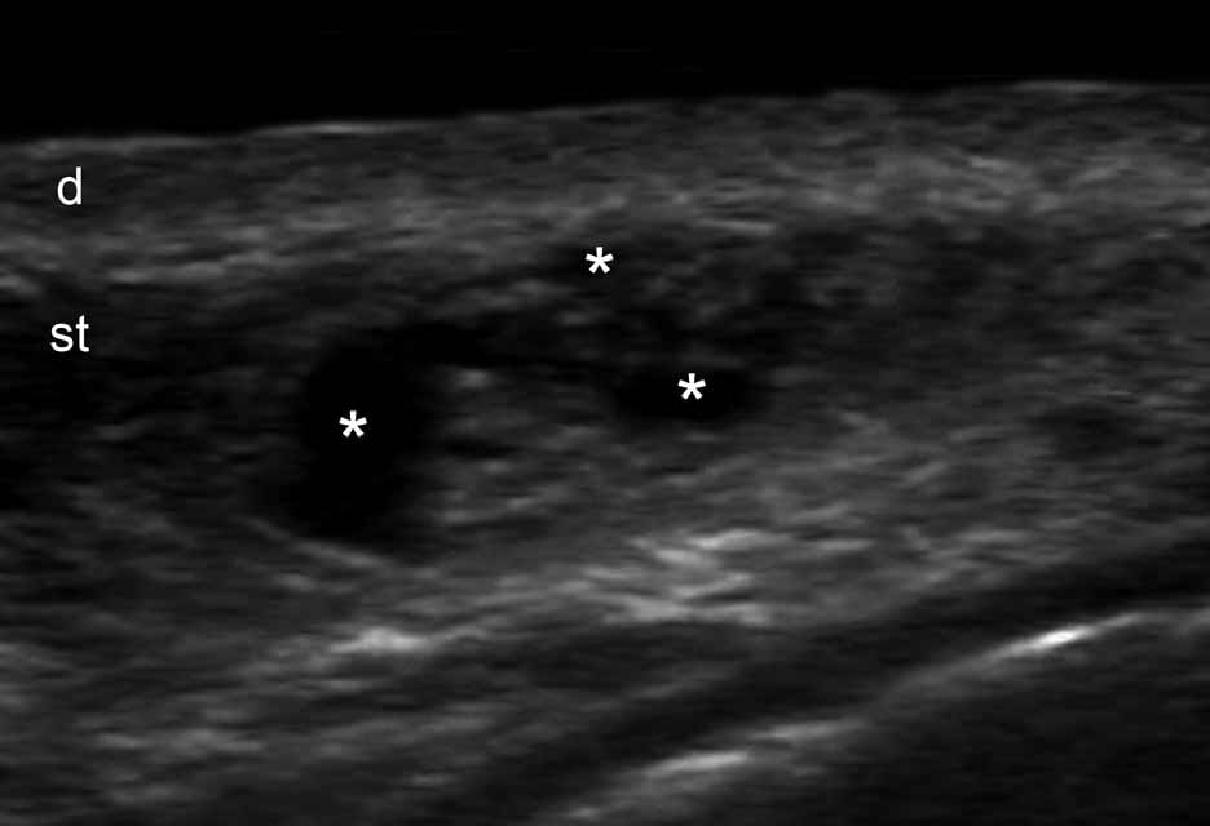
При ультрасонографії, епідермальні кісти можуть мати різноманітний зовнішній вигляд відповідно з цілісністю їх стінок. Таким чином, якщо кіста інтактна, вона може виглядати як кругла анехогенна структура, що знаходиться в дермі і підшкірній клітковині, містить з’єднуєчий тракт з поверхнею епідермісу, який також називається “пунктум”. Часто, ці кісти можуть мати внутрішнє ехо (клітинні залишки) і візуалізуватись як кругла або овальна гіпоехогенна структура. Іноді вони можуть виглядати як гігантські структури, що імітують картину яєчка (тобто, яскраве внутрішнє ехо з анехогенними ниткоподібними ділянками), в основному в результаті дуже жорсткого відкладення кератину з кристалами холестерину і невеликими дистрофічними відкладеннями кальцію. Однак, коли кіста запалюється або розривається, вона може мати більш різноманітні форми; межі можуть стати неправильними або розмитими, а кератин, змішаний із запальними компонентами, може вивільнятися в навколишні тканини, викликаючи гіпоехогенну реакцію, як на чужорідне тіло. Як правило, незалежно від стадії (інтактна або розкрита), епідермальні кісти мають артефакт заднього акустичного підсилення, типового для кістозних структур, який може бути основною ознакою для їх ідентифікації. При кольоровій доплерографії збільшення кровотоку може бути виявлено на периферії кісти при запаленні, або при її розриві.
Вважається, що ультрасонографія значно покращує чутливість та специфічність діагностики епідермальних кіст до операції (Рис. 3).
A
B
C
D
E
Рис. 3. Епідермальні кісти з варіабельною ультразвуковою картиною. А. Сонографія у В-режимі (ліва щока, поперечна проекція,) відображає анехогенну округлу структуру з чіткими інтактними краями (зірочка) в дермі і підшкірній клітковині. Зверніть увагу на деякі ехосигнали (дебріс) в межах кісти і невеликий хід, що з’єднує, (стрілки) в субепідермальну ділянку. Також показано заднє акустичне посилення (наконечники стріл). Б. Тривимірна ультрасонографія (поперечна проекція, 5-ти секундна експозиція) того ж ураження (зірочка), як і в А. С. Сонографія у В-режимі (права скронева ділянка, поперечна проекція) відображає гіпоехогенну овальну структуру (зірочка) з чіткими інтактними (непошкодженими) краями в дермі і підшкірній тканині із зовнішнім виглядом по типу «псевдояєчко». Також показано заднє акустичне посилення (стрілки). Д. Сонографія у В-режимі (ліва пахова ділянка, поперечний переріз) показує гетерогенну структуру (зірочка) з неправильними межами у дермі і підшкірній клітковині, що відповідає розриву і запаленню кісти. Е. Кольорова доплерографія (поперечний переріз) того ж ураження – D показує збільшення кровотоку на периферії кісти (зірочка). Скорочення: D вказує на дерму; е – епідерміс і st – підшкірна клітковина.
Пілонідальні кісти
Ці кісти являють собою псевдокістозні структури, що містять фрагменти волосяних фолікулів. Найбільш поширеним розташуванням цих кіст є куприкова ділянка, і, вони, як правило, розвиваються у молодих дорослих. Чоловіча стать, ожиріння, сидяча робота, надмірне оволосіння на тілі і пітливість є основними факторами ризику, описаними для цього стану. Зазвичай, пілонідальні кісти легко запалюються і перетворюються на пілонідальні абсцеси. Крім того, як відомо, при пальпації або ін’єкції метиленового синього не отримується достатньо інформації для багатьох пацієнтів. При ультрасонографії ці кісти виглядають як гіпоехогенні овальні ділянки в дермі і підшкірній клітковині, які містять гіперехогенні лінії, причому останні – це фрагменти волосся. Таким чином, передопераційна сонографія може поліпшити виявлення нориці і її розгалужень.
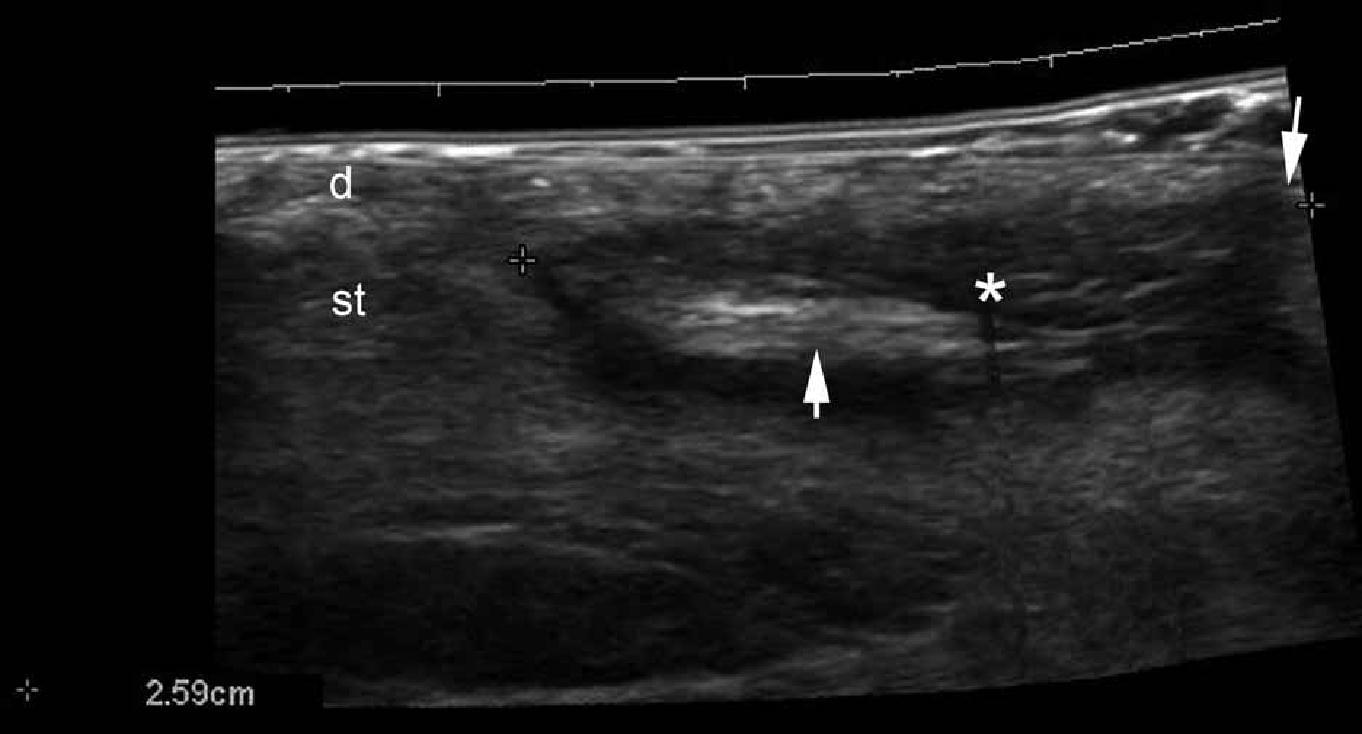
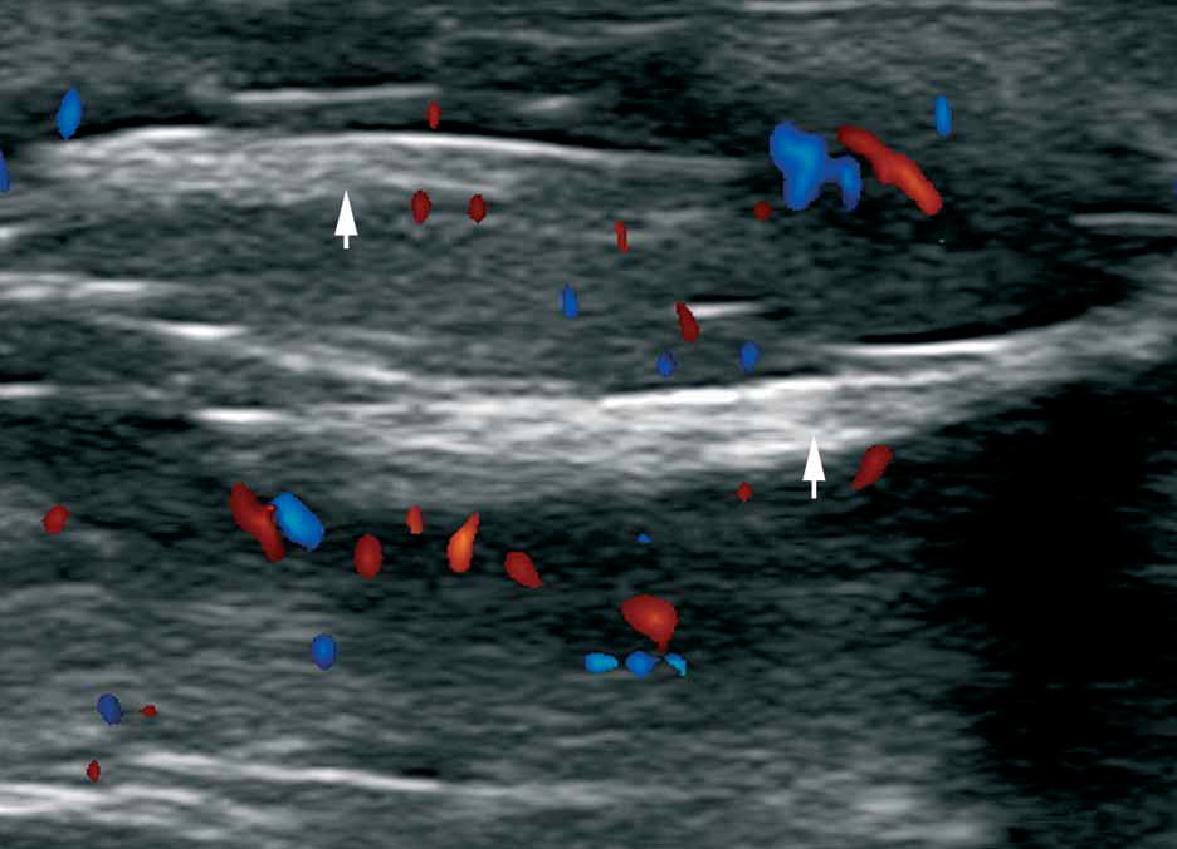
Під час кольорової доплерівської візуалізації, гіперваскуляризація по периферії кісти може бути виявлена під час фази запалення. У зв’язку з тим, що ці кісти мають високу частоту рецидивів після операції, оцінка осей (вгору, вниз, косих і поперечних) у співвідношенні з рівнем ураження шкіри, а також фактичне поширення кіст, можуть забезпечити важливими передопераційної даними (Рис. 4).
А
В
Рис. 4. Пілонідальна кіста. А. Сонографія у В-режимі (міжсіднична зона, поздовжня проекція) показує гіпоехогенну овальну структуру (зірочка) в дермі і підшкірній клітковині, яка йде 2,59 см вгору до рівня шкірного ураження (стрілка, що вказує вниз). Визначаються також гіперехогенні лінійні структури всередині ураження, які відповідають фрагментам волосся (стрілка, що вказує вгору). Б. Кольорова доплерографія показує збільшення кровотоку по периферії пілонідальної кісти – ознаки вторинного запалення. Гіперехогенні фрагменти волосся визначаються в межах кісти (стрілки).
Скорочення: D – дерма та st – підшкірна клітковина.
Піломатріксома (кальцифікована епітеліома)
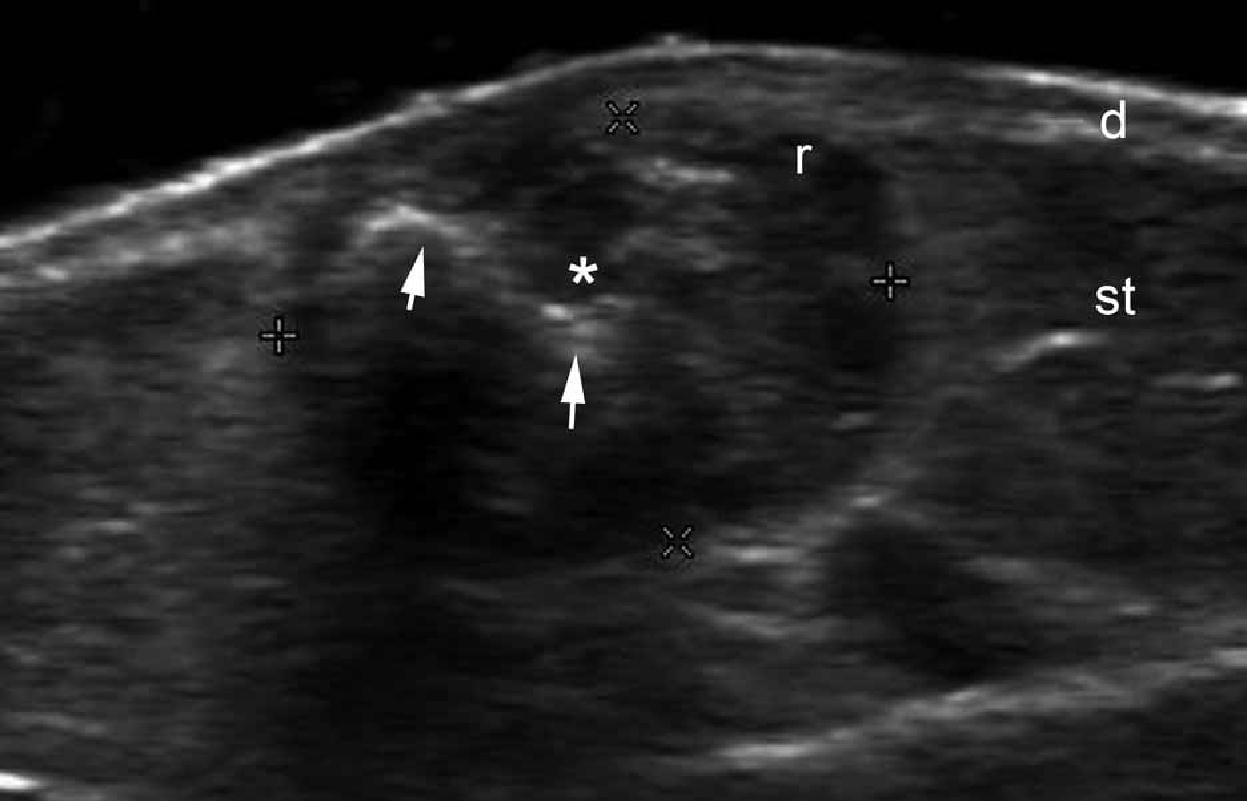
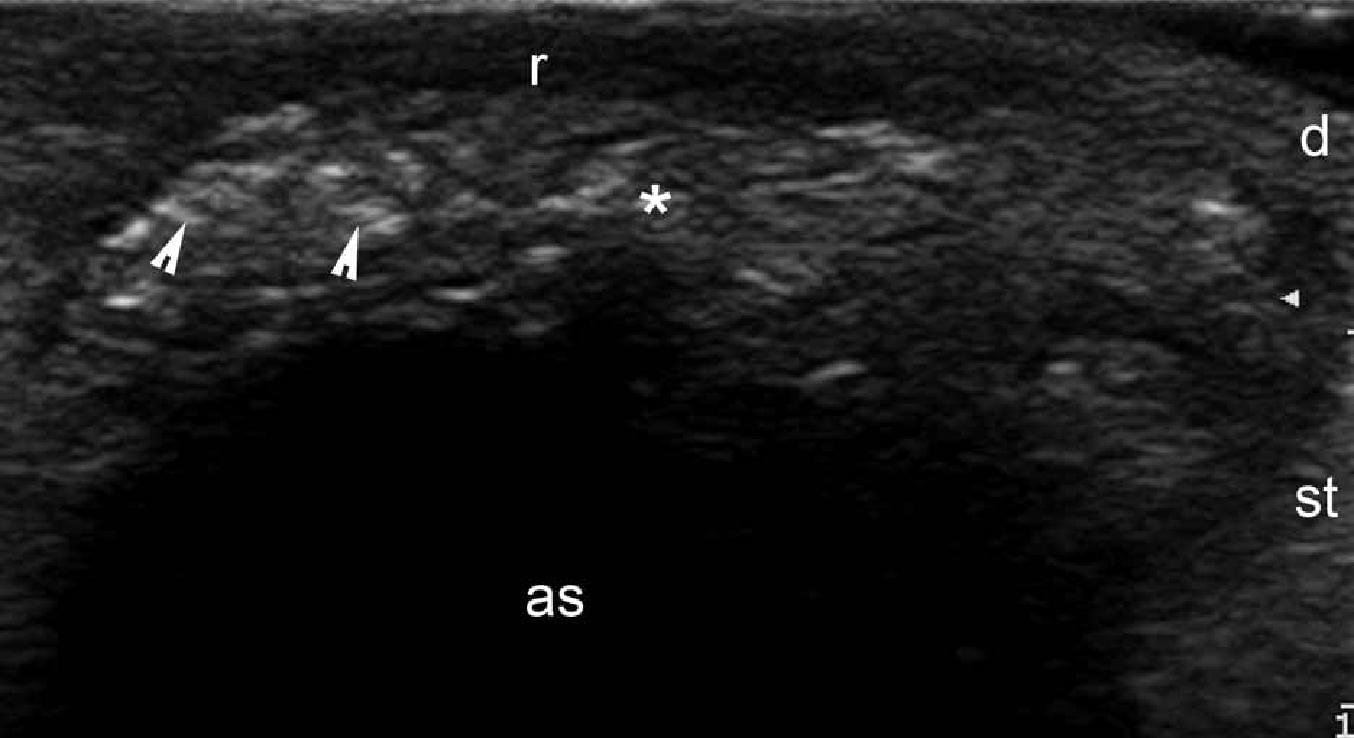
Ці пухлини, звані також піломатріксоми, кальцифіковані епітеліоми або епітеліома шкіри Малерба, виникають з матриці волосяних фолікулів. Типова історія їхнього розвитку включає пухлину, яка повільно збільшується, з неправильним контуром, яка фіксована до шкіри, але вільно зміщується щодо підлеглих тканин, часто із кольором, який змінюється від червоного до фіолетово-блакитного. Клінічно, частота помилкового діагнозу при піломатріксомах, за даними літератури, досягає 56% випадків, а ультрасонографія описується як ефективний інструмент в її діагностиці. Класичний зразок ураження – це мішенєподібне утворення з гіпоехогенним обідком і гіперехогенним центром (Рис. 5).
А
В
Рис. 5. Піломатріксома. А. Сонографія у В-режимі (права рука, поперечна проекція) показує чітку круглу мішенєподібну структуру (зірочка між маркерами) в дермі і підшкірній тканині. Зверніть увагу на гіпоехогенний обідок і гіперехогенні плями (стрілки, відкладення кальцію) в межах ураження. Б. Сонографія у В-режимі (правої поперекової ділянки, поперечна проекція) показує кілька гіперехогенних плям (наконечник стрілки) в межах піломатріксоми (зірочка), які генерують артефакт задньої акустичної тіні.
Скорочення: а – артефакт задньої акустичної тіні; d – дерма; r – ободок та st – підшкірна клітковина.
Гіперехогенні плями, які відповідають відкладенням кальцію, визначаються в центрі ураження від 68% до 80% випадків. Іноді піломатріксома може мати виражену васкуляризацію з низькошвидкісним артеріальним і венозним кровотоком (кольорова доплерографія), імітуючи судинні пухлини, наприклад гемангіому, при клінічному обстеженні. Крім того, існує варіант кістозної піломатріксоми, який виглядає як солідно-кістозна структура з ексцентричним вузловим гіпоехогенним компонентом, що оточений анехогенною рідиною. Цей кістозний варіант, як правило, має внутрішнє ехо і перегородки, оточені товстою гіпоехогенною корою.
Судинні ураження
Ці ураження є поширеними причинами направлення для cонографічного дослідження, головним чином в педіатричній практиці. Метою даного дослідження є підтвердження діагнозу і диференціювання патології, яка може потребувати різних клінічних підходів у тактиці лікування. Важливо відзначити, що дерматологи часто використовують класифікацію Маллікен і Гловацкі, яка диференціює ці клінічні різноманітності на основі ендотеліальних характеристик. Гемангіоми, найбільш часті пухлини в дитинстві, мають швидкий темп росту після народження, а потім плато після декількох років життя; при цьому вони, як правило, пізніше регресують в більшості випадків. На противагу цьому, судинні аномалії (мальформації) є результатом помилок морфогенезу і класифікуються відповідно до типу судини: артеріальні, венозні, лімфатичні або капілярні. У деяких випадках можуть бути виявлені змішані судинні аномалії. Крім того, ці судинні аномалії можуть бути класифіковані відповідно до швидкості їх кровотоку: високий або швидкий кровотік (артеріальні або артеріовенозні), низький або повільний кровотік (венозні, лімфатичні або капілярні). Судинні аномалії розвитку, як правило, ростуть пропорційно з ростом дитини, і можуть дещо змінюватися протягом життя. Крім того, гемангіоми зазвичай реагують на системне лікування, а судинні вади розвитку, як правило, не реагують. Таким чином, диференціальна діагностика між цими патологічними станами має вирішальне значення для правильного лікування.
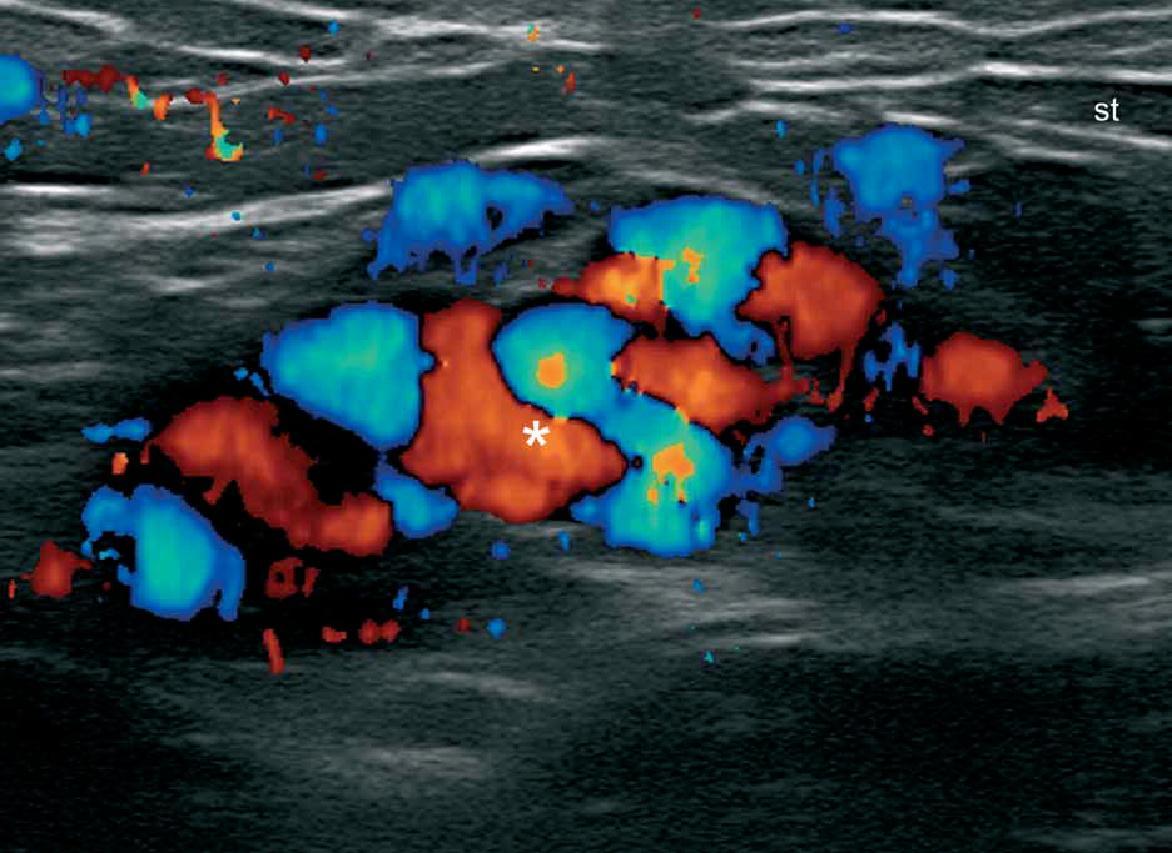
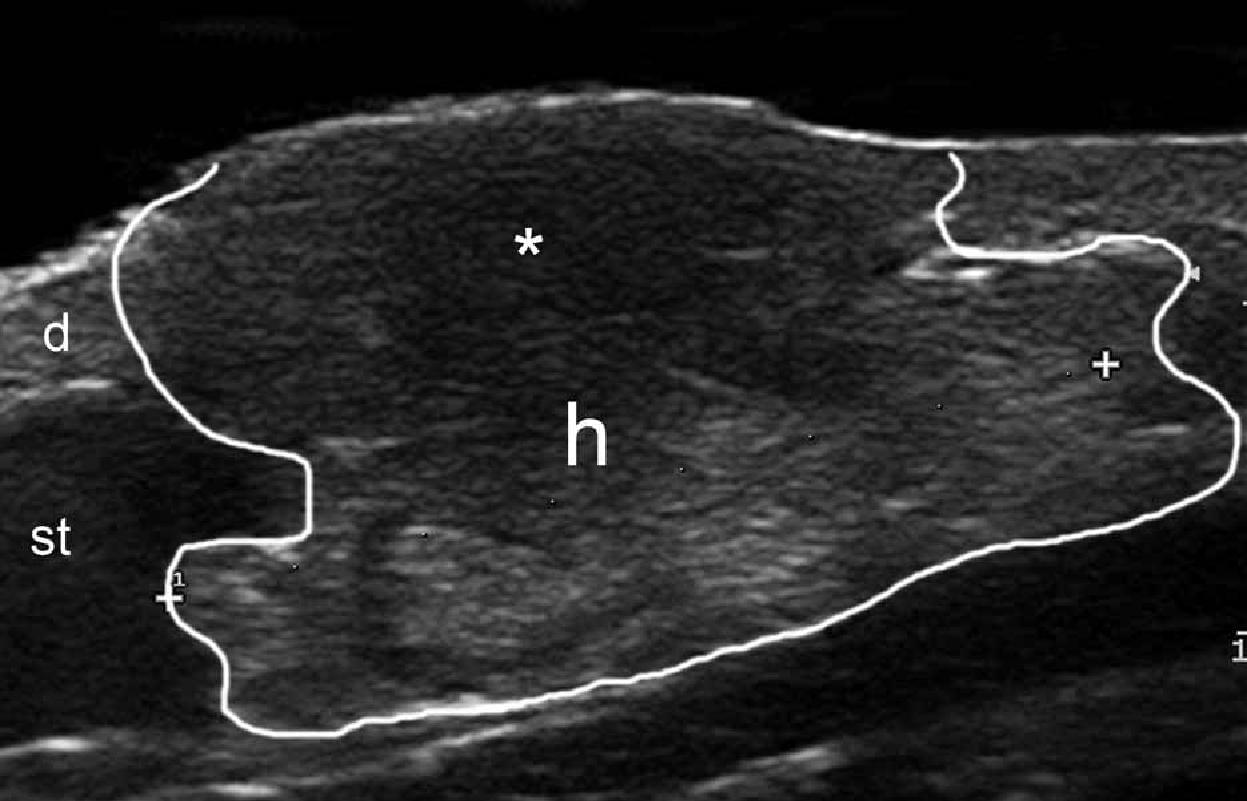
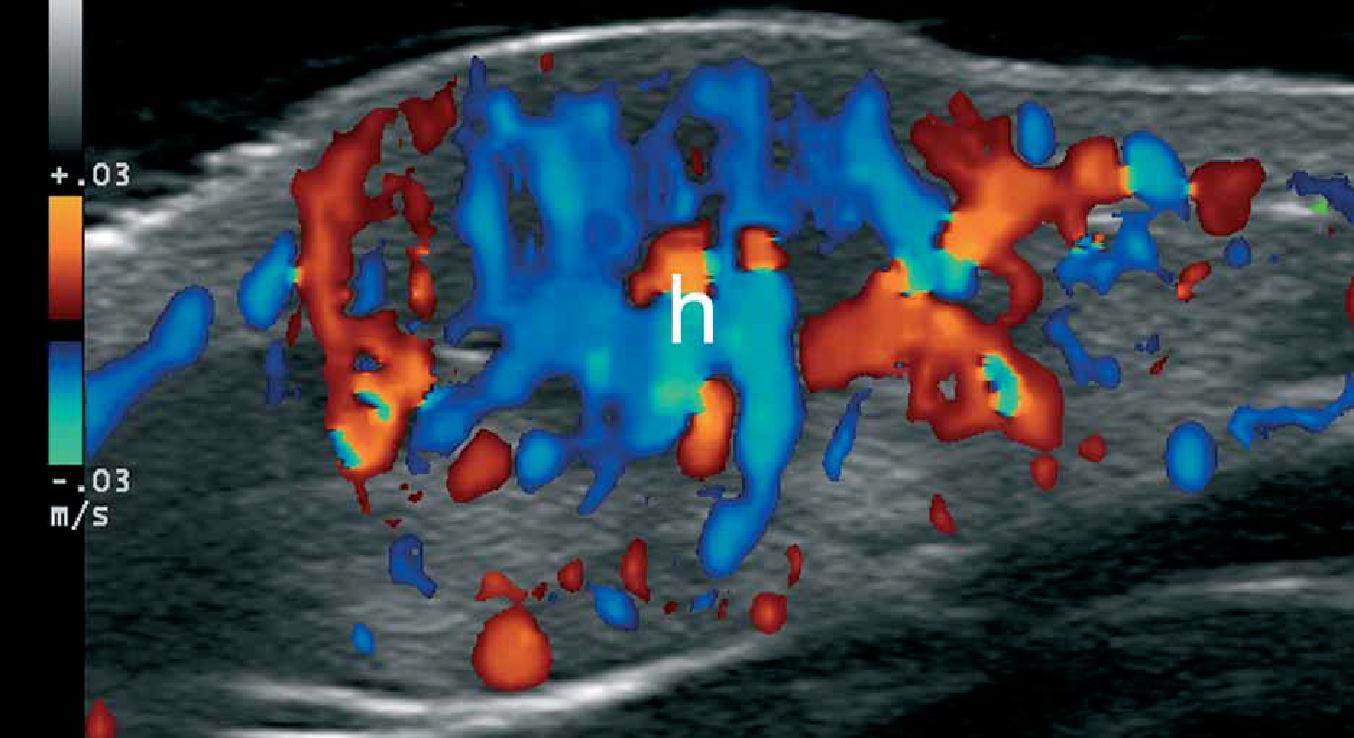
При ультрасонографії, гемангіоми, як правило, виглядають, як нечітко визначені жорсткі утворення, які мають варіабельну ехогенність і васкуляризацію в залежності від фази розвитку. Таким чином, під час ранньої проліферативної фази, вони, як правило, гіпоехогенні і гіперваскулярні, і демонструють артеріальний і венозний кровотік, а іноді і артеріовенозні шунти. Пізніше, під час фази часткової регресії, ехогенність стає гетерогенною, і зазвичай представляє собою поєднання гіпоехогенних-гіперваскулярних і гіперехогенних- гіповаскулярних ділянок (рис. 6). Загалом, у фазі регресії гемангіома стає, як правило, повністю гіперехогенною і гіповаскулярною. Крім того, в період регресії, може бути відзначена зміна товщини (витончення або потовщення) жирового компонента підшкірної клітковини.
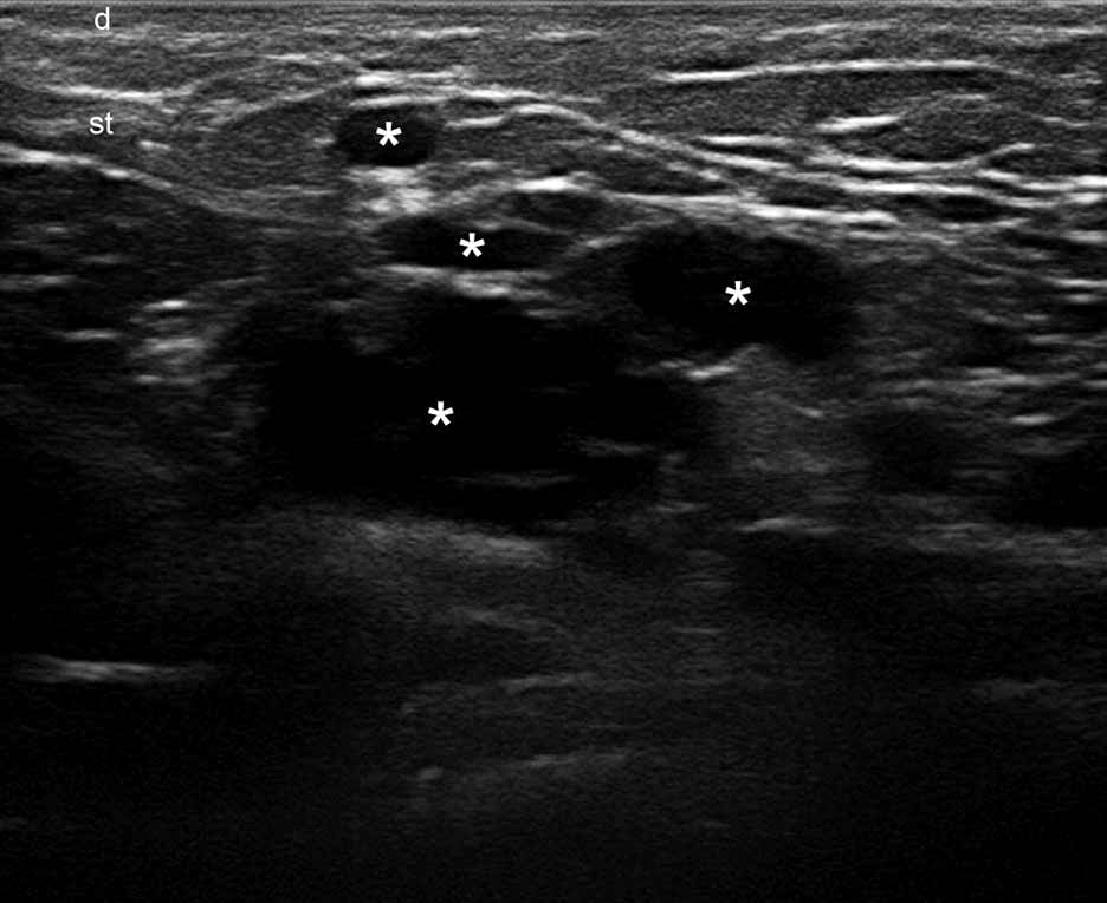
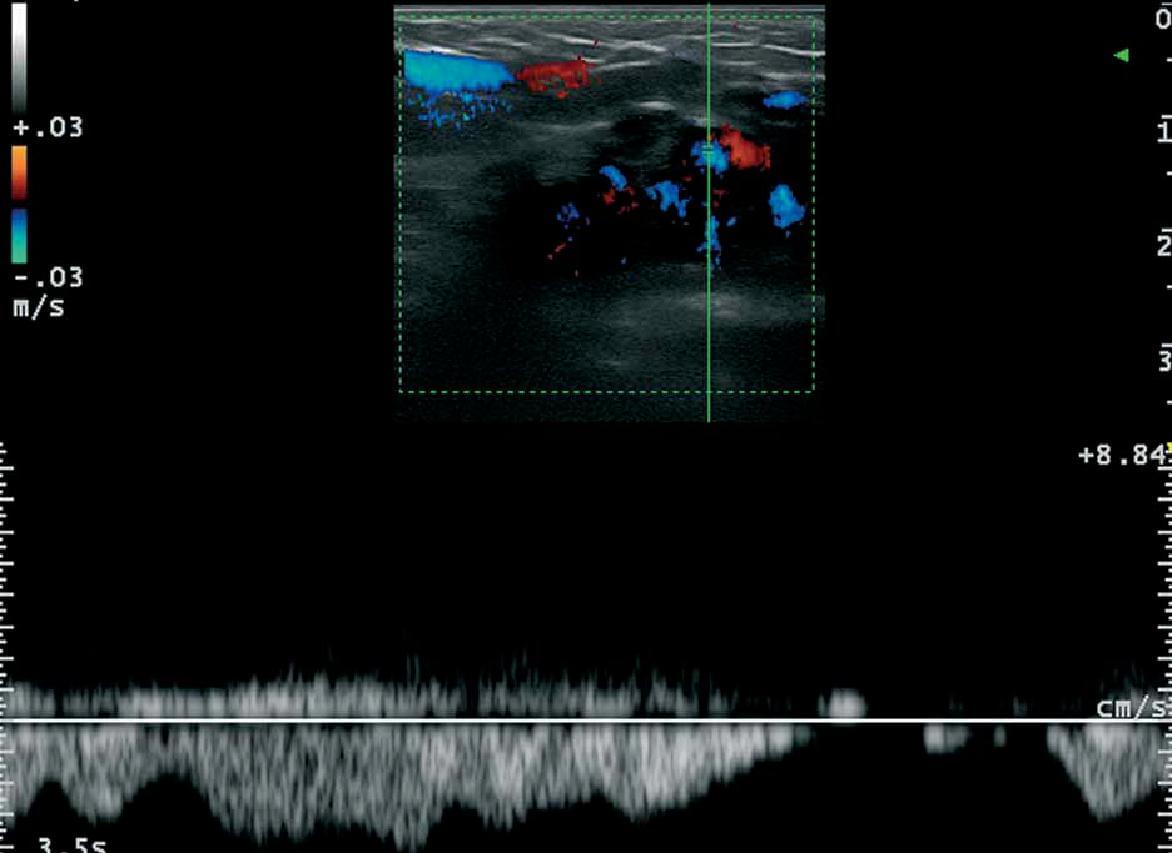
Судинні вади розвитку, як правило, можна виявити у вигляді анехогенних трубчастих структур (наприклад, артеріальних або венозних), псевдокістозних просторів (наприклад, венозних або лімфатичних) або гіперехогенних ділянок (наприклад, капіляри), залежно від типу судин (рис.7).
А
В
Рис. 6. Гемангіома. Сонографія у В-режимі (права ділянка спини, поперечна проекція) показує нечітке гетерогенне ураження (обведено лінією) в дермі і підшкірній клітковині. Зверніть увагу на більш гіпоехогенну зону (зірочка) у верхній частині ураження, що відповідає найбільш проліферативній зоні. Б. Кольорова доплерографія показує збільшення васкуляризації в межах цього ураження. Скорочення: D – дерма; h -гемангіома та st – підшкірна клітковина.
А
В
C
Рис. 7. Венозна судинна мальформація з низьким кровотоком. Сонографія у В-режимі (ліва пахова ділянка, поперечна проекція) показує анехогенні ходи і лакунарні зони (зірочки) в підшкірній клітковині. Б. Кольорова доплерографія показує збільшення кровотоку в межах анехогенних структур (зірочка). С. Спектральний аналіз кривої кольорової доплерографії венозного потоку в межах трактів.
Скорочення: D – дерма та st – підшкірна клітковина.
Гіперехогенні плями, які відповідають флеболітам, можуть частіше зустрічатися у венозних мальформаціях. Оцінка типу, товщини і швидкості кровотоку судин є корисним для планування неінвазивного (наприклад, лазерна або черезшкірна склеротерапія) або інвазивного (наприклад, емболізація) лікування. Таким чином, на додаток до його діагностичного значення, ультрасонографія також добре підходить для корекції інтервенційних процедур і, як правило, залишає для ангіографічної магнітно-резонансної томографії тільки ушкодження, які мають кілька вогнищ або більш глибоку локалізацію.
Злоякісні захворювання шкіри
Рак шкіри є найбільш поширеним злоякісним новоутворенням у людей, а серед його підтипів, найбільш частою є базальна карцинома, за нею слідує плоскоклітинна карцинома. Ці підтипи складають те, що називається немеланомний рак шкіри. Меланома є найбільш рідкісним типом, але має високу смертність. Як правило, рак шкіри вражає ділянки, які схильні до дії сонця, такі як обличчя і також розвивається в зонах, де шкіра тонка, наприклад, ніс, очі, губи і вуха. У цих ділянках, існує велика ймовірність залучення глибоких структур (наприклад, м’язи, хрящі або кістки).
Гарна кореляція відзначається між ультрасонографією та гістологічною оцінкою товщини пухлини, і ці дані можуть бути особливо важливими при визначенні меланоми, при якій товщина первинного вогнища може впливати на прийняття таких важливих рішень, як необхідність дослідження сторожового вузла і розмір розрізу. Таким чином, ультрасонографія може надійно диференціювати товщину первинної меланоми більш ніж 1 мм, від меланом, розміром 1 мм або менше.
При ультрасонографії, базальноклітинна карцинома виглядає як гіпоехогенне жорстке ураження, зазвичай з гіперехогенними включеннями. Відзначається незначне збільшення васкуляризації в ділянці дна самого ураження (Рис. 8).
А
В
С
Рис. 8. Базальна карцинома. А. Сонографія у В-режимі (поперечна проекція, права параназальна ділянка) показує 15-мм шириною і 8,4 мм глибиною гіпоехогенну структуру (зірочка) в дермі і підшкірній клітковині. Ураження включає гіперехогенні плями (наконечники стріл), а також має неправильні межі. Також показано ураження епідермісу (стрілка). Б. Кольорова доплерографія (поперечна проекція, той же випадок) показує підвищену васкуляризацію ураження (зірочка). С. Тривимірна сонографія (поперечна проекція, від 5-ти до 8-и секунд експозиція) ділянки пошкодження (зірочка).
Скорочення: D – дерма; е – епідерміс і st – підшкірна клітковина.
Плоскоклітинна карцинома є гіпоехогенною і більш агресивною при її візуалізації. При даній патології, залучення глибоких шарів або лімфатичних вузлів не є характерним. При ультрасонографії, меланома виглядає як гіпоехогенне, а іноді й веретеноподібне ураження, яке зазвичай проявляється підвищеною васкуляризацію, що може пояснити їх високий ангіогенний ступінь розвитку (Рис. 9).
А
В
Рис. 9. Меланома. А. Сонографія у В-режимі (ділянка спини, поперечна проекція) показуєверетеноподібне гіпоехогенне утворення (між маркерами) глибиною 1,6-мм і шириною 6,8 мм, яке поширюється на епідерміс і дерму. Епідерміс має збільшену товщину і ехогенність. Було проведено вимірювання глибини на рівні дерми за погодженням з патологоанатомом. Б. Кольорова доплерографія показує підвищену васкуляризацію ураження (зірочка).
Скорочення: D – дерма та st – підшкірна клітковина.
Ультрасонографія може також виявляти сателітні (<2 см від первинного ураження), транзиторні (≥2 см від первинної пухлини) і вузлові метастази. Ці вторинні ураження меланоми можуть проявлятися як гіпоехогенні або гетерогенні овальні структури; проте, іноді вони можуть бути анехогенними або імітувати абсцеси або скупчення рідини. Цікавий той факт, що на додаток до хірургічного варіанту лікування, існує великий і зростаючий інтерес до використання неінвазивних методів лікування раку шкіри, наприклад використання фотодинамічної терапії та радіотерапії. Тому оцінка анатомічних характеристик первинної пухлини та її вторинного поширення може допомогти визначити ефективність застосування цих неінвазивних способів лікування.
ЗАПАЛЬНА / ІНФЕКЦІЙНА ПАТОЛОГІЯ
Псоріаз
Ця патологія є запальним захворюванням, яке зазвичай вражає шкіру і нігті. На сьогоднішній день, діагноз псоріазу заснований як на історії захворювання, так і фізикальному обстеженні, а його тяжкість оцінюється за площею псоріатичного ураження та індексу тяжкості. Тим не менш, сучасні технологічні досягнення в галузі ультразвукової діагностики дозволили нам отримати дуже детальну морфологічну інформацію про зміни в шкірі і нігтях при цьому стані, і, в тому числі, проводити ультразвуковий моніторинг активності процесу та лікування.
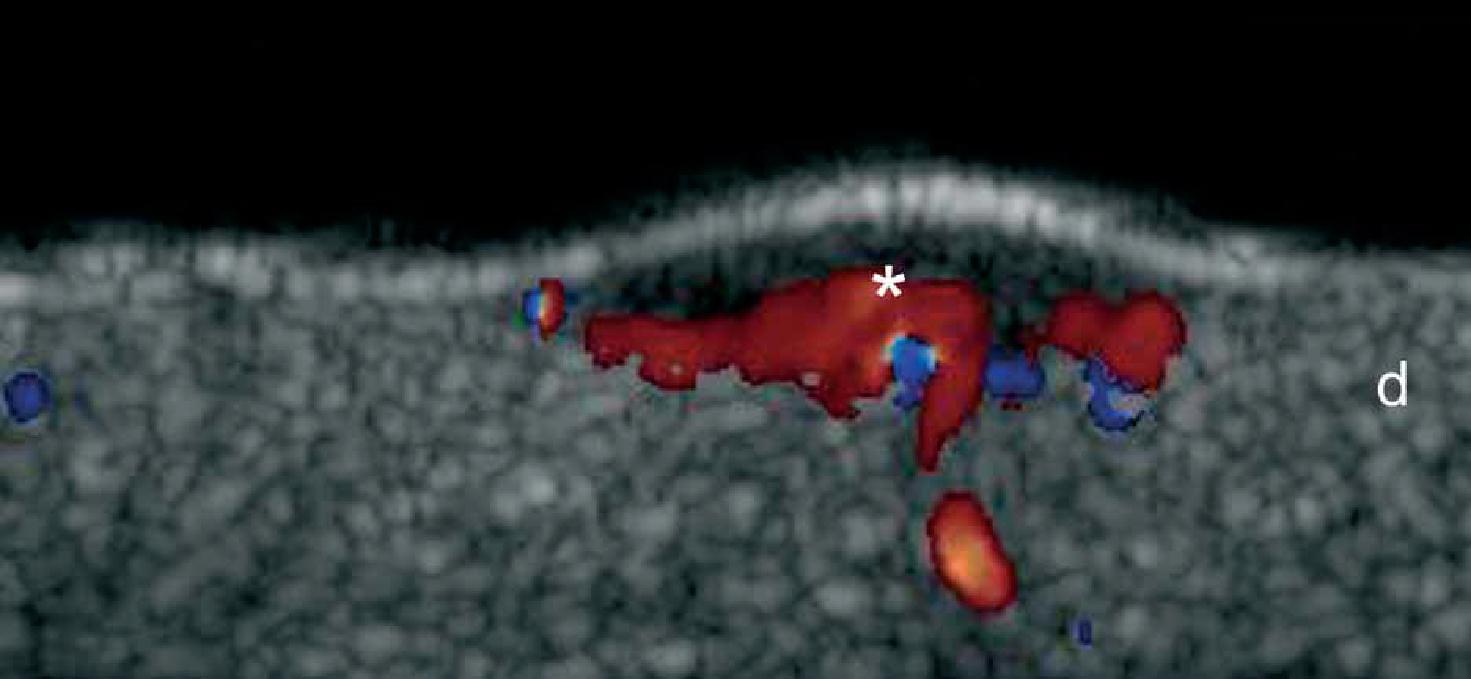
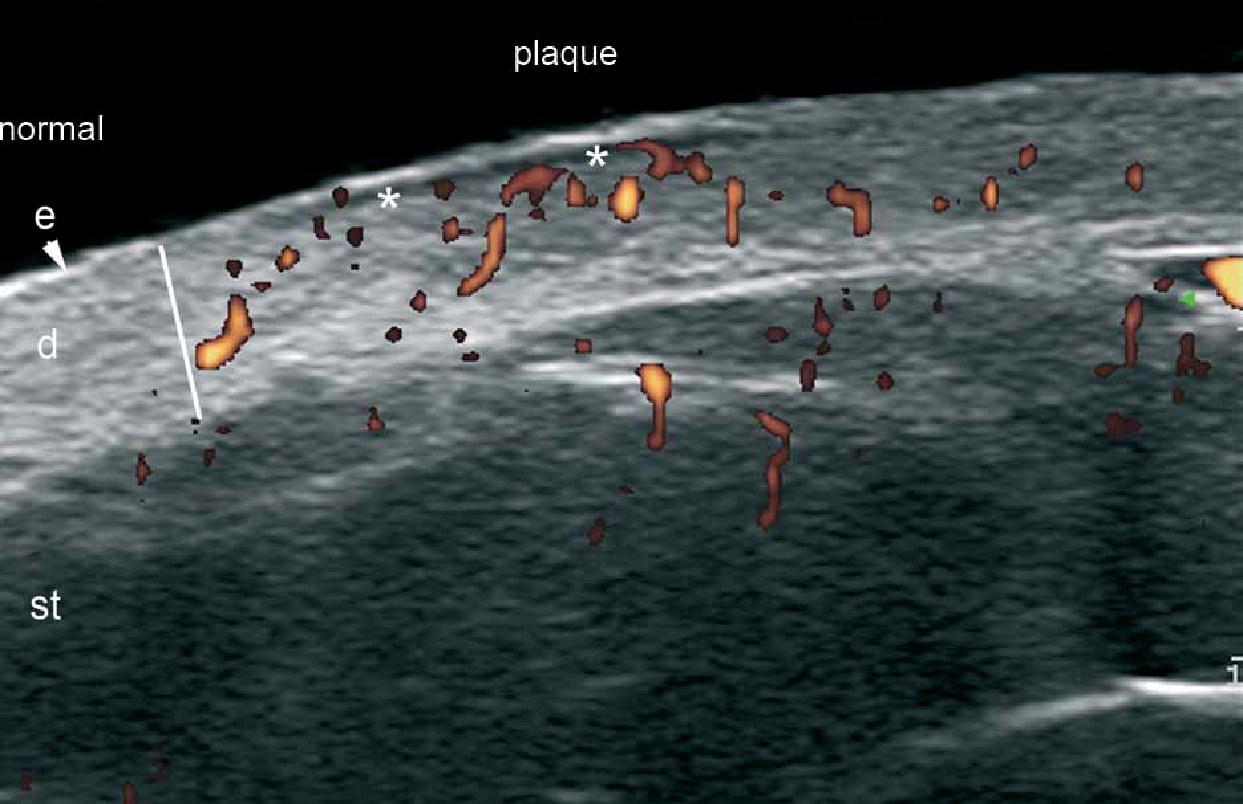
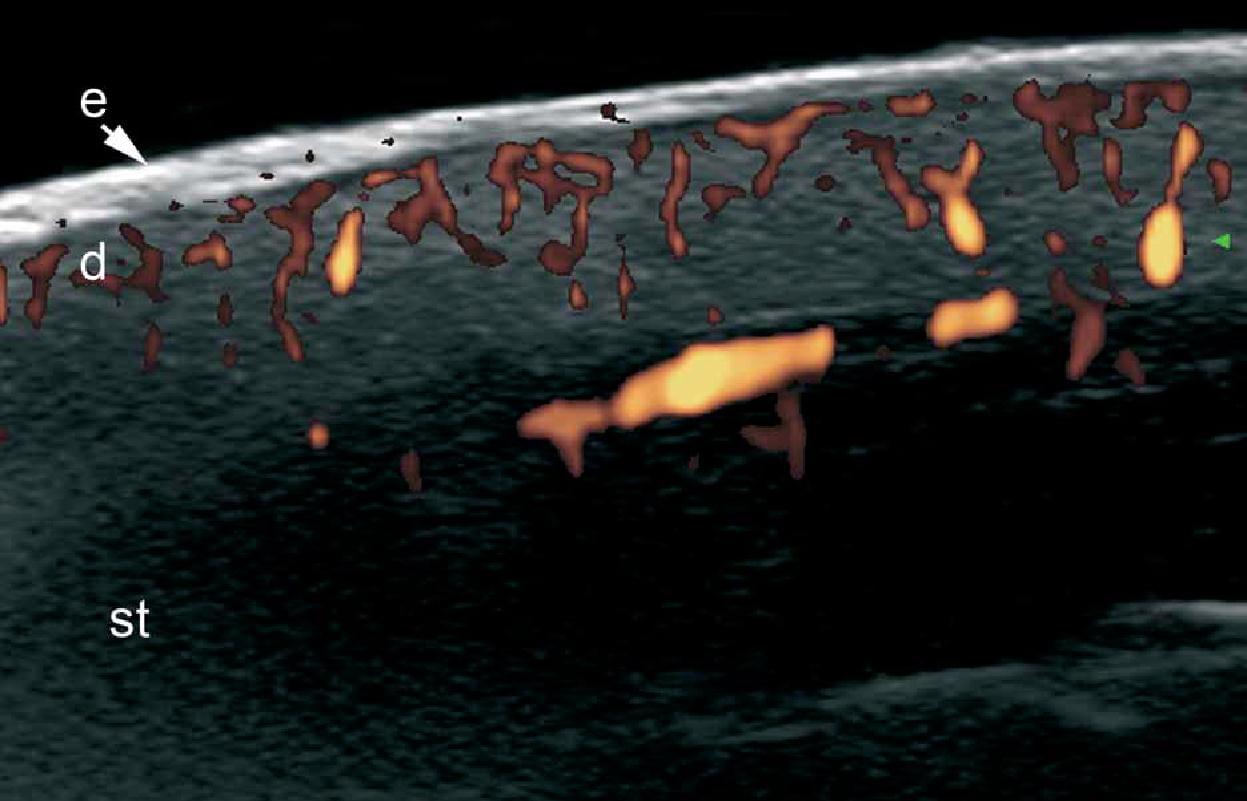
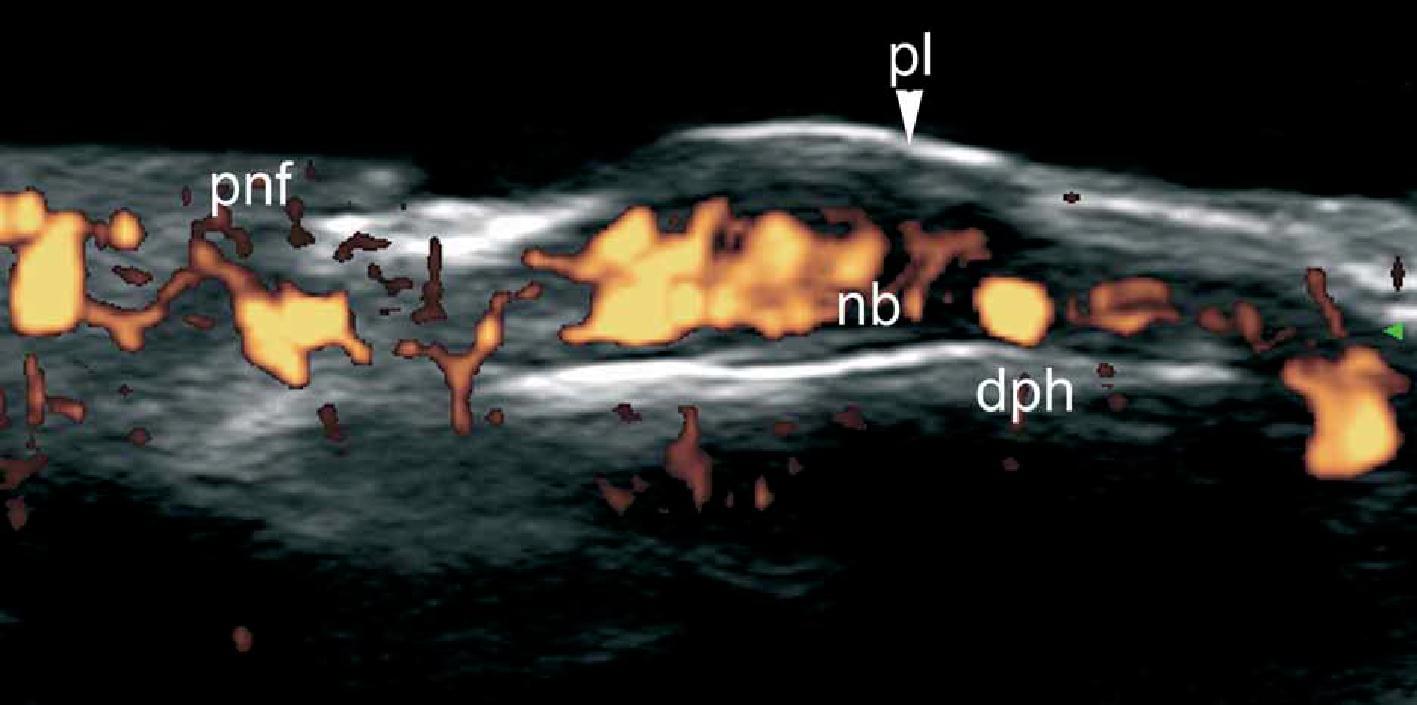
Таким чином, при кольоровій доплерографії, стало можливим визначити потовщення епідермісу і гіпоехогенність верхньої частини дерми. Крім того, псоріатична оніхопатія має видимі зміни при ультрасонографії, які можна охарактеризувати від початкової до пізньої стадії і, як правило, проявляються потовщенням і зниженням ехогенності нігтьового ложа, фокусуванням гіперехогенних відкладень у вентральній пластинці (іноді субклінічне) хвилястими пластинками і, нарешті, потовщенням обох пластинок. Збільшення кровотоку можна побачити під час активної фази захворювання в межах дерми псоріатичної бляшки і нігтьового ложа (Рис. 10). Ультразвуковий моніторинг активності і тяжкості псоріатичного процесу вже описаний в літературі.
Морфея (кільцеподібна склеродермія)
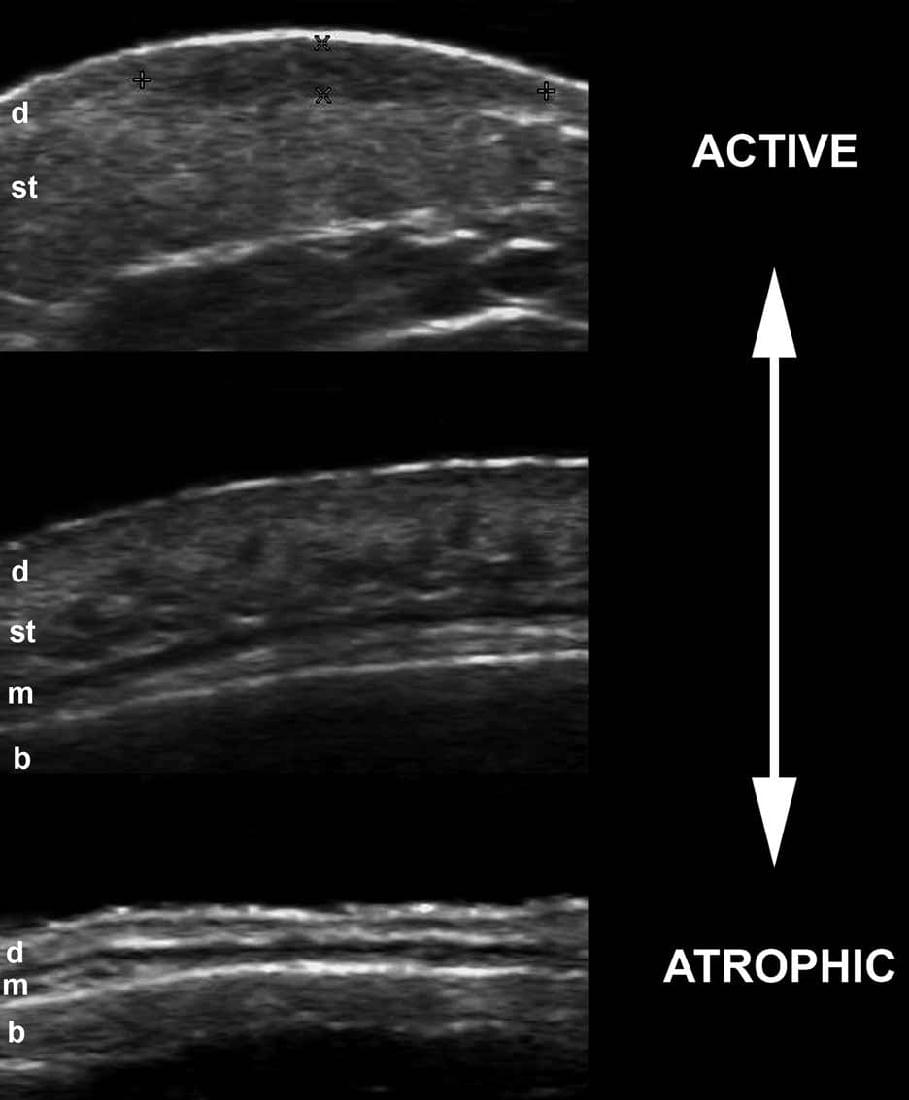
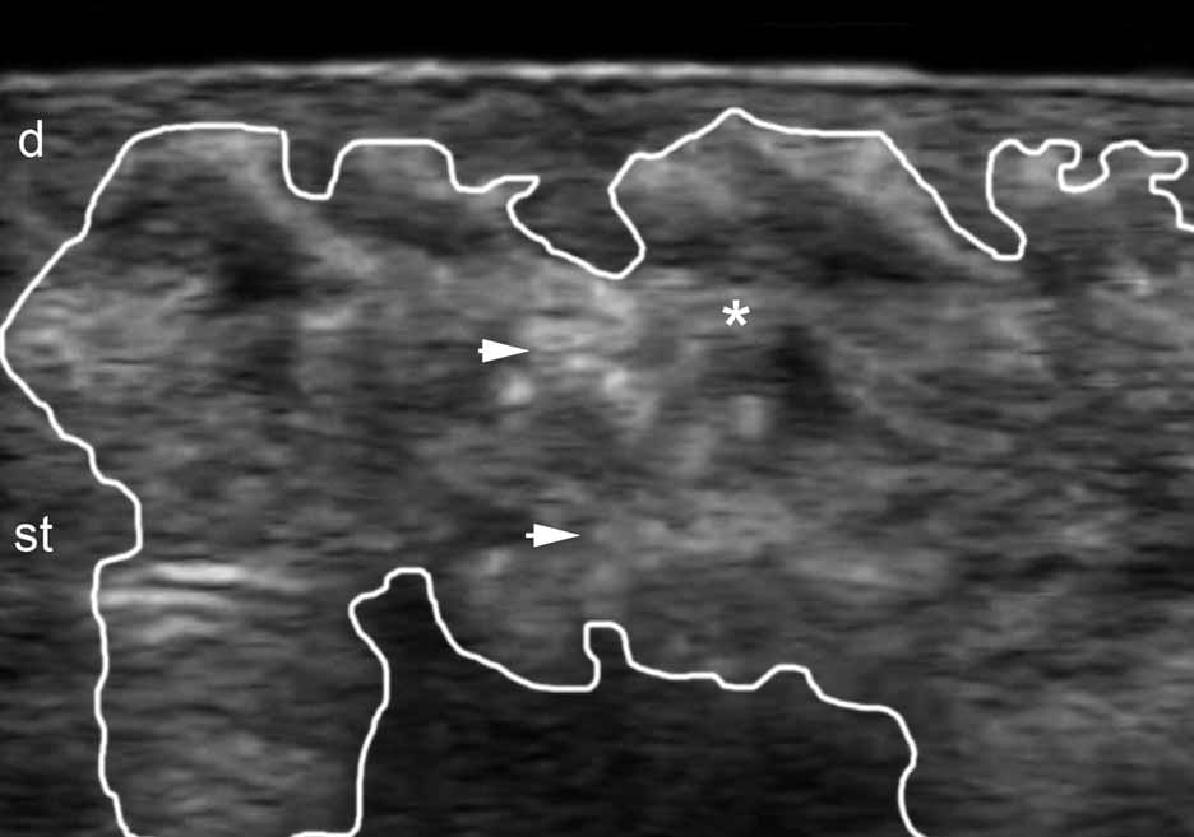
Це запальне захворювання відповідає шкірним проявам склеродермії. Ультрасонографічні прояви склеродермії можуть варіювати в залежності від різних фаз захворювання, починаючи від потовщення і зниження ехогенності дерми і ділянок з підвищеною ехогенністю підшкірної клітковини під час активної фази, до значної атрофії дерми та підшкірної клітковини під час фази ремісії.
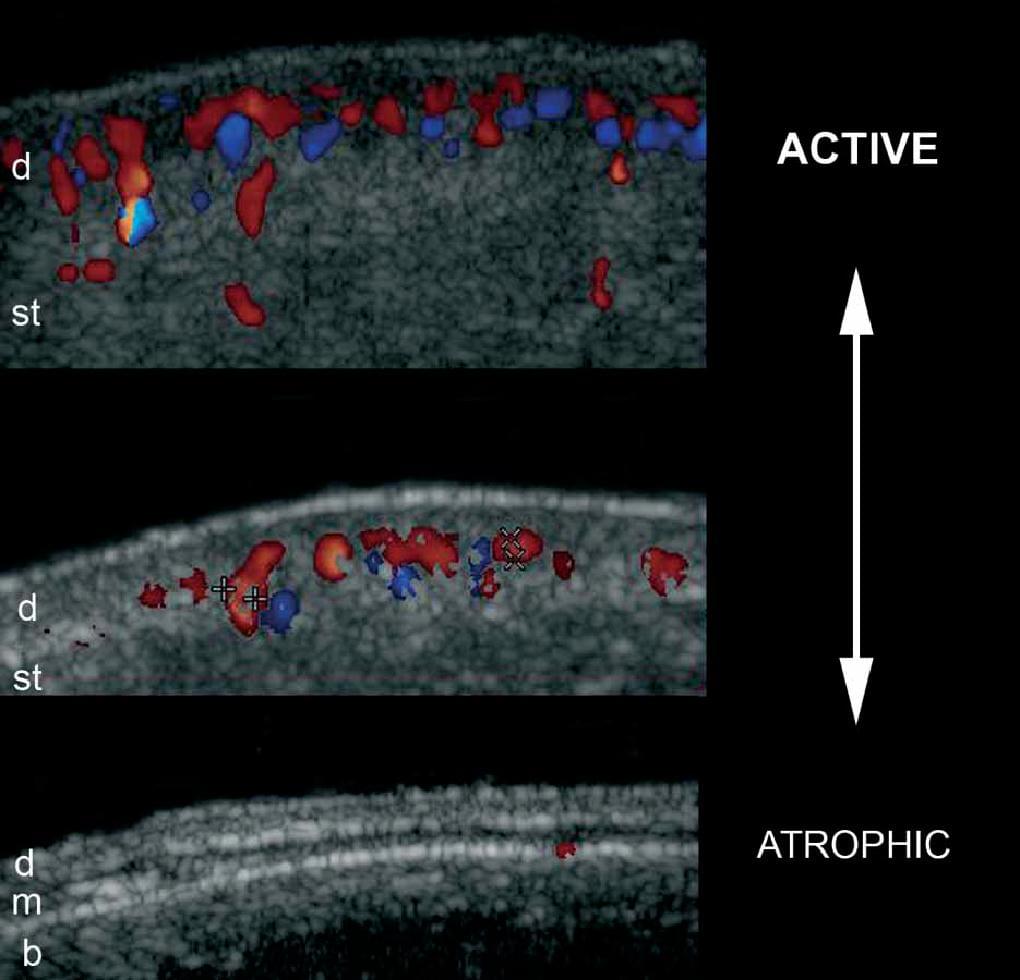
Крім того, збільшення васкуляризації шкіри в межах ураження може бути виявлено при кольоровій або енергетичній доплерографії під час активної фази. Найбільш точними ультрасонографічними ознаками активності захворювання, які були опубліковані, є збільшення ехогенності підшкірної клітковини і шкірного кровотоку (чутливість та специфічність 100% і 100%, відповідно, для обох досліджень). Важливо відзначити, що патологічний процес при кільцеподібній склеродермії може вражати шкіру на всю товщину або лише частково; крім того, патологія у одного і того ж пацієнта може мати асинхронну картину, що відповідає різним фазам активності. Крім того, хронічні запальні ознаки в іпсилатеральній привушній залозі (зниження ехогенності або розміру) були описані у пацієнтів з синдром Паррі Ромберга (геміатрофія обличчя, яка пов’язана з іпсилатеральною кільцеподібною склеродермією обличчя ; Рис. 11).
A
B
C
Рис. 10. Псоріаз. Псоріатична бляшка. А. Кольорова (енергетична) доплерографія (торакоабдомінальна ділянка, поперечний переріз) показує потовщення епідермісу і дерми в псоріатичній бляшці. Також показано зниження ехогенності у верхній частині дерми (зірочка) пошкодженої ділянки (в порівнянні з нормальною шкірою на лівій межі зображення). Визначається збільшений кровотік в шкірі у псоріатичній бляшці. Б. Кольорова (енергетична) допплерографія (ділянка спини, поперечний переріз) в іншому випадку показує значне збільшення товщини епідермісу і зразок високої васкуляризації в псоріатичній бляшці. С. Кольорова (енергетична) доплерографія (великий палець правої руки, поздовжній зріз) при псоріатичній оніхопатії показує потовщення нігтьового ложа і хвилясті зміни нігтьових пластинок. Визначається також збільшений кровотік в межах нігтьового ложа.
Скорочення: D – дерма; DPH – дистальний міжфаланговий суглоб; е – епідерміс; NB – нігтьове ложе; pl – нігтьові пластинки; PNF – проксимальний нігтьової валик та st – підшкірна клітковина.
A
B
Рис. 11. Склеродермія. А. Сонографія у В-режимі показує змінну ступінь активності. Зверніть увагу на різні моделі ехогенності і товщини дерми та підшкірної клітковини під час різних фаз активності. Б. Класифікація кровопостачання в різних фазах активності при кольоровій доплерографії.
Скорочення: b – кістковий край; d – дерма; m –м’язи та st – підшкірна клітковина.
Підошовні бородавки
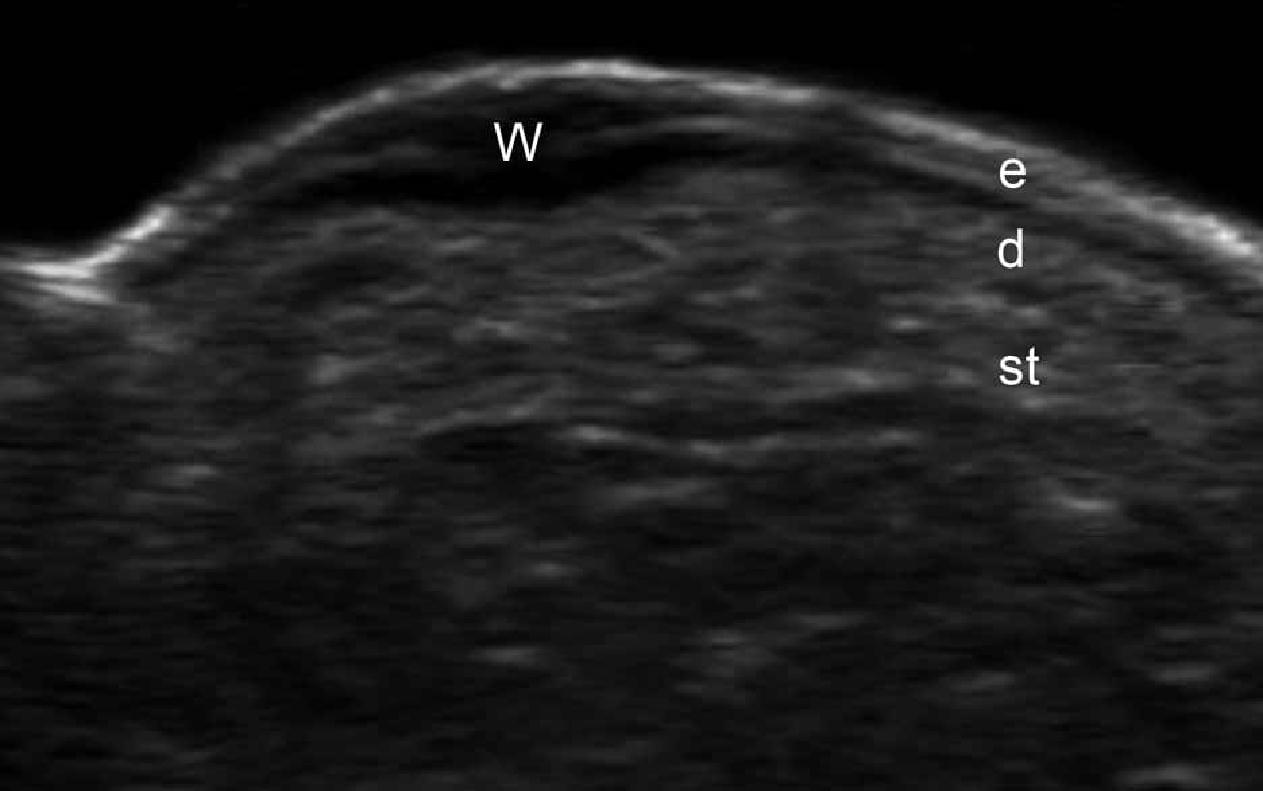
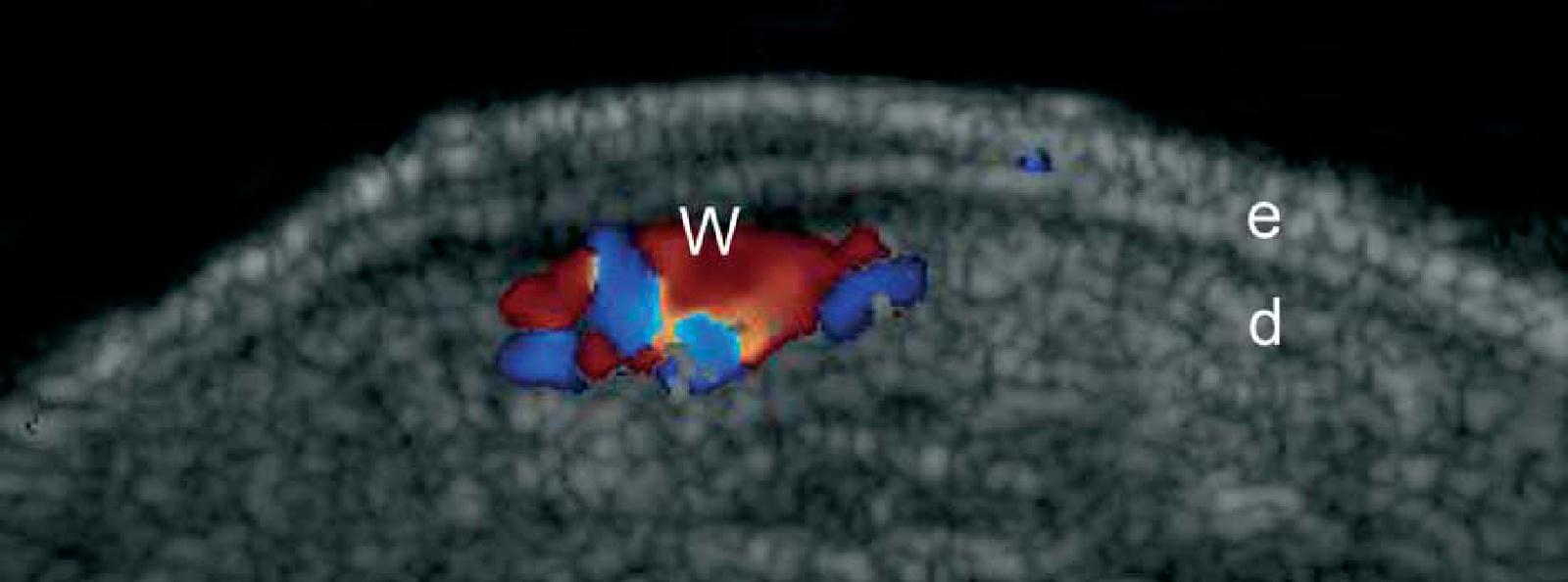
Ці ушкодження є результатом інфікування людським папіломавірусом і зазвичай проявляються, як гіперкератичні точки на підошвах стоп. Клінічно, підошовні бородавки можуть бути дуже болючими і можуть імітувати чужорідні тіла або невроми Мортона. При ультрасонографії, ці ураження проявляються, як фузіформні гіпоехогенні структури, які включають епідерміс і дерму. При кольоровій доплерівській візуалізації, вони можуть відрізнятися в залежності від їх шкірної васкуляризації – від гіповаскулярного до гіперваскуляризованого типу з вираженими артеріальними судинами (Рис. 12).
А
В
С
Рис. 12. Підошовні бородавки. Сонографія у В-режимі (права нога, поперечний переріз) показує гіпоехогенне веретеноподібне ураження, яке поширюється на епідерміс і підошовну ділянку дерми. Також зверніть увагу на типову двошарову гіперехогенну картину епідермісу нормальної гладкої шкіри (поза пошкодженої площі). Б. Кольорова доплерографія (поперечний переріз) показує збільшення кровотоку в шкірному компоненті ураження. С. Тривимірна сонографія (поперечний переріз, від 5-ти до 8-и секунд експозиції) показує морфологічні характеристики бородавки.
Скорочення: D – дерма; е – епідерміс; ST – підшкірна клітковина і W – бородавка.
Підошовні бородавки можуть бути пов’язані з іншими запальними проявами в оточуючих тканинах, наприклад, підошовним бурситом. Таким чином, ультрасонографія дозволяє провести додаткову неінвазивну діагностику, а також моніторинг терапевтичної відповіді на лікування, особливо при повторних і складних випадках з постійними симптомами.
Гнійний гідраденіт
Також називається «acne inversa», це захворювання характеризується хронічним запальним рубцевим станом за участю шкіри, яка піддається попрілостям: пахвових, пахових, інфрамамарних, генітальних ділянок та ділянки промежини тіла. При ультрасонографії, залучення шкіри може бути оцінено якісно і кількісно, що описується в літературі, як прогресуюче, від ранньої до пізньої фази, розширення волосяних фолікулів, гіпоехогенних шкірних вузликів, анехогенних дермальних скупчень рідини, гіпоехогенних і сполучених норицевих ходів з дермальними скупченнями рідини. При кольоровій доплерографії може визначатися збільшення васкуляризації дермального шару і підшкірної поверхневої клітковини. Зазвичай, незважаючи на активну участь у процесі, лімфатичні вузли не збільшені в розмірах. Тим не менш, вони можуть мати незначне потовщення кіркового шару і бути гіпоехогенними. Отже, сонографія може підтвердити діагноз і оцінити важкість цієї комплексної патології.
Ураження нігтів
Використання ультрасонографії при ураженні нігтя може бути важливим дослідженням, тому що біопсія тканини нігтя може здійснюватися дуже важко і може призводити до косметичних ускладнень. Згідно з анатомічними відповідними даними, сонографія може розрізняти нігтьове або навколонігтьове походження патології, вказувати на його точне місце розташування, поширення і васкуляризацію. Ця ультразвукова інформація може полегшити вибір відповідного місця розрізу, і можливо, знизити частоту рецидивів і поліпшити косметичні результати.
Гломусні пухлини
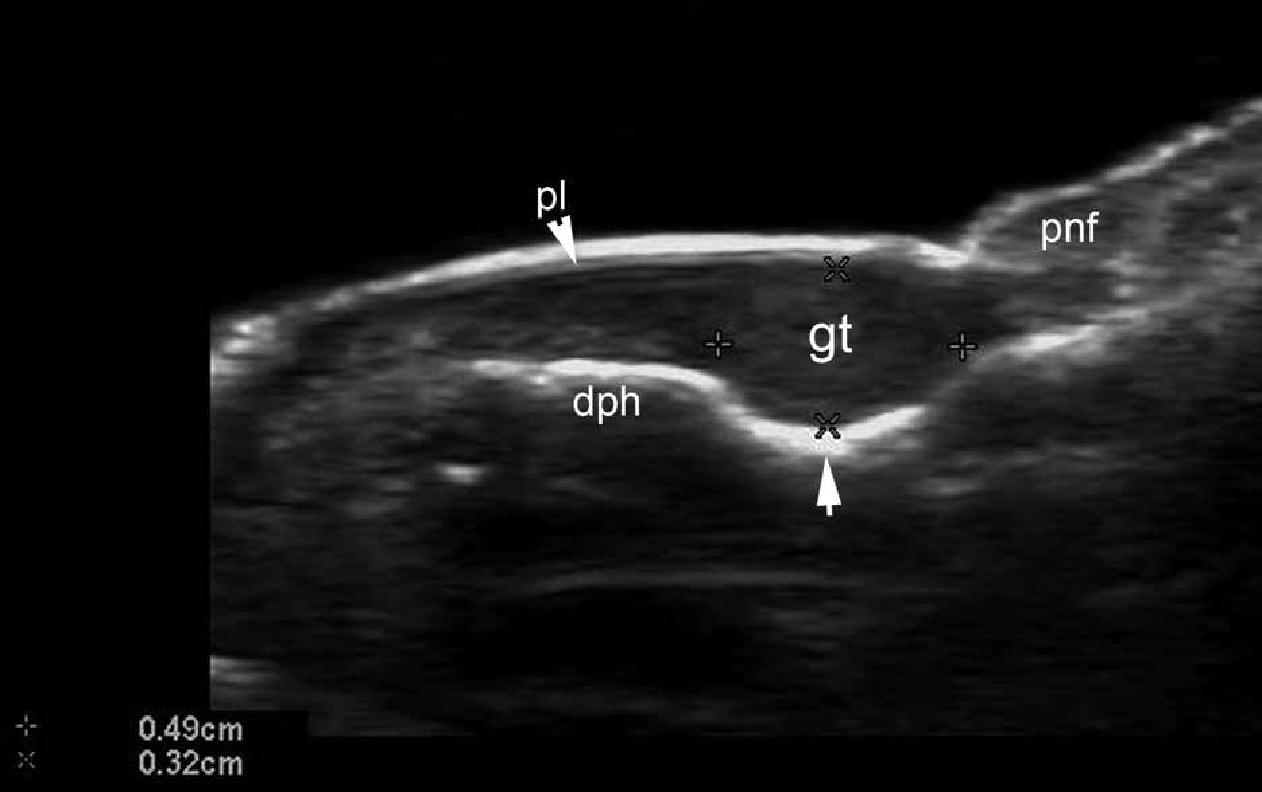
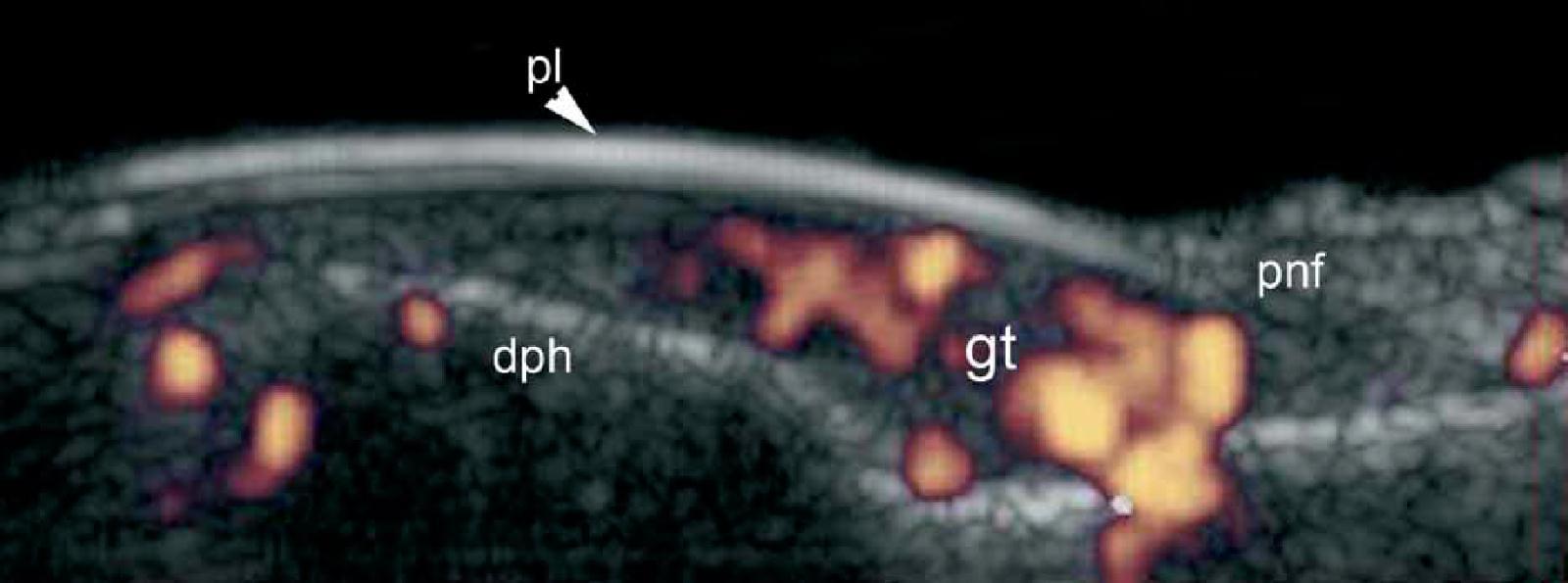
Ці пухлини походять з нейроміоартеріальних гломусів і клінічно, як правило, характеризуються симптоматичною тріадою: приступоподібні болі, гострий точковий біль і гіперчутливість. При ультрасонографії, гломусні пухлини виглядають як гіпоехогенні і, як правило, центрально розташовані вузлики всередині нігтьового ложа. Збільшення васкуляризациї в цих пухлинах і невелике ремоделювання кісткового краю під зоною ураження – часті знахідки сонографії (Рис 13) . Крім того, дуже небагато рецидивів було зареєстровано у пацієнтів, які перенесли передопераційну сонографію.
A
B
Рис. 13. Гломусна пухлина. Сонографія у В-режимі (великий палець лівої руки, поздовжня проекція) показує 4,9-мм завдовжки і 3,2 мм глибиною гіпоехогенний вузлик в проксимальному нігтьовому ложі. Зверніть увагу на ремоделювання кісткового краю дистальної фаланги (стрілка) і зсув догори нігтьової пластинки. Б. Кольорова (енергетична) доплерографія (поздовжня проекція) показує підвищену васкуляризацію в межах ділянки ураження.
Скорочення: DPH – дистальна фаланга; GT – гломусна пухлина; pl – нігтьові пластинки і PNF – проксимальний нігтьової валик.
Піднігтьові екзостози
Ці ушкодження не є істинними пухлинами, але відповідають навколонігтьовим виступам, які розвиваються з кісткового краю дистальної фаланги. Піднігтьові екзостози частіше зустрічаються на стопах, особливо на великому пальці, але можуть клінічно імітувати нігтьове походження. При ультрасонографії, ці утворення візуалізуються, як ексцентричні оперізуючі гіперехогенні структури в межах нігтьового ложа, які пов’язані з кістковим краєм дистальної фаланги і, як правило, зміщують нігтьові пластинки вгору. Піднігтьові екзостози можуть бути пов’язані з гіпоехогенною гранульоматозною і рубцьовою тканиною в безпосередній близькості, але відрізняються від остеохондроми, оскільки остання, як правило, має гіпоехогенну оболонку, яка прикріплена до гіперехогенної кісткової смужки, яка відповідає хрящовій покришці.
ЗОВНІШНІ КОМПОНЕНТИ
Сторонні тіла
Ці структури потрапляють і зберігаються в шкірі через різні механізми, але зазвичай пов’язані з травмою. Іноді, пацієнти можуть не знати про потрапляння стороннього матеріалу, часто мають запальні ознаки на шкірі, такі як: ущільнення, еритема і утворення рубця. Ультрасонографія, як повідомляється в літературі, є ефективним методом діагностики сторонніх тіл, і є першорядним методом в тих випадках, коли мова йде про рентгенопрозорі об’єкти. Крім того, цей метод візуалізації може направляти хірурга при черезшкірному видаленні цих об’єктів. Згідно зі своїм складом, чужорідні тіла можуть бути класифіковані як органічні (тобто ті, які походять з живих організмів) або інертними.
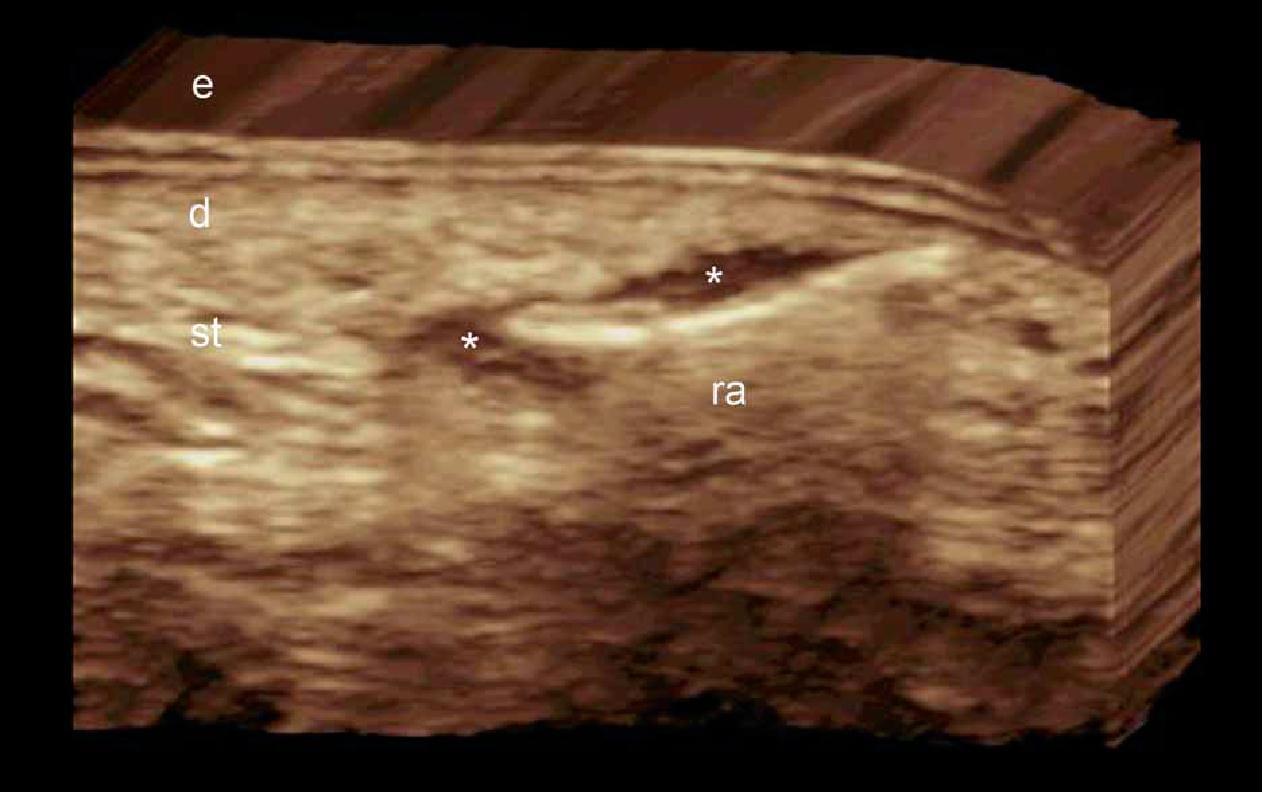
При ультрасонографії, оскільки (наприклад, дерева або шипи), рибні гачки, шматки скла і металу, як правило, виглядають як гіперехогенні, лінійні або оперізуючі структури. У випадках з осколками скла і металу може визначатися артефакт задньої реверберації. Дуже часто ці чужорідні тіла оточені гіпоехогенною тканиною, яка відповідає вторинній запальній гранульоматозній реакції (Рис. 14). До того ж, супутні скупчення рідини, такі як гематоми і абсцеси, а також залучення більш глибоких структур може бути виключено при сонографії. Іноді ці чужорідні тіла можуть бути знайдені далеко від рівня раньового отвору, тому необхідно досліджувати широку ділянку тканини. Таким чином, виявлення та оцінка розміру, орієнтації, розташування та анатомічних відносин чужорідного тіла за даними ультрасонографії допомагає планувати процедуру видалення стороннього тіла належним чином.
А
В
Рис. 14. Сторонні тіла (3-мірні реконструкції, від 5-ти до 8-и секунд експозиції). А. Осколок від дерева (ліве піднесення тенара, поперечний переріз) проявляється як двошарова гіперехогенна структура в оточенні гіпоехогенної гранульоматозної тканини (зірочки). Б. Фрагмент скла (права підошовна ділянка, поздовжня проекція) проявляється як гіперехогенна лінійна структура з артефактом реверберації, в оточенні гіпоехогенної гранульоматозної тканини (зірочки).
Скорочення: d – дерма; е – епідерміс; st – підшкірна клітковина і ra – артефакт реверберації.
При гострому стані слід подбати про те, щоб уникнути забруднення відкритої рани гелем, тому, рекомендується використання стерильного гелю. Крім того, у присутності емфіземи м’яких тканин, може допомогти бічний доступ до рани або використання водяної бані (якщо вогнище знаходяться в дистальній частини руки або ноги).
Косметичні наповнювачі
Ці речовини є наночастинками, які використовуються для збільшення об’єму м’яких тканин для запобігання утворення зморшок або провисання шкіри, а їх використання, особливо на обличчі, зростає лавиноподібно. Іноді ці наповнювачі призводять до ускладнень, які можуть імітувати загальні дерматологічні захворювання; серед яких: вузлики, еритема, набряк і склеродермічна реакція. Крім того, пацієнти можуть не знати детальну історію цих ін’єкцій, що може ускладнити постановку клінічного діагнозу. Існує два основних види наповнювачів: біологічний (що розпадається) і синтетичний (не розпадається). Основним видом біологічних наповнювачів є гіалуронова кислота, в чистому вигляді або в суміші з лідокаїном. Серед синтетичних наповнювачів існує кілька типів, але зазвичай використовуються силіконові матеріали (чистий або масляні склади), серед інших: поліметилметакрилат і гідроксиапатит кальцію.
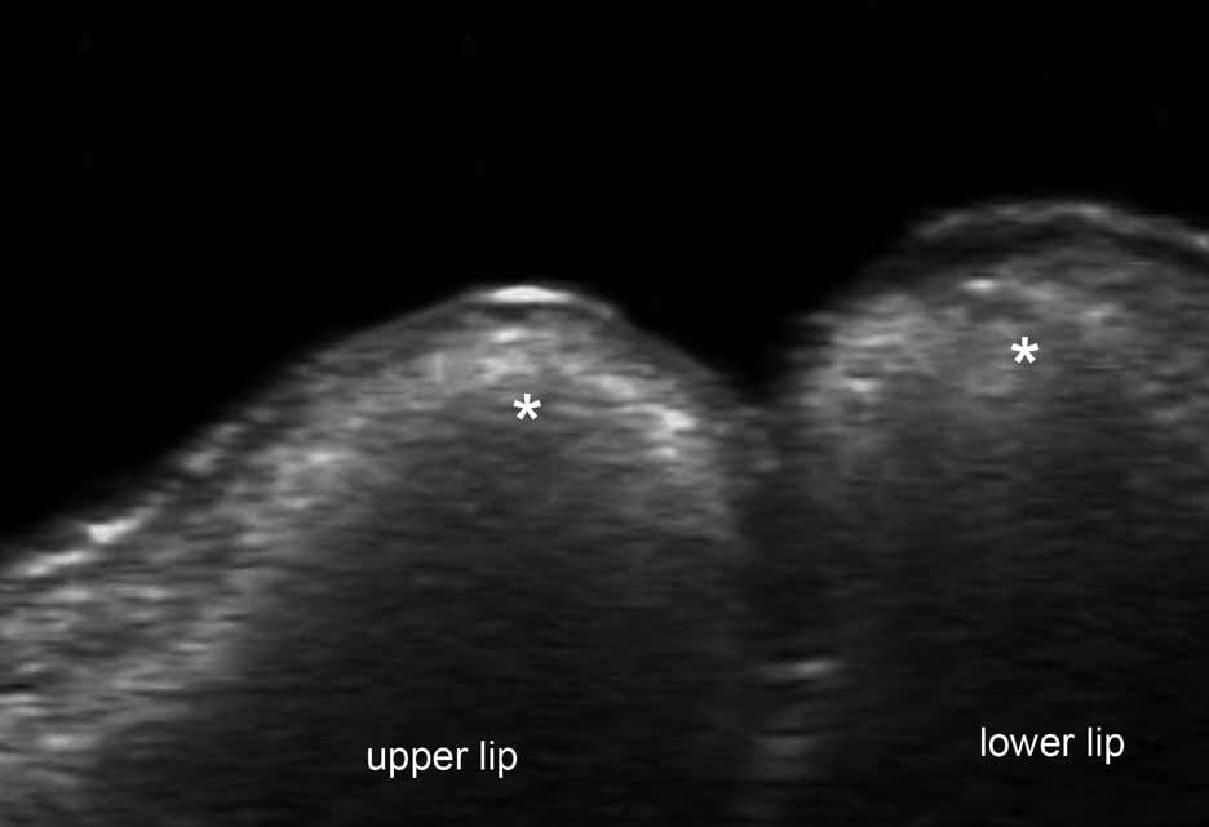
На ультрасонографії, ці наповнювачі, як правило, широко поширюються в підшкірній клітковині, а також у шкірі, тому часто термін “шкірні наповнювачі” не є анатомічно правильним і може ввести в оману. Гіалуронова кислота з’являється у вигляді анехогенного псевдокістозного утворення, яке зменшується в розмірі від 3 до 6 місяців. Змішаний препарат (гіалуронова кислота і лідокаїн) може додатково мати видимі яскраві ехочастки в межах псевдокісти. На противагу цьому, синтетичні наповнювачі, як правило, не змінюють свій розмір або ехоструктуру через час. Силіконова ехогенність буде залежати від типу формули матеріалу, чистий силікон анаехогенний, подібно ехогенності, яка визначається в непошкоджених імплантатах молочної залози; масляний силіконовий склад є гіперехогенним, має задню реверберацію або артефакт розсіювання, що визначається при розриві силіконового імплантату, коли чистий силікон змішується з жировою тканиною молочної залози. Полиметилметакрилат проявляється у вигляді гіперехогенних точок з артефактом хвоста міні-комети. Кальцію гідроксиапатит проявляється як гіперехогенні смужки з артефактом задньої акустичної тіні; цей останній артефакт є класичним описом кальцинованих структур. Поліакриламід гель – інший синтетичний наповнювач, який проявляється при ультрасонографії в основному у вигляді овальних анехогенних псевдокіст з підвищеною ехогенністю навколишньої підшкірної клітковини. Проте, на відміну від скупчення гіалуронової кислоти, які зникають протягом 6-місячного періоду, місця накопичення поліакриламідного гелю, як описано в літературі, не змінюються в розмірі, принаймні, протягом 1 року. Таким чином, надання неінвазивної докладної анатомічної інформації для цих пацієнтів може бути дуже цінним, тому що такі пацієнти зазвичай очікують високий косметичний результат і намагаються уникнути таких інвазивних процедур, як біопсія (Рис. 15).
А
В
С
D
Рис. 15. Косметичні наповнювачі (сонографія у В-режимі). А. Гіалуронова кислота (лінія складки носа справа, поперечний переріз) проявляється у вигляді анехогенної псевдокістозної структури (зірочки) в підшкірній клітковині. Б. Силіконова олія (верхні і нижні губи, поздовжній перетин) проявляється у вигляді гіперехогенних накопичень (зірочки) з артефактом задньої реверберації, який включає в себе всі шари губ. С. Полиметилметакрилат (в сідничній ділянці, поперечний переріз) проявляється у вигляді гіперехогенних накопичень (зірочка, окреслена лінією ділянка) з артефактом хвоста міні комети (стрілки) в дермі і підшкірній тканині. Д. Кальцію гідроксиапатит (лінія складки носа ліворуч, поздовжній перетин), проявляється у вигляді гіперехогенних дермальних смужок (зірочка) із задньою акустичної тінню (стрілки).
Скорочення: d – дерма та st – підшкірна клітковина
ВИСНОВКИ
Ультрасонографія забезпечує надійну додаткову інформацію в широкому діапазоні загальної дерматологічної патології. Це дозволяє проводити ефективну диференціальну діагностику між пошкодженою і неушкодженою шкірою, дерматологічного та недерматологічного походження, гіповаскулярним і гіперваскулярним типом уражень, визначати екзогенні та ендогенні об’єкти. Оцінка об’єктивної інформації в дерматологічній практиці є необхідною для подальшого дослідження, що допомагає зберегти клінічний час, який приділяється для комплексної оцінки захворювання. Крім того, ультрасонографія допомагає проводити різні шкірні процедури під візуальним контролем, які інакше можуть мати ускладнення чи рецидиви. Методика може також показати важливу інформацію, яка невидима неозброєним оком лікаря, в тому числі, наприклад, глибину і активність ураження. Крім того, використання сонографії, як представлено в даній статті, при найбільш частих дерматологічних проблемах, може допомогти поліпшити остаточний косметичний прогноз для пацієнтів.
Питання та відповіді (FAQ)
Що таке ультрасонографія і як вона використовується в дерматології?
- Ультрасонографія (УЗД) – це неінвазивний метод дослідження м’яких тканин, включаючи шкіру, за допомогою ультразвукових хвиль. В дерматології УЗД дозволяє оцінювати анатомічні зміни при різних захворюваннях шкіри, нігтів та шкіри голови, допомагаючи в диференційній діагностиці та моніторингу лікування.
Які переваги ультрасонографії перед іншими методами дослідження шкіри?
- УЗД має оптимальний баланс глибини проникнення та роздільної здатності, дозволяючи чітко візуалізувати різні шари шкіри. На відміну від КТ та МРТ, УЗД не використовує радіацію та не обмежує пацієнта в замкнутому просторі. Крім того, воно зазвичай не потребує ін’єкцій контрастної речовини.
Які технічні особливості проведення дерматологічної ультрасонографії?
- Для оптимального дослідження потрібен апарат з кольоровим доплером та мультичастотними датчиками (15 МГц та вище). Використовується значна кількість гелю для покращення контакту датчика зі шкірою. Зазвичай не застосовується компресія. Для дітей молодше 4 років може використовуватися седація.
Як виглядає нормальна анатомія шкіри на ультрасонографії?
- Шкіра складається з трьох шарів: епідермісу (гіперехогенна лінія), дерми (гіперехогенний пучок) та підшкірної клітковини (гіпоехогенний жировий шар). Нігтьова пластинка візуалізується як двошарова паралельна гіперехогенна структура.
Як виглядають епідермальні кісти на УЗД?
- Інтрактні епідермальні кісти зазвичай мають вигляд круглої або овальної анехогенної або гіпоехогенної структури з чіткими краями та артефактом заднього акустичного підсилення. Запалені або розірвані кісти можуть мати неправильні межі та гетерогенну структуру. На кольоровій доплерографії може спостерігатися збільшення кровотоку.
Чи може ультрасонографія допомогти в діагностиці злоякісних утворень шкіри?
- Так, ультрасонографія може бути корисним додатковим методом для оцінки злоякісних утворень шкіри, допомагаючи визначити розміри, глибину та васкуляризацію пухлини. Однак, остаточний діагноз встановлюється на основі гістологічного дослідження.
Які обмеження ультрасонографії в дерматології?
- Хоча УЗД є цінним інструментом, воно має деякі обмеження. Наприклад, роздільна здатність може бути недостатньою для виявлення дуже дрібних уражень. Крім того, інтерпретація зображень вимагає досвіду та кваліфікації фахівця.















14.10.2019
Стольгниченко Илья Давидович