🤖 Краткий пересказ от ИИ
Последние достижения в области сонографии значительно расширили ее применение в дерматологии, позволяя исследовать различные слои кожи, ногти и кожу головы. Этот неинвазивный метод предоставляет ценную информацию для диагностики и оценки дерматологических состояний, дополняя клинический осмотр.
Ультрасонография обладает рядом преимуществ, включая отсутствие радиационного воздействия и возможность визуализации структур, недоступных невооруженным глазом, что делает ее мощным инструментом в повседневной дерматологической практике. Для получения точных данных рекомендуется использовать высокочастотные датчики и цветной допплер. Ознакомиться с различными УЗИ аппаратами можно на нашем сайте.
✅ Ключевые тезисы из статьи:
- Диагностика: Ультрасонография позволяет проводить детальную диагностику доброкачественных и злокачественных новообразований кожи, воспалительных заболеваний, патологий ногтей и косметологических проблем.
- Лечение: Метод помогает в планировании лечения, оценке его эффективности и улучшении косметического прогноза.
- Преимущества: Ультрасонография безопасна, неинвазивна, обеспечивает высокое разрешение и глубину проникновения, не требует контрастирования и хорошо различает слои кожи.
- Ограничения: Необходим опыт специалиста для интерпретации изображений, а для детей младше 4 лет может потребоваться седация.
Последнее обновление: 22 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Ximena Wortsman, MD
В последние годы наблюдается растущий интерес к использованию ультрасонографии в дерматологической практике. Этот обзор анализирует наиболее распространенные ультрасонографические дерматологические метдики и технические особенности для выполнения этого типа исследования. Кроме того, мы рассматриваем ультразвуковые признаки, характерные для всех доброкачественных и злокачественных опухолей кожи, воспалительных дерматологических заболеваний, патологии ногтей и косметических проблем. Таким образом, этот неинвазивный метод может быть мощным инструментом в дополнительной диагностике и лечении дерматологической патологии в повседневной практике, который обеспечивает важной информацией, недоступной для клинической диагностики невооруженным глазом.
Кожа является самым большим органом тела и видимой частью, которая представляет нас обществу, и кроме того, играет важную роль в физиологическом аспекте, а также в психологическом и социальном благополучии человека. Таким образом, любой недуг в этом органе может легко повлиять на качество нашей жизни и самооценку. Таким образом, кожа – наш первый барьер на пути враждебной внешней среды, специализированный орган, который выполняет сложные и многочисленные процессы, такие как регулирование температуры тела и депонирование воды, жира и витамина D, а также содержит болевые и сенсорные рецепторы. Кроме того, этот орган имеет способность исцелить себя после травмы через последовательный механизм репаративных процессов, которые включают гемостаз, воспаление, пролиферацию и ремоделирование. Все эти фазы объединяют многочисленные и сложные физиологические процессы, такие как формирование кровеносных сосудов, грануляционной ткани, отложение коллагена и реэпителизация.
Последние достижения в области сонографии расширили спектр её применения в исследовании мягких тканей, в связи с возможностью исследования разных слоев кожи. В настоящее время растет число публикаций в литературе об использовании сонографии для оценки анатомических изменений при различных дерматологических состояниях, охватывающих не только патологию кожи, но также и ногти, и заболевания кожи головы.
Целями ультразвукового обследования кожи должны быть качественная и количественная оценка аномалий в пределах слоев кожи и окружающих структур. При этом сонография является надежным дополнительным методом не только для постановки диагноза, но для оценки активности и степени тяжести кожных заболеваний. К тому же, эта ценная информация может кардинально отличаться или дополнять уже полученные данные при осмотре невооруженным глазом квалифицированного врача.
Среди всех методов визуализации, сонография имеет несколько преимуществ для изучения кожи, в дополнение к оптимальному балансу – глубина проникновения/ разрешение, которые позволяют хорошо отличать различные слои кожи. Важно отметить, что этот метод не имеет вторичных эффектов радиации, как компьютерная томография и не ограничивает пациента в замкнутом пространстве, как при магнитно-резонансной томографии. Кроме того, дерматологические эхографические исследования, как правило, не требует инъекций с использованием контрастного вещества, по крайней мере, при проведении базовых исследований. В отличие от ультрасонографии, другие методы изучения кожи, как правило, проводяться в специализированных дерматологических отделениях и научно-исследовательских центрах, такие как: конфокальная микроскопия и оптическая когерентная томография, которые обеспечивают изображениями высокого разрешения, но, в то же время, обладают очень малой глубиной проникновения (≤0.5 мм). В отличие от этого, ультрасонография (с использованием частотно-регулируемых датчиков) имеет идеальный баланс между глубиной проникновения и разрешения без потери качества при изменении глубины. Фиксированная частота при ультрасонографии (с использованием 20-100 МГц датчиков), которая используется в некоторых специализированных отделениях дерматологии и научно-исследовательских центрах, также имеет высокое разрешение, но очень низкий уровень глубины проникновения (5-1 мм, соответственно). В настоящее время магнитно-резонансная томография и компьютерная томография имеют ограниченное разрешение для разграничения эпидермиса и дермы, а также поражений кожи и ногтей, которые имеют размер менее 3 мм. Эти проблемы низкой глубины проникновения и разрешения могут иметь решающее значение при некоторых кожных образованиях, таких как рак кожи, при котором глубина опухоли может быть очень важным элементом, а также потому, что анатомически, кожа имеет переменную толщину в разных слоях в зависимости от зоны тела. Кроме того, одинаковые болезни кожи могут проявляться разной толщиной поражения, эхогенностью и типами васкуляризации в зависимости от фазы активности заболевания, например, изменение глубины поражения от большой к малой, от гипоэхогенного в гиперэхогенное или от гиповаскуляризированного в гиперваскуляризированный тип. Примерами этого широкого набора анатомических изменений являются заболевания соединительной ткани, например: кожная форма красной волчанки и склеродермия.
Кроме того, интенсивное взаимодействие между пациентом и сонографистом позволяет получить ценную информацию о патологии, которую можно скорректировать в режиме реального времени в зависимости от данных, которые отображаются на экране дисплея. Все эти возможности позволяют сонографисту быстро принять важные решения в ходе ультразвукового исследования, например, расширить зону исследования на соседние сегменты тела, которые ранее не планировалось осматривать. Таким образом, анатомическая информация в заключении, должна, в идеале, активно подтверждать тактику лечения пациента, обеспечивая объективными и надежными данными, которые могут позволить изменить важные решения, такие, как назначение лечения (консервативное или хирургическое), место хирургического разреза и строение регионарного лимфатического узла. Кроме того, анатомические данные, представленные при ультрасонографии, могут обеспечить лучший косметический прогноз, что, как правило, имеет большое значения для пациента.
Целью этой статьи является обзор наиболее часто используемых сонографических приложений в дерматологической практике.
ТЕХНИЧЕСКИЕ ОСОБЕННОСТИ
Для оптимального исследования, необходим ультрасонографический аппарат, оснащенный цветным доплером и мультичастотными датчиками, которые достигают частоты 15 МГц или выше. Это требование не умаляет хороший опыт специалиста и использование датчика с меньшей частотой; тем не менее, определение слоев кожи, как правило, лучше проводить на более высоких частотах. Кроме того, расширенное поле зрения и программное обеспечение, которое проводит реконструкцию, соединяя изображения, позволяют улучшить эффективность данных. Как правило, обильное количество геля наносят на кожу или поверхность ногтя, чтобы отрегулировать поле зрения на самых поверхностных слоях, равномерно распределяя давление датчика. Как правило, не используется противопоставляющая подушка, более того, кожные исследования рекомендовано проводить без какой-либо компрессии для оценки поверхностных сосудов.
Седативные препараты обычно используется в нашем отделении для детей моложе 4 лет, чтобы избежать артефактов, которые получаются при движении или плаче во время цветного доплеровского исследования. Хлорал гидрат (50 мг/кг) перорально можно использовать за 30 минут до начала исследования после информированного согласия, которое подписывается родителями или опекунами. Модифицированная шкала Aldrete может быть использована для мониторинга седации.
Все случаи, представленные в этом обзоре, были взяты из базы данных отделения радиологии клиники Servet, национального центра медицинской статистики для этого вида обследования, который содержит 14 073 дерматологических сонографических исследований, которые были выполнены между мартом 2001 года и маем 2011 года одним и тем же исследователем. Все образцы тканей, представленные в исследовании, были подтверждены гистологически, за исключением случаев, лечение которых было консервативное (например, для гемангиом) или когда использовались справочные материалы (например, для нормальной анатомии и наполнителей). Для исследования использовались системы HDI 5000 и iU22 (Philips Healthcare, Bothell, Вашингтон), MyLab Gold 70 XVG и Twice systems (Esaote SpA, Генуя, Италия) (Esaote SpA,) с мультичастотными датчиками (7-15, 5-17, 6-18 или МГц) и доплеровскими частотами в диапазоне от 7 до 14 МГц. Во всех случаях, рутинно выполнялась сонография в В-режиме с последующей цветной допплерографией со спектральным анализом кривой кровотока. Среди настроек, для обнаружения медленного кровотока использовалась преимущественно энергетическая допплерография. Кроме того, низкая частота повторения импульсов (шкала) и фильтры стенки, а также цветное усиления ниже порога шума, которое не вызывает артефактов, были использованы для получения более высокого качества изображения. Пространственные 3-D реконструкции были выполнены также для определения размеров кожных поражений, используя 5-8 секундные движения в области поражений.
Экспертный совет нашего вуза отменил требование информированного согласия для проведения этого обзора. Тем не менее, все случаи были проанализированы в соответствии с принципами Хельсинской декларации по медицинской этике.
НОРМАЛЬНАЯ СОНОГРАФИЧЕСКАЯ АНАТОМИЯ
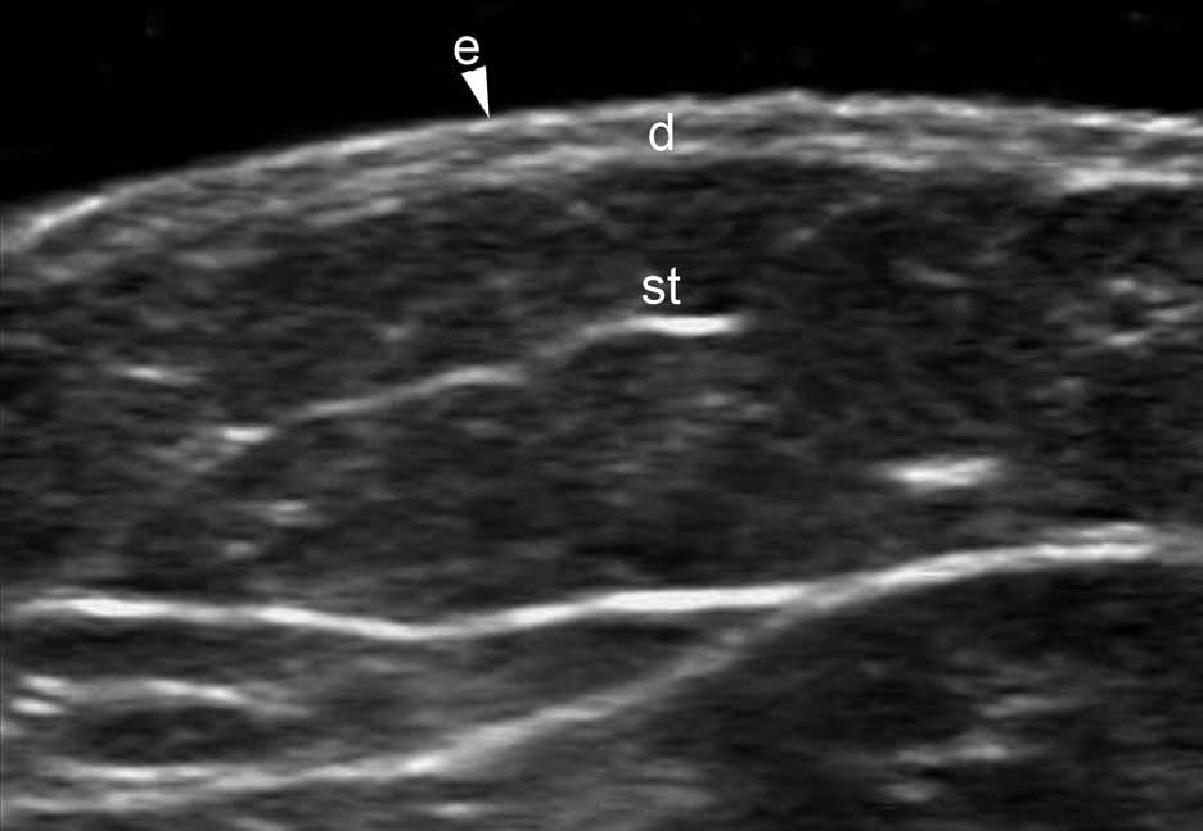
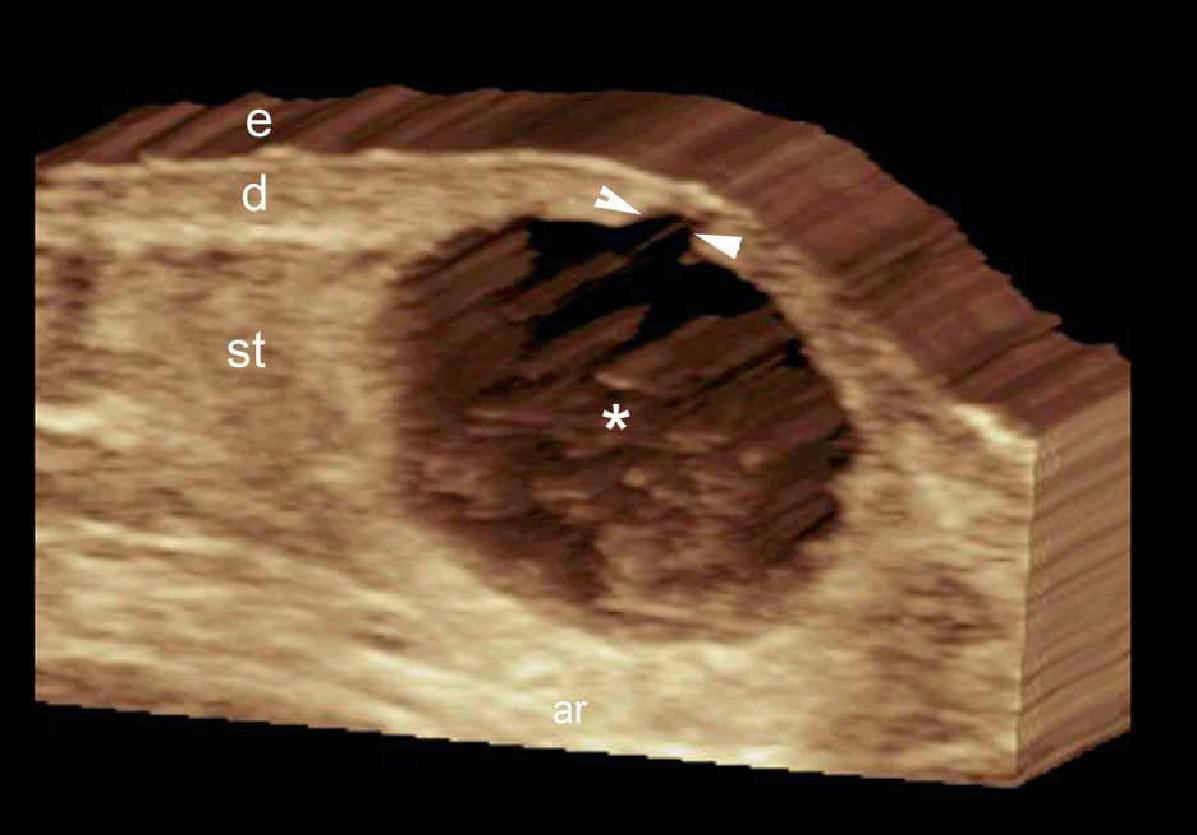
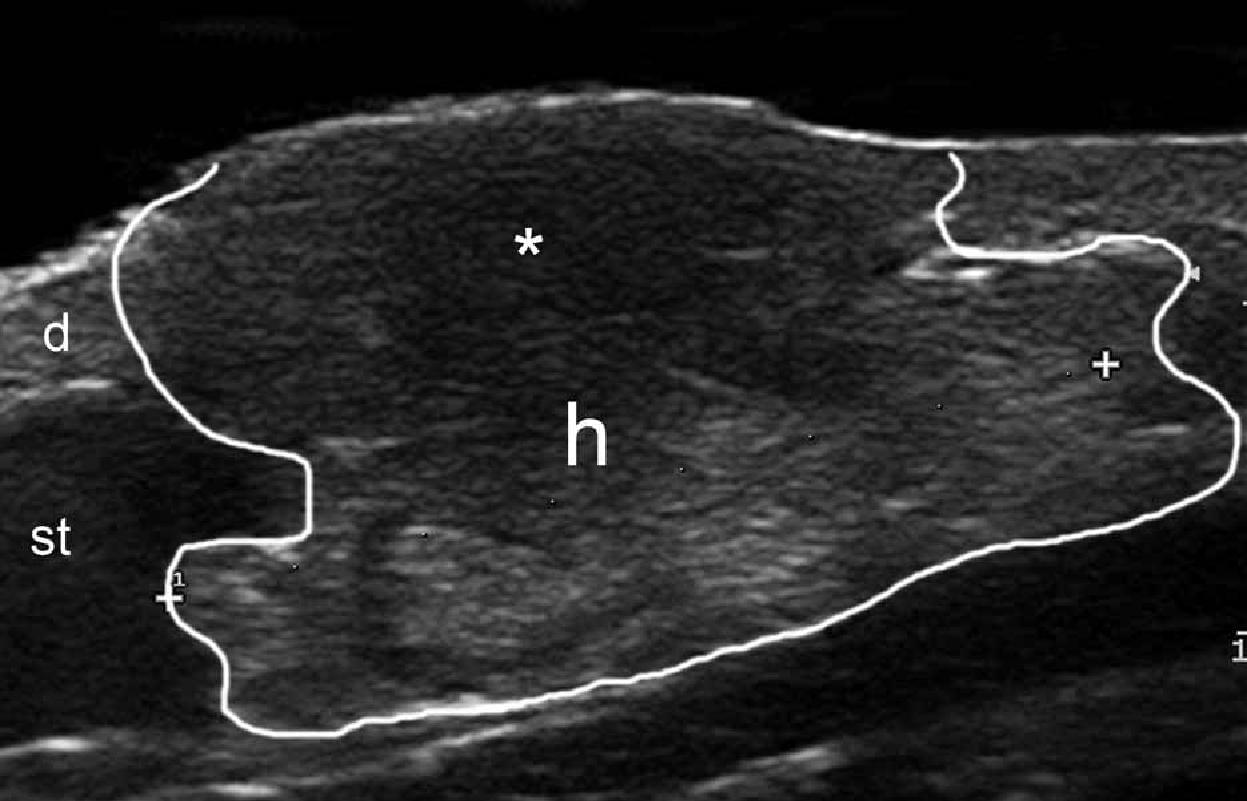
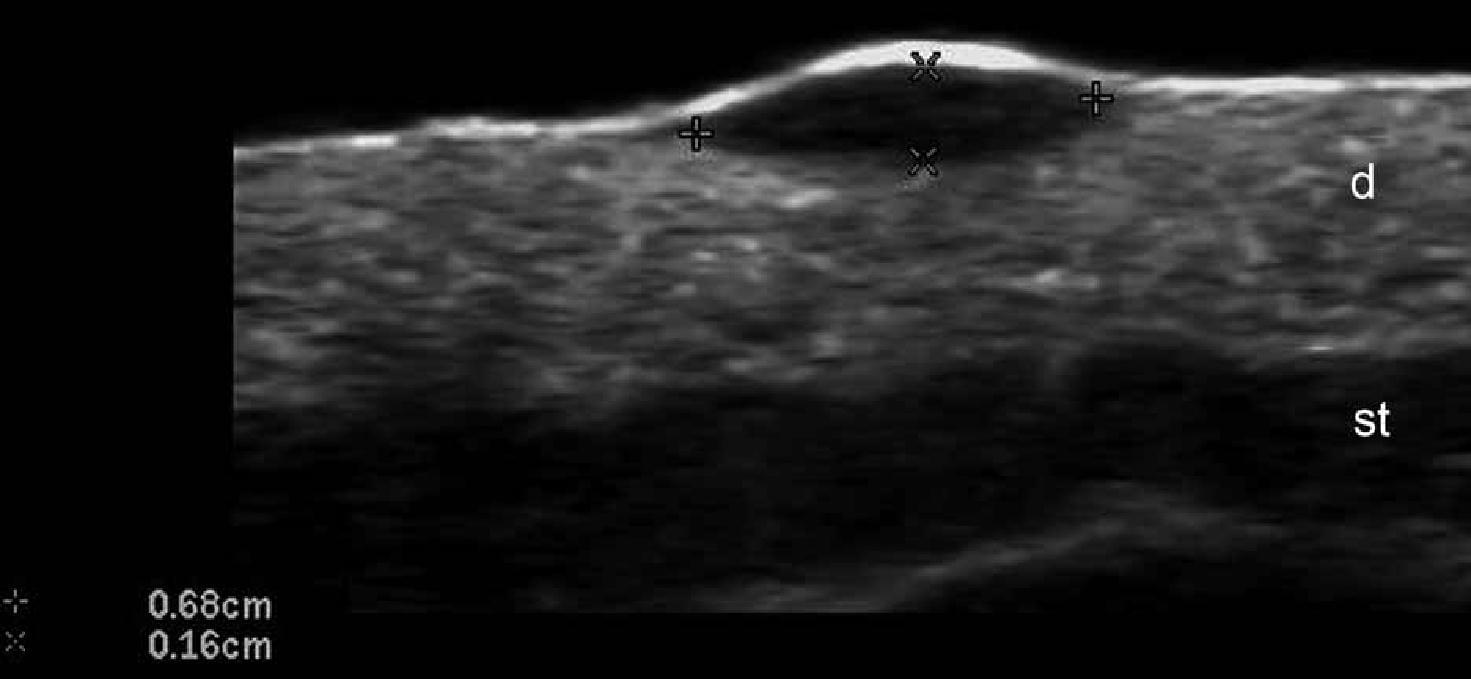
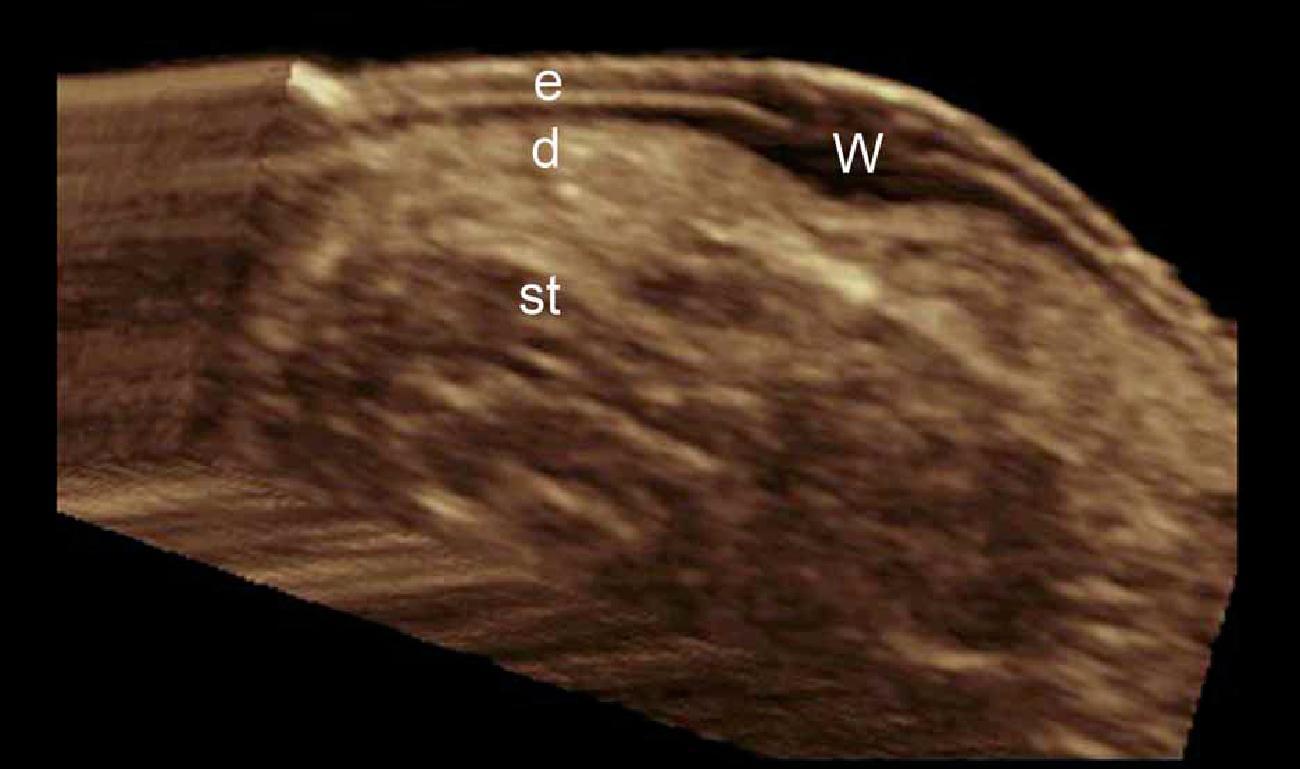
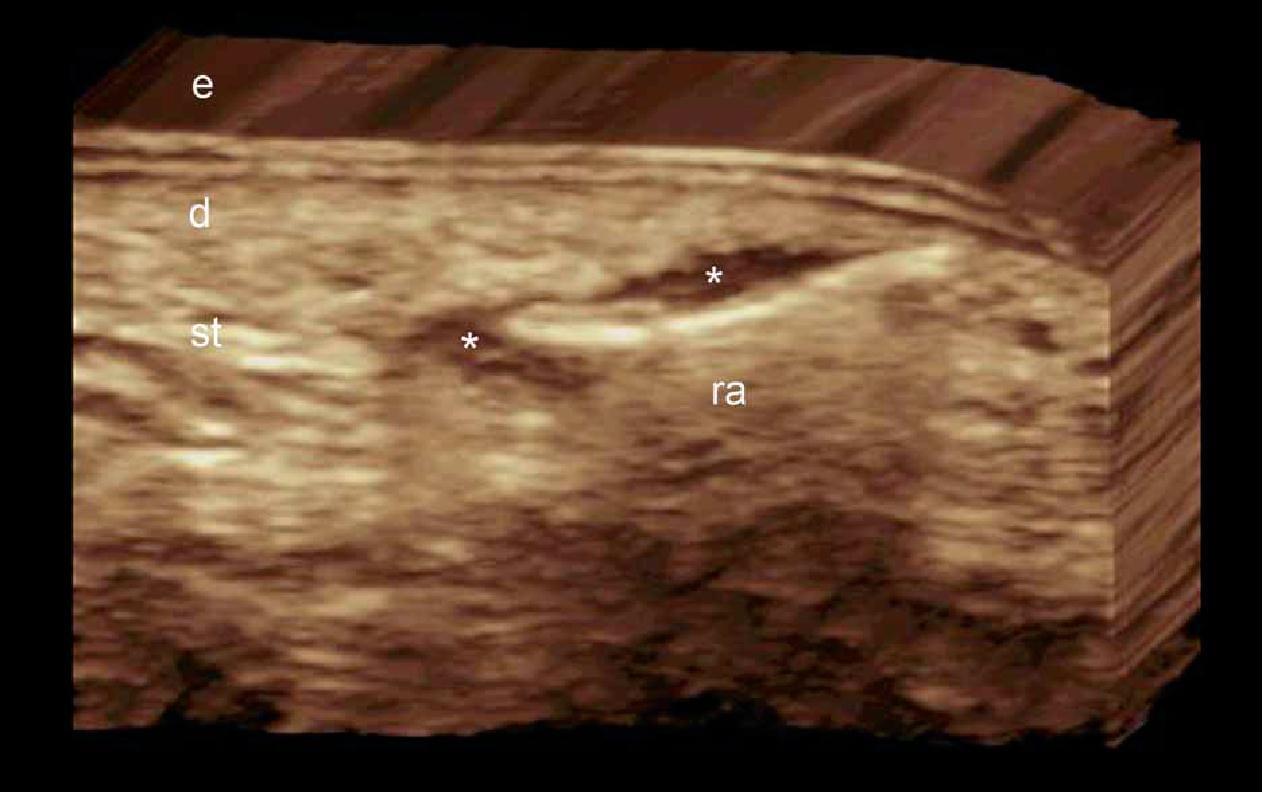
Кожа состоит из 3 слоев: эпидермиса, дермы и подкожной клетчатки или гиподермы. Эхоструктура слоев кожи зависит от ее основных компонентов. В случае с эпидермисом, его эхогенность зависит от наличия кератина, дермы – от содержания коллагена, и, наконец, эхогенность подкожной клетчатки зависит от количества жировых долек. На ультрасонографическом изображении, эпидермис выглядит как гиперэхогенная линия на коже с волосяным покровом (то есть, не на ладонной или подошвенной поверхности) и, как двухслойные гиперэхогенные и параллельные линии на гладкой коже (ладони рук и подошвы ступни). Дерма визуализируется как гиперэхогенный пучок, как правило, менее яркий, чем эпидермис, а подкожная жировая клетчатка выглядит как гипоэхогенный жировой слой с гиперэхогенными волокнистыми перегородками между ним (рис. 1) .
Рис. 1. Нормальная ультрасонографическая анатомия кожи (кожи с волосяным покровом вентральной части предплечья, поперечное сечение).
Сокращения: d – дерма; е – эпидермис; st – подкожная клетчатка.
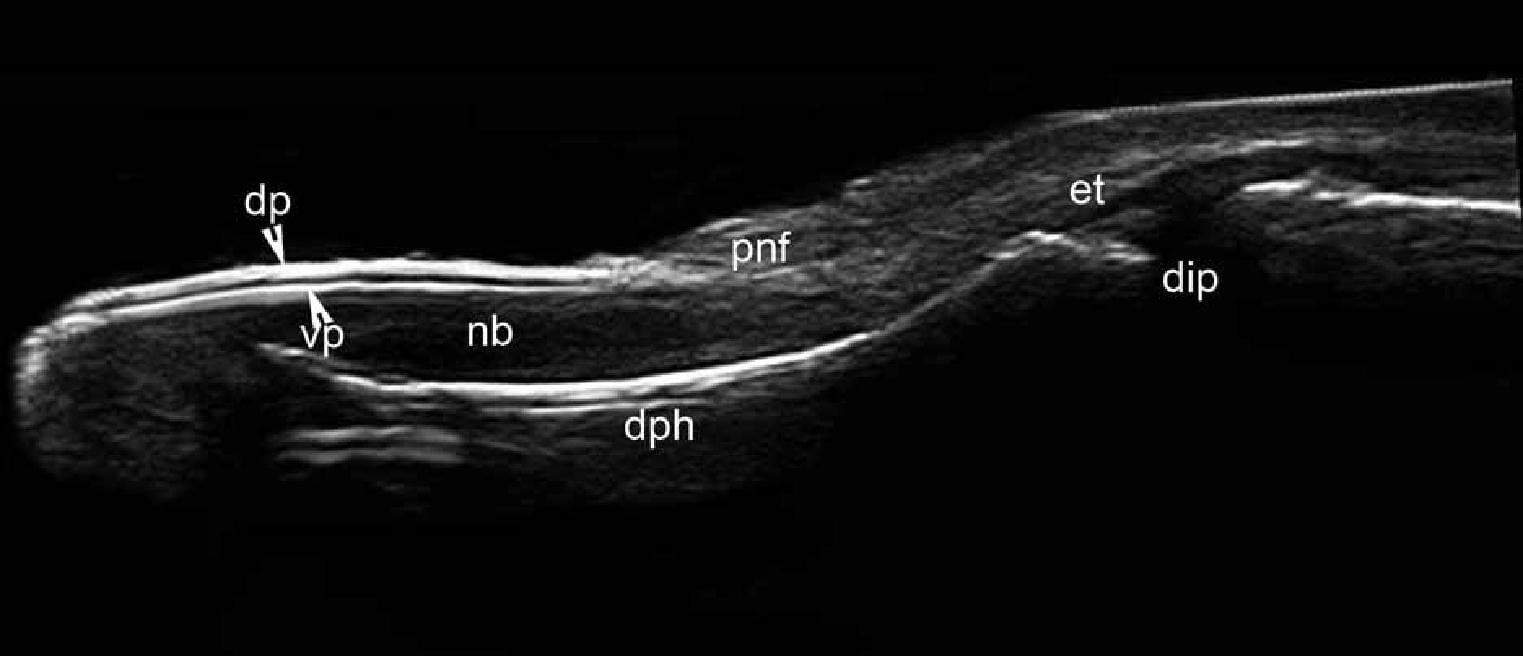
Ногтевой блок состоит из ногтевых пластинок (дорзальной и вентральной), ногтевого ложа (которая включает в себя ногтевую матрицу) и околоногтевых тканей (проксимальных и боковых ногтевых складок). При ультрасонографии, ногтевые пластинки визуализируются как двухслойные параллельные гиперэхогенные структуры, в основном из-за высокой степени ороговелого компонента. Ногтевое ложе визуализируется в виде гипоэхогенной структуры и, как правило, оно несколько гиперэхогенное в проксимальной области под ногтевой матрицей (Рис. 2).
Рис. 2. Нормальная ультрасонографическая анатомия ногтей (указательный палец, продольная проекция).
Сокращения: dip – дистальный межфаланговый сустав; dp – дорзальная пластинка; dph – дистальная фаланга; et – сухожилие разгибателя; nb – ногтевое ложе; pnf – проксимальный ногтевой валик и vp – вентральная пластинка.
Околоногтевая кожа имеет сходные морфологические характеристики, как и кожные слои остальной части тела, хотя и с меньшим количеством жира в подкожной клетчатке. Низкая скорость кровотока в артериальных и венозных сосудах, как правило, обнаруживается в подкожной клетчатке и ногтевом ложе.
ДОБРОКАЧЕСТВЕННАЯ ДЕРМАТОЛОГИЧЕСКАЯ ПАТОЛОГИЯ
Эпидермальные кисты
Эти кисты формируются при имплантации компонентов эпидермиса в дерму. Причины могут быть эмбриональные, посттравматические, или связанные с предыдущими хирургическими процедурами в зоне имплантации клеток эпидермиса в пределах дермы и подкожной клетчатки. Эпидермальные кисты покрыты многослойным плоским эпителием с зернистым слоем, который не имеет сальных желез. Таким образом, общий термин “киста сальной железы” является неправильным и является анатомическим заблуждением. Клинически пациенты, как правило, имеют ощутимое образование, иногда с гиперемией, которое может выделять маслянистый секрет.
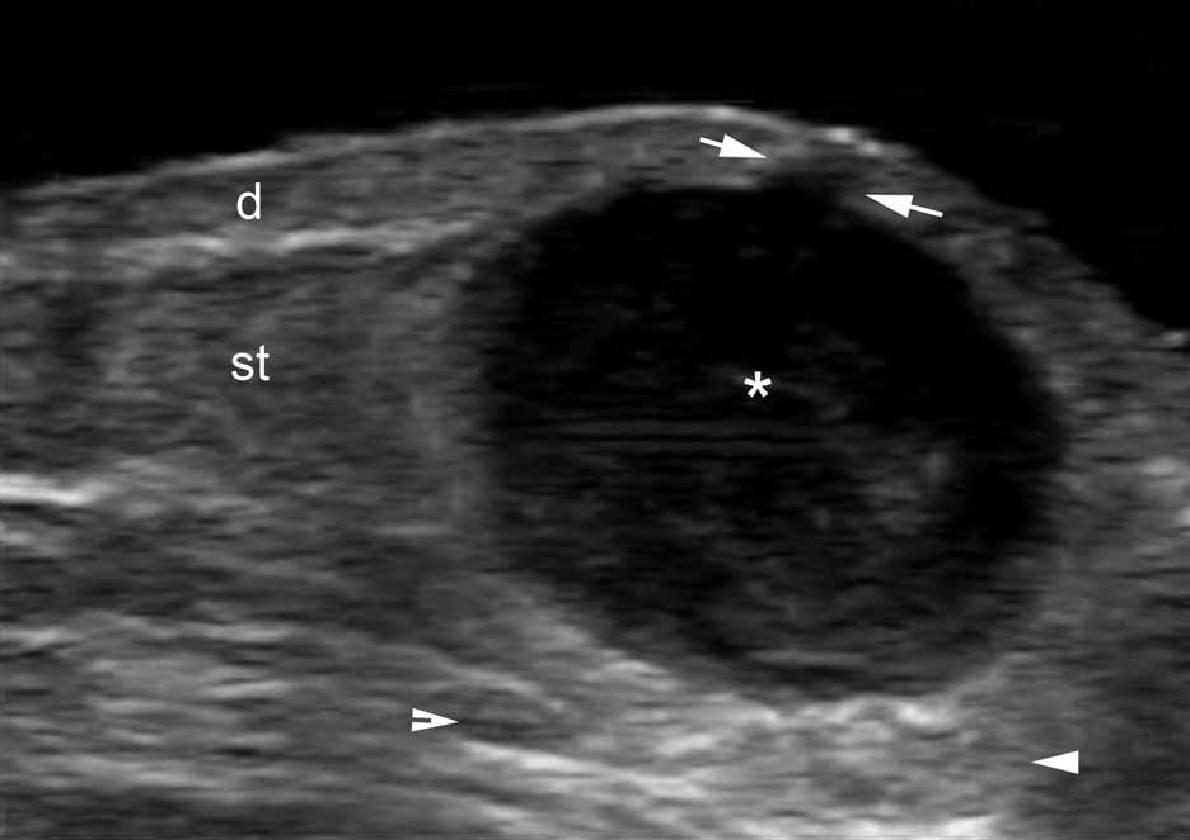
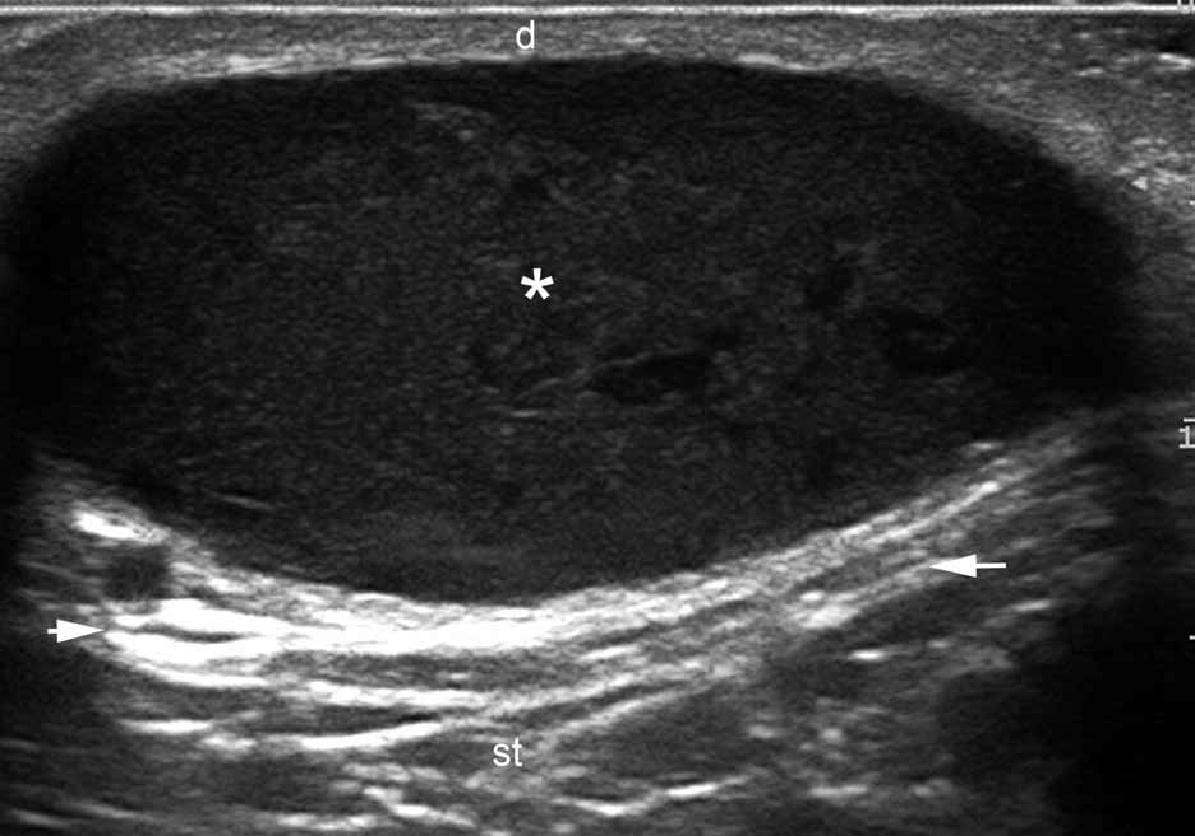
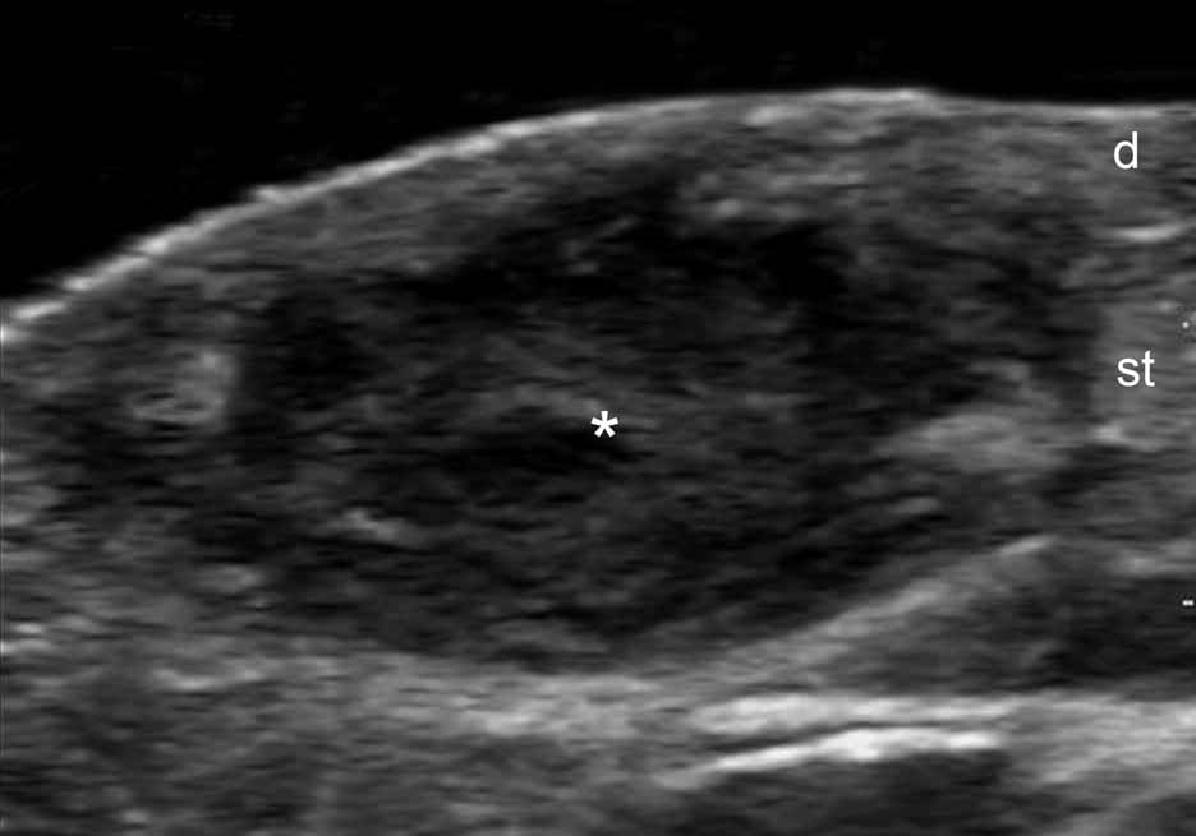
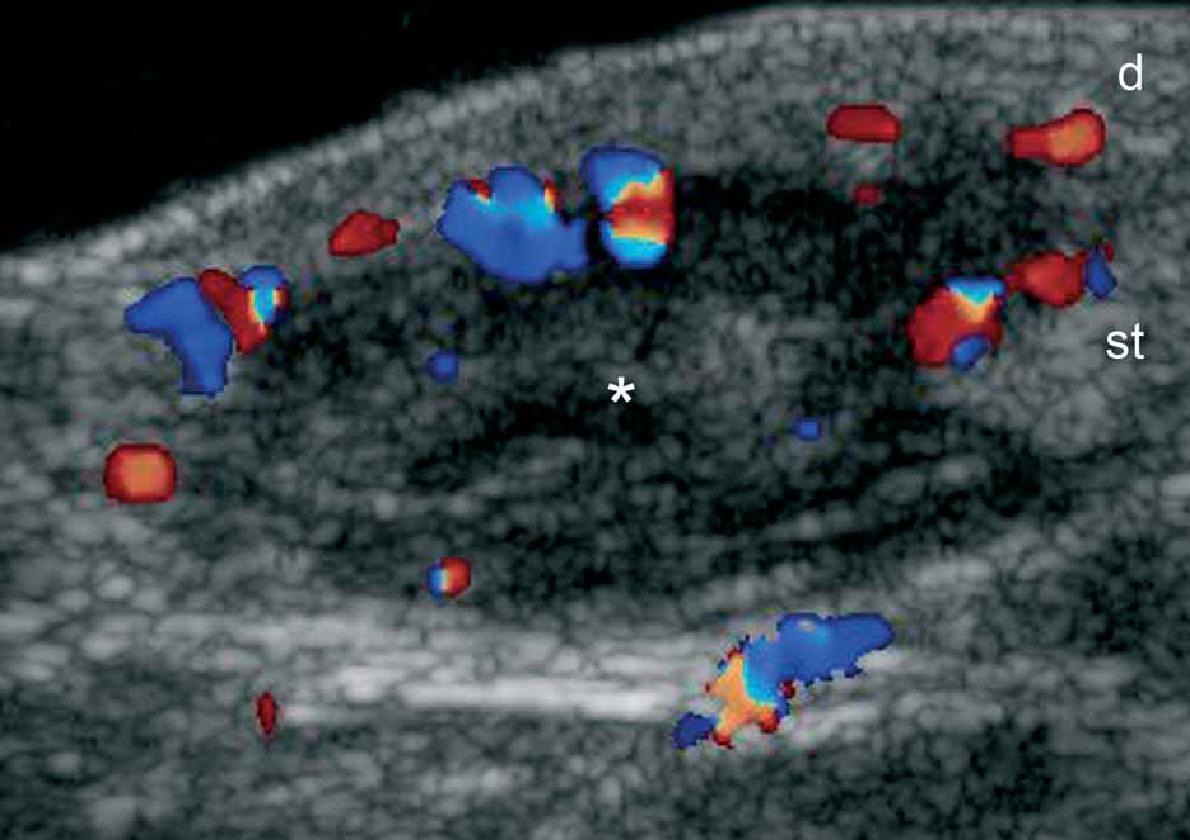
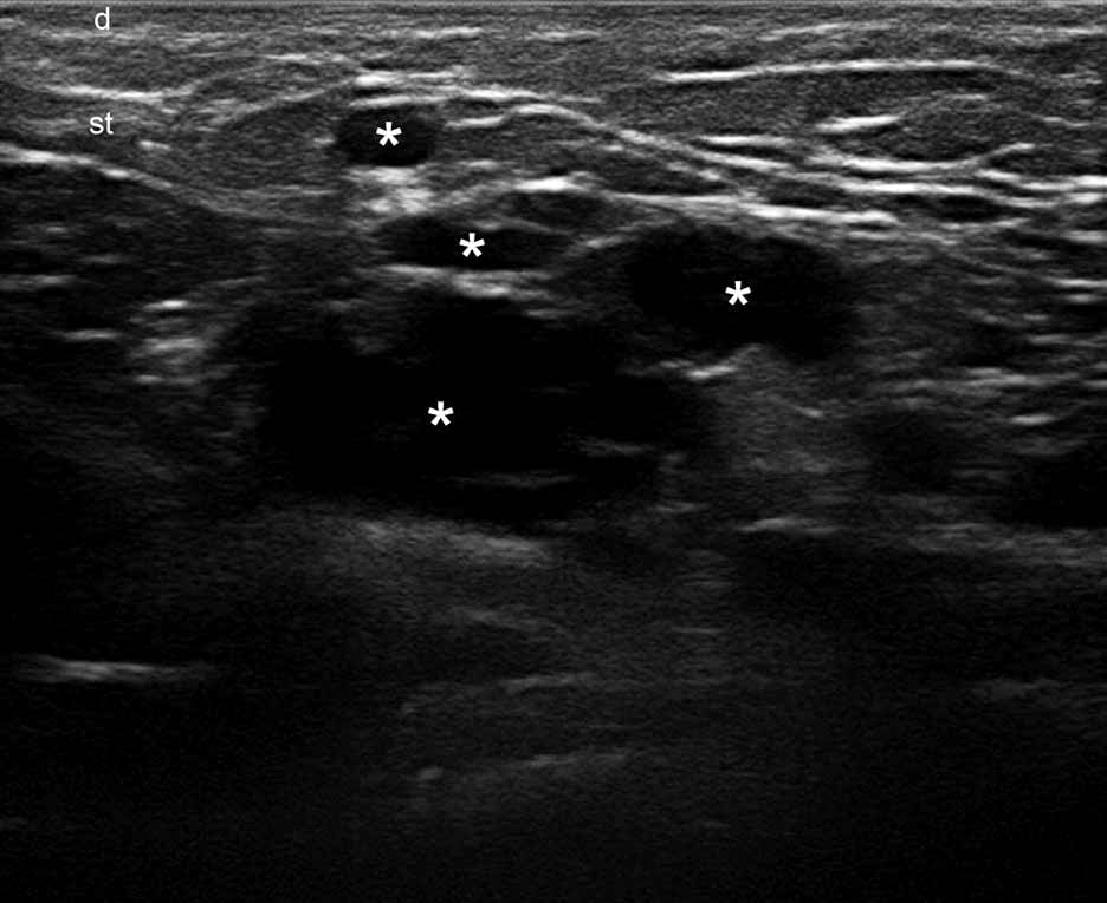
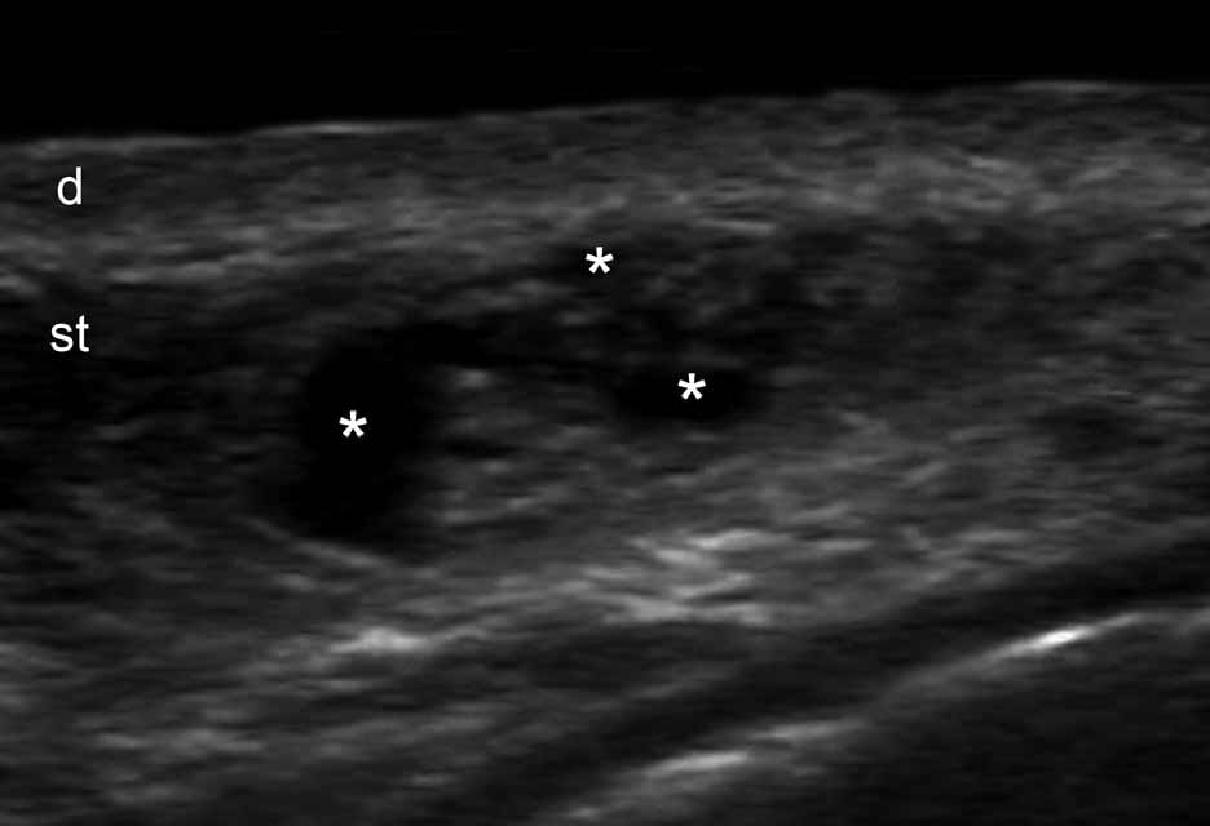
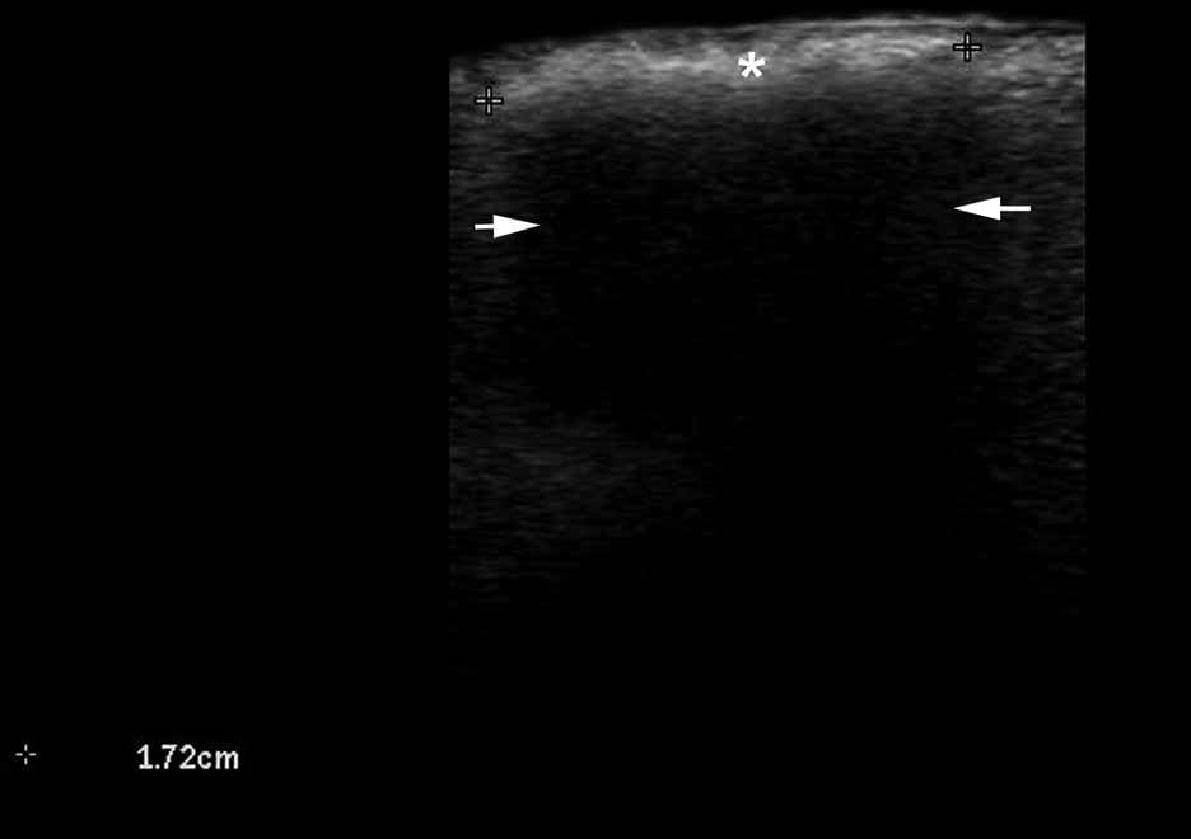
При ультрасонографии, эпидермальные кисты могут иметь разнообразный внешний вид в соответствии с целостностью их стенок. Таким образом, если киста интактная, она может выглядеть как круглая анэхогенная структура, которая находится в дерме и подкожной клетчатке, как правило, содержит соединяющий тракт с поверхностью эпидермиса, который также называется “пунктум”. Часто, эти кисты могут иметь внутреннее эхо (клеточный дебрис) и визуализироваться как круглая или овальная гипоэхогенная структура. Иногда они могут выглядеть как гигантские структуры имитирующие картину яичка (т.е., яркое внутреннее эхо с анэхогенными нитевидными областями), в основном в результате очень плотного отложения кератина с кристаллами холестерина и небольшим дистрофическим отложением кальция. Однако, когда киста воспаляется или разрывается, она может иметь более разнообразные формы; следовательно, границы могут стать неправильными или размытым, а кератин, смешанный с воспалительными компонентами, может высвобождаться в окружающие ткани, вызывая гипоэхогенную реакцию, как на инородное тело. Как правило, независимо от стадии (интактная или вскрывшаяся), эпидермальные кисты имеют артефакт заднего акустического усиления, типичного для кистозных структур, который может быть основным признаком для их идентификации. При цветной доплерографии, увеличение кровотока может быть обнаружено на периферии кисты при воспалении или при ее разрыве.
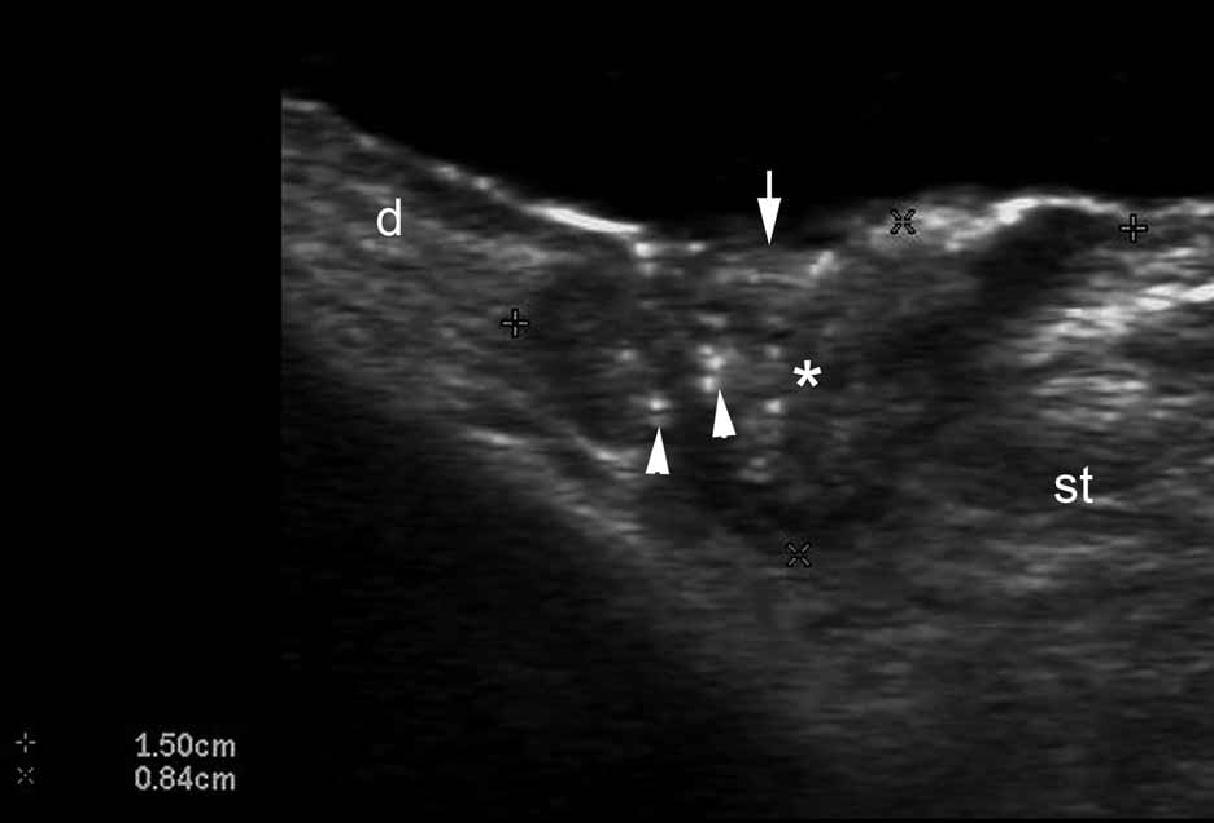
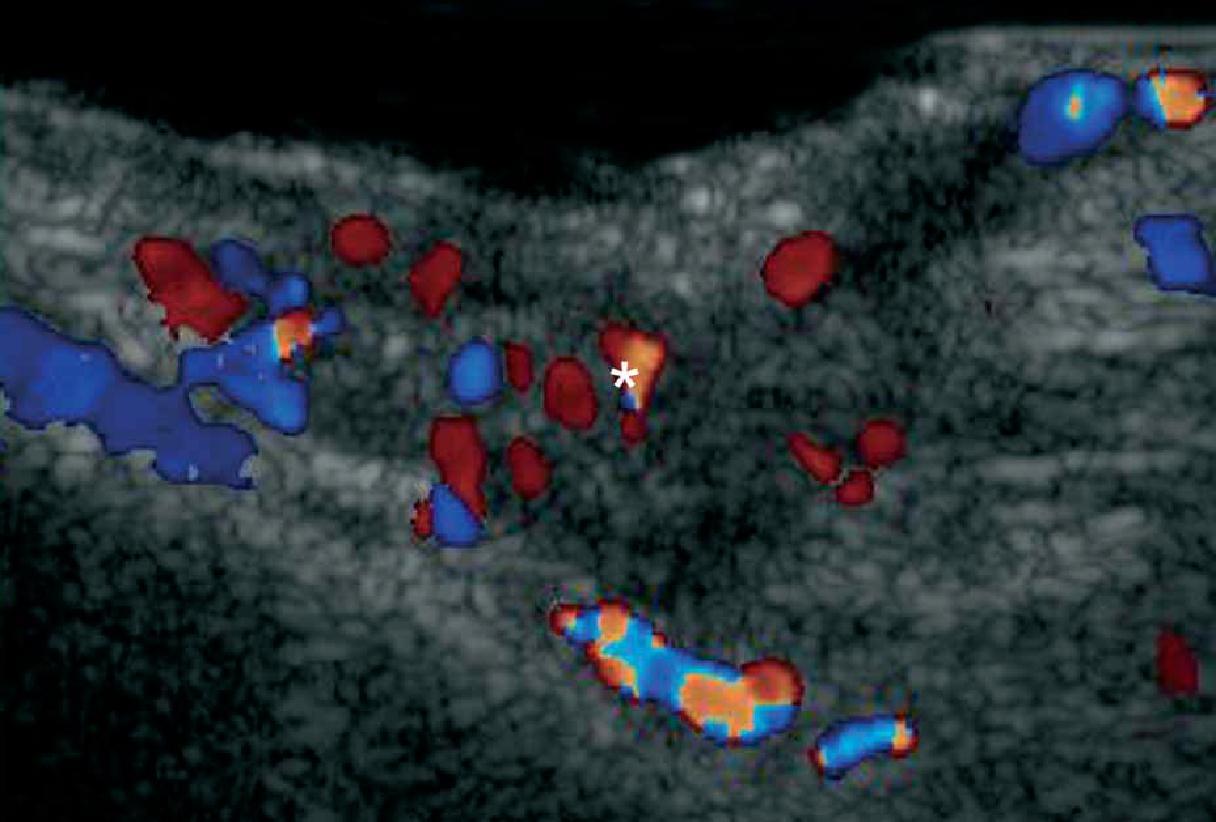
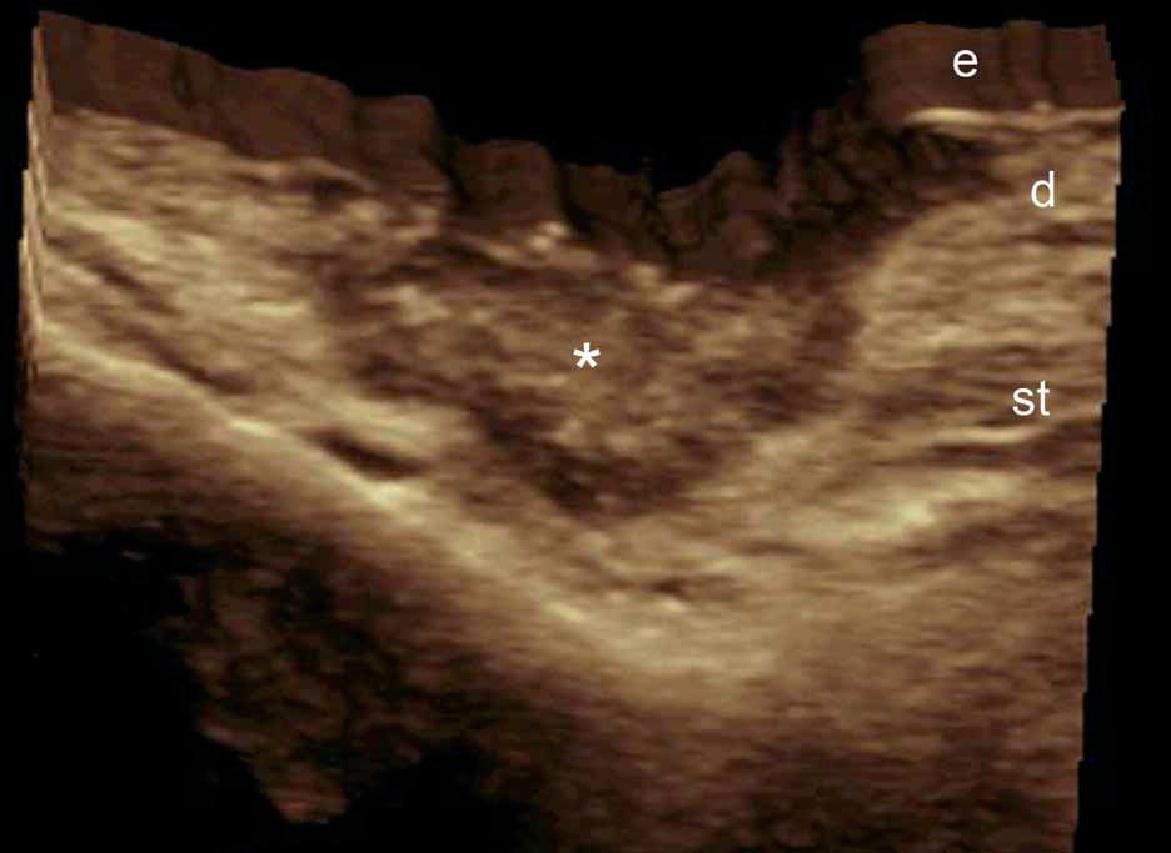
Считается, что ультрасонография значительно улучшает чувствительность и специфичность диагностики эпидермальных кист до операции (Рис. 3).
A
B
C
D
E
Рис. 3. Эпидермальные кисты с вариабельной ультразвуковой картиной. А. Сонография в В-режиме (левая щека, поперечная проекция,) отражает анэхогенную округлую структуру с четкими интактными краями (звездочка) в дерме и подкожной клетчатке. Обратите внимание на некоторые эхосигналы (дебрисы) в пределах кисты и небольшой соединяющий ход (стрелки) в субэпидермальную область. Также показано заднее акустическое усиление (наконечники стрел). B. Трехмерная ультрасонография (поперечная проекция, 5-ти секундная экспозиция) того же поражения (звездочка), как и в А. С. Сонография в В-режиме (правая височная область, поперечная проекция) отражает гипоэхогенную овальную структуру (звездочка) с четкими интактными (неповрежденными) краями в дерме и подкожной ткани с внешним видом по типу «псевдояичко». Также показано заднее акустическое усиление (стрелки). D. Сонография в В-режиме (левая паховая область, поперечное сечение) показывает гетерогенную структуру (звездочка) с неправильными границами в дерме и подкожной клетчатке, что соответствует разрыву и воспалению кисты. Е. Цветная доплерография (поперечное сечение) того же поражения – D показывает увеличение кровотока на периферии кисты (звездочка). Сокращения: d указывает на дерму; е – эпидермис и st – подкожная клетчатка.
Пилонидальные кисты
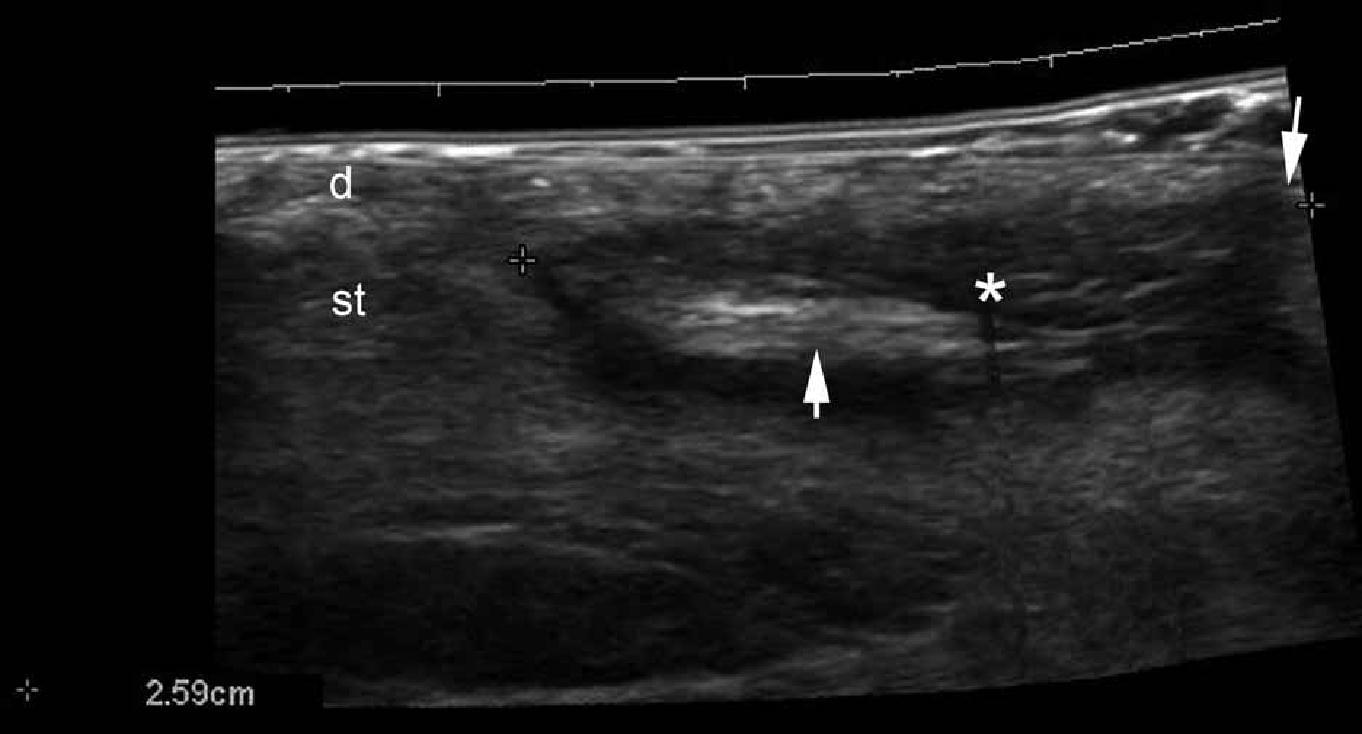
Эти кисты являют собой псевдокистозные структуры, содержащие фрагменты волосяных фоликулов. Наиболее распространенным расположением этих кист является копчиковая область, и, как правило, развиваются у молодых взрослых. Мужской пол, ожирение, сидячая работа, чрезмерное оволосение на теле и потливость являются основными факторами риска, описанными для этого состояния. Обычно пилонидальные кисты легко воспаляются и превращаются в пилонидальные абсцессы. Кроме того, как известно, при пальпации или инъекции метиленового синего не предоставляется достаточно необходимой информации для многих пациентов. При ультрасонографии, эти кисты выглядят как гипоэхогенные овальные участки в дерме и подкожной клетчатке, которые содержат гиперэхогенные линии, причем последние – это фрагменты волос. Таким образом, предоперационная сонография может улучшить выявление свищевого тракта и его разветвлений.
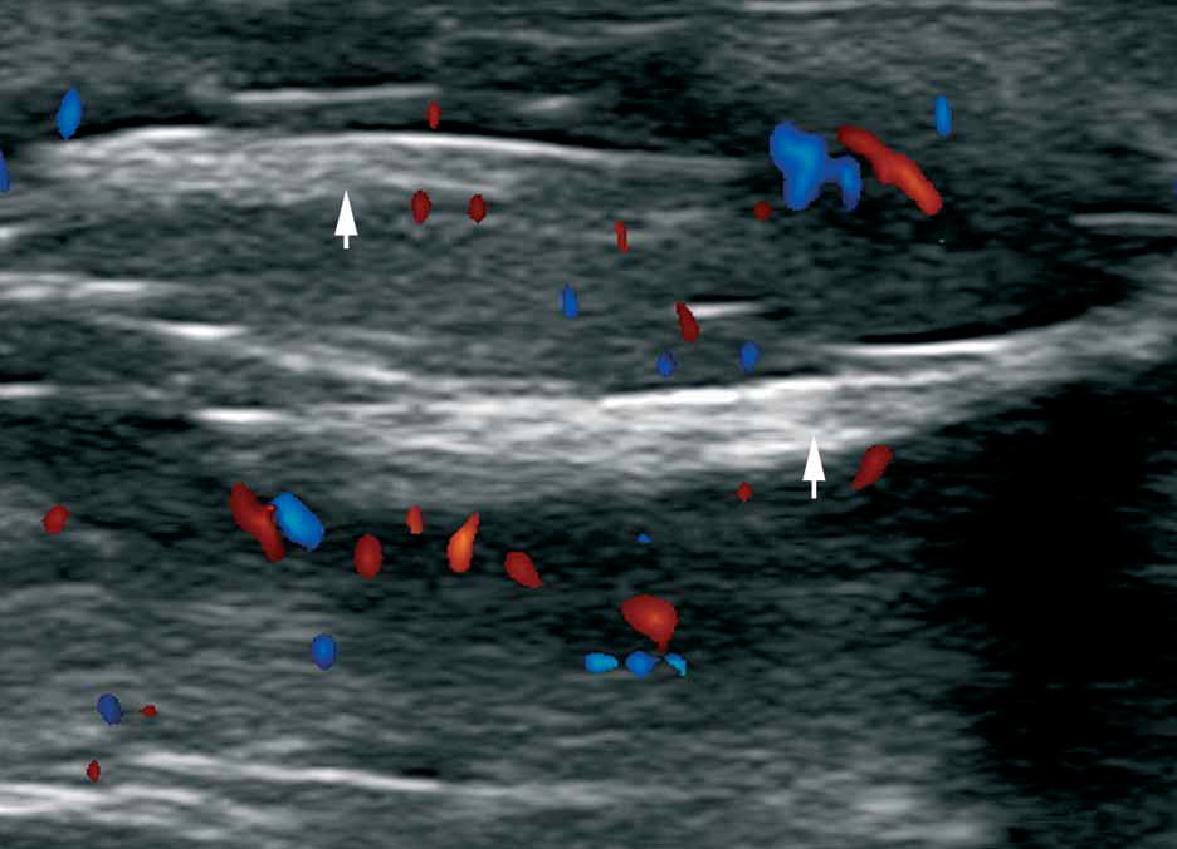
При цветной доплеровской визуализации, гиперваскуляризация по периферии кисты может быть обнаружена во время фазы воспаления. В связи с тем, что эти кисты имеют высокую частоту рецидивов после операции, оценка осей (вверх, вниз, косых и поперечных) в соотношении с уровнем поражения кожи, а также фактическое распространение кист, могут обеспечить важными предоперационными данными (Рис. 4).
А
В
Рис. 4. Пилонидальная киста. А. Сонография в В-режиме (межъягодичная зона, продольная проекция) показывает гипоэхогенную овальную структуру (звездочка) в дерме и подкожной клетчатке, которая идет 2,59 см вверх до уровня кожного поражения (стрелка, указывающая вниз). Определяются также гиперэхогенные линейные структуры внутри поражения, которые соответствуют фрагментам волос (стрелка, указывающая вверх). B. Цветная доплерография показывает увеличение кровотока по периферии пилонидальной кисты – признаки вторичного воспаления. Гиперэхогенные фрагменты волос определяются в пределах кисты (стрелки).
Сокращения: d – дерма и st – подкожная клетчатка.
Пиломатриксома (кальцифицированная эпителиома)
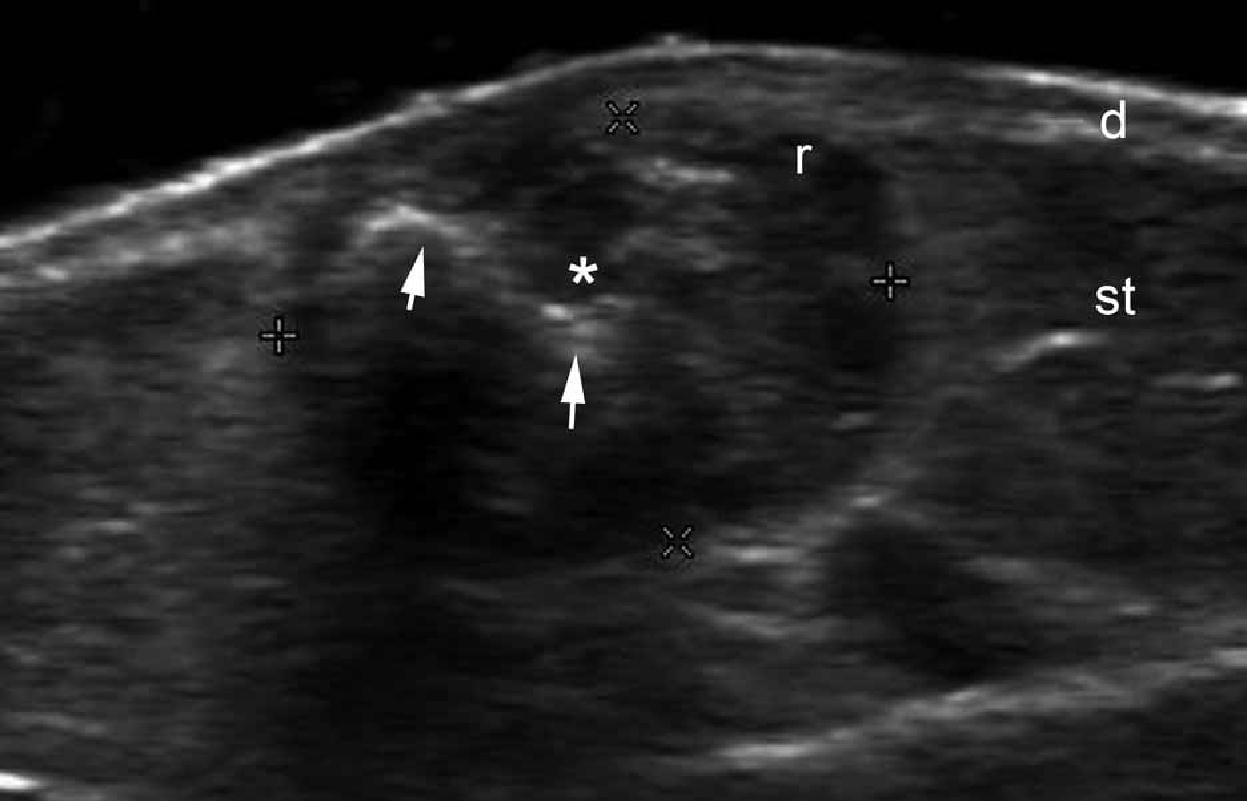
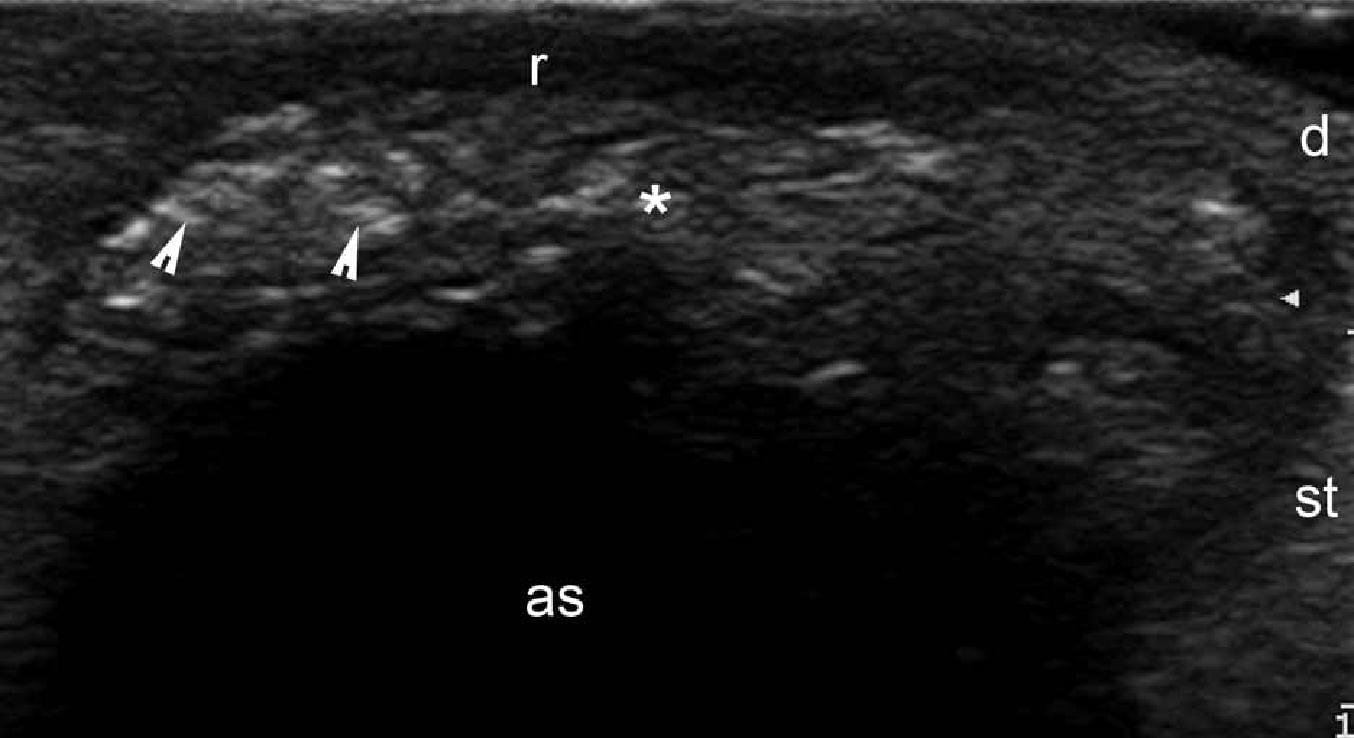
Эти опухоли, называемые также пиломатриксомами, кальцифицированной эпителиомой или эпителиомой кожи Малерба, возникают из матрицы волосяных фолликулов. Типичная история их развития включает медленно увеличивающуюся опухоль, с неправильным контуром, которая фиксирована к коже, но свободно смещается относительно подлежащих тканей, часто с варьирующим цветом, который изменяется от красного до фиолетово-голубого. Клинически, частота ошибочного диагноза при пиломатриксоме, по данным литературы, достигает 56% случаев, а ультрасонография описывается как эффективный инструмент в её диагностике. Классический образец поражения – это мишенеподобное образование с гипоэхогенным ободком и гиперэхогенным центром (Рис. 5).
А
В
Рис. 5. Пиломатриксома. А. Сонография в В-режиме (правая рука, поперечная проекция) показывает четкую круглую мишенеподобную структуру (звездочка между маркерами) в дерме и подкожной ткани. Обратите внимание на гипоэхогенный ободок и гиперэхогенные пятна (стрелки, отложения кальция) в пределах поражения. B. Сонография в В-режиме (правой поясничной области, поперечная проекция) показывает несколько гиперэхогенных пятен (наконечник стрелки) в пределах пиломатриксомы (звездочка), которые генерируют артефакт задней акустической тени.
Сокращения: as – артефакт задней акустической тени; d – дерма; r – ободок и st – подкожная клетчатка.
Гиперэхогенные пятна, которые соответствуют отложениям кальция, определяются в центре поражения от 68% до 80% случаев. Иногда пиломатриксома может иметь выраженную васкуляризацию с низкоскоростным артериальным и венозным кровотоком (цветная допплерография), иногда имитируя сосудистые опухоли, например гемангиому, при клиническом обследовании. Кроме того, существует вариант кистозной пиломатриксомы, который выглядит как солидно-кистозная структура с эксцентрическим узловым гипоэхогенным компонентом, который окружен анэхогенной жидкостью. Этот кистозный вариант, как правило, имеет внутреннее эхо и перегородки, окруженные толстой гипоэхогенной корой.
Сосудистые поражения
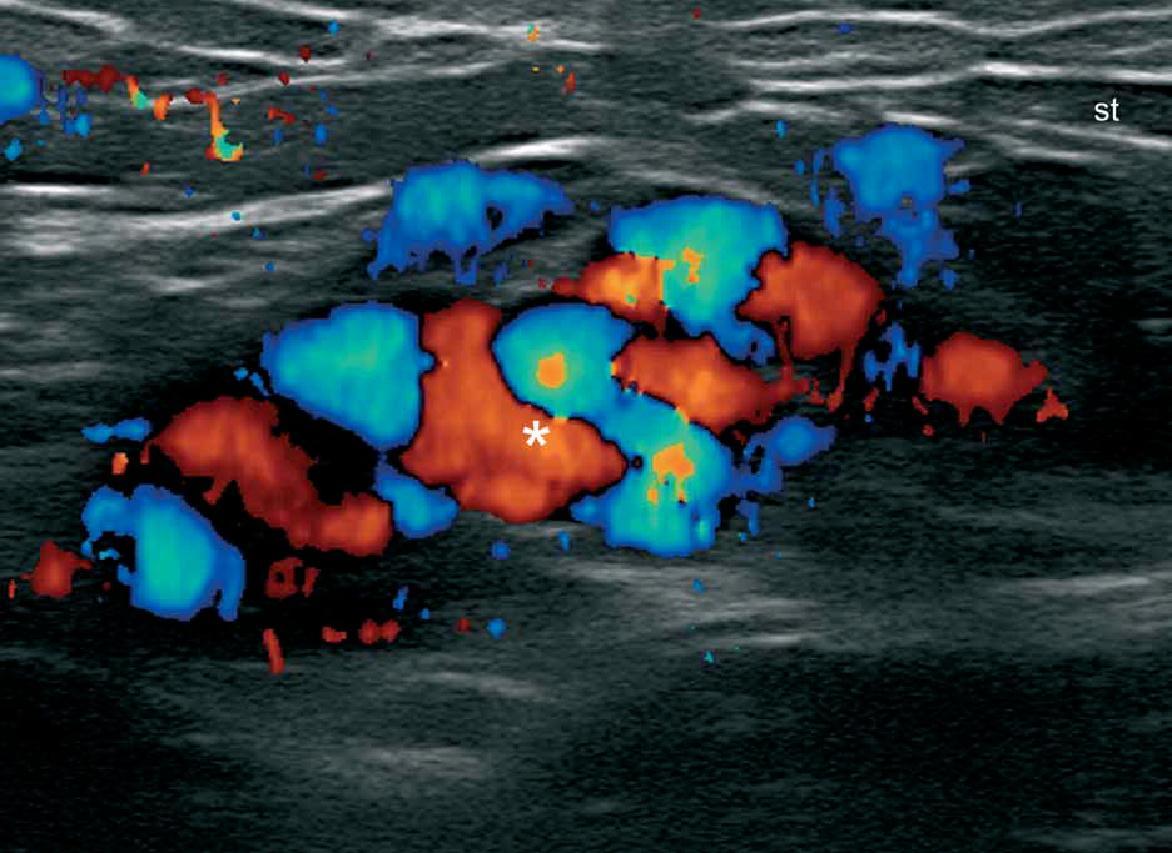
Эти поражения являются распространенными причинами направления для cонографического исследования, главным образом в педиатрической практике. Целью данного исследования является подтверждение диагноза и дифференцирование патологии, которая может потребовать разный клинический подход в тактике лечения. Важно отметить, что дерматологи часто используют классификацию Малликена и Гловацки, которая дифференцирует эти клинические разнообразия на основе эндотелиальных характеристик. Таким образом, гемангиомы, наиболее частые опухоли в младенчестве, имеют быстрый темп роста после рождения, а затем плато после нескольких лет жизни; при этом они, как правило, позже регрессируют в большинстве случаев. В противоположность этому, сосудистые аномалии (мальформации) являются результатом ошибок морфогенеза и классифицируются в соответствии с типом сосуда: артериальные, венозные, лимфатические или капиллярные. В некоторых случаях могут быть обнаружены смешанные сосудистые аномалии. Кроме того, эти сосудистые аномалии могут быть классифицированы в соответствии со скоростью их кровотока: высокий или быстрый кровоток (артериальные или артериовенозные), низкий или медленный кровоток (венозные, лимфатические или капиллярные). Сосудистые аномалии развития, как правило, растут пропорционально с ростом ребенка, и могут несколько изменяться в течение жизни. Кроме того, гемангиомы обычно реагируют на системное лечение, а сосудистые пороки развития, как правило, не реагируют. Таким образом, дифференциальная диагностика между этими патологическими состояниями имеет решающее значение для правильного лечения.
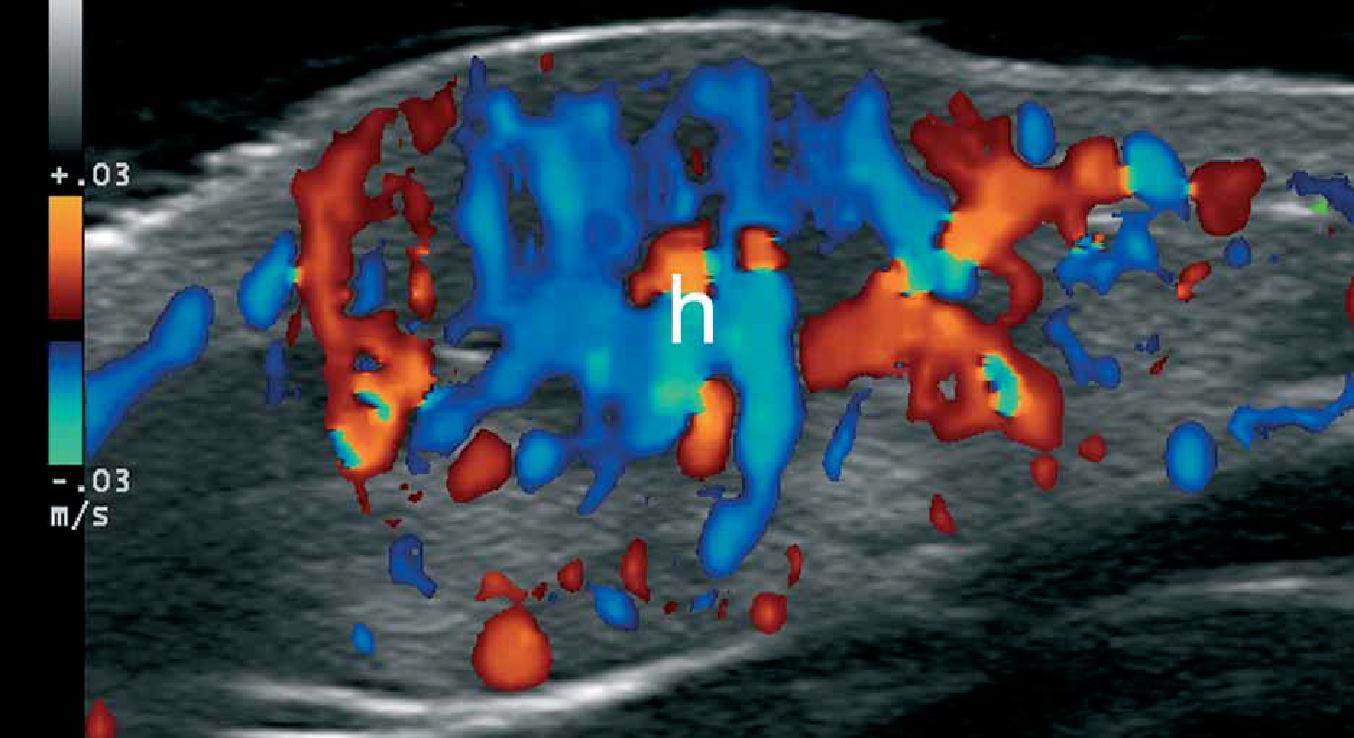
При ультрасонографии, гемангиомы, как правило, выглядят, как нечетко определяемые плотные образования, которые имеют вариабельную эхогенность и васкуляризацию в зависимости от фазы развития. Таким образом, во время ранней пролиферативной фазы, они, как правило, гипоэхогенные и гиперваскулярные, и демонстрируют артериальный и венозный кровоток, а иногда и артериовенозные шунты. Позже, во время фазы частичной регрессии, эхогенность становится гетерогенной, и обычно представляет сочетание гипоэхогенных-гиперваскулярных и гиперэхогенных- гиповаскулярных областей (рис. 6). В общей сложности, в фазе регрессии гемангиомы, она становится, как правило, полностью гиперэхогенной и гиповаскулярной. Кроме того, в период регрессии, может быть отмечена перемена толщины (истончение или утолщение) жирового компонента подкожной клетчатки.
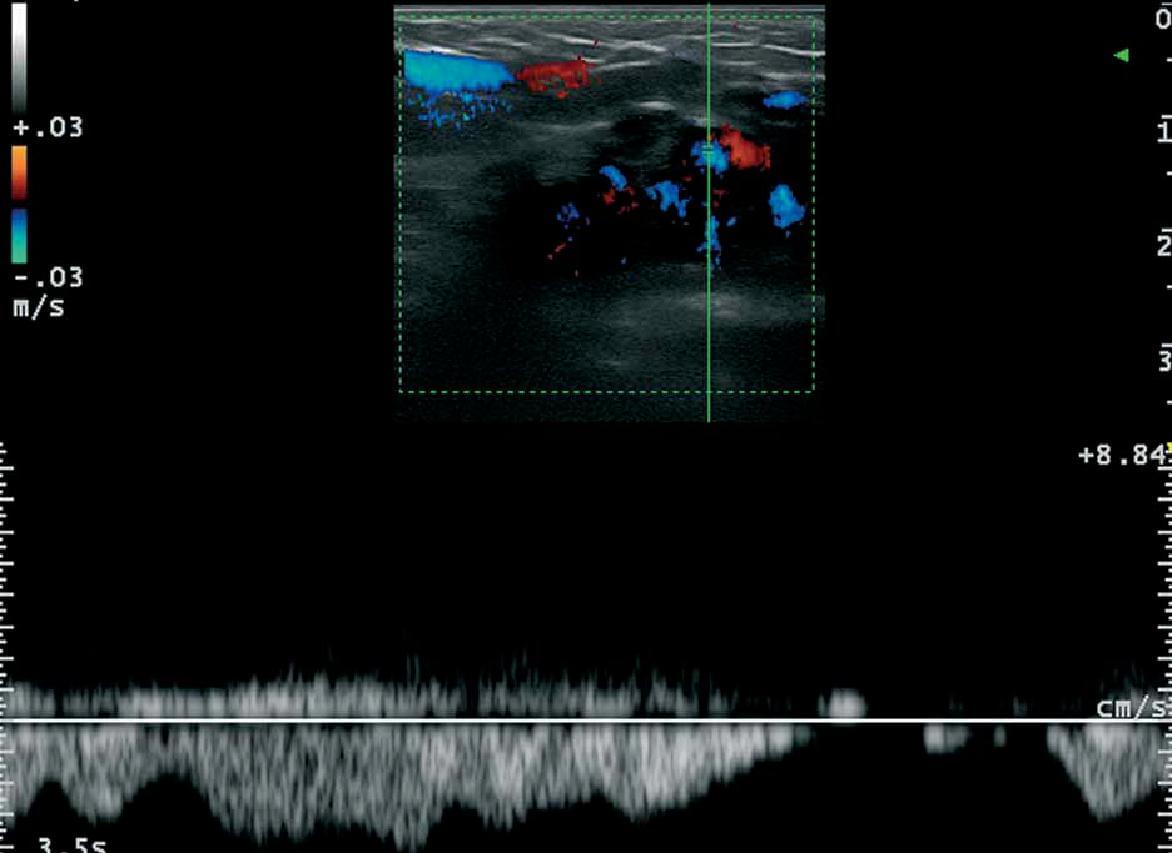
Сосудистые пороки развития, как правило, можно обнаружить в виде анэхогенных трубчатых структур (например, артериальных или венозных), псевдокистозных пространств (например, венозных или лимфатических), или гиперэхогенных областей (например, капилляры) в зависимости от типа сосудов (рис.7).
А
В
Рис. 6. Гемангиома. Сонография в В-режиме (правая область спины, поперечная проекция) показывает нечеткое гетерогенное поражение (обведено линией) в дерме и подкожной клетчатке. Обратите внимание на более гипоэхогенную зону (звездочка) в верхней части поражения, что соответствует наиболее пролиферативной зоне. B. Цветная допплерография показывает увеличение васкуляризации в пределах этого поражения. Сокращения: d – дерма; h –гемангиома и st – подкожная клетчатка.
А
В
С
Рис. 7. Венозная сосудистая мальформация с низким кровотоком. Сонография в В-режиме (левая паховая область, поперечная проекция) показывает анэхогенные ходы и лакунарные зоны (звездочки) в подкожной клетчатке. B. Цветная доплерография показывает увеличение кровотока в пределах анэхогенных структур (звездочка). С. Спектральный анализ кривой цветной доплерографии венозного потока в пределах трактов.
Сокращения: d – дерма и st – подкожная клетчатка.
Гиперэхогенные пятна, которые соответствуют флеболитам, могут чаще встречаться в венозных мальформациях. Оценка типа, толщины и скорости кровотока сосудов является полезной для планирования неинвазивного (например, лазерная или чрескожная склеротерапия) или инвазивного (например, эмболизация) лечения. Таким образом, в дополнение к его диагностическому значению, ультрасонография также хорошо подходит для коррекции интервенционных процедур и, как правило, оставляет для ангиографической магнитно-резонансной томографии только повреждения, которые имеют несколько очагов или более глубокую локализацию.
Злокачественные заболевания кожи
Рак кожи является наиболее распространенным злокачественным новообразованием у людей, а среди его подтипов, наиболее частой является базальная карцинома, а затем плоскоклеточная карцинома. Эти подтипы составляют то, что называется немеланомный рак кожи. Меланома является самым редким типом, но имеет высокую смертность. Как правило, рак кожи поражает области, которые подвержены воздействию солнца, такие как лицо и также развивается в зонах, где кожа тонкая, например, нос, глаза, губы и уши. В этих областях, существует большая вероятность вовлечения глубоких структур (например, мышцы, хрящи или кости).
Хорошая корреляция отмечается между ультрасонографией и гистологической оценкой толщины опухоли, и эти данные могут быть особенно важными при определении меланомы, при которой толщина первичного очага может влиять на принятие таких важных решений, как необходимость исследования сторожевого узла и величину разреза. Таким образом, ультрасонография может надежно дифференцировать толщину первичной меланомы более1 мм, от меланом, размером 1 мм или менее.
При ультрасонографии, базальноклеточная карцинома выглядит как гипоэхогенное плотное поражение, обычно с гиперэхогенными включениями. Отмечается незначительное увеличение васкуляризации в области дна самого поражения (Рис. 8).
А
В
С
Рис. 8. Базальная карцинома. А. Сонография в В-режиме (поперечная проекция, правая параназальная область) показывает 15-мм шириной и 8,4 мм глубиной гипоэхогенную структуру (звездочка) в дерме и подкожной клетчатке. Поражение включает гиперэхогенные пятна (наконечники стрел), а также имеет неправильные границы. Также показано изъязвление эпидермиса (стрелка). B. Цветная доплерография (поперечная проекция, тот же случай) показывает повышенную васкуляризацию поражения (звездочка). С. Трехмерная сонография (поперечная проекция, от 5-ти до 8-и секунд экспозиция) области повреждения (звездочка).
Сокращения: d – дерма; е – эпидермис и st – подкожная клетчатка.
Плоскоклеточная карцинома также является гипоэхогенной и более агрессивна при ее визуализации. При данной патологии, вовлечение глубоких слоев или лимфатических узлов не является характерным. При ультрасонографии, меланома выглядит как гипоэхогенное, а иногда и веретеновидное поражение, которое обычно проявляется повышенной васкуляризацией, что может объяснить их высокую ангиогенную степень развития (Рис. 9).
А
В
Рис. 9. Меланома. А. Сонография в В-режиме (область спины, поперечная проекция) показывает 1,6-мм глубиной и 6,8 мм шириной веретенообразное гипоэхогенное образование (между маркерами), которое распространяется на эпидермис и дерму. Эпидермис имеет увеличенную толщину и эхогенность. Было проведено измерение глубины на уровне дермы по согласованию с патологоанатомом. B. Цветная допплерография показывает повышенную васкуляризацию поражения (звездочка).
Сокращения: d – дерма и st – подкожная клетчатка.
Ультрасонография может также выявлять сателитные (<2 см от первичного поражения), транзиторные (≥2 см от первичной опухоли) и узловые метастазы. Эти вторичные поражения меланомы могут проявляться как гипоэхогенные или гетерогенные овальные структуры; однако, иногда они могут быть анэхогенными или имитировать абсцессы или скопления жидкости. Интересен тот факт, что в дополнение к хирургическому варианту лечения, существует обширный и растущий интерес к использованию неинвазивных методов лечения рака кожи, например использование фотодинамической терапии и радиотерапии. Поэтому оценка анатомических характеристик первичной опухоли и ее вторичного распространения может помочь определить эффективность применения этих неинвазивных способов лечения.
ВОСПАЛИТЕЛЬНАЯ / ИНФЕКЦИОННАЯ ПАТОЛОГИЯ
Псориаз
Эта патология является воспалительным заболеванием, которое обычно поражает кожу и ногти. На сегодняшний день, диагноз псориаза основан как на истории заболевания, так и физикальном обследовании, а его тяжесть оценивается по площади псориатического поражения и индекса тяжести. Тем не менее, современные технологические достижения в области ультразвуковой диагностики позволили нам получить очень детальную морфологическую информацию об изменениях в коже и ногтях при этом состоянии, и в том числе проводить ультразвуковой мониторинг активности процесса и лечения.
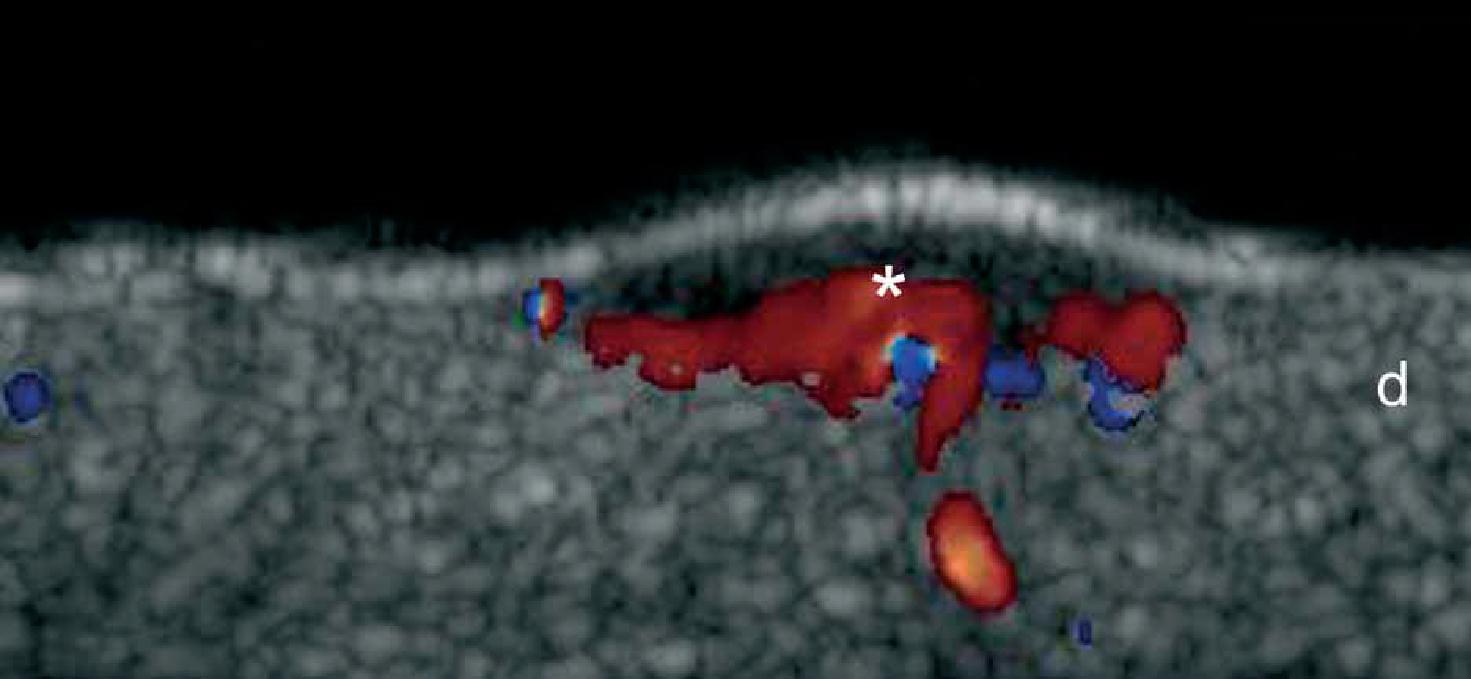
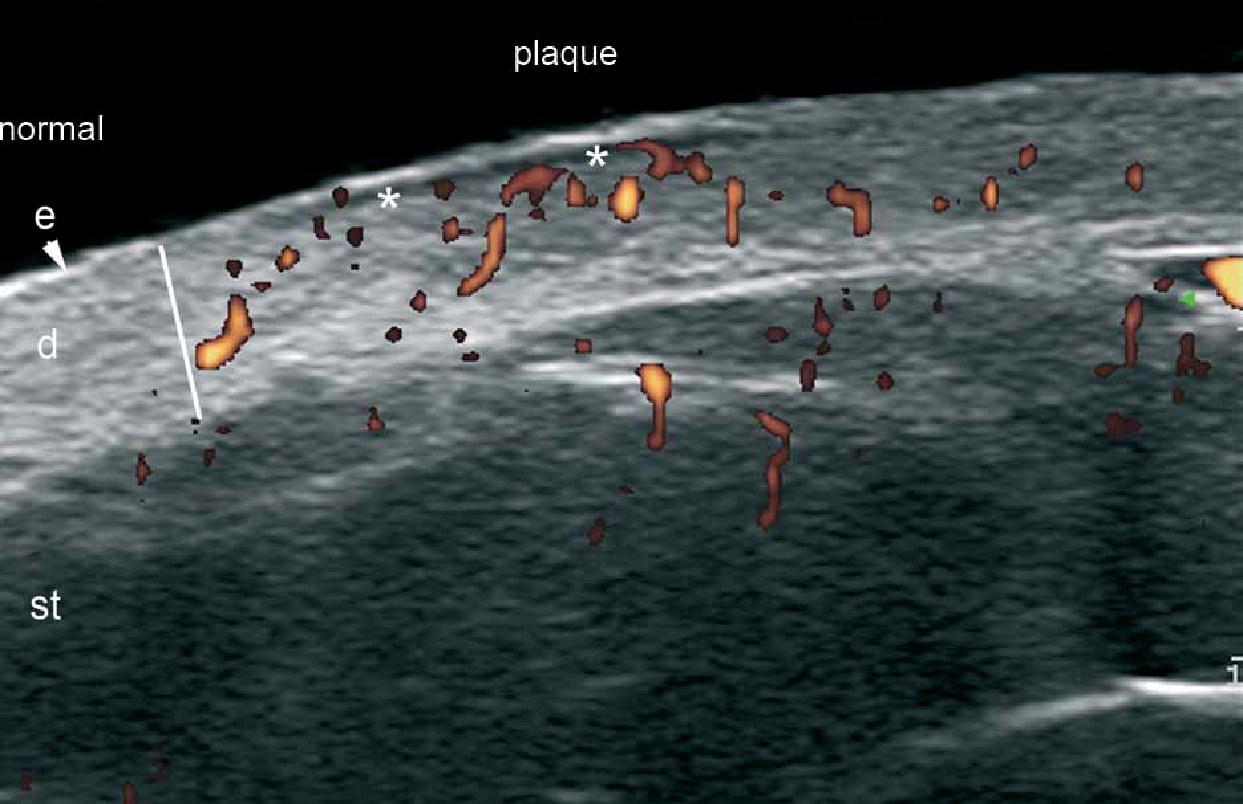
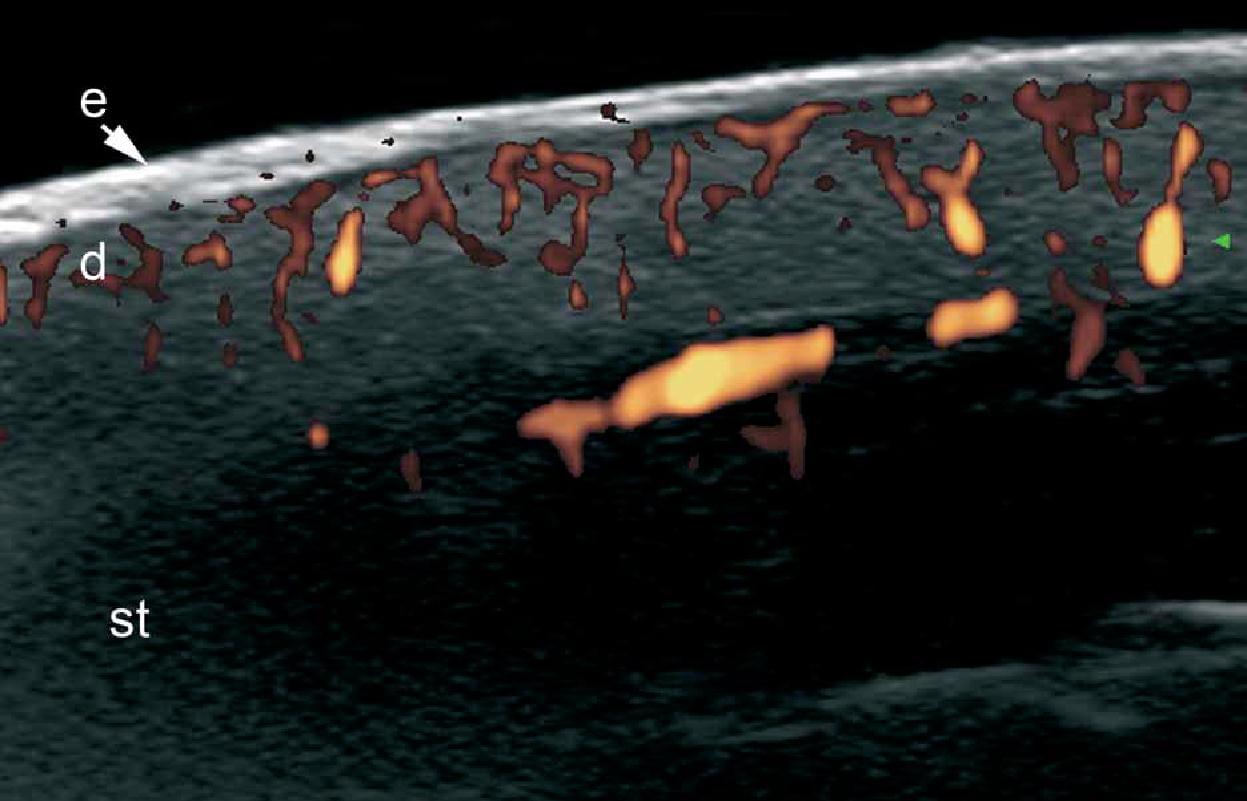
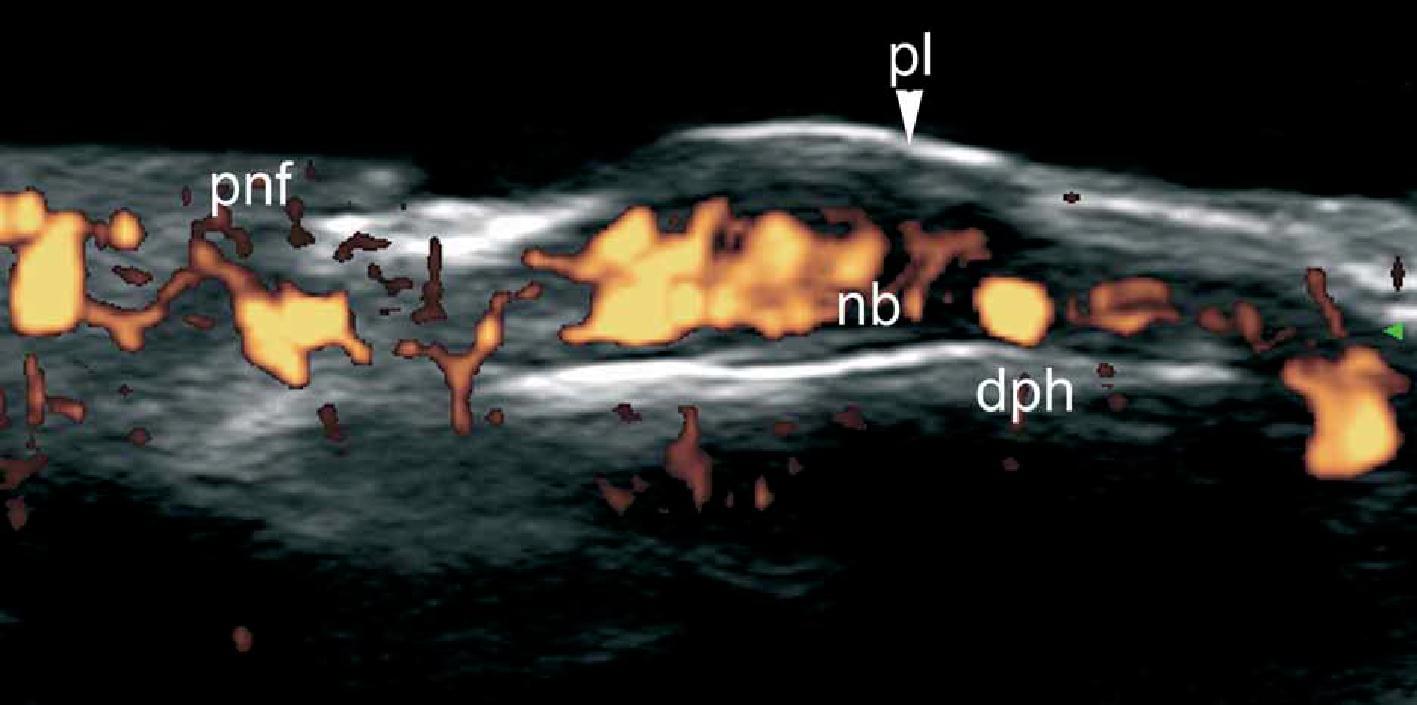
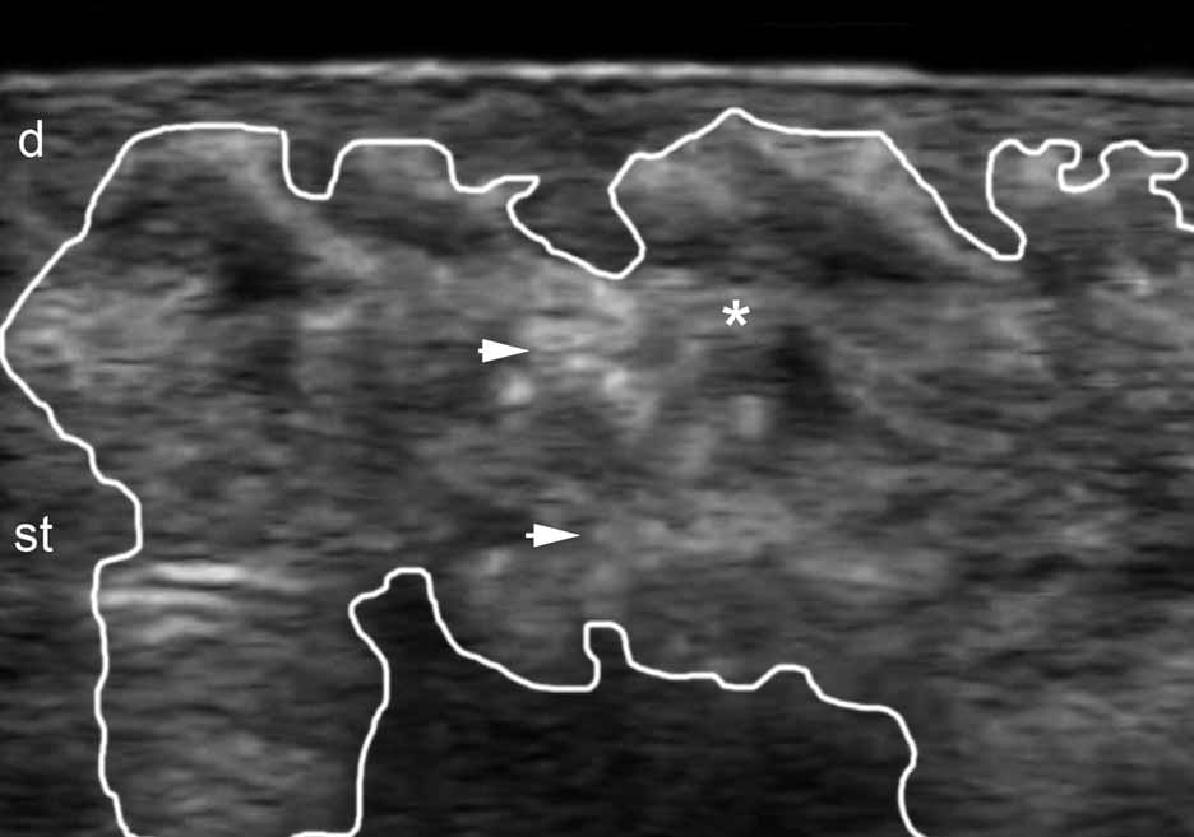
Таким образом, при цветной доплерографии, стало возможным определить утолщение эпидермиса и гипоэхогенность верхней части дермы. Кроме того, псориатическая онихопатия имеет видимые изменения при ультрасонографии, которые можно охарактеризовать от начальной до поздней стадии и, как правило, проявляются утолщением и снижением эхогенности ногтевого ложа, фокусированнием гиперэхогенных отложений в вентральной пластинке (иногда субклиническое) волнистыми пластинками и, наконец, утолщением обеих пластинок. Увеличение кровотока можно увидеть во время активной фазы заболевания в пределах дермы псориатической бляшки и ногтевого ложа (Рис. 10). Ультразвуковой мониторинг активности и тяжести псориатического процесса уже описан в литературе.
Морфеа (кольцевидная склеродермия)
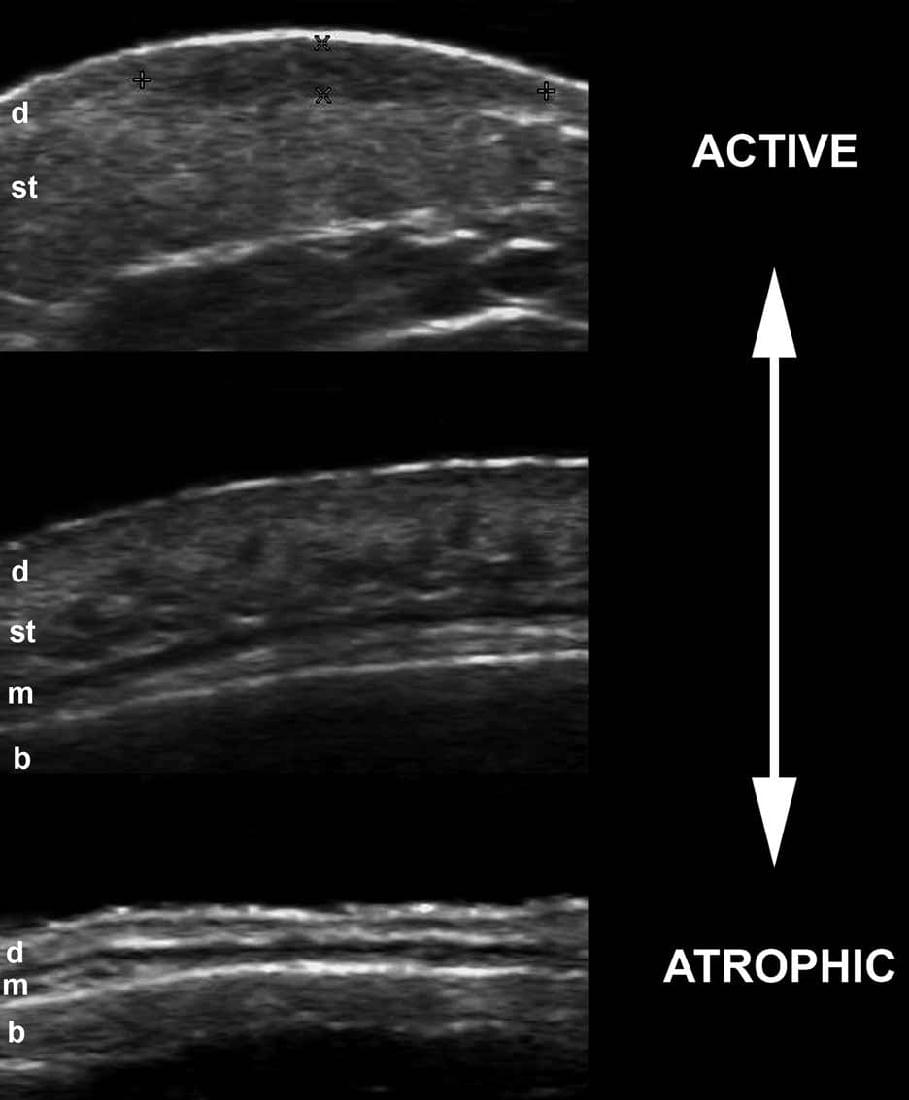
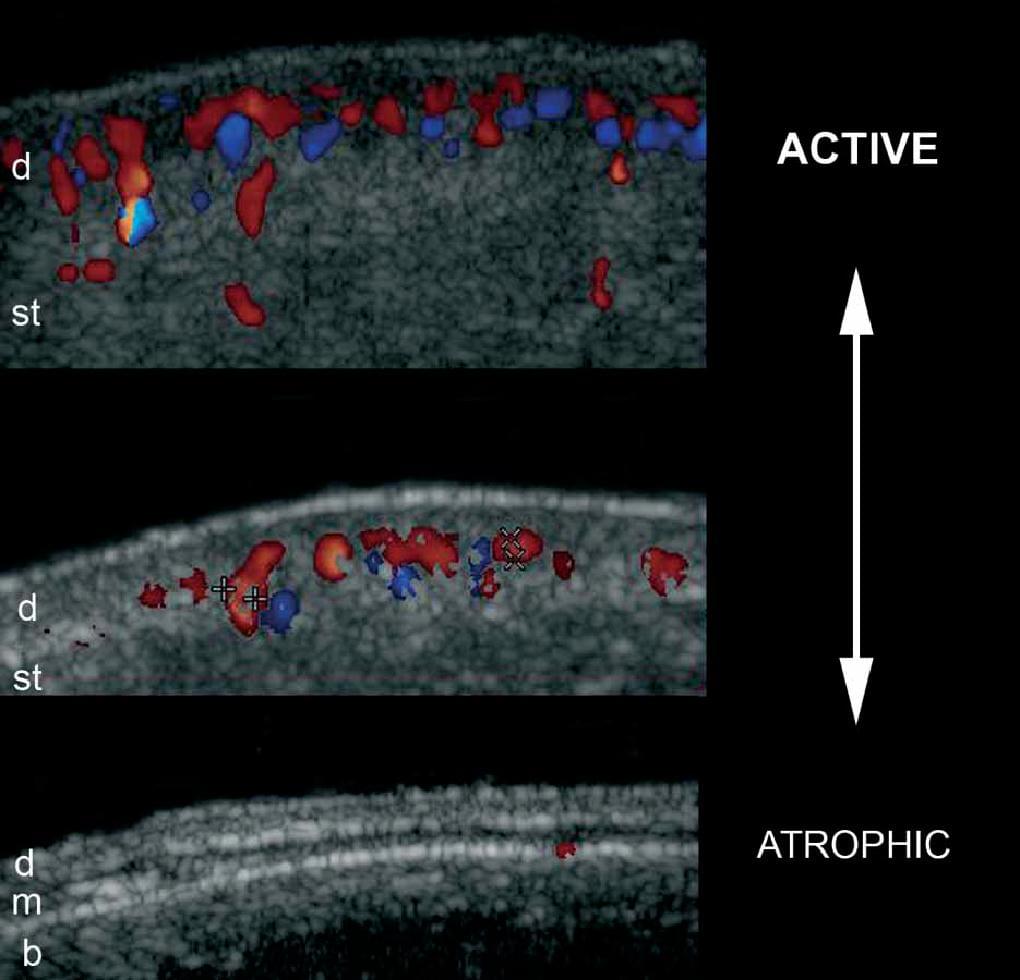
Это воспалительное заболевание соответствует кожным проявлениям склеродермии. Ультрасонографические проявления склеродермии могут варьировать в зависимости от различных фаз заболевания, начиная от утолщения и снижения эхогенности дермы и областей с повышенной эхогенностью подкожной клетчатки во время активной фазы, до значительной атрофии дермы и подкожной клетчатки во время фазы ремиссии.
Кроме того, увеличение васкуляризации кожи в пределах поражения может быть обнаружено при цветной или энергетической допплерографии во время активной фазы. Наиболее точными ультрасонографическими признаками активности заболевания, которые были опубликованы, является увеличение эхогенности подкожной клетчатки и кожного кровотока (чувствительность и специфичность 100% и 100%, соответственно, для обоих исследований). Важно отметить, что патологический процесс при кольцевидной склеродермии может поражать кожу на всю толщину или лишь частично; кроме того, патология у одного и того же пациента может иметь асинхронную картину, что соответствует разным фазам активности. Кроме того, хронические воспалительные признаки в ипсилатеральной околоушной железе (снижение эхогенности или размера) были описаны у пациентов с синдром Парри Ромберга (гемиатрофия лица, связанная с ипсилатеральной кольцевидной склеродермии лица; Рис. 11).
A
B
C
Рис. 10. Псориаз. Псориатическая бляшка. A. Цветная (энергетическая) допплерография (торакоабдоминальная область, поперечное сечение) показывает утолщение эпидермиса и дермы в псориатической бляшке. Также показано снижение эхогенности в верхней части дермы (звездочка) поврежденной области (в сравнении с нормальной кожей на левой границе изображения). Определяется увеличенный кровоток в коже в псориатической бляшке. B. Цветная (энергетическая) допплерография (область спины, поперечное сечение) в другом случае показывает значительное увеличение толщины эпидермиса и образец высокой васкуляризации в псориатической бляшке. С. Цветная (энергетическая) допплерография (большой палец правой руки, продольный срез) при псориатической онихопатии показывает утолщение ногтевого ложа и волнистые изменения ногтевых пластинок. Определяется также увеличенный кровоток в пределах ногтевого ложа.
Сокращения: d – дерма; dph – дистальный межфаланговый сустав; е – эпидермис; nb – ногтевое ложе; pl – ногтевые пластинки; pnf – проксимальный ногтевой валик и st – подкожная клетчатка.
A
B
Рис. 11. Склеродермия. А. Сонография в В-режиме показывает переменную степень активности. Обратите внимание на различные модели эхогенности и толщины дермы и подкожной клетчатки во время различных фаз активности. B. Классификация кровоснабжения в разных фазах активности при цветной доплерографии.
Сокращения: b – костный край; d – дермы; m –мышцы и st – подкожная клетчатка.
Подошвенные бородавки
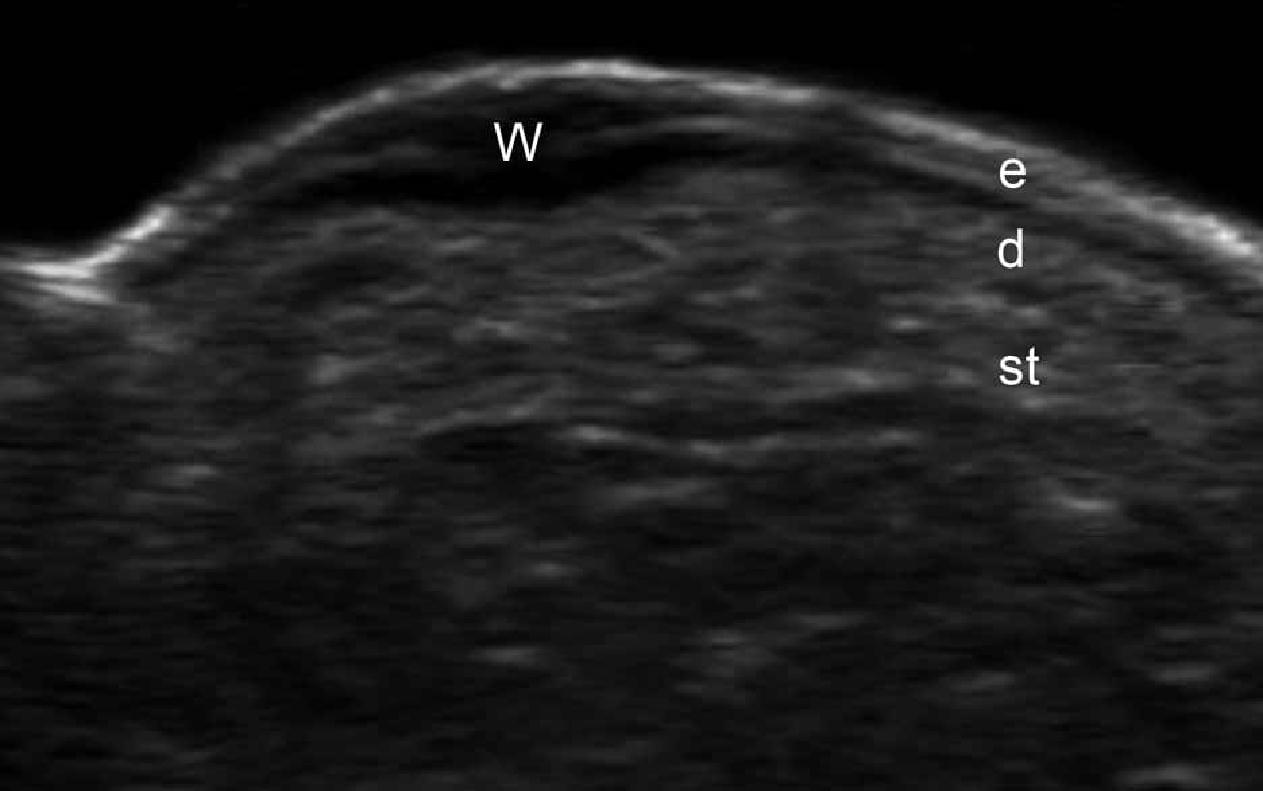
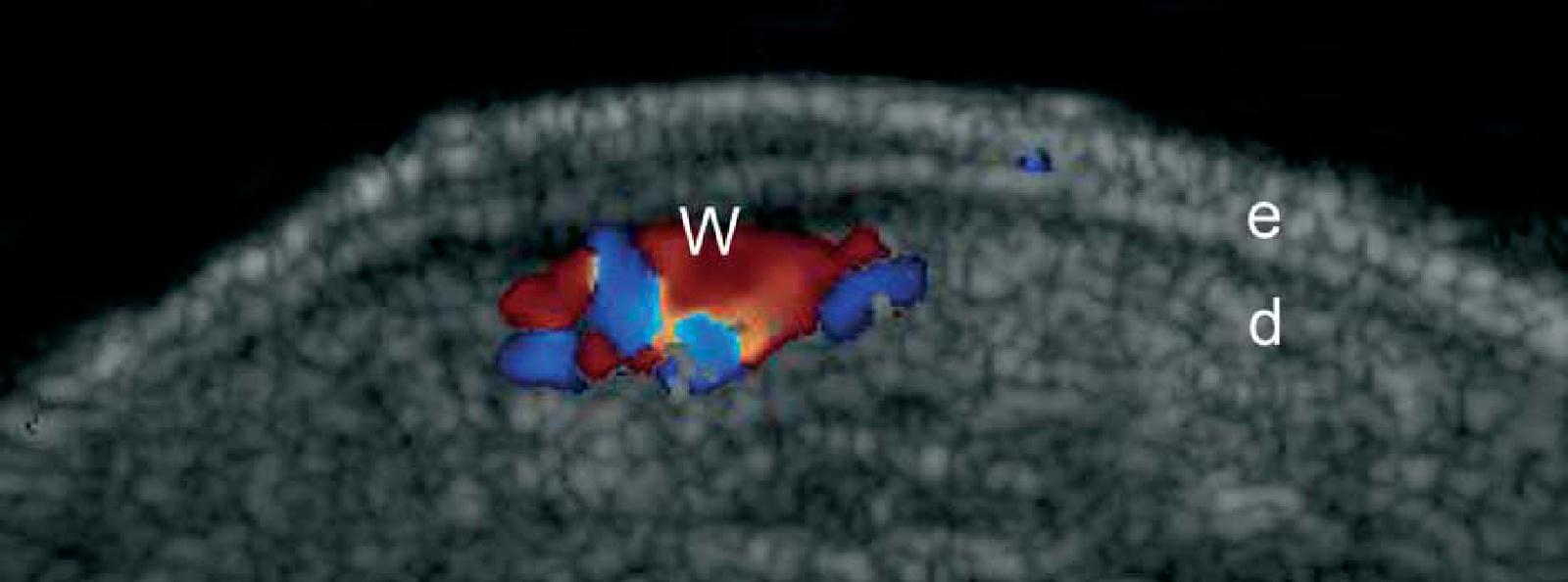
Эти повреждения являются результатом инфицирования человеческим папилломавирусом и обычно проявляются, как гиперкератические точки на подошвах стоп. Клинически, подошвенные бородавки могут быть очень болезненным и могут имитировать инородные тела или невромы Мортона. При ультрасонографии, эти поражения проявляются, как фузиформные гипоэхогенные структуры, которые включают эпидермис и дерму. При цветной доплеровской визуализации, они могут различаться в зависимости от их кожной васкуляризации – от гиповаскулярного к гиперваскуляризированного типа с выраженными артериальными сосудами (Рис. 12).
А
В
С
Рис. 12. Подошвенные бородавки. Сонография в В-режиме (правая нога, поперечное сечение) показывает гипоэхогенное веретенообразное поражение, которое распространяется на эпидермис и подошвенную область дермы. Также обратите внимание на типичную двухслойную гиперэхогенную картину эпидермиса нормальной гладкой кожи (вне поврежденной площади). B. Цветная доплерография (поперечное сечение) показывает увеличение кровотока в кожном компоненте поражения. С. Трехмерная сонография (поперечное сечение, от 5-ти до 8-и секунд экспозиции) показывает морфологические характеристики бородавки.
Сокращения: d – дерма; е – эпидермис; st – подкожная клетчатка и w – бородавка.
Подошвенные бородавки могут быть связаны с другими воспалительными проявлениями в окружающих тканях, например, подошвенным бурситом. Таким образом, ультрасонография позволяет провести дополнительную неинвазивную диагностику, а также мониторинг терапевтического ответа на лечение, особенно при повторных и сложных случаях с постоянными симптомами.
Гнойный гидраденит
Также называется «acne inversa», это заболевание характеризуется хроническим воспалительным рубцовым состоянием с участием кожи, которая подвергается опрелостям: подмышечных, паховых, инфрамаммарных, генитальных и промежностных областей тела. При ультрасонографии, вовлечение кожи может быть оценено качественно и количественно, что описывается в литературе, как прогрессирующее, от ранней до поздней фазы, расширение волосяных фолликулов, гипоэхогенные кожные узелки, анэхогенные дермальные скопления жидкости, гипоэхогенные и сообщающиеся свищевые ходы с дермальными скоплениями жидкости. При цветной допплерографии может определяться увеличение васкуляризации дермального слоя и подкожной поверхностной клетчатки. Обычно, несмотря на активное участие в процессе, лимфатические узлы не увеличены в размерах. Тем не менее, они могут иметь незначительное утолщение коркового слоя и быть гипоэхогенными. Следовательно, сонография может подтвердить диагноз и оценить тяжесть этой комплексной патологии.
Поражения ногтей
Использование ультрасонографии при поражении ногтя может быть важным исследованием, потому что биопсия ткани ногтя может выполняться достаточно трудно и может приводить к косметическим осложнениям. Согласно анатомически соответствующим данным, сонография может различать ногтевое или околоногтевое происхождение патологии, указывать на его точное местоположение, распространение и васкуляризацию. Эта ультразвуковая информация может облегчить выбор подходящего места разреза, и возможно, снизить частоту рецидивов и улучшить косметические результаты.
Гломусные опухоли
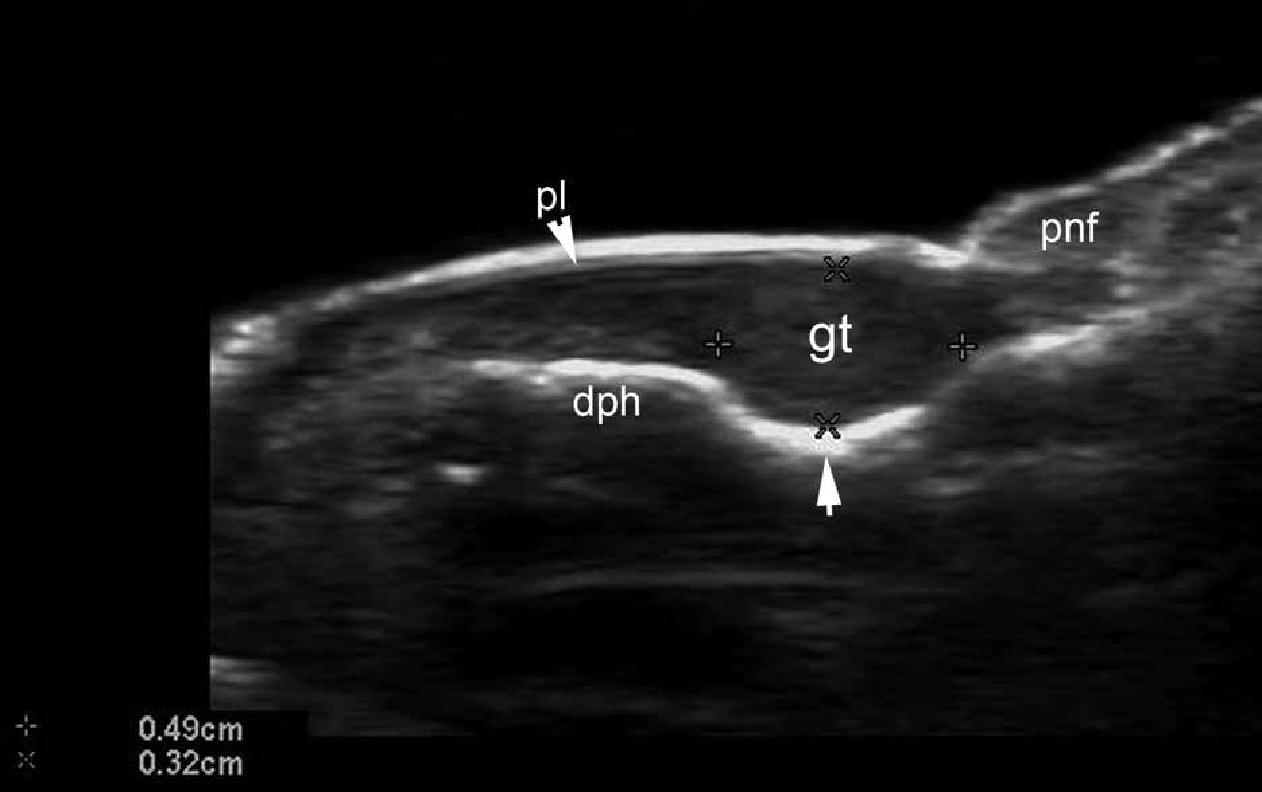
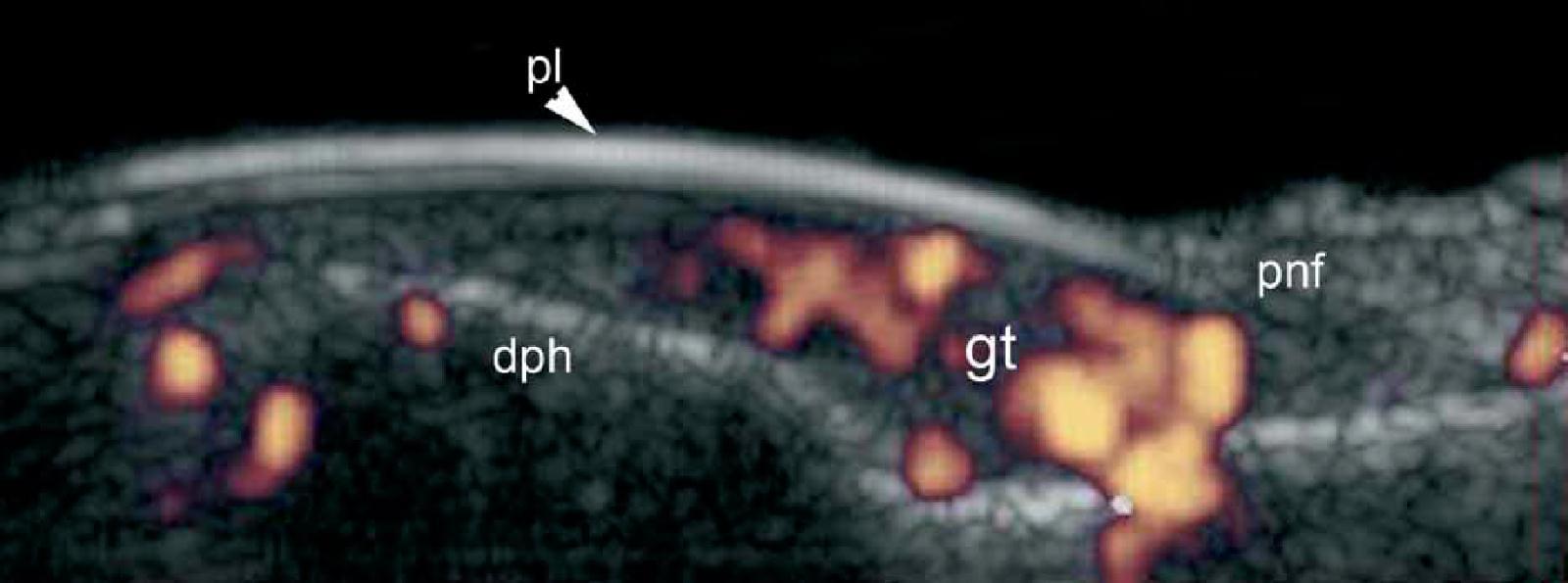
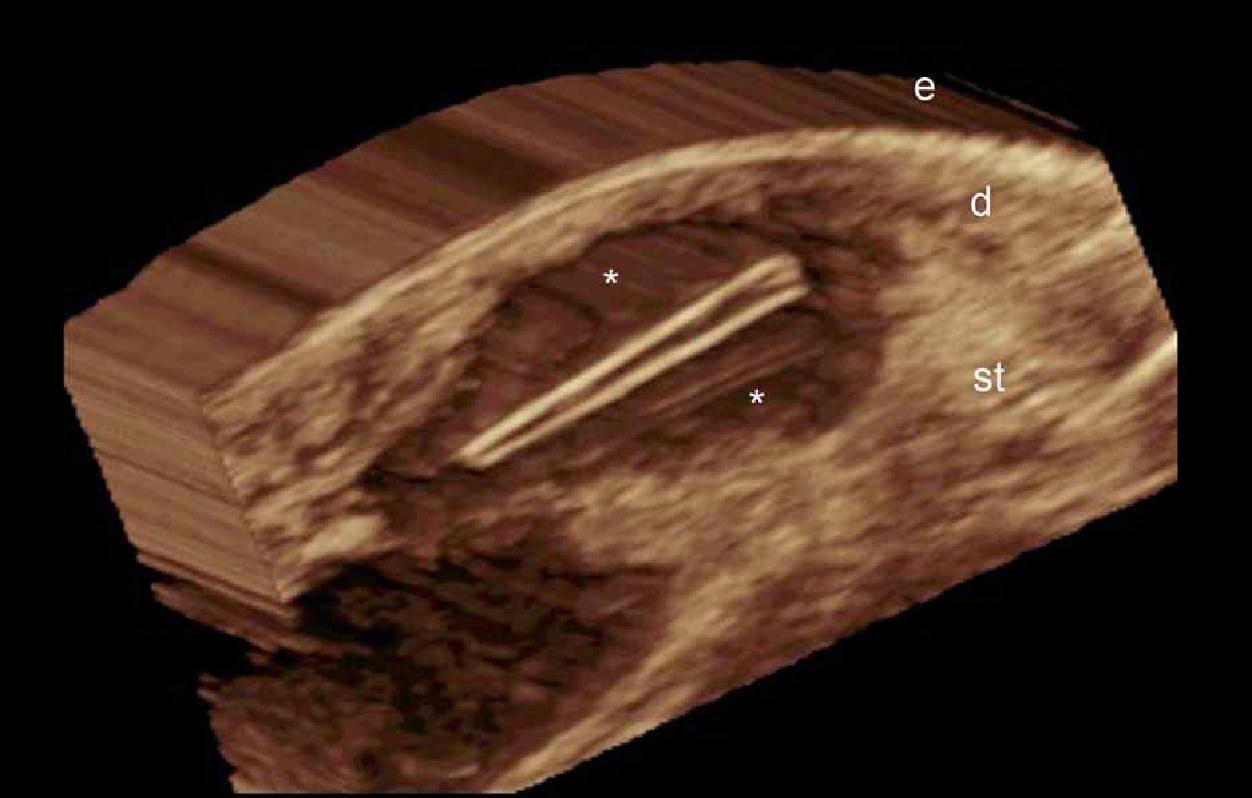
Эти опухоли происходят из нейромиоартериальных гломусов и клинически, как правило, характеризуются симптоматической триадой: приступообразные боли, острая точечная боль и гиперчувствительность. При ультрасонографии, гломусные опухоли выглядят как гипоэхогенные и, как правило, центрально расположенные узелки внутри ногтевого ложа. Увеличение васкуляризация в этих опухолях и небольшое ремоделирование костного края под зоной поражения – частые находки сонографии (Рис. 13). Кроме того, очень немного рецидивов было зарегистрировано у пациентов, перенесших предоперационную сонографию.
A
B
Рис. 13. Гломусная опухоль. Сонография в В-режиме (большой палец левой руки, продольная проекция) показывает 4,9-мм длиной и 3,2 мм глубиной гипоэхогенный узелок в проксимальном ногтевом ложе. Обратите внимание на ремоделирование костного края дистальной фаланги (стрелка) и смещение кверху ногтевой пластинки. B. Цветная (энергетическая) допплерография (продольная проекция) показывает повышенную васкуляризацию в пределах области поражения.
Сокращения: dph – дистальная фаланга; gt – гломусная опухоль; pl – ногтевые пластинки и pnf – проксимальный ногтевой валик.
Подногтевые экзостозы
Эти повреждения не являются истинными опухолями, но соответствуют околоногтевым выступам, которые развиваются из костного края дистальной фаланги. Подногтевые экзостозы чаще встречаются на стопах, особенно на большом пальце, но могут клинически имитировать ногтевое происхождение. При ультрасонографии, эти образования визуализируются, как эксцентричные опоясывающие гиперэхогенные структуры в пределах ногтевого ложа, которые связаны с костным краем дистальной фаланги и, как правило, смещают ногтевые пластинки вверх. Подногтевые экзостозы могут быть связаны с гипоэхогенной гранулематозной и рубцовой тканью в непосредственной близости, но отличающиеся от остеохондромы, так как последняя, как правило, имеет гипоэхогенную оболочку, которая прикреплена к гиперэхогенной костной полоске, которая соответствует хрящевой покрышке.
ВНЕШНИЕ КОМПОНЕНТЫ
Инородные тела
Эти структуры попадают и сохраняются в коже через разные механизмы, но обычно связанные с травмой. Иногда, пациенты могут не знать о попадании инородного материала, но часто имеют воспалительные признаки на коже, такие как: уплотнение, эритема и образование рубца. Ультрасонография, как сообщается в литературе, является эффективным методом диагностики инородных тел, и является первостепенным методом в тех случаях, когда речь идет рентгенопрозрачных объектах. Кроме того, этот метод визуализации может направлять хирурга при чрескожном удалении этих объектов. Согласно своему составу, инородные тела могут быть классифицированы как органические (то есть те, которые происходят из живых организмов) или инертными.
При ультрасонографии, осколки (например, дерева или шипы), рыбные крючки, куски стекла и металла, как правило, выглядят как гиперэхогенные, линейные или опоясывающие структуры. В случаях с осколками стекла и металла может определяться артефакт задней реверберации. Очень часто, эти инородные тела окружены гипоэхогенной тканью, которая соответствует вторичной воспалительной гранулематозной реакции (Рис. 14). К тому же, сопутствующие скопления жидкости, такие как гематомы и абсцессы, а также вовлечение более глубоких структур может быть исключено при сонографии. Иногда эти инородные тела могут быть найдены далеко от уровня раневого отверстия, поэтому необходимо исследовать широкую область ткани. Таким образом, обнаружение и оценка размера, ориентации, местоположения и анатомического отношения инородного тела по данным ультрасонографии помогает планировать процедуру удаления инородного тела надлежащим образом.
А
В
Рис. 14. Инородные тела (3-мерные реконструкции, от 5-ти до 8-и секунд экспозиции). А. Осколок от дерева (левое возвышение тенара, поперечное сечение) проявляется как двухслойная гиперэхогенная структура в окружении гипоэхогенной гранулематозной ткани (звездочки). B. Фрагмент стекла (правая подошвенная область, продольная проекция) проявляется как гиперэхогенная линейная структура с артефактом реверберации, в окружении гипоэхогенной гранулематозной ткани (звездочки). Сокращения: d – дерма; е – эпидермис; st – подкожная клетчатка и ra – артефакт реверберации.
При остром состоянии, следует позаботиться о том, чтобы избежать загрязнения открытой раны гелем, поэтому, рекомендуется использование стерильного геля. Кроме того, в присутствии эмфиземы мягких тканей, может помочь боковой доступ к ране или использование водяной бани (если очаг находятся в дистальной части руки или ноги).
Косметические наполнители
Эти вещества представляют собой наночастицы, которые используються для увеличения объема мягких тканей для предотвращения образования морщин или провисания кожи, и их использование растет лавинообразно, особенно на лице. Иногда эти наполнители приводят к осложнениям, которые могут имитировать общие дерматологические заболевания; среди которых: узелки, эритема, отек и склеродермическая реакция. Кроме того, пациенты могут не знать подробную историю этих инъекций, что может осложнить постановку клинического диагноза. Существует два основных вида наполнителей: биологический (распадающийся) и синтетический (не распадающийся). Основным видом биологических наполнителей является гиалуроновая кислота, в чистом виде или в смеси с лидокаином. Среди синтетических наполнителей существует несколько типов, но обычно используются силиконовые материалы (чистый или масляные составы), среди прочих: полиметилметакрилат и гидроксиапатит кальция.
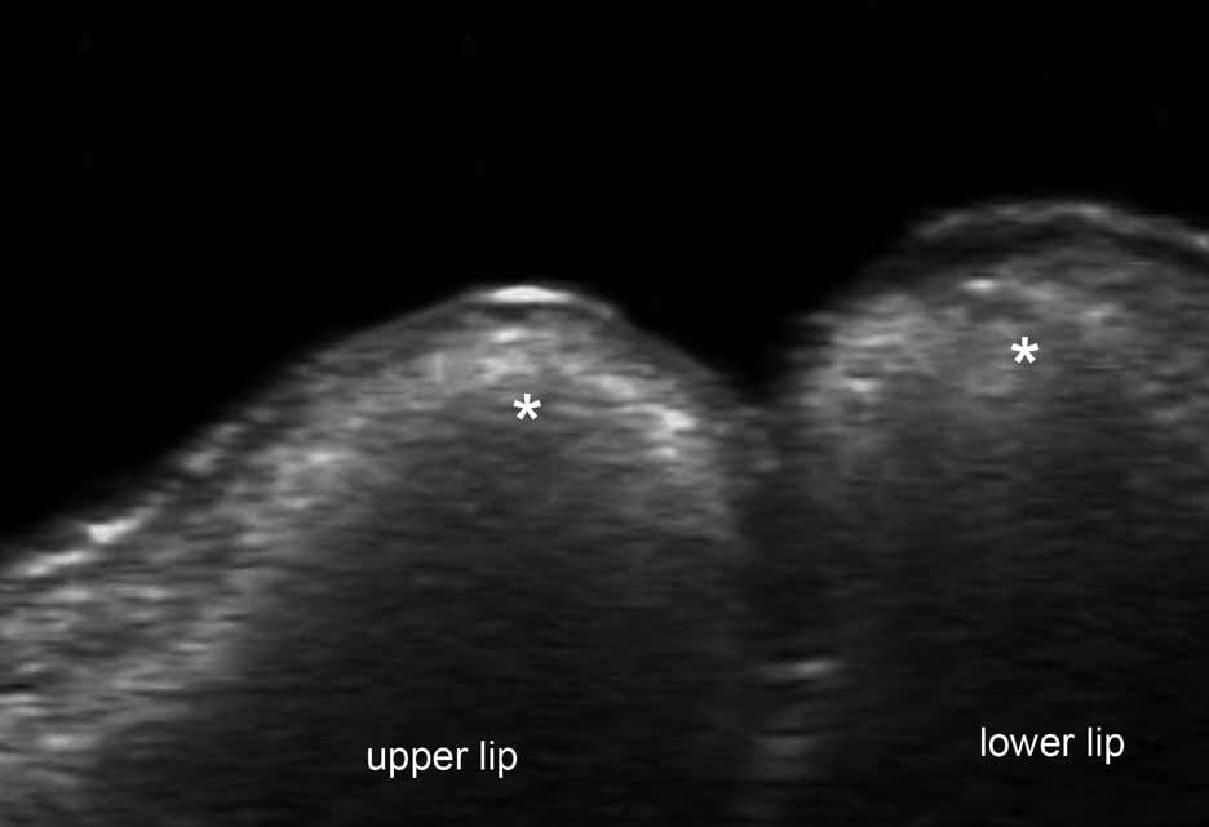
На ультрасонографии, эти наполнители, как правило, широко распространяются в подкожной клетчатке, а также коже, поэтому, обычно используемый термин “кожные наполнители” не является анатомически правильным и может ввести в заблуждение. Гиалуроновая кислота появляется в виде анэхогенного псевдокистозного образования, которое уменьшаться в размере от 3 до 6 месяцев. Смешанный препарат (гиалуроновая кислота и лидокаин) может дополнительно иметь видимую яркую эхоструктуру в пределах псевдокисты. В противоположность этому, синтетические наполнители, как правило, не изменяют свой размер или эхоструктуру через время. Силиконовая эхогенность будет зависеть типа формулы материала, чистый силикон анаэхогенный, подобно эхогенности, которая определяется в неповрежденных имплантатах молочной железы, маслянный силиконовый состав является гиперэхогенным, имеет заднюю реверберацию или артефакт рассеивания, что определяется при разрыве силиконового имплантата, когда чистый силикон смешивается с жировой тканью молочной железы. Полиметилметакрилат проявляется в виде гиперэхогенных точек с артефактом хвоста мини-кометы. Кальция гидроксиапатит проявляется как гиперэхогенные полоски с артефактом задней акустической тени; этот последний артефакт является классическим описанием кальцинированных структур. Полиакриламид гель – другой синтетический наполнитель, который проявляется при ультрасонографии в основном в виде овальных анэхогенных псевдокист с повышенной эхогенностью окружающей подкожной клетчатки. Тем не менее, в отличие от скопления гиалуроновой кислоты, которые исчезают в течение 6-месячного периода, место накопления полиакриламидного геля, как описано в литературе, не изменяются в размере, по крайней мере, в течение 1 года. Таким образом, предоставление неинвазивной подробной анатомической информации для этих пациентов может быть очень ценным, потому что такие пациенты обычно ожидают высокий косметический результат и стараются избежать таких инвазивных процедур, как биопсия (Рис. 15).
А
В
С
D
Рис. 15. Косметические наполнители (сонография в В-режиме). А. Гиалуроновая кислота (линия складки носа справа, поперечное сечение) проявляется в виде анэхогенной псевдокистозной структуры (звездочки) в подкожной клетчатке. B. Силиконовое масло (верхние и нижние губы, продольное сечение) проявляется в виде гиперэхогенных накоплений (звездочки) с артефактом задней реверберации, который включает в себя все слои губ. С. Полиметилметакрилат (в ягодичной области, поперечное сечение) проявляется в виде гиперэхогенных накоплений (звездочка, очерченная линией область) с артефактом хвоста мини кометы (стрелки) в дерме и подкожной ткани. D. Кальция гидроксиапатит (линия складки носа слева, продольное сечение), проявляется в виде гиперэхогенной дермальной полоски (звездочка) с задней акустической тенью (стрелки).
Сокращения: d – дерма и st – подкожная клетчатка
ВЫВОДЫ
Ультрасонография обеспечивает надежную дополнительную информацию в широком диапазоне общей дерматологической патологии. Это позволяет проводить эффективную дифференциальную диагностику между поврежденной и неповрежденной кожей, дерматологическим и недерматологическим происхождением, гиповаскулярным и гиперваскулярным типом поражений, определять экзогенные и эндогенные объекты. Оценка объективной информации в дерматологической практике является необходимой для дальнейшего исследования, что помогает сохранить клиническое время, которое уделяется для комплексной оценки заболевания. Кроме того, ультрасонография помогает проводить различные кожные процедуры под визуальным контролем, которые иначе могут иметь осложнения или рецидивы. Методика может также показать важную информацию, которая невидима невооруженным глазом врача, в том числе, например, глубина и активность поражения. Кроме того, использование сонографии, как представлено в данной статье, при наиболее частых дерматологических проблемах, может помочь улучшить окончательный косметический прогноз для пациентов.
Вопросы и ответы по использованию ультрасонографии в дерматологии
Что такое ультрасонография и как она применяется в дерматологии?
- Ультрасонография, или сонография, это метод визуализации, который использует звуковые волны для создания изображений внутренних структур тела. В дерматологии она применяется для исследования мягких тканей, включая различные слои кожи, ногти и кожу головы. Метод позволяет проводить дифференциальную диагностику различных состояний, определять природу поражений (дерматологическое или недерматологическое, гиповаскулярное или гиперваскулярное) и выявлять внешние и внутренние объекты.
Какие преимущества у ультрасонографии по сравнению с другими методами визуализации в дерматологии?
- Ультрасонография имеет несколько преимуществ:
- Оптимальный баланс глубины проникновения и разрешения, позволяющий хорошо различать слои кожи.
- Отсутствие радиационного воздействия, в отличие от компьютерной томографии.
- Отсутствие необходимости в замкнутом пространстве, как при магнитно-резонансной томографии.
- В большинстве случаев не требует введения контрастного вещества.
В отличие от конфокальной микроскопии и оптической когерентной томографии, ультрасонография обеспечивает большую глубину проникновения.
Какие технические особенности важны для проведения ультрасонографии в дерматологии?
- Для оптимального исследования рекомендуется использовать ультрасонографический аппарат с цветным доплером и мультичастотными датчиками с частотой 15 МГц или выше. Важно обильное нанесение геля на кожу для улучшения контакта датчика и равномерного распределения давления. Обычно исследования проводятся без компрессии для оценки поверхностных сосудов. Для детей младше 4 лет может применяться седация для минимизации артефактов от движения.
Как выглядят нормальные слои кожи при ультрасонографии?
- При ультрасонографии нормальная кожа состоит из трех слоев:
- Эпидермис: визуализируется как гиперэхогенная линия на коже с волосяным покровом или как двухслойные гиперэхогенные параллельные линии на гладкой коже.
- Дерма: представляется как гиперэхогенный пучок, менее яркий, чем эпидермис.
- Подкожная клетчатка (гиподерма): выглядит как гипоэхогенный жировой слой с гиперэхогенными волокнистыми перегородками.
Ногтевые пластинки отображаются как двухслойные гиперэхогенные структуры, а ногтевое ложе – как гипоэхогенная структура.
Каковы особенности ультразвуковой диагностики эпидермальных кист?
- Эпидермальные кисты при ультрасонографии могут иметь различный вид. Если киста интактна, она выглядит как круглая анэхогенная структура в дерме или подкожной клетчатке, часто с соединяющим трактом к поверхности кожи (пунктум). Кисты могут содержать внутренние эхо (клеточный детрит) и выглядеть как гипоэхогенные структуры. При воспалении или разрыве кисты границы могут стать нечеткими, а содержимое может вызывать гипоэхогенную реакцию в окружающих тканях. Характерным признаком эпидермальных кист является артефакт заднего акустического усиления.
Как ультрасонография помогает в диагностике доброкачественных дерматологических заболеваний?
- Ультрасонография является ценным инструментом для диагностики доброкачественных дерматологических патологий, таких как эпидермальные кисты. Метод позволяет оценить размеры, структуру, локализацию и степень воспаления образований, предоставляя информацию, которая может значительно улучшить предоперационную диагностику и помочь в выборе оптимального метода лечения. Цветная допплерография может выявить увеличение кровотока при воспалении кисты.















14.10.2019
Стольгниченко Илья Давидович