🤖 Короткий переказ від ШІ
Ультразвукове дослідження (УЗД) є ефективним методом діагностики патологій черевної стінки завдяки високій просторовій роздільній здатності, доступності та безпеці. Воно дозволяє візуалізувати грижі, скупчення рідини, пухлини та судинні аномалії, а також оцінювати стан тканин за допомогою динамічних методів.
Ключові переваги УЗД включають можливість динамічної візуалізації, що особливо важливо для діагностики гриж (за допомогою проби Вальсальви та візуалізації у вертикальному положенні), а також відсутність іонізуючої радіації. Для кращої діагностики та вибору оптимального обладнання рекомендуємо ознайомитись з УЗД апаратами.
✅ Ключові тези зі статті:
- Діагностика: УЗД є високоточним методом для виявлення патологій черевної стінки, включаючи грижі, скупчення рідини та об’ємні утворення.
- Лікування: УЗД допомагає у плануванні лікування, наприклад, при спрямованому дренуванні абсцесів або біопсії підозрілих утворень.
- Переваги: УЗД забезпечує динамічну візуалізацію, безпеку, низьку вартість та високу просторову роздільну здатність.
- Обмеження: Точність УЗД може знижуватися при діагностиці прихованих гриж або глибоко розташованих утворень, що може вимагати додаткових методів візуалізації.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Ультразвук є дуже цінним методом візуалізації патології черевної стінки завдяки високій просторовій роздільній здатності, низькій вартості, а також відсутності іонізуючої радіації. Ультразвук має головну перевагу – отримання динамічних зображень та зображень під час динамічного стиснення.
Jason M. Wagner, MD, Justin C. North, MD
ОСНОВНІ ПОЛОЖЕННЯ
• Використання динамічних методів ультразвукової діагностики, включаючи пробу Вальсальви і візуалізацію у вертикальному положенні рекомендовано при оцінці грижі.
• Ультразвук є дуже точним в діагностиці грижі в зоні, де визначається випинання, але може бути менш надійним в діагностиці можливої прихованої грижі.
• Пахвинні грижі можуть бути охарактеризовані на основі їх розташування. Косі грижі виникають латеральніше і вище нижньої епігастральної артерії, а прямі грижі – нижче і медіальніше.
• Динамічна візуалізація з компресією тканин корисна в оцінці вправимості грижі і виявленні абсцесів з гіперехогенним вмістом.
• Ліпоми є найбільш поширеним новоутворенням черевної стінки, але їх слід відрізняти від жиру – вмісту грижового мішка.
ВСТУП
Ультразвук є дуже цінним методом візуалізації патології черевної стінки завдяки високій просторовій роздільній здатності, низькій вартості, а також відсутності іонізуючої радіації. Ультразвук має головну перевагу – отримання динамічних зображень, в тому числі зображень у вертикальному положенні, включаючи пробу Вальсальви, і зображень під час динамічного стиснення. Доплерівська технологія є корисною в діагностиці судинних аномалій черевної стінки.
Захворювання черевної стінки включають в себе широкий спектр різноманітних патологій, в тому числі: грижі, скупчення рідини, пухлини і пухлиноподібні утворення. Ультразвук ефективний при оцінці більшості таких захворювань, а також для контролю напрямку дренажу до скупчення рідини і при біопсії пухлин. У цій статті відображена анатомія черевної стінки, сонографічна техніка і найбільш характерна патологія, пов’язана із ураженням черевної стінки.
АНАТОМІЯ
Знання декількох ключових сонографічних структур та суміжних з черевною стінкою тканин і органів має вирішальне значення для постановки точного діагнозу. Черевна стінка складається з передньої, бічної і задньої частини, при цьому передня і бічна частини є найбільш важливими для ультразвукової оцінки.
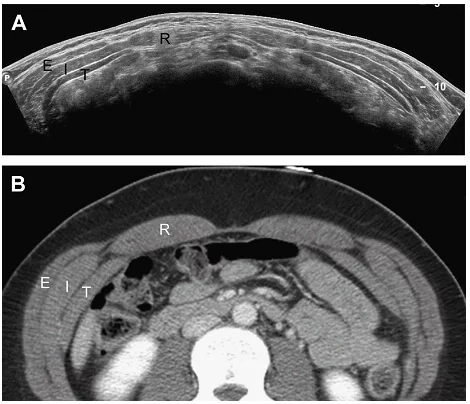
Передня черевна стінка складається в основному з прямих м’язів живота – парних серединних м’язів, пов’язаних між собою посередині білою лінією (Рис. 1).
Рис. 1. Розширене поле зору поперечного зрізу при УЗД (A) і комп’ютерна томографія (КТ) з контрастним посиленням (B) черевної стінки демонструють парний прямий м’яз – центрально, шари м’язів бічної черевної стінки і їх сухожильні частини. E – зовнішній косий м’яз; I – внутрішній косий м’яз; R – прямий м’яз; T – поперечний м’яз.
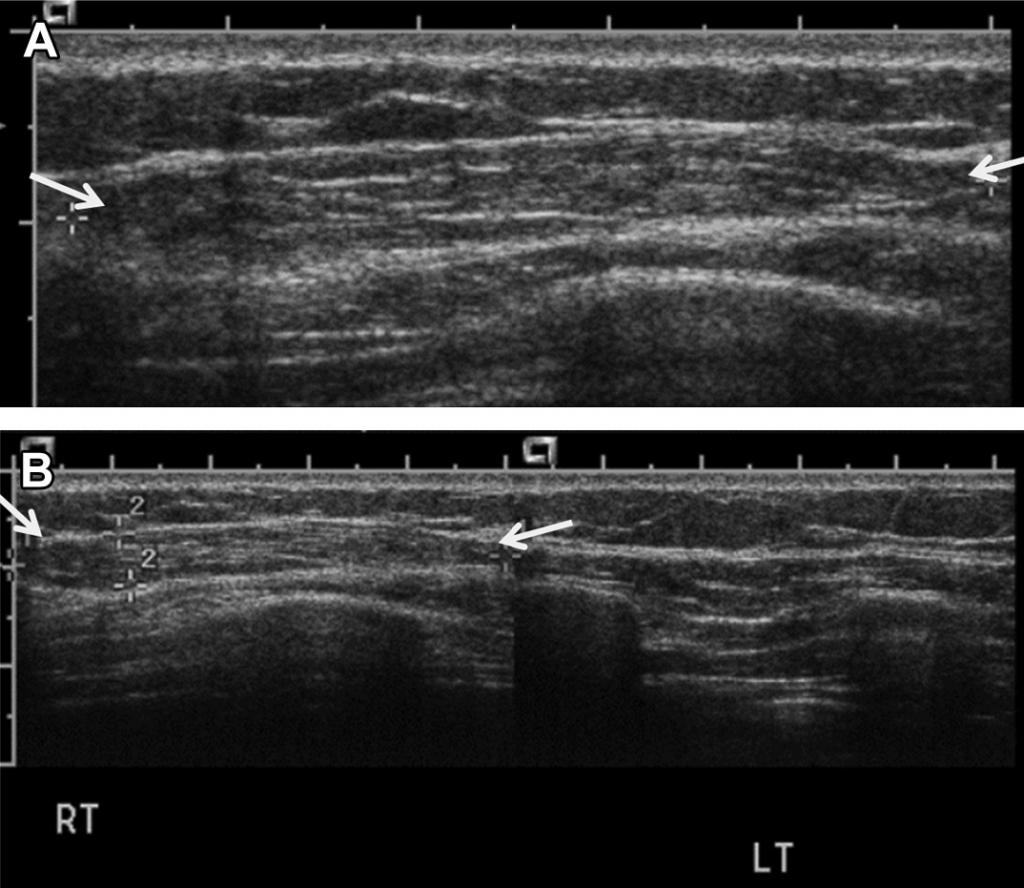
Вони розділені на окремі м’язові черевця за допомогою сухожильних перемичок (мал. 2). Прямий м’яз знаходиться в піхві прямого м’яза живота – продовження апоневроза м’язів бічної черевної стінки. Глибокий листок піхви прямого м’яза живота загинається до переду в бік м’яза на рівні дугоподібної лінії, трохи нижче пупка. Хоча дугоподібну лінію не видно при ультразвуковому дослідженні (УЗД), на цьому рівні анастомозують верхні і нижні епігастральні судини. Цей рівень може бути визначений як місце виходу верхніх епігастральних судин з піхви прямого м’яза живота, а далі – нижні епігастральні судини проходять ззаду від прямого м’яза.
М’язи бічної черевної стінки складаються з трьох шарів, від поверхневого шару – до глибокого, це: зовнішній косий, внутрішній косий і поперечний м’язи живота (див. мал. 1). Вони зростаються з медіальним краєм прямого м’яза в області апоневроза цих м’язів. Вони також зростаються подібним чином з гребенем клубової кістки і пахової зв’язки знизу.
Рис. 2. Розширене поле зору поперечного зрізу при УЗД (А) і сагітальний скан КТ зображення (В) через парамедіанну лінію. Показані сухожильні перемички прямого м’яза, що розділяють окремі м’язові черевця (тонкі стрілки). На зображенні КТ видно місце входу в м’яз нижніх епігастральних судин (товста стрілка) на рівні дугоподібної лінії.
Хоча анатомія пахової області і є складною, більшість пахових гриж правильно діагностуються відповідно до їх розташування до пахового трикутника (трикутник Hesselbach). Цей трикутник формується краєм прямого м’яза медіально, нижніми епігастральними судинами верхньолатерально і паховою зв’язкою знизу.
Поверхневі шари черевної стінки також важливі, оскільки диференційний діагноз залежить від того шару, де виникла патологія. Шари від поверхневого до глибокого: епідерміс, дерма, підшкірно-жирова клітковина, фасції м’язів черевної стінки і самі м’язи (Рис. 3).
Рис. 3. Поздовжня ультразвукова картина високого розрізнення через прямий м’яз живота відображає поверхневі шари черевної стінки. Від поверхні в глибину: епідерміс (тонка стрілка), дерма (D), підшкірно-жирова клітковина (S), ехогенна фасція (товста стрілка), а також м’яз (М). Прилягають до м’язів: поперечна фасція, парієтальна очеревина (вигнута стрілка) і внутрішньочеревний вміст (IP).
СОНОГРАФІЧНА ТЕХНІКА
Сонографічна оцінка черевної стінки повинна бути оптимізована для кожного пацієнта на основі індивідуального клінічного питання. Високочастотний (≥12 МГц) лінійний датчик використовується для більшості досліджень черевної стінки. Низькочастотні конвексні датчики також широко застосовуються, зокрема, для великих пацієнтів. Якщо виявлено утворення або скупчення рідини, дуже важливо, щоб була обрана відповідна глибина зображення для забезпечення повної візуалізації всієї структури і прилеглих, більш глибоко розташованих, структур. Розширене поле зору використовується для візуалізації більш повної картини великих структур (Рис. 4).
Рис. 4. Перевага візуалізації розширеного поля зору. Поперечний скан при УЗД в правому підребер’ї відображає утворення у 54-річної жінки (A), можливо потовщення підшкірно-жирової клітковини (стрілки). Однак, на подальшому зображенні з розширеним полем зору виявлена велика ліпома (B).
Ми виступаємо за проведення порівняння зображення на протилежному боці, особливо коли пацієнт має локальну симптоматику і не виявлено сонографічних відхилень. Відповідно до правила, більшість оглядів черевної стінки здійснюється в основному в подовжній і поперечній проекції. При оцінці пахових гриж ми пропонуємо проводити дослідження в поздовжній площині, яка паралельна паховій зв’язці і поперечній площині, яка перпендикулярна паховій зв’язці.
Головна перевага ультразвуку відносно візуалізації черевної стінки – можливість виконання динамічних прийомів: зображення під час проби Вальсальви (Рис. 5) і у вертикальному положенні (Рис. 6), що дуже корисно для оцінки підозрюваної грижі.
Рис. 5. Перевага візуалізації під час проби Вальсальви. (А) Поздовжня проекція правої пахової області у 46-річної жінки з двобічним болем в паховій ділянці; зображення в спокої демонструє можливу невелику грижу (стрілка). (В) При пробі Вальсальви грижа, що містить жир, стає значно більше (стрілки).
Рис. 6. Перевага зображення у вертикальному положенні. 73-річна жінка з хронічним напруженим утворенням, яке в основному візуалізується у вертикальному положенні. (А) КТ черевної порожнини показує невеличку опуклість лівої передньої черевної стінки в області бічної межі прямого м’яза живота (стрілки). (B) Подальше поперечне ультразвукове зображення в лівій середній частині живота, виконане у вертикальному положенні демонструє спігелієву грижу із вмістом жиру в ній (стрілки). N – шийка грижового мішка.
Багато гриж можуть самостійно вправлятися при розслабленні пацієнта в положенні лежачи на спині, що призводить до неможливості їх виявлення без динамічних прийомів. Крім того, деякі грижі можуть містити петлі кишківника тільки під час прийому Вальсальви або інших динамічних проб (мал. 7). Динамічна візуалізація компресії тканин корисна у визначенні вправимості грижі, а також у виявленні абсцесів.
Рис. 7. Пахова грижа (стрілки) у 69-річної жінки, яка містить тільки жир в стані спокою (А), петля кишківника виявляється тільки при пробі Вальсальви (В).
ГРИЖІ
Грижа – це випинання структури через тканини (які зазвичай містять її), або через локальні дефекти в тканині, або за рахунок її розтягування.
Грижі є загальної проблемою, а показник виявлення пахової грижі в рік становить 200 на 100 000 населення. Багато гриж діагностуються клінічно без додаткових методів дослідження. У клінічних випадках, коли необхідно диференціювати пухлину від грижі, УЗД показало чутливість і специфічність на рівні 100%. Мета аналіз УЗД в діагностиці пахових гриж визначили загальну чутливість на рівні 96,6%, специфічність – 84,8%, і позитивне прогностичне значення – 92,6%. Однак, діагностична точність УЗД знижується за відсутності пальпованої грижі. Хоча одне дослідження показує 98,3% прогностичну цінність УЗД при встановленні клінічно безсимптомної грижі, недавній мета-аналіз показав, що ультразвук має тільки 86% чутливості і 77% специфічності в подібних клінічних умовах. УЗД може бути дуже ефективним у післяопераційній оцінці результатів герніопластики з сіткою.
Пахові грижі включають: косі, прямі і стегнові грижі (мал. 8). Косі пахові грижі є найбільш поширеним видом пахових гриж, які розвиваються в області внутрішнього пахового кільця, частіше зустрічаються у чоловіків, і вважаються переважно вродженими. Косі пахові грижі входять в паховий канал вище і латеральніше епігастральної артерії, а потім поширюються медіальніше і більш поверхнево, ніж артерія (мал. 9). Косі пахові грижі частіше, ніж прямі, поширюються в калитку або великі статеві губи (мал. 10). Вміст косих пахових гриж, як правило, знаходиться ззовні сім’яного канатика.
Рис. 8. Пахові грижі зображені по відношенню до пахового трикутника (A, червоний трикутник). Пряма пахова грижа виходить безпосередньо через паховий трикутник. Паховий трикутник медіально межує з прямим м’язом, супралатерально з епігастральною артерією, інфрамедіально – з паховою зв’язкою. (B) Косі грижі виходять через паховий канал одразу латеральніше нижньої епігастральної артерії. (С) Стегнові грижі поширюються під пахову зв’язку. (D) Спігелієві грижі виникають у апоневрозі косого і прямого м’язів на рівні або вище нижніх епігастральних судин.
Рис. 9. (А) Правобічна коса пахова грижа, яка містить рідину і жир у 13-річної дівчини з асцитом, викликана незрілої тератомою. Зверніть увагу, грижа (тонкі стрілки) розташована латеральніше нижньої епігастральної артерії (товста стрілка). (B) Правобічна пряма пахова грижа, яка містить петлю кишківника у 50-річного чоловіка. Зверніть увагу, грижа (тонкі стрілки) розташована медіальніше нижньої епігастральної артерії (товста стрілка). EIA – зовнішня клубова артерія.
Рис. 10. 60-річний чоловік з асцитом і великою лівосторонньою косою паховою грижею, яка містить рідину. (А) Поздовжній розширений скан ультразвукового зображення показує великий грижовий мішок, що опускається донизу в верхню частину калитки (стрілки). Поперечний ультразвуковий скан шийки грижового мішка (В) і коронарна КТ з контрастним посиленням (С) демонструють шийку грижового мішка (тонкі стрілки), розташовану латеральніше нижніх епігастральних судин (товсті стрілки).
Прямі пахові грижі входять в паховий канал прямо через об’єднане сухожилля, яке складається з апоневроза внутрішнього косого і поперечного м’язів живота, а також поперечної фасції. Прямі пахові грижі виникають нижче і медіальніше нижньої епігастральної артерії, а, отже, не перетинають її поверхнево (див. Рис. 9). Вміст прямої пахової грижі, як правило, розташований глибше сім’яного канатика в межах пахового каналу. Прямі пахові грижі – набуті, і часто бувають двосторонніми.
Стегнові грижі з усіх пахових гриж найрідше бувають виявлені за допомогою ультразвуку. Тим не менш, вони є найчастішою защемленою грижею. Стегнові грижі частіше зустрічаються у жінок, що можливо пов’язано з вагітністю. Стегнові грижі виникають в стегновому каналі нижче пахової зв’язки і найчастіше розташовуються медіальніше загальної стегнової вени.
Грижі середній лінії передньої черевної стінки характеризуються як: епігастральні (вище пупка), пупкові і гіпогастральні (нижче пупка).
Епігастральні і гіпогастральні грижі виходять через локальні дефекти білої лінії. Діастаз прямих м’язів – стоншення і розтягування білої лінії, яке, як правило, захоплює всю довжину краніокаудального епігастрального сегмента білої лінії. Пупкові грижі виходять через розширене пупкове кільце і можуть бути вродженими або виникати в більш пізньому віці (Рис. 11).
Рис. 11. Розширене поле зору поздовжнього (А) і поперечного (В) сканів пупкової грижі з жиром всередині (стрілки) у 65-річного чоловіка. N – шийка грижового мішка.
Спігелієві грижі утворюються в дефекті спігелієвої фасції, яка знаходиться в області летеральної межі прямого м’яза на півмісяцевій лінії (див. Рис. 6). Більшість спігеліеєвих гриж зустрічається в нижній частині півмісяцевої лінії, де нижні епігастральні судини проходять крізь неї.
Інцизійні (післяопераційні) грижі утворюються в місцях хірургічних розрізів (наприклад місця установки лапараскопічного порту або колишня стома) і є єдиним типом гриж, які проникають крізь м’язи. Є кілька, менш поширених типів гриж, які, як правило, не діагностуються за допомогою ультразвуку, в тому числі: грижі затульного отвору, поперекові грижі, а також різні типи внутрішніх гриж.
СКУПЧЕННЯ РІДИНИ
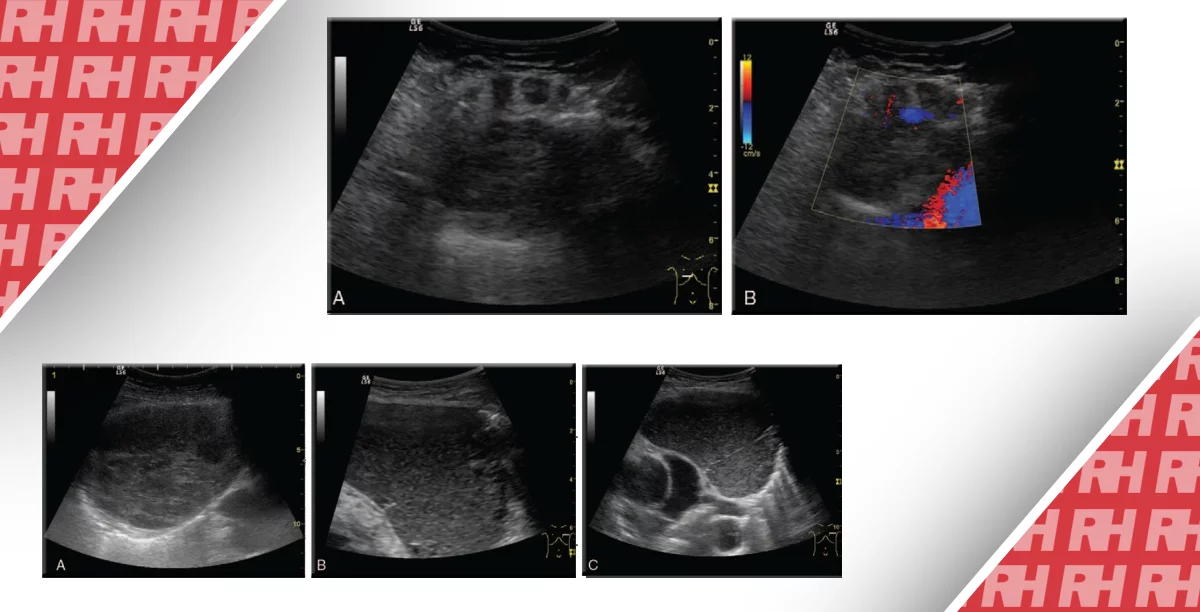
Скупчення рідини в черевній стінці виявляється, як правило, у пацієнтів, які нещодавно перенесли операцію. Загальні клінічні ознаки – діагностована припухлість біля свіжого абдомінального розрізу, при цьому УЗД, на наш погляд, з його можливістю динамічної візуалізації є ідеальним методом диференціальної діагностики інцизійної грижі від післяопераційних скупчень рідини. Скупчення рідини в черевній стінці включає: сірому, гематому і абсцес. При УЗД, гематома виглядає як аваскулярне скупчення, яке може бути різко гіперехогенним, але найчастіше воно є гіпоехогенним (Рис. 12).
Рис. 12. УЗД 53-річної жінки, у якої виявлено болюче утворення передньої черевної стінки після абдомінопластики (яка виконувалася після успішного зниження ваги, пов’язаного з шлунковим шунтуванням). (А) УЗД з кольоровим доплером показало аваскулярне гетерогенне велике скупчення рідини (стрілки). Хірургічне дренування підтвердило діагноз асептичної гематоми. Дослідження (B) після установки дренажу демонструє майже повну евакуацію гематоми (стрілки).
Гематоми повинні мати клінічне пояснення, наприклад: недавно перенесена операція. До невизначених гематом, особливо внутрішньом’язових, слід підходити з обережністю, оскільки сонографічні прояви гематоми і саркоми дуже схожі, а саркома також може проявлятися внутрішньою кровотечею. Коли пізня діагностика саркоми м’яких тканин є результатом неправильного трактування УЗД, гематоми – найбільш часта причина помилкового діагнозу.
Ультразвук є ефективним методом для оцінки поверхневого абсцесу. Абсцес зазвичай представляєтьс як аваскулярне скупчення рідини змінної ехогенності з прилеглими гіперемованими і набряклими тканинами. Динамічна компресія є дуже корисною для визначення рухомого вмісту абсцесу, особливо, коли вміст – гіперехогенний. В абсцесі можна побачити газ (Рис. 13).
Рис. 13. 73-річна жінка з абсцесом в лівій половині черевної стінки після ліквідації колостоми. Поперечне УЗД (А) і аксіальне КТ (В) демонструють велике скупчення повітря і рідини. Тонкі стрілки відображають рідину в абсцесі, яка містить ехогенні включення, що не утворюють тіні. Товсті стрілки відображають скупчення газу, який виробляє ехогенний ефект “брудної” глибокої акустичної тіні.
УЗД також ефективне для спрямованого проведення аспірації та дренування абсцесів черевної стінки. Найбільш частий диференційний діагноз при скупченні рідини в черевній стінці – асептична гематома і абсцес. Хоча ці два стани можуть, звичайно, мати подібні ультразвукові характеристики, все-таки вміст абсцесу, як правило, – більш мобільний при динамічній компресії.
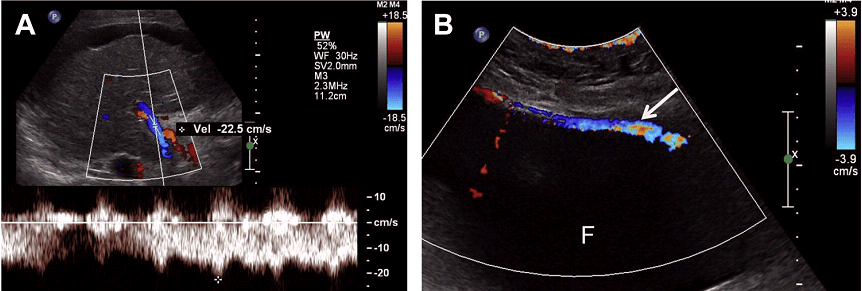
Коли виявлено скупчення рідини в черевній стінці, повинні бути ретельно досліджені більш глибокі шари для виключення грижі, яка містить рідину (Рис. 14). Коли в грижі присутня рідина, то можна спостерігати її рух, пов’заний з диханням в шийці грижового мішка. Це може імітувати псевдоаневризм при дослідженні на доплері.
Рис. 14. (А) Грижа черевної стінки (тонкі стрілки), що містить асцитичну рідину. Існує зв’язок внутрішньочеревного асцита із шийкою грижового мішка (товста стрілка). (B) Кольорове і спектральне доплерівське дослідження шийки грижового мішка показує приклад поступального двостороннього руху рідини.
ОБ’ЄМНІ УТВОРЕННЯ
Нас часто просять виконати УЗД для оцінки утворень або припухлостей черевної стінки. Диференційний діагноз у цьому випадку включає процеси, які можуть розвиватися в будь-якому місці організму, наприклад ліпоми, інші мезенхімальні пухлини, некроз жирової тканини і епідермальні кісти із включеннями. Диференційний діагноз патології черевної стінки також включає грижі, що виглядають як пухлини: ендометріоз, десмоїд і метастази. Оцінка локальних утворень повинна включати цілеспрямоване з’ясування анамнезу захворювання і загальний огляд, зв’язок ехографічних знахідок з пальпацією і доплерівським скануванням з налаштуваннями, оптимізованими для повільного руху рідини. Ультразвук має високу точність у характеристиці невеликих поверхневих пухлин. Утворення, більше 5 см або розташовані глибше фасції, зазвичай вимагають комп’ютерної томографії або МРТ для їх подальшої характеристики.
Ліпоми є найбільш поширеними доброякісними пухлинами м’яких тканин, що найчастіше зустрічаються у дорослих, рідко у дітей, і бувають численними у 5% пацієнтів. Ліпоми зазвичай м’які або еластичні, а також рухливі при пальпації. Ліпоми, як правило, безболісні, хоча ангіоліпоми можуть супроводжуватися відчуттям болю. Сонографічно, ліпоми – тверді утворення, зазвичай розташовуються підшкірно, з гладкими, чітко визначеними краями, змінної ехогенності, з мінімальним або відсутнім внутрішнім кровотоком за даними кольорового доплера. За формою вони завширшки більші, ніж у висоту, не мають акустичної тіні. На відміну від звичайних ліпом, які варіюються від гіперехогенних до гіпоехогенних, ангіоліпоми, як правило, гіперехогенні (27). Ліпоми, які ізоехогенні або гіпоехогенні, порівняно з оточуючим підшкірним жиром, як правило, мають внутрішню звивисту ехогенну лінійну структуру (Рис. 15). Ліпоми черевної стінки можуть бути незначними і виявлятися у вигляді виступаючих жирових дольок. Відмінності між виступаючими жировими дольками від ліпом визначаються за допомогою пальпації та порівняння сонографічної картини на контралатеральній стороні (Рис. 16). Грижі черевної стінки, що містять жирову тканину, і ліпоми можуть мати аналогічний вигляд і, тому, глибока межа будь-якої потенційної ліпоми повинна бути ретельно досліджена на наявність тіні, яка може вказувати на шийку невправимої грижі (Рис. 17). Крім того, ліпоми, як правило, мають незначну акустичну тінь, або вона взагалі відсутня, при цьому наявність тіні може вказувати на грижу (Рис. 18). Всі потенційні ліпоми, розташовані в місцях потенційних гриж повинні бути оцінені з використанням динамічної візуалізації, у тому числі проби Вальсальви і у вертикальному положенні.
Жировий некроз іноді виявляється в товщі черевної стінки (Рис. 19). Жировий некроз – доброякісна асептична сапоніфікація жирової тканини, як правило, зустрічається в області молочних залоз або підшкірної клітковини, і видається, як пальпований, можливо болючий вузол. Жировий некроз має варіабельну сонографічну картину, в тому числі із чітко обумовленою ізоехогенною масою з гіпоехогенним ореолом, а також нечітко обумовленою зоною гіперехогенності. Може бути присутня акустична тінь. Через варіабельності ультразвукової картини і симптоматики, жировий некроз вимагає подальшого дослідження за допомогою комп’ютерної томографії, МРТ та/або біопсії.
Рис. 15. Підтверджена ліпома (тонкі стрілки) в лівому верхньому квадранті 43-річної жінки (А) і 41-річної жінки (B). Підтверджена ангіоліпома черевної стінки 49-річного чоловіка (C) і 25-річного чоловіка (D). Ліпоми демонструють різну ступінь ехогенності – від гіпоехогенного до гіперехогенного. Зверніть увагу: більш гіпоехогенні ліпоми (А-C) мають внутрішні злегка вигнуті ехогенні лінійні структури (товсті стрілки).
Рис. 16. Підтверджена ліпома (стрілки) в глибоких тканинах правого верхнього квадранта 43-річного чоловіка. (А) Поперечний скан в правому підребер’ї демонструє чітко визначене утворення, яке є, по суті, ізоехогенним з сусіднім підшкірним жиром, а також має внутрішні лінійні ехогенні структури. (B) Поперечне зображення з поділом екрана забезпечує порівняння з контрлатеральною стороною, яке вказує на це асиметричне утворення.
Мал. 17. Поперечний скан епігастрію 41-річного чоловіка – визначається гіпоехогенна пухлина (тонкі стрілки), яка містить лінійні ехогенні включення, має чітко визначені глибокі краї. Прояви – характерні для ліпоми, крім локального дефекту в зоні глибокої межі правого бокового аспекту пухлини з тінню (товста стрілка). Це затінення відповідає шийці жировмісної епігастральної грижі. Ця грижа не змінила свій розмір при пробі Вальсальви або вертикальному положенні.
Мал. 18. Поперечний (А) і поздовжній (B) скан жировмісної грижі (тонкі стрілки) у верхній частині пупка (U) 27-річного чоловіка з болісним вузликом. Ця грижа не змінюється при пробі Вальсальви або вертикальному положенні. Хоча гіперехогенна ехотекстура і підшкірне розташування характерно для ліпоми, розташування близько з пупком, погано визначений задній край, рефракційна крайова тінь (товсті стрілки) і болючість – все наводить на думку про грижу.
Мал. 19. Поздовжнє (А) і поперечне (B) зображення частково затіненого твердого підшкірного утворення черевної стінки (стрілки) у 71-річного чоловіка. (C) Відповідне КТ зображення демонструє переважно жирову тканину з невеликими ділянками тканини м’якої щільності і кальцифікації (стрілки). Біопсія підтвердила жировий некроз.
Хоча ліпома і є найчастішим явищем серед пухлин черевної стінки, існують і інші мезенхімальні неопластичні процеси, що розвиваються в її товщі. Доброякісні пухлини поверхневих тканин, на відміну від ліпом, мають щільну гіпоехогенну будову, без будь-яких специфічних сонографічних ознак (Рис. 20). Хоча більшість м’якотканинних пухлин і є доброякісними, все ж зустрічаються і первинні саркоми.
Рис. 20. Нейрофіброма задньої черевної стінки у 21-річної жінки. Це невелике гіпоехогенне утворення (стрілки) має неспецифічну сонографічну картину для диференціальної діагностики. Наявність трохи більш ніж мінімального кольорового доплерівського сигналу і відсутність внутрішніх лінійних ехогенних структур – доводи проти ліпоми.
Неопластичні процеси, представлені у вигляді пухлинної маси, такі як епідермальні інклюзійні кісти, теж можуть розвиватися в черевній стінці (Рис. 21). Епідермальні інклюзійні кісти описуються як псевдотестикулярний зразок ехогенності, прилягають до дерми, не мають внутрішнього кровотоку при доплерографії, часто мають посилену акустичну передачу і можуть мати акустичну тінь.
Рис. 21. Епідермальна інклюзійна кіста черевної стінки у 56-річного чоловіка. Ця кіста має псевдотестикулярну ехокартину, чітко визначені межі, глибоке акустичне посилення і тіні по краях (стрілки). Кіста широко примикає до дерми. Колірний доплер (не показаний), не виявив внутрішнього кровотоку.
Десмоїдна пухлина, або агресивний фіброматоз є незвичайними мезенхімальними новоутвореннями, які мають локально агресивну поведінку, але не дають віддалених метастазів (Рис. 22). Черевна стінка і черевна порожнина є найбільш поширеними місцями розвитку десмоїда. Існує особлива форма десмоїдних пухлин, які мають тенденцію до розвитку в м’язах передньої черевної стінки у жінок і пов’язані з вагітністю, післяпологовим станом або прийомом оральних контрацептивів.
Ендометріоз передньої черевної стінки, як правило, пов’язаний з хірургічними рубцями після кесарева розтину і встановлення лапароскопічних портів (Рис. 23). Розвиток ендометріозу передньої черевної стінки після кесаревого розтину варіює від 0,03% до 1,7%. Класично – це жінки з фіксованою болючою пухлиною поблизу рубця з циклічним розвитком в ній болю. Циклічна біль відзначена у 11 з 18 пацієнтів з ендометріозом передньої черевної стінки в спостереженні Ozel et al. Ендометріоз передньої черевної стінки рідко малігнізуються в ендометріоід або світлоклітинну карциному.
Рис. 22. 38-річна жінка з великим десмоїдом передньої черевної стінки поруч з медіальною частиною лівого прямого м’яза (стрілки). Поздовжні (А) і поперечні (B) ультразвукові скани демонструють велику тверду масу в передній черевній стінці, що заповнює порожнину таза. Трансвагінальна сонографія (не показана) виявила відсутність зв’язку з маткою. Сагітальний T2 (C) і аксіальний з контрастом T1 з жировим накопиченням (D) МРТ скани демонструють гомогенний сигнал T2 і дифузне посилення.
Рис. 23. Поздовжнє зображення демонструє ендометріоз (тонкі стрілки) черевної стінки 33-річної жінки. Утворення має неспецифічну сонографічну картину інвазивного ураження з нечіткими межами, але характерно розташування поруч з хірургічним рубцем від кесаревого розтину (слід від хірургічного рубця позначено товстою стрілкою). Крім того, ця пацієнтка повідомила про циклічний біль, що посилюється під час менструації.
У нашій практиці найбільш частим злоякісним ураженням черевної стінки були метастази. Метастази в основному – гіпоехогенна щільна маса (Рис. 24), хоча ми також спостерігали гіперехогенний метастатичний рак яєчника (Рис. 25).
Рис. 24. (А) Метастатична меланома (стрілки) в області фланку у 46-річної жінки. (B) 52-річна жінка з плоскоклітинним раком шиї (стрілки) з метастазами в м’язи задньої частини тіла.
Рис. 25. Метастази папілярного раку яєчників в передню черевну стінку 46-річної жінки. Покращена просторова здатність при УЗД (А) дає два суміжних вузла (стрілки), що дозволяють візуалізувати їх більш чітко, порівняно з КТ (B).
Метастази, розташовані на парієтальній очеревині можуть бути візуалізовані при УЗД і є найбільш зручним місцем для проведення біопсії (Рис. 26). УЗД – прекрасний метод для оцінки патології черевної стінки. Ультразвук є відмінним інструментом для оцінки патології черевної стінки в складних ситуаціях, у пацієнтів з раком, яким виконувалося дослідження патології з використанням інших методів (Рис. 27). У цих випадках, якщо виявлено підозрілу патологію, необхідно негайно виконати біопсію під ультразвуковим контролем.
Рис. 26. 78-річний чоловік з відсутністю в анамнезі раку, який мав скарги на здуття живота. (А) КТ вказує на значний асцит і перитонеальні вузлики (стрілки), що характерно для перитонеального карциноматозу. (B) Прицільне УЗД показало солідний вузлик (стрілки) за участю парієтальної очеревини суміжної з ребром (R), асцит (F). Цей вузлик узятий на біопсію – виявлено метастатичний рак товстої кишки.
Рис. 27. 69-річна жінка, КТ через 6 місяців після тотальної гістеректомії з приводу раку ендометрія. (А) Однофазна контрастна КТ демонструє пухлину або велике накопичення контрасту в області пупка (стрілка). (Б) Після цільової УЗ діагностики виявлена тверда пухлина (стрілка) з внутрішнім кровотоком. УЗД-біопсія підтвердила метастаз.
СУДИННІ АНОМАЛІЇ
Судинні аномалії черевної стінки зустрічаються рідко, в основному у пацієнтів з портальною гіпертензією. В патогенезі портальної гіпертензії, розширення навколопупкової вени може бути виявлено в зв’язку із скиданням крові з ворітної вени в системний венозний кровообіг через колатералі з епігастральної веною біля пупка (Рис.28).
Наявність збільшеної навколопупкової вени і вариксів черевної стінки підтверджує діагноз портальної гіпертензії. Пупкові варикси дуже рідко викликають серйозні кровотечі.
Оцінка судинної сітки черевної стінки має особливе значення у хворих, яким потрібен парацентез. Геморагічні ускладнення виникають в 0,2% – 3% під час парацентеза, але найчастіше це незначні кровотечі. Значні геморагічні ускладнення, в т.ч. смерть, також були зареєстровані після парацентеза.
Залежність ризику кровотечі від стану системи згортання крові не було виявлено, і ми переконані, що найбільш важливим детермінуючим фактором кровотечі при парацентезі є порушення цілісності великого судинного утворення. Нижня епігастральна артерія є найбільш небезпечною структурою, оскільки її глибоке розташування може викликати кровотечу в черевну порожнину, що перешкоджає її ефективному ручному притисненню. Розташування нижньої епігастральної артерії досить важко передбачити клінічно через ожиріння, розтягнення черевної стінки за рахунок асциту, грижі і її деформацій після операції. Хоча це і не доведено, ми вважаємо, що великі венозні варикси, які іноді проходять в глибоких тканинах черевної стінки також здатні викликати кровотечу, якщо порушена їх цілісність під час пункції (Рис. 29).
Рис. 28. 53-річна жінка з цирозом печінки і портальною гіпертензією. (А) Поздовжній скан лівої частини печінки (L) демонструє збільшену навколопупкову вену (стрілки), яка стелиться донизу вздовж черевної стінки. (В) Поперечний скан через пупок показує пупкову грижу, що містить ділатовану вену і невелику кількість рідини (стрілки). (C) Сагітальна КТ з контрастуванням також демонструє варикси (стрілки).
Рис. 29. 55-річна жінка з цирозом, портальною гіпертензією і асцитом великого об’єму. (А) Імпульсний доплер головної ворітної вени демонструє зворотний потік. (В) Сонографія черевної стінки до терапевтичної пункції показала асцит великого об’єму (F) і ділатовану вену вздовж глибокого шару черевної стінки (стрілка). Подібні розширені вени були виявлені у всіх чотирьох квадрантах живота, що вимагає ретельного ультразвукового контролю в реальному часі під час пункції.
Наш протокол дослідження при виборі місця проколу для парацентеза завжди включає оцінку черевної стінки на кольоровому доплері, оптимізованому для виявлення повільного потоку. Регулярне використання ультразвуку до пункції черевної стінки може знизити вартість лікування за рахунок зменшення кількості ускладнень.
Судинні аномалії черевної стінки також зустрічаються при захворюваннях великих системних артерій і вен. У пацієнтів з оклюзією великих вен малого таза можуть розвиватися колатеральні венозні судини вздовж черевної стінки (Рис. 30).
Рис. 30. Ділатована вена забирає кров із загальної стегнової вени уздовж черевної стінки (стрілка), не зважаючи на проведення дослідження у вертикальному положенні. По суті потік не візуалізується в зовнішній клубовій вені (EIV). КТ показала хронічну оклюзію лівої загальної клубової вени.
В умовах хронічної артеріальної ішемії, кровотік в нижніх кінцівках може забезпечуватися за рахунок верхньої обвідної клубову кістку артерії, а також верхніх і нижніх епігастральних судин (Рис. 31).
Рис. 31. Велика верхня епігастральна артерія з вираженим низьким резистивним кровотоком у 57-річного чоловіка. Артерія забезпечує кровотік в нижніх кінцівках. КТ показала поширене атеросклеротичне ураження дистальної аорти.
ІНШІ ПАТОЛОГІЧНІ СТАНИ
У черевній стінці іноді зустрічаються сторонні тіла. Ультразвук є чутливим і специфічним методом для їх виявлення. Сторонні тіла, як правило, мають ехогенну структуру, можуть викликати глибоку акустичну тінь або артефакт «хвіст комети» (Рис.32).
Рис. 32. МРТ поперекового відділу хребта 55-річного чоловіка з болем у поверхневій області правого верхнього квадранта живота. Рентгенограма вказала на металеве стороннє тіло і ультразвуковий метод був використаний для локалізації цього тіла (стрілка, з глибокою тінню) до його хірургічного видалення.
При оцінці болю у верхній половині живота, в диференційній діагностиці має бути врахована ймовірність перелому нижніх ребер, особливо, якщо пацієнт відчуває локальний біль, який посилюється при скануванні міжребір’я. Потенційні порушення цілісності ребра повинні бути оцінені за допомогою лінійного датчика з високою роздільною здатністю, сфокусованого на області дискомфорту (мал. 33). Ультразвук може бути більш чутливим при переломі ребер, ніж рентгенографія.
Рис. 33. 66-річний пацієнт, з болем у правому верхньому квадранті живота. Діагностований перелом правого нижнього ребра (стрілка), на знімку з високою роздільною здатністю. Цей перелом з мінімальним зміщенням уламків погано візуалізується на КТ, яка була виконана до УЗД.
Сонографіст і рентгенолог повинні пам’ятати, що необхідно візуально оцінювати шкіру, особливо у літніх пацієнтів з гострим болем у бічній частині живота, у яких немає сонографічних відхилень. Ми встановили діагноз оперізуючого герпесу (оперізуючий лишай) у декількох пацієнтів, скерованих на УЗД в зв’язку з гострим болем у животі. Біль, пов’язаний з оперізуючим герпесом може початися за 2-3 дні до появи висипки, що призводить до початкової помилкової діагностики.
РЕЗЮМЕ
Ультразвук є дуже цінним методом діагностики патології черевної стінки в зв’язку з його високим просторовим розділенням і можливістю проведення динамічного дослідження. Зображення під час проби Вальсальви і у вертикальному положенні має вирішальне значення для повноцінної оцінки багатьох аномалій черевної стінки, особливо гриж. Ліпоми є найбільш поширеними новоутвореннями черевної стінки і можуть бути диференційовані від гриж, що містять жировий компонент, при ретельному дослідженні.
УЗД апарат Toshiba Xario для відмінної візуалізації. Кращі пропозиції від компанії RH.
Питання та відповіді (FAQ)
Що таке ультразвукове дослідження черевної стінки та які його переваги?
- Ультразвукове дослідження (УЗД) черевної стінки – це безпечний та ефективний метод візуалізації, який використовує високочастотні звукові хвилі для створення зображень тканин. Його переваги включають високу просторову роздільну здатність, низьку вартість та відсутність іонізуючої радіації. Крім того, УЗД дозволяє отримувати динамічні зображення, що особливо важливо для діагностики гриж.
Які патології черевної стінки можна виявити за допомогою УЗД?
- УЗД ефективно виявляє широкий спектр патологій, включаючи грижі (пахвинні, пупкові, спігелієві тощо), скупчення рідини (гематоми, абсцеси), пухлини та пухлиноподібні утворення.
Як проводиться ультразвукове дослідження черевної стінки?
- Дослідження проводиться за допомогою високочастотного лінійного датчика. Лікар оцінює тканини в поздовжній та поперечній проекціях. Для оцінки гриж використовуються динамічні методи, такі як проба Вальсальви та візуалізація у вертикальному положенні.
Наскільки точним є УЗД в діагностиці гриж?
- УЗД є дуже точним в діагностиці пальпованих гриж. Однак, точність може знижуватися при діагностиці прихованих гриж. Динамічна візуалізація з компресією тканин підвищує точність діагностики.
Що таке проба Вальсальви і чому вона важлива при УЗД черевної стінки?
- Проба Вальсальви – це натужування, яке збільшує внутрішньочеревний тиск. Вона допомагає виявити грижі, які не видно в стані спокою, оскільки під час проби Вальсальви грижове випинання стає більш помітним.
Чи можна за допомогою УЗД диференціювати ліпому від грижі?
- Так, УЗД допомагає диференціювати ліпому (доброякісне утворення з жирової тканини) від грижі. Важливо враховувати локалізацію утворення та його поведінку під час динамічних проб.
Чи використовується доплерівська технологія під час УЗД черевної стінки?
- Так, доплерівська технологія корисна для діагностики судинних аномалій черевної стінки.