🤖 Короткий переказ від ШІ
УЗД грудної клітки є важливим неінвазивним методом діагностики у педіатрії, що дозволяє отримати детальну інформацію про різні патології. Ефективність процедури залежить від правильного вибору технік сканування та розуміння візуалізаційних ознак захворювань.
Дослідження висвітлює техніки сканування, нормальну анатомію та спектр патологій, виявлених за допомогою УЗД у дітей, включаючи захворювання легень, середостіння, плеври, діафрагми та грудної стінки. Завдяки своїй доступності та безпечності, УЗД є цінним інструментом для педіатричної візуалізації. Дізнайтеся більше про УЗД апарати.
✅ Ключові тези зі статті:
- Діагностика: УЗД грудної клітки є ефективним методом для виявлення плевральних випотів, консолідації легень, ускладнень пневмонії та новоутворень.
- Лікування: УЗД допомагає контролювати дренування плевральних порожнин та оцінювати ефективність лікування.
- Переваги: Метод є неінвазивним, доступним, безпечним (без іонізуючого випромінювання) та дозволяє проводити обстеження в реальному часі, що особливо цінно в педіатрії.
- Обмеження: Для повної характеристики деяких утворень, таких як пухлини середостіння та грудної стінки, часто необхідні додаткові методи візуалізації (КТ, МРТ).
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
УЗД грудної клітки – це важлива неінвазійна процедура, що може надати суттєвий об’єм інформації при обстеженні дітей. Якомога ефективніше використання УЗД у педіатрії вимагає знань про найновіші техніки сканування, а також чіткого розуміння виявлених характерних симптомів різноманітних захворювань грудної клітки.
Ключові тези:
• Належне положення пацієнта та використання підходящих акустичних вікон підвищують ефективність ультразвукової діагностики (УЗД) грудної клітки.
• Для характеристики плеврального випоту перевагу надають УЗД.
• За допомогою УЗД можна виявити консолідацію легенів та ускладнення пневмонії (некроз чи абсцес) у дітей.
• Просторова роздільна здатність високочастотного ультразвукового апарата дає змогу отримати якісні зображення поверхневих новоутворень, зокрема у грудній стінці.
• Торакальні новоутворення можна побачити на ультразвукових зображеннях, проте часто, з метою отримання повної характеристики, необхідно провести додаткове обстеження за допомогою КТ чи МРТ.
ВСТУП
УЗД грудної клітки – це важлива неінвазійна процедура, що може надати суттєвий об’єм інформації при обстеженні дітей. У зв’язку із її всебічною доступністю, відносною легкістю у використанні, здатністю проводити огляд у режимі реального часу, відсутністю потреби у заспокійливих препаратах чи поширенні шкідливого іонізуючого випромінювання, УЗД відіграє важливу роль у якості другорядного (після звичайного рентгену) обстеження грудної клітки у дітей, яке проводиться для виявлення та подальшої характеристики захворювань. У деяких випадках УЗД може використовуватись замість інших методів сканування, серед яких комп’ютерна томографія (КТ), що особливо стосується нестабільних пацієнтів.
Якомога ефективніше використання УЗД у педіатрії вимагає знань про найновіші техніки сканування, чіткого розуміння виявлених характерних симптомів різноманітних вроджених та набутих захворювань грудної клітки, які уражають паренхіму легенів, плевру, середостіння, діафрагму та грудну стінку. У даній статті розглянута техніка УЗД грудної клітки, нормальна анатомія, а також характерні симптоми поширених захворювань грудної клітки у дітей та немовлят, виявлені на УЗ-зображеннях.
ТЕХНІКА СКАНУВАННЯ
Перед початком сканування необхідно отримати достовірну клінічну історію, що дасть змогу провести ультразвукове обстеження із правильним фокусуванням. До трьох основних технічних факторів, які впливають на якість УЗД грудної клітки, належать (1) вибір датчика, (2) положення пацієнта та (3) підхід до сканування.
Вибір датчика
Вибір датчика залежить від статури пацієнта та місця знаходження аномальності. У випадку немовлят, дітей та пацієнтів із поверхневими новоутвореннями, якісні зображення із високою роздільною здатністю забезпечать високочастотні датчики (7,5 – 17,0 мГц), за умови їх глибшого проникнення. У зв’язку із тим, що у немовлят менше підшкірного жиру, аніж у старших дітей та дорослих, для візуалізації частин тіла, які у випадку старших пацієнтів передбачають нижчу частотність й, відповідно, нижчу роздільну здатність, часто можуть використовуватись високочастотні датчики. Зважаючи на те, що ребра являють собою значну перешкоду для проникнення ультразвукових променів через грудну клітку, використання якомога меншого за розміром датчика збільшує кількість доступних акустичних вікон. У даному випадку перевага надається секторному та векторному датчикам.
Сірошкальне ультразвукове сканування у режимі реального часу є основною технікою УЗД грудної клітки у педіатрії та використовується для обстеження більшості аномалій. Кольорове доплерівське сканування допомагає відрізняти судинні новоутворення від несудинних. Спектральний аналіз надає кількісні та якісні показники кровотоку у нижньому відділі шиї, а також візуалізує судини грудної клітки.
Положення пацієнта
Оптимізація акустичного вікна для сканування потрібного об’єкта вимагає відповідного положення пацієнта. Ефективність тих чи інших акустичних вікон значно відрізняється у новонароджених та у зрілому віці. На ранньому етапі (ще до окостеніння грудної кістки та ребер) хрящ, із якого вони формуються, слугує чудовим акустичним вікном, зокрема для обстеження середостінних структур. З віком та прогресуванням окостеніння грудного хряща, грудна кістка стає непрохідним бар’єром для УЗ променів, який обмежує можливість візуалізувати внутрішньогрудні структури та часто передбачає використання альтернативних режимів сканування (КТ, МРТ) для повного обстеження.
Хоча УЗД грудної клітки найчастіше проводиться коли пацієнт лежить або сидить, низка альтернативних положень може оптимізувати візуалізацію певних структур грудної клітки та покращити видимість надключичної та надгрудинної зони.
Підняття рук пацієнта над головою, до прикладу, збільшує міжреберні проміжки, завдяки чому краще видно міжреберні вікна. УЗД пацієнта у вертикальній позиції, із застосуванням техніки тильного огляду, дозволяє досягти оптимальної візуалізації задньої сторони грудної клітки та малих плевральних випотів із пошаровою структурою. Окрім того, органи, розташовані у верхній частині черевної порожнини (печінка, селезінка) є ідеальними акустичними вікнами для обстеження нижньої частини грудної клітки.
Використання рушників та подушок дозволяє пацієнтові почуватись комфортно протягом обстеження, а також полегшує процес отримання зображень для діагностування.
Типи сканування
Стандартні типи обстеження грудної клітки у педіатрії включають (1) надключичне, (2) надгрудинне, (3) білягрудинне, (4) трансгрудинне, (5) міжреберне, (6) підгрудинне, (7) піддіафрагмальне та (8) параспінальне вікна. Дані акустичні вікна зображені на Рис.1.
Рис. 1. Типи сканування. До стандартних акустичних вікон належать наступні: (1) надключичне, (2) надгрудинне, (3) білягрудинне, (4) трансгрудинне, (5) міжреберне, (6) підгрудинне, (7) піддіафрагмальне та (8) параспінальне.
НОРМАЛЬНА АНАТОМІЯ
Легені
У порівнянні із іншими типами сканування (КТ, МРТ), нормально заповнені повітрям легені обмежують ультразвукове обстеження анатомії грудної клітки. Наповнені киснем легені відбивають ультразвукові промені, призводячи до формування артефактів відбиття, дистальних відносно межі із грудною стінкою. Нормальна плевра візуалізується у вигляді ехогенної межі із грудною стінкою, а нормально наповнені киснем легені повинні рухатись вільно вверх-вниз під час дихання, даючи ознаку «ковзання легенів». Цей дихальний рух також має специфічний вигляд під час сканування у М-режимі, який називають «морський берег» («seashore sign»). Артефакти відбиття, що проявляються у глибині легені, у зв’язку із характерним виглядом називають «А-лініями», які проходять горизонтально через зображення (див. Рис. 2). «В-лінії» або артефакти «хвости комети» – артефакти відбиття світла, що мають вигляд вертикальних гіперехогенних ліній, які простягаються перпендикулярно до УЗ датчика із регулярними проміжками довжиною приблизно 7 мм та рухаються синхронно із рухом легені (див. Рис. 3). Вони зазвичай візуалізуються у нижній частці легені, а їх поява пов’язана із відмінностями у акустичному імпедансі води та повітря. Однак, наявність численних В-ліній, особливо у верхніх долях легені, є проявом аномальності та, зазвичай, виступає ознакою внутрішньотканинного набряку.
Рис. 2. На поперечній сонограмі лівої легені не показано видимої анатомії, що пов’язано із відбиттям ультразвукового променя заповненою повітрям легенею. У центрі зображення помітно реберне затінення (зірочка). Позначено ехогенний перетин між легенею та плеврою (стрілка) й горизонтально спрямовані артефакти відбиття (А-лінії) у глибині легені (білі стрілки).
Рис. 3. В-лінії. На сагітальній сонограмі лівого верхнього квадранту видно В-лінії («легеневі ракети») на відстані приблизно 7 мм одна від одної, які відповідають підплевральному, внутрішньотканинному набряку (стрілки).
Середостіння
У середостінні дітей тимус займає домінантне положення та починає зменшуватись у підлітковому віці. Не зважаючи на центральне розташування у передній частині середостіння, нормальний дитячий тимус може поширюватись вверх у шию, або назад у середню та задню частину середостіння, й іноді вперед до рівня діафрагми. Тимус має характерний гомогенний вигляд на сонографічному зображенні, із лінійним та точковим ехогенними фокусами (див. Рис. 4). У порівнянні із щитоподібною залозою та печінкою, тимус є помірно гіпоехогенним. Тимус новонародженого має чотирикутну форму, але у старших дітей конфігурація стає трикутною. Не зважаючи на значний розмір у дітей, нормальна залоза не зачіпає межі суміжних середостінних структур та не створює значного акустичного ефекту.
Рис. 4. Нормальний тимус. Поперечне сонографічне обстеження тимусу за допомогою кольорового доплера. Тимус (між стрілками) розташований перед середостінними судинами та проявляється як гомогенна структура із лінійним та бочкоподібним ехогенним фокусом. Він жодним чином не впливає на аорту (А) або легеневу артерію (Р).
Діафрагма
Діафрагма відмежовує грудну порожнину від черевної, складається із поперечносмугастих м’язів та іннервується діафрагмальним нервом. Як основний м’яз у дихальній системі, вона відіграє важливу роль у нормальній фізіології дихання. Правий чи лівий куполи діафрагми у виляді гладенької ехогенної лінії дуже легко визначити, адже вони межують із печінкою та селізінкою, відповідно. Біля серединної лінії проглядаються волокнисті ніжки діафрагми, які є відносно гіпоехогенними. Візуалізацію лівого купола діафрагми може погіршувати шлунковий та кишковий газ. Потрапляння рідини у шлунок оральним шляхом або через назогастральний зонд може покращити візуалізацію діафрагми.
Дихальна екскурсія легко візуалізується під час сканування у режимі реального часу. Середня та задня третина діафрагами мають ширший діапазон руху ніж передня. Обстеження у повздовжній площині оптимізує візуалізацію завдяки відображенню структур, які знаходяться як всередині грудної клітки, так і інтраабдомінально. Дані про зміни у товщині діафрагми під час дихання дозволяють додатково оцінити її функціонування.
Грудна стінка
Поверхневе розташування та відносно незначна кількість підшкірного жиру дозволяє чудово обстежувати грудну стінку дітей за допомогою УЗД. Неокостенілі хрящі немовлят та дітей дають змогу ультразвуку легко проникати через них. З віком окостеніння обмежує ультразвукову прохідність. Не зважаючи на це, поверхневі м’якотканинні структури грудної стінки (м’язи, жир та сполучна тканина) продовжують добре візуалізуватись за допомогою високочастотних датчиків.
СПЕКТР СИПТОМІВ, ВИЯВЛЕНИХ ПІД ЧАС СКАНУВАННЯ
Паренхімальні аномалії легенів
Ателектаз та консолідація легені
Артефакти, утворені відбиваючою акустичною поверхнею нормально заповнених повітрям легенів, обмежують можливість огляду паренхіми легенів. Однак, врахування сонографічних артефактів, пов’язаних із нормально та аномально заповненими повітрям легенями може допомогти встановити точний діагноз паренхімальних аномалій. Як раніше зазначалось, нормальний артефакт відбиття у заповненій повітрям легені спричиняє візуалізацію горизонтально орієнтованих А-ліній. Відсутність А-ліній та наявність численних перпендикулярно орієнтованих В-ліній, не обмежених нижніми частками легенів, вказує на легеневу патологію. Поява В-ліній може бути пов’язана із різноманітними захворюваннями, включаючи набряк легень, вірусну пневмонію, фіброз легенів та саркоїдоз, хоча набряки залишаються найпоширенішою причиною.
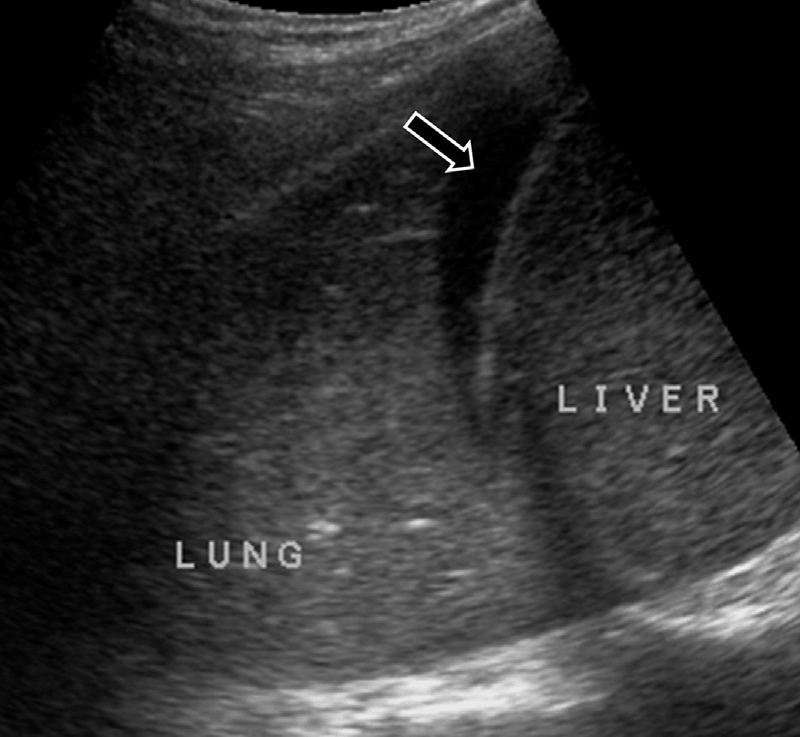
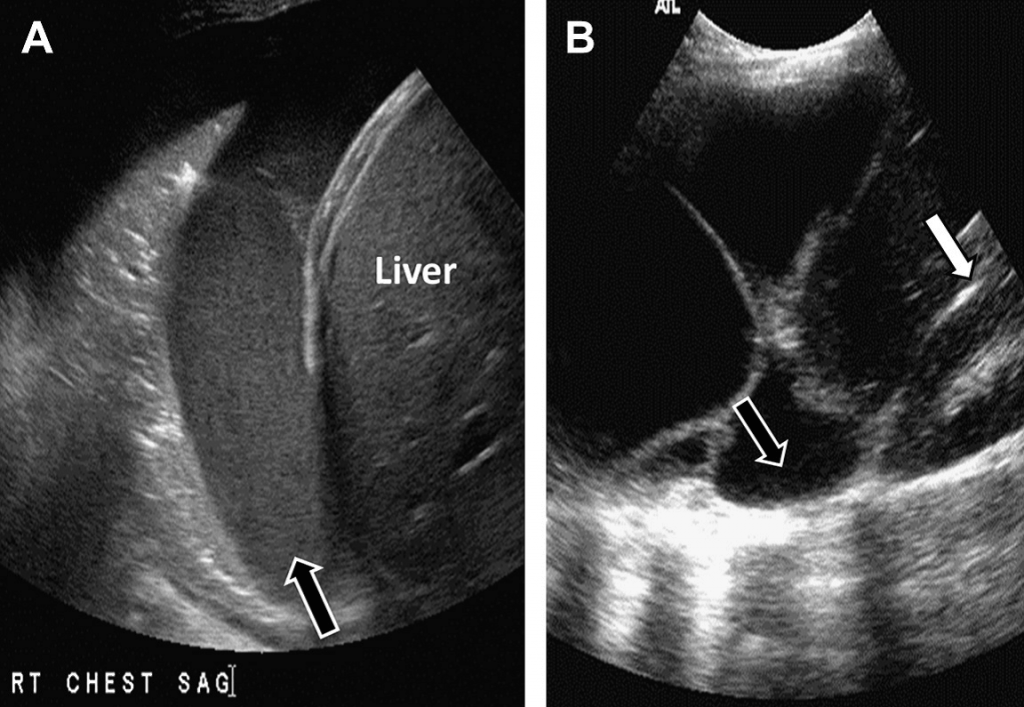
Консолідована або ателектазна легеня пропускатиме УЗ промінь та матиме вигляд гіпоехогенної зони, на відміну від звичайної рефлективної легеневої паренхіми. Вигляд незаповненої повітрям легені порівнюють із виглядом нормальної печінкової паренхіми – симптом, що отримав назву «опечінкування» (див. Рис. 5).
Рис. 5. Гепатизація (опечінкування) легені. На сагітальному зображенні правої нижньої частини грудної клітки та верхньої частини живота видно консолідовану легеню із подібним до суміжної із нею печінки зовнішнім виглядом. Наявний також незначний плевральній випіт (стрілка).
На сонографічному зображенні симптом повітряної бронхограми має вигляд ехогенних лінійних розгалужених фокусів у консолідованій легені (див. Рис. 6). Сонографічний симптом рідинної бронхограми, що виявляється рідше, наявний, якщо заповнені рідиною або слизом бронхи є гіпоехогенними, розгалуженими трубчастими структурами у консолідованій легені. Візуалізація розгалужених легеневих судин на зображенні кольорового доплера надає додаткове сонографічне підтвердження наявності консолідованої або ателектазної легені, адже артефакт, спричинений заповненою повітрям легенею, зазвичай перешкоджає її візуалізації.
Рис. 6. Симптом повітряної бронхограми. Поперечна сонограма правої легені із ехогенними, лінійними розгалуженими структурами. Легеню оточує анехогенна плевральна рідина (стрілки).
Хоча консолідацію та ателектаз часто важко розрізнити базуючись виключно на сонографічних характеристиках, нагромадження судин та бронхів вказує на втрату об’єму, що не характерно для консолідації. Рух повітря у бронхах також вказує на консолідацію; симптом «динамічної повітряної бронхограми» рекомендується використовувати у якості інструменту для розпізнавання консолідації та ателектазу. Хоча УЗД не може замінити рентген грудної клітки під час діагностування пневмонії, у ході актуального дослідження було виявлено її здатність достовірно визначати плевральні та паренхіматозні аномалії у дітей із підозрою на пневмонію, та можливість використання УЗД для моніторингу реакції на терапію й для підтвердження покращення показників порівняно із минулим обстеженням.
Некроз легень
Некроз легень може розвиватись у дітей із пізнім діагностуванням або неправильним лікуванням пневмонії. Інфікована легеня стискає суміжну паренхіму, обмежуючи тим самим надходження крові. На УЗ зображенні некротичні зони показані гетерогенними та гіпоехогенними до суміжної консолідованої легені (див. Рис. 7, 8). На кольоровому доплерівському зображенні видно сповільнений або відсутній кровотік.
Рис. 7. Некротизуюча пневмонія. Поперечна сонограма, що проходить через основу лівої легені, показує консолідовану легеню з повітряними бронхограмами. Округлі гіпоехогенні фокуси у легені являють собою зони некрозу (білі стрілки). Суміжне комплексне нагромадження рідини із численними перегородками утворює емпієму (велика стрілка).
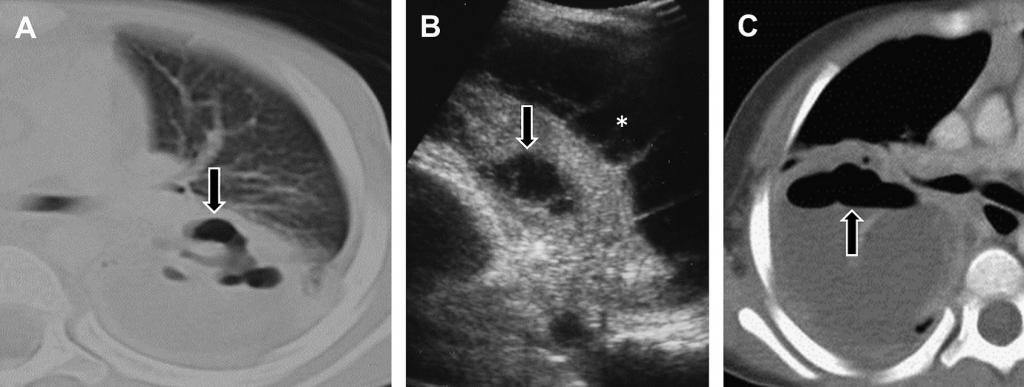
Рис. 8. Некротизуюча пневмонія. (А) На непосиленому поперечному КТ зображенні основи лівої легені видно консолідацію нижньої долі з рівнем газу та рідини (стрілка). (В) Поперечна сонограма відображає анехогенні фокуси у консолідованій легені, взаємопов’язані із некрозом (стрілка). Також зображено розділений перетинками плевральний випіт (зірочка). (С) Поперечне КТ зображення правої легені із посиленим контрастом підтверджує наявність паренхіматозного абсцесу зі значним нагромадженням газу та рідини (стрілка).
Абсцес може розвиватись у некротичній легені із запальною капсулою, яка оточує каверну, заповнену рідиною, некротизованими тканинами та газом. Є вірогідність появи «брудного» акустичного затінення, що пов’язано із наявністю газу (див. Рис. 9). Актуальне дослідження, у ході якого порівнювались дані УЗД та КТ у дітей, в обох випадках показало однакову кількість некротичних фокусів та абсцесів у легені.
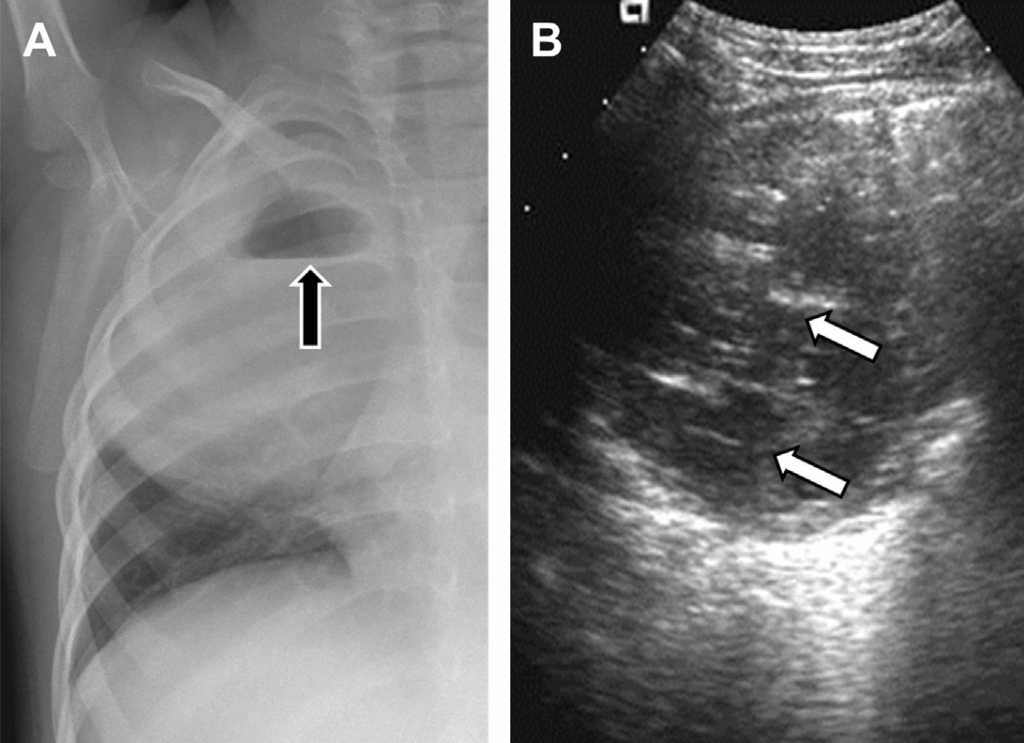
Рис. 9. Легеневий абсцес. (А) На фронтальному рентгенівському зображенні грудної клітки видно затемнення у паренхімі, яке займає велику частину середини правої легені із значним нагромадженням газу та рідини (стрілка). (В) Поперечна сонограма правої легені відображає яскраві ехогенні фокуси із дистальним «брудним затіненням» (стрілки), що є взаємопов’язаним з повітрям.
Доброякісні новоутворення у легенях
Вроджені та набуті легеневі новоутворення можна візуалізувати за допомогою УЗД, якщо вони розташовані на периферії легені. Секвестрація та вроджена кістозно-аденоматозна мальформація (ВКАМ) – це два найпоширеніші вроджені легеневі новоутворення. Їхні сонографічні характеристики часто співпадають, а складові можна виявити завдяки скануванню або у зразках патологічного матеріалу.
Під легеневою секвестрацією розуміється вражена гамартомою легеня, яка не є з’єднаною із бронхіальним деревом. Вона може знаходитись як всередині легені, так і поза нею. Внутрішньолегенева секвестрація не має власної вісцеральної плеври та часто розташовується у нижній долі. Артеріальна кров надходить до неї з великого кола кровообігу та, зазвичай, впадає у нижню легеневу вену. До клінічних проявів в основному належать періодичні легеневі інфекції або випадково виявлені новоутворення. На ультразвуковому зображенні вона часто має вигляд ехогенного новоутворення, а систематичне надходження артеріальної крові із великого кола кровообігу легко відображається на спектральному та кольоровому доплері (див. Рис. 10). Кістозні зміни у легеневій секвестрації видимі за наявності ВКАМ (продовження далі у статті).
Рис. 10. Внутрішньолегенева секвестрація. Повздовжнє зображення, що охоплює основу правої легені та верхню частину живота, показує ехогенне новоутворення овальної форми (зірочка), суміжне із діафрагмою, до якого з аорти надходить аномальний притік артеріальної крові.
Позалегенева секвестрація має власну вісцеральну плевру та зазвичай розташована з лівого боку грудної клітки, над або під діафрагмою. Аналогічно із внутрішньолегеневою секвестрацією, встановленню діагнозу сприяє зображення притоку артеріальної крові, адже внутріабодомінальна позалегенева секвестрація може нагадувати інші абдомінальні новоутворення. Венозний відтік позалегеневої секвестрації зазвичай відбувається у велике коло кровообігу із залученням непарної вени, ворітної вени та правого передсердя.
ВКАМ являє собою довільну групу аденоматозних та гамартомних бронхіол, які пов’язані із нормальною легеневою та судинною системою. Сонографічно ВКАМ зазвичай поділяють на три підтипи. Для першого типу характерна щонайменше одна домінанта кіста діаметром понад 2 см. У другого типу наявні численні невеликі кісти, діаметр яких не перевищує 2 см (див. Рис. 11). Третій тип включає безліч мікроскопічних кіст, які не можна візуалізувати за допомогою УЗ-зображення. ВКАМ третього типу можуть мати вигляд гіперехогенних новоутворень, у зв’язку із наявністю акустичного опору від великої кількості кіст. Симптоми ВКАМ можуть з’явитись у зв’язку із впливом новоутворення на суміжні повітряні шляхи чи судини. Подібно до легеневої секвестрації, ВКАМ може проявлятись у вигляді періодичних інфекцій. Зважаючи на потенційний ризик інфікування чи малігнізації, лікарі схиляються до видалення цих новоутворень; однак, маніпуляції з ВКАМ залишаються спірним питанням .
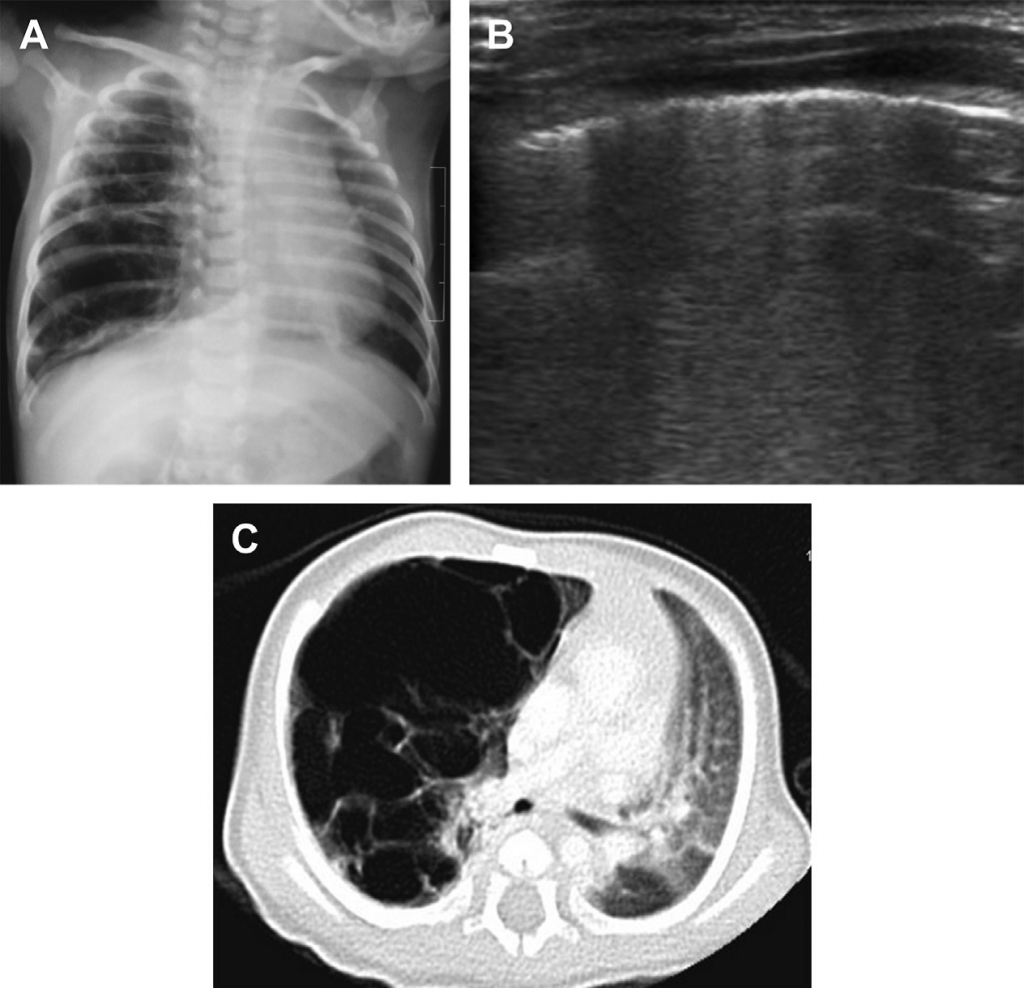
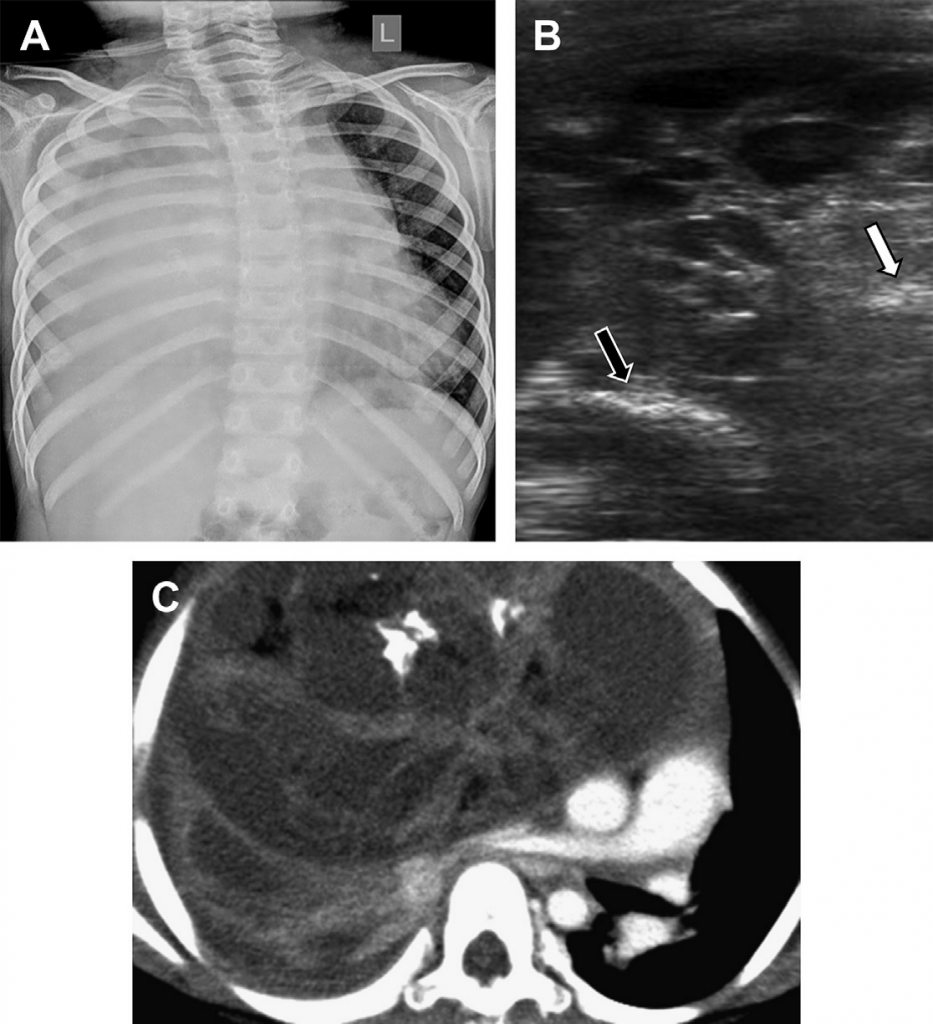
Рис. 11. ВКАМ. (А) На фронтальному рентгені грудної клітки видно тонкі перегородки, що відділяють повітряні кісти, які заповнюють майже всю праву половину грудної клітки, спричиняючи контра-латеральне зміщення середостіння. (В) На поперечній сонограмі правої половини грудної клітки видно «брудне акустичне затінення» від заповнених повітрям порожнинних новоутворень. (С) Осьове КТ зображення грудної клітки показує тонкі перегородки та численні заповнені повітрям кісти у правій стороні грудної клітки. Патологія, виявлена в ході хірургічного видалення, підтвердила наявність ВКАМ.
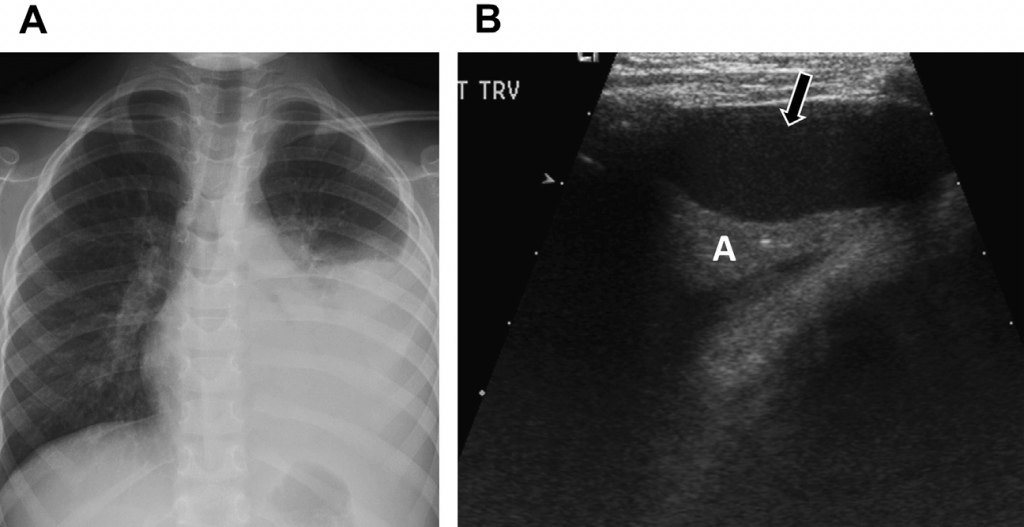
Кістозні легеневі новоутворення можуть бути спричинені паразитними захворюваннями, зокрема ехінококом. Пацієнтам із відповідним анамнезом та ризиком появи паразитних інфекцій варто звернути увагу на даний діагноз. Хоча ехінокок в основному вражає печінку, інші органи, в тому числі легені, також можуть постраждати. Ехінококові кісти часто не мають специфічних симптомів, проте певні особливості на рентгенівському зображенні (знак водяної лілії – від’єднана мембрана, яка довільно рухається у кістозній рідині) та ехінококовий пісок, вказують саме на цей діагноз ( див. Рис. 12).
Рис. 12. Ехінококова кіста. (А) На фронтальному рентгені грудної клітки видно велике затемнення у верхній частині лівої легені. (В) Поперечна сонограма верхньої частини лівої легені показує велику кісту, яка відповідає аномалії, зображеній на рентгенівському знімку. Лінійна мембрана, видима вздовж передньої частини новоутворення, являє собою розірвану мембрану кісти (знак водяної лілії; суцільна стрілка). Ехогенні залишки (ехінококовий пісок) осідають в залежності від місця розриву (пунктир).
Запальна псевдо пухлина (запальна міофібробластична пухлина легені) являє собою найпоширеніше набуте легеневе новоутворення у дітей. Вважається, що це незлоякісні новоутворення аутоімунної чи інфекційної етіології, які є локально агресивними та часто зачіпають суміжні органи. Сонографічні характеристики є неспецифічними, включаючи гетерогенну ехоструктуру та/або нечіткі, чи явно виділені межі. Зазвичай рекомендують хірургічне видалення.
Легеневі неоплазми
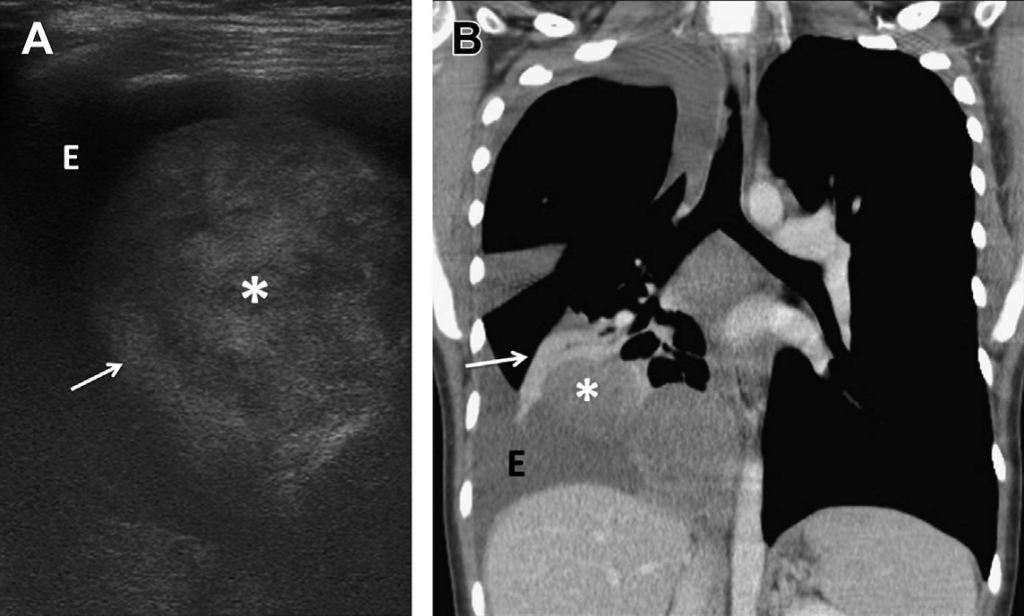
Легеневі неоплазми є рідкісними серед дітей та мають швидше метастатичне, аніж первинне походження. Вони найчастіше поширюються гематогенно із пухлини Вільмса (Wilms) та сарком, серед яких остеосаркома. Пряма інвазія злоякісного новоутворення у середостінні та плеврі може поширюватись на легені. Лімфатичне поширення можна спостерігати у випадку лімфоми, рабдоміосаркоми та нейробластоми. На ультразвуковому зображенні новоутворення зазвичай видно без специфічних характеристик, тому для його діагностування необхідно зробити біопсію (див. Рис. 13).
Рис. 13. Метастатична злоякісна пухлина оболонки периферійного нерва. (А) На поперечній сонограмі нижньої частини правої половини легенів видно чітке, гетерогенне та, в основному, гіперехогенне паренхімальне новоутворення (зірочка) у правій нижній долі, оточене легеневою тканиною (стрілка). Позначено також плевральний випіт (Е). (В) Фронтальне КТ зображення із посиленим контрастуванням підтверджує наявність паренхімального новоутворення (зірочка) у правій нижній долі, оточеного ателектатичною легенею (стрілка) та плевральним випотом (Е).
Плевро-легенева бластома – найбільш розповсюджена первинна легеневанеоплазма у дітей, яка складається з клітин мезенхімального та епітеліального походження, схожих на легеню ембріона. Вони в основному з’являються у плеврі чи легені, проте можуть також поширюватись і на грудну стінку. Традиційно вважалось, що дані новоутворення є ускладненнями ВКАМ, однак сьогодні у літературі, присвячений дослідженню патологій, з’являються суперечки стосовно даного твердження. Вік пацієнтів зазвичай не перевищує 6 років, а до виражених симптомів належить температура, кашель та біль у грудях. На УЗ-зображенні видно гетерогенне новоутворення із кістозними та некротичними зонами, притаманними для більш агресивних підтипів (тип ІІ та ІІІ). Нейроендокринні (слабокарциноїдні) пухлини, мукоепідермоідний рак, рабдоміосаркома та бронхогенні пухлини також належать до диференційованої діагностики первинних злоякісних неоплазм у дітей.
Колагеноз
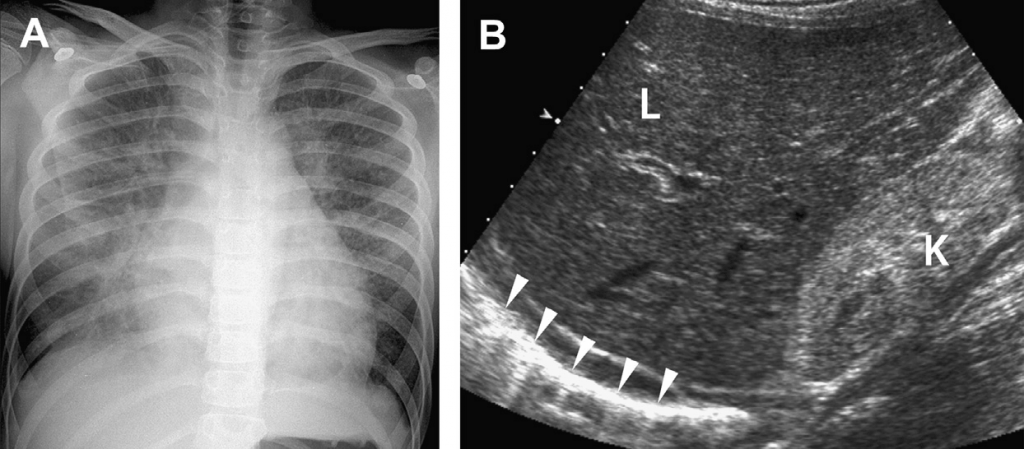
При сонографічному огляді колагенозу звертають увагу на наявність чи відсутність В-ліній, що являють собою потовщену перегородку між долями. Наявність В-ліній пов’язана із посиленим артеріальним тиском у легенях та надмірною кількістю рідини (див. Рис. 14) [3, 42-44]. У ході актуальних досліджень було виявлено, що наявність В-ліній також співпадає із симптомами легеневого фіброзу, виявленими під час комп’ютерної томографії [45].
Рис. 14. Інтерстиціальний набряк. (А) На рентгені грудної клітки дівчини підліткового віку видно інтерстиціальний набряк. (В) Повздовжнє зображення верхнього правого квадранту показує аномально ехогенну нирку, що пов’язано із виявленим діагнозом гломерулонефриту. Зверніть увагу на аномальні проміжки між В-лінями у нижній правій долі (наконечники). Це пов’язано із потовщеною міждольовою перегородкою, видимою на рентгені грудної клітки. K/kidney – нирка; L/liver – печінка. (Зі статті Coley BD. Chest sonography in children: current indications, techniques, and imaging findings. Radiol Clin North Am 2011;49(5):825–46; з дозволу.)
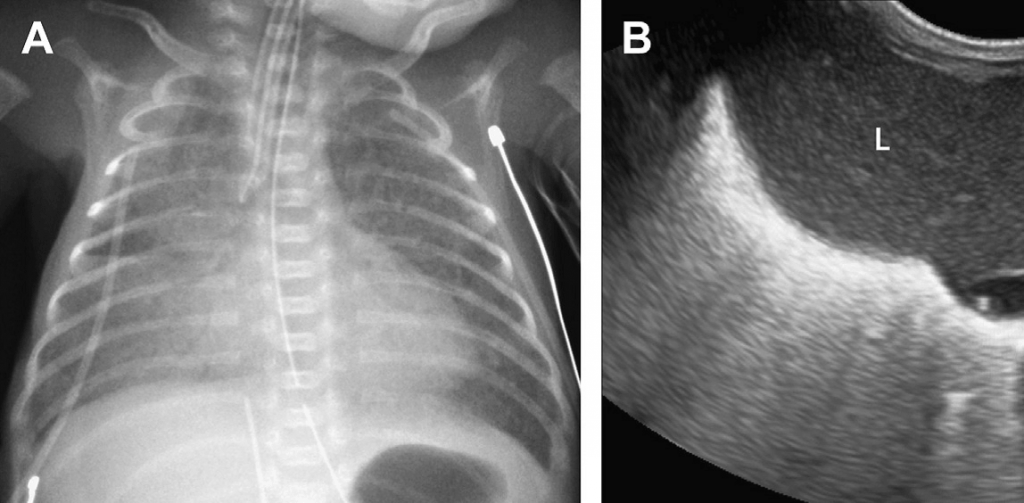
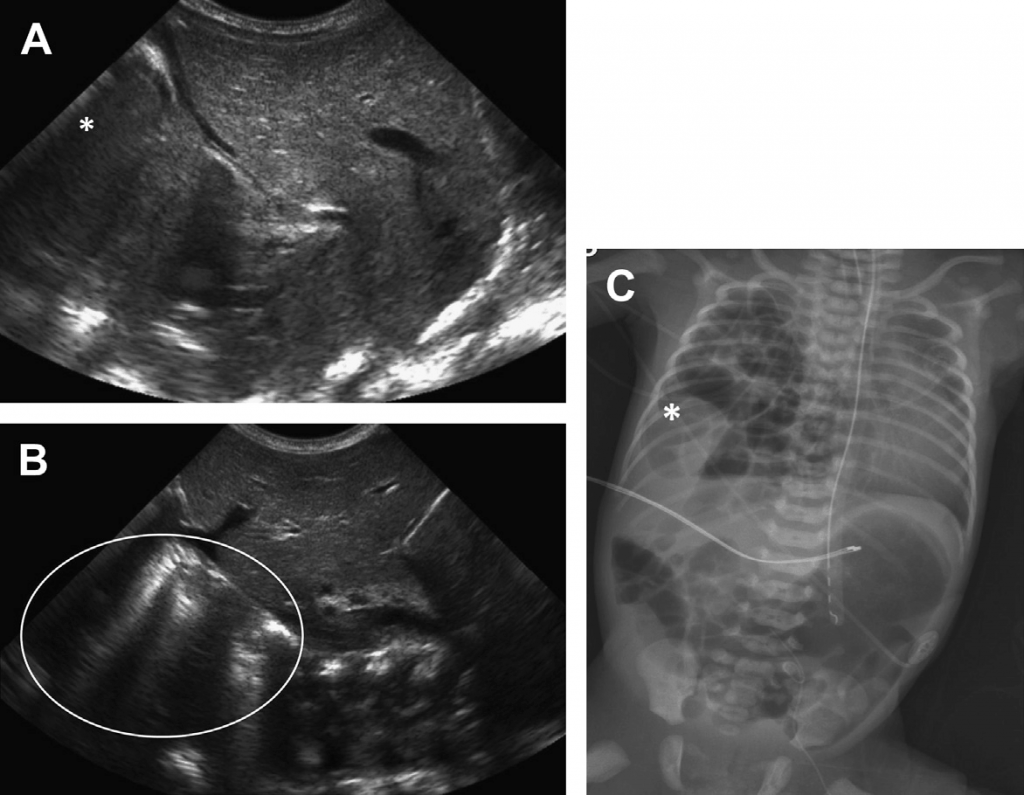
УЗД використовувалась для діагностування хвороби гіалінових мембран у новонароджених. У зв’язку із наявністю радіально дивергентних В-ліній, легені зображені як гіперехогенні (див. Рис. 15). Не зважаючи на клінічне покращення, після введення екзогенного сурфактанту В-лінії можуть не зникнути. УЗД також використовувалась для діагностування численних ускладнень хвороби гіалінових мембран (крововилив, пневмоторакс, пневмонія та бронхолегенева дисплазія).
Рис. 15. Хвороба гіалінових мембран. (А) На рентгені грудної клітки недоношеного немовляти видно дифузні гранульовані затемнення у щілинах, які, в основному, проявляються у праві нижній долі. (В) Поперечна сонограма правої нижньої частини грудної клітки, яка проходить через печінку (L), показує аномальне збільшення легеневої ехогенності у правій нижній долі, без візуалізації фокальних В-ліній. (Зі статті Coley BD. Chest sonography in children: current indications, techniques, and imaging findings. Radiol Clin North Am 2011;49(5):825–46; з дозволу.)
Пухлини середостіння
Не зважаючи на те, що проведення КТ чи МРТ є основним інструментом для виявлення середостінних аномалій, у деяких випадках за допомогою УЗД можна отримати важливу інформацію, що вказуватиме на потребу у подальшому обстеженні, особливо у немовлят та дітей із доступними акустичними вікнами. Практичний підхід до характеристики середостінних аномалій полягає у окремому розгляді новоутворень, розташованих у передньому, середньому та задньому відділах.
Новоутворення у передньому середостінні
У здорових дітей найбільшою структурою у передньому середостінні є вилочкова залоза (тимус). Як уже зазначалось, нормальна вилочкова залоза має гомогенну ехоструктуру та не створює акустичного ефекту на суміжні структури. Гіперплазія тимуса – помітне збільшення вилочкової залози, може бути ідіопатичним у здорових дітей, або ж з’являтись у зв’язку із захворюваннями, які призводять до спланхномегалії (синдром Беквіта-Відемана/ Beckwith-Wiedemann).
До поширених злоякісних новоутворень належать лімфома та лейкемія, які можуть створити значний акустичний ефект, що супроводжуватиметься свистячим диханням та задишкою. Поширеними також є системні симптоми (температура та втрата ваги). На ультразвуковому зображенні вони мають вигляд гіпоехогенних та гіповаскулярних новоутворень. Вигляд тератоми на УЗ-зображені може бути складним, що пов’язано із наявністю кальцинатів, жиру та волосся (див. Рис. 16).
Рис. 16. Тератома. (А) На прямому рентгені грудної клітки видно велике новоутворення, яке з’явилось на середостінні та досягає правої половини грудної клітки, затіняючи праву легеню. (В) Поперечна сонограма новоутворення показує складне новоутворення із кістозними компонентами, внутрішнім жиром (біла стрілка), та кальцинатами (чорна стрілка). (С) На осьовому КТ зображенні із посиленим контрастуванням видно велике середостінне новоутворення з кістозними, жировмісними компонентами та кальцинатами, які є взаємопов’язаними із пухлиною статевих клітин. Новоутворення призводить до зміщення середостінних судин, спричиняючи спадання правої легені.
Новоутворення у середньому середостінні
Більшість середостінних новоутворень, які проявляються у дітей, включають інфекційну або пухлинну лімфаденопатію та ентерогенні кісти (бронхогенна кіста, подвоєння стравоходу та нейроентеральна кіста).
Тверді (щільні) новоутворення у середньому відділі середостіння в основному з’являються у лімфатичній тканині. Подібно як і у випадку переднього середостіння, лімфома та лейкемія можуть швидко збільшуватись та поширити акустичний вплив на суміжні структури. Ґрунтуючись виключно на ультразвуковій діагностиці, неможливо розрізнити злоякісну та доброякісну лімфаденопатію.
Встановлення діагнозу вимагає гістопатології, а найдостовірніше визначити стадію лімфоми та лейкемії можна використовуючи інші режими сканування (18F – фтордеоксиглюкозна позитрон-емісійна томографія/ FDG-PET).
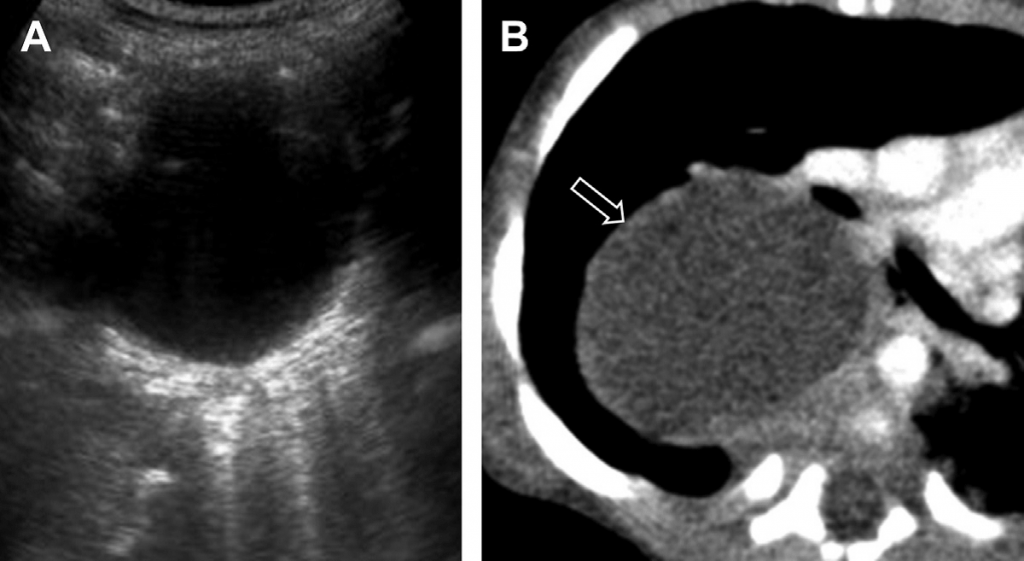
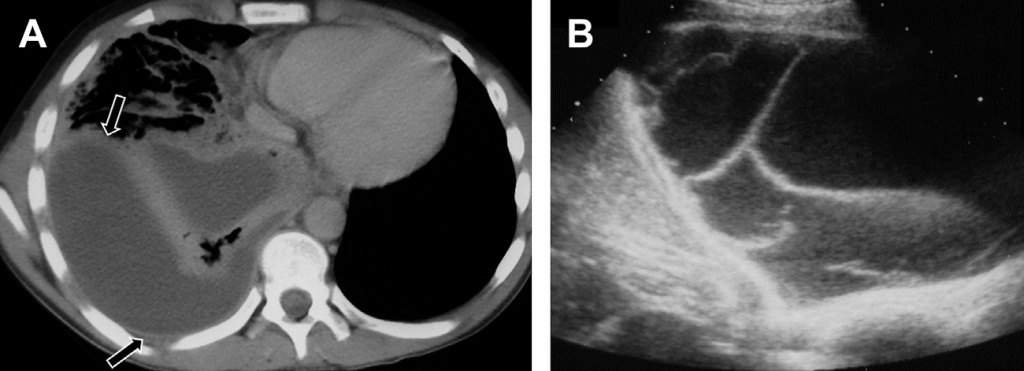
Бронхогенні кісти найчастіше формуються поблизу кіля (carina) або паратрахеально. Вони також можуть з’являтись у межах переднього середостіння чи у паренхімі легенів. На УЗ-зображенні вони мають вигляд однокамерних тонкостінних кістозних новоутворень, заповнених рідиною. Не зважаючи на те, що вони зазвичай анехогенні, поширеним є виявлення внутрішнього відбиття, що пов’язано із білковою речовиною (див. Рис. 17). Кісти стравоходу та нервово-кишкові кісти є візуально схожими й повинні включатись до диференційованої діагностики.
Рис. 17. Бронхогенна кіста. (А) Поперечна сонограма правої половини грудної клітки показує скупчення анехогенної рідини. (В) На поперечному КТ зображенні правої половини грудної клітки із посиленим контрастуванням видно новоутворення із затухаючим сигналом від рідини. Патологічно підтверджено наявність бронхогенної кісти.
У зв’язку із тим, що аорта та великі судини розташовані у середньому відділі середостіння, не слід плутати нормальні судинні структури із аномальними новоутвореннями на УЗ-зображенні. Використання кольорової та спектральної допплерографії може дати достовірне зображення судинного характеру видимих артерій та вен. Проте, під час УЗД іноді виявляється аномальна судинна анатомія, для точної характеристики якої зазвичай необхідно провести КТ чи МРТ сканування із контрастним посиленням.
Новоутворення у передньому середостінні
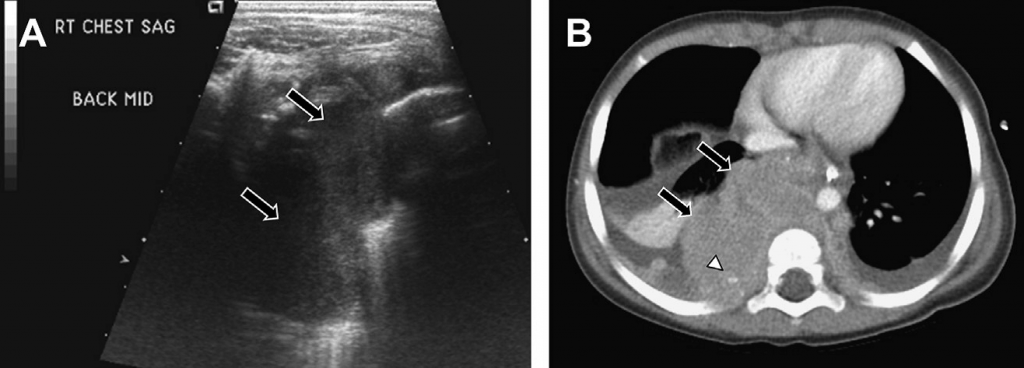
У зв’язку із обмеженою кількістю акустичних вікон та поверхневих анатомічних структур, УЗД зазвичай не проводять для обстеження новоутворень, які знаходяться у передньому відділенні середостіння. Більшість із них, включаючи нейробластому, гангліонейробластому та гангліонейрому, походять від нервового гребеня. Сонографічна візуалізація у немовлят та дітей можлива у тих місцях, де новоутворення мають чіткі межі та є ізоехогенними або гіперехогенними по відношенню до суміжних м’язів (див. Рис. 18). Іноді виявляється кістозне руйнування та внутрішнє затвердіння. Для достовірної характеристики зазвичай необхідно провести сканування за допомогою КТ чи МРТ.
Рис. 18. Нейробластома. (А) На сагітальній сонограмі із використанням параспінального підходу видно долькове гіпоехогенне новоутворення (стрілки) у правому передньому середостінні. (В) Осьове КТ зображення із посиленим контрастуванням показує велике параспінальне новоутворення (стрілки) із кальцинатом у передній фокальній зоні (наконечник). Наявні також невеликі двосторонні плевральні випоти.
Плевральні аномалії
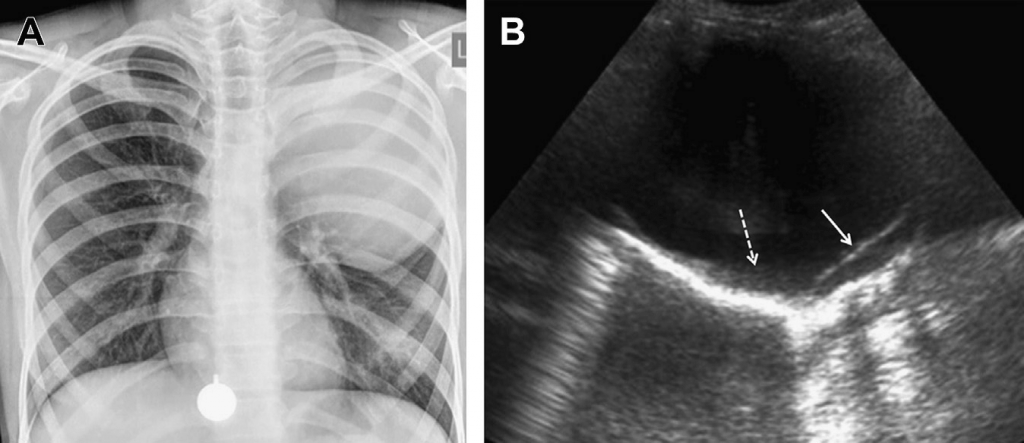
Пневмоторакс
Пневмоторакс – це потенційно небезпечне явище, що може проявлятись спонтанно, або внаслідок травми. Не зважаючи на те, що з часом завдяки консервативній терапії він може минути, є також вірогідність швидкого збільшення, що може загрожувати життю пацієнта. КТ сьогодні вважаться найкращим методом для виявлення пневмотораксу.
Переважна більшість рентгенівських знімків грудної клітки дітей у критичному стані виконується у лежачому положенні, що знижує чутливість для виявлення пневмотораксу. За даних обставин, сонографічне обстеження має переваги над рентгеном у можливості встановлення діагнозу. Є декілька цінних симптомів, показаних на ультразвуковому зображенні. Позначка «ковзання легенів» залежить від візуалізації вісцеральної та парієтальної плеври. У здорових людей без пневмотораксу вони мають вигляд ехогенної перегородки, яка змінює положення синхронно із респіраторними рухами. У випадку, якщо у особи з’являється пневмоторакс, між дві плевральні перегородки проникає повітря, затіняючи структури, що розташовані нижче (вісцеральну плевру), у зв’язку із чим не помітно жодних коливань. Більше того, коли пневмоторакс зміщує вісцеральну плевру та легеню, втрачається можливість візуалізувати В-лінії (див. Рис. 19).
Рис. 19. Пневмоторакс. На зображенні поперечної сонограми нижньої правої сторони легені видно ятрогенний пневмоторакс у пацієнта інтенсивної терапії, пов’язаний із баротравмою.
Плевральні випоти
УЗД визнана ідеальною технікою для обстеження плевральної рідини. Вона легко розрізняє рідину та консолідовану легеню, що часто достатньо складно зробити за допомогою рентгену (див. Рис. 20), а також більш чутлива до виявлення внутрішніх перегородок та залишків, ніж КТ. УЗД також високочутлива до виявлення незначної кількості плевральної рідини. Деякі дослідження показують здатність УЗД виявляти всього лише 5 мл плевральної рідини, у порівняні із 50 мл, необхідними для виявлення меніска у передній частині грудної клітки за допомогою рентгену. Динамічний характер УЗД дає змогу лікареві сканувати пацієнта у різних позиціях, що допоможе розрізнити вільну рідину, та ту, яка знаходиться у камерах. Потік кольорової доплерографії у рідині, який є другорядним щодо серцевих та дихальних рухів (кольорова позначка у рідині), також допомагає виявити вільну плевральну рідину та відрізнити крихітні плевральні випоти від плеврального потовщення, яке на УЗ-зображенні також є аехогенним.
Рис. 20. Плевральний випіт. (А) На передньому рентгені грудної клітки видно затемнення у основі лівої легені, що може бути пов’язано із консолідацією, новоутворенням, та/або випотом. (В) Поперечна сонограма лівої частини грудної клітки підтверджує наявність анехогенного випоту (стрілка) із суміжною ателактичною легенею (А).
На сонографічному зображенні плевральні випоти можуть проявлятись як анехогенні та складні утворення. Транссудати та ексудати можуть бути анехогенними (див. Рис. 21), коли ж складні (комплексні) випоти зазвичай є ексудатами, геморагічними за своєю природою (див. Рис. 22 та 23). Вільні випоти змінюють форму залежно від дихання пацієнта чи зміни його положення, а між вісцеральною та парієтальною плевральною поверхнею зберігається звичне коливання, відсутнє за наявності осумкованого випоту та фібротораксу, для якого характерне екстенсивне відкладання фібрину у плеврі та осумковування.
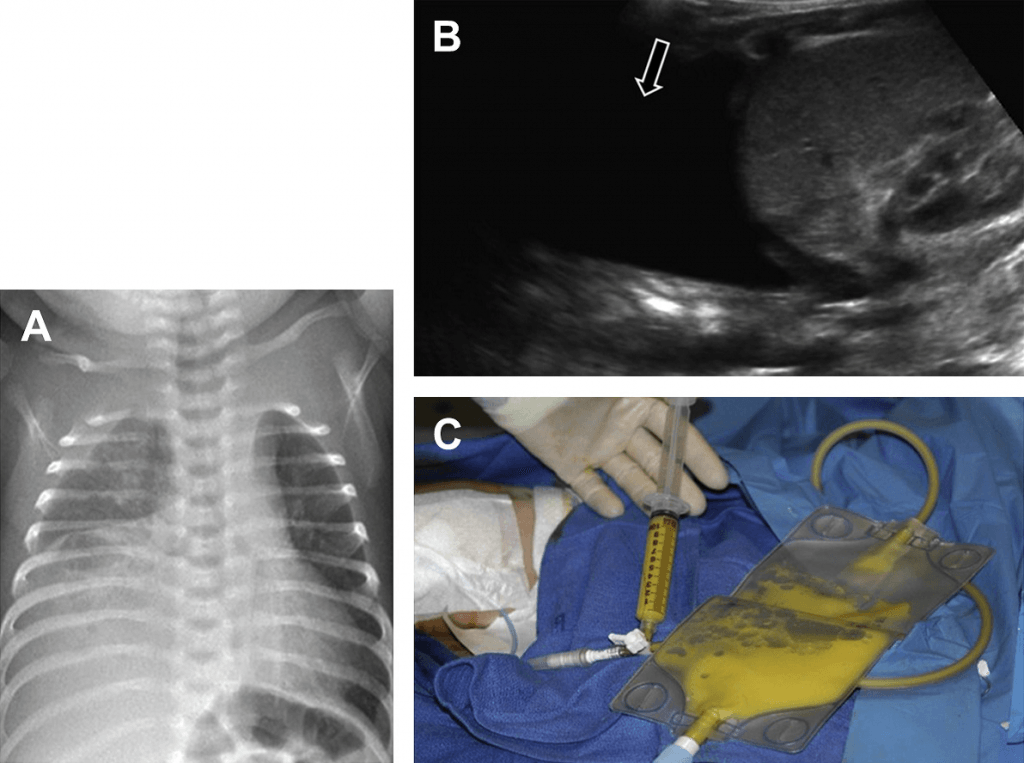
Рис. 21. Вроджена лімфангіектазія. На передньому рентгені грудної клітки видно великий анехогенний плевральний випіт з правого боку. (С) Інтраопераційне фото показує дренаж хілезної рідини з грудної клітки.
Рис. 22. Приклади складної (комплексної) плевральної рідини. (А) На сагітальній сонограмі правої сторони грудної клітки видно анехогенну рідину, під якою розташована значна кількість нашарованих ехогенних залишків (стрілка). (В) Сагітальна сонограма емпієми показує накопичення рідини у багатьох дольках та наявність ехогенних залишків (чорна стрілка) у деяких «кишенях». Ліва нирка знаходиться знизу (біла стрілка).
Складність (комплексність) плевральної рідини впливає на терапію. Фібринолітичний дренажний катетер або хірургічні заходи більш поширені для лікування плеврального випоту із численними осумковуваннями, ніж нескладних плевральних випотів. Під контролем УЗД проводяться терапевтичні маніпуляції (аспірація та встановлення плеврального дренажу) в режимі реального часу (див. Рис. 24). У випадку рефракторних випотів із обмеженим доступом до акустичних вікон, пов’язаних із положенням пацієнта, пов’язками чи плевральними дренажами, може виникнути потреба у виростанні КТ для подальшого обстеження.
Рис. 23. Емпієма. (А) На поперечному КТ зображенні легенів із контрастним посиленням видно велике базилярне скупчення рідини з правого боку. На наявність емпієми вказує оточуюча плевра з посиленим сигналом (знак розділеної плеври; стрілки). (В) Сагітальна сонограма правої нижньої половини легені показує численні внутрішні перегородки, невидимі при КТ. У одній із «кишень» наявна внутрішня ехогенність.
Рис. 24. Дренаж під контролем УЗД. На поперечній сонограмі передньої частини грудної клітки видно голку у плевральному скупченні рідини.
Плевральні новоутворення
Метастатичні плевральні новоутворення у дітей більш поширені, ніж первинні плевральні неоплазми. Серед дитячих неоплазм, які можуть потенційно метастазувати у плевру, виділяють пухлину Вільмса (Wilms), нейробластому, лейкемію та саркоми. Окрім того, часто зустрічаються плевральні випоти (див. Рис. 25). Якщо доступне потрібне акустичне вікно, то для встановлення точного діагнозу можна провести пункційну біопсію будь-якого плеврального новоутворення під контролем УЗД.
Рис. 25. Плевральні метастази. Сагітальне сонографічне зображення показує осумковане щільне новоутворення (стрілка) вздовж правого купола діафрагми. При подальшому обстеженні, новоутворення діагностували як метастатичну рабдоміосаркому. Наявний також складний плевральний випіт.
Патології діафрагми
Діафрагмальні грижі
Діафрагмальні грижі зазвичай поділяють на 2 типи: вроджені та набуті. Вроджені грижі часто діагностують при скануванні плоду за допомогою УЗД чи МРТ. Якщо розмір вроджених гриж значний, вони спричиняють зсув середостіння та гіпоплазію легень, пов’язану із об’ємним (механічним) впливом на легені плоду, що призводить важких наслідків.
Вроджені діафрагмальні грижі зазвичай поділяють на задньобокові (Bochdalek) та передні (Morgagni). Деякі дослідники запропонували класифікувати їх як внутрішньоплевральні чи середостінні, відповідно до потреб обстеження плодів та надання консультацій батькам. Поява внутрішньоплевральних гриж пов’язана із дефектами у діафрагмовому м’язі. До даної групи належить грижа Бохдалека (Bochdalek) (див. Рис. 26). Середостінна грижа може поділятись на загрудинний або центральний типи. Грижа Морганії (Morgagni) – це вид загрудинної грижі, яка займає простір між грудинним та реберним відділом діафрагми, зазвичай з правої сторони (див. Рис. 27). Утворення центральних гриж пов’язано із дефектами у центральному сухожиллі діафрагми. Важливо розрізняти внутрішньоплевральну та середостінну грижу, адже остання зазвичай не супроводжується легеневою гіпоплазією – найпоширенішою причиною смертності немовлят із вродженою діафрагмальною грижею.
Набуті діафрагмальні грижі менш поширені, аніж вроджені, та з’являються через ускладнення після травм у дітей. У більшості випадків вони проявляються у лівій стороні, що пов’язано із захисним впливом печінки, часто поширюючись окрім інших паренхіматозних органів також і на шлунок та петлі кишечника.
Рис. 26. Грижа Бохдалека. (А) Сагітальна сонограма правої половини грудної клітки показує частину печінки (зірочка), яка проникає у грудну клітку через правий купол діафрагми. (В) У правій половині грудної клітки наявні наповнені повітрям петлі кишечника – діафрагмальна грижа (виділені овалом). (С) На прямому рентгені видно грижу, в яку включена печінка (зірочка) та наповнені повітрям петлі кишечника.
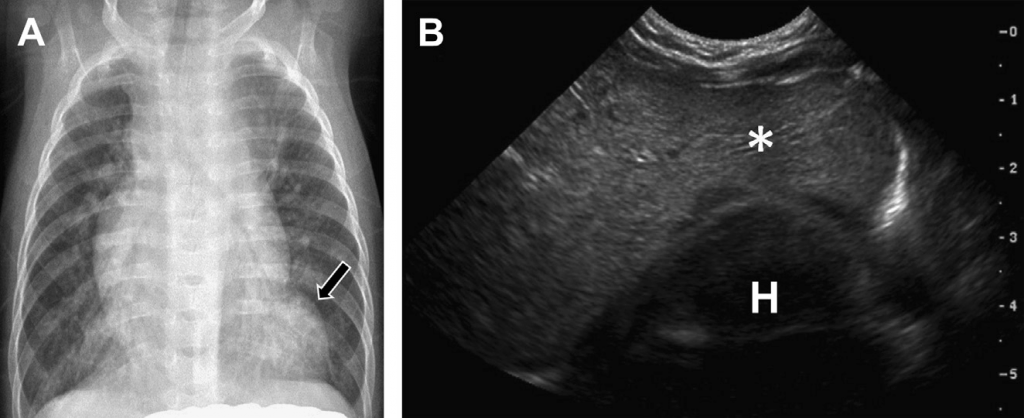
Рис. 27. Грижа Морганії. (А) На прямій рентгенограмі грудної клітки видно аномальне дугоподібне затемнення, прилегле до лівої нижньо-бокової сторони серця (стрілка). (В) Поперечна сонограма нижньої частини грудної клітки показує печінку, розташовану між передньою частиною грудної стінки та серцем (Н).
Правосторонні грижі зазвичай поширюються на печінку; проте, у зв’язку із діафрагмальним дефектом, можуть уражати також і інші органи. Сонографічні характеристики залежать від вмісту грижі. Заповнені рідиною петлі кишечника є гіпоехогенними, трубкоподібними структурами з симптомом порожнистого органу, на відміну від яких, щільні органи мають звичний вигляд у зміщеному (ектопічному) положенні. Сальник у грижі може бути гіпоехогенним, ізоехогенним чи гіперехогенним по відношенню до печінки.
Не зважаючи на те, що діафрагмальні грижі зазвичай легко побачити на рентгенівському знімку, деякі із них можуть бути прихованими. У такому випадку можна скористатись УЗД для прямої візуалізації діафрагмальної переривчастості, а також здійснити огляд вмісту грижі за допомогою кольорового доплера, що допоможе визначити місце знаходження мезентеріальних та ворітних кровоносних судин, а також відобразити внутрішні органи, на які вона поширюється. УЗД також може успішно використовуватись для оцінки ефективності лікування діафрагмальних гриж.
Евентерація
Під евентерацією діафрагми розуміється часткова або повна заміна діафрагмального м’язу фіброеластичною тканиною. Не зважаючи на те, що діафрагма є суцільною, у верхній частині грудної клітки вона ослаблена та зміщена. Евентерація може бути вродженою чи набутою. Хоча найімовірнішою причиною її появи вважається гіпоплазія або відсутність м’язових волокон у діафрагмі, серед інших можливих етіологій виділяють ішемію, інфаркт та нервово-м’язову дисфункцію. Фокальна евентерація найчастіше проявляється у передньо-медіальній частині правого купола діафрагми. Повна евентерація в основному відбувається зліва, частіше у чоловіків, аніж у жінок.
На ультразвуковому зображенні діафрагма має цілісний, але фокально стоншений вигляд із поверхневим випинанням, що пов’язано із печінкою чи селезінкою, які знаходяться під нею (див. Рис. 28). Обстеження у режимі реального часу часто показує сповільнені чи взагалі відсутні діафрагмальні рухи. Може виявитись складно відрізнити діафрагмальну евентерацію від грижі не лише під час ультразвукової діагностики, але й застосовуючи КТ чи МРТ. При наявності симптомів, діафрагмальну евентерацію лікують за допомогою хірургічної пластики.
Рис. 28. Евентерація. Сагітальна сонограма на рівні діафрагми показує фокальне випинання (стрілка) печінки у грудну клітку справа, що супроводжується погіршенням візуалізації діафрагми, розташованої над нею.
Параліч та парез
У більшості випадків діафрагмальні паралічі пов’язані із ушкодженням діафрагмального нерву при народженні або під час хірургічної операції. Його також може ушкодити інфекційний процес чи ураження пухлиною. У дітей із діафрагмальним паралічем зазвичай проявляється ателектаз, пневмонія та дихальна недостатність. За умови, якщо виникають труднощі при від’єднанні немовляти від апарату штучної вентиляції легень, або ж дихання пацієнта погіршується, не зважаючи на оптимальну медичну терапію, доцільно говорити про діагноз діафрагмального паралічу.
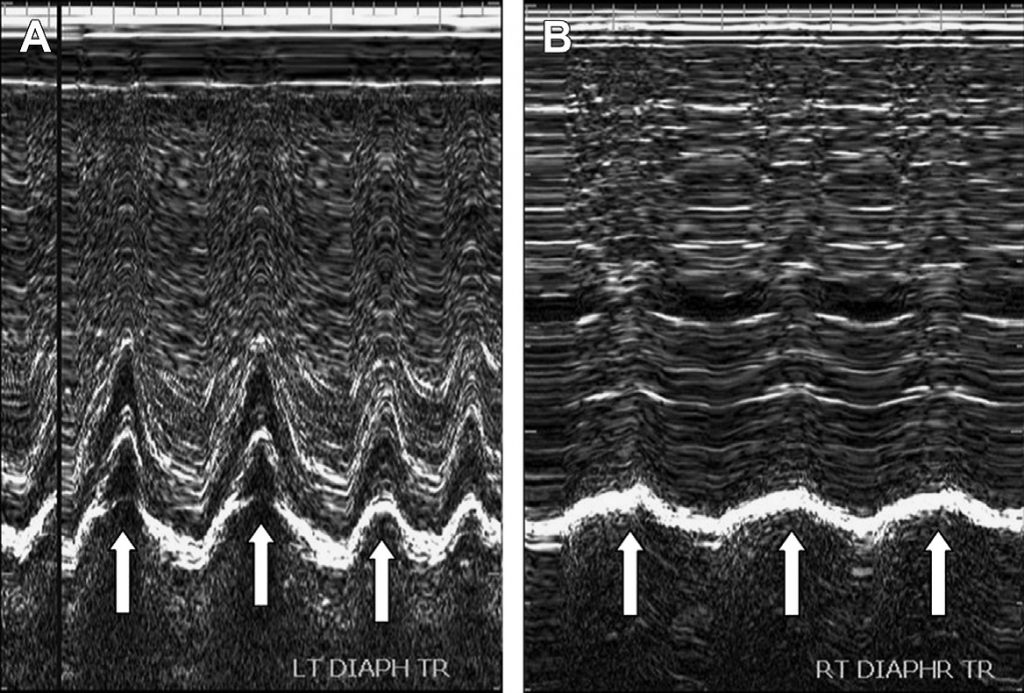
Ультразвукове обстеження у режимі реального часу є ідеальним методом сканування для оцінки руху діафрагми при спонтанному диханні. Апарат ШВЛ можна від’єднати на певний час для отримання точних даних про дихання пацієнта. Паралізована діафрагма або ж взагалі не рухається, або рухається парадоксально на глибокому вдиху та видиху. Під час дихання рухливість паралізованої діафрагми є нижчою від нормальної (див. Рис. 29). При обстеженні у сагітальній чи фронтальній площині є змога окремо оглянути один із куполів діафрагми, а поперечна площина дозволяє провести пряме порівняння обох сторін, що може сприяти виявленню парадоксального дихання. УЗ-апарат у М-режимі може використовуватись для вимірювання ступеню діафрагмального руху. Діапазон руху, що не перевищує 4 мм, парадоксальне дихання та більше ніж 50% розходження у діапазонах руху правого та лівого купола діафрагми є тими симптомами, які вказують на параліч діафрагми. Аналогічно як і у випадку діафрагмальної евентрації, для лікування пацієнтів із відповідними симптомами використовується хірургічна .
Рис. 29. Діафрагмальний параліч. (А) Ультразвукове зображення нормального лівого купола діафрагми у М-режимі. (В) На ультразвуковому зображенні паралізованого правого купола діафрагми у М-режимі видно помітно знижений діапазон руху, у порівнянні з нормальною лівою стороною.
Аномалії грудної стінки
Використання високочастотних лінійних датчиків дозволяє виявити та дати характеристику численним поверхневим новоутворенням у м’яких тканинах, підтверджуючи таким чином необхідність подальших клінічних обстежень для багатьох пацієнтів.
Доброякісні новоутворення у м’яких тканинах
Серед найпоширеніших доброякісних новоутворень у м’яких тканинах виділяють судинні аномалії, нейрофіброму, ліпому, гігрому, абсцеси та гематому. Судинні аномалії та гігроми розглядаються у статті під назвою «УЗД опорно-рухової системи у педіатрії». Ліпоми – це чітко відмежовані новоутворення, які з’являються у підшкірній клітковині та є гіперехогенними через наявний у них жир. Нейрофіброми виникають по ходу нервових закінчень (вздовж нижньої частини ребер та грудної клітки) і є в основному гіпоехогенними порівняно із суміжними тканинами (див. Рис. 30).
Рис. 30. Нейрофіброма у пацієнта із нейрофіброматозом І типу. (А) Сонографічне зображення передньої частини грудної клітки показує наявність гетерогенного, в основному гіпоехогенного новоутворення у поверхневих підшкірних тканинах. (В) На енергетичному доплерівському зображенні помітно значний кровотік, який проходить через новоутворення.
Гематома у м’яких тканинах з’являється у результаті травми, геморагічного діатезу чи антикоагулянтної терапії. Вигляд на ультразвуковому зображенні залежить від тривалості крововиливу, гематома є гіпоехогенною із нечіткими границями. Згодом вона набуде сталої форми та стане більш гетерогенною на вигляд, із внутрішньою ехогенністю та перегородками. З часом гематома зрідне та зменшиться у розмірі. Вона може вміщувати чужорідні речовини або тонкі ехогенні нитки.
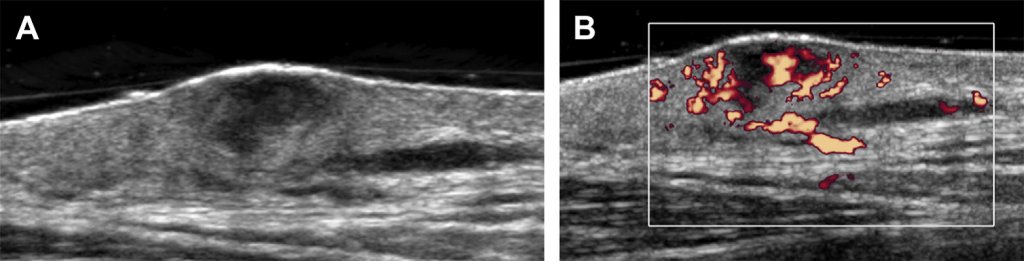
Панікуліт грудної стінки зазвичай спричинений золотистим стафілококом або стрептококовими бактеріями групи А. Підшкірні тканини потовщені та, у зв’язку із наявністю набряку, мають сітчасту структуру. Абсцеси м’яких тканин мають вигляд чітких або нечітких нагромаджень рідини із внутрішньою ехогенністю, перегородками та периферійною гіперемією (див. Рис. 31). Брудне затінення у абсцесі пов’язано із наявністю газу. Для контролю над проведенням черезшкірного дренажу доцільно використовувати УЗД.
Рис. 31. Абсцес м’яких тканин. На сонографічному зображенні грудної стінки у пацієнта із еритемою шкіри та температурою видно гіпоехогенне нагромадження рідини (зірочка) та довільно розміщені внутрішні ехогенні елементи. Наявність суміжної гіперемії та ехогенних підшкірних тканин пов’язана із запаленням навколишньої пухкої клітковини.
Злоякісні новоутворення у м’яких тканинах
На відміну від доброякісних, злоякісні новоутворення у грудній стінці проявляються не так часто. Сонографічне відображення злоякісних новоутворень є зазвичай неспецифічним, тому для отримання повної характеристики і встановлення точного діагнозу необхідно провести додаткові обстеження та біопсію (див. Рис. 32).
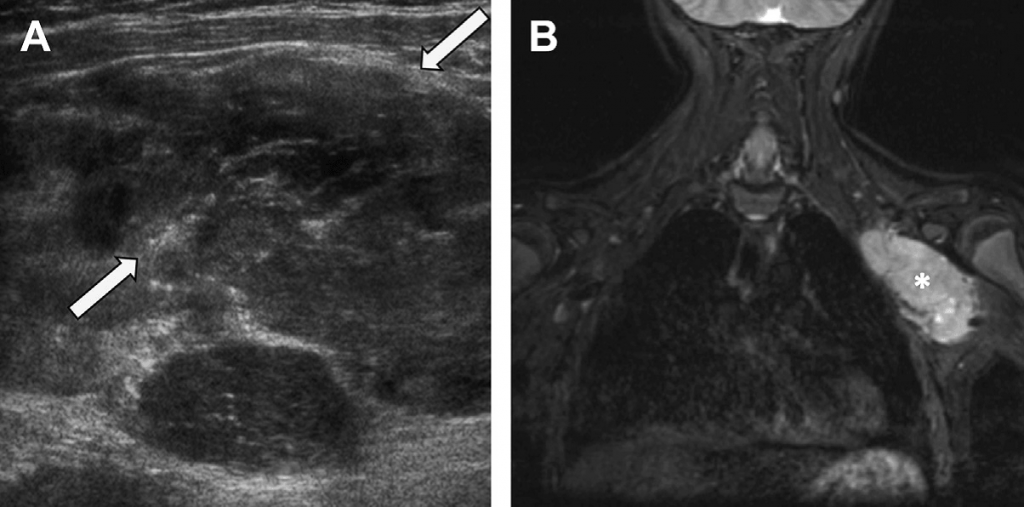
Рис. 32. Рабдоміосаркома. (А) Поперечне зображення лівої пахової западини у 6-річної дівчинки із новоутворенням, що піддається пальпації, показує гетерогенне новоутворення у м’яких тканинах (зірочка). (В) На коронарному короткому STIR МРТ-зображенні видно велике новоутворення у м’яких тканинах (зірочка), яке з’явилось у лівій верхній частині грудної стінки з посиленою інтенсивністю сигналу. Зразки тканин, отримані згодом під час операції, гістологічно підтвердили наявність рабдоміосаркоми грудної стінки.
Рабдоміосаркома – це найпоширеніша саркома м’яких тканин у дітей, яка з’являється з примітивних мезенхімальних клітин. На ультразвуковому зображенні вона має вигляд гіпоехогенного, чітко відмежованого новоутворення із виразною внутрішньою васкуляризацією. Ця агресивна неоплазма росте швидко, із вірогідністю поширюватись на суміжні кістки та нерви, спричиняючи біль.
Хрящові та кісткові новоутворення
За допомогою УЗД можна виявити основні вроджені аномалії та ушкодження ребер. На ультразвуковому зображенні переломи ребер мають вигляд кортикальних тріщин в уражених кістках (див. Рис. 33). У деяких дослідженнях зазначено, що за допомогою УЗД можна виявити більше переломів ребер, аніж на рентгенівському знімку, що може допомогти у діагностуванні, особливо якщо є підозри невипадкової травми, які не підтверджує рентген. Формування кісткових мозолів на ребрах, які загоюються, доводить наявність попереднього перелому та зображено у вигляді потовщень верхнього шару.
Рис. 33. Перелом ребра. Поперечне сонографічне зображення грудної стінки у пацієнта, який зазнав травми, показує розрив (стрілка) у реберному хрящі, пов’язаний із переломом.
Остеохондрома – це доброякісне новоутворення, яке з’являється у поверхневій частині кістки та є пов’язаним із кісткомозковою порожниною. Вона може проявлятись у ребрах, зокрема найчастіше у реберно-хрящовому сполученні. Поява больових відчуттів на місці попереднього виявлення остеохондроми може вказувати на злоякісну трансформацію та вимагає негайного повторного клінічного огляду.
До групи пухлин сарком Юінга (Ewing), які є неоплазмами нейроектодермального походження, належить кісткова саркома Юінга, екстраоссальна/позакісткова саркома Юінга, периферійна примітивна нейроектодермальна пухлина кістки та злоякісна дрібноклітинна пухлина торако-пульмональної зони (пухлина Аскіна/Askin). Пухлина Аскіна зазвичай з’являється у позаплевральній зоні. Хоча м’якотканинні складові новоутворення можна визначити за допомогою УЗД, повне обстеження кісток потребує сканування за допомогою КТ чи МРТ.
ВИСНОВКИ
Торакальна ультразвукова діагностика є чудовою неінвазивною процедурою для діагностування широкого спектра патологій грудної клітки, включаючи захворювання легеневої паренхіми, середостіння, плеври, діафрагми та грудної стінки. Завдяки своїй доступності, відносній простоті у застосуванні, здатності до обстеження у режимі реального часту та відсутності потреби у заспокійливих засобах чи піддаванні шкідливому іонізуючому випромінюванню, УЗД має особливо важливе значення для обстеження дітей.
ЩО ВАРТО ЗНАТИ ЛІКАРЯМ-КЛІНІЦИСТАМ
• Знання про сонографічні артефакти (В-лінії) та нормальні фізіологічні прояви («ковзання легенів») допомагає при діагностуванні торакальної патології (пневмоторакс).
• УЗД може використовуватись для діагностування новоутворень у середостінні та грудній клітці у дітей. Проте, у багатьох випадках для детальнішої характеристики необхідно провести додаткові сканування (КТ чи МРТ).
• УЗД дозволяє проводити обстеження діафрагми у режимі реального часу, що важливо для діагностування парезу та паралічу.
• Плевральні випоти можна добре обстежити за допомогою ультразвукової діагностики. УЗД також використовують для контролю дренажу у режимі реального часу.
• Невидимі на рентгенівських знімках переломи легенів можуть відображатись при ультразвуковій діагностиці, без необхідності у подальшому обстеженні за допомогою режимів, що передбачають іонізуюче випромінювання.
УЗД апарат Medison Accuvix V10 тільки кращі пропозиції від компанії RH.
Питання та відповіді (FAQ)
Що таке УЗД грудної клітки та чому воно важливе в педіатрії?
- УЗД грудної клітки – це неінвазивний метод обстеження, що дозволяє отримати значний обсяг інформації про стан органів грудної клітки у дітей. Його переваги – доступність, легкість використання, можливість проведення в режимі реального часу, відсутність потреби в седації та іонізуючому випромінюванні.
Які фактори впливають на якість УЗД грудної клітки?
- Якість УЗД залежить від вибору датчика (високочастотні датчики краще для поверхневих структур), положення пацієнта (оптимізація акустичних вікон) та підходу до сканування.
Як УЗД допомагає виявити плевральний випіт?
- УЗД є переважним методом для характеристики плеврального випоту.
Чи може УЗД виявити пневмонію та її ускладнення?
- Так, УЗД може виявити консолідацію легенів, а також ускладнення пневмонії, такі як некроз чи абсцес.
Як УЗД візуалізує торакальні новоутворення?
- УЗД може виявити торакальні новоутворення, але часто для повної характеристики потрібне додаткове обстеження (КТ або МРТ).
Які типи сканування використовуються під час УЗД грудної клітки у дітей?
- Стандартні типи сканування включають надключичне, надгрудинне, білягрудинне, трансгрудинне, міжреберне, підгрудинне, піддіафрагмальне та параспінальне вікна.
Що таке “опечінкування” легені на УЗД?
- Це сонографічний симптом, коли консолідована або ателектазна легеня має зовнішній вигляд, подібний до печінки.




























14.10.2019
Александр