🤖 Короткий переказ від ШІ
Дослідження оцінило надійність, відтворюваність та прогностичну здатність трьох систем оцінки рентгенограм грудної клітки (RALE, Brixia та відсоткове затемнення) для прогнозування тяжкості перебігу COVID-19, зокрема госпіталізації у відділення інтенсивної терапії або смерті. Ефективність цих систем порівнювалася з клінічними показниками NEWS2 та ISARIC-4C.
Результати показали, що всі три рентгенографічні системи оцінки є надійними та відтворюваними, а вищий ступінь затемнення легень корелює зі збільшенням ризику несприятливих наслідків. Комбінування рентгенографічних показників з клінічними системами, такими як ISARIC-4C, покращує прогностичну точність. Для більш детального ознайомлення з технологіями, що використовуються в рентгенографії, відвідайте Рентген Апарати.
✅ Ключові тези зі статті:
- Діагностика: Рентгенографія грудної клітки може допомогти виявити пацієнтів із SARS-CoV-2, а системи оцінки, як-от RALE, Brixia та відсоткове затемнення, допомагають кількісно оцінити тяжкість ураження легень.
- Лікування: Надійність та відтворюваність рентгенографічних показників були підтверджені, що дозволяє використовувати їх для прогнозування необхідності інтенсивної терапії або ризику смерті.
- Переваги: Комбінація рентгенографічних даних з клінічними системами оцінки (NEWS2, ISARIC-4C) покращує прогнозування результатів захворювання, особливо у пацієнтів, які потребують ескалації допомоги.
- Обмеження: Хоча рентгенографія є цінним інструментом, її чутливість та специфічність обмежені порівняно з ПЛР, а для повного розуміння прогнозу важливе поєднання з клінічними даними.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Автори: Iain Au-Yong, Yutaro Higashi, Elisabetta Giannotti, Andrew Fogarty, Joanne R. Morling, Matthew Grainge, Andrea Race, Irene Juurlink, Mark Simmonds, Steve Briggs, Simon Cruikshank, Susan Hammond-Pears, Joe West, Colin J. Crooks, Timothy Card
Зміст:
- Вступ
- Матеріали та методи
- Дизайн дослідження та пацієнти
- Рентгенографія грудної клітки
- Впровадження підрахунку очок у когорті
- Статистичний аналіз
- Результати
Вступ
У грудні 2019 року штам коронавірусу (SARS-CoV-2) був виділений із зразків бронхоальвеолярного лаважу у групи пацієнтів із гарячковим захворюванням. Ця хвороба поширилася по всьому світу та була оголошена Всесвітньою організацією охорони здоров’я пандемією 11 березня 2020 року.
Еталонним стандартом для діагностики інфекції SARS-CoV-2 є полімеразна ланцюгова реакція із зворотною транскрипцією (ЗТ-ПЛР) через високу специфічність тесту, незважаючи на обмеження його чутливості. Рентгенографія грудної клітки має обмежену чутливість та специфічність для виявлення пацієнтів з інфекцією SARS-CoV-2, але може допомогти виявити пацієнтів із цим захворюванням.
Декілька досліджень показали, що тяжкість ураження легень при рентгенографії органів грудної клітини при інфекції SARS-CoV-2 тісно пов’язана з багатьма ключовими наслідками для пацієнтів, включаючи госпіталізацію у відділення інтенсивної терапії (ВІТ) та смерть. У літературі описано кілька систем оцінки тяжкості ураження легенів при SARS-CoV-2. Найбільш широко використовувані та вивчені системи включають Brixia та рентгенографічну оцінку набряку легень (RALE/модифікована RALE). Ніякі великі дослідження не порівнювали ці системи із відсотковим затемненням.
Під час пандемії тяжкість захворювання та ризик необхідності ескалації допомоги можна було прогнозувати за допомогою систем клінічної оцінки. В Англії двома прикладами є Національна шкала раннього попередження 2 (NEWS2) та оцінка смертності Міжнародного консорціуму з важких гострих респіраторних та нових інфекцій: Консорціум клінічної характеристики коронавірусу (ISARIC-4C). Корисність цих показників була встановлена незалежно від радіології органів грудної клітки в раніше опублікованих дослідженнях.
Ми прагнули оцінити надійність, відтворюваність та здатність прогнозувати госпіталізацію у відділення інтенсивної терапії або смерть (несприятливі результати) трьох систем реєстрації рентгенограм грудної клітки (RALE, Brixia та відсоткове помутніння) у пацієнтів з інфекцією SARS-CoV-2. Ми також прагнули вивчити здатність цих показників прогнозувати несприятливі наслідки інфекції SARS-CoV-2 як окремо, так і у поєднанні з двома системами клінічної оцінки: NEWS2 та смертність ISARIC-4C.
Матеріали та методи
Ця робота була схвалена групою клінічної ефективності лікарень Ноттінгемського університету, Caldicott Guardian лікарень Ноттінгемського університету, оцінкою впливу на захист даних та Управлінням медичних досліджень Національної служби охорони здоров’я. Довідкове управління охорони здоров’я підтвердило, що індивідуальна згода пацієнта не потрібна.
Дизайн дослідження та пацієнти
Ретроспективне обсерваційне когортне дослідження було проведено у Національному фонді охорони здоров’я Ноттінгемського університету, Англія. Університетські лікарні Ноттінгема обслуговують приблизно 2,5 мільйона осіб та мають 1500 стаціонарних ліжок. За допомогою електронних медичних карток у лікарнях Ноттінгемського університету всі пацієнти, які надійшли з підтвердженою ЗТ-ПЛР інфекцією SARS-CoV-2 і пройшли рентгенографію грудної клітки, були послідовно відібрані в період з лютого 2020 по липень 2020, як описано раніше. Пацієнти, які вперше зазнали рентгенографії грудної клітки після надходження у відділення інтенсивної терапії, були виключені, оскільки вони вже досягли кінцевої точки дослідження. Додаткових винятків не було, а розрахунок розміру вибірки показав, що для багатовимірної прогностичної моделі з більш ніж 10 параметрами потрібно більше 500 пацієнтів. Ми отримали наступні дані про виписку, подальшу госпіталізацію до лікарень Ноттінгемського університету та смерть як у лікарні, так і поза нею (службою демографії пацієнтів Національної служби охорони здоров’я).
Рентгенографія грудної клітки
У лікарнях Ноттінгемського університету пацієнтам, які були госпіталізовані з підтвердженою або підозрюваною інфекцією SARS-CoV-2, зазвичай виконували рентгенографію грудної клітки в одній проекції задньо-передньої або передньо-задньої. Для аналізу було обрано перше рентгенографічне дослідження органів грудної клітини, виконане на час вступу у зв’язку з ЗТ-ПЛР.
На початку пандемії звітність була однаковою, і використовувалася будь-яка конкретна система підрахунку балів. Таким чином, всі рентгенограми грудної клітки були повторно оцінені з використанням шкали RALE, Brixia та відсоткового затемнення. Зображення 1 описує ці системи підрахунку балів.
Рентгенограми грудної клітки розшифровувалися з використанням монітора Jusha (Nanjing Jusha Commercial and Trading) із системою передачі та архівування зображень (GE Healthcare). Рентгенографію виконували з використанням дводетекторної системи (DigitalDiagnost; Philips), цифрової системи (Ysio Max; Siemens) та системи FDR Nano Mobile (Fuji).
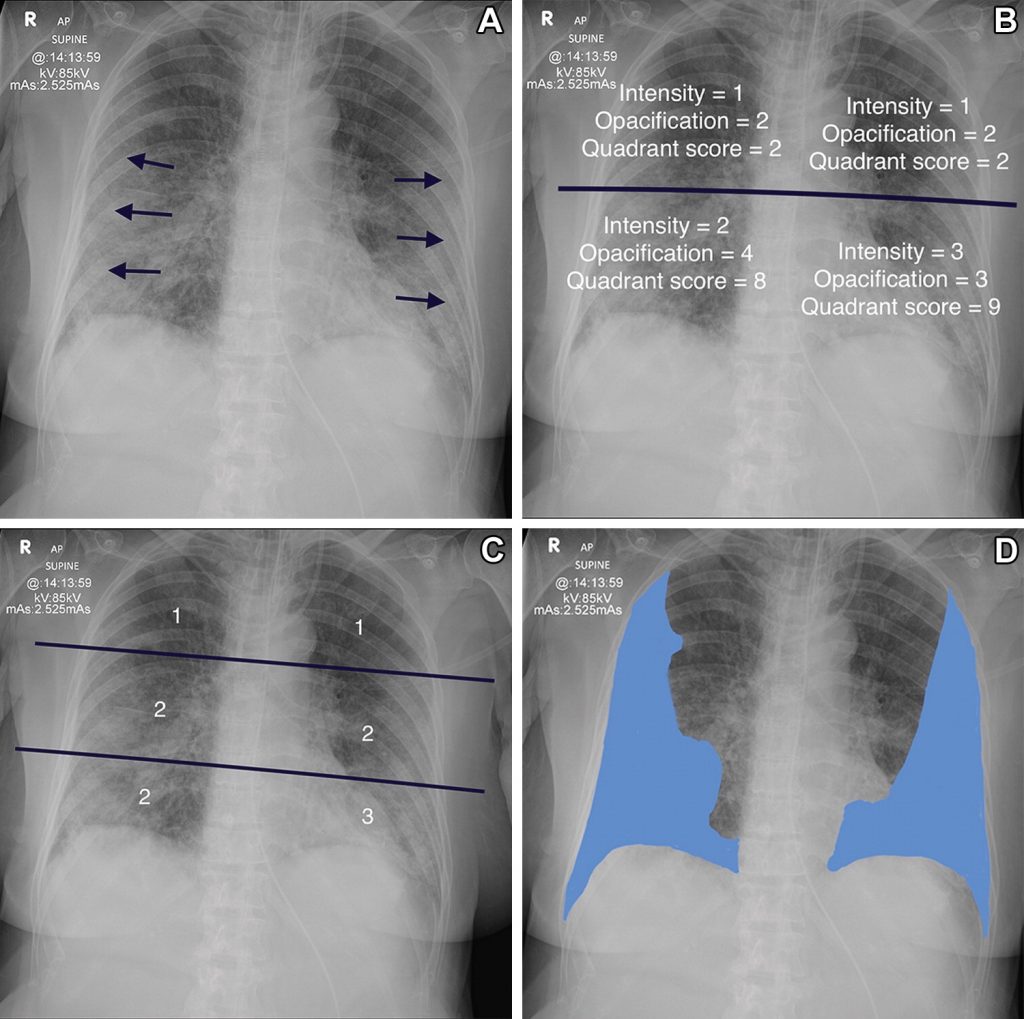
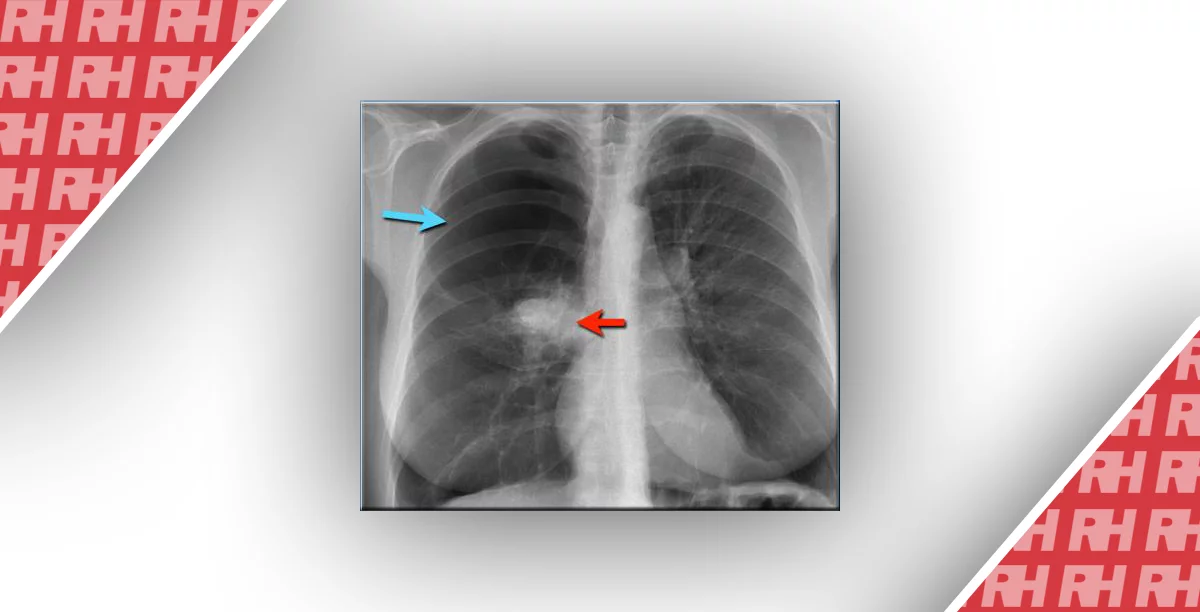
Зображення 1: Визначення різних систем підрахунку очок. (A) Передньозадня рентгенограма у 78-річної жінки показує класичні зміни пневмонії COVID-19, які полягають у помутнінні периферичного та базального поширення (стрілки). (B) Рентгенограма показує розрахунок рентгенографічної оцінки набряку легень (RALE). Рентгенограма розділена на чотири квадранти. Кожному квадранту присвоюється показник інтенсивності та показник помутніння. Вони перемножуються для кожного квадранта і всі чотири бали складаються разом. У пацієнта 21 бал за шкалою RALE. (C) На рентгенограмі показано розрахунок шкали Brixia. Легені розділені на шість зон, і ступінь затемнення оцінюється наступним чином: інтерстиціальні затемнення, інтерстиціальні та альвеолярні затемнення (переважають інтерстиціальні) та інтерстиціальні та альвеолярні затемнення (переважають альвеолярні), що оцінюються як 1, 2 та 3 . У пацієнта оцінка Brixia 11 (1+2+2+1+2+3). Найвищий можливий бал за шкалою Brixia дорівнює 18. (D) Рентгенограма показує відсоток затемнення, проста візуальна оцінка загального відсотка затемнення легеневої паренхіми.
Впровадження підрахунку очок у когорті
Оцінка надійності інтерридера та інтрарідера. Рентгенограми грудної клітки перших 50 пацієнтів у хронологічному порядку оцінювалися за всіма трьома системами оцінки незалежно всіма трьома консультантами-радіологами, які брали участь у дослідженні (з 16, 15 та 10-річним стажем). Три радіолога виміряли час, необхідний для оцінки зображень (сумарно за декількома рентгенограмами грудної клітини) за допомогою секундоміра. Для перевірки надійності внутрішнього рідера кожен радіолог виконував друге читання кожної рентгенограми грудної клітки, незалежно від першого читання принаймні через 1 тиждень.
Оцінка ефективності балів під час прогнозування тяжкості. Після того, як було встановлено надійність оцінок, вся група послідовних пацієнтів із тестами ЗТ-ПЛР, які були позитивними на SARS-CoV-2, була поділена таким чином, щоб кожна рентгенограма грудної клітки оцінювалася по одному з рентгенологів. Таким чином, кожен радіолог застосовував усі три бали приблизно до однієї третини рентгенограм грудної клітки. Рентгенологи знали про статус ЗТ-ПЛР, але були сліпі до всієї іншої клінічної інформації.
Збирання інших даних. Збір даних, крім оцінки рентгенограм грудної клітки, був повністю описаний раніше. Коротко, дані були вилучені з електронних записів і включали демографічні характеристики, клінічні рішення за наявності права на ескалацію (оцінка, яка не мала фіксованих правил і була заснована на оцінці лікарем слабкості пацієнта, супутніх захворювань та уподобань), тип відділення (стандартне стаціонарне відділення або відділення інтенсивної терапії) та всі інші дані, необхідні для розрахунку смертності за ISARIC-4C та NEWS2. Дані були витягнуті з дати відповідної госпіталізації (або дати підозри на SARS-CoV-2, якщо вона передувала даті надходження з відділення невідкладної допомоги) до надходження до відділення інтенсивної терапії, витягу з лікарні або смерті у лікарні. Також розраховували час між раннім передбачуваним діагнозом і раннім підтвердженим діагнозом, а також час рентгенограми грудної клітини. Ці дані були анонімізовані перед доставкою дослідницькій групі та використовувалися для розрахунку смертності NEWS2 та ISARIC-4C.
Статистичний аналіз
Значення P менше 0,05 вказувало статистичну значимість, де це доречно.
Один автор досліджував надійність між і всередині спостерігачів, використовуючи коефіцієнт внутрішньокласової кореляції для показників RALE, Brixia та відсоткового затемнення. Коефіцієнт внутрішньокласової кореляції для згоди між лікарями був розрахований з використанням моделі двосторонніх випадкових ефектів для абсолютної згоди та окремих оцінювачів. Аналогічна модель зі змішаними ефектами використовувалася з метою оцінки згоди кожного рентгенолога.
Один автор провів когортний аналіз. Наступне спостереження почалося в день переглянутої рентгенограми грудної клітки і тривало протягом 60 днів з повним наступним наглядом на випадок смерті або госпіталізації в ВІТ.
Вихідні демографічні характеристики в день рентгенографії грудної клітини були зіставлені з найгіршим результатом, що спостерігався протягом періоду спостереження, і були стратифіковані відповідно до початкового рішення щодо відповідності пацієнта критеріям для ескалації, оскільки ця оцінка змінює потенційні результати для пацієнта.
Медіана та міжквартильний діапазон (IQR) для кожного показника рентгенограми грудної клітки були зведені в таблицю та класифіковані:
- для відсоткового затемнення 0 = ні, 1 ≤ 25%, 2 = 26-50%, 3 = 51-75%, 4 = 76% -100%;
- за шкалою RALE 0–12, 13–24, 25–36 та 37–48
- за шкалою Brixia 0–5, 6–10, 11–15 та 16–18
Криві виживання Каплана-Мейєра були побудовані та стратифіковані за категоріями кожної оцінки. Були розраховані 95% довірчі інтервали та представлені оціночні медіани часу виживання, де це було правдоподібно кожної категорії. Відмінності загальної виживаності за квантилем оцінки непрозорості перевіряли за допомогою логарифмічного рангового тесту.
Результати
Надійність та швидкість читання інтеррідера та інтрарідера.
Перші 50 вибраних рентгенограм грудної клітки були отримані у 50 різних пацієнтів у період з 22 лютого по 27 травня 2020 р. Вік пацієнтів варіювався від 40 до 95 років (в середньому 74 роки ± 16) та 28 із 50 (56%) були чоловіки.
Міжекспертна надійність була хорошою для всіх трьох показників, з коефіцієнтами внутрішньокласової кореляції 0,87 (95% ДІ: 0,80, 0,92) для показника RALE, 0,86 (95% ДІ: 0,76, 0,92) для показника Brixia та 0,72 (95% ДІ: 0,48, 0,85) для відсоткового помутніння.
Внутрішньогрупова надійність також була хорошою, з коефіцієнтами внутрішньокласової кореляції 0,86 (95% ДІ: 0,75, 0,92) для оцінки RALE, 0,86 (95% ДІ: 0,75, 0,92) для оцінки Brixia та 0,88 (95% ДІ: 0,82, 0,91) для відсоткового помутніння. У дослідженнях, розрахованих трьома читачами, оцінка досліджень зайняла в середньому 58 секунд для RALE, 37 для Brixia і 33 секунд для відсоткового помутніння.
Опис когорти з метою оцінки результативності балів при прогнозуванні тяжкості.
Загалом 787 послідовних пацієнтів було госпіталізовано до лікарень Ноттінгемського університету з позитивним результатом ЗТ-ПЛР на SARS-CoV-2 та рентгенографією грудної клітки, доступною для перегляду в період дослідження. Для нескоректованого аналізу виживання у 751 пацієнта (95,4%) була доступна рентгенограма грудної клітини до будь-якої ескалації у відділення інтенсивної терапії; середній вік у цій групі становив 76 років (міжквартильний інтервал 59-84 роки), і 419 із 751 (56%) були чоловіками. Ця когорта була стратифікована за рішенням про ескалацію; 329 пацієнтів мали право на ескалацію у відділення інтенсивної терапії, а 422 пацієнти не мали права на ескалацію. Для подальшого скоригованого аналізу виживання за показниками смертності ISARIC-4C або NEWS2 у 628 пацієнтів були всі необхідні дані для розрахунку балів. Скоригований аналіз також був стратифікований за рішенням про ескалацію з 266 придатними пацієнтами та 362 непридатними пацієнтами.
Пацієнти перебували під наглядом протягом 60 днів з дати їхнього первинного рентгенографічного дослідження органів грудної клітки. Середня тривалість між абсолютним часом рентгенографії грудної клітини і раннім передбачуваним діагнозом склала 6 годин 40 хвилин (IQR, від 72 хвилин до 69 годин). Середній час між підтвердженим діагнозом та рентгенограмою грудної клітини становив 10 годин 43 хвилини (IQR, від 1 години 38 хвилин до 60 годин).
Серед пацієнтів, які не підходять для ескалації, які зрештою померли, середній відсоток затемнення склав 20% (IQR, 4–45%); серед тих, хто вижив, середній відсоток помутніння був нижчим на рівні 10% (IQR, 0–30%). Загальний медіанний відсоток затемнення був вищим серед пацієнтів, яким була призначена ескалація (медіана відсоткового затемнення 20 %; IQR 5–30 %), серед тих, кому не потрібна ескалації, та 40 % серед тих, хто був ескалований та переведений у відділення інтенсивної терапії. (IQR, 22-62%), або померли (IQR, 10-65%).
Криві виживання
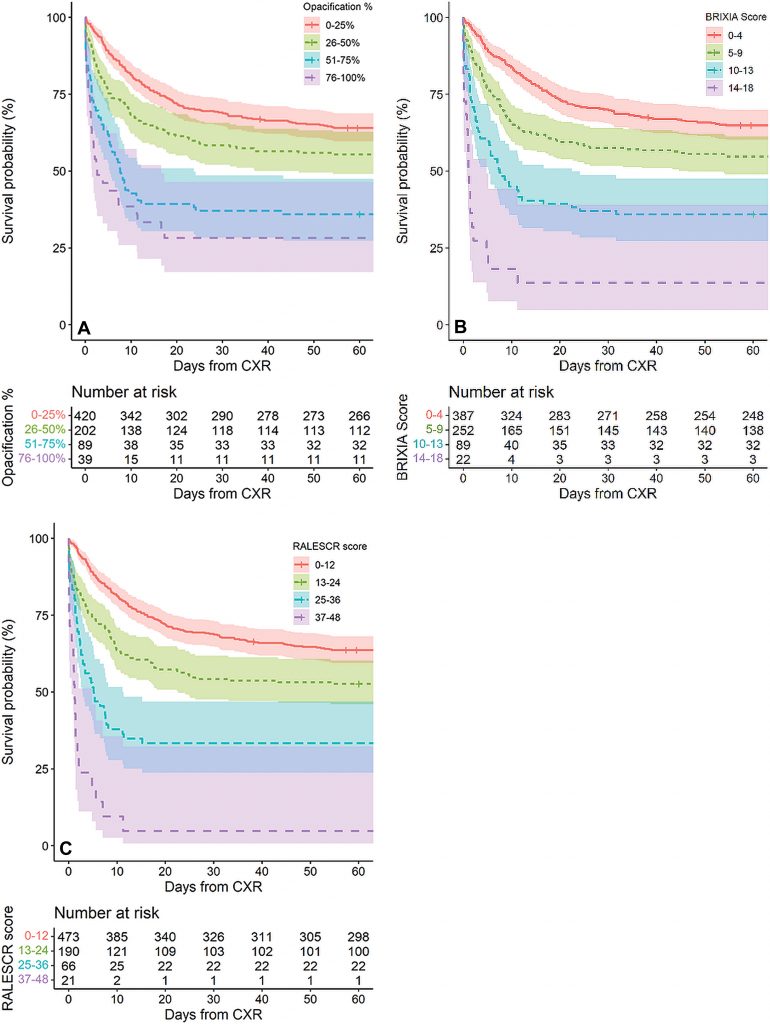
На малюнку 2 показано приблизне виживання протягом 60 днів після проведення рентгенографії грудної клітки для 751 пацієнта з рентгенографією грудної клітки під час надходження до надходження до ВІТ. Графіки Каплана-Мейєра показують кожну відсоткову оцінку помутніння, стратифіковану за категоріями (зобр. 2).
Кожна класифікована оцінка поділяла загальне виживання пацієнтів. Медіана виживання без ескалації склала 7,6 дня (95% ДІ: 5,4, 23,7) при відсотковому затемненні 51-75% і 2,6 дні (95% ДІ: 1,5, 16,6) при затемненні 76 -100% (P <0,001, логарифмічний критерій).
Відповідний середній час виживання становив 7,5 дні (95% ДІ: 5,4, 22,4) для категоризованого показника Brixia 11-15 та 1,15 дня (95% ДІ: 0,7, 4,8) для показника Brixia 16-20 (P < 0.001, тест логарифмічного рангу). Так само медіана виживання склала 5,18 дня (95% ДІ: 2,9, 11,4) для оцінки RALE 25-36 і 1,21 дня (95% ДІ: 0,6, 4,8) при оцінці RALE 36-48 (P < 0,001).
Загалом 628 пацієнтів мали дані про необхідні аналізи крові та спостереження в день рентгенологічного дослідження грудної клітки, щоб можна було розрахувати ці показники. У порівнянні з затемненням 0-25%, ризик госпіталізації або смерті в ВІТ збільшувався більш ніж у два рази (ставлення ризиків 2,17; 95% ДІ: 1,57, 2,77) при затемненні 51-75% і більш ніж чотири рази (ставлення ризиків, 4,04; 95% ДІ: 3,4, 4,69) з помутнінням 76-100%.
Дискримінація збільшилася для відсоткового помутніння, оцінки Brixia та оцінки RALE. Наприклад, відсоток помутніння, показник Brixia та показник RALE, скориговані на смертність за ISARIC-4C, збільшили статистику C з 0,58 до 0,65, 0,65 та 0,66 відповідно і покращили відповідну якість відповідності порівняно зі значенням R2, рівним 0,06. до 0,13, 0,15 та 0,15 відповідно.
Це також спостерігалося, коли результати були стратифіковані за критеріями ескалації. Наприклад, у пацієнтів, які мають право на ескалацію, для кожного балу, скоригованого на смертність за ISARIC-4C, статистика C покращилася з 0,63 до 0,72, 0,72 та 0,71 відповідно, а відповідне значення R2 покращилося з 0 ,07 до 0,19, 0,20 та 0,21 відповідно.
Моделі та показники щільності мали більшу дискримінацію та точність відповідності у пацієнтів, які підходять для ескалації, ніж у тих, хто не відповідав критеріям; наприклад, при порівнянні пацієнтів, які не підходять для ескалації з поправкою на показник смертності ISARIC-4C, показник C покращився з 0,56 до 0,60, 0,60 та 0,61 відповідно для кожного показника, а відповідне значення R2 покращилося з 0 03 до 007, 0,09 та 0,11 відповідно. Найвища дискримінація була серед пацієнтів, придатних для ескалації за шкалою RALE та NEWS2 (статистика C, 0,77; R2 = 0,27).
Найпоширеніші запитання про рентгенографію грудної клітки та COVID-19
Які системи оцінки рентгенограм грудної клітки розглядалися у дослідженні?
- Дослідження оцінювало надійність, відтворюваність та прогностичну здатність трьох систем оцінки рентгенограм грудної клітки: RALE (рентгенографічна оцінка набряку легень), шкала Brixia та відсоткове затемнення.
Які клінічні системи оцінки ризику використовувалися у поєднанні з рентгенографією грудної клітки?
- Дослідження також вивчало, як рентгенографічні показники прогнозують несприятливі результати у поєднанні з двома системами клінічної оцінки: Національна шкала раннього попередження 2 (NEWS2) та оцінка смертності Міжнародного консорціуму з важких гострих респіраторних та нових інфекцій: Консорціум клінічної характеристики коронавірусу (ISARIC-4C).
Яка була мета цього дослідження?
- Основною метою дослідження було оцінити надійність, відтворюваність та прогностичну здатність трьох систем реєстрації рентгенограм грудної клітки (RALE, Brixia та відсоткове помутніння) для прогнозування госпіталізації у відділення інтенсивної терапії або смерті у пацієнтів з інфекцією SARS-CoV-2. Також досліджувалася здатність цих показників прогнозувати несприятливі наслідки як окремо, так і у поєднанні з клінічними системами оцінки.
Які були основні результати щодо надійності оцінок рентгенограм грудної клітки?
- Міжекспертна та внутрішньогрупова надійність були хорошими для всіх трьох показників (RALE, Brixia та відсоткове помутніння), що свідчить про їхню надійність та відтворюваність серед радіологів.
Чи показали рентгенографічні показники зв’язок з тяжкістю перебігу COVID-19?
- Так, дослідження показало, що вищий ступінь затемнення на рентгенограмі грудної клітки (відповідно до шкали відсоткового помутніння) корелював зі збільшеним ризиком госпіталізації у відділення інтенсивної терапії або смерті. Подібні зв’язки були виявлені і для шкал Brixia та RALE.
Як рентгенографічні показники порівнювалися з клінічними системами оцінки у прогнозуванні результатів?
- Поєднання рентгенографічних показників (відсоток помутніння, Brixia, RALE) з клінічною системою оцінки смертності ISARIC-4C покращило прогностичну здатність (збільшило статистику C та покращило якість відповідності) порівняно з використанням лише клінічної системи.
Який був час, необхідний для оцінки рентгенограм грудної клітки за різними системами?
- Оцінка рентгенограм грудної клітки займала в середньому 58 секунд для RALE, 37 секунд для Brixia та 33 секунди для відсоткового помутніння, що вказує на відносну швидкість застосування цих методів.