🤖 Короткий переказ від ШІ
Ультрасонографія (УЗД) є важливим неінвазивним методом для оцінки шлунково-кишкового тракту у дітей, що дозволяє виявляти різноманітні стани, від мальротації до апендициту.
Правильний вибір датчика, методика стиснення та увага до деталей стратифікації стінки кишечника значно підвищують діагностичну точність. Для ознайомлення з повним асортиментом медичного обладнання, відвідайте УЗД апарати.
✅ Ключові тези зі статті:
- Діагностика: УЗД є ефективним методом для діагностики багатьох невідкладних станів шлунково-кишкового тракту у дітей.
- Лікування: Діагностика УЗД допомагає визначити необхідність хірургічного втручання або подальших досліджень.
- Переваги: УЗД неінвазивне, швидке та безпечне для дітей, не потребує спеціальної підготовки.
- Обмеження: Якість зображення та точність діагностики залежать від досвіду лікаря та правильного вибору обладнання.
Останнє оновлення: 22 липня 2025 р.
Експертна перевірка: Матеріал перевірено та відредаговано експертами RH.ua
Примітка про ШІ: Цей блок створено за допомогою генеративного ШІ для швидкого ознайомлення з основними ідеями статті. Для повного розуміння теми рекомендуємо прочитати повний текст.
⚠️ Не замінює медичну консультацію
Автор: Jae-Yeon Hwang
Вступ
Ультрасонографія широко використовується для оцінки систем органів у пацієнтів відділення педіатрії, оскільки вона неінвазивна, проста у використанні і може бути застосована в різних клінічних ситуаціях. Більш того, багато в чому вона не вимагаэ якої-небудь спеціальної підготовки пацієнта або седації.
Найбільш важливим фактором при виконанні невідкладної допомоги дітям при УЗД є методика поетапного стиснення і вибір правильного датчика. Ретельна оцінка потовщення стінки кишечника в поєднанні з додатковими даними, такими як збір рідини, підвищена ехогенність жирової тканини брижі, збільшені лімфатичних вузлів, гіперемійовані зміни кишечника і аномальна перистальтика, можуть підвищити діагностичну достовірність діагнозу.
Адекватне звукове вікно забезпечує чудову якість зображення. Завдяки своїй здатності надавати зображення в режимі реального часу, УЗД корисні для оцінки перистальтики кишечника.
У цій статті представлені основні аспекти УЗД для оцінки шлунково-кишкового тракту у дітей, в тому числі методи і анатомія.
Методологія
Перед початком УЗД лікар повинен бути знайомим з клінічними проявами захворювань шлунково-кишкового тракту, які є невідкладними. Найбільш поширеними є: блювота, біль, гематохезія і діарея з лихоманкою або без неї. Деякі захворювання мають типові клінічні прояви, але багато хто має симптоми і клінічні прояви, що частково збігаються.
Важливим фактором, що впливає на якість постановки діагнозу, є вибір правильного датчика. Високочастотний (7,5-12,0 МГц) лінійний матричний датчик зазвичай кращий для виявлення проблем з шлунково-кишкового тракту. Він забезпечує досить високу користь в демонстрації розшарування і потовщення стінки кишечника. Для маленьких дітей рекомендується використовувати конвексний датчик меншого розміру (5-8 МГц). Його менша округла форма також корисна для стиснення анатомічних структур при необхідності. Великий конвексний датчик (1-5 МГц) використовується для загального скринінгу всього живота у великих пацієнтів або тих, у кого звукове вікно погане через ожиріння.
Газ кишечника може затінити органи черевної порожнини, особливо у пацієнтів зі здуттям живота і / або дефенсом. Метод поетапного стиснення являє собою простий, високоефективний метод візуалізації кишечника в таких випадках, оскільки він усуває газ кишечника, тим самим зменшуючи відстань між датчиком і органом-мішенню. Крім того, його можна використовувати для ізоляції аномальних сегментів кишечника, відштовхуючи сусідні нормальні сегменти.
Таким чином, поступове стиснення має додаткове значення для диференціації аномальних сегментів кишечника (наприклад, при наявності гострого апендициту або іншого запалення кишечника) від нормальних частин. Крім того, коли прямий тиск прикладається до аномальних зон кишечника (наприклад, у пацієнта з апендицитом або інвагінацією), виявляється недостатня стисливість і рухливість, тоді як сегменти здорової кишки стискаються і зсуваються під дією тиску, створюваного датчиком. Техніка градієнтного стиснення повинна починатися з легкого натискання на черевну стінку, щоб не налякати пацієнта, що зазнає хворобливість шлунково-кишкового тракту (Відео 1).
Нормальна анатомія
Багато захворювань шлунково-кишкового тракту проявляються у вигляді потовщення стінки кишечника, включаючи запальні захворювання кишечника, неходжкінські лімфоми, інвагінацію і пурпуру Геноха-Шенлейна (Гемоаргічний васкуліт). Нормальна товщина стінки кишечника у дорослих становить приблизно 2-4 мм, хоча вона може варіюватися в залежності від перистальтики і ступеня здуття. Крім того, нормальна товщина стінки кишечника може змінюватися з віком. У дітей максимальна товщина складає 1,5 мм в тонкій кишці і 2,0 мм в товстій кишці. Дослідження показало, що нормальна стінка неонатального кишечника може мати товщину до 2,6 мм. Таким чином, товщина стінки кишечника ≥3 мм може вважатися ознакою патології в тонкій кишці. Товщина стінок товстої кишки ≥4 мм також вказує на патологічний стан. На кольоровому доплері нормальні стінки кишечника рідко показують васкуляризацию, хоча після годування потік може збільшитися.
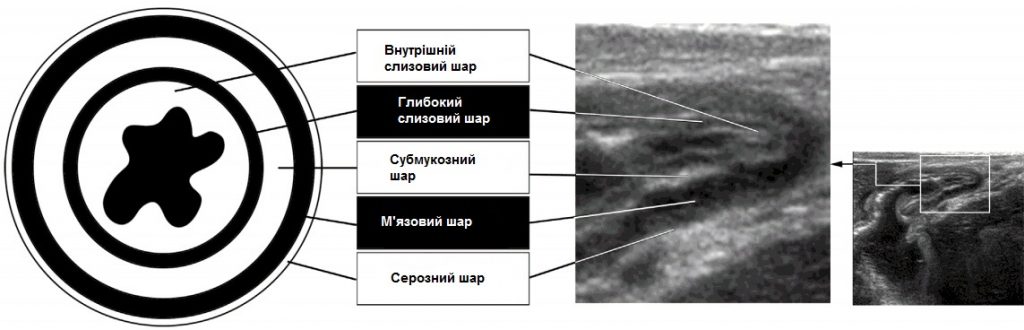
Стінка кишечника має п’ять шарів: слизова оболонка, слизова оболонка м’язового шару, підслизова оболонка, м’язова оболонка і зовнішня оболонка, відома як серозна оболонка. На УЗД внутрішній шар ехогенності розглядається як поверхнева слизова оболонка або слизова оболонка-просвіт. Наступний гіпоехогенний шар – глибока слизова оболонка. Підслизову оболонку видно як гіперехогенний шар і вона найбільш виражена в товстій кишці. М’язовий шар – це гіпоехогенне кільце, яке виділяється в стінці кишки. Сама зовнішня сероза дуже тонка і не дуже добре видна на УЗД (Зобр. 1). Гармонійне зображення тканини може запропонувати кращу візуалізацію стратифікації стінки кишечника на УЗД. Недоліком гармонійного зображення тканини є те, що проникнення променя обмежене (Зобр. 2).
Зображення 1: Схема нормальної стратифікації кишечника за допомогою УЗД.
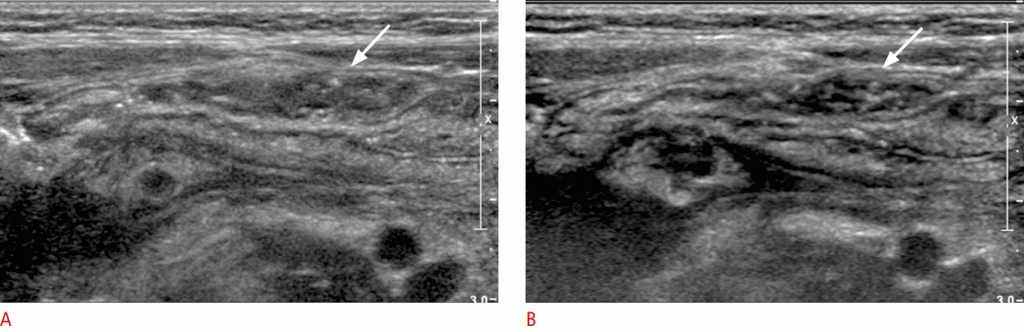
Зображення 2: Покращена візуалізація стратифікації кишечника за допомогою тканинної гармонійної візуалізації. A, B. На звичайному зображенні в градаціях сірого (A) і зображенні гармонік тканини (B) показана термінальна клубова кишка (стрілки).
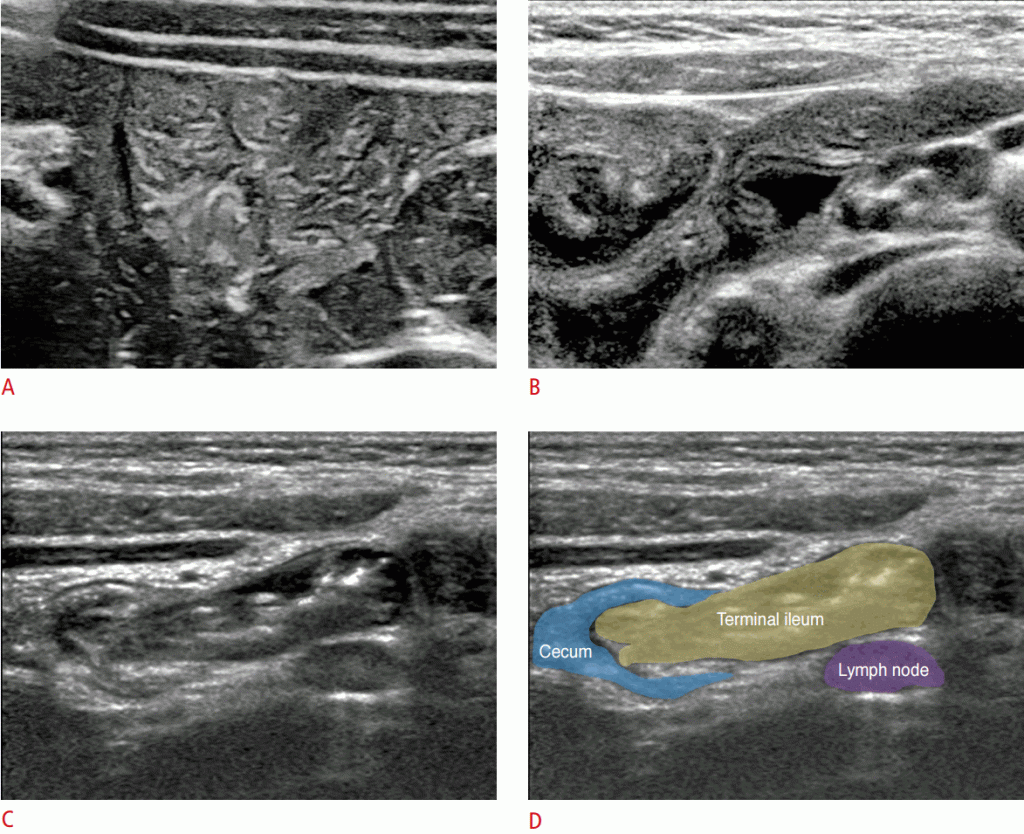
Порожня кишка, особливо проксимальна частина, зазвичай розташовується в лівому верхньому квадранті черевної порожнини і зазвичай здавлена з помітною складкою. Клубова кишка має менш виражену складку, ніж порожня кишка, і в нормі часто спостерігається внутрішня рідина. Термінальна клубова кишка має більш товсту стінку і більш помітну складку, ніж інші частини тонкої кишки. Крім того, гіпоехогенна глибока слизова оболонка акцентується на УЗД. Термінальна клубова кишка і ілеоцекальний клапан є хорошими орієнтирами для виявлення апендикса (Зобр. 3)
Зображення 3: Сонограма тонкої кишки. A-D Сонограми показують порожню кишку (A), клубову кишку (B), термінальну клубову кишку і ілеоцекальний клапан (C, D).
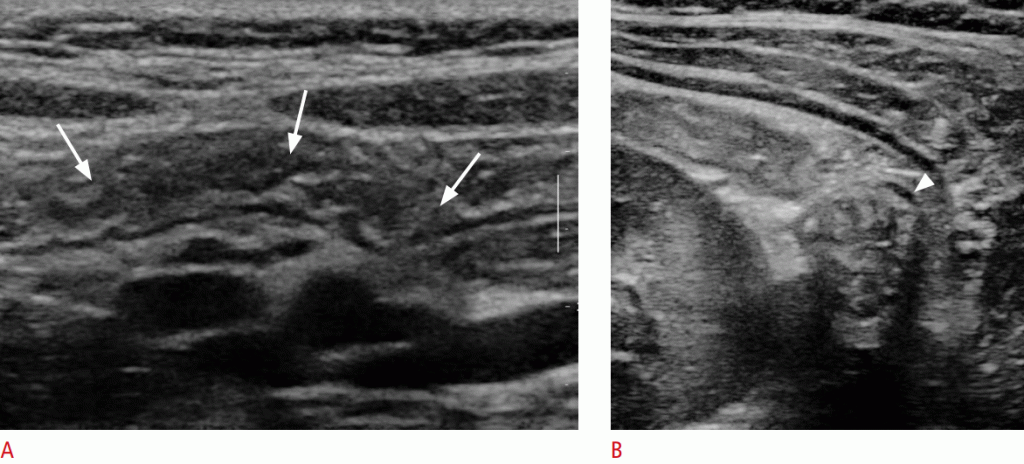
Щоб відрізнити товсту кишку від тонкої кишки, необхідно відзначити її розташування, відсутність складки, хаустральне маркування, більш товсту стінку, ніж у тонкої кишки, а також помітні підслизисті і м’язові шари. Висхідна і спадна ободова кишка легко виявляються в безпосередній близькості від обох параколітичних жолобів (Зобр. 4), тоді як поперечна ободова кишка зазвичай розташовується в нижній частині меншої кривизни шлунка. Сигмовиднакишка розташована в лівому нижньому квадранті і перетинає лівий поперековий м’яз. Цей орієнтир може бути корисний для відстеження низхідної ободової і прямої кишки (Відео 2).
Зображення 4: Сонограма товстої кишки. A, B. Сонограми показують поперечну ободову кишку (стрілки) (A) і спадну ободову кишку (стрілки) (B). Зверніть увагу на хаустральне маркування, помітні ехогенні підслизову оболонку і периферичне розташування товстої кишки.
Мальротація кишечника
Нормальна кишка плода обертається на 270 ° проти годинникової стрілки в утробі матері. Будь дефект під час цього процесу призводить до неправильного розташуванню дванадцятипалої кишки і ілеоцекального клапана, короткого брижового кореня і близького розташування сліпої кишки і дванадцятипалої кишки. Якщо діагноз не поставлений належним чином, це може привести до проксимальної непрохідності кишечника.
Хоча дослідження в верхньому відділі шлунково-кишкового тракту залишається модальністю вибору в таких випадках, УЗД може бути альтернативним методом візуалізації. Ненормальний зв’язок між верхньою брижовою артерією (ВБА) і верхньою брижовою веною (ВБВ) є ультразвуковою ознакою підозри на кишкову мальротацію.
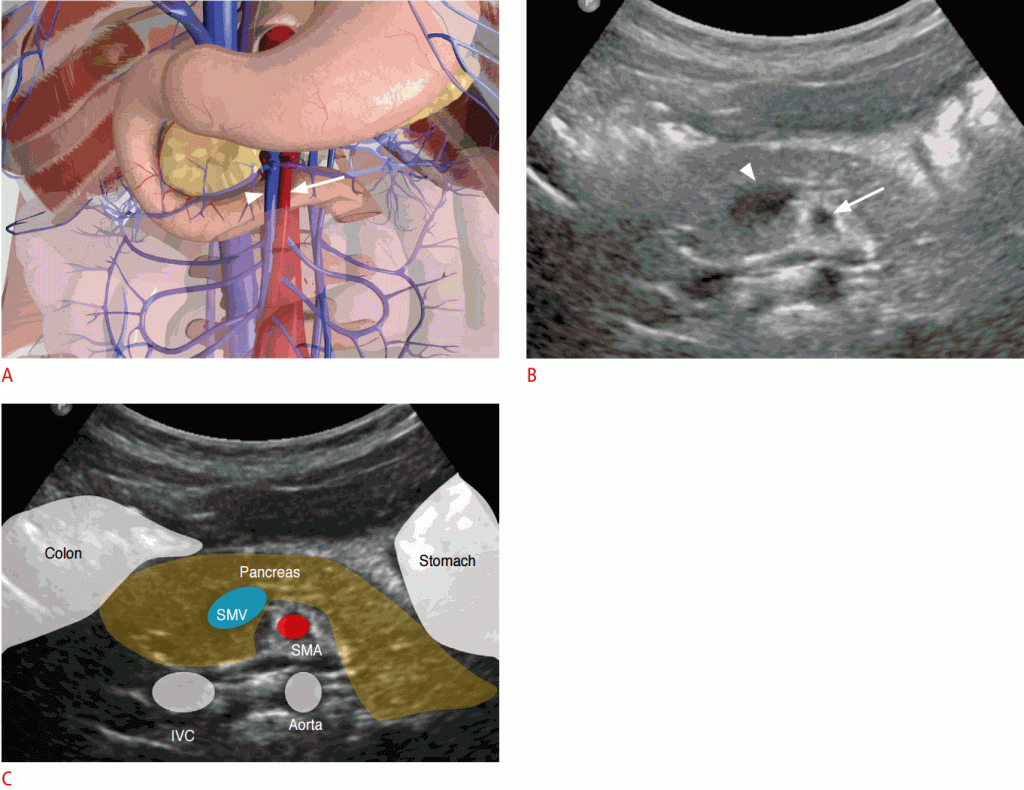
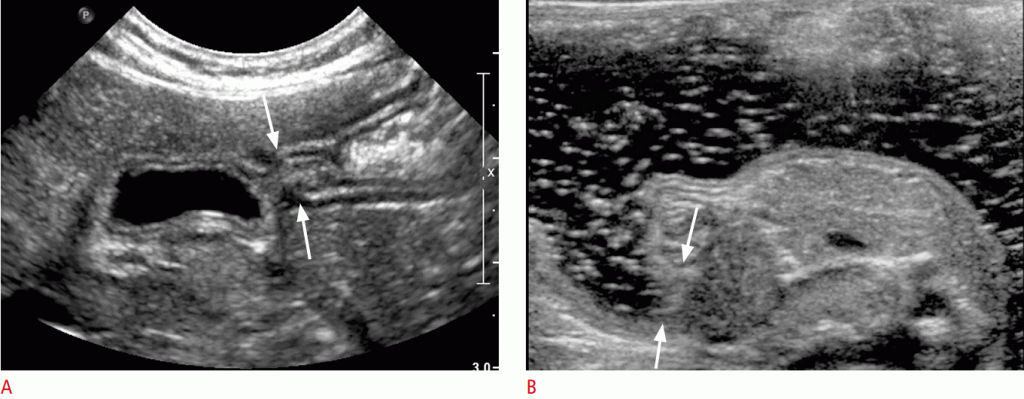
Для оцінки пацієнт повинен перебувати в положенні лежачи на спині, а датчик повинен бути нанесений на верхню третину по серединній лінії живота з використанням техніки поступового стиснення. Як правило, ВБВ розташована в правій передній частині ВБА і легко стискається тиском датчика (Зобр. 5). Кольоровий доплер може допомогти диференціювати дві судини. Якщо ВБВ розташована вентрально або на лівій стороні ВБА, вона розташована неправильно (Зобр. 6).
Зображення 5: Нормальне положення верхньої брижової артерії, верхньої брижової вени і третьої частини дванадцятипалої кишки.
Ілюстрація показує нормальне співвідношення судин і дванадцятипалої кишки. B, C. На зображенні в градаціях сірого ВБВ (стрілка) більше, ніж ВБА (стрілка) і більш стислива тиском від датчика. IVC- нижня порожниста вена.
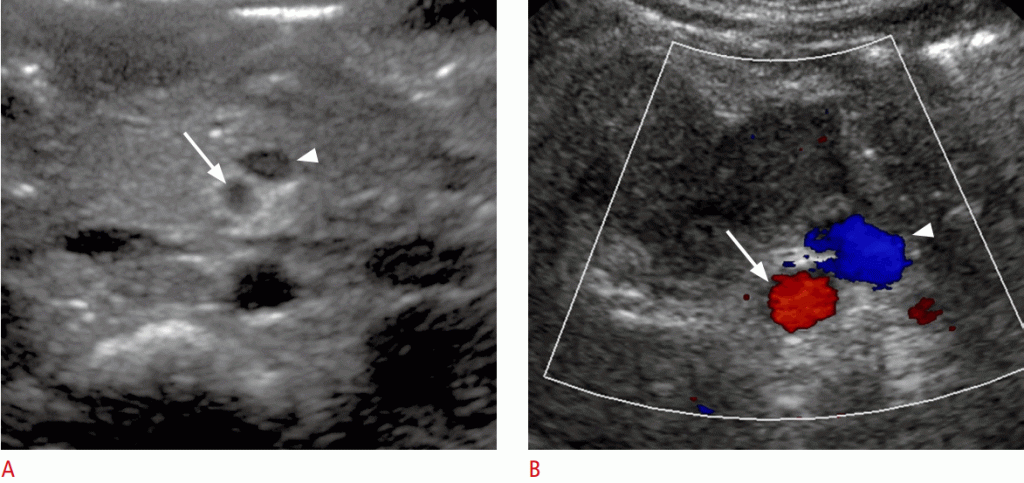
Зображення 6: Ненормальне становище верхньої брижової артерії і верхньої брижової вени.
A, B. Зображення у відтінках сірого (A) і кольорове доплерівське зображення (B) показують ВБВ (стрілки), розташовані з лівого боку ВБА (стрілки).
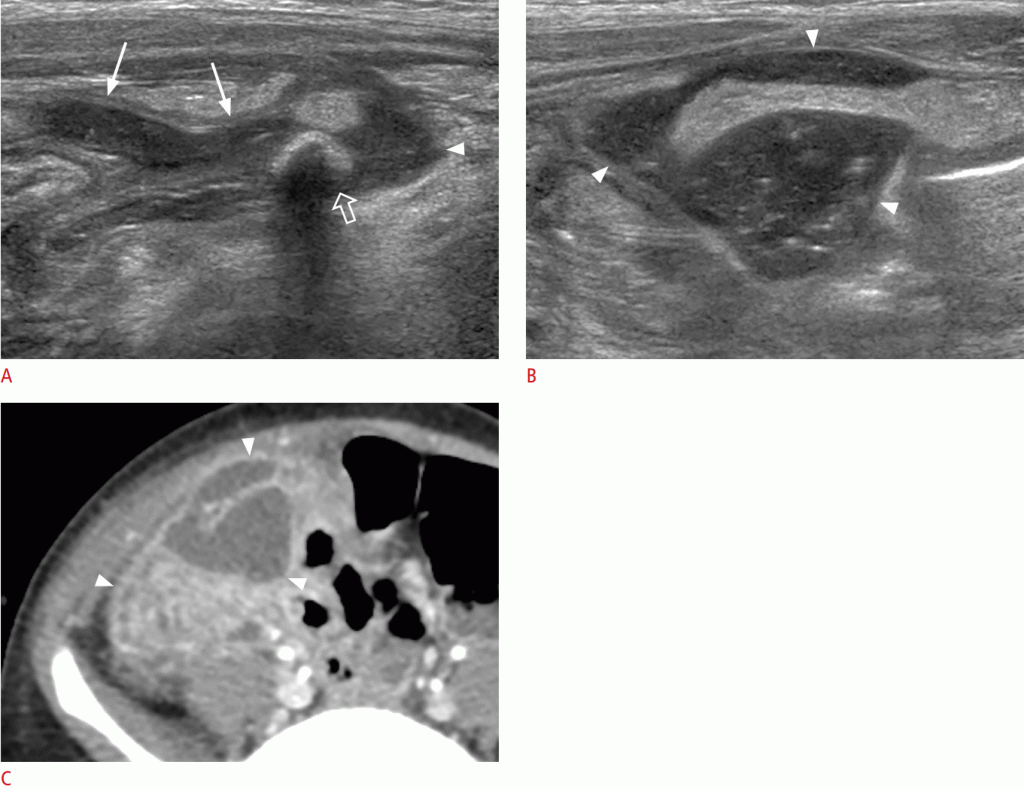
Нещодавно було повідомлено, що пряме зображення забрюшинного розташування третьої частини дванадцятипалої кишки або дванадцятипалої кишки в лівому верхньому квадранті черевної порожнини є альтернативним діагностичним показником кишкового пороку розвитку (Зобр. 7) .При невеликій кількості води може бути полегшено візуалізацію нормального ходу третьої частини дванадцятипалої кишки. Однак цей метод візуалізації на УЗД сильно залежить від лікаря (Відео 3). Якщо результати УЗД непереконливі або аномальні, слід провести дослідження верхнього відділу шлунково-кишкового тракту, щоб підтвердити діагноз, оскільки сонографічний діагноз не може повністю виключити порок розвитку кишечника.
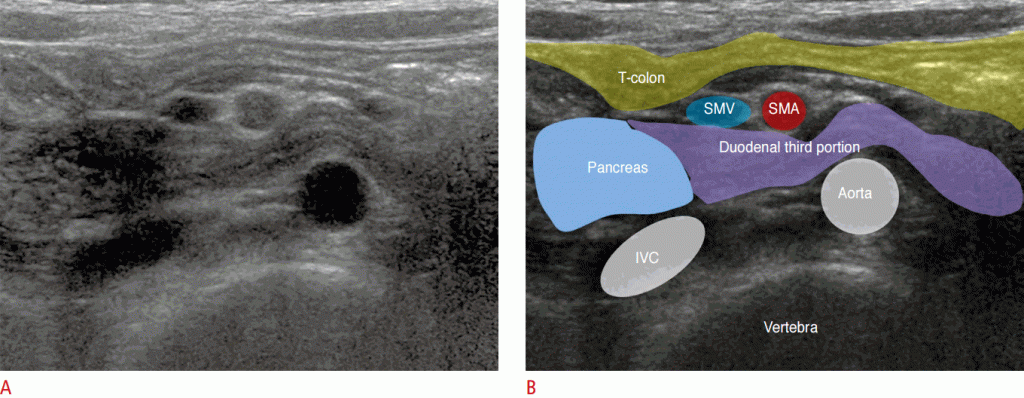
Зображення 7: Нормальне забрюшинное положення дванадцятипалої кишки.
A, B. Сонограми (A) і ілюстрація (B) показують нормальне забрюшинное положення третьої частини дванадцятипалої кишки. Поперечна ободова кишка; SMV- верхня брижова вена; SMA- верхня брижова артерія; IVC- нижня порожниста вена.
Серединна кишка (Midgut volvulus) є летальним ускладненням пороку кишки, що призводить до обструкції проксимального відділу кишечника і ішемії. Приблизно в 75% випадків відбувається протягом місяця після народження (в основному протягом першого тижня) і 90% протягом 1 року.
Сонографічною ознакою срединної кишки є знак «виру», який відноситься до закручування ВБВ, брижі і дванадцятипалої кишки за годинниковою стрілкою навколо ВБА. Кольорове доплерівське дослідження може допомогти визначити зв’язок між ВБВ і ВБА (Відео 4).
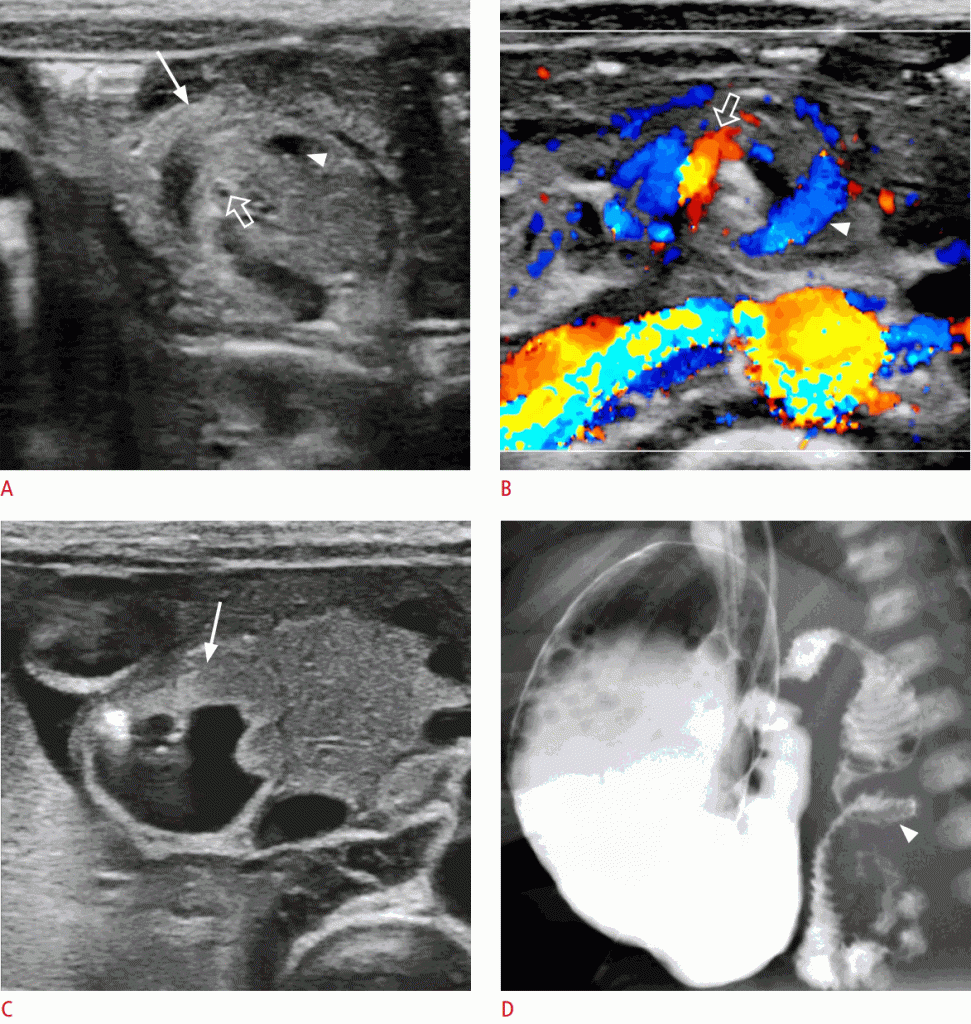
Допоміжні знахідки – потовщена ехогенна стінка кишечника через набряк або крововилив, заповнена рідиною дванадцятипала кишка з різним ступенем розтягування і гіперпульсивна ВБА, показана в доплерівському дослідженні. Якщо ця ознака позитивна, слід негайно провести дослідження верхніх відділів шлунково-кишкового тракту, після чого слідує операція (Зобр. 8).
Зображення 8: A, B. Зображення у відтінках сірого (A) і кольорове доплерівське зображення (B) показують обертання дванадцятипалої кишки (стрілка) і верхньої брижової вени (стрілки) навколо верхньої брижової артерії (відкриті стрілки). C. сонограма показує дванадцятипалу кишку, яка була розширена, заповнюючи її рідиною (стрілка). D. Дослідження з барієм показує появу виру (стрілки) дванадцятипалої кишки і проксимального розширення.
Поширеною причиною хибнопозитивних результатів при діагностиці кишкових вад є не центральне сканування. Якщо датчик не застосовується належним чином по середній лінії живота, співвідношення ВБВ і ВБА може здатися ненормальним. Інший псевдопозитивний діагноз – це коли знак «вир» відповідає нормальному обертанню ВБВ проти ВБА проти годинникової стрілки. Це обертання проти годинникової стрілки гілки тонкої кишки ВБВ часто зустрічається в нормі і не завжди супроводжує обертання дванадцятипалої кишки або тонкої кишки.
Важке здуття живота, дефанс, рясний газ кишечника і / або недосвідчений лікар можуть привести до псевдонегативних діагнозів. У цих ситуаціях для уточнення діагнозу може виявитися корисним використання більш щадних технік поступового стиснення, конвексного датчика, обмеженої седації і екстреного дослідження верхньої частини шлунково-кишкового тракту.
Гіпертрофічний пілоричний стеноз
Гіпертрофічний пілоричний стеноз (ГПС) є найбільш поширеною причиною проведення операції у дітей раннього віку. Типовим симптомом ГПС є не жовчна, переривчаста, блювота у раніше здорової дитини. ГПС не є явним невідкладним захворюванням, якщо не виникають такі ускладнення, як сильне зневоднення і дисбаланс електролітів. Симптоми зазвичай з’являються протягом четвертого тижня після народження, але терміни можуть варіюватися від третього до дванадцятого тижня. УЗД – метод візуалізації, обраний для діагностики ДПС, з чутливістю і специфічністю приблизно 100%.
Дослідження починається з положення пацієнта лежачи на спині. Високочастотний лінійний / конвексний датчик розташовують в епігастральній ділянці. Скануючи вниз, оператор повинен починати з печінки і шлунково-стравохідного з’єднання і тривати до хрестоподібної зв’язки печінки. При ретельному скануванні нормальний пілорус видно між печінкою і голівкою підшлункової залози.
Коли звукове вікно погане через рясний газ в антральному відділі шлунка, цибулині дванадцятипалої кишки або поперечної ободової кишки, пацієнт повинен бути переведений в праве бокове положення лежачи, що дозволяє візуалізувати воротар з переміщенням рідини в антропілоричний канал і зміщення пілоруса попереду, поки газ рухається в дно шлунка. Крім того, після наповнення шлунка розчином глюкози або водою можна оцінити проходження рідини через воротар.
Товщина пілоричних м’язів> 3 мм і довжина каналу> 17 мм забезпечують високу діагностичну точність. Пілорус є динамічною структурою, і товщина і довжина пілоричного м’яза можуть змінюватися під час дослідження в реальному часі. Отже, товщина м’яза > 3 мм на протязі всього дослідження і нездатність розтягнути пілоричний канал перистальтичним рухом шлунка і мінімальним випорожненням шлунка, випадання слизової оболонки в антральний відділ шлунка і захоплена рідина в ущелинах слизової оболонки (знак подвійного сліду) є однозначними даними, пов’язаними з ГПС (Зобр. 9).
Зображення 9: Гіпертрофічний пілоричний стеноз у 2-тижневого пацієнта.
A, B. На поперечному (A) і поздовжньому (B) зображеннях показана концентрична гіпертрофія м’язового шару пілоричного каналу (стрілки). Зверніть увагу на подвійний слід (стрілки) і здуття живота, незважаючи на голодування протягом 2 годин. C. Поздовжнє зображення показує знак антрального соска, який відноситься до випадання ехогенності слизової оболонки в антральному просторі (відкриті стрілки)
Коли товщина м’язів становить від 2 мм до 3 мм, це вважається сумнівним висновком. В такому випадку, розглядається діагноз пілороспазма або розвитку ГПС. Якщо товщина пілоричих м’язів нормалізується і при тривалому огляді спостерігається відкриття пілоричного каналу, можна розглянути пілороспазм.
Основною причиною помилково негативних результатів є надмірно розтягнутий шлунок, тому що антропілоричний канал спрямований назад в глибину живота (Зобр. 10)
Зображення 10: Зміна напрямку пілоричного каналу після годування.
Перед годуванням молоком пілорус (стрілки) спрямований на праву сторону і вперед. B. Після годування вісь пілоричного каналу (стрілки) спрямована вліво і назад.
Кишкова непрохідність
Інвагінація є найбільш поширеною причиною непрохідності тонкої кишки у дітей: 60% випадків відбуваються протягом першого року життя і 90% – у віці до 2 років. Як чутливість, так і специфічність УЗД досягають 100%. Хоча більшість випадків інвагінації у немовлят є ідеопатичними, вони також можуть бути пов’язані з гіпертрофованою лімфоїдною тканиною в термінальній клубової кишці. Приблизно 25% цих педіатричних пацієнтів мають очаговую масу або дифузну аномалію стінки кишечника, наприклад патологічні точки відведення.
Ілеоцекальна інвагінація зазвичай відбувається в підпечінковій області в правому верхньому квадранті черевної порожнини, хоча вона також була виявлена у верхній частині черевної середньої лінії і лівому верхньому квадранті. Якщо УЗД не виявляють інвагінацію, повинен бути досліджений весь живіт, щоб знайти інші причини болю в животі.
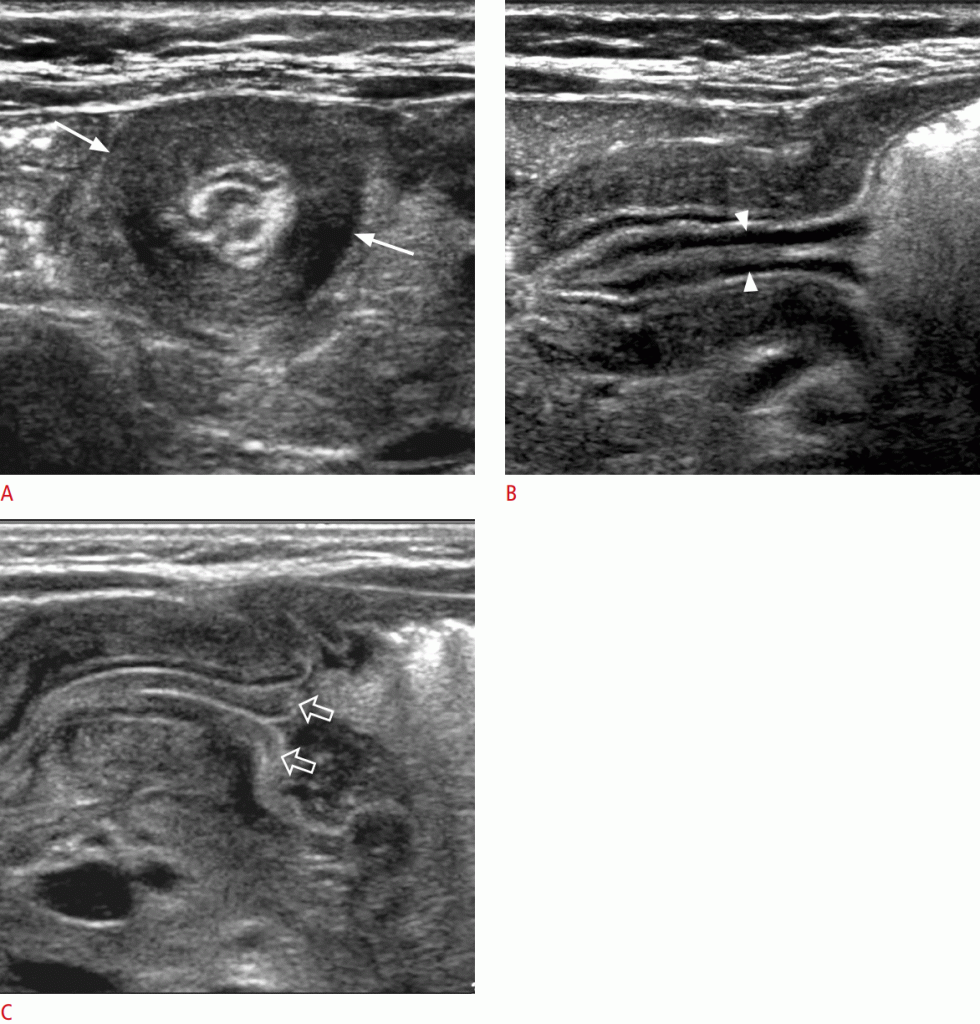
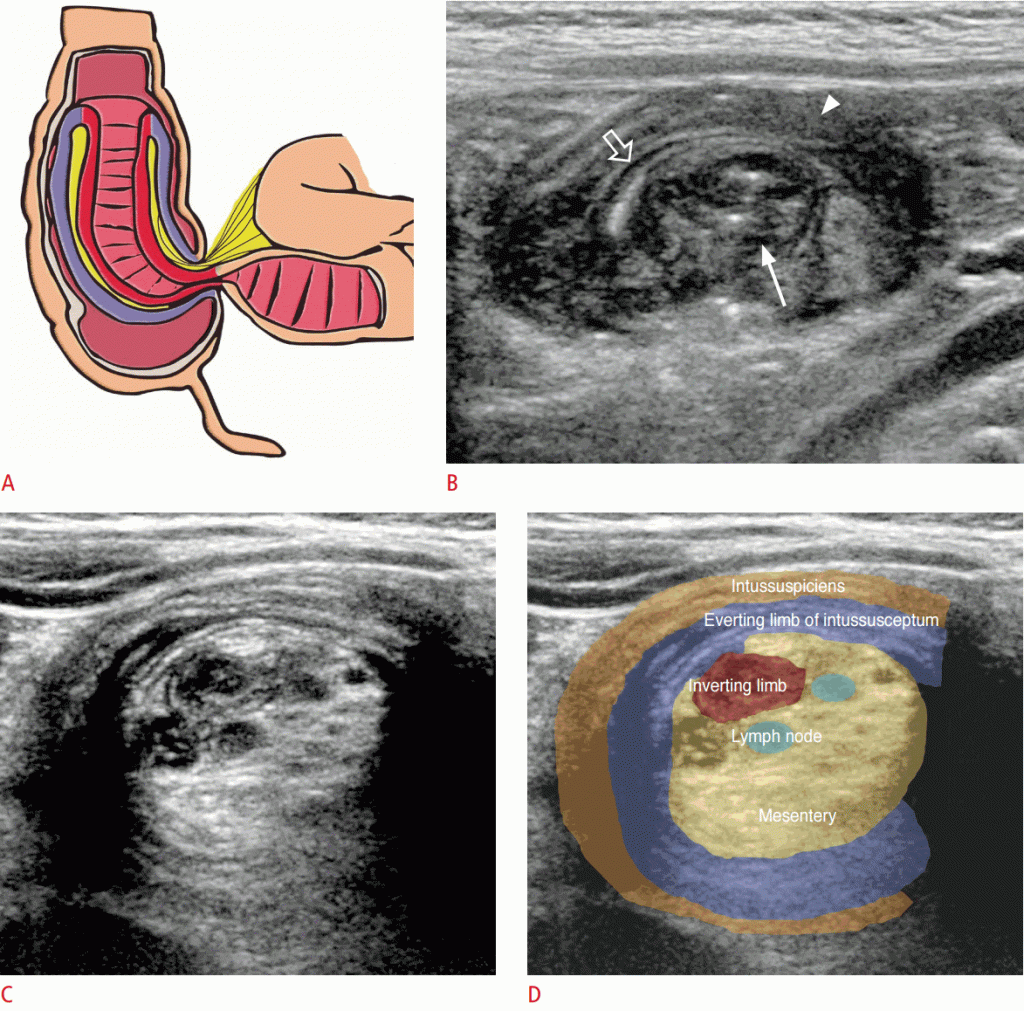
Проста ілеоколічна інвагінація складається з трьох сегментів кишечника. Проникаючі і повертаючі кінці кишкового тракту є кінцевою клубової кишкою, а зовнішня кишкова частина – товстою кишкою. УЗД виявило, що найбільш потовщеним сегментом є поворотна кінцівка інвагінта (через порушення кровопостачання). Брижа і лімфатичні вузли часто видно між двома сегментами кишкової артерії (Зобр. 11).
Зображення 11: Ілеоколічна інвагінація.
Інвертуюча частина (червона) і постійна частина (фіолетова) інвагінації (відповідно до ободової кишки). Зверніть увагу на брижі (жовту), укладену між двома кінцівками інвагіната. B. На передньому краї інвагінації кишки центральна частина (стрілка) і периферичні (стрілка) утворюють кільцевий знак. Центральний інвагінат відділений ехогенними лініями серози і брижі (відкрита стрілка).
Повідомлялося, що УЗД може виявити приблизно дві третини патологічних відведень. Дивертикул Меккеля, дуплікація кісти, поліп, лімфома і інтрамуральна гематома ГПС є загальними патологічними точками відведення (Зобр. 12). Слід подбати про те, щоб не пропустити точку патологічного відведення в незвичайних клінічних умовах, наприклад, у пацієнта, який не потрапляє в звичайну вікову групу (наприклад, <1 місяць або> 5 років), має аномальний тип інвагінації (дзвін, інвагінація тонкої кишки ), має тривалі симптоми або відчуває рецидив.
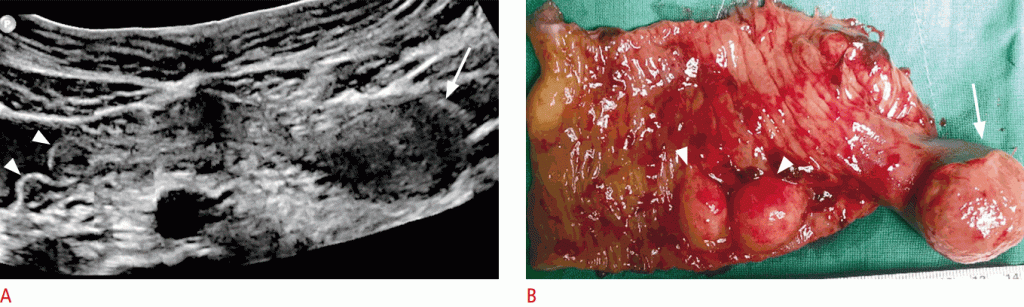
Зображення 12: 7-річний хлопчик з інвагінацією тонкої кишки.
А. Сонограма показує інвагінацію тонкої кишки з одним ножним поліпом (стрілка) і двома сессільними поліпами (наконечники стріл) в якості патологічних провідних точок. Б. Хірургічний зразок показує ті ж результати, які видно на сонограмі. Зверніть увагу на ніжку (стрілка) і сидячі поліпи (стрілки).
Тимчасова інвагінація тонкої кишки іноді виявляється випадково. Більшість випадків скороминущої інвагінації пов’язано з гіперперистальзацією тонкої кишки. Вони зазвичай менші, ніж ілеоцекальна інвагінація (діаметр <1 см), і розташовані в періумбіліку, лівому верхньому квадраті або лівому нижньому квадранті черевної порожнини. Повторне або тривале обстеження рекомендується для визначення, чи ураження вирішене. Якщо ураження є стійким і симптоматичним, з тривалим сегментарним залученням> 3,5 см, пацієнт повинен бути ретельно оціненим, щоб визначити патологічну точку відведення.
Гострий апендицит
Гострий апендицит є найбільш поширеним станом, яке вимагає операції на черевній порожнині у дітей. На відміну від дорослих, приблизно у однієї третини пацієнтів спостерігаються неспецифічні симптоми, такі як лихоманка, діарея і невизначений біль у животі, що може привести до неправильної діагностики.
Захворювання часто зустрічається у дітей молодшого віку (<6 років) через нездатність повідомити про свої симптоми. Отже, показники перфорації вище у цих молодих пацієнтів: 83% серед новонароджених і 51% -100% серед дітей у віці до 5 років. Чутливість і специфічність УЗД для діагностики апендициту становлять 80-95% і 90-100% відповідно.
Високочастотний лінійно-матричний датчик необхідний при використанні методу градуйованого стиснення. Важливе значення має повільна компресія в місці максимальної чутливості для оптимізації терпимості пацієнта. Крім того, слід уникати раптового віддалення датчика, щоб запобігти хворобливості відскоку. Конвексний датчик (1-5 МГц) може бути альтернативою, якщо звукове вікно слабке або передбачається, що апендикс розташований в ретроцекальній області.
Ілеоцекальний клапан є хорошим орієнтиром для визначення апендикса. Основа червоподібного відростка майже завжди розташовується в медіальній частині сліпої кишки, тільки каудально до ілеоцекального клапану. Розташування наконечника апендикса, однак, змінюється. Після локалізації ілеоцекального клапана, основу апендикса можна знайти шляхом сканування на 1-2 см від ілеоцекального клапана або клубової кишки. Стовщена глибока слизова, помітна складка і наявність перистальтичних рухів кінцевої клубової кишки є ключами до диференціювання апендикса.
Нормальний апендикс має діаметр ≤6 мм і стискається з використанням методу градуйованого стиснення. Ехогенна лінія, що представляє просвітню поверхню, розташована в центральній частині червоподібного відростка. Нормальна товщина стінки апендикса становить <3 мм. Можна побачити різну кількість люмінального повітря або рідини.
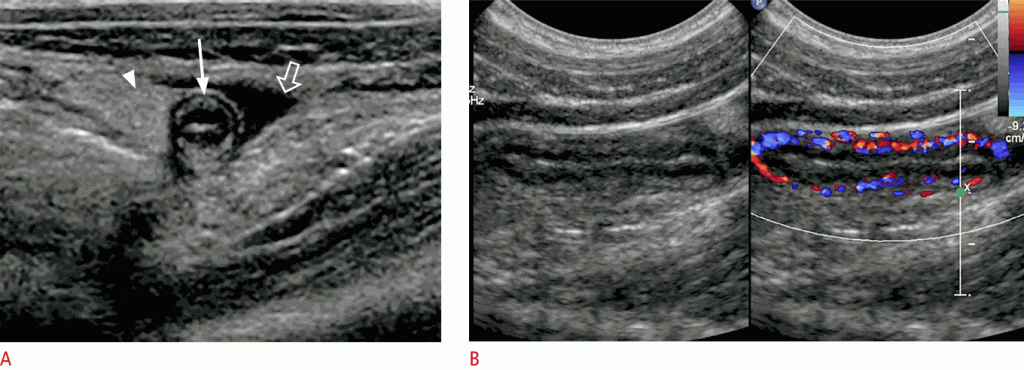
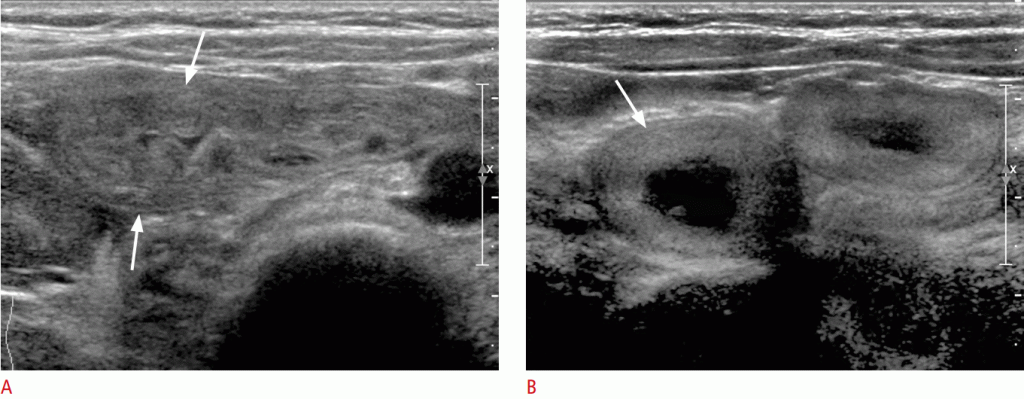
Найбільш достовірними сонографічними даними, пов’язаними з апендицитом, є втрата стисливості і максимальний зовнішній діаметр> 6 мм (Зобр. 13). Допоміжні знахідки – вид, схожий на мішень у вигляді короткої осі, потовщення ехогенності підслизової оболонки, заповнений рідиною просвіт, наявність аппендіколітів, збільшена периапендикулярна ехогенність, збільшені брижових ЛВ і невелика кількість періцекальної або периапендикулярної рідини. Гіперемія може бути помічена при кольоровому доплерівському дослідженні (Зобр. 14).
Зображення 13: Гострий апендицит.
A, B. Сонограма без стиснення (A) і з стисненням (B) показує нестисливий розширений апендикс діаметром більше 6 мм (стрілки). Зверніть увагу на потовщення ехогенності підслизової оболонки червоподібного відростка і підвищення ехогенності периапендикулярного жиру (наконечник стрілки).
Зображення 14: Допоміжні ознаки гострого апендициту.
На вигляді короткої осі показаний апендикс, схожий на мішень (стрілка) з помітним периапендикулярним жиром (наконечник стрілки) і невеликою кількістю периапендикулярної рідини (відкрита стрілка). B. Довгий осьової вид з кольоровим доплером показує потовщення ехогенності підслизової оболонки і гіперемію наросту червоподібного відростка.
Якщо запалення прогресує і розвивається гнійний апендицит, можуть бути присутніми гетерогенні ехогенність і гіперемічні зміни в периапендикулярній тканині. Гангренозні зміни передбачаються наявністю збільшеної дилатації червоподібного відростка і втратою ехогенності підслизового шару з відсутністю васкуляризації при доплеровському дослідженні (Зобр. 15). Крім того, перфорація передбачається при наявності запальної флегмони, що розглядається у вигляді маси зі змішаною ехогенністю, погано виражених петель кишечника в правому нижньому квадранті, потовщення фокальної стінки кишечника, внутрішньочеревеної рідини, локалізованого збору рідини або утворення абсцесу. Може виникнути утруднення візуалізації запаленого відростка, коли сталася перфорація (Зобр. 16).
Зображеня 15: Гангренозний апендицит.
A, B. Зображення в градаціях сірого (A) і кольорове доплерівське зображення (B) показують низьку ехогенність підслизового шару і відсутність судинного відтоку стінки апендикса. Зверніть увагу на апендіколіти (стрілки).
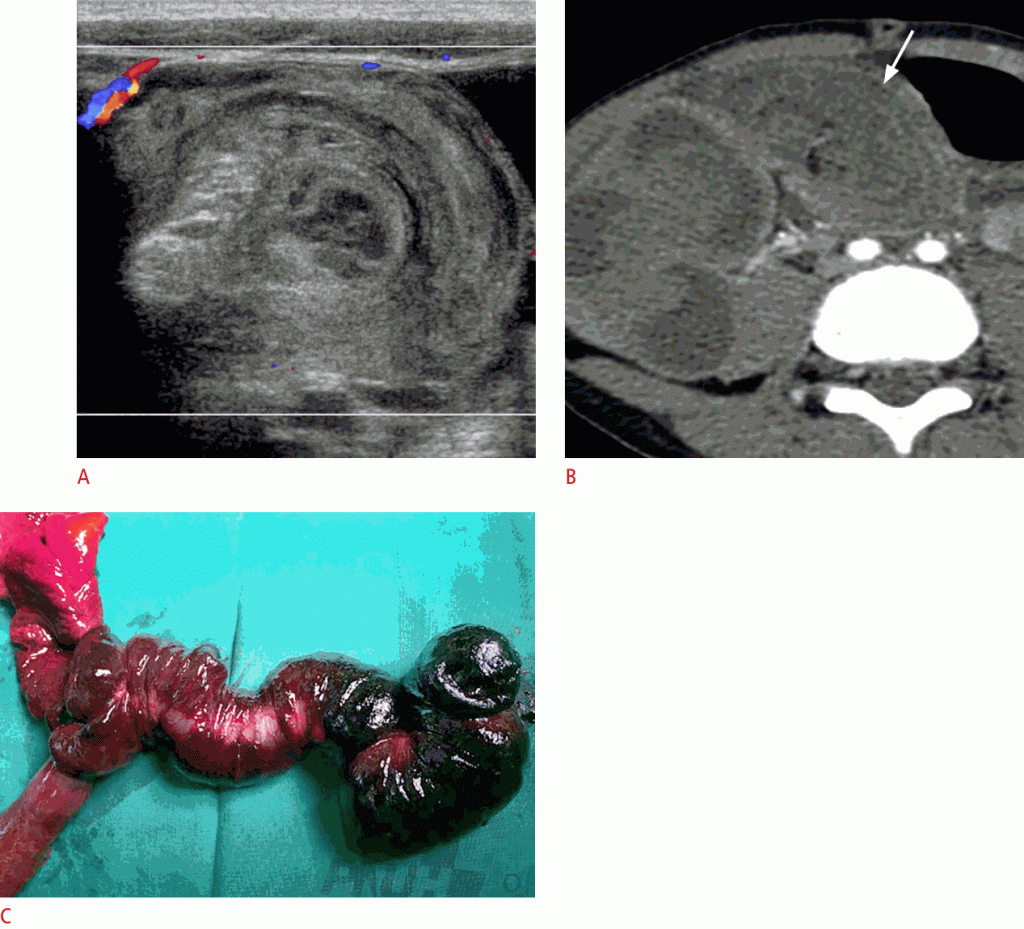
Зображення 16: Перфорований апендикс у 10-місячного пацієнта з лихоманкою невідомого походження.
A, B. Зображення в градаціях сірого показують придаток (стрілки), розширений за допомогою збору периапендикулярної рідини (стрілки) з низькою ехогенністю. Зверніть увагу на аппендіколіт в апендиксі (відкрита стрілка) і підвищену ехогенність периапендикулярного жиру. C. Зображення комп’ютерної томографії показує запальну флегмону і утворення абсцесу (наконечники стріл) в правому нижньому квадранті живота.
Брижовий лімфаденіт
Мезентеріальний лімфаденіт – це доброякісне, самообмежене захворювання. Він виникає в результаті первинного запального процесу або вторинних запальних змін, викликаних захворюванням черевної порожнини. Мезентеріальний лімфаденіт – це клінічне захворювання, яке діагностується після виключення інших причин болю в животі. Оскільки збільшення брижових ЛВ є єдиним очевидним відкриттям, УЗД важливо для виключення інших можливих причин болю в животі.
Повідомлялося про різні нормальні діапазони розмірів ЛВ, зазвичай в межах 4-20 мм по короткій осі. ЛВ> 5 мм по короткій осі поширені у нормальних, здорових дітей. Збільшені брижові ЛВ часто спостерігаються у педіатричних пацієнтів, однак, особливо у віці <10 років. Три або більше ЛВ > 5 мм на короткій осі можна вважати не нормальними.
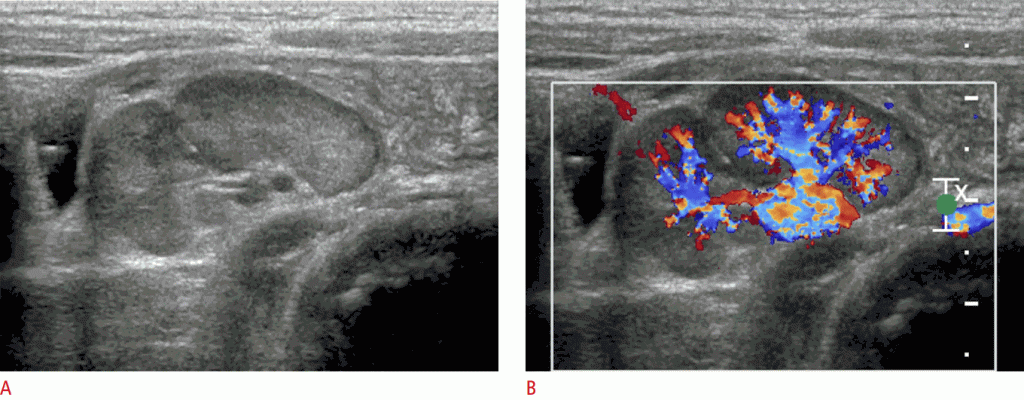
Збільшені брижових ЛВ часто бувають овальними, з або без підвищеної ехогенності перинатальної жирової тканини. Збережені жирові ворота служать ехогенною областю в центрі ЛВ. При кольоровому доплерівському скануванні центральні судинні ніжки видно з або без підвищеної васкуляризації (Зобр. 17). Важливо, щоб рентгенологи оцінили наявність запалення в апендиксі і шлунково-кишковому тракті. Злоякісні ЛВ слід підозрювати, коли вони мають округлу форму, а не овальну форму, відбувається втрата жирової перетинки і / або ЛВ має ексцентрично потовщену кору.
Зображення 17: Мезентеріальний лімфаденіт у 7-річного пацієнта з болем у животі.
A, B. Зображення в градаціях сірого (A) і кольорова доплерографія (B) показують збільшений брижових лімфатичний вузол з гіперемічними змінами. Лімфатичний вузол має овальну форму і містить збережену жирову тканину і центральну судинну ніжку.
Геморагічний васкуліт
ГВ – це системний васкуліт, який може вражати шлунково-кишковий тракт. Як часта причина болю в животі у дітей, вона проявляється у вигляді болю в животі і потовщення стінки кишки у 50-60% пацієнтів. Він часто включає ураження дванадцятипалої і тонкої кишки, хоча може вражати весь шлунково-кишковий тракт, імітуючи гострий апендицит. Біль в животі може попередити прояви шкіри. Отже, якщо у пацієнта спостерігається сильне потовщення стінки кишки в дванадцятипалій кишці і проксимальному відділі тонкої кишки, слід враховувати ГВ, навіть якщо ураження шкіри ще не з’явилися.
Поширеним сонографічним виявленням є потовщення стінки кишечника за участю дванадцятипалої кишки і проксимального відділу тонкої кишки внаслідок внутрішньоутробного крововиливу. ГВ, однак, може включати будь-який сегмент кишечника (Зобр. 18). Вогнищева інтрамуральна гематома може розглядатися як ехогенне ураження слизової оболонки або підслизової оболонки кишечника. Потовщення стінки кишечника через інтрамуральну гематому може мати максимальну товщину 9 мм. Крім того, гіперемію стінки кишечника можна побачити на кольоровому доплерівському дослідженні. Інтрамуральна гематома може бути провідною точкою інвагінації (Зобр. 19).
Зображення 18: ГВ за участю шлунково-кишкового тракту 6-річного пацієнта.
A, B. Зображення сірої шкали дванадцятипалої кишки (A) і тонкої кишки (B) показують концентричне потовщення стінки кишки зі злегка підвищену ехогенність стінки кишечника (стрілки)
Зображення 19: Інвагінація тонкої кишки через ГВ у 6-річного пацієнта з болем у животі.
Кольорове доплерівське зображення показує інвагінацію тонкої кишки з недостатньою васкуляризацією. B. Комп’ютерна томографія показує інвагінацію тонкої кишки (стрілка). C. Фотографія хірургічного зразка показує довгу сегментарну інвагінацію тонкої кишки з ішемією і сильним потовщенням стінки кишки.
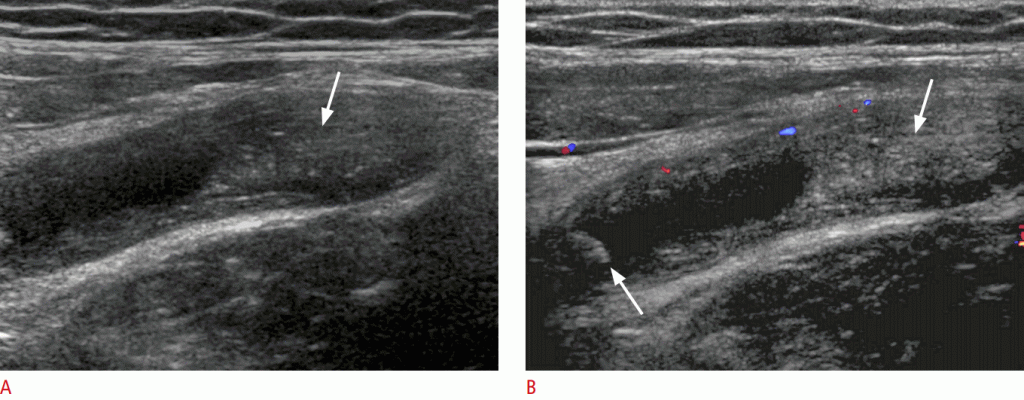
Сальниковий інфаркт
Інфаркт сальника є рідкісним захворюванням, хоча 15% всіх випадків зустрічаються у дітей. Це захворювання в даний час виявляється частіше через збільшення поширеності ожиріння і збільшення використання комп’ютерної томографії та УЗД. Інфаркт сальника зазвичай супроводжується болем в правій частині живота, яка пов’язана з такими симптомами шлунково-кишкового тракту, як анорексія, нудота і блювота. Таким чином, він імітує гострий апендицит.
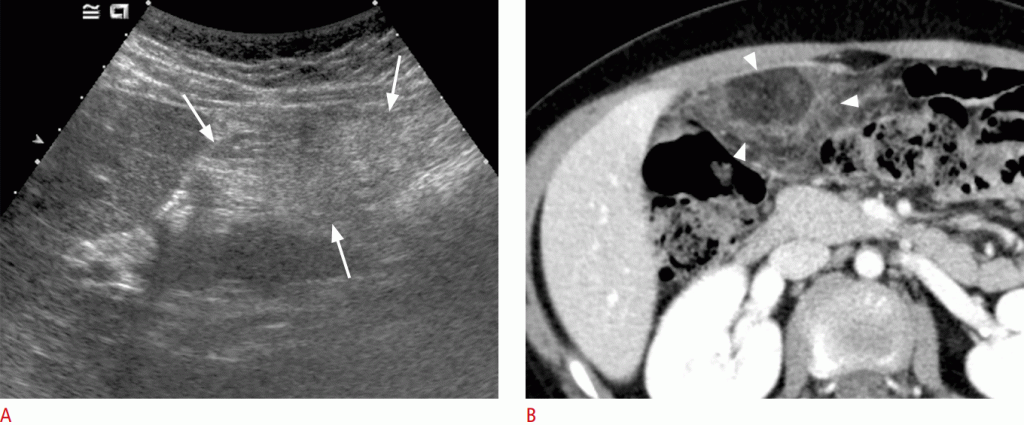
Типова сонографічна знахідка – яйцеподібна ехогенна маса, розташована між черевною стінкою і кишечником, часто в правому верхньому квадранті (Зобр. 20). На кольоровому доплеровському дослідженні це може проявлятися як периферичні гіперемічні зміни. Хоча УЗД мають хорошу діагностичну точність для цього діагнозу, точність є змінною, тому що вона залежить від лікаря. УЗД грають важливу роль у виключенні апендициту та інших захворювань шлунково-кишкового тракту. Раннє виявлення сальникового інфаркту може запобігти непотрібному хірургічне втручанню або КТ-скануванню.
Зображення 20: Інфаркт сальника у 9-річного пацієнта з гострим болем у животі.
На сонограмі показана область неоднорідного підвищення ехогенності, що примикає до черевної стінки (стрілки). B. На КТ показано вогнище жирової тканини, скрученого з гіпертонуцированним периферичним ореолом (наконечники стріл).
Висновок
УЗД є методом вибору для початкової оцінки гострого болю в животі у педіатричних пацієнтів через їх невеликі розміри тіла і наявність меншої кількості жирової тканини в черевній стінці і черевній порожнині. Таким чином, воно має оптимальне звукове вікно, на відміну від дорослих пацієнтів. Правильний вибір датчиків, оптимальне позиціонування і використання методів поступового стиснення покращують візуалізацію захворювань кишечника.
УЗД можуть діагностувати кілька захворювань, які викликають біль в животі і можуть розрізняти різні медичні і хірургічні проблеми у дітей. Ретельна оцінка потовщення стінки кишечника в поєднанні з такими додатковими даними, як накопичення рідини, підвищена ехогенність жирової тканини брижі, збільшені ЛВ, гіперемійовані зміни кишечника і аномальна перистальтика кишечника, збільшують діагностичні можливості УЗД. Кілька розладів, що імітують гострий апендицит (брижових лімфаденіт, ГВ і сальниковий інфаркт), слід враховувати при виконанні УЗД у педіатричних хворих з болями в правій частині живота і нормальним апендиксом.
У нашому каталозі представлений великий вибір апаратів з доступними високочастотними датчиками для досліджень органів шлунково-кишкового тракту. Зв’яжіться з нашим менеджером і він проконсультує вас!
Часті питання та відповіді (FAQ)
Які найпоширеніші невідкладні стани шлунково-кишкового тракту у дітей, що потребують екстреної ультрасонографії?
- Найпоширенішими є блювота, біль у животі, гематохезія (кров у калі) та діарея, з лихоманкою або без.
Який датчик найкраще використовувати для екстреної ультрасонографії шлунково-кишкового тракту у дітей?
- Для виявлення проблем з шлунково-кишкового тракту зазвичай використовують високочастотний (7,5-12,0 МГц) лінійний матричний датчик. Для маленьких дітей краще підійде конвексний датчик меншого розміру (5-8 МГц).
Що таке метод поетапного стиснення і як він використовується в ультрасонографії шлунково-кишкового тракту?
- Метод поетапного стиснення – це техніка, яка допомагає усунути газ з кишечника, покращуючи якість зображення. Він полягає в поступовому натисканні датчиком на черевну стінку.
Яка нормальна товщина стінки кишечника у дітей?
- Максимальна нормальна товщина стінки тонкої кишки у дітей становить 1,5 мм, товстої кишки – 2,0 мм. Товщина стінки кишечника ≥3 мм (тонкий кишечник) або ≥4 мм (товстий кишечник) може вказувати на патологію.
Які ультразвукові ознаки мальротації кишечника?
- Ненормальне розташування верхньої брижової вени (ВБВ) щодо верхньої брижової артерії (ВБА), а також забрюшинне розташування третьої частини дванадцятипалої кишки.
Які ультразвукові ознаки гіпертрофічного пілоричного стенозу (ГПС)?
- Товщина пілоричних м’язів > 3 мм і довжина каналу > 17 мм. Також може спостерігатися “подвійний слід” та неможливість розтягнути пілоричний канал.
Що може призвести до помилково позитивних або помилково негативних результатів при ультрасонографії шлунково-кишкового тракту?
- Помилково позитивні результати можуть бути пов’язані з не центральним скануванням, а помилково негативні – з сильним здуттям живота, дефансом, великою кількістю газу в кишечнику та/або недосвідченістю лікаря.

















23.06.2020
larysa polishchuk
26.05.2020
Голоцван Нина Викторовна