🤖 Краткий пересказ от ИИ
Статья подробно описывает методики проведения биопсии молочной железы под ультразвуковым контролем, уделяя особое внимание Core-биопсии (трепанобиопсии) и Тонкоигольной аспирационной биопсии (FNAB), а также их применение в сложных случаях.
В материале представлены рекомендации по подготовке пациентов, выполнению процедур, размещению маркеров и послепроцедурному ведению. Для успешной диагностики и минимизации рисков важно точное следование протоколам и адекватная визуализация, для чего могут быть полезны современные УЗИ аппараты.
✅ Ключевые тезисы из статьи:
- Диагностика: Core-биопсия и FNAB являются основными методами получения образцов ткани молочной железы для гистологического исследования под УЗ-контролем.
- Лечение: Выбор тактики биопсии зависит от характеристик поражения, плотности ткани молочной железы и наличия имплантатов, требуя тщательного планирования.
- Преимущества: УЗ-контролируемая биопсия обеспечивает точность, минимальную инвазивность и возможность проведения в амбулаторных условиях.
- Ограничения: Сложности могут возникать при плотной ткани, мелких или кистозных поражениях, а также при наличии имплантатов, требуя специальных техник.
Последнее обновление: 22 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
АВТОРЫ: Jennifer A. Harvey, Alecia W. Sizemore
Продолжение статьи. Чтобы прочитать начало, нажмите сюда
CORE-БИОПСИЯ (ТРЕПАНОБИОПСИЯ)
- Для установления взаимопонимания с пациентом может быть полезно:
- Продемонстрировать потенциально пугающие звуки для пациента, такие как: звук автоматического «выстреливания» иглы.
- Рассмотрите возможность использования терминов «устройство для биопсии» и «образец», вместо «пистолет» и «выстрел», соответственно, что может помочь уменьшить тревожность пациентов.
- Датчик удерживается в одной руке, а устройство для биопсии – в другой (см. рис. 5). Использование доминирующей руки для любого действия – полезный навык для отработки.
- Совместите длинную ось датчика с очагом поражения и дерматотомией, чтобы определить планируемую траекторию иглы для биопсии (см. рис. 4 и 5D).
- Необходимо поддерживать постоянную визуализацию очага поражения с момента введения местной анестезии до размещения биопсийного маркера.
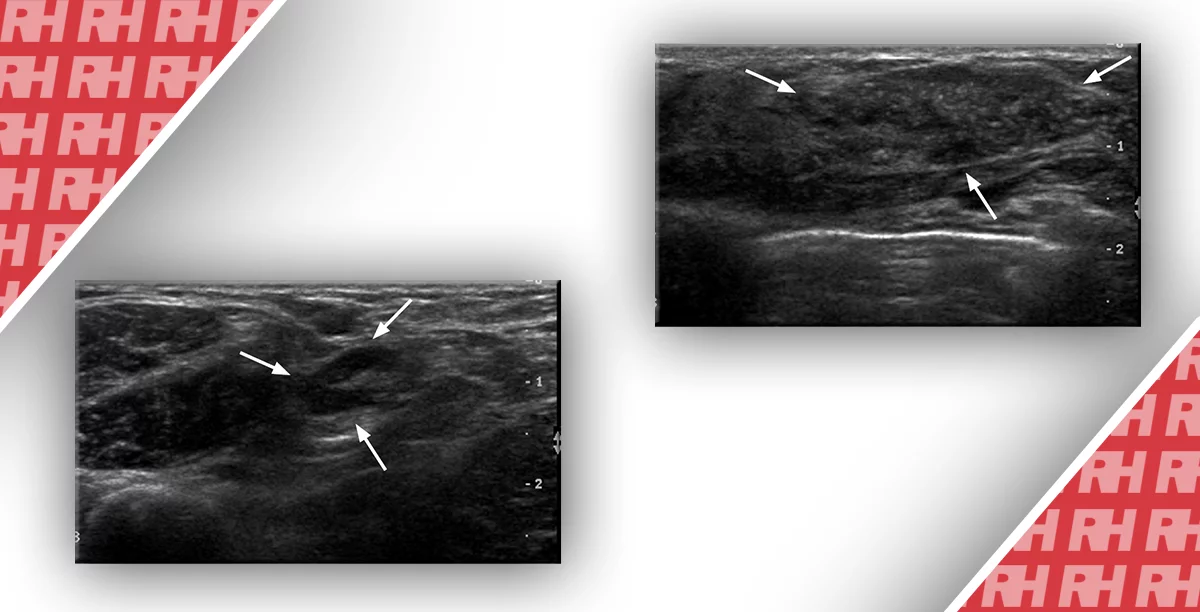
- Небольшие или кистозные поражения зачастую тяжело визуализируются после инъекции местного анестетика, или после получения первого образца ткани (рис. 6).
Рис. 6. 41-летняя женщина с образованием на исходной маммограмме (не показана). (А) Соответствующее сложное образование с преимущественно кистозными компонентами показано на сонограмме (стрелка). Биопсийный маркер расположен позади сложного образования перед проведением биопсии (полая стрелка). (B) Послепроцедурное изображение после первого проведения демонстрирует иглу, которая проходит через очаг поражения (стрелка), в области перемычек. (C) Предварительное изображение для второго проведения демонстрирует частичное разделение образования. Гистологическое исследование показало кисту с острым воспалением.
- Поэтому датчик должен быть фиксирован в устойчивом и стабильном положение.
- Удерживайте длинную ось основания датчика между большим и указательным пальцами. Стабилизируйте положение датчика, выпрямив четвертый и пятый пальцы вдоль молочной железы (см. рис. 5C).
- Местная анестезия проводится путем инъекции лидокаина (2%) в кожу, вдоль предполагаемого пути иглы и за пределами отдаленной части поражения. Траектория иглы может проходить через твердые поражения; однако рекомендуется избегать прокалывания кистозных поражений при проведении обезболивания.
- Буферизация лидокаина, кислотного соединения, может уменьшить боль, связанную с инъекцией. Буферирование может быть достигнуто добавлением бикарбоната натрия (8,4%) в объемном соотношении 10: 1 (5 мл лидокаина с 0,5 мл бикарбоната).
- Лидокаин с адреналином (1: 100 000) может использоваться для уменьшения кровотечения во время процедуры.
- Инъекция лидокаина с адреналином в кожу или зону терминального капиллярного русла может привести к очаговому некрозу.
- Избегайте использования лидокаина с адреналином у женщин, которые могут иметь поражение сосудистого русла (например, диабет), известное сосудистое заболевание, предшествующую лучевую терапию молочной железы или если поражение расположено близко к коже.
- Выполняйте дерматотомию одним движением скальпеля 11-го номера.
- Вставьте иглу для биопсии на небольшое расстояние в ткань молочной железы настолько глубоко, чтобы только идентифицировать передний край иглы.
- При проведении выравнивания и совмещения оси датчика вдоль траектории, которая определяется точкой дерматотомии и очагом поражения, незначительные перемещение иглы постепенно размещают иглу в плоскости датчика, что приводит к визуализации оси иглы (рис. 7).
- Минимизация компрессии ткани, особенно со стороны датчика, где расположен большой палец, также способствует более ранней визуализации иглы.
- Как только будет идентифицирована игла, сделайте корректировку глубины или угла, прежде чем продвигать её дальше к очагу поражения.
- Сложность идентификации иглы во время процедуры обычно связана с отсутствием соответствия плоскости иглы и датчика. Обратите внимание на взаимосвязь между точкой дерматотомии, иглой и датчиком, которая облегчает проведение коррекции. Визуализацию иглы можно улучшить либо путем регулировки положения иглы, либо путем вращения датчика (см. рис. 7).
Рис. 7. Визуализация иглы. (A) Если датчик соответствует очагу поражения и точки дерматотомии, небольшое перемещение иглы приводит иглу в плоскость датчика. (B) Если игла не визуализируется с использованием этой техники, то очаг поражения переопределяется на основе ориентира точки дерматотомии путем вращения датчика. SN – дерматотомия (надрез кожи); N – игла; L – очаг поражения.
- Когда положение иглы находится в желаемой плоскости относительно точки дерматотомии и очага поражения, продвиньте иглу к проксимальному краю поражения. Важное значение имеет непрерывное наблюдение за иглой.
- Перед получением образца ткани убедитесь, чтобы ≥ 2,2 см траектория иглы при биопсии не привела к повреждению стенки грудной клетки.
- После получения образца ткани и перед удалением иглы проведите сканирование и сохраните изображения, чтобы подтвердить факт прохождения иглы через очаг поражения (см. рис. 4D).
- Пять образцов ткани обычно получают при использовании иглы 14-го калибра.
- Отбор дополнительных образцов ткани может быть полезен:
- Если образцы выглядят фрагментированными или не тонут, когда помещаются в фиксирующую жидкость.
- В случаях больших образований из-за неоднородности опухоли.
- В случаях, когда статус рецептора может использоваться для проведения неоадъювантной терапии.
РАЗМЕЩЕНИЕ РЕНТГЕНКОНТРАСТНОГО МАРКЕРА
- Необходимость размещения рентгенконтрастного маркера (Ultraclip; Inrad, Kentwood, MI, USA) после отбора образцов ткани важна по целому ряду причин (см. рис. 5E):
- Постпроцедурная маммограмма с биопсийным маркером на месте может подтвердить соответствие между сонографическими и маммографическими результатами (см. рис. 2, рис. 8D).
- Рентгенконтрастный маркер может быть наиболее очевидным или единственным свидетельством визуализации, которое обозначало бы прежнее местоположение даже большого ракового поражения с полным ответом на неоадъювантную химиотерапию.
- Маркер, который помещен непосредственно позади небольшого или кистозного образования, до проведения отбора проб, может помочь в последующей локализации поражения.
- Использование маркеров различной формы, помогает отличать области различных поражений в одной и той же молочной железе, в которой проводится отбор тканей для гистологического исследования.
Рис. 8. Трепан биопсия (core-биопсия) под ультразвуковым контролем пальпируемого подозрительного образования у 42-летней женщины с солевыми грудными имплантатами. (A) Краниокаудальная проекция правой молочной железы демонстрирует пальпируемое образование в передней части молочной железы (лучше видно при смещении имплантата (круг)). Определяется солевой субмускулярный имплантат (полая стрелка). (В) Ультрасонография демонстрирует соответствующее гипоэхогенное образование неправильной формы с неровными краями и тонким эхогенным ореолом (стрелка), который находится непосредственно перед имплантатом (полая стрелка). (C) Core-биопсия под ультразвуковым контролем проводилась с использованием траектории иглы (открытая стрелка), параллельной имплантату. Игла проходит через очаг поражения (стрелка). Гистологическое исследование показало инвазивную протоковую карциному. (D) Послепроцедурная маммограмма документирует небольшое постбиопсийное кровоизлияние и клипсу в области образования (круг).
- Существуют лишь незначительные недостатки в размещении рентгенконтрастного маркера. При этом пациентам необходимо сообщать следующее:
- Титановые маркеры имеют минимальное взаимодействие с МРТ молочной железы.
- Маркеры не будут посылать сигналы тревоги при прохождении осмотра в аэропорту (или другой зоны безопасности).
ТОНКОИГОЛЬНАЯ АСПИРАЦИОННАЯ БИОПСИЯ (FNAB)
При FNAB используется кратчайшая траектория к очагу поражения.
- Лидокаин (2%) без адреналина вводится локально для анестезии.
- Спинальная игла вводится в кожу на краю датчика и приближается к поражению под углом от 30 ° до 45° (см. рис. 3).
- Игла продвигается в очаг поражения, внутренний стилет удаляется, при этом игла быстро перемещается назад и вперед в пределах поражения. Клетки удаляются из очага поражения на основе капиллярного действия.
- Обычно выполняют 2 или 3 прохода иглы.
- Материал может быть немедленно нанесен на предметные стекла для специалиста-цитопатолога. Как вариант иглы могут быть опущены в консервирующий раствор (Cytolyte, Cytyc Corp., Marlborough, MA, USA) и предметные стекла создаются позже.
СЛОЖНЫЕ СЛУЧАИ
Плотная ткань молочной железы
- Плотная ткань молочной железы может затруднять продвижение иглы.
- Коаксиальная система с установкой троакара 12-го калибра (TruGuide, Bard, Covington, GA, USA) обеспечивает путь к поражению, который может быть слегка изменен для отбора проб из различных областей поражения, без необходимости проходить плотную ткань для каждого образца несколько раз.
Имплантаты
- Стереотаксическое наведение может быть более легким, чем ультразвуковое наведение, способом доступа к очагу поражения, которое идентифицировано маммографически, поскольку имплантат при этом может быть смещен к грудной стенке компрессионной пластиной.
- Тем не менее, большинство поражений все еще могут подвергаться биопсии с помощью ультразвукового исследования (см. рис. 8). Наличие имплантата увеличивает необходимость тщательного планирования доступа к поражению.
- Более наклонный путь иглы вдоль края молочной железы обычно позволяет игле сохранять траекторию параллельно имплантату.
Маленькие поражения
- Визуализация поражения может ухудшиться после первого или второго прохождения иглы, или после инъекции лидокаина.
- Сохранение в поле зрения небольшого поражения в ходе всей процедуры, от инъекции лидокаина до размещения маркера, является ключевым моментом.
- Размещение устройства DVAB, непосредственно позади небольшого поражения и прямая его визуализация во время отбора проб, помогает обеспечить адекватный отбор образца ткани.
Потенциально кистозные поражения
- Очень маленькое или очень гипоэхогенное поражение может быть трудно охарактеризовать как кистозное или твердое (см. рис. 6).
- Клипса может быть размещена сзади от поражения до CNB, что будет способствовать последующей локализации поражения во время отбора проб и в случае необходимости хирургической биопсии на основании результатов патогистологии.
Очаги кальцификации
Подозрительные очаги кальцификации лучше всего исследовать с помощью стереотаксического наведения.
- Хотя очаги кальцификации зачастую можно идентифицировать при ультрасонографии, имейте в виду, что даже небольшое количество вводимого воздуха может затенять кальцификацию.
- В тех случаях, когда биопсия под стереотаксическим контролем не представляется возможной, образцы очагов кальцификации можно отбирать с помощью ультразвукового исследования (см. рис. 1).
- DVAB помогает оптимизировать получение образцов ткани с очагами кальцификации.
- Если поражение в основном представлено в виде очагов кальцификации, необходимо выполнить рентгенограмму молочной железы для подтверждения адекватности отбора проб ткани.
- Размещение рентгеноконтрастного маркера и послепроцедурная маммография также помогают подтвердить адекватность проведения биопсии.
Поражения молочной железы большого размера
Доступ через боковую зону молочной железы является оптимальным, однако:
- Такой доступ при биопсии глубоких поражений в большой молочной железе приводит к необходимости преодоления больших расстояний.
- Альтернативно, можно выбрать более короткую точку входа на передней стенке груди.
- Чтобы установить траекторию иглы, параллельную грудной стенке, иглу можно использовать для поднятия очага поражения кпереди, на удалении от грудной стенки (рис. 9).
Рис. 9. Core-биопсия глубокого поражения в молочной железе большого размера. Место для входа иглы можно выбрать на передней стенке молочной железы. Поражение может быть приподнято иглой кпереди от грудной стенки, для получения траектории, параллельной грудной стенке.
Лимфатические узлы
Параллельный доступ нецелесообразен для проведения сore-биопсии подмышечных лимфатических узлов.
- Медиальная граница подмышечной впадины определяется грудными мышцами и боковой границей широчайшей мышцы спины, которые создают углубление, в котором лимфатические узлы зачастую занимают самую глубокую зону.
- Поэтому следует использовать доступ под острым углом, аналогичный использованию FNAB.
- Лимфатические узлы часто находятся непосредственно перед подмышечной артерией и веной, что затрудняет использование длинных игл.
- Подмышечные лимфатические узлы можно отбирать, используя либо FNAB, либо иглу для биопсии с ручным управлением, такую как «Temno» или «Achieve» (Cardinal Health, McGraw Park, IL, USA) (рис. 10).
Рис. 10. Core-биопсия под ультразвуковым контролем подмышечных лимфатических узлов. (A) Ультрасонография подмышечного лимфатического узла слева (наконечники стрел) у 41-летней женщины, с недавно диагностированным инвазивным раком молочной железы, демонстрирует очаговое кортикальное утолщение, подозрительное для метастатического процесса (крестики). (B) Core-биопсия под ультразвуковым контролем подозрительной зоны с использованием неавтоматической иглы. Игла находится в открытом положении с выемкой, в центре коры лимфатического узла (стрелки). Кончик иглы находится внутри лимфатического узла и больше не продвигается после получения образца ткани. Гистологическое исследование показало метастатическую инвазивную протоковую карциному.
- Выполнение FNA лимфатического узла, как правило, достаточно в условиях известного или подозреваемого злокачественного новообразования.
- Core-биопсия предпочтительна в случае, если наличие злокачественного процесса неизвестно или подозревается, поскольку в этом случае необходимо изучить всё строение лимфатического узла для того, чтобы поставить более точный диагноз.
- Один или два образца ткани могут быть отправлены для исследования методом проточной цитометрии для оценки вероятности наличия лимфомы, которую трудно диагностировать, основываясь только на гистологии основного образца биопсии.
ПОСЛЕПРОЦЕДУРНАЯ ОЦЕНКА
Когда процедура завершена:
- Осуществляется ручная компрессия над всей траекторией иглы, включая точку дерматотомии и зону поражения, в течение 5-10 минут.
- Дерматотомия может быть закрыта либо Steri-Strip (3M, St. Paul, MN, USA), либо клеем для кожи (Dermabond; Ethicon, Inc, Somerville, NJ, USA).
- Послепроцедурная маммография может подтвердить, что отбор проб поражений соответствует данным на маммограмме (см. рис. 2 и 8).
- Если биопсийный маркер, помещенный после биопсии под ультразвуковым наведением, отсутствует в очаге поражения на маммограмме, может потребоваться стереотаксическая биопсия согласно данным маммографии (см. рис. 2).
ОСЛОЖНЕНИЯ И ИХ ЛЕЧЕНИЕ
Осложнения биопсии под ультразвуковым контролем немногочисленны.
- Риск развития гематомы для пациентов, которым проводится CNB под ультразвуковым контролем с помощью иглы 14-го калибра, составляет приблизительно 2%.
- У пациентов, которые принимают антикоагулянты риск выше.
- Инфекционные осложнения встречаются достаточно редко (у менее чем 1% пациентов, согласно практике авторов).
- Когда развивается инфекция после биопсии, обычно назначается лечение цефалоспорином второго поколения (например, цефалексином).
- У кормящей женщины после CNB может развиться молочный свищ. Свищ обычно не закрывается до завершения грудного кормления.
РАДИОЛОГИЧЕСКИ-ГИСТОЛОГИЧЕСКАЯ КОРРЕЛЯЦИЯ
При получении результатов биопсии:
- Все изображения каждого пациента должны быть пересмотрены для проведения корреляции.
- Гистологическое исследование должно объяснять данные ультрасонографии (и маммографии, и МРТ).
- Если гистологическое исследование выявило злокачественный процесс, информация должна быть непосредственно предоставлена пациенту, со ссылкой на врача.
- Если гистологическое исследование выявило доброкачественный процесс, который согласуется с данными визуальной диагностики, тогда через 6 месяцев выполняется контрольная ультрасонография для того, чтобы убедиться, что поражение стабильно.
- Маммография может быть выполнена вместо ультрасонографии, если изображение хорошо визуализируется маммографически.
- Если повторное гистологическое исследование подтверждает специфический доброкачественный процесс, который также согласуется с данными визуальной диагностики (например, фиброаденома), тогда можно выполнять контрольную ультрасонографию через 1 год.
- Несоответствие гистологического исследования данным визуальной диагностики, требует повторной CNB или хирургической биопсии примерно в 3% случаев.
- Когда характеристики изображения очага поражения не объясняются гистологией, следует рекомендовать дополнительное проведение биопсии либо путем хирургической биопсии, либо повторной CNB.
- Рак обнаруживается при повторной биопсии у 24-50% пациентов. Аналогичным образом, если поражение оценивалось как BI-RADS 5-й категории, следует выполнять хирургическую биопсию, если диагноз рака не получен по данным гистологии ткани при CNB.
- Определенные гистологические проявления, обнаруженные на CNB, имеют высокую степень риска. Такие состояния включают: атипичную гиперплазию протоков (АГП), лобулярную карциному in situ, атипичную лобулярную гиперплазию, радиальное склерозирующее поражение и папиллярные поражения.
- Литературные данные преимущественно основаны на комбинированной стереотаксической (крупнокалиберной) и ультразвуковой (14-го калибра) биопсии, и не являются специфическими для биопсии под ультразвуковым контролем. Частота перерождения до протоковой карциномы in situ или инвазивного рака лучше всего документирована для АГП, и составляет от 18 до 50%.
- Следует рекомендовать хирургическое иссечение в случае, когда при core-биопсии определяется АГП. Тактика действий при остальных поражениях менее четкая, так как они менее распространены, и в литературе приводится широкий спектр результатов.
СВЯЗЬ С ПАЦИЕНТОМ
После того, как гистологическое исследование будет пересмотрено и даны рекомендации, результаты биопсии могут быть переданы непосредственно пациенту или лечащему врачу, который может передать результаты пациенту. Обсуждение результатов может проводиться лично или по телефону. В дополнении к первоначальным данным биопсии, должны содержаться рекомендации и сообщения о результатах исследования.
КАЧЕСТВО
Необходимо создать постоянную программу обеспечения качества для мониторинга результатов ультразвуковой биопсии молочной железы. Программа должна оценивать:
- положительную прогностическую ценность
- несогласованность результатов доброкачественных процессов
- ложно-отрицательные результаты
- осложнения для всего центра и каждого радиолога
- доступные программы аккредитации.
РЕЗЮМЕ
Естественная кривизна молочной железы используется как преимущество для проведения биопсии молочной железы под ультразвуковым контролем. Техника свободного наведения (мануального), после её освоения, как правило, является самым быстрым и точным методом проведения ультразвуковых вмешательств. Введение иглы на периферии молочной железы создает траекторию, параллельную грудной стенке. Эта методика имеет достаточно небольшое количество противопоказаний и осложнений. Сложные случаи требуют дополнительного планирования; однако большинство поражений молочной железы, видимых на сонограмме, поддаются биопсии под ультразвуковым наведением. Поражения, которые расходятся с результатами биопсии, должны подвергаться повторному гистологическому анализу, либо путем чрескожной, либо эксцизионной биопсии. Результаты биопсии под ультразвуковым наведением должны контролироваться для всего медицинского центра и каждого радиолога для обеспечения высокого качества процедуры.
Рекомендуем ознакомиться с возможностями УЗ сканера экспертного класса GE Voluson E8.
Вопросы и Ответы (FAQ)
Какие техники используются для проведения биопсии молочной железы под ультразвуковым контролем?
- Основными методами являются Core-биопсия (трепанобиопсия) и Тонкоигольная аспирационная биопсия (FNAB). Обе процедуры направлены на получение образцов ткани для гистологического исследования, но отличаются используемым инструментом и методом забора материала.
Как подготовить пациентку к Core-биопсии и снизить ее тревожность?
- Для снижения тревожности пациентки рекомендуется продемонстрировать потенциально пугающие звуки (например, звук “выстреливания” иглы) и использовать термины вроде “устройство для биопсии” и “образец” вместо “пистолет” и “выстрел”. Важно поддерживать постоянную визуализацию очага поражения на протяжении всей процедуры.
Какие меры предосторожности следует соблюдать при местной анестезии перед биопсией?
- Местная анестезия обычно проводится лидокаином (2%). Для уменьшения боли от инъекции лидокаин можно буферизовать бикарбонатом натрия. Следует избегать использования лидокаина с адреналином у пациентов с определенными состояниями (диабет, сосудистые заболевания, после лучевой терапии) или если поражение близко к коже, чтобы предотвратить очаговый некроз.
В чем заключается важность размещения рентгенконтрастного маркера после биопсии?
- Размещение рентгенконтрастного маркера (например, клипсы) после биопсии необходимо для подтверждения соответствия сонографических и маммографических результатов, обозначения места бывшего расположения крупного опухолевого поражения (особенно после полного ответа на неоадъювантную химиотерапию), а также для облегчения последующей локализации поражения.
Какие сложности могут возникнуть при биопсии плотной ткани молочной железы и как их преодолеть?
- Плотная ткань молочной железы может затруднять продвижение иглы. Для решения этой проблемы может использоваться коаксиальная система с установкой троакара 12-го калибра, которая создает путь к поражению и позволяет брать образцы из разных областей без многократного прохождения плотной ткани.
Как проводится биопсия молочной железы при наличии имплантатов?
- При наличии имплантатов биопсия под ультразвуковым контролем все еще возможна. Важно тщательное планирование доступа, чтобы траектория иглы была параллельна имплантату. Иногда стереотаксическое наведение может быть предпочтительнее, так как позволяет сместить имплантат к грудной стенке.
Каковы основные осложнения биопсии молочной железы под ультразвуковым контролем и как они лечатся?
- Наиболее распространенным осложнением является гематома, риск развития которой составляет около 2% (выше у пациентов, принимающих антикоагулянты). Инфекционные осложнения встречаются редко (менее 1%), и при их возникновении обычно назначается соответствующее лечение.















14.10.2019
Уляна Супрун