🤖 Краткий пересказ от ИИ
Ультразвуковое исследование (УЗИ) играет все более важную роль в диагностике заболеваний околощитовидных желез, особенно в дифференциации поражений паращитовидных желез от поражений щитовидной железы и в предоперационной локализации очагов гиперфункции. Развитие нехирургических методов лечения также расширяет спектр задач для врачей УЗИ.
Статья описывает нормальную анатомию и УЗИ-признаки паращитовидных желез, подходы к локализации очагов гиперфункции при первичном гиперпаратиреозе (ГПТ), а также рассматривает инциденталомы паращитовидных желез и методы лечения нефункциональных кист, такие как аспирация и абляция этанолом. Для более глубокого понимания возможностей диагностики и лечения, ознакомьтесь с УЗИ аппаратами.
✅ Ключевые тезисы из статьи:
- Диагностика: УЗИ помогает выявлять и локализовать патологии паращитовидных желез, отличая их от поражений щитовидной железы.
- Лечение: Для нефункциональных кист паращитовидных желез предпочтительна аспирация под УЗИ-контролем, а при рецидивах — абляция этанолом.
- Преимущества: Минимально инвазивная паратиреоидэктомия, основанная на точной предоперационной локализации, снижает риски для пациентов и затраты.
- Ограничения: Нормальные паращитовидные железы обычно не видны на УЗИ, а увеличение может быть спутано с другими структурами (например, лимфоузлами).
Последнее обновление: 22 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Автор: Jin Yong Sung
Вступление
Роль врачей УЗИ в лечении заболеваний околощитовидных желез ранее была ограничена предоперационной локализацией очагов гиперфункции паращитовидных желез. Тем не менее, врачи должны играть более активную роль, потому что становится все более необходимым отличать поражения паращитовидных желез, обнаруженные во время УЗИ щитовидной железы, от поражений щитовидной железы.
Кроме того, появились некоторые альтернативные нехирургические методы лечения поражений околощитовидных желез. Все эти аспекты будут рассматриваться ниже в статье.
Нормальная анатомия и УЗИ паращитовидных желез
Нормальные околощитовидные железы очень маленькие, приблизительно 6 мм в черепно-каудальном измерении и 3-4 мм в поперечном измерении, с формой, похожей на сплющенный диск.
Паращитовидные железы нормального размера обычно не определяются большинством методов визуализации. Следовательно, паращитовидная железа, которая видна на УЗИ вызывает подозрение.
Верхние околощитовидные железы обычно расположены в задней части верхних долей щитовидной железы, с небольшим анатомическим изменением в популяции. Нижние околощитовидные железы имеют более изменчивое расположение из-за их эмбриологического отношения к тимусу. Нижние околощитовидные железы расположены вдоль латерального нижнего полюса щитовидной железы у 50% населения, тогда как у 15% населения они расположены на 1 см ниже нижней доли щитовидной железы.
Обследование подозрения на увеличение паращитовидной железы должно включать двусторонние продольные и поперечные изображения от сонных артерий до срединной линии с бифуркацией сонной артерии в качестве верхней границы и входа в грудную полость в качестве нижней границы.
Локализация очага гиперфункции паращитовидных желез
Патологические поражения, связанные с первичным гиперпаратиреозом (ГПТ), включают одиночную аденому (80% -85%), мультигландулярную болезнь (15% -20%) и карциному (<1%). Многозеркальные заболевания околощитовидной железы обусловлены гиперплазией всех околощитовидных желез или, иногда, двойными аденомами.
Одиночные аденомы могут быть вылечены путем удаления аденомы. Однако пациентам с подозрением на мультигландулярное заболевание, а также пациентам с неоднозначной локализацией поражения при предоперационной визуализации может потребоваться двустороннее исследование шеи, поскольку чувствительность визуализации при обнаружении мультигландулярной болезни ниже.
Большинство первичных пациентов с ГПТ имеют заболевание одной железы, что привело к переходу от традиционного двустороннего исследования шеи, включающего оценку всех четырех желез, к малоинвазивной паратиреоидэктомии. Это изменение было обусловлено потенциалом снижения заболеваемости пациентов и снижения затрат при аналогичных показателях хирургического успеха. Минимально инвазивная паратиреоидэктомия требует предоперационных исследований локализации, в которых традиционно используется сцинтиграфия. Сцинтиграфия представляет гиперфункционирующие поражения паращитовидной железы в качестве областей устойчивого повышенного поглощения в отсроченной фазе, в отличие от более быстрого вымывания, которое наблюдается в нормальной ткани паращитовидной железы и щитовидной железы (рис. 1).
УЗИ представляет аномальную паращитовидную железу в виде овальной, бобовидной или нечасто мультилобулированной гипоэхогенной массы с четко выраженным краем, расположенной сзади или ниже щитовидной железы (рис. 1). Поражения околощитовидной железы, как правило, хорошо кровоснабжаются, обычно с периферической сосудистой дугой и заметным питающим сосудом, возникающим из ветвей нижней щитовидной артерии (рис. 2). Идентификация питающей артерии может отличить околощитовидные железы от лимфатических узлов, которые, как правило, имеют кровеносную систему.
Другие особенности включают асимметрично увеличенную васкуляризацию в щитовидной железе на стороне поражения и в гиперэхогенной капсуле.
Изображение 1: 55-летняя женщина с аденомой паращитовидной железы.
А, В. Корональные снимки с паратиреоидного сканирования с технецием (A, ранняя фаза; B, задержанная фаза) демонстрируют единственную область повышенного поглощения в правой нижней части шеи. C, D. Сонограммы серой шкалы (C, осевое сканирование; D, продольное сканирование) демонстрируют большую четко выраженную гипоэхогенную твердую массу, задненижней части правой доли щитовидной железы.
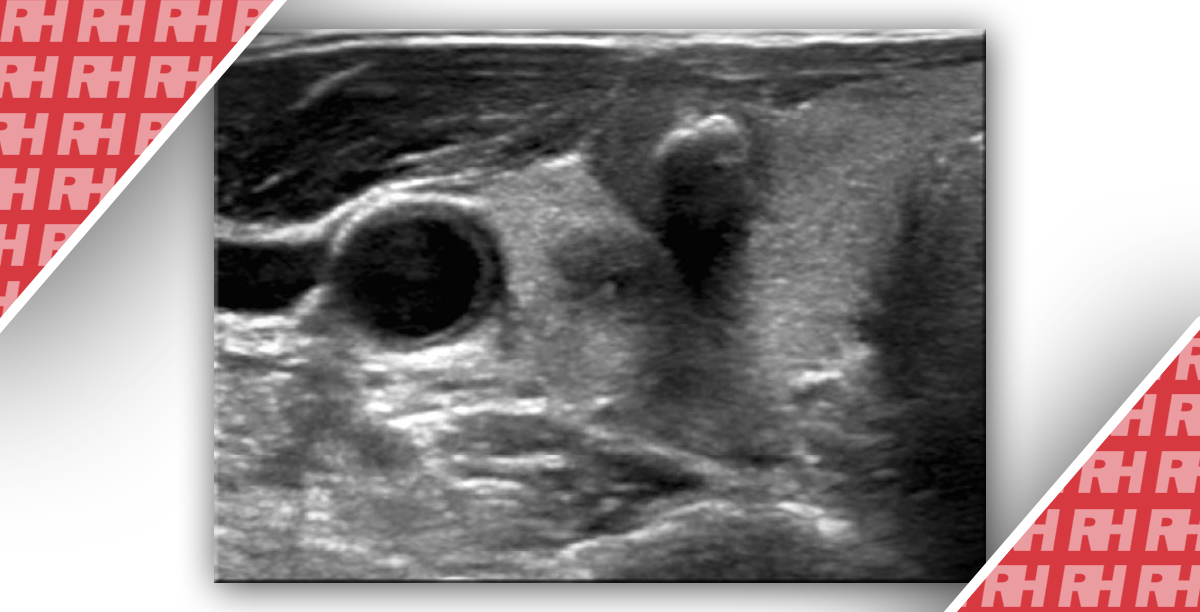
Изображение 2: 73-летняя женщина с аденомой паращитовидной железы с характерными сосудами для питания.
На продольной сонограмме показана гипоэхогенная твердая масса с множеством питающих сосудов от нижнего полюса края щитовидной железы.
Инциденталомы паращитовидной железы
Термин «инциденталома паращитовидных желез» (ИПЖ) ранее использовался для обозначения неожиданных аденом паращитовидных желез, которые встречаются во время операции, но с появлением УЗИ с высоким разрешением этот термин также был применен к изображениям, которые случайно обнаружены во время УЗИ щитовидной железы и вызывают подозрения патологической паращитовидной железы.
Частота интраоперационных ИПЖ составляет от 0,2% до 7,6%, в то время как при УЗИ составляет <1%.
Всегда следует учитывать возможность увеличения околощитовидной железы, когда вдоль капсулы щитовидной железы виден однородный гипоэхогенный, четко выраженный овальный узелок (рис. 3). Тонкоигольная биопсия подозрительных поражений околощитовидной железы и оценка паратиреоидного гормона играют важную роль в локализации ИПЖ. Если данные, полученные при УЗИ, предполагают наличие ИПЖ, уровни кальция и ПТГ в сыворотке используются для определения наличия подозреваемого поражения.
Многонодулярный зоб или увеличенные перитироидные лимфатические узлы, которые часто присутствуют при хроническом лимфоцитарном тиреоидите, могут быть факторами, приводящими к ложноположительным диагнозам ИПЖ (рис. 3).
Изображение 3: 63-летний мужчина (A) и 34-летняя женщина (B) с подозрительными инциденталомами околощитовидной железы (PTIs).
A. Аксиальная сонограмма изображает овальный, четко определенный гипоэхогенный твердый PTI (стрелка). Было доказано, что поражение является образованием околощитовидной железы с помощью анализа тонкоигольной аспирации паращитовидной железы (FNA-PTH). B. Аксиальная сонограмма показывает увеличенную щитовидную железу с гетерогенной паренхиматозной эхогенностью и плоским гипоэхогенным узловым поражением (стрелка), расположенным кзади от железы. Множественные цитоциты были обнаружены при цитологическом исследовании, а анализ FNA-PTH выявил низкий уровень гормона околощитовидной железы. Было доказано, что плоский узелковый очаг, предположительно PTI, представляет собой увеличенный перитироидный лимфатический узел, связанный с хроническим тиреоидитом.
Нефункциональная киста паращитовидной железы: простая аспирация и абляция этанолом
Нефункциональные паращитовидные кисты (ПК) делятся на две категории:
- функционирующие
- нефункционирующие.
Нефункциональные ПК являются настоящими кистами и обычно протекают бессимптомно, тогда как крупные кисты могут вызывать такие симптомы, как вздутие шеи, дисфазия, боль, сдавление трахеи и паралича гортанного нерва. Простая аспирация под УЗИ контролем является предпочтительным методом диагностики нефункциональных ПК. Жидкость, аспирированная из этих кист, обычно прозрачная и бесцветная.
Повышенные уровни ПТГ в аспирированной жидкости указывают на ПК. Хотя простая аспирация использовалась в качестве первоначального диагноза и лечения симптоматических нефункциональных ПК, сообщалось о случаях рецидива после аспирации. У пациентов с рецидивирующими кистами была проведена повторная аспирация, хирургическое иссечение, лечение тетрациклином и абляция этанолом (ЭА).
Около 33% ПК, как сообщается, успешно лечатся с помощью одной простой аспирации, в то время как повторяющиеся случаи могут быть успешно вылечены ЭА без серьезных осложнений (рис. 4).
Для симптоматически нефункционирующих ПК простая аспирация является процедурой первой линии для диагностики и лечения, тогда как ЭА является последующим методом лечения, подходящим для рецидивирующих ПК.
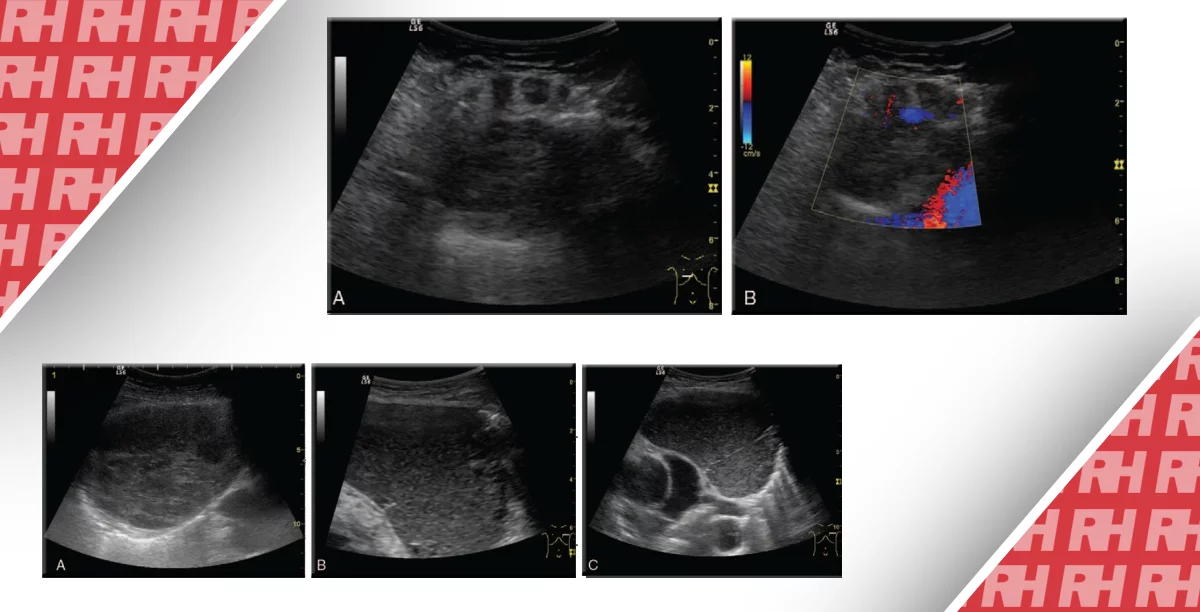
Изображение 4: 51-летняя женщина с очень большой нефункциональной кистой околощитовидной железы.
На аксиальной сонограмме показана киста околощитовидной железы (6,2 см, 58,1 мл) ниже правого нижнего полюса щитовидной железы. Киста рецидивировала через два месяца после простой аспирации. B. Аксиальная сонограмма показывает транзисторный подход иглы 18-го калибра (стрелка) к кисте. C. На осевой сонограмме показана киста после того, как она был заполнен этанолом через иглу 18-го калибра (стрелка) после полной эвакуации кистозной жидкости. D. Аксиальная сонограмма показывает кисту гораздо меньшего размера (2,5 см, 3,3 мл) через 1 месяц после абляции этанолом. (Т, трахея; С, общая сонная артерия)
Вопросы и Ответы
Какова роль УЗИ в диагностике заболеваний паращитовидных желез?
- УЗИ играет все более важную роль в диагностике заболеваний паращитовидных желез, помогая отличать поражения паращитовидных желез от поражений щитовидной железы, а также в предоперационной локализации очагов гиперфункции.
Каковы нормальные размеры и расположение паращитовидных желез?
- Нормальные околощитовидные железы очень малы (около 6 мм в черепно-каудальном измерении и 3-4 мм в поперечном), и обычно не определяются большинством методов визуализации. Верхние железы чаще всего располагаются позади верхних долей щитовидной железы, тогда как нижние имеют более изменчивое расположение.
Какие патологические поражения паращитовидных желез связаны с первичным гиперпаратиреозом (ГПТ)?
- Наиболее частыми патологическими поражениями являются одиночные аденомы (80-85%), мультигландулярная болезнь (15-20%) и карцинома (<1%).
Как УЗИ визуализирует аномальные паращитовидные железы?
- На УЗИ аномальная паращитовидная железа обычно выглядит как овальная, бобовидная или мультилобулированная гипоэхогенная масса с четким краем, расположенная позади или ниже щитовидной железы. Часто наблюдается хорошее кровоснабжение с заметным питающим сосудом.
Что такое инциденталома паращитовидной железы (ИПЖ) и как она диагностируется?
- ИПЖ — это случайно обнаруженное поражение паращитовидной железы. При УЗИ подозрительным признаком является однородный гипоэхогенный, четко выраженный овальный узелок вдоль капсулы щитовидной железы. Диагностика также включает оценку уровней кальция и паратиреоидного гормона (ПТГ) в сыворотке крови, а также тонкоигольную биопсию.
Какие методы лечения нефункциональных кист паращитовидных желез существуют?
- Предпочтительным методом диагностики и лечения нефункциональных кист паращитовидных желез является простая аспирация под УЗИ контролем. При рецидивах может применяться повторная аспирация, хирургическое иссечение, лечение тетрациклином или абляция этанолом.
В чем преимущество минимально инвазивной паратиреоидэктомии?
- Минимально инвазивная паратиреоидэктомия, требующая предоперационной локализации поражения, потенциально снижает заболеваемость пациентов и затраты при сохранении аналогичных показателей хирургического успеха по сравнению с традиционным двусторонним исследованием шеи.




















09.09.2020
Ципук Оксана Йосипівна