Резюме
Предусловия
Это исследование имело целью определить целесообразность применения ультразвукового исследования для оценки повреждения шейной позвоночной артерии (ПА) как альтернатива компьютерной томографической ангиографии (КТА) в отделении неотложной помощи.
Методы
Мы проанализировали 50 ПА 25 последовательных пациентов с травмой шейного отдела позвоночника, которые были госпитализированы в наше отделение неотложной помощи. Для оценки ПА у пациентов с травмой шейного отдела позвоночника проводили ультразвуковое исследование и КТА. Мы исследовали чувствительность и специфичность ультразвукового исследования по сравнению с КТА.
Результаты
Среди этих ПА шесть были окклюзированы на КТА. Согласованность между УЗИ и КТА составляла 98% (49/50) с коэффициентом Каппа Коэна 0,92. Чувствительность, специфичность, а также положительная и отрицательная прогностическая ценность УЗИ составили 100%, 97,7%, 85,7% и 100% соответственно. В одном случае с гипопластической ПА обнаружение потока в ПА с помощью УЗИ отличалось от обнаружения с помощью КТА. В то же время, было два случая, когда ПА входили в поперечное отверстие С5, а не на уровне С6. Однако с помощью ультразвукового исследования можно было обнаружить кровоток в этих ПА.
Выводы
Чувствительность ультразвукового исследования составляет 100% по сравнению с КТА в оценке ПА. Ультрасонография может быть использована как начальный скрининговый тест для выявления повреждений ПА в отделении неотложной помощи.
Предусловия
Следует учитывать травматическое повреждение позвоночной артерии (ТППА) при доставке пациентов с травмой шейного отдела позвоночника в отделение неотложной помощи[1, 2]. Это будет способствовать раннему выявлению и профилактике ишемического инсульта. В 10-13% случаев травмы шейного отдела позвоночника возникает ТППА, что потенциально может привести к необратимому неврологическому дефициту [3]. Более того, если позвоночная артерия (ПА) окклюзирована вследствие дислокации шейного отдела позвоночника, сгусток крови может быть смещен во время хирургического вправления вывиха. Поэтому оценка состояния ПА является очень важной, особенно в неотложной хирургии при травматических повреждениях шейного отдела позвоночника.
С усовершенствованием технологии компьютерной томографии (КТ) компьютерная ангиография (КТА) стала первоочередным скрининговым тестом для визуализации сосудов головы и шеи [4]. Было показано значительное улучшение выявления ТППА [4], а также высокую чувствительность (98%) и специфичность (примерно 100%) по сравнению с ЦСА [5].Магнитно-резонансная ангиография (МРА) менее чувствительна, чем КТА или ЦСА, в выявлении повреждения сосудов [6]. Хотя КТА обладает высокой чувствительностью, она также имеет ряд недостатков, включая лучевую нагрузку и невозможность использования контрастных веществ у пациентов с хронической почечной недостаточностью или аллергией на контрастное вещество. Транспортировка пациентов с множественными травмами в другую комнату для проведения теста также является трудоемкой.
Между тем, ультрасонография (УЗИ) имеет ряд преимуществ, включая быструю мобильность, неинвазивность и экономичность[1]; однако она используется только для первичной оценки состояния внутренних органов у травмированных пациентов в отделении неотложной помощи. Это исследование имело целью сравнить УЗИ и КТА для оценки ПА у пациентов с травмой шейного отдела позвоночника в отделении неотложной помощи.
Методы
Отбор пациентов
Протокол исследования был одобрен Комитетом по этике исследований Медицинского университета Вакаяма. Все процедуры, связанные с пациентами в этом исследовании, выполнялись в соответствии с этическими стандартами комитета и Хельсинкской декларации 1964 года и более поздних поправок к ней. Всего 32 последовательных пациента с травмой шейного отдела позвоночника были доставлены в отделение неотложной помощи Медицинского университета Вакаяма каретой скорой помощи или вертолетом в период с августа 2020 года по март 2022 года и обследованы с помощью УЗИ. После исключения семи пациентов, которые не прошли КТА, в исследование было окончательно включено 25 пациентов. Все пациенты предоставили письменное информированное согласие.
Оценка ПА с помощью УЗИ
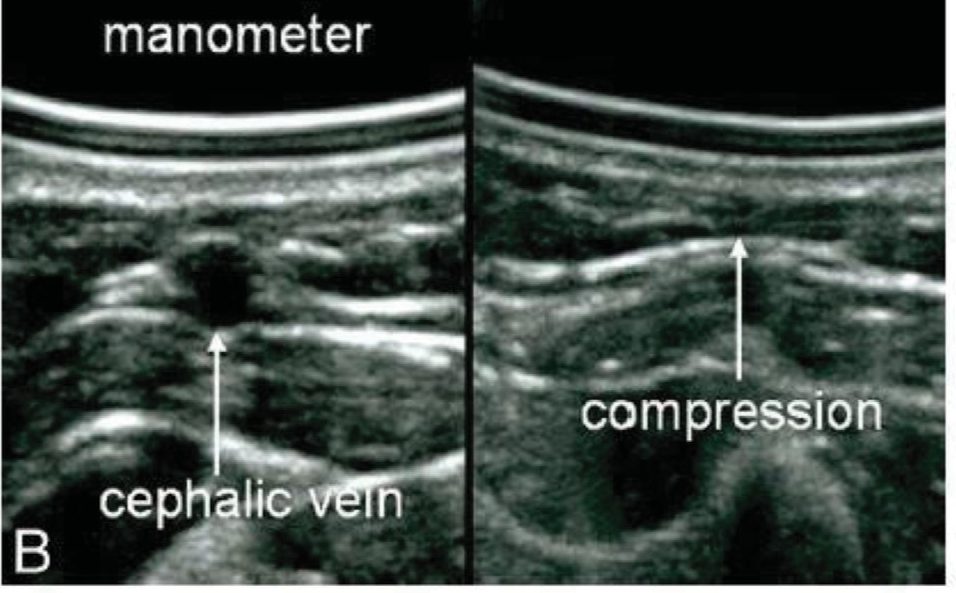
Оценку ПА с помощью УЗИ проводили в тот же день, когда пациенты были доставлены в больницу. Пациентов размещали в лежачем положении на спине, лицом вверх из-за возможности нестабильности шейного отдела позвоночника, подушки во время обследования не подкладывали и не убирали. Опытный хирург-вертебролог (Y.I.) проводил поиск ПА на уровнях С4-7 с обеих сторон с помощью цветной допплерографии и стандартного ультразвукового аппарата (SONIMAGE HS2; Konica Minolta, Токио, Япония). Высокочастотный линейный датчик (L11-3; Konica Minolta) обеспечивал достаточную визуализацию (Рис. 1А). В данном исследовании УЗИ использовали только для определения наличия обструкции в ПА, и как только выявляли кровоток, УЗИ прекращали. Ультразвуковой датчик разместили на медиальной границе грудино-ключично-сосцевидной мышцы. Когда показывался продольный срез общей сонной артерии, датчик медленно перемещали латерально до первого появления ПА, а затем перемещали вниз вдоль ПА. После прохождения через костное отверстие С6, ПА выходит за пределы кости на уровне С7. Впоследствии эксперт наблюдал за уровнем шейного поперечного ПА и обнаружил шестое-четвертое поперечные отверстия. Эксперт наблюдал за тем, окклюзирована ли ПА (Рис. 1B), или нет. Во время обследования учитывали состояние пациента и боль в шее; учитывая нагрузку на пациента, обследование прекращали, как только подтверждали наличие кровотока. Мы должны были держать голову пациента в одном положении, даже если она была наклонена. Мы могли подтвердить уровень С1-3 с латеральной стороны грудино-ключично-сосцевидной мышцы, но мы не могли исследовать ПА сбоку в случаях, когда головы были наклонены, поэтому мы исследовали С4-7 с помощью описанного метода.
Рис. 1 Макроснимок. Ультрасонографическое исследование пациента в положении лежа на спине. B Ультразвуковое изображение нормальной позвоночной артерии (ПА). ПА входит в костное отверстие С6 и проходит через костные отверстия С5 и С4
КТА
После УЗИ всем пациентам проводили КТА. Один и тот же врач оценивал КТА-изображение независимо от положительного или отрицательного выявления потока ПА.
Статистическая оценка
Все статистические анализы были выполнены с использованием программного обеспечения JMP версии 14 (SAS Inc., Кэри, Северная Каролина, США). Статистическая существенность была установлена на уровне p < 0,05. Вариабельность положительного или отрицательного результата окклюзии ПА между УЗИ и КТА была подтверждена с помощью анализа Каппа.
Результаты
Мы проанализировали 50 ПА у 25 пациентов (19 мужчин и шесть женщин, средний возраст 59,4 ± 16,7 лет). Среди этих 50 ПА шесть были окклюзированы на КТА, а согласованность между УЗИ и КТА составляла 98% (49/50) с коэффициентом Каппа Коэна 0,92. Чувствительность, специфичность, а также положительная и отрицательная прогностическая ценность составляли 100% (6/6), 97,7% (43/44), 85,7% (6/7) и 100% (43/43) соответственно. Оценка КТА 25 пациентов на уровне 5-6 шейных позвонков продемонстрировала, что диаметр правосторонних ПА был больше, чем левосторонних (среднее соотношение диаметров обоих ПА составляло 1,10).
Случай 1
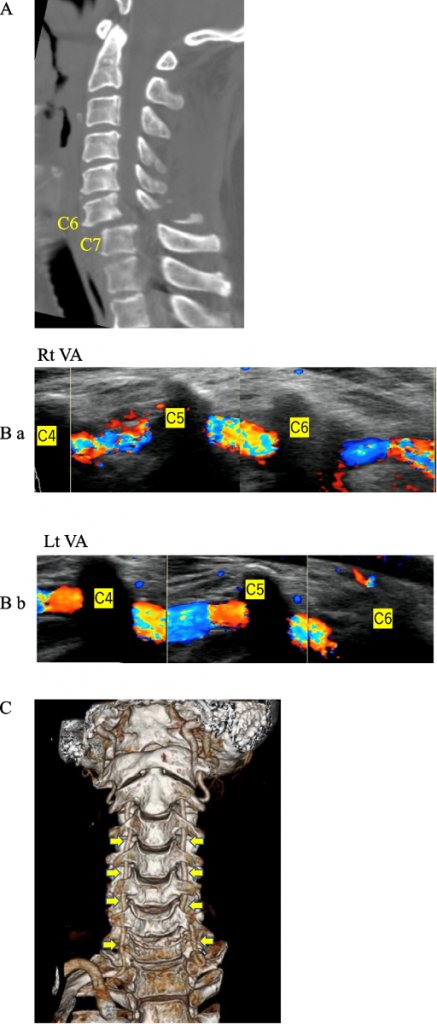
72-летний японец упал с 2-метровой высоты и был доставлен в отделение неотложной помощи вертолетом. КТ показала двусторонний вывих поверхностей на уровне С6/С7 (Рис. 2А). На УЗИ, однако, был очевиден кровоток с обеих сторон (Рис. 2B ab). КТА также показала наличие кровотока с обеих сторон, как и на УЗИ (Рис. 2С).
Зобр. 2 А. КТ показывает дислокационный перелом на уровне С6/С7. B ab. Ультрасонография показывает кровоток в обеих ПА. C КТА показывает кровоток в обеих ПА (Стрелка: ПА).
Случай 2
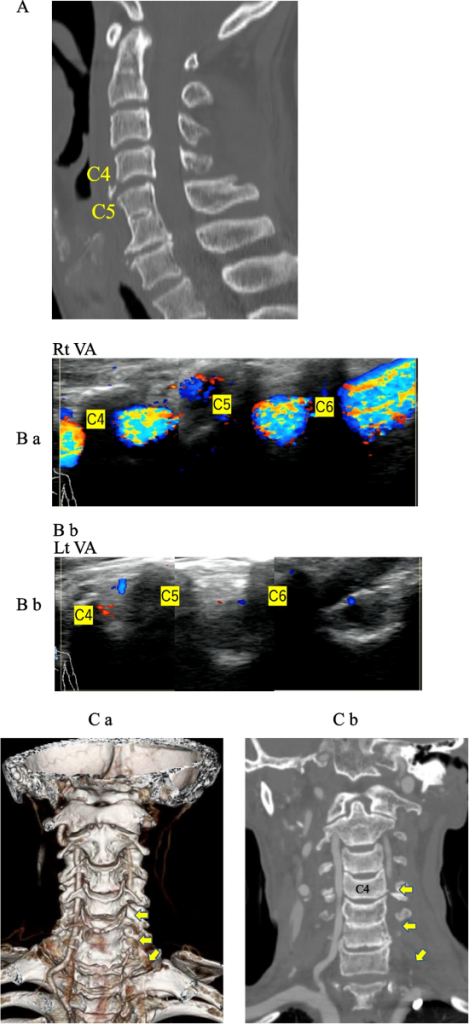
70-летний японец упал на землю во время работы в поле и был доставлен каретой скорой помощи в отделение неотложной помощи. КТ показала каплевидный перелом тела позвонка С4 (Рис. 3А), а МРТ также выявила участок высокой интенсивности в шейном отделе позвоночника на уровне С4/5. Пациент имел полный паралич ниже уровня С6. УЗИ показало кровоток ПА с правой стороны, но не было потока с левой стороны (Рис. 3B ab). КТА также показала кровоток по ПА с правой стороны, но с левой стороны была окклюзия ниже уровня С4 (Рис. 3C ab).
Рис. 3 А. КТ показывает каплевидный перелом в области С4, что свидетельствует о травме от перерастяжения. B ab. УЗИ не показывает окклюзии позвоночной артерии (ПА) с правой стороны, но нет кровотока в ПА с левой стороны. C ab. КТА показывает отсутствие окклюзии позвоночной артерии (ПА) с правой стороны, но отсутствие кровотока в ПА с левой стороны. КТА показывает окклюзию и кровоток из ПА слева, но не ниже уровня С4 (стрелки), но этого не было видно при УЗИ.
Случай 3
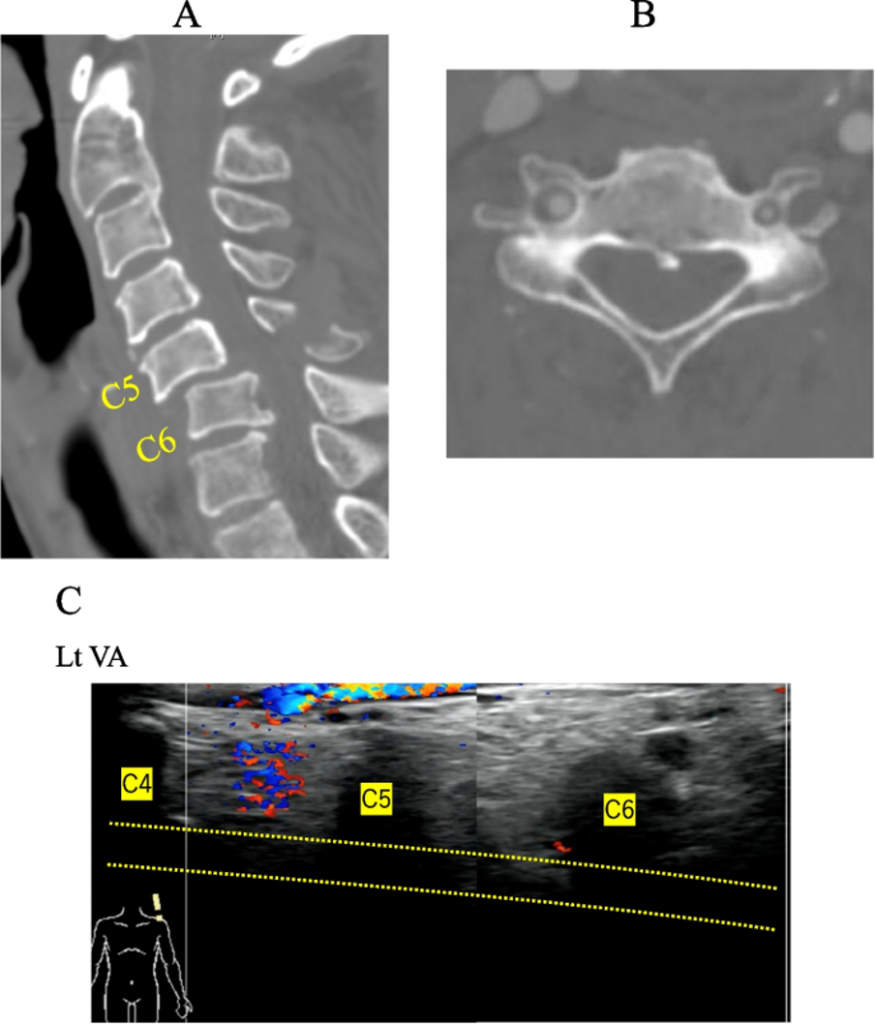
Был случай с дислокацией шейного отдела позвоночника (Рис. 4А), в котором диагноз отличался между УЗИ и КТА. На КТА левая ПА была уже правой ПА на уровне С5, но КТА показала кровоток в обеих ПА (Рис. 4В). В то же время, эксперт оценил это как окклюзию слева на УЗИ (Рис. 4С).
Рис. 4 Компьютерная томография показывает дислокационный перелом на уровне С5/С6. B. КТА показывает стеноз левой ПА на уровне С5. Диаметр ПА слева составлял 45,9% по сравнению с правой ПА. C. Кровоток ПА слева не видно на УЗИ. Часть ПА, которая изначально проходила, обозначена пунктирными линиями
Случай 4
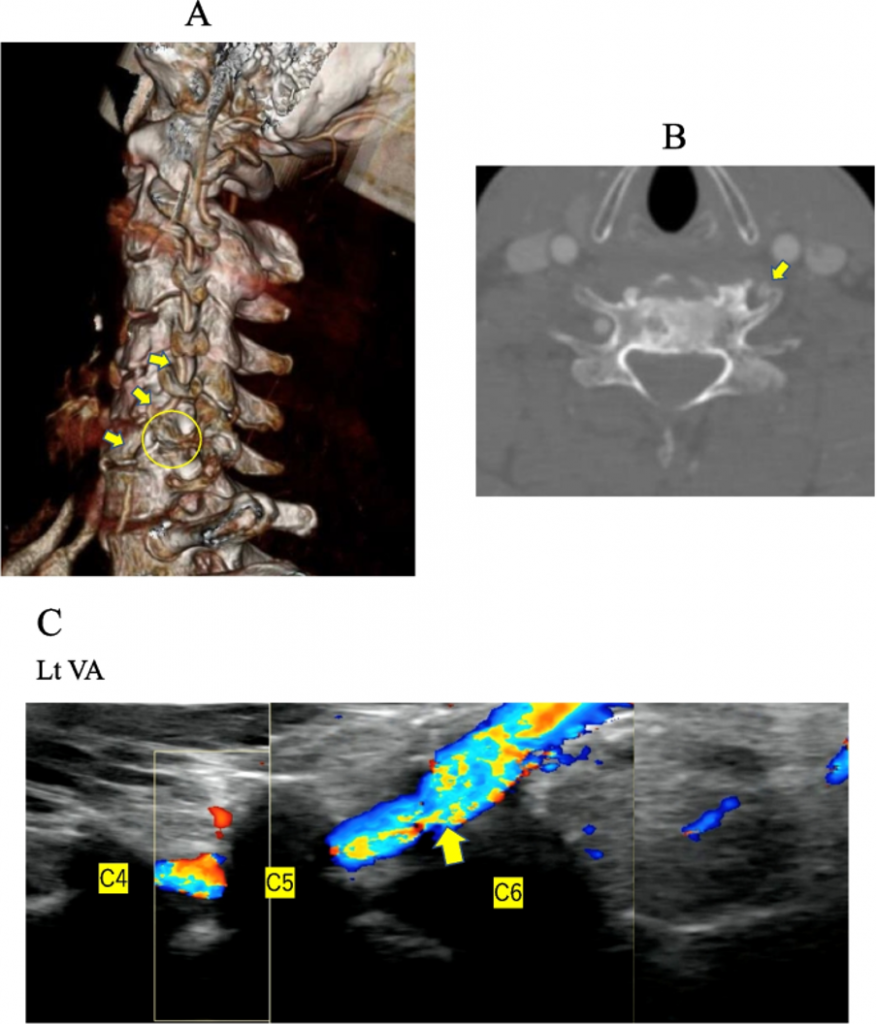
Было два аномальных случая, когда ПА проходила перед телом С6 позвонка, не проходя через отверстие С6 до входа в отверстие С5 (Рис. 5А і В). Мы смогли обнаружить левую позвоночную артерию (ПА), проходившую спереди от костного отверстия С6 (Рис. 5С).
Рис. 5 Кровоток правой позвоночной артерии (ПА) (стрелки). Поперечник левого С6 (выделено кругом), при этом ПА проходит спереди от него. В. Уровень С6. Левая позвоночная артерия (ПА) проходит не поперечно к отверстию, а спереди (стрелка). C. Левая позвоночная артерия (ПА) проходит спереди от костного отверстия С6 (стрелка)
Обсуждение
Оценка ПА является обязательной для пациентов с травмой шейного отдела позвоночника с целью предотвращения дальнейшего инсульта мозга. Для оценки ПА широко используется КТА, но она имеет различные недостатки, которые может компенсировать УЗИ. Поэтому мы попытались оценить ПА с помощью УЗИ в отделении неотложной помощи и определить степень надежности УЗИ. Результаты этого исследования свидетельствуют, что согласованность между УЗИ и КТА была высокой, в частности, все случаи, в которых был подтвержден кровоток ПА, могли быть выполнены при КТА.
Существует несколько работ, посвященных оценке ПА с помощью УЗИ, но большинство из них сосредоточены на выполнении у пациентов с головокружением, нарушением функции конечностей, дисфагией, гемианопсией или другими клиническими симптомами, обусловленными вертебробазилярной недостаточностью [2, 7, 8], и ни одна из них не была сосредоточена на условиях отделения неотложной медицинской помощи. Точность УЗИ в оценке ПА с годами улучшилась, а чувствительность КТА растет [8, 9]. Yin и соавт. сообщили, что как неинвазивное исследование, интегрированное УЗИ шеи и головного мозга является ценным в диагностике стенозирующих поражений при шейной ПА [8]. Однако они также отметили, что в диагностике стеноза ПА, который был разделен на четыре класса (отсутствующий, легкий, тяжелый и окклюзия), не было достоверной разницы между тяжелой степенью и окклюзией в чувствительности, но была достоверная разница между “отсутствует” и “легкой степенью” при оценке с помощью КТА.
В этом исследовании был один случай, когда диагноз отличался между УЗИ и КТА. КТА может быть лучше УЗИ, когда речь идет об обнаружении незначительного кровотока из-за гипоплазии или стеноза с помощью нашего метода. В предыдущих отчетах об использовании УЗИ для исследования ПА пациенты имели хронические заболевания, а исследователи могли свободно менять положение головы пациента во время обследования и выполнять несколько исследований [8, 9]. Поэтому точность УЗИ для ПА в этом исследовании, вероятно, была ниже, чем у пациентов с дегенеративными заболеваниями, у которых положение головы нельзя было менять и мы проводили только одно обследование. Кроме того, мы не можем выявить такие заболевания, как вертебрально-базилярный синдром [10], который возникает вследствие вертебро-базилярной недостаточности, вызванной ротационной компрессией ПА.
В этом исследовании было выявлено два ПА, которые вошли в поперечное отверстие тела позвонка С5, а не на уровне С6. Самый распространенный уровень вхождения ПА в поперечное отверстие – на уровне С6, что встречается у большинства пациентов. Хотя и редко, но сообщалось об анатомических вариациях уровня вхождения ПА в поперечное отверстие. Bruneu и соавт., например, сообщали о вхождении ПА на уровнях С3, С4, С5 или С7, что составляет 0,2%, 1,0%, 5,0% и 0,8% от всех случаев соответственно [11]. В наших двух случаях с проникновением ПА на уровне С5, кровоток можно было подтвердить на УЗИ.
Это исследование имеет несколько ограничений. Во-первых, УЗИ проводилось только на уровнях С4-7. Если бы окклюзия была за пределами этого уровня, она бы не наблюдалась. Во-вторых, случаи с выраженным стенозом могут быть оценены как имеющие окклюзию, несмотря на наличие кровотока, из-за отсутствия количественной оценки. В-третьих, размер выборки этого исследования был слишком мал для обобщения результатов. Тем не менее, это было первое исследование, которое оценило согласованность между УЗИ и КТА в оценке ТППА в условиях отделения неотложной помощи. Кроме того, чувствительность тестов, полученных в этом исследовании, была достаточной для скрининга. В будущей практике КТА может не понадобиться для диагностики ТППА на уровнях C4-7, если можно подтвердить наличие ПА.
Выводы
Это исследование показало, что УЗИ имеет 100% чувствительность по сравнению с КТА в оценке ПА. Выявление низкого кровотока с помощью УЗИ может быть сложным из-за гипоплазии или стеноза ПА. УЗИ является полезным как начальный скрининговый тест на повреждение ПА в отделении неотложной помощи.
Сокращения и аббревиатуры
КТ:
Компьютерная томография
КТА:
Компьютерная томографическая ангиография
ЦСА:
Цифровая субтракционная ангиография
МРТ:
Магнитно-резонансная томография
ТППА:
Травматическое повреждение позвоночной артерии
УЗИ:
Ультразвуковая диагностика
ПА:
Позвоночная артерия
Ссылки на источники:
- Sharma P, Hegde R, Kulkarni A, Sharma S, Soin P, Kochar PS, et al. Traumatic vertebral artery injury: a review of the screening criteria, imaging spectrum, mimics, and pitfalls. Pol J Radiol. 2019;84:e307–18. https://doi.org/10.5114/pjr.2019.88023.
- Mueller CA, Peters I, Podlogar M, Kovacs A, Urbach H, Schaller K, et al. Vertebral artery injuries following cervical spine trauma: A prospective observational study. Eur Spine J. 2011;20:2202–9. https://doi.org/10.1007/s00586-011-1887-2.
- Nagpal P, Policeni BA, Bathla G, Khandelwal A, Derdeyn C, Skeete D. Blunt cerebrovascular injuries: advances in screening, imaging, and management trends. Am J Neuroradiol. 2017;39:406–14. https://doi.org/10.3174/ajnr.A5412.
- Paulus EM, Fabian TC, Savage SA, Zarzaur BL, Botta V, Dutton W, et al. Blunt cerebrovascular injury screening with 64-channel multidetector computed tomography: more slices finally cut it. J Trauma Acute Care Surg. 2014;76:279–83. https://doi.org/10.1097/TA.0000000000000101.
- Eastman AL, Chason DP, Perez CL, McAnulty AL, Minei JP. Computed tomographic angiography for the diagnosis of blunt cervical vascular injury: is it ready for primetime? J Trauma. 2006;60:925–9. https://doi.org/10.1097/01.ta.0000197479.28714.62.
- Miller PR, Fabian TC, Croce MA, Cagiannos C, Williams JS, Vang M, et al. Prospective screening for blunt cerebrovascular injuries: analysis of diagnostic modalities and outcomes. Ann Surg. 2002;236:386–93. https://doi.org/10.1097/01.SLA.0000027174.01008.A0.
- Yang L, Ran H. Extracranial vertebral artery dissection: findings and advantages of ultrasonography. Medicine. 2018;97:e0067. https://doi.org/10.1097/MD.0000000000010067.
- Yin Y, Qin X, Huang R, Xu J, Li Y, Yu L. Musculoskeletal ultrasound: A novel approach for Luschka’s joint and vertebral artery. Med Sci Monit. 2016;22:99–106. https://doi.org/10.12659/MSM.896242.
- Mutze S, Rademacher G, Matthes G, Hosten N, Stengel D. Blunt cerebrovascular injury in patients with blunt multiple trauma: diagnostic accuracy of duplex Doppler US and early CT angiography. Radiology. 2005;237:884–92. https://doi.org/10.1148/radiol.2373042189.
- Sorensen BF. Bow hunter’s stroke. Neurosurgery. 1978;2:259–61. https://doi.org/10.1227/00006123-197805000-00013.
- Bruneau M, Cornelius JF, Marneffe V, Triffaux M, George B. Anatomical variations of the V2 segment of the vertebral artery. Neurosurgery. 2006;59(suppl 1):ONS20-4.