Авторы: Simone Cremers, Jennifer Bradshaw, Freek Herfkens
Содержание:
- Введение
- Хроническая сердечная недостаточность
- Кардиоторакальное соотношение
- Плевральный выпот
- Сосудистая ножка
- Расширение непарной вены
- Правожелудочковая недостаточность
Введение
Застойная сердечная недостаточность (ЗСН) является результатом недостаточного выброса из-за сердечной недостаточности, высокого сопротивления кровообращения или перегрузки жидкостью.
Левожелудочковая (ЛЖ) недостаточность является наиболее распространенной и приводит к снижению сердечного выброса и повышению легочного венозного давления. В легких недостаточность ЛЖ приведет к расширению легочных сосудов, интерстициальному, превральному и альвеолярному выпоту, что приведет к отеку легких. Недостаточность правого желудочка (ПЖ) обычно является результатом длительной недостаточности ЛЖ или заболевания легких и вызывает повышение системного венозного давления, что приводит к отеку зависимых тканей и внутренних органов брюшной полости.
Повышение легочного венозного давления связано с давлением заклинивания легочных капилляров (PCWP) и может быть разделено на стадии, каждая из которых имеет свои собственные рентгенографические особенности на снимке грудной клетки.
Эта система оценок обеспечивает логическую последовательность признаков застойной сердечной недостаточности. Однако в повседневной клинической практике некоторые из этих особенностей не видны в этой последовательности, а иногда могут вообще отсутствовать. Это можно увидеть у пациентов с хронической сердечной недостаточностью, заболеванием митрального клапана и хроническим обструктивным заболеванием легких.
Хроническая сердечная недостаточность
Этап I – Распространение
На нормальном снимке грудной клетки, когда пациент стоит прямо, легочные сосуды, кровоснабжающие верхние поля легких, меньше размером и по количеству, чем сосуды, снабжающие основания легких. Легочное сосудистое русло имеет значительный резервный потенциал, и его задействование может открыть ранее не перфузированные сосуды и вызвать расширение уже перфузированных сосудов. Это приводит к перераспределению легочного кровотока.
Термин «перераспределение» применяется к рентгенограммам грудной клетки, сделанным при полном вдохе в положении стоя. В повседневной клинической практике многие снимки грудной клетки делают в положении лежа на спине или в полусидячем положении, и гравитационная разница между верхушкой и основанием легких будет меньше. В положении лежа на спине происходит выравнивание кровотока, что может создать ложное впечатление перераспределения. В этих случаях может оказаться полезным сравнение со старыми снимками.
Рисунок 1
Соотношение артерия-бронх
В норме сосуды в верхних долях меньше, чем в сопутствующем бронхе с соотношением 0,85. На уровне ворот они равны, а в нижних долях артерии больше в соотношении 1,35. Когда происходит перераспределение легочного кровотока, увеличивается соотношение артерий и бронхов в верхних и средних долях. Лучше всего это видно в перихилярной области.
На рисунке 2 слева пациент с кардиомегалией и перераспределением. Сосуды верхней доли имеют диаметр> 3 мм (в норме 1-2 мм). Обратите внимание на увеличенное соотношение артерии и бронхов на уровне корней (стрелки).
Рисунок 2
II стадия – интерстициальный отек
II стадия ХСН характеризуется просачиванием жидкости в междольковую и перибронхиальную интерстицию в результате повышенного давления в капиллярах.
Когда жидкость просачивается в периферические междольковые перегородки, это проявляется в виде линий Керли Б или перегородок. Линии Керли-Б видны как периферические короткие горизонтальные линии 1-2 см вблизи реберно-диафрагмальных углов. Эти линии проходят перпендикулярно плевре.
Рисунок 3
Когда жидкость просачивается в перибронховаскулярную интерстицию, это проявляется утолщением стенок бронхов (перибронхиальная манжета) и в потере четкости этих сосудов (перихилярное помутнение).
На рисунке 4 пациент с застойной сердечной недостаточностью. Увеличивается калибр легочных сосудов, и они потеряли свое определение, потому что окружены отеком.
Рисунок 4
На рисунке 5 другой пациент с застойной сердечной недостаточностью. Вид сбоку хорошо демонстрирует увеличенный диаметр легочных сосудов и нечеткие контуры. Обратите внимание на перегородочные линии и подчеркнутую интерстицию. Кроме того, большая щель заметно утолщена.
Рисунок 5
КТ также покажет признаки застойной сердечной недостаточности. На изображении 6 обратите внимание на следующее:
- Утолщенные перегородки из-за интерстициального отека
- Незначительная непрозрачность матового стекла в зависимой части легких (разница в 100–150 HU между зависимой и независимой частью легкого).
- Двусторонняя плевральная жидкость.
У пациента с известным злокачественным новообразованием лимфангитный карциноматоз будет занимать первое место в списке дифференциальной диагностики.
Помутнение матового стекла – первое проявление альвеолярного отека и предвестник консолидации.
Рисунок 6
III стадия – альвеолярный отек
Эта стадия характеризуется продолжающейся утечкой жидкости в интерстицию, которую невозможно компенсировать лимфодренажем. В конечном итоге это приводит к просачиванию жидкости в альвеолы (альвеолярный отек) и утечке в плевральную полость (плевральный выпот).
На распространение альвеолярного отека могут влиять:
- Гравитация: положение лежа на спине или прямо, а также положение лежа на правом или левом боку
- Обструктивное заболевание легких, то есть утечка жидкости в менее пораженные участки легких.
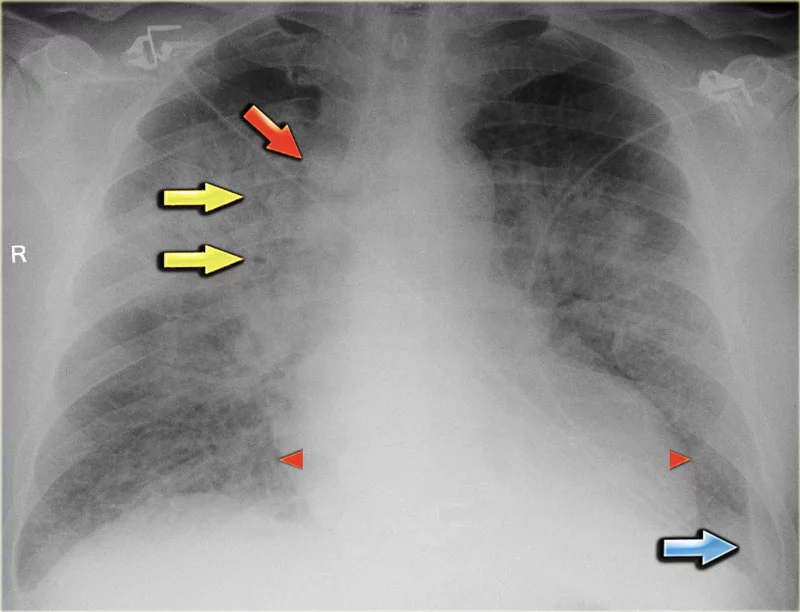
На рисунке 7 пациент, поступивший с тяжелой одышкой в связи с острой сердечной недостаточностью. На сердечную недостаточность указывают следующие признаки:
- альвеолярный отек с перихилярными уплотнениями и воздушные бронхограммы (желтые стрелки);
- плевральная жидкость (синяя стрелка);
- выраженная непарная вена;
- увеличенная ширина сосудистой ножки (красная стрелка)
- увеличенный силуэт сердца (наконечники стрелок).
После лечения мы все еще можем видеть увеличенный силуэт сердца, плевральную жидкость и перераспределение легочного кровотока, но отек исчез.
Рисунок 7
На рисунке 8 другой пациент с альвеолярным отеком при поступлении, который исчез после лечения. Когда вы прокручиваете изображения и перемещаетесь вперед и назад, вы заметите разницу в ширине сосудистой ножки и распределении легочного кровотока.
Рисунок 8
Как на рентгенограмме грудной клетки, так и на КТ отек зависит от силы тяжести, и можно измерить разницу в плотности.
Обратите внимание, что даже внутри каждой доли существует разница в плотности, зависящая от силы тяжести. Это видно только тогда, когда уплотнения являются результатом транссудата, как при ХСН. Этого не наблюдается, когда уплотнения являются результатом экссудата из-за инфекции, крови из-за кровотечения или при PCWP.
Рисунок 9
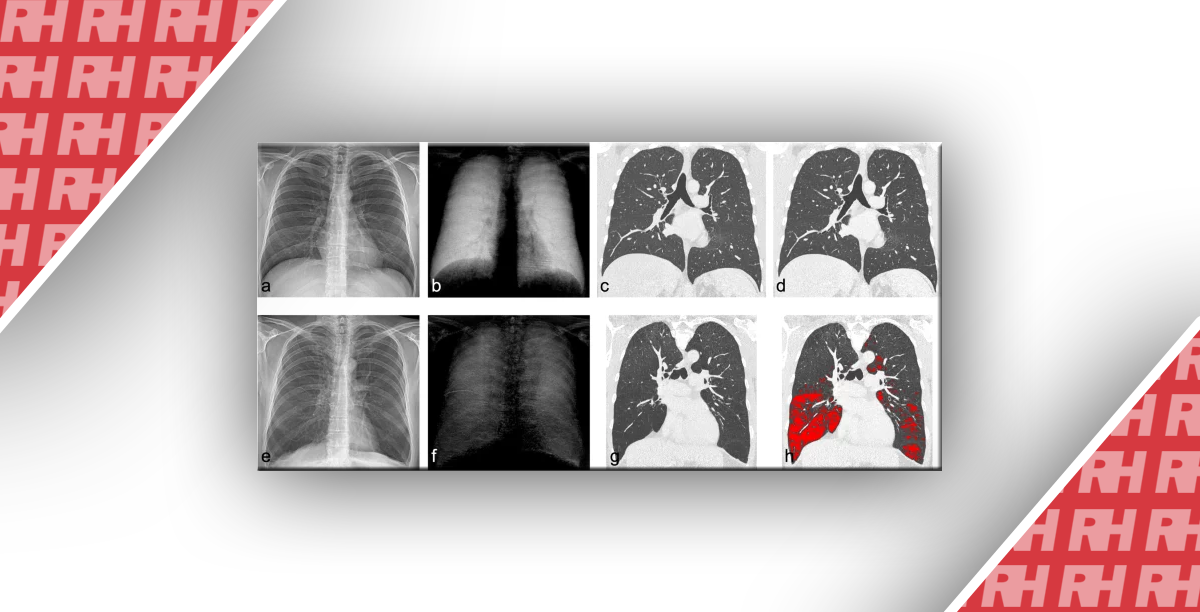
На рисунке 10 пациент, которому впервые сделали снимок грудной клетки в положении лежа на спине. Обратите внимание на отек легких, который почти всегда наблюдается в правом легком. Возможное объяснение этого явления могло заключаться в том, что пациент некоторое время лежал на правом боку до того, как был сделан рентген.
Рисунок 10
Кардиоторакальное соотношение
Кардиоторакальное соотношение (CTR) – это отношение поперечного диаметра сердца к внутреннему диаметру грудной клетки в самой широкой точке чуть выше купола диафрагмы, измеренное на снимке грудной клетки.
Увеличенный силуэт сердца почти всегда является результатом кардиомегалии, но иногда это происходит из-за выпота в перикард или даже отложения жировой ткани. Размер сердца считается слишком большим, если CTR> 50% на рентгенограмме грудной клетки.
CTR> 50% имеет чувствительность 50% для ХСН и специфичность 75-80%. Прежде чем это станет заметным на рентгенограмме грудной клетки, необходимо увеличение объема левого желудочка не менее чем на 66%.
На рисунке 11 больной ХСН. По сравнению со старым снимком увеличился размер сердца. Видны и другие признаки ЗСН, такие как перераспределение легочного кровотока, интерстициальный отек и некоторое количество плевральной жидкости.
На снимке лежа на спине силуэт сердца будет больше из-за увеличения и высокого положения гемидиафрагма.
Рисунок 11
На рисунке 12 пациент, недавно перенесший замену клапана. Большой силуэт сердца может быть следствием кардиомегалии. Из-за недавней кардиологической операции была принята во внимание возможность выпота в перикард, что хорошо продемонстрировано на КТ-изображении.
Рисунок 12
На рисунке 13 другой пациент с большим сердечным силуэтом на рентгенограмме грудной клетки из-за перикардиального выпота. Выпот в перикарде демонстрируется на корональной КТ-реконструкции.
Рисунок 13
Плевральный выпот
Плевральный выпот двусторонний в 70% случаев ХСН. Когда односторонний, он немного чаще встречается с правой стороны, чем с левой. Должно быть не менее 175 мл плевральной жидкости, прежде чем она будет видна на снимке в виде мениска в реберно-диафрагмальном углу. На боковом изображении может быть виден выпот >75 мл. Если на снимке грудной клетки в положении лежа на спине виден плевральный выпот, это означает, что присутствует не менее 500 мл.
На рисунке 14 изображения пациента с двусторонним плевральным выпотом. Обратите внимание, что это более очевидно на виде сбоку.
Рисунок 14
Плевральный выпот не всегда виден в виде мениска в реберно-диафрагмальном углу. Подлегочный выпот может повторять контур диафрагмы, что затрудняет его распознавание. В этих случаях единственный способ обнаружить плевральный выпот – это заметить увеличенное расстояние между желудочным пузырем и легким. Желудок обычно расположен непосредственно под диафрагмой, поэтому на рентгеновском снимке пузырь желудка всегда должен появляться в непосредственной близости от диафрагмы и легкого.
На изображении 15 пациента с признаками ХСН. На первый взгляд может сложиться впечатление, что диафрагма находится высоко. Однако, когда вы замечаете увеличенное расстояние от желудочного пузыря до основания легкого, вы понимаете, что с обеих сторон имеется большое количество плевральной жидкости (стрелка).
Рисунок 15
Сосудистая ножка
Сосудистая ножка справа окаймлена верхней полой веной, а слева – началом левой подключичной артерии. Сосудистая ножка является индикатором внутрисосудистого объема. Ширина сосудистой ножки менее 60 мм на рентгенограмме грудной клетки видна в 90% нормальных рентгеновских снимков грудной клетки. Ширина сосудистой ножки более 85 мм является патологией в 80% случаев. Увеличение диаметра на 5 мм соответствует увеличению внутрисосудистой жидкости на 1 литр. Увеличение ширины сосудистой ножки сопровождается увеличением ширины непарной вены.
Рисунок 16
Существует три основных разновидности отека легких: сердечный, гипергидратация и повышенная проницаемость капилляров (ARDS).
Ширина сосудистой ножки (VPW) может помочь в дифференциации этих различных форм отека легких:
- Нормальная VPW: наиболее часто встречается при повышенной проницаемости капилляров или острой сердечной недостаточности.
- Расширенная VPW: наиболее часто встречается при гипергидратации / почечной недостаточности и хронической сердечной недостаточности.
- Суженная VPW: наиболее часто встречается при проницаемости капилляров.
Рисунок 17
На рисунке 18 пациент с повышенной проницаемостью капилляров. В обоих легких наблюдается альвеолярный отек. Обратите внимание, что VPW в норме. Сосуды в верхних долях не расширены, силуэт сердца не увеличен.
Рисунок 18
VPW лучше всего использовать в качестве меры для сравнения серийных рентгеновских снимков грудной клетки одного и того же пациента, так как VPW имеет широкий диапазон значений. VPW может увеличиваться из-за вращения вправо.
На рисунке 19 пациент с незначительными признаками застойной сердечной недостаточности на первоначальном рентгеновском снимке грудной клетки (изображение 19.2). Имеется слегка увеличенная сосудистая ножка, которая становится более очевидной при сравнении с пленкой грудной клетки после диуретической терапии (изображение 19.2).
Рисунок 19
Расширение непарной вены
Расширение непарной вены является признаком повышенного давления в правом предсердии и обычно наблюдается при увеличении ширины сосудистой ножки. Диаметр непарной вены варьируется в зависимости от расположения. В положении стоя диаметр >7 мм, скорее всего, является ненормальным, а диаметр >10 мм определенно ненормальным.
У пациента, находящегося в положении лежа на спине, отклонение от нормы >15 мм. Увеличение на 3 мм по сравнению с предыдущими пленками свидетельствует о перегрузке жидкостью. Разница в диаметре на пленке для вдоха и пленке для выдоха составляет всего 1 мм. Это означает, что диаметр непарной вены – ценный инструмент, независимо от того, как она была сделана – на вдохе или выдохе.
Рисунок 20
Правожелудочковая недостаточность
Нарушение правого желудочка чаще всего вызывается длительной недостаточностью ЛЖ, которая увеличивает давление в легочной вене и приводит к легочной артериальной гипертензии, что приводит к перегрузке правого желудочка.
Другими менее распространенными причинами отказа ПЖ являются:
- Тяжелое заболевание легких (легочное сердце)
- Множественная легочная эмболия
- Инфаркт правого желудочка
- Первичная легочная гипертензия
- Трикуспидальная регургитация или стеноз, митральный стеноз и стеноз легочного клапана.
Рентгенологические признаки недостаточности ПЖ:
- Расширеная VPW из-за дилатации верхней полой вены
- Расширение непарной вены
- Расширение правого предсердия
- Во многих случаях будут наблюдаться как признаки недостаточности правого желудочка, так и левого желудочка.
Сонографические признаки недостаточности ПЖ:
- Расширение нижней полой вены (НПВ) и печеночных вен
- Гепатомегалия
- Асцит
Показанием к ультразвуковому исследованию у многих из этих пациентов являются отклонения от нормы функциональных тестов печени. Поэтому важно учитывать возможность недостаточности ПЖ, когда у пациента наблюдаются нарушения показателей ферментов печени.
Рисунок 21
В нормальных условиях динамическое ультразвуковое исследование покажет изменение калибра НПВ. Эти изменения калибра можно отнести к вариациям кровотока в НПВ в соответствии с дыхательным и сердечным циклами.
Рисунок 22