🤖 Краткий пересказ от ИИ
Статья рассматривает широкий спектр перинатальных кистозных образований брюшной полости и таза у детей, подчеркивая ультрасонографию как основной метод их диагностики.
Дифференциальная диагностика этих образований требует систематического анатомического подхода, при этом УЗИ часто является достаточным методом для постановки диагноза, дополняемым МРТ при необходимости. Современные УЗИ аппараты играют ключевую роль в раннем выявлении и определении тактики лечения этих состояний.
✅ Ключевые тезисы из статьи:
- Диагностика: Ультрасонография является основным методом для диагностики перинатальных кистозных образований, часто дополняемым МРТ.
- Лечение: Тактика лечения варьируется от динамического наблюдения до хирургического вмешательства, в зависимости от типа и динамики образования.
- Преимущества: УЗИ позволяет проводить раннюю и эффективную диагностику, помогая дифференцировать различные виды кистозных образований.
- Ограничения: В некоторых случаях УЗИ может иметь перекрывающиеся признаки с другими состояниями, требуя подтверждения МРТ или других исследований.
Последнее обновление: 21 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Авторы: Bernadette Wambui Muthee, Heather J. Bray
Содержание:
- Введение
- Внутрибрюшинные кистозные образования
-
-
- Кисты яичников
- Кишечно-дупликативные кисты
- Псевдокисты мекония
- Лимфатические мальформации
-
- Porta Hepatis и печеночные кистозные образования
-
-
- Кисты холедоха
- Кистозная билиарная атрезия
- Врожденные простые кисты печени
- Мезенхимальная гамартома
-
- Почечные и ретроперитонеальные кистозные образования
-
-
- Мультикистозная диспластическая почка
- Уринома
- Удвоенная почка с выраженным гидронефрозом, диспластическая паренхима верхней части
- Кистозная нейробластома
- Кисты поджелудочной железы
-
- Кисты селезенки
- Кистозные образования, исходящие из таза
-
-
- Гидрокольпос и Гидрометрокольпос
- Кистозная крестцово-копчиковая тератома
-
- Выводы
Почечные и ретроперитонеальные кистозные образования
Мультикистозная диспластическая почка
Мультикистозная диспластическая почка (MCDK) является наиболее распространенным кистозным заболеванием у младенцев и детей. Она возникает в результате тяжелой обструкции или атрезии почечной лоханки и/или мочеточника в период раннего урогенитального развития, что приводит к нарушению паренхиматозного развития. Большинство случаев являются спорадическими, но описаны семейные случаи. Две формы MCDK включают тазово-инфундибулярный тип (распространенный) и гидронефротический тип (нечастый).
MCDK может встречаться в половине удвоенной почки, подковообразной почке или перекрестной слитой почечной эктопии. Пузырно-мочеточниковый рефлюкс и обструкция контралатерального лоханочно-мочеточникового соединения могут быть связаны с этой аномалией. Мюллеровы аномалии могут сосуществовать у девочек.
При визуализации классическая MCDK характеризуется множественными кистами различных размеров, которые не сообщаются друг с другом, и плохо определяемой промежуточной эхогенной паренхимой почки без нормальной кортикомедуллярной архитектуры (рис. 10). Кисты могут сообщаться в гидронефротической форме, имитирующей тазовую калиэктазию, но с отсутствием нормальной почечной паренхимы. Пораженная почка может быть маленькой, нормальной или увеличенной, часто присутствует компенсаторная гипертрофия контралатеральной почки.
MCDK может быть подтверждена сцинтиграфией почек или магнитно-резонансной урографией (MRU), которые документируют характерное отсутствие почечной функции.
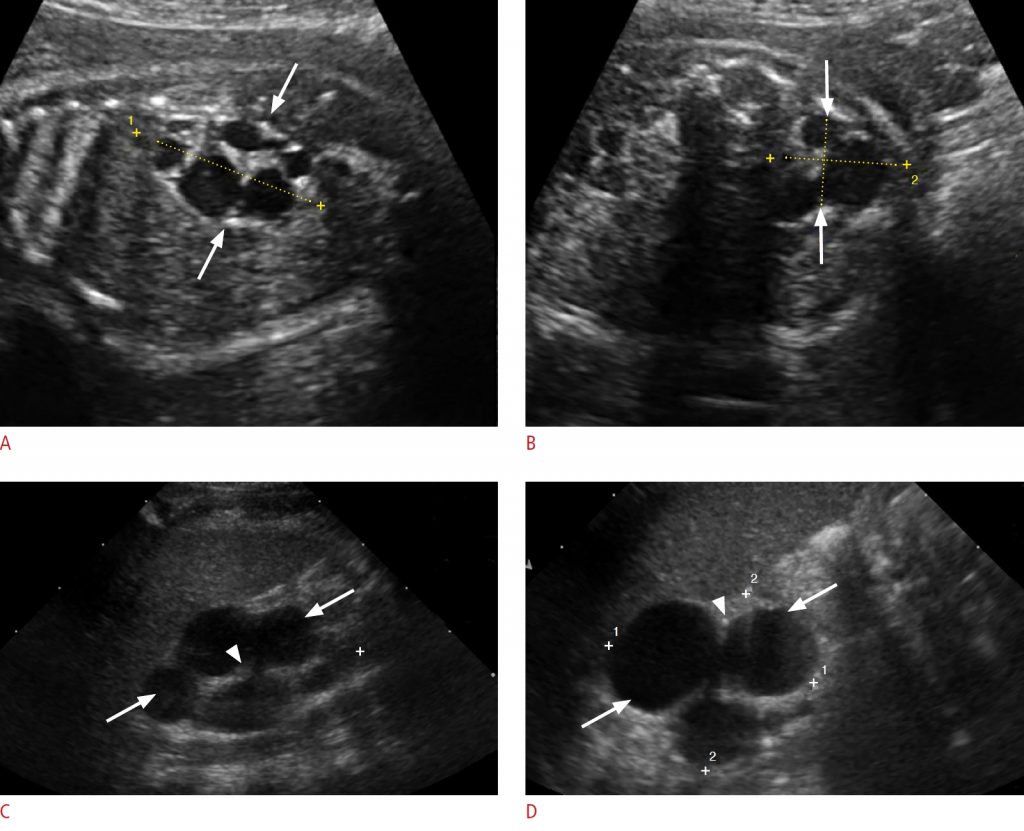
Рисунок 10: Мультикистозная дисплазия почки у 1-месячной новорожденной девочки.
A, B. Продольные (A) и поперечные (B) пренатальные сонограммы в 28 недель гестационного возраста показывают увеличенную правую почку с множественными не сообщающимися кистами различного размера (стрелки) и промежуточную эхогенную почечную паренхиму с отсутствием нормальной кортикомедуллярной дифференцировки. C, D. Сагиттальная (C) и поперечная (D) постнатальные сонограммы показывают мультикистозную увеличенную правую почку с несообщающимися кистами (стрелки) и диспластической почечной паренхимой (стрелки).
Подавляющее большинство MCDK со временем инволютируют и остаются бессимптомными. Лечение определяется наблюдением; резекция редко показана и обычно предназначена для случаев увеличения размера почки, а не ее инволюции. Односторонняя MCDK с нормальной контралатеральной почкой имеет отличный прогноз. Почечная недостаточность, пиелонефрит и рубцевание могут быть проблемой в случаях односторонней MCDK с аномалией контралатеральной почки. Двустороннее поражение несовместимо с жизнью.
Уринома
Перинатальная уринома встречается довольно редко и представляет собой инкапсулированное скопление мочи в околопочечной фасции, вызванное микроперфорацией чашечек с подтеканием мочи в результате тяжелой почечной обструкции. Наиболее частыми причинами обструкции высокой степени являются клапаны задней уретры или другая обструкция. Обструкция верхних мочевых путей может быть связана с худшим прогнозом для почек, чем обструкция нижних мочевых путей. Большинство урином односторонние и встречаются у мальчиков.
При УЗИ уринома выглядит как серповидное, круглое или эллиптическое скопление анэхогенной жидкости вокруг закупоренной почки или примыкает к ней. Она чаще бывает одногнездной, чем с перегородками, и видна рядом с позвоночником.
Ипсилатеральная почка может быть деформирована и смещена. Обычно присутствуют сопутствующие признаки ипсилатеральной тяжелой обструкции почек, характеризующиеся различной степенью дилатации чашечек малого таза и мочевыводящих путей и эхогенной почечной паренхимой (рис. 11А, С). Может присутствовать обструкция или расширенная задняя часть уретры (рис. 11B).
Впоследствии было показано, что почти все почки с уриномой имеют сниженную функцию или вообще не функционируют. Может произойти спонтанное разрешение урином, часто отражающее олигурию пораженной почки, и не изменяет прогноз. Лечение включает лечение основной причины обструкции мочевыводящих путей.
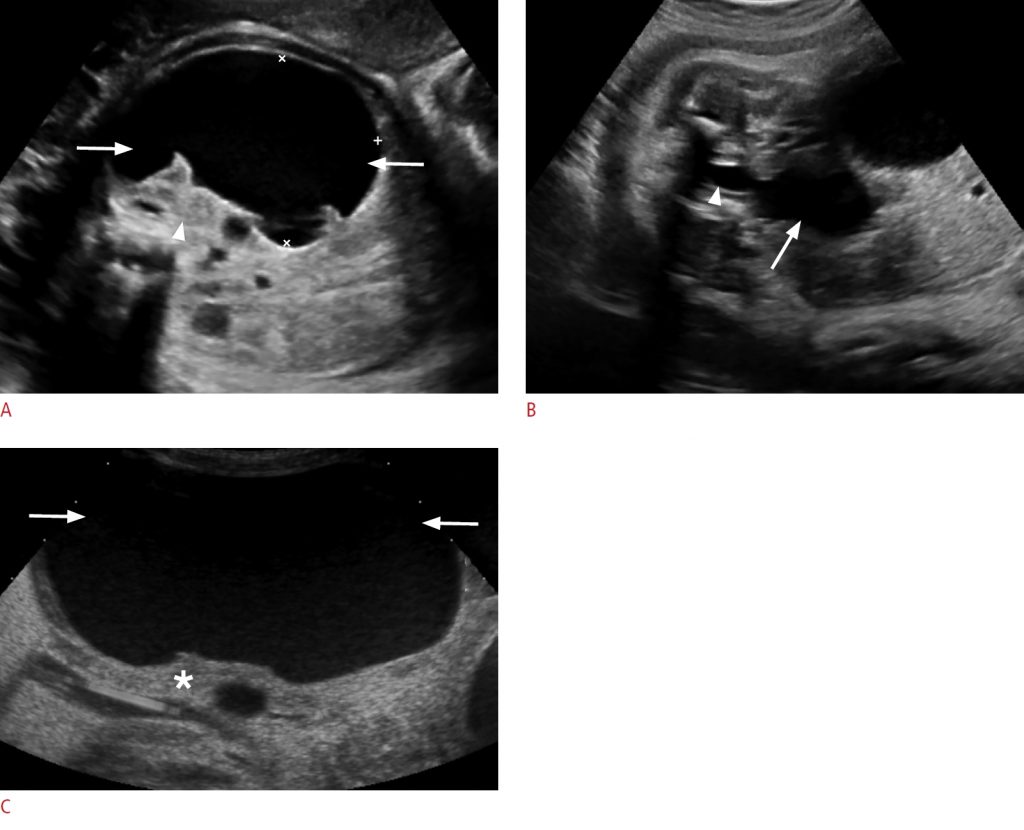
Рисунок 11: Уринома у однодневного мальчика.
А. Пренатальная сонограмма в 36 недель гестационного возраста показывает хорошо очерченное, большое, круглое, анэхогенное образование в левой половине живота (стрелки), сдавливающее и смещающее медиально левую почку (стрелка). B. Пренатальная сонограмма ниже уриномы показывает растянутый мочевой пузырь (стрелка) и расширенную заднюю часть уретры (острие стрелки), результаты, соответствующие задним клапанам уретры. C. Постнатальная сонограмма показывает большую уриному на левой стороне живота (стрелки), вызывающую тяжелый сдавливающий-эффект и возникающие в результате диспластические изменения в ипсилатеральной почке (звездочка).
Удвоенная почка с выраженным гидронефрозом, диспластическая паренхима верхней части
Удвоенная почка состоит из верхней и нижней частей почки, дренируемых отдельными собирательными системами и/или мочеточниками. Это происходит, когда два зачатка мочеточника присутствуют эмбриологически, или зачаток мочеточника раздваивается до встречи с метанефральной бластемой.
Полные дупликации с отдельными мочеточниками, дренирующими каждую собирательную систему, встречаются реже, чем неполные дупликации с соединенными дренирующими мочеточниками. Сообщается, что распространенность составляет 0,7–4%, причем женщины страдают больше, чем мужчины. Левая сторона поражается чаще, чем правая, а двустороннее удвоение встречается примерно у 20-40% пораженных лиц. Когда мочеточник сформирован, верхняя его часть прикрепляется к стенке мочевого пузыря ниже и медиальнее нижней части мочеточника и с большей вероятностью будет обтурирована. Напротив, нижняя часть мочеточника более склонна к рефлюксу.
Полное удвоение может проявляться тяжелым гидронефрозом или инфравезикальной обструкцией из-за большого эктопического уретероцеле (рис. 12). Тяжелый гидронефроз верхней части удвоенной почки с диспластической почечной паренхимой может имитировать кистозное надпочечниковое образование при УЗИ. Наличие тонкостенного внутрипросветного кистозного образования в мочевом пузыре, представляющего собой эктопическое уретероцеле, подтверждает, что кистозное забрюшинное образование связано с обструкцией верхней части почки, а не с образованием надпочечника (рис. 12С).
Может потребоваться дальнейшая оценка осложненного удвоения почек с использованием цистоуретрографии мочеиспускания (VCUG), а иногда и МРУ. Лечение обструкции верхних отделов включает эндоскопическую пункцию или иссечение обструктивного уретероцеле, уретероуретеростомию и геминефрэктомию верхних отделов в условиях плохой или отсутствующей функции почек.
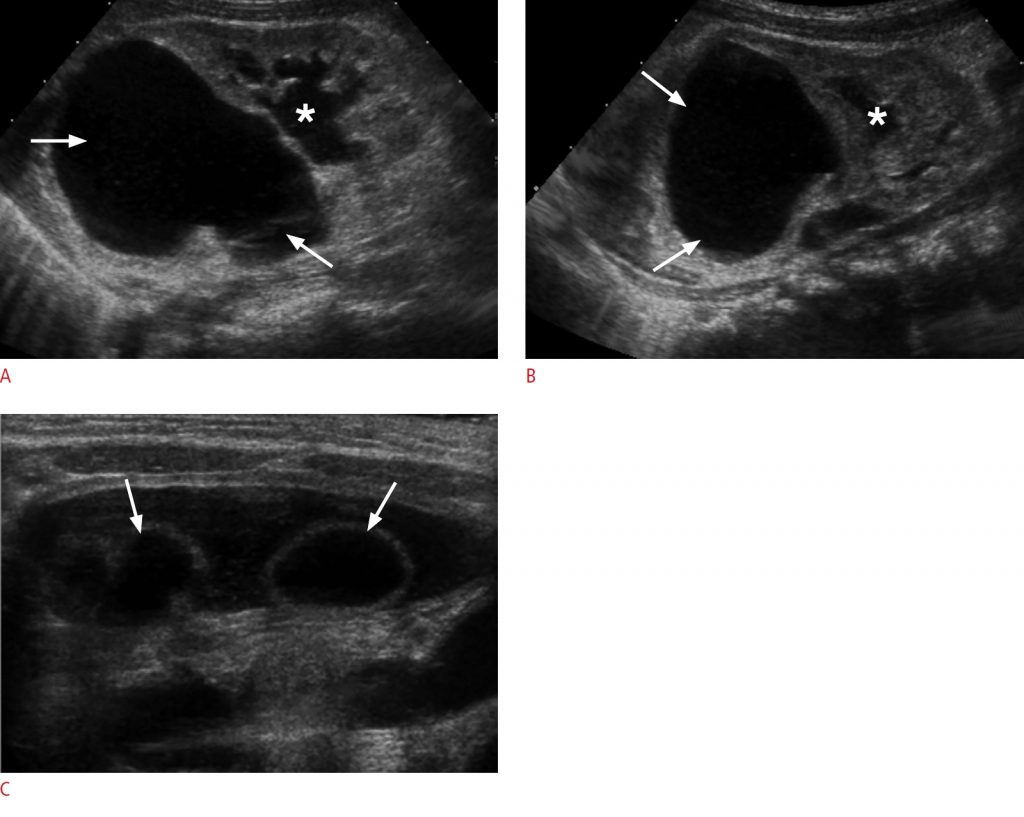
Рисунок 12: Удвоение верхних мочевыводящих путей, тяжелый гидронефроз верхних отделов и диспластическая почечная паренхима у 2-дневной девочки.
A, B. Постнатальные продольные сонограммы правой (A) и левой (B) почек показывают сильное расширение чашечно-лоханочной системы верхней части (стрелки) с выраженным истончением и повышенной эхогенностью паренхимы вышележащей почки. Собирательные системы нижних отделов также слегка расширены с двух сторон (звездочка), что, вероятно, указывает на сосуществующий пузырно-мочеточниковый рефлюкс. C. На поперечной эхограмме мочевого пузыря выявляется двустороннее уретероцеле (стрелки).
Кистозная нейробластома
Врожденная нейробластома является наиболее часто выявляемой пренатально неонатальной опухолью надпочечников и в 25% случаев является кистозной. Она часто бывает правосторонней и может проявляться как локализованное заболевание у новорожденных или с иметь метастазы.
При сонографии кистозная нейробластома выглядит как сложное кистозное образование с толстыми перегородками и внутренним кровотоком при цветной допплеровской визуализации (рис. 13). Однако отсутствие кровотока не исключает диагноз нейробластомы. Эхографические признаки кистозной нейробластомы могут совпадать с таковыми при кровоизлиянии в надпочечники; однако последний редко проявляется внутриутробно. Кроме того, при последующем УЗИ кровоизлияние в надпочечники обычно уменьшается в размере и изменяет эхогенность в течение первой недели и в конечном итоге рассасывается через несколько недель, часто оставляя остаточный очаг кальцификации.
Напротив, при кистозной нейробластоме сонографическая картина меняется менее быстро, а кальцификация встречается реже. МРТ может быть полезна для подтверждения анатомического происхождения, а также для определения стадии и оценки метастазов. Большинство врожденных нейробластом имеют хороший прогноз; они обычно имеют благоприятную стадию (L1, L2 и MS) и биологические маркеры. Они могут разрешаться спонтанно или оставаться стабильными без осложнений. Хирургия может быть излечивающей в некоторых случаях.
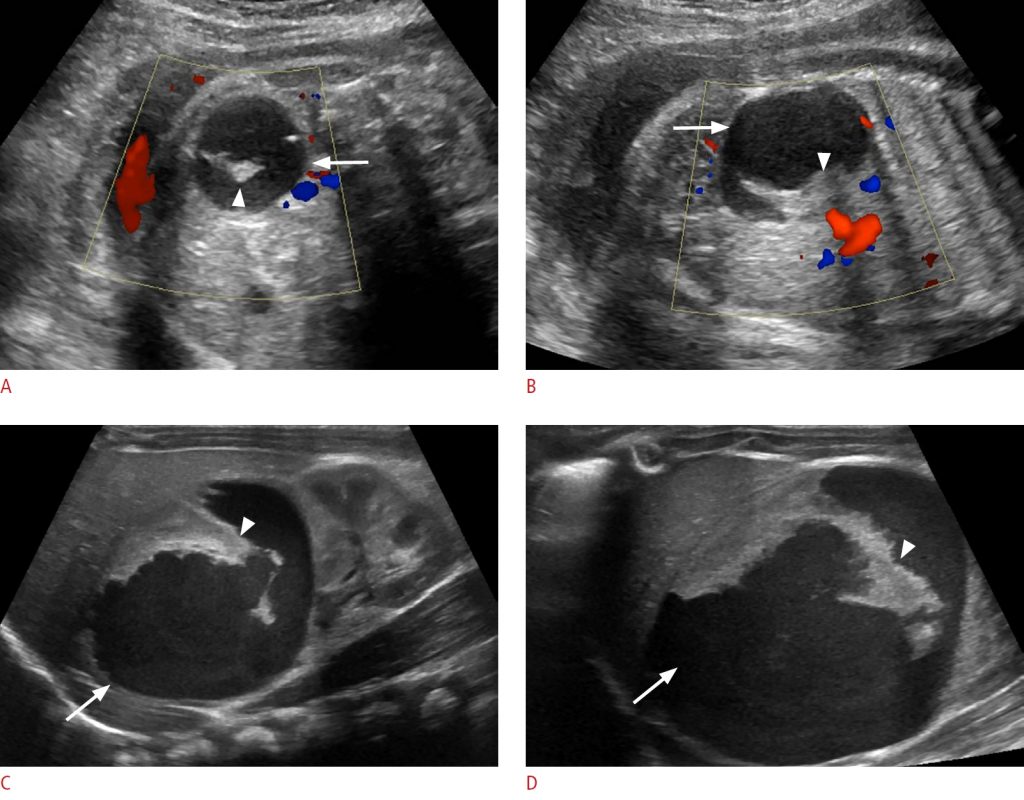
Рисунок 13: Кистозная нейробластома у однодневной девочки.
A, B. Поперечные (A) и продольные (B) пренатальные сонограммы в 36 недель гестационного возраста показывают сложное кистозное образование в брюшной полости (стрелки) с толстыми эхогенными перегородками (стрелки) и отсутствием внутреннего кровотока при цветовой допплерографии. C, D. Продольные (C) и поперечные (D) постнатальные трансабдоминальные сонограммы показывают сложное правое супраренальное кистозное образование (стрелки) с толстыми эхогенными перегородками (стрелки), слегка сдавливающими подлежащую правую почку.
Кисты поджелудочной железы
Врожденные кисты поджелудочной железы встречаются редко; они обладают истинным эпителием и, как полагают, возникают из-за аномалии развития системы протоков поджелудочной железы. Они могут быть изолированными или ассоциированными с системными заболеваниями, такими как синдром Беквита-Видеманна, поликистозная болезнь почек, синдром фон Гиппеля-Линдау, асфиксирующая торакальная дистрофия и синдром гетеротаксии.
Они маленькие и анэхогенные при УЗИ, одно- или многокамерные, чаще локализуются в теле или хвосте поджелудочной железы. Они окружены нормальной паренхимой и редко сообщаются с протоковой системой. Осложнения включают инфекцию, воспаление или разрыв кисты; холангит; панкреатит; и перитонит. Хирургическое удаление необходимо только при симптоматических кистах или при наличии неоплазии.
Кисты селезенки
Врожденные кисты селезенки встречаются редко. Это настоящие кисты с эпителиальной выстилкой. Патогенез неясен, хотя предполагается, что эти кисты возникают в результате продукции жидкости из плюрипотентных клеток или из нормальных лимфатических пространств в селезенке.
Врожденные кисты селезенки обычно бывают изолированными и бессимптомными, при них редко развиваются осложнения. Они маленькие, анэхогенные на УЗИ, с гладкой незаметной стенкой, без пристеночной кальцификации и цветного допплеровского потока. Окружающая паренхима обычно в норме.
Большинство врожденных кист селезенки остаются стабильными, уменьшаются в размерах или полностью регрессируют. В литературе описаны редкие, спорадические случаи разрыва, кровоизлияния и инфекции. Симптоматические и большие врожденные кисты селезенки могут потребовать чрескожного дренирования и/или склеротерапии. Описаны тотальная или частичная спленэктомия и частичная цистэктомия с марсупиализацией или фенестрацией кисты.
Кистозные образования, исходящие из таза
Гидрокольпос и Гидрометрокольпос
Врожденный гидрокольпос встречается редко, характеризуется вздутием влагалища жидкостью вследствие обструкции влагалищных путей. Гидрометрокольпос относится к скоплению жидкости во влагалище и матке. Считается, что это происходит в результате повышенной секреции слизи влагалищем и шейкой матки в ответ на материнские гормоны; слизь постепенно накапливается, расширяется и превращается в тазовое образование из-за непроходимости влагалища.
Персистирующий урогенитальный синус и дисгенезия клоаки обычно связаны с врожденным гидрокольпосом; в этом контексте будет наблюдаться смешение мочи, вагинальных выделений и мекония. Обструкция влагалищных путей также может возникать из-за атрезии влагалища, поперечной перегородки влагалища и неперфорированной девственной плевы. Большинство случаев врожденного гидрокольпоса являются спорадическими, но это состояние может быть связано с несколькими синдромами.
На УЗИ гидрокольпос выглядит как однокамерное, заполненное жидкостью образование в малом тазу позади мочевого пузыря с характерным воронкообразным переходом в промежность. Шейка матки может быть открыта со смежной жидкостью, расширяющей полость матки, обычно меньшей величины, чем влагалище, из-за толстой мышечной стенки матки. Внутри кистозного образования можно увидеть уровень жидкости или подвижные эхосигналы (рис. 14). Дальнейшая визуализация с генитограммой, VCUG и МРТ обычно требуется у пациентов с сопутствующими аномалиями мочеполовой системы.
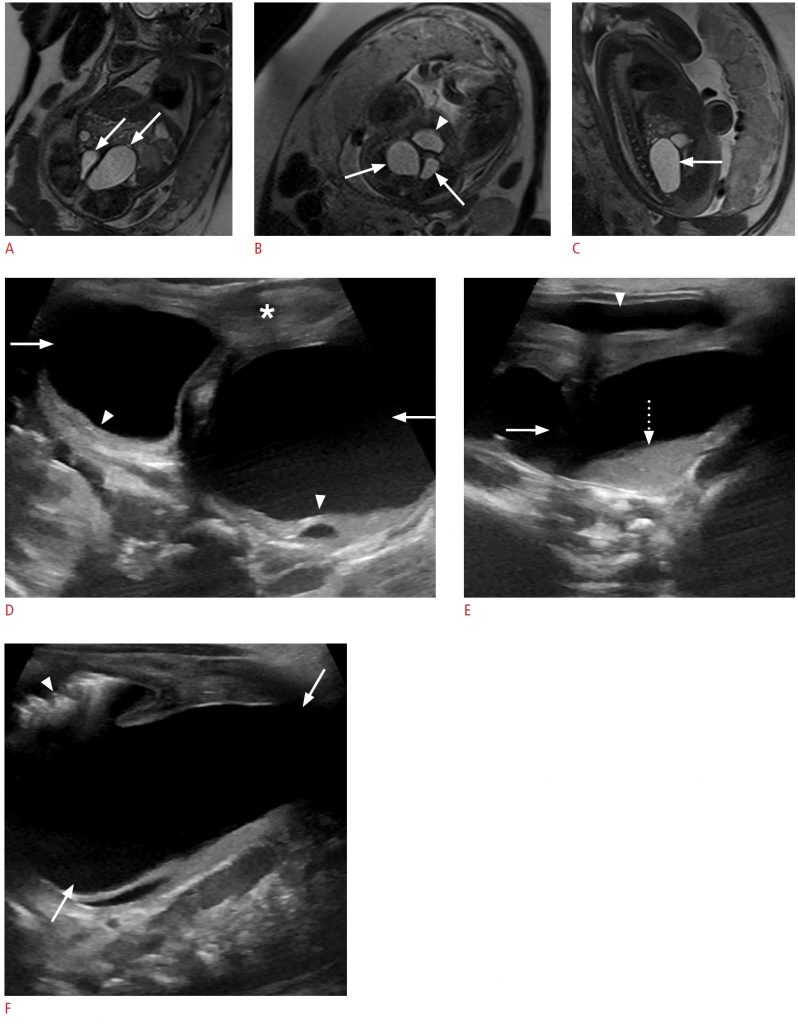
Рисунок 14: Двусторонний гидрокольпос на фоне удвоения влагалища и порока развития клоаки у однодневной девочки.
А. Магнитно-резонансная томография плода во втором триместре (коронарное Т2-взвешенное однократное турбо-эхо-изображение) показывает два четко очерченных расширенных тубулярных образования в нижней части живота, направляющихся в таз, разделенных тонкой перегородкой (стрелки). B. Аксиальное Т2-взвешенное однократное турбо-эхо изображение показывает, что двусторонние расширенные кистозные поражения (стрелки) расположены кзади от мочевого пузыря (стрелка). C. Сагиттальное Т2-взвешенное однократное турбо-эхо изображение показывает расширение правостороннего поражения в брюшную полость (стрелка). D. Постнатальная трансабдоминальная поперечная сонограмма показывает два четко очерченных кистозных образования (стрелки) позади мочевого пузыря (звездочка) с наслоением эхогенного мусора (стрелки). E. Продольная сонограмма показывает уровень жидкостного мусора (пунктирная стрелка) в кистозном поражении (стрелка) позади мочевого пузыря (стрелка). F. На продольной сонограмме виден воздух (указатель стрелки) в независимом аспекте кистозного поражения (стрелки), возникающий из-за врожденного фистулезного сообщения с прямой кишкой, компонента клоакальной мальформации пациента.
Наиболее частым осложнением врожденного гидрокольпоса является гидронефроз и почечная недостаточность. Также могут возникать кишечная непроходимость, кардиореспираторный дистресс и сепсис. Первоначальное лечение часто представляет собой срочное чрескожное дренирование с последующим хирургическим лечением, направленным на устранение непроходимости.
Кистозная крестцово-копчиковая тератома
Крестцово-копчиковая тератома является наиболее частым врожденным новообразованием новорожденных с преобладанием женского пола 4:1. Опухоли могут быть чисто кистозными в 15% случаев.
Тератомы состоят из всех трех слоев зародышевых клеток (эктодермы, мезодермы и энтодермы). Они обычно возникают вдоль средней линии тела, в любом месте от копчика до шишковидной железы. Большинство тератом возникают в крестцово-копчиковой области, реже в забрюшинном пространстве.
Крестцово-копчиковые тератомы классифицируются в соответствии с обзором секции хирургии Американской академии педиатрии на четыре типа (I-IV) в зависимости от количества образований, присутствующих снаружи по сравнению с внутреннеми, что имеет важные прогностические последствия.
Кистозные тератомы анэхогенны на УЗИ без внутреннего кровотока. При типе I кистозное образование преимущественно наружное; при типе II имеется распространение в пресакральное пространство; при типе III образование распространяется в брюшную полость; а при типе IV образование полностью внутреннее. Кроме того, МРТ полезна для оценки размера, характеристик и распространенности образования для оптимизации лечения (рис. 15). Сопутствующие состояния могут включать гидронефроз, дисплазию почек, атрезию уретры, асцит, гидрокольпос и неопущение яичек.
Преимущественно кистозные опухоли имеют лучший прогноз, предположительно из-за меньшей распространенности сосудистого обкрадывания и кровоизлияний. Лечение крестцово-копчиковой тератомы заключается в полной резекции.
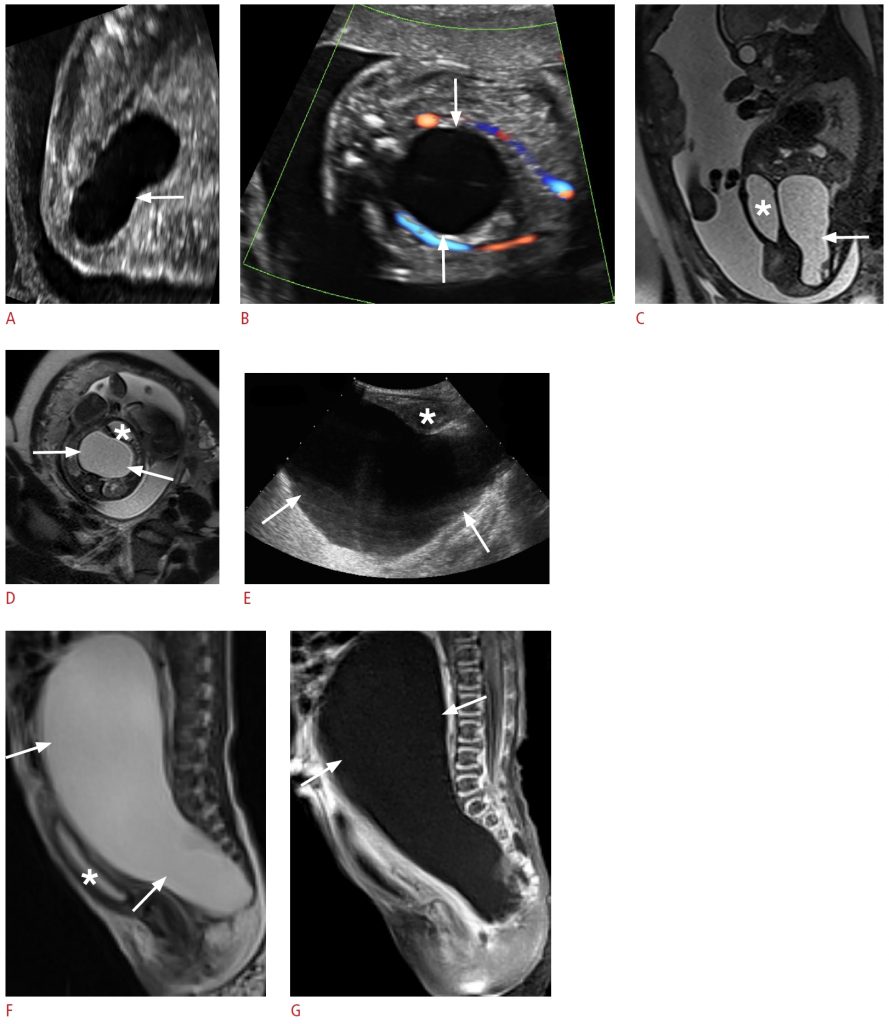
Рисунок 15: Крестцово-копчиковая тератома IV типа у новорожденной девочки в возрасте 1 дня.
А. Пренатальная продольная сонограмма в оттенках серого во втором триместре показывает овоидную кистозную пресакральную массу, распространяющуюся в брюшную полость (стрелка). B. Поперечная сонограмма показывает отсутствие внутреннего кровотока в кистозной массе (стрелки). C. Магнитно-резонансная томография (МРТ) плода показывает гиперинтенсивное кистозное пресакральное образование, простирающееся в брюшную полость (стрелка) кзади от мочевого пузыря (звездочка). D. Аксиальное Т2-взвешенное однократное турбо-эхо-изображение показывает гиперинтенсивное кистозное образование (стрелки) позади мочевого пузыря, оказывающую объемное воздействие на мочевой пузырь (звездочка). E. Постнатальная трансабдоминальная продольная сонограмма выявляет большое кистозное образование в малом тазу (стрелки), сдавливающее мочевой пузырь спереди (звездочка). F. Постнатальная МРТ показывает большое гиперинтенсивное кистозное пресакральное образование, распространяющееся в брюшную полость (стрелки), вызывающее объемное воздействие на мочевой пузырь (звездочка) и смещающее окружающие ткани и петли кишечника. G. На сагиттальном постконтрастном Т1-взвешенном изображении, видно неконтрастное гипоинтенсивное овоидное кистозно-прекрестцовое образование с абдоминальным расширением (стрелки) и отсутствием усиления твердого компонента.
Выводы
Пренатально выявляемые кистозные поражения брюшной полости и таза могут возникать из многих структур брюшной полости и требуют широкой дифференциальной диагностики. Ультрасонография должна быть первым визуализирующим исследованием после рождения и часто является единственным визуализирующим исследованием, необходимым для постановки диагноза, при необходимости дополняемым МРТ. Организованный анатомический подход и внимание к характерным сонографическим данным помогают диагностике и определяют правильное лечение.
Вопросы и Ответы
Что такое мультикистозная диспластическая почка (MCDK)?
- MCDK — это распространенное кистозное заболевание у младенцев и детей, возникающее из-за нарушения развития почечной паренхимы вследствие обструкции или атрезии почечной лоханки и/или мочеточника.
- Классическая картина MCDK на УЗИ включает множественные кисты разного размера, не сообщающиеся между собой, и плохо определяемую почечную паренхиму без нормальной кортикомедуллярной архитектуры.
- Большинство случаев MCDK инволютируют со временем и остаются бессимптомными. Лечение заключается в наблюдении.
Что такое уринома и каковы ее причины?
- Уринома — это редкое перинатальное состояние, представляющее собой инкапсулированное скопление мочи в околопочечной фасции, вызванное микроперфорацией чашечек с подтеканием мочи из-за тяжелой почечной обструкции.
- Наиболее частыми причинами обструкции являются клапаны задней уретры или другая обструкция верхних мочевых путей.
- При УЗИ уринома выглядит как серповидное, круглое или эллиптическое скопление анэхогенной жидкости вокруг закупоренной почки.
В чем особенности удвоенной почки с гидронефрозом и диспластической паренхимой?
- Удвоенная почка — это состояние, при котором почка состоит из верхней и нижней частей, дренируемых отдельными собирательными системами и/или мочеточниками.
- Тяжелый гидронефроз верхней части удвоенной почки с диспластической почечной паренхимой может имитировать кистозное образование надпочечника при УЗИ.
- Для подтверждения диагноза и оценки осложнений может потребоваться цистоуретрография мочеиспускания (VCUG) и магнитно-резонансная урография (MRU).
Как выглядит кистозная нейробластома на УЗИ?
- Кистозная нейробластома — это наиболее часто выявляемая пренатально неонатальная опухоль надпочечников, которая в 25% случаев бывает кистозной.
- При сонографии она выглядит как сложное кистозное образование с толстыми перегородками и внутренним кровотоком при цветной допплеровской визуализации.
- Большинство врожденных нейробластом имеют хороший прогноз и могут спонтанно разрешаться или оставаться стабильными.
Что такое кисты поджелудочной железы и каковы их возможные осложнения?
- Врожденные кисты поджелудочной железы редки и возникают из-за аномалии развития системы протоков поджелудочной железы.
- На УЗИ они выглядят как маленькие, анэхогенные, одно- или многокамерные кисты, чаще всего локализующиеся в теле или хвосте поджелудочной железы.
- Возможные осложнения включают инфекцию, воспаление, разрыв кисты, холангит, панкреатит и перитонит. Хирургическое удаление необходимо только при симптоматических кистах или при наличии неоплазии.
Каковы особенности врожденного гидрокольпоса и гидромедрокольпоса?
- Врожденный гидрокольпос — это редкое состояние, характеризующееся вздутием влагалища жидкостью из-за обструкции влагалищных путей. Гидрометрокольпос — это скопление жидкости во влагалище и матке.
- На УЗИ гидрокольпос выглядит как однокамерное, заполненное жидкостью образование в малом тазу позади мочевого пузыря.
- Наиболее частым осложнением является гидронефроз и почечная недостаточность. Также могут возникать кишечная непроходимость, кардиореспираторный дистресс и сепсис.