Авторы: Georgi P. Georgiev, Vesselin Karabinov, Georgi Kotov, Alexandar Iliev, Dr Mark Thurston, Radswiki.
Введение
Технический прогресс, внедрение новых высококачественных устройств и сверхвысокочастотных датчиков меньших размеров, привели к росту использования УЗИ для визуализации карпального туннельного синдрома.
Медицинская ультразвуковая диагностика – это метод визуализации, который все чаще используется в повседневной медицинской практике. Сонографическое исследование позволяет визуализировать различные структуры с разрешением до 0,1 мм в горизонтальной плоскости и 0,2 мм в вертикальной плоскости.
Обзор
Анатомические особенности запястного канала
Запястный канал (ЗК) ограничен костями запястья (крючком крючковидной кости, трехгранной и гороховидной костями с медиальной стороны, и ладьевидной и трапециевидной – на латеральной) и поперечной связкой запястья. Через него проходят сухожилия мышц сгибателей и срединный нерв. Стенки канала образованы поверхностным толстым слоем поперечной связки спереди, и глубоким слоем связок и костей запястья сзади. В медиальной части ЗК расположены глубокий и поверхностных сгибатели пальцев. Сухожилие длинного сгибателя большого пальца расположено сбоку от глубокого, при этом срединный нерв проходит поверхностно.
Иногда наблюдаются различные анатомические изменения структур, например:
- наличие длинной ладонной мышцы;
- наличие глубокой ладонной мышцы;
- персистирующая медианная артерия;
- раздвоенный срединный нерв;
Они являются предпосылкой для развития состояния, известного как карпальный туннельный синдром (КТС) или синдром запястного канала. Чаще всего КТС является идиопатическим состоянием, но также может быть результатом травмы, ревматоидного артрита, гипотиреоза, приема оральных контрацептивов, сахарного диабета, акромегалии или беременности.
Ультразвуковая оценка КТС
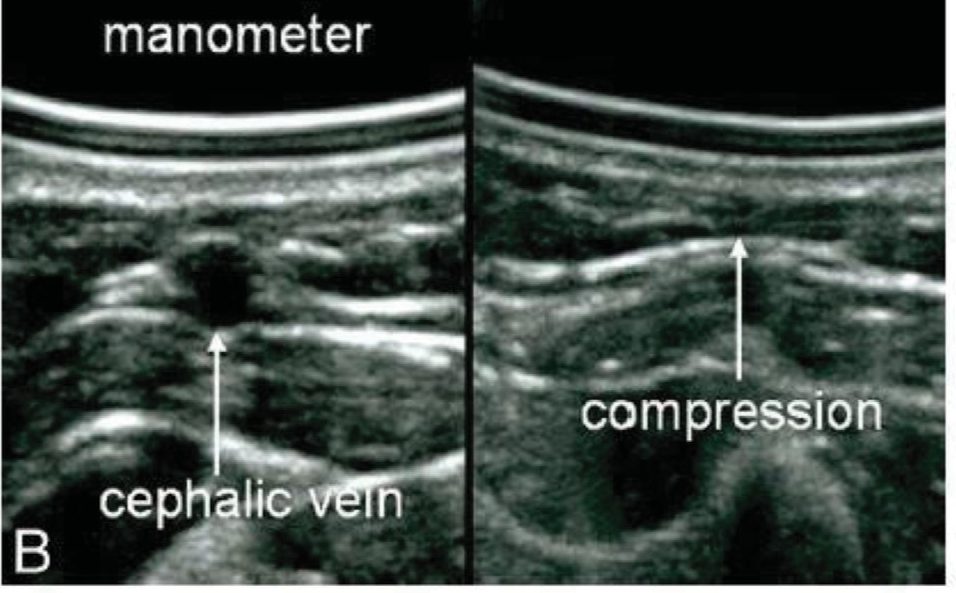
УЗИ у пациентов с КТС имеет преимущество, так как структурные изменения не обнаруживаются с помощью электрофизиологических исследований. Данные, полученные через УЗИ, такие как эхогенность срединного нерва, его подвижность и сжатие, или отек поперечной связки, также могут помочь в диагностике синдрома.
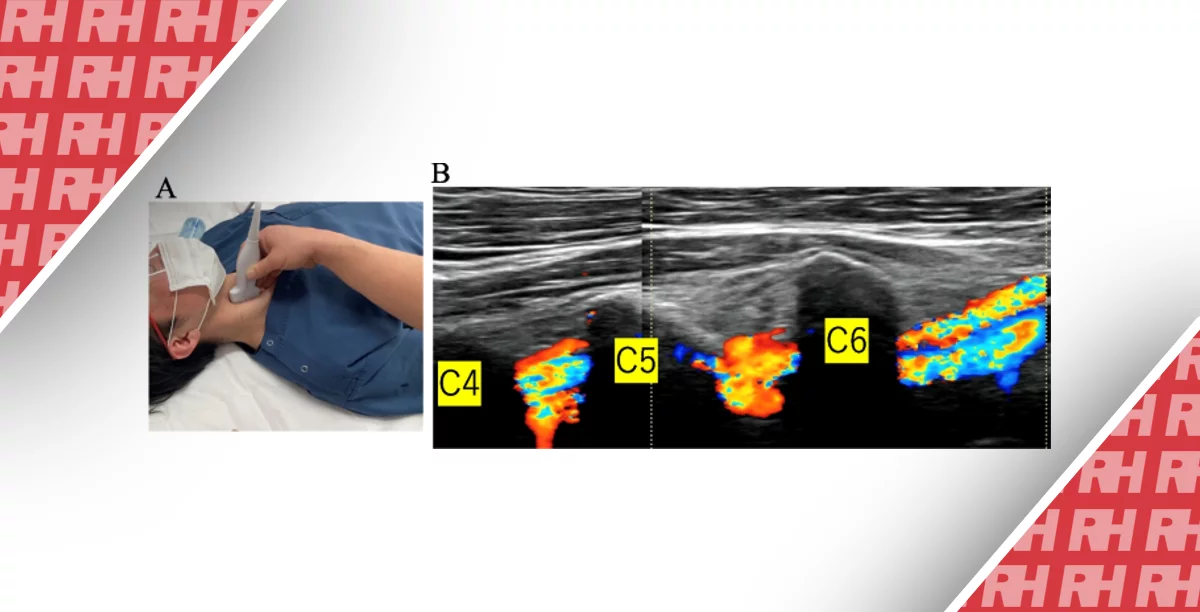
Срединный нерв можно четко визуализировать на поперечном сечении в виде зоны гипоэхогенных нервных волокон с гиперэхогенными окончаниями, расположенными непосредственно над сухожилиями сгибателей и ниже гиперэхогенной поперечной связки.
Обследование обычно проводят с линейным датчиком 8-14 МГц или 6-18 МГц. Пациент размещается повернувшись лицом к врачу, его запястья покоятся на ровной поверхности, а предплечья находятся в положении лежа на спине, а пальцы слегка согнуты. Для измерения площади поперечного сечения (ППС) срединного нерва используются два метода. Во-первых, сплошная линия прослеживается вдоль внутреннего гиперэхогенного края нерва, после вычисляется с помощью компьютеризированного программного обеспечения. Второй подход основан на измерении переднезаднего и поперечного диаметра нерва. Затем вычисляется по значениям этих параметров с помощью математической формулы.
ППС является наиболее важным параметром медианного нерва. Размеры, превышающие 10 мм2, имеют диагностическое значение для КТС . Другим важным параметром является компрессия медианного нерва, которую еще называют глобулярным набуханием. Третий параметр – увеличение внутричерепного кровотока.
Согласно различным источникам средняя нормальная ППС медианного нерва колеблется между 6,1 и 10,4 мм2. Пороговые значения варьируются от 9 до 14 мм2.
С практической стороны Ooi et al провел обследования 51 пациента с помощью УЗИ и электромиограммы. Целью этого исследования было оценить диагностическую эффективность оттенков серого, цветного доплеровского и динамического ультразвука при диагностике КТС при использовании ЭМГ в качестве эталонного стандарта. Во-вторых, это исследование предназначалось для оценки корреляции между ППС срединного нерва и тяжести КТС, определяемой с помощью ЭМГ. Кроме того, авторы попытались оценить надежность УЗИ у пациентов, страдающих от КТС. Статистический анализ выявил прямо пропорциональную корреляцию между ППС срединного нерва и продолжительностью симптомов, которые лучше визуализируются при УЗИ. Так как ЭМГ не смогла предоставить полную картину.
Вставить эти изображения сюда:
Роль УЗИ в мониторинге терапевтического ответа у пациентов с КТС
УЗИ может использоваться для мониторинга терапевтического ответа путем измерения уменьшения ППС срединного нерва после операции или шинирования, а также после лечения кортикостероидами.
Кроме того,ультразвуковое исследование важно для пациентов с травмами в области срединного нерва. В этом случае легко визуализировать эпиневрий, а повреждение нерва можно классифицировать как аксонотмезис, частичный или полный разрыв. Если возникают какие-либо посттравматические осложнения УЗИ помогает обнаружить рубцы, эпиневрий, который не удалось восстановить, или неврому, ятрогенные повреждения, такие как транссекция мышечных ветвей срединного нерва во время эндоскопической хирургии.
УЗИ может использоваться для обнаружения косметических поражений, имитирующих КТС, таких как узлы, фибромы, тендосиновиты и опухоли с участием самого срединного нерва – чаще всего шванномы и, в редких случаях, нейрофибромы. Когда опухоли нервной оболочки расположены в КТ, они обычно представляют собой непрерывные гипоэхогенные структуры, выступающие из нерва, из которого они происходят.
Выводы
На данный момент, ультразвуковое исследование является широко используемым методом в практике ортопедов, ревматологов, неврологов и нейрохирургов. Преимущества этого метода заключаются в том, что он дешевый, безопасный, не требует значительных затрат времени и позволяет диагностировать структурные аномалии.
В нашем каталоге вы можете ознакомится с ассортиментом ультразвуковых сканеров для исследования костно-мышечной системы.
Если у вас остались вопросы – обращайтесь, мы с радостью на них ответим.