🤖 Краткий пересказ от ИИ
Статья описывает инновационный подход в двухэтапной гепатэктомии для пациентов с раком печени, у которых традиционные методы невозможны из-за недостаточного объема здоровой остаточной ткани.
Представлен успешный клинический случай применения одновременной лапароскопической перевязки желчного протока и воротной вены, что позволило достичь быстрой и достаточной гипертрофии левой доли печени для безопасного проведения резекции.
✅ Ключевые тезисы из статьи:
- Диагностика: Диагностика включала КТ с измерением объема печени и выявление опухолевого тромба в воротной вене, что исключало стандартные методы.
- Лечение: Применена двухэтапная стратегия с одномоментной лапароскопической перевязкой желчного протока и воротной вены правой доли.
- Преимущества: Метод обеспечивает быструю гипертрофию остаточной печени, позволяя оперировать случаи, не подлежащие стандартной эмболизации из-за тромбоза.
- Ограничения: Главное ограничение — недостаточность клинического опыта и описанных случаев для полной оценки рисков и надежности.
Последнее обновление: 21 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Резюме
Предусловие
Некоторые пациенты с раком печени теряют шанс на хирургическое лечение из-за недостаточного процента остаточной печеночной ткани. Для решения этой проблемы использовали либо окклюзию как воротной вены, так и желчного протока или что-то одно для достижения быстрой гипертрофии. Это первое исследование, в котором одновременная перевязка воротной вены и желчного протока была применена как первый этап плановой гепатэктомии при первичном раке печени.
Презентация клинического случая
Здесь мы сообщаем о случае 38-летнего азиатского пациента с гепатоцеллюлярной карциномой с опухолевым тромбом в правой передней ветви воротной вены. Правая гемигепатэктомия может быть эффективной, но пациенты сталкиваются с высоким риском печеночной недостаточности из-за малого имеющегося объема левой доли печени. Поэтому мы разработали двухэтапную стратегию резекции печени, в которой перед лапароскопической правой гемигепатэктомией пациенту выполняли одномоментную лапароскопическую перевязку желчного протока и воротной вены правой доли печени. С помощью этой процедуры мы достигли быстрой гипертрофии левой доли печени и успешно предотвратили первичную нерезектабельность.
Заключение
Этот случай демонстрирует, что одновременная перевязка желчных протоков и воротной вены может быть возможным вариантом для тех пациентов с раком печени, которые не могут пройти хирургическое лечение из-за недостаточного процента остаточной печеночной ткани.
Предусловия
Гепатэктомия является основным методом лечения доброкачественных и злокачественных заболеваний гепатобилиарной системы. Однако, часто объем процент остаточной печеночной ткани является недостаточным, что ограничивает объем резекции печени и значительно уменьшает шансы на хирургическое лечение для некоторых пациентов. Решить эту проблему дает возможность плановая двухэтапная гепатэктомия [1]. Ее основной целью является достижение кратковременной атрофии резецированной печеночной ткани при сохранении гиперплазии печени. Сейчас первым самым распространенным этапом является перевязка воротной вены во время лапароскопии или открытого хирургического вмешательства и селективная эмболизация воротной вены. Ассоциированное разделение печени и перевязка воротной вены (АРППВ) также стало признанным эффективным и целесообразным вариантом, но преимущества его применения остаются противоречивыми [2]. В настоящее время наиболее часто применяемый метод содействия гиперплазии печени – эмболизация ветви воротной вены. Однако эксперименты на животных показали, что перевязка желчных протоков способствует быстрой ипсилатеральной атрофии печени [3]. Другие исследования на животных также показали, что одновременное перевязывание воротной вены и ипсилатерального желчного протока вызывает быструю атрофию печени. Контралатеральная гиперплазия печени является безопасным и осуществимым методом.
В этом исследовании пациентом был мужчина с гепатоцеллюлярной карциномой с опухолевым тромбом в правой передней ветви воротной вены. Была запланирована правая гепатэктомия, но объем правой доли печени был слишком большой, а объем левой доли печени был мал. Правая гемигепатэктомия может быть лечебной, но пациенты сталкиваются с более высоким риском печеночной недостаточности. Поэтому мы разработали плановую двухэтапную стратегию резекции печени. Однако эмболизация воротной вены (ЭВВ) не подходила в данном случае, поскольку в правой ветви воротной вены был обнаружен опухолевый тромб. На первом этапе мы выполнили лапароскопическую перевязку правой ветви воротной вены с одновременной перевязкой правого печеночного желчного протока. Вторым этапом была лапароскопическая правая гепатэктомия. Клинически этот метод применяли реже, поэтому достаточного клинического опыта нет. В этой статье мы обсуждаем безопасность и целесообразность плановой двухэтапной гепатэктомии для перевязки воротной вены и желчного протока у пациентов с раком печени.
Презентация клинического случая
У 38-летнего пациента азиатской внешности диагностирована гепатоцеллюлярная карцинома с опухолевым тромбом правой передней воротной вены (рис. 1). Пациент получил транскатетерную артериальную химиоэмболизацию (ТАХЭ) в местной больнице перед тем, как обратиться в нашу больницу. Анализ крови показал, что функция печени была почти в норме: HBsAg+, анти-HBe+ и анти-HBc+. Уровень альфа-фетопротеина (АФП) и антигена СА 19-9 в сыворотке крови составлял 1200 нг/мл и 14 Ед/мл соответственно. Теоретически, гепатэктомия могла бы достичь радикального лечебного эффекта. Однако данные компьютерной томографии (КТ) показали, что объем правой доли печени был большим, тогда как объем будущего остатка печеночных тканей был слишком малым, что повышало риск развития послеоперационной печеночной недостаточности.
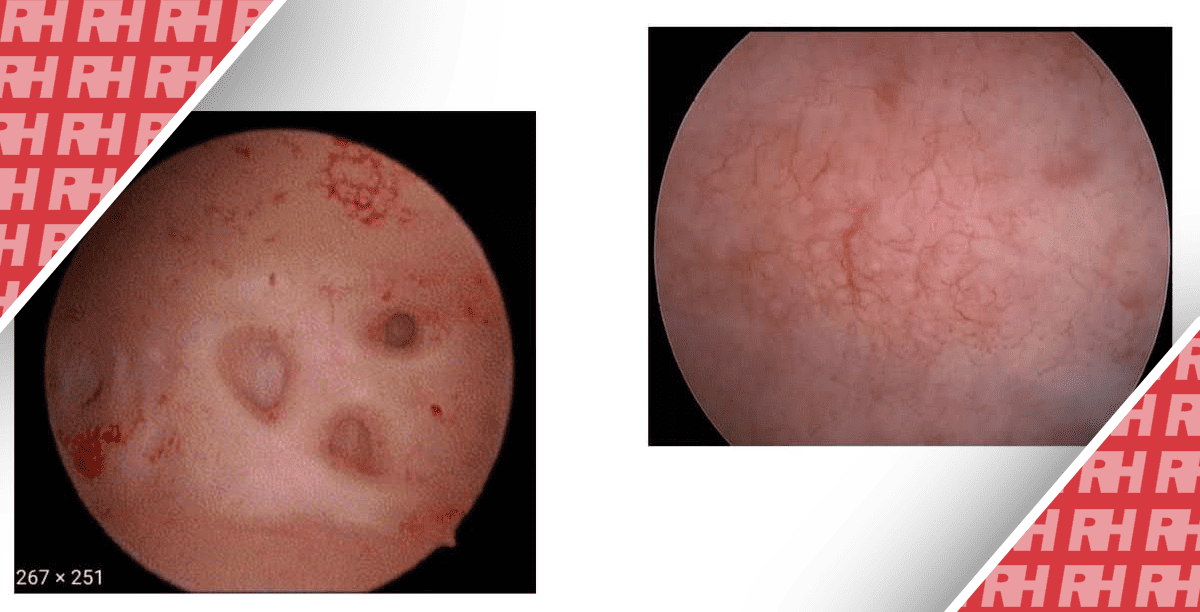
На предоперационной компьютерной томографии печени было выявлено объемное образование правой доли печени. Поражение расценено как первичный рак печени с эмболией правой передней ветви воротной вены (красная стрелка)
Далее мы выполнили измерение объема печени и трехмерную реконструкцию печени. Общий объем печени (ООП) составил 2009,47 мл, а объем левой доли печени, будущий остаточный объем печени (БООП), – 621мл (рис. 3). БООП был меньше физиологического объема печени, необходимого для пациента [стандартный объем печени (СОП), 823,54 мл].
Для достижения достаточной гипертрофии левой доли печени мы приняли решение о плановой двухэтапной правой гемигепатэктомии. Пациент и его семья не соглашались на выполнение АРППВ, тогда как выполнение ЭВВ было невозможным из-за опухолевого тромба воротной вены. Поэтому было принято решение об одномоментном перевязывании правой ветви воротной вены и правого желчного протока. Перед хирургическим вмешательством было получено информированное согласие от пациента и его родителей. Все хирургические процедуры были одобрены Комитетом по этике Третьей аффилированной больницы Второго военно-медицинского университета (Шанхай, Китай).
После проведения всех предоперационных подготовительных мероприятий и получения информированного согласия, первым шагом было исследование локального состояния брюшной полости и опухоли во время лапароскопии. После обнаружения опухоли удалили желчный пузырь, а также осторожно выделили бифуркацию воротной вены и ее правую ветвь. Далее мы вытянули правую ветвь воротной вены шелковой нитью 4-0, а также пережали правую ветвь воротной вены двумя зажимами в месте ее слияния. Во время перевязки мы старались максимально приблизиться к месту слияния портальной вены, чтобы избежать эмболизации правой передней ветви. Далее таким же образом перевязали правый желчный проток. Во время операции почти не было кровотечения. После операции функция печени пациента была значительно нарушена. В течение первых 3 дней после операции резко повысился уровень трансаминаз. Количество лейкоцитов также несколько возросло, но лихорадки не было. Мы проводили симптоматическое лечение, такое как защита печени и профилактический прием антибиотиков, а также внимательно наблюдали за изменениями жизненно важных показателей. Общее состояние пациента улучшилось на пятый день после операции.
Повторное обследование выполнено через 1 неделю после первого этапа операции. Повторно проведено КТ брюшной полости с контрастным усилением и измерение объема печени (рис. 2). Объем БООП составлял 1051,56 мл, а TLV – 2914,9 мл. (рис. 3). Значение ООП и БООП увеличились почти вдвое. Данные показали, что объем левой доли печени уменьшился до 36,08%, но ее объем увеличился. БООП был значительно больше стандартного объема печени пациента, а следовательно, мы считали операцию безопасной. Второй этап лапароскопической правой гемигепатэктомии был выполнен на следующий день. Объем кровопотери составил 350 мл, а продолжительность – 360 минут. В интраоперационном и послеоперационном периоде не наблюдалось никаких осложнений. Пациент выздоровел очень быстро и был выписан из стационара через 1 неделю после операции. Гистологическое исследование показало гепатоцеллюлярную карциному, связанную с микрососудистыми повреждениями. Мы рекомендуем пациентам вернуться в больницу через 1 месяц после операции, чтобы получить одноразовую профилактическую транскатетерную артериальную химиоэмболизацию (ТАХЭ). Пациент до сих пор жив, у него нет опухоли и он чувствует себя хорошо уже более 6 месяцев после операции.
Через неделю после первой операции компьютерная томография печени показала, что правая ветвь воротной вены окклюзирована (красная стрелка). Кроме того, часть правой печени имеет значительно сниженную плотность, учитывая некроз печеночной ткани
Трехмерная реконструкция печени. ООП общий объем печени, ОПДП объем правой доли печени, ОЛДП объем левой доли печени, БООП будущий остаточный объем печени.
Обсуждение
Гепатэктомия – важнейший способ лечения первичного рака печени. Однако многие пациенты не могут переносить эту процедуру из-за недостаточного количества будущего остаточного объема печени (ООП). Разработано большое количество методов, которые способствуют гипертрофии ООП и атрофии пораженного участка печени.
Хорошо известно, что перевязка или эмболизация воротной вены одной доли может вызвать атрофию этой доли печени и гипертрофию будущих тканей печени, которые останутся. Эмболизация воротной вены (ЭВВ), процедура, разработанная Makuuchi и Kinoshita, широко применяется как предоперационный метод лечения пациентов, которым выполняют расширенную гепатэктомию, для минимизации послеоперационной дисфункции печени [4]. В настоящее время ЭВВ является нашим любимым методом, особенно при лечении первичного рака печени, холангиокарциномы. Однако пациентам, которые не соответствуют показаниям к ЭВВ, особенно с опухолевым тромбом в стволе или ветви воротной вены, может быть выбрана только перевязка воротной вены. С другой стороны, ЭВВ клинически используется более длительное время. Honjo и соавт. применили эту методику для лечения метастазов в печени в 1961 году [5, 6]. С тех пор перевязка воротной вены успешно применяется во многих случаях и признана врачами во всем мире. Стоит отметить, что Belghiti сообщил о запланированном двухэтапном, полностью хирургическом подходе для устранения всех первичных и метастатических заболеваний [7]. На первом этапе выполняется резекция первичной опухоли и всех левосторонних метастазов в печени с использованием методов прямой резекции. Одновременно выполняется перевязка правой воротной вены (ППВВ), чтобы вызвать гипертрофию левой доли, которая была очищена от всех выявленных заболеваний. Через 4-8 недель и гипертрофии свободной от заболевания БООП планируется второй этап, состоящий из правой или расширенной правой гепатэктомии, для полного удаления оставшихся правосторонних метастазов в печени.
Односторонняя окклюзия желчного протока может способствовать ипсилатеральной атрофии и контралатеральной гиперплазии печени, что было подтверждено не только на животных моделях [3], но и в клинических случаях [8]. Одновременное перевязывание желчного протока и воротной вены вызывало ипсилатеральную атрофию и контралатеральную гиперплазию печени животных быстрее, чем только ПВВ. Naoki применили одновременную перевязку желчного протока и воротной вены при двухэтапной гепатэктомии для лечения множественных билобарных метастазов в печень из рака слепой кишки [8]. Сначала они выполнили правую гемиколэктомию и резекцию сегмента 3 в сочетании с микроволновой коагуляционной терапией метастатических опухолей, расположенных в левой доле печени, с одновременным перевязыванием правой воротной вены и правого желчного протока. Во-вторых, выполнена расширенная лобэктомия правой доли печени.
Заключение
В данном случае мы впервые применили одновременную перевязку желчного протока и воротной вены при хирургическом лечении первичного рака печени и успешно вылечили первичную нерезектабельность. У нашего пациента не наблюдалось послеоперационной инфекции желчевыводящих путей. Успешный терапевтический результат в этом случае должен привлечь внимание клиницистов к тому, что в некоторых случаях одновременное перевязывание желчных протоков и воротной вены может быть целесообразным вариантом, но показания к применению этого подхода должны быть четко определены и оценены. Основным ограничением этой процедуры является отсутствие достаточного количества случаев, описанных в литературе, для проверки ее надежности, а также установления и оценки рисков дальнейших осложнений.
Аббревиатуры
ЭВВ:
Эмболизация воротной вены
ТАХЭ:
Транскатетерная артериальная химиоэмболизация
АРППВ:
Ассоциированное разделение печени и перевязка воротной вены
Ссылки на источники
- Kawaguchi Y, Lillemoe HA, Vauthey JN. Dealing with an insufficient future liver remnant: portal vein embolization and two-stage hepatectomy. J Surg Oncol. 2019;119(5):594–603.
- Lopez-Lopez V, Robles-Campos R, Brusadin R, Lopez-Conesa A, de la Pena J, Caballero A, Arevalo-Perez J, Navarro-Barrios A, Gomez P, Parrilla-Paricio P. ALPPS for hepatocarcinoma under cirrhosis: a feasible alternative to portal vein embolization. Ann Transl Med. 2019;7(22):691.
- Ren W, Chen G, Wang X, Zhang A, Li C, Lv W, Pan K, Dong JH. Simultaneous bile duct and portal vein ligation induces faster atrophy/hypertrophy complex than portal vein ligation: role of bile acids. Sci Rep. 2015;5:8455.
- Makuuchi M, Thai BL, Takayasu K, Takayama T, Kosuge T, Gunven P, Yamazaki S, Hasegawa H, Ozaki H. Preoperative portal embolization to increase safety of major hepatectomy for hilar bile duct carcinoma: a preliminary report. Surgery. 1990;107(5):521–7.
- Honjo I, Suzuki T. Right or left portal branch ligation for liver cancer. Gan No Rinsho. 1970;16(6):567–73.
- Honjo I, Suzuki T, Ozawa K, Takasan H, Kitamura O. Evaluation of ligation of a branch of the portal vein for unresectable hepatic tumor. Bull Soc Int Chir. 1974;33(3):207–10.
- Kianmanesh R, Farges O, Abdalla EK, Sauvanet A, Ruszniewski P, Belghiti J. Right portal vein ligation: a new planned two-step all-surgical approach for complete resection of primary gastrointestinal tumors with multiple bilateral liver metastases. J Am Coll Surg. 2003;197(1):164–70.
- Iida H, Yasui C, Aihara T, Ikuta S, Yoshie H, Yamanaka N. Simultaneous bile duct and portal venous branch ligation in two-stage hepatectomy. World J Gastroenterol. 2011;17(30):3554–9.
Вопросы и Ответы
Что такое двухэтапная гепатэктомия и зачем она нужна?
- Двухэтапная гепатэктомия — это хирургическая стратегия, направленная на решение проблемы недостаточного объема остаточной печеночной ткани у пациентов с раком печени.
- Основная цель — достичь быстрой гипертрофии (увеличения объема) здоровой части печени, которая останется после операции, путем уменьшения (атрофии) пораженной части.
В чем заключается новая методика, описанная в статье?
- В статье описывается применение одновременной лапароскопической перевязки желчного протока и воротной вены правой доли печени как первого этапа плановой гепатэктомии.
- Это делается для стимуляции быстрой гипертрофии левой доли печени перед ее окончательным удалением.
Почему в данном клиническом случае не могла быть применена эмболизация воротной вены (ЭВВ)?
- Эмболизация воротной вены (ЭВВ) не подходила, поскольку у пациента был выявлен опухолевый тромб в правой передней ветви воротной вены.
Какие результаты были достигнуты после первого этапа операции (перевязки желчного протока и воротной вены)?
- После первого этапа операции наблюдалась быстрая гипертрофия левой доли печени.
- Объем будущей остаточной печени (БООП) увеличился почти вдвое, превысив необходимый для безопасного проведения последующей операции.
Каковы преимущества одновременной перевязки желчного протока и воротной вены по сравнению с перевязкой только воротной вены?
- Исследования на животных моделях и клинические случаи показывают, что одновременное перевязывание желчного протока и воротной вены может способствовать более быстрой атрофии пораженной части печени и гипертрофии здоровой части.
Были ли осложнения у пациента после проведения этой процедуры?
- В первые дни после операции наблюдалось временное повышение уровня трансаминаз и лейкоцитов, что является ожидаемой реакцией на хирургическое вмешательство.
- Пациент получил симптоматическое лечение, и его состояние улучшилось.
- Второй этап операции (гемигепатэктомия) прошел без осложнений, и пациент быстро восстановился.
Каков долгосрочный прогноз для пациента?
- Через 6 месяцев после операции пациент жив, рецидивов опухоли не наблюдалось, и общее состояние хорошее.
Каковы ограничения предложенного метода?
- Основным ограничением является недостаточное количество описанных случаев в литературе для полной проверки надежности методики и оценки всех возможных рисков и осложнений.