АВТОР: Lori L. Barr
Ключові слова: Нейросонограма, нейросонографія, ультразвукове дослідження голови
Через низьку вартість, мобільність і безпеку, нейросонографія залишається кращим методом ранньої візуалізації головного мозку в період, поки тім’ячка є відкритими. Ця стаття дає основу для покращення діагностики неврологічної патології, яка розвивається у немовлят. Ця навичка найкраще засвоюється шляхом фактичного сканування пацієнтів після первинного скринінгу висококваліфікованим фахівцем ультразвукової діагностики. У всіх випадках, чи це вроджена, інфекційна, неопластична або травматична патологія, нейросонографія – часто є першим діагностичним кроком. Додаткові методи пошарової візуалізації використовуються для оцінки структур і функцій, які важко візуалізуються за допомогою нейросонографії, а саме: субарахноїдальний простір при крововиливах; оцінка пухлин або ураження, які займають простори, в рамках передопераційного планування; коли стоїть питання про уточнення процесу демієлінізації.
Сучасні досягнення в нейросонографії, такі як тривимірна (3D) візуалізація, кількісна характеристика тканин, використання контрастного посилення все ще знаходяться на стадії дослідження клінічного застосування. Продовження досліджень в цих спеціалізованих областях буде сприяти більш точному виміру значущих параметрів, які важливі для прогнозування результатів лікування пацієнтів.
ВРОДЖЕНІ АНОМАЛІЇ
Поділ вроджених вад розвитку на 4 підгрупи на основі термінів ембріологічно- неврологічного розвитку, запропонований Ван дер Кнап і Валком, залишається прийнятим стандартом для поділу вроджених вад розвитку на категорії. Серед 4 підгруп виділяють: дорзальну індукцію (первинна нейруляція на 3-4-му тижні гестаційного віку [ГВ], вторинна нейруляція, на 4-40-му тижні ГВ); вентральну індукцію (на 5-8-му тижні ГВ); нейронну проліферацію, диференціювання і гістогенез (на 8-16-му тижні ГВ); міграцію нейронів (на 8-20-му тижні ГВ через 1 рік після народження). У статті обговорюються аномалії, при яких ультразвукове дослідження допомагає поставити діагноз.
Дорсальна індукція
Дефекти закриття
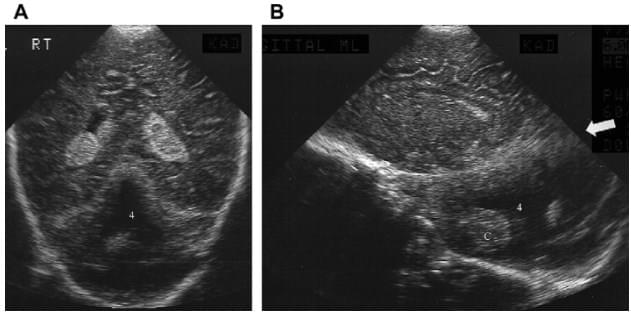
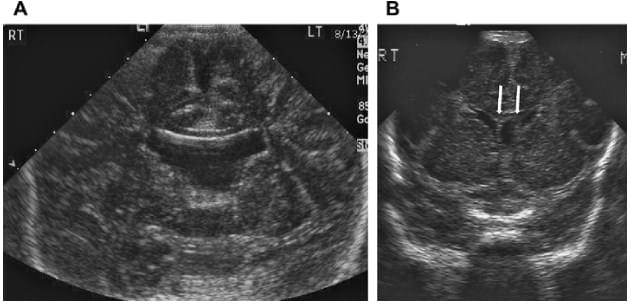
Пре- і постнатальна візуалізація важливі через крихкість оболонок над оголеними елементами центральної нервової системи (ЦНС) у пацієнтів з цефалоцеле, менінгоцеле, мієломенінгоцеле і іншими дефектами закриття (рис.1).
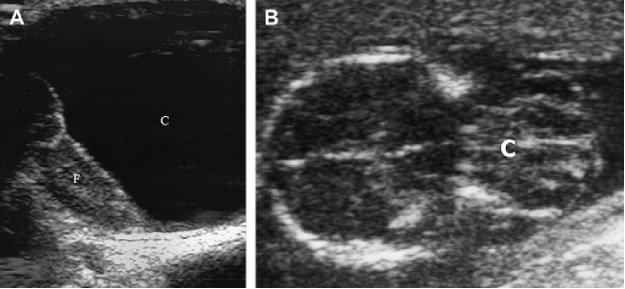
Рис. 1. Цефалоцеле. (A) Ліва фронтальна сагітальна нейросограма у новонародженого з великим м’якотканинним новоутворенням волосистої частини шкіри голови, демонструє енцефалоцеле, яке містить як цереброспінальну рідину (C), так і частину лобової частки (F). (B) Коронарна трансабдомінальна нейросограма плода через задню частину голови демонструє велике потиличне енцефалоцеле, що містить велику частину мозочка (C). Зверніть увагу на відсутність ехогенності склепіння черепа навколо мозочка.
Пренатальне сканування плодів між 11-й і 13-м тижнями ГВ має дозволяти візуалізувати четвертий шлуночок, в якості внутрішньочерепної прозорості, що вімірюється, в серединно-сагітальній проекції, яка зараз популярна для встановлення потиличної прозорості. Якщо четвертий шлуночок непомітний, це вказує на дефект нервової трубки. Магнітно-резонансна томографія (МРТ) – метод вибору після народження. При візуалізації справжнього цефалоцеле, менінгоцеле або мієломенінгоцеле переслідуються дві мети, а саме ідентифікація ступеня дефекту нервової трубки і наявність вмісту мішка. Зокрема, питання полягає в тому, чи є в мішку нервові елементи, оскільки хірургічне втручання при цьому змінюється.
Вада розвитку Кіарі
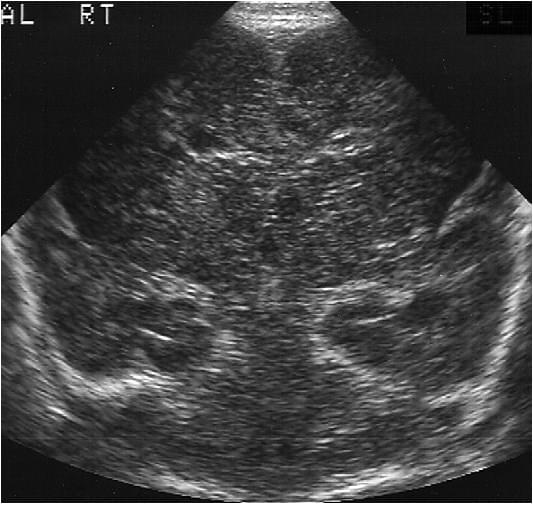
Нейросонографія ефективна для ідентифікації, проведення хірургічного втручання і подальшого динамічного спостереження вад розвитку Кіарі. Немовлята з Кіарі I можуть жити з ознаками патології, які не проявляють себе і виявляються випадково (рис. 2).
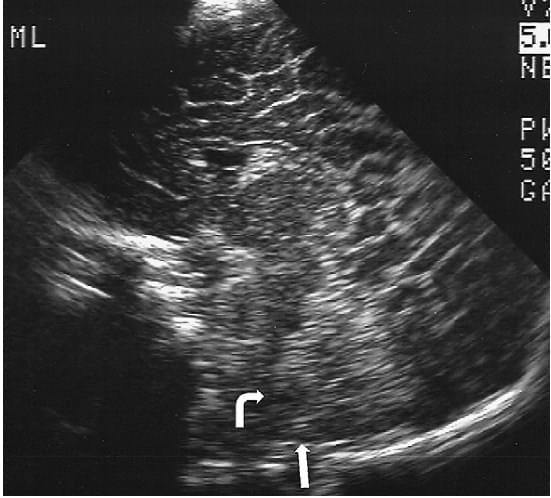
Рис. 2. Вада розвитку Кіарі I. Сагітальна нейросограма демонструє відсутність рідини у великій цистерні (стрілка). Зверніть увагу, що четвертий шлуночок зміщений каудально і дещо сплющений (вигнута стрілка).
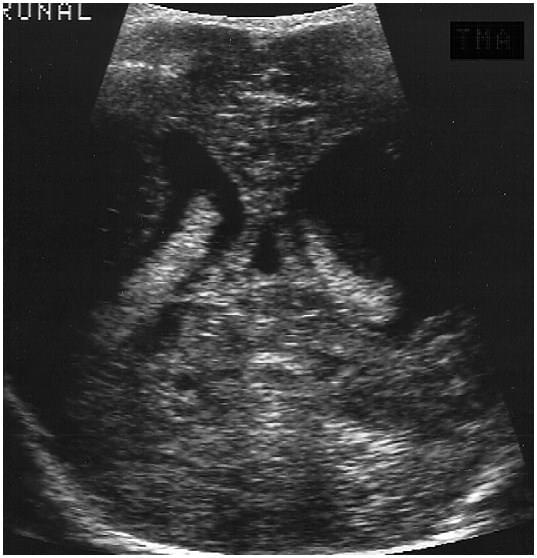
Якщо у цих пацієнтів з’являються патологічні ознаки, інтраопераційна нейросонографія може зіграти важливу роль при аналізі процесу. Як правило, хірург хоче знати, як далеко вниз по цервікальному каналу пролабують мигдалики з пульсацією цереброспінальної рідини (ЦСР), щоб звести до мінімуму розвиток сирінксу. Немовлята з Кіарі II, дисгенезом заднього мозку, зазвичай виявляються при народженні в поєднанні з розщелиною хребта (spina bifida). Нейросонографія ефективна для діагностики вторинної гідроцефалії в динаміці після закриття дефекту нервової трубки. Сонографічні знахідки при Кіарі II включають зсув вниз і збільшення четвертого шлуночка, опуклість серединного тіла, облітерацію великої цистерни, низьку спрямованість передніх рогів бічних шлуночків і вдавлення серпа мозку (рис.3).
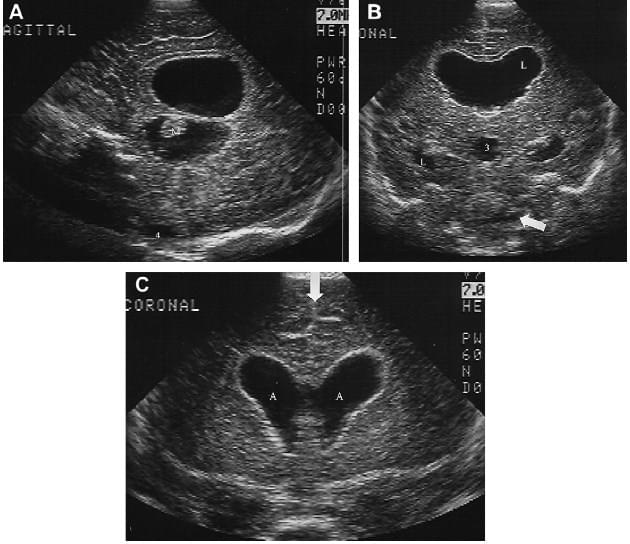
Рис. 3. Мальформація Кіарі II. (A) Сагітальна нейросограма новонародженого демонструє спадаюче зміщення і розширення четвертого шлуночка (4), опуклість серединного тіла (M). Велика цистерна облітерована. (B) Заднє коронарне зображення через головний мозок і мозочок демонструє випинання бічного (L) і третього (3) шлуночків з аномально сформованого четвертого шлуночка (стрілка). (C) Переднє коронарне зображення через голову немовляти демонструє низьку спрямованість передніх рогів (A) бічних шлуночків і вдавлення серпа мозку (стрілка).
Іншими характерними знахідками є кольпоцефалія, гідроцефалія, дисгенезія мозолистого тіла і сирінгогідромієлія. Серійні нейросограми виконуються з однаковою глибиною зображення, тому розмір шлуночків легко порівнюється, якщо не використовується 3D-зображення. Гідроцефалія в цих випадках зазвичай викликається стенозом водопроводу (рис. 4).
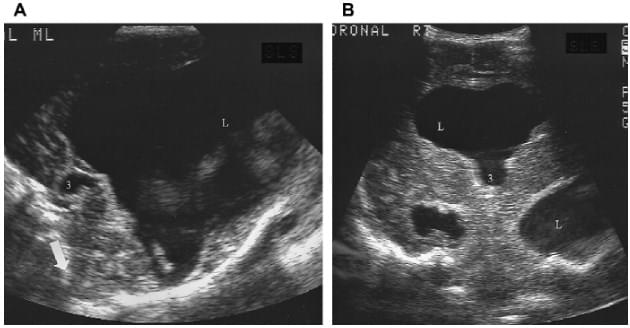
Рис. 4. Стеноз водопроводу. (A) Сагітальна нейросограма показує збільшення третього (3) і бічного (L) шлуночків. Зверніть увагу на пролабування мозочкових мигдаликів в отвір (стрілка). (B) Коронарна нейросограма показує збільшений боковий (L) і третій (3) шлуночки.
Вентральна індукція
Вентральна індукція веде до утворення заднього мозку, середнього мозку, переднього мозку і обличчя. Аномалії вентральної індукції включають аномалії гіпоталамо-гіпофізарної осі, вади розвитку мозочка, дорзальні кісти, голопрозенцефалію і агенезію/дисгенезію прозорої пластинки. Відхилення гіпоталамо-гіпофізарної осі дуже важко діагностувати за допомогою ультразвуку, в той час як інші категорії виявляються тільки на нейросограмах, якщо при цьому оператор знайомий з можливим діагнозом і характерними ознаками. Коли нейросонографія виконується з набором цих знань, МРТ може бути відкладене до більш пізнього дитячого періоду, коли стає більш важливою клінічна одночасна оцінка прогресу мієлінізації.
Мозочкові аномалії
Мозочкові аномалії – це порушення вентральної індукції. Пренатальне 3D-ультразвукове дослідження дуже перспективне щодо точної діагностики цих аномалій. Кістозні вади розвитку задньої ямки є результатом дисгенезії палеоцеребелума (клаптика і черв’яка) і є загальноприйнятими. Ці вади розвитку включають спектр Денді-Уокера і мегалію великої цистерни. Ізольовані аномалії черв’яка і синдром Жубера також є палеоцеребелярними за походженням. Новий мозочок (неоцеребелум) складається з решти півкуль мозочка. Дисгенезія нового мозочка призводить до комбінованої мозочкової гіпоплазії, мозочкової напівсферичної аплазії/гіпоплазії і дисплазії мозочка.
Спектр Данді-Уокера
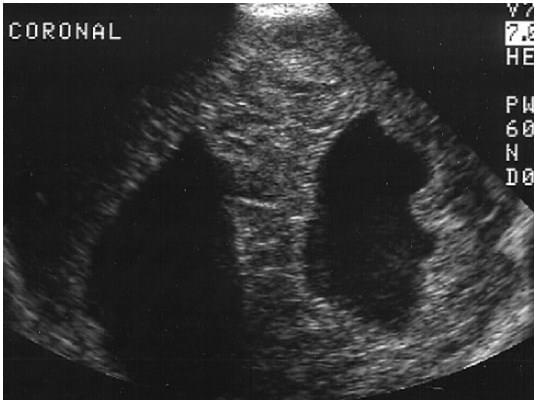
Спектр Данді-Уокера включає в себе ваду розвитку Денді-Уокера, варіант Денді-Уокера і мегалії великої цистерни. Найбільш важка форма, вади розвитку Денді-Уокера, складається з кістозної дилятації четвертого шлуночка, висхідного зміщення мозочкового намету, що приводить до збільшення задньої ямки і агенезії черв’яка (рис.5).
Рис. 5. Вада розвитку Денді-Уокера. (A) Задня коронарна нейросограма демонструє підвищений рівень задньої ямки і кістозну дилатацію четвертого шлуночка (4). Мозочковий черв’як відсутній. (В) Права парасагітальна нейросограма показує піднятий намет мозочка (стрілка), великий четвертий шлуночок (4) і частину правої півкулі мозочка (С). Мозочковий черв’як більшої ехогенності, ніж півкулі.
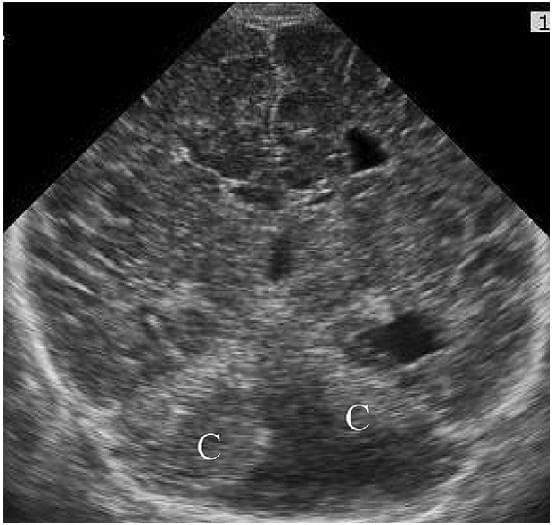
Ці знахідки зазвичай ускладнюються гідроцефалією з плином часу. Супутні церебральні аномалії розвиваються в 68% випадків. Варіант характеризує випадки, які не демонструють класичні ознаки вади розвитку Денді-Уокера. Мегалія великої цистерни – це збільшення великої цистерни без супутніх аномалій, яка вважається сприятливим варіантом з хорошим довгостроковим прогнозом. Дуже поганий прогноз при синдромі Данді-Уолкера і варіанті Данді-Уолкера, головним чином за рахунок пов’язаних з ними аномалій.
Мозочкова гіпоплазія і дисплазія. Гіпоплазія і дисплазія черв’яка.
Нова класифікація мозочкових аномалій була запропонована Пателем і Барковічем в 2003 році. Диференціальна діагностика гіпоплазії від дисплазії і дифузного, фокального захворювання важлива для виділення немовлят з супутніми церебральними аномаліями і дітей з ізольованими мозочковими аномаліями. Наявність супутніх аномалій пов’язано з поганим прогнозом. Постнатальна МРТ-візуалізація є золотим стандартом для класифікування, при цьому диференціальна діагностика за допомогою ультразвукового дослідження гіпоплазії від дисплазії не є достовірною. Агенезія визначається при відсутності ехогенності черв’яка і півкуль мозочка. Гіпоплазія черв’яка характеризується згладжуванням нижньої частини черв’яка в середньо-сагітальній проекції. Асиметрія півкуль мозочка або невеликий розмір є ключем до діагностики гіпоплазії мозочка (рис.6).
Рис. 6. Гіпоплазія мозочка і черв’яка. Коронарна нейросограма демонструє невеликі асиметричні півкулі мозочка (C) і відсутність черв’яка. У цього пацієнта також є ознаки вади розвитку Денді-Уокера і відсутності мозолистого тіла.
Три синдроми пов’язані з повною агенезією черв’яка: офтальмо-мозочковий м’язовий синдром, синдром Жубера і синдром Уокера-Варбурга. Агенезія черв’яка може бути присутньою при синдромі Кофіна-Сіріс, синдромі кріптофтальмії, синдромі Еліса ван Кревельда і синдромі Меккеля-Грубера.
Аплазії/гіпоплазії мозолистого тіла
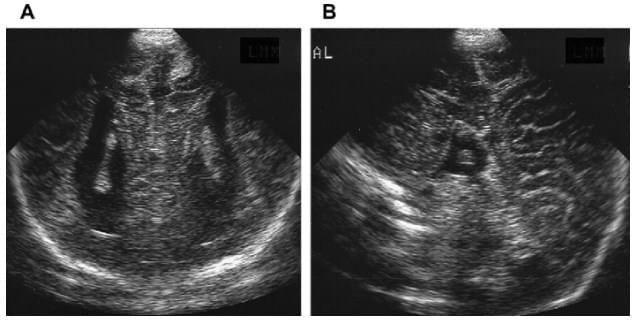
Цей розлад вентральної індукції є результатом порушення розщеплення переднього мозкового міхура. Аплазія пов’язана з судомами і розумовою відсталістю. Нейросонографічні дані залежать від частини (дзьоб, коліно, тіло і валик) мозолистого тіла, яка відсутня або стоншена (рис. 7).
Рис. 7. Аплазія мозолистого тіла. (A) Коронарна нейросограма показує паралельну орієнтацію бічних шлуночків. (B) Сагітальна проекція демонструє радіальний порядок борозен і відсутність мозолистого тіла.
Ізольована агенезія має хороший довгостроковий прогноз розвитку нервової системи в 80% випадків. Гіпоплазія також досить поширена, при цьому обидва ці стани пов’язані з передчасним пологами, внутрішньоутробною інфекцією і віком матері.
Голопрозенцефалія
Голопрозенцефалія – це розлад вентральної індукції з неповним розщепленням переднього мозкового міхура. Існує сильний зв’язок дефектів середньої лінії, які втягують обличчя і тіло, з факторами навколишнього середовища і 7 генами, які розглядаються в якості причин розвитку. Пренатальна діагностика ґрунтується на ультразвуковому дослідженні та МРТ. Багато батьків вважають за краще переривання вагітності. Післяпологова нейросонографія та МРТ допомагають мультидисциплінарній групі коригувати проблеми, пов’язані з пацієнтом.
Найбільш важкою формою є алобарна голопрозенцефалія. Мозок складається тільки з плоского шару зрощених спереду мозкових півкуль в лобовій частині і одного шлуночка, який сполучається з великою дорзальною кістою. Серп мозку відсутній, а таламуси зрослися між собою. Рельєфні ознаки досить рідкісні з гладкою формою на поверхні мозку. Часто зустрічаються аномалії міграції. Судинні аномалії включають відсутність або поодинокі внутрішні мозкові артерії, відсутність мозкової вени, верхнього синуса, сагітального синуса і прямого синуса. Ця форма голопрозенцефалії пов’язана з трисомією 13 і з трисомією 18.
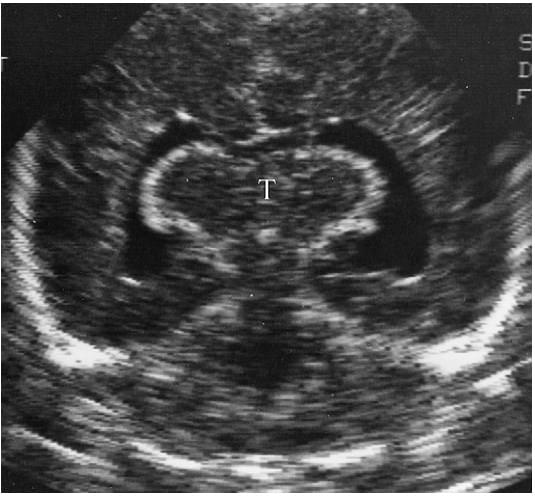
Менш виражена форма являє собою напівлобарну голопрозенцефалію, де міжпівкульна щілина розвивається ззаду, але при цьому неповна спереду. Часткове злиття таламуса уздовж дна недорозвиненого третього шлуночка, що є характерною ознакою (рис. 8). Розвивається тільки один шлуночок. Окремі частини прозорої перетинки і мозолистого тіла можуть повністю бути відсутніми.
Рис. 8. Напівлобарна голопрозенцефалія. Коронарна нейросограма демонструє злиття таламусів (Т) і один шлуночок.
Найлегша форма голопрозенцефалії – лобарна. При цьому має місце неповна міжпівкульна борозна в передньо-задній частини і розвивається вдавлення серпа мозку. Кора головного мозку зрослася в зоні лобового полюса з відсутньою прозорою перетинкою. Мозолисте тіло зазвичай недорозвинене. Пов’язані аномалії міграції, такі як гетеротопія сірої речовини, з легкістю оцінюються за допомогою високочастотних датчиків в діапазоні частот від 10 до 13 МГц.
Агенезія і дисгенезія прозорої перетинки
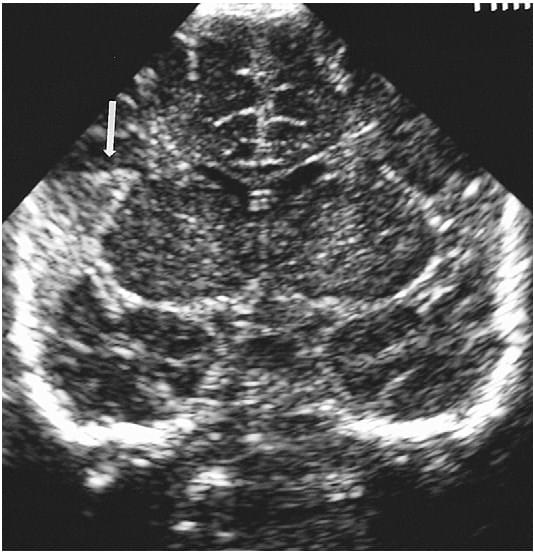
Хоча і зустрічається первинна агенезія прозорої перетинки, більш поширеними є вторинна деструкція. Ця деструкція може розвиватися після травми, запалення або обструкції шлуночків. Коронарна проекція є найбільш корисною для демонстрації відсутності прозорої перетинки (рис. 9).
Рис. 9. Відсутність прозорої перетинки. (A) Коронарна нейросограма, отримана через переднє тім’ячко, демонструє відсутність прозорої перетинки і квадратну форму передніх рогів бічних шлуночків. (B) Коронарна нейросограма демонструє нормальну прозору перегородку (стрілки) і розділену порожниною прозору перегородку для порівняння.
Багато аномалій пов’язано з відсутністю прозорої перетинки, включаючи стеноз водопроводу із вторинною гідроцефалією, агенезія мозолистого тіла, вада розвитку Кіарі II, аномалії міграції та септо-оптичну дисплазію. Септо-оптична дисплазія включає в себе відсутність прозорої перетинки з гіпоплазією зорових каналів, хіазми і нервів. Більшість людей з септо-оптичною дисплазією також мають порушення гіпоталамуса/гіпофіза.
Аномалії міграції
Порушення міграції нейронів відбуваються між третім і п’ятим місяцями життя, коли нейрони не переміщаються в свої кінцеві місця в корі головного мозку. Багато з цих аномалій є генетичними вадами розвитку і пов’язані з синдромами. Більшість з них присутні при епілепсії, гіпотонії або затримці розвитку.
Гетеротопії
У випадках, коли розвивається затримка нормальної радіальної міграції нейронів і гліальної тканини з перивентрикулярної зародкової матриці в кору, виникає гетеротопічна сіра речовина. Ці місця затримки міграції виявляються тільки за допомогою високочастотних датчиків і при високій підозрі на передбачувану патологію, оскільки вони являють собою абсолютну схожість на нормальну сіру речовину. Гетеротопії можуть бути стрічкоподібними або вузлуватими (рис. 10), а розташовуються як під м’якою оболонкою мозку, так і в субепіндемальній зоні.
Рис. 10. Гетеротопія сірої речовини. Коронарна нейросограма демонструє вузлуваті вогнища сірої речовини, які охоплюють стінку лівого бічного шлуночка.
Лісенцефалія
Лісенцефалія – серйозна аномалія міграції, яка призводить до судом у всіх немовлят і до смерті до 2 років для більшості. Агірія – абсолютно гладкий мозок без рельєфних міток (рис. 11).
Рис. 11. Лісенцефалія. Коронарна нейросограма демонструє невиразну кору без борозен.
Пахігірія призводить до утворення кількох плоских борозен. Нормальний пренатальний мозок досить гладкий на 25-му тижні ГВ; таким чином, точна оцінка дитячого гестаційного віку необхідна для точного нейросонографічного діагнозу лісенцефалії.
Полімікрогірія
Кортикальна дисплазія з появою ознаки «бруківки» називається полімікрогірією. Клінічні симптоми варіюються в залежності від місця ураження. Кора виглядає злегка потовщеною і схожа на пахігірію (рис. 12). Необхідно шукати великі дренуючі вени, що викликані стійким судинним малюнком в м’якій і павутинній оболонках мозку ембріона, які покривають аномальну кору. Ідентифікація цієї ознаки повинна бути підтверджена при МРТ оцінці.
Рис. 12. Кортикальна дисплазія. Коронарна нейросограма демонструє області з неправильними борознами і кілька неоднорідних невиразних зон, що спостерігається при лісенцефалії. Пахігірія виглядає так само.
Шизенцефалія
Шизенцефалія – це розщеплення мозку, покрите сірою речовиною. Дефекти можуть бути великими з відповідною затримкою розвитку, або невеликими з легким спазмом м’язів або гіпотонією. Ураження поділяються на відкриті розщілини або закриті розщілини. Зрощені розщілини відносяться до 1-го типу або шизенцефалії із закритою розщілиною, а відкриті розщілини відносяться до II-го типу (рис.13).
Рис. 13. Шизенцефалія. Коронарна нейросограма показує шизенцефалію II-го типу з відкритою розщілиною в правій лобно-скроневій області. Зверніть увагу на вільний зв’язок правого бічного шлуночка з екстрааксіальною рідиною.
Пов’язані з цією патологією ознаки включають: лентікуло-стріарні васкулопатії, відсутність прозорої перетинки, кортикальну дисплазію і гетеротопії сірої речовини. Ці ураження пов’язані з цитомегаловірусом.
Проліферація і диференціація нейронів
Стеноз водопроводу, факоматози, вроджені судинні вади розвитку та вроджені пухлини виникають в період збільшення числа і типу клітин.
Стеноз водопроводу
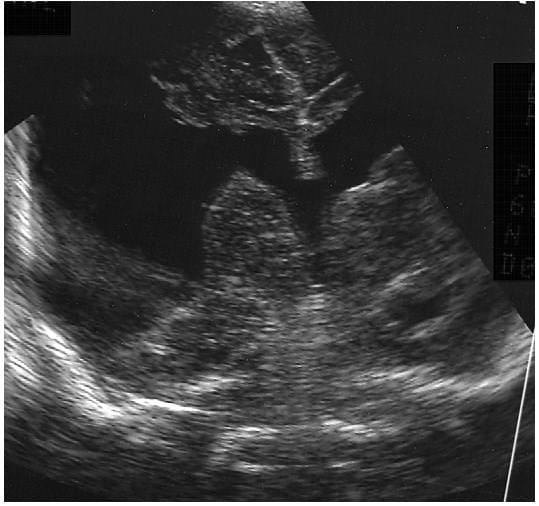
Первинний стеноз водопроводу розвивається в результаті аномалій при диференціюванні нейронів або проліферації периакведуктальної сірої речовини, але частіше виникає через рубцювання після стискання, крововиливів або інфекцій. Незалежно від того, чи виконується візуалізація пренатально або постнатально, асиметричне розширення бічного і третього шлуночків при нормальному розмірі четвертого шлуночка, є характерною рисою (див. Рис. 4). Диференціальна діагностика від голозпроенцефалії може бути полегшена за рахунок використання шилоподібного відростка (рис. 14).
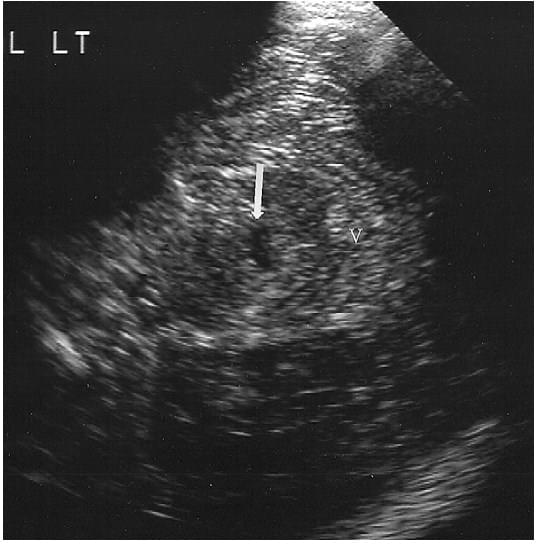
Рис. 14. Проекція через шилоподібний відросток. Аксіальна проекція нормального четвертого шлуночка (стрілка) при доступі з боку лівого шилоподібного відростка. Зверніть увагу на ехогенність черв’яка мозочка (V).
Для динамічної оцінки необхідно зберігати постійну глибину зображення між серійними сканами в проекції через тім’ячко для оптимального порівняння, якщо при цьому не використовується 3D-ультразвукова техніка.
Факоматози
Факоматозами називаються синдроми аномальної проліферації ектодермальних, мезодермальних і нейроектодермальних компонентів, які впливають на мозок в глобальному масштабі і призводять до розвитку невеликих пухлин в межах ЦНС, сечостатевої системи і шкірі. Прикладами є синдром Стерджена-Вебера (енцефалотригемінальний синдром).
Синдром Стерджена-Вебера
Пацієнти мають винний (полум’яний) невус на обличчі, пов’язаний з іпсілатеральною лептоменінгеальною ангіомою і судомами на першому році життя. Синдром Стерджена-Вебера також називають енцефалотригемінальним ангіоматозом. Уражена півкуля демонструє зниження обсягу кори головного мозку, збільшення судинного сплетення і серпігінозну (з хвилястим краєм) ехогенну щільність на периферії головного мозку (рис. 15). Найбільш ранньою ультразвуковою ознакою може бути одностороння перивентрикулярна підвищена ехогенність.
Рис. 15. Синдром Стерджена-Вебера. Коронарна нейросограма демонструє асиметрію сільвієвої борозни і клиноподібну ділянку підвищеної ехогенності справа. Це лептоменінгеальна ангіома (стрілка).
Туберозний склероз
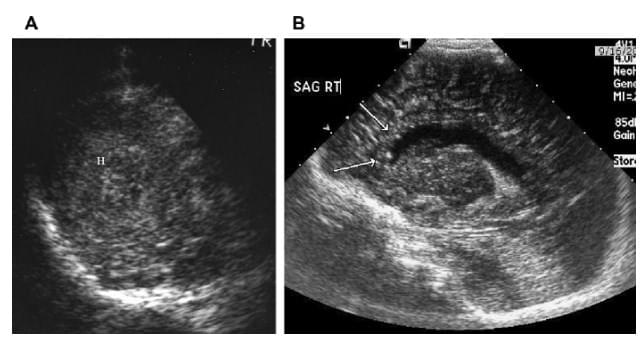
Туберозний склероз – це мультисистемний спадковий розлад з множинними пухлиноподібними ураженнями в головному мозку, очах, серці, нирках, легенях і шкірі. Пре- і постнатальна сонографія грає важливу роль при динамічному спостереженні за цими утвореннями, оскільки багато з них можуть переродитися в більш агресивні пухлини, такі як субепендимальна гігантськоклітинна астроцитома і карцинома нирок. Нейросонографію часто проводять тоді, коли немовля має неспецифічні неврологічні симптоми. Характерні знахідки включають перивентрикулярні субепендимальні вузлики (зазвичай кальциновані) поблизу отвору Монро і кортикальні гамартоми, при цьому всі вони можуть проявлятися у вигляді структур, від ізо- до гіперехогенної інтенсивності, по відношенню до нормального мозку (рис. 16).
Рис. 16. Туберозний склероз. (A) Коронарна нейросограма новонародженого, отримана під час операції, демонструє аналогічну нормальному мозку ехогенність гамартоми (H). (B) парасагітально нейросограма іншого малюка з судомами демонструє субепендимальні горби (стрілки).
Судинні вади розвитку (мальформації)
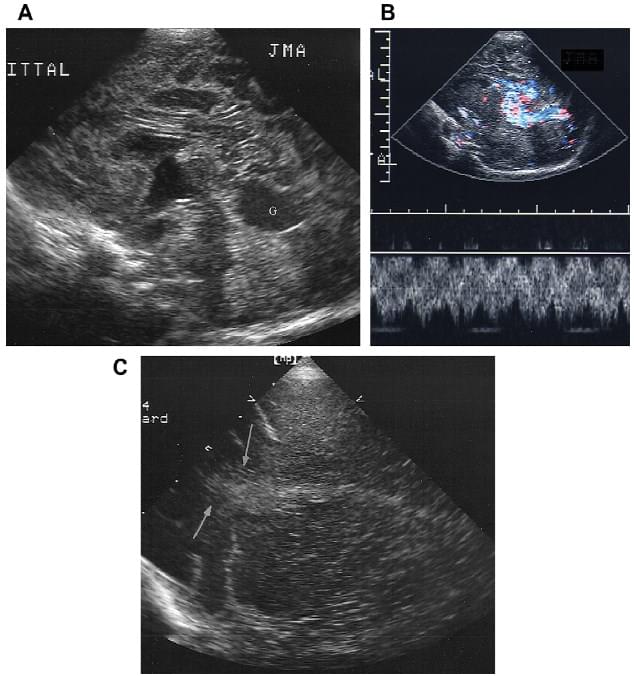
Судинні мальформації можуть визначатися внутрішньоутробно як збільшення синусу твердої оболонки мозку або тромбозу, з або без розладів розвитку плода, або в дитинстві при спонтанному внутрішньочерепному крововиливі або застійній серцевій недостатності. Серед них виділяють артеріовенозні вади розвитку мозку, кавернозні вади розвитку, артеріовенозні нориці твердої мозкової оболонки, галенові вади розвитку, венозні вади розвитку і венозні варікси. Обмеження при ідентифікації залежать від місця розташування мальформації, нейросонографічного обладнання і використовуваних протоколів. Транскраніальна кольорова дуплексна сонографія в одному дослідженні мала загальну чутливість 78%, але при цьому залишається недостатньо чутливою, щоб бути ефективним інструментом для скринінгу. Хоча магнітно-резонансна та комп’ютерна томографічна артеріографія демонструють потенціал для заміни методики, золотим стандартом передопераційного планування традиційно залишається ангіографія. Інтраопераційна сонографія важлива для оцінки повноти резекції та ідентифікації живлячих і дренуючих судин. Чутливість дослідження збільшилася за допомогою застосування 3D-соноангіографії. Фокальні області підвищеної або зменшеної ехогенності з’являються на зображеннях в сірій шкалі з явним фокальним збільшенням васкуляризації при кольоровій або енергетичній доплерографії (рис. 17). Для проведення досліджень рекомендуємо використовувати апарат від компании GE Voluson E8.
Рис. 17. Судинні мальформації. (A) Коронарна нейросонограма демонструє невелике збільшення ехогенності кровотоку по середній лінії галенової мальформації (G). (B) Коронарна нейросограма з дуплексним доплерівським трасуванням демонструє бурхливий кровотік, як ознаку галенової мальформації. (C) Парасагітальна нейросограма через скроневу ямку іншого пацієнта демонструє венозну ангіому, у вигляді осередкової області підвищеної ехогенності (стрілки).



30.10.2017
мадина