Резюме
Мета: Безпліддя – це складний стан, який залежить від численних механізмів його виникнення та розвитку. Воно не проявляється як єдина патологія, і тому діагностика та лікування включають як виявлення етіологічних причин, так і інших можливих системних взаємодій.
Безпліддя визначається як послідовність невдалих спроб незахищеного статевого акту в парі протягом 12 місяців протягом репродуктивного життя. Серед багатьох причин, пов’язаних з безпліддям, важливе місце посідає патологія матки, і гістероскопія відіграє важливу роль у діагностиці та лікуванні різних патологій цієї категорії.
Матеріал і методи: Це описове дослідження було проведено на основі ретроспективного аналізу групи пацієнток з клінічної лікарні Букур, Бухарест, Румунія. Основні дані були отримані з медичних електронних записів і включали тип безпліддя, супутні діагнози та симптоми, попередні дослідження, гістероскопічну процедуру та подальше спостереження. Для отримання бази даних вищезазначені параметри були оцінені та оброблені в програмі IBM SPSS Statistics версії 28, включаючи декілька графіків, оброблених в Microsoft Office Excel 2007.
Результати: У дане дослідження було включено 51 пацієнт віком від 20 до 40 років, середній вік яких становив 32,02 ± 3,7 року. Із загальної кількості пацієнток у 76,47% було діагностовано вторинне безпліддя, а 58,82% описали менометрорагії як найпоширеніший симптом. Поліпи ендометрію частіше асоціювалися з менометрорагіями (70% пацієнток), тоді як синехії та вторинна аменорея були виявлені разом у 75% випадків. Попереднє ультразвукове дослідження виявило аномалії порожнини матки у вигляді неоднорідної ехо-картини у 58,82% випадків, деякі з них вказували на поліпи ендометрію (37,25%), внутрішньоматкові синехії (3,92%) та фіброми матки (9,8%). Ми помітили, що 12% випадків потребували лапароскопії, а 4% – лапаротомії. За результатами гістероскопічного лікування частота зачаття склала 39%. Ми виявили, що 20% вагітностей були ускладнені передлежанням плаценти, 5% – гестаційною гіпертензією і 15% – загрозою переривання вагітності.
Висновки: Вторинне безпліддя зустрічалося частіше, ніж первинне, і найпоширенішими супутніми проявами були менометрорагія, за якою слідували вторинна аменорея і тазово-абдомінальний біль. Трансвагінальне ультразвукове дослідження корелювало з гістероскопічно діагностованою патологією; постгістероскопічні результати були сприятливими, незалежно від розміру та локалізації змін у порожнині матки, що підкреслює важливість гістероскопічних терапевтичних методик для підвищення шансів на зачаття.
Ключові слова: безпліддя, гістероскопія, патологія, симптоми, молоді жінки.
Вступ
Безпліддя – це складний стан, який залежить від численних механізмів його виникнення та розвитку. Воно не проявляється як окрема патологія, а тому діагностика та лікування включають як виявлення етіологічних причин, так і інших можливих системних взаємодій (1). Це проблема зі здоров’ям, що характеризується неможливістю настання вагітності після 12 місяців регулярного незахищеного статевого акту (2).
У всьому світі від безпліддя страждають від 8 до 12% пар репродуктивного віку, і воно все частіше спричинене факторами, пов’язаними з жінкою, особливо в розвинених країнах, де тенденція відкладати вагітність після 35 років значно знижує шанси на народження дитини (3). Зниження фертильності з віком пов’язане з поступовим зменшенням кількості примордіальних фолікулів (4). Розуміння механізмів, що лежать в основі зниження фертильності та функції яєчників, а також пов’язаних з цим станів, включаючи первинну оваріальну недостатність і менопаузу, має важливе значення для лікування передчасного дефіциту естрадіолу (5). Також встановлено, що чоловіки є причиною 50% усіх випадків безпліддя (6).
Всі емоційні та психологічні наслідки, пов’язані з діагнозом безпліддя, включаючи почуття ізоляції, безсилля і втрати контролю, жінки відчувають більш інтенсивно. Існує переважна стигматизація як у сімейному, так і в культурному контекстах (7, 8).
Вторинне безпліддя – це нездатність жінки завагітніти після попереднього зачаття або народження дитини (9). Причинами вторинного безпліддя у жінок є вік, ендометріоз, патологія труб, пов’язана або не пов’язана з високими генітальними інфекціями, синдром полікістозних яєчників, надмірна вага, емоційні фактори та багато інших причин. Іншим фактором є патологія матки, яка зустрічається приблизно в 10-15% випадків (10).
Діагностична або оперативна гістероскопія відіграє основну роль в оцінці стану порожнини матки і є дуже важливим методом оцінки причин маткового походження (11). Перше гістероскопічне дослідження було виконано в 1869 році у 60-річної пацієнтки з метрорагією. Під час цієї ж операції було виконано перше припікання внутрішньоматкового поліпа нітратом срібла. Це стало відправною точкою методики, яка сьогодні стала незамінною. Основні показання включають дослідження безпліддя, аномальні кровотечі в пре- або постменопаузальному періоді, вторинну аменорею, гормональне лікування, а також внутрішньопорожнинні поліпи або фіброми (12). Безпліддя є обґрунтованим показанням для цього дослідження, оскільки гістероскопія може надати точну інформацію та одночасно лікувати багато патологій (13).
Метою дослідження було визначення особливостей проведення гістероскопії з приводу безпліддя. Завданнями дослідження були спостереження за найбільш поширеними клінічними проявами та патологіями, пов’язаними з безпліддям, та оцінка результатів, отриманих після гістероскопії.
Матеріали та методи
Це описове дослідження було проведено на основі ретроспективного аналізу групи пацієнтів клінічної лікарні Букур, Бухарест, Румунія. Дані були рандомізовані з лікарняної документації шляхом пошуку пацієнток з безпліддям, які перенесли гістероскопію. Були зібрані наступні параметри: особисті дані (вік, стать, анамнез), тривалість госпіталізації, основний і вторинний діагноз, супутні симптоми, ультразвукові зображення або інші дані візуалізації, гістероскопія і хірургічна техніка, інші дослідження і процедури, ускладнення і результати гістероскопії.
Критерії включення були сформульовані з використанням безпліддя як основного діагнозу та гістероскопії як діагностичної або оперативної процедури.
Критеріями виключення були часткова або повна відсутність даних для заповнення параметрів.
Всі параметри були оцінені та оброблені в програмному забезпеченні IBM SPSS Statistics, версія 28. Кількісні змінні виражалися як середнє значення ± стандартне відхилення (СВ). Статистичні результати були сформовані за допомогою гістограм, кругових діаграм, стовпчикових або лінійних графіків і таблиць, які доповнювали графіки обробки, отримані за допомогою Microsoft Office Excel 2007.
Результати
У дослідження була включена 51 пацієнтка з діагнозом первинне або вторинне безпліддя після обстеження в клінічній лікарні Букур, Бухарест, Румунія, які відповідали критеріям включення та виключення і пройшли гістероскопію.
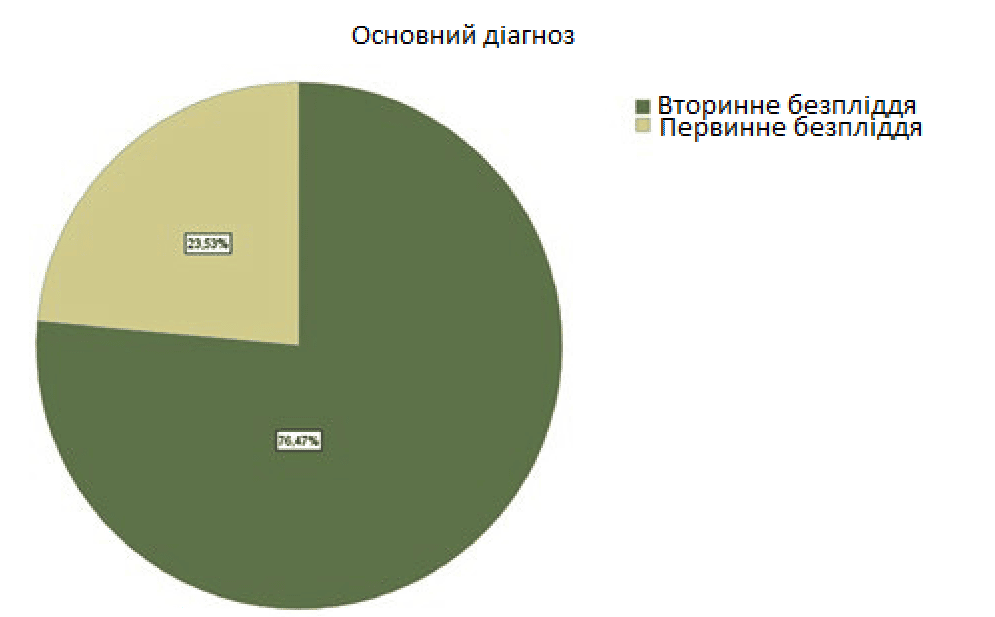
Основний діагноз був сформульований як первинне безпліддя або вторинне безпліддя. Кількість пацієнток з первинним безпліддям була значно меншою, ніж з вторинним (23,53% проти 76,47% відповідно) (зображення 1).
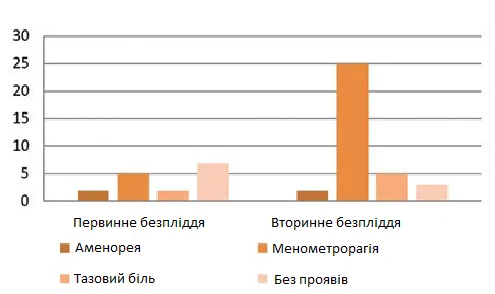
Багато пацієнток звернулися до нашої клініки не через безпліддя, а через такі симптоми, як аменорея, тазовий біль, менорагія або метрорагія. Ці симптоми були присутні не у всіх учасниць цього дослідження; деякі з них прийшли в лікарню без будь-яких симптомів, їхньою єдиною проблемою була неможливість досягти спонтанної вагітності. Із 30 пацієнток з менометрорагією (58,8% від загальної кількості досліджуваних) 25 (83,3%) мали вторинне безпліддя, ще п’ять (16,6%) жінок скаржилися на тазовий біль, а дві (6,6%) – на аменорею. На противагу цьому, первинне безпліддя частіше зустрічалося у безсимптомних жінок (зображення 2).
Гінекологічне ультразвукове дослідження дає можливість обстежити пацієнток і скоригувати клінічні дані. Близькість до анатомії таза завдяки вагінальному доступу забезпечує покращену роздільну здатність зображення. Ультразвукове дослідження органів малого тазу було виконано у всіх випадках, і в 41 з них не було пов’язано з іншими дослідженнями, окрім гістероскопії (80,4%). Гістеросальпінгографія була виконана в чотирьох випадках (7,8%), МРТ – ще в трьох (5,9%) і хромосальпінгографія – також у трьох пацієнток (табл. 1).
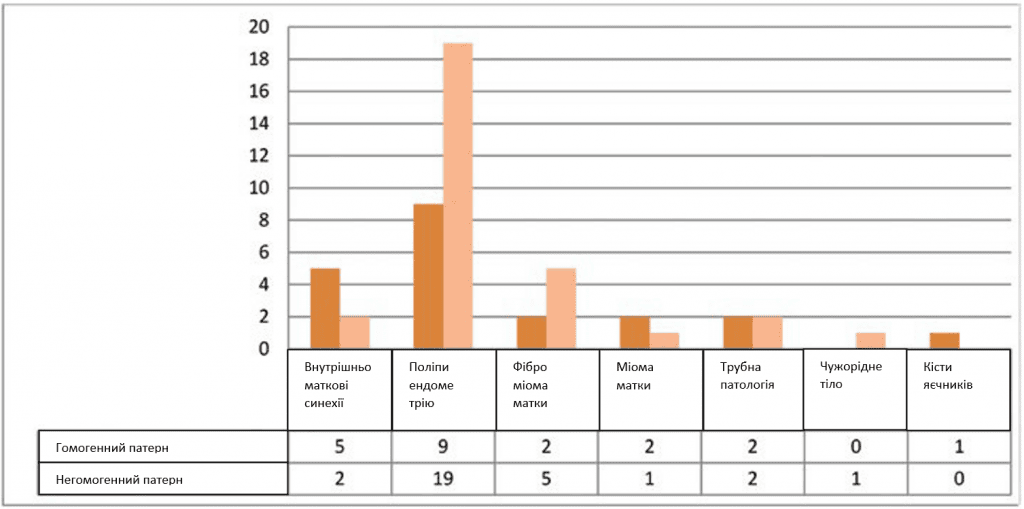
У загальній кількості випадків сонографічно було виявлено неоднорідне внутрішньопорожнинне утворення ендометрія, у 37,25% – зображення, що вказували на поліпи ендометрія; у 17,65% пацієнток поліпи були діагностовані лише гістероскопічно, без ультразвукової діагностики. Внутрішньоматкова синехія також була ідентифікована ультрасонографічно в 3,92% випадків, демонструючи гомогенну структуру ендометрія в 9,80% випадків (табл. 2).
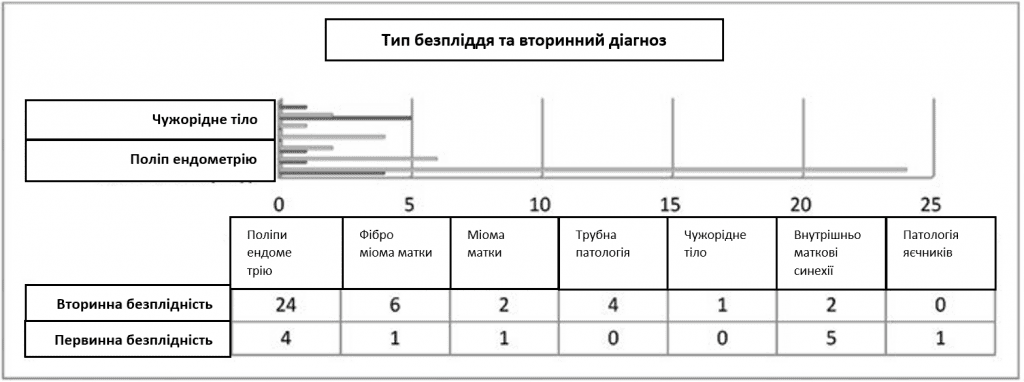
Патології труб, такі як гідросальпінкс, запальні захворювання органів малого тазу, ендометріоз, трубна позаматкова вагітність в анамнезі або попередні операції на трубах були описані тільки у пацієнток з вторинним безпліддям; також описаний один випадок безпліддя, спричиненого внутрішньоматковим стороннім тілом. Дисфункція яєчників асоціювалася з діагнозом первинного безпліддя; 24 з 28 пацієнток (85,71%) з поліпами ендометрію мали вторинне безпліддя, тоді як п’ять із семи пацієнток (71,42%) з внутрішньоматковими синехіями мали первинне безпліддя (Таблиця 3).
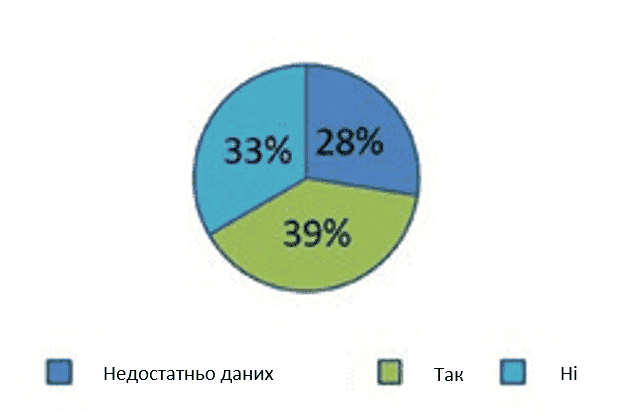
Після усунення причини безпліддя результат був очікуваним. Результат вагітності не вдалося встановити у 14 з 51 пацієнтки (27,45%), включених до групи дослідження; згідно з проаналізованими нами даними, у 20 пацієнток (39%) настала принаймні одна вагітність, тоді як у інших 17 жінок (33%) – ні (зображення 3).
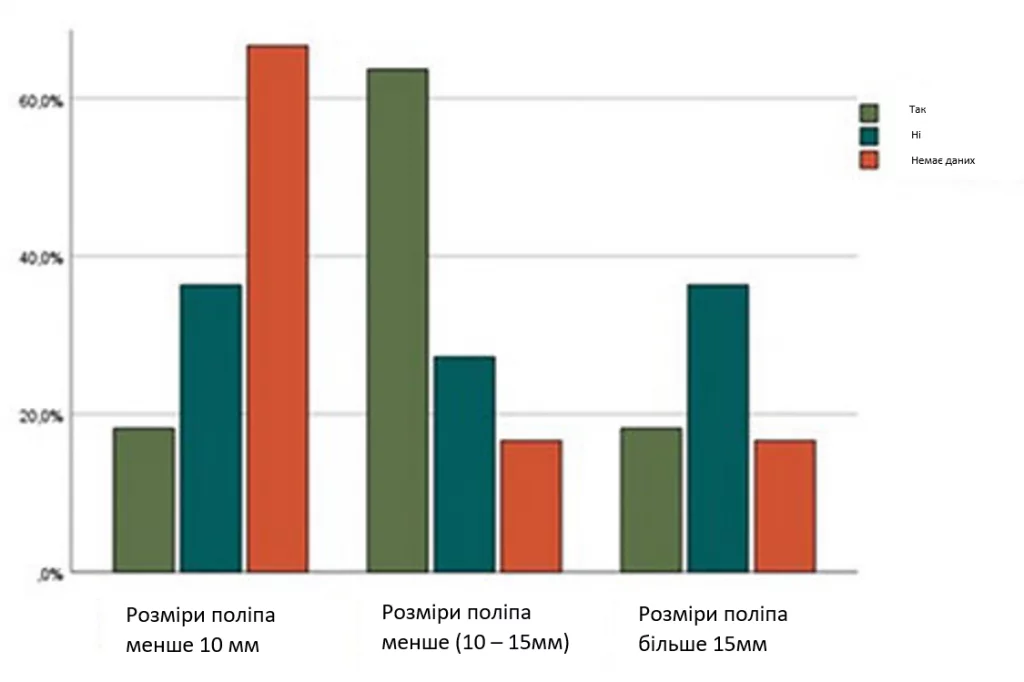
У випадках з розмірами поліпів < 10 мм майже 40% пацієнток не мали сприятливого результату з точки зору настання вагітності, в той час як майже 20% пацієнток досягли успіху. Для наступного інтервалу, 10-15 мм, понад 60% пацієнток завагітніли, а 23% учасниць дослідження – ні. Кількість жінок з поліпами матки >15 мм, які не завагітніли, була вдвічі більшою, ніж тих, у кого вагітність настала після гістероскопії (зображення 4).
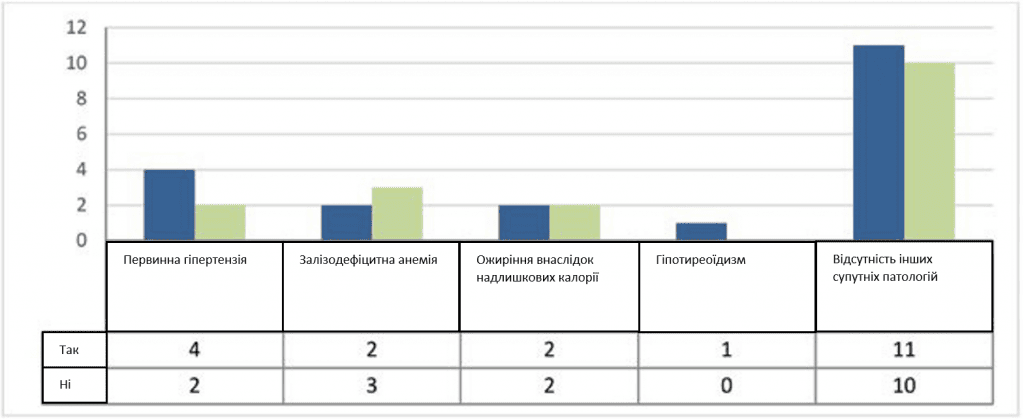
Серед жінок, які досягли принаймні однієї вагітності, було 11 випадків (55%) без основного захворювання, чотири пацієнтки (20%) з есенціальною гіпертензією, дві пацієнтки із залізодефіцитною анемією (10%) і дві жінки (10%) з ожирінням через надмірне споживання калорій (Таблиця 4).
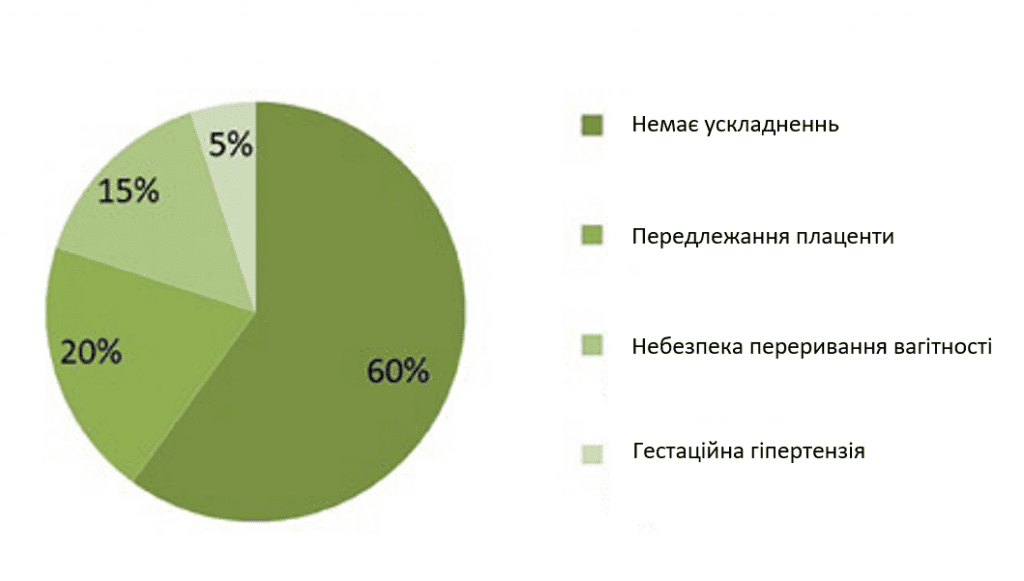
Під час спостереження за вагітністю чотири випадки (20%) ускладнилися передлежанням плаценти, три випадки (15%) мали епізод загрози переривання вагітності, а у 5% пацієнток розвинулася гестаційна гіпертензія (зображення 5).
Обговорення
Важливу роль у народжуваності відіграють психоемоційні та харчові фактори. Дослідження, знайдене в літературі, стосується Голокосту і показує, що нацисти шукали методи стерилізації єврейських жінок. Одразу після прибуття до концтаборів у понад 98% жінок припинялися менструації. Існує мінімальна інформація про причини аменореї, окрім недоїдання і травм (14, 15). Було зібрано 93 свідчення від жінок, які пережили Голокост, або їхніх нащадків, які показали, що 98% всіх опитаних жінок не змогли завагітніти або виносити вагітність до кінця. Аменорея серед єврейських жінок у концтаборах була пов’язана з травмою та/або недоїданням, але не виключена роль екзогенних гормонів, які вводилися без відома жінок (16, 17).
Туберкульоз, інфекційне захворювання, спричинене мікобактерією туберкульозу, є основною проблемою охорони здоров’я у слаборозвинених країнах, а також причиною безпліддя. Туберкульоз жіночих статевих органів відомий як захворювання молодих жінок (20-40 років) (19, 20), яке зазвичай діагностується під час обстеження на безпліддя (21, 22). Безпліддя є найпоширенішим станом, що виникає внаслідок незворотного ураження, а органами, які найчастіше уражаються туберкульозом статевих органів, є маткові труби (90%) (23), яєчники (10-30%), ендометрій (50%), шийка матки та вагіна (24).
Тип безпліддя залежить від вікових інтервалів жінок у репродуктивному віці. У нашому дослідженні вікові межі варіювали від 20 до 40 років, із середнім показником 32,02 ± 3,7. З них у 76,47% було діагностовано вторинне безпліддя, порівняно з 23,53% – первинне. Аналіз даних Глобального дослідження тягаря захворювань показав, що жінки у віці від 20 до 24 років складали групу з найнижчим рівнем безпліддя (3%). Натомість група жінок у віці 35-39 років мала найвищий рівень безпліддя (5,5%) (25). Поширеність безпліддя зростає з віком (26).
Щодо найчастіших клінічних асоціацій, пов’язаних з безпліддям у всіх учасниць дослідження, 58,82% описали менометрорагію як значну зміну репродуктивного життя, за якою слідували вторинна аменорея і тазово-абдомінальний біль. Найбільш значущі асоціації були виявлені між синехіями матки і вторинною аменореєю (75%), а також поліпами ендометрію, які проявлялися менометрорагією (70%). Дані літератури підтверджують збільшення поширеності синехій від 0,3% до 21,5%, при цьому рівень діагностики знижується, оскільки в більшості випадків вони не мають клінічних проявів (27). Менометрорагія часто визначається окремо від діагнозу безпліддя (28), і вона асоціюється з іншими патологіями; деякі дослідження показують, що близько 16% пов’язані з безпліддям, кровотечею і внутрішньоматковою патологією (29). У нашому дослідженні менометрорагія зустрічалася у 58,82% пацієнток.
Медичні стани, пов’язані з безпліддям, включають артеріальну гіпертензію, ожиріння, гіпотиреоз, анемію та гіперпролактинемію. У більшості випадків пацієнти не виявляють жодних супутніх патологій. За відсутності даних про ІМТ та спосіб життя пацієнта важко виявити зв’язок цих станів з безпліддям. Залізодефіцитну анемію можна пояснити надмірною крововтратою, спричиненою менометрорагією або на тлі хронічного запалення (30). Хронічне запалення може пояснити гіпертензію, якщо вона пов’язана з патологією труб і непрямим чином із захворюваннями, що передаються статевим шляхом (31). Гіпотиреоз також бере участь в імплантації та розвитку ембріона, особливо за наявності антитіл; він також є причиною ановуляції, як і гіперпролактинемія (32).
Поліпи та їх вплив на безпліддя є предметом досліджень, багато результатів яких підтверджують гіпотезу про те, що частота безпліддя зростає зі збільшенням деформації матки (33). У нашій досліджуваній групі аналіз розміру поліпів матки виявив 21 поліп <1,5 см і сім поліпів > 1,5 см. Під час гістероскопії було проведено поліпектомію та біопсію 20 з них, решта – для діагностичної гістероскопії та біопсії ендометрію. Також була одна процедура гістероскопії, яка закінчилася неможливістю розширення цервікального каналу. Дані різних досліджень підтверджують важливість видалення поліпів, коли їх розмір збільшується більш ніж на 1,5 см, що має значення як для безпліддя, так і для ризику злоякісного переродження (34). Поліпектомія може підвищити рівень фертильності у жінок з поліпами ендометрія різних розмірів. Це було підтверджено в дослідженні, яке включало жінок з діагнозом безпліддя і поліпами ендометрія, яким була проведена гістероскопічна поліпектомія перед внутрішньоматковою інсемінацією. Було виявлено, що поліпектомія значно підвищила частоту настання вагітності з 28% до 63% (35, 36).
Ультразвукові дослідження не призвели до сприятливого рівня діагностики. Аспекти, що вказують на патологію матки, були ідентифіковані за допомогою УЗД як неоднорідний малюнок ендометрія у 58,82% випадків. У дослідженні, яке проводилося за тими ж параметрами, УЗД виявило лише 12,9% існуючої патології матки, з яких найбільша частка припадала на синехії (5,6%), за якими слідували фіброміома (3,3%) і поліпи (лише 2,2%). Основна відмінність полягала в тому, що в дослідженні з літератури проаналізовано популяцію з 870 пацієнток (37).
Частота ускладнень при гістероскопії становила 16% від усіх випадків, 12% пов’язані з лапароскопією і 4% з лапаротомією. Три з цих пацієнток мали в анамнезі хірургічні втручання, інші три жінки перенесли гінекологічні інфекції, а у двох жінок в анамнезі були асоційовані вади розвитку або стеноз матки. У літературі найпоширенішими причинами, що призводять до абдомінальних хірургічних втручань, є гістероскопічні перфорації, масивні кровотечі, перешкоди, що заважають введенню вагінального гістероскопа, інфекції або поглинання введених рідин. Дослідження, яке вивчало ці ускладнення у більшій групі пацієнток, показало, що частота перфорацій становила 0,76%, геморагічних явищ – 0,12%, системних інфекцій – 0,6% і інфекцій сечовивідних шляхів – 0,9% (38).
Результат настання вагітності був проаналізований в досліджуваній групі, враховуючи значну кількість повних даних про 14 пацієнток з 51 (27,45%). Після проведення гістероскопії частота зачаття склала 39%. Статистика показала, що шанси завагітніти були вищими у пацієнток, які пройшли гістероскопію, ніж у тих, хто не скористався цією процедурою, навіть якщо вона проводилася лише з діагностичною метою (39).
У дослідженні 125 пацієнток, з яких 65 мали поліпи матки >2,5 см, нас цікавила еволюція суб’єктів після гістероскопічної поліпектомії, і ми помітили, що 80% всіх пацієнток досягли спонтанної вагітності, причому 70% з них мали успішні вагітності (40, 35). Не було виявлено кореляції між розмірами поліпів та результатами після резекції. Подібні результати спостерігалися і в нашому дослідженні. Важливо зазначити, що у випадку поліпів >1,5 см вдвічі більший відсоток пацієнток не завагітніли після гістероскопії. У жінок з поліпами ендометрія і нерегулярним менструальним циклом, без будь-яких інших діагностованих причин, дослідження показують, що показники фертильності значно покращуються після поліпектомії (41, 42).
Аналіз пацієнток, у яких настала вагітність, показав відсутність ускладнень у 60% випадків. Ускладнення включали передлежання плаценти у 20% вагітностей, що супроводжувалося неминучим абортом у 15% випадків і гестаційною гіпертензією у 5% вагітних, причому отриманий показник 40% ускладнень, що розвинулися, також є доречним порівняно з літературними даними. Інше дослідження, проведене з цією метою, описує 42,6% частоту таких ускладнень, як гестаційний діабет або прееклампсія (43).
Висновки
Вторинне безпліддя зустрічалося частіше, ніж первинне, і найпоширенішими його проявами були менометрорагія, за якою слідували вторинна аменорея і тазово-абдомінальний біль.
Найпоширенішою патологією матки, пов’язаною з безпліддям, був поліп ендометрію; поліпи матки та фіброміома найчастіше були пов’язані з вторинним безпліддям. Ендовагінальне УЗД корелювало з гістероскопічно діагностованою патологією; постгістероскопічні результати були сприятливими незалежно від розміру та локалізації змін у порожнині матки, що підкреслює важливість гістероскопічних терапевтичних методик у підвищенні шансів на зачаття.
Гістероскопія є основним методом дослідження порожнини матки. Її важливість підкреслюється діагностичними та лікувальними методами, включаючи поліпектомію, синехолізис, видалення сторонніх тіл та біопсію. Такий підхід має сприятливий вплив на майбутні вагітності, оскільки позитивні результати спостерігаються в більшості випадків, коли діагностика та лікування наявних патологій були проведені точно.
Зображення 1
Види безпліддя
Зображення 2
Симптоми у жінок з безпліддям
Таблиця 1.
Дослідження, проведені в цій статті
Таблиця 2
Кореляція між результатами ультразвукового дослідження та гістероскопії
Таблиця 3
Супутні патології відповідно до типу безпліддя
Таблиця 4
Репрезентативні зображення після бінаризації макулярної ділянки в хоріокапілярному сплетінні, що вказують на перфузовану ділянку жінки при недоношеній (а) та доношеній (б) вагітності
Зображення 3
Результат вагітності
Зображення 4
Наслідки вагітності, пов’язані з розміром поліпів ендометрію
Зображення 5
Ускладнення під час вагітності
Посилання на джерела
- Matzuk MM, Lamb DJ. The biology of infertility: research advances and clinical challenges. Nat Med. 2008;14:1197–213.
- Vander Borght M, Wyns C. Fertility and infertility: Definition and epidemiology. Clin Biochem. 2018;62:2–10.
- Vander Borght M, Wyns C. Fertility and Infertility: Definition and Epidemiology. Clin Biochem. 2018;62:2–10.
- Eshre Guideline. Management of Women with Premature Ovarian Insufficiency. Hum Reprod. 2016;31:926–937.
- Marongiu M, Crisponi L, Uda M, Pelosi E. Editorial: Female Infertility: Genetics of Reproductive Ageing, Menopause and Primary Ovarian Insufficiency. Front Genet. 20229;13:839758.
- Foran D, Chen R, Jayasena CN, et al. The use of hormone stimulation in male infertility. Curr Opin Pharmacol. 2023;68:1471–4892.
- Bhamani SS, Zahid N, Zahid W, et al. Association of depression and resilience with fertility quality of life among patients presenting to the infertility centre for treatment in Karachi, Pakistan. BMC Public Health. 2020;20:1–11.
- Vander Borght M, Wyns C. Fertility and infertility: Definition and epidemiology. Clin Biochem. 2018;62:2–10.
- Ghaffari F, Arabipoor A. The role of conception type in the definition of primary and secondary infertility. Int J Reprod Biomed. 2018;16:355–356.
- Brosens I, Gordts S, Valkenburg M, et al. Investigation of the infertile couple: when is the appropriate time to explore female infertility? Hum Reprod. 2004;19:1689–1692.
- Bettocchi S, Nappi L, Ceci O, Selvaggi L. What does ‘diagnostic hysteroscopy’ mean today ? The role of the new techniques. Curr Opin Obstet Gynecol. 2003;15:303–308.
- Cholkeri-Singh A, Jill K. Hysteroscopy safety. Curr Opin Obstet Gynecol. 2016;28:250–254.
- Bettocchi S, Achilarre MT, Ceci O, Luigi S. Fertility-Enhancing Hysteroscopi Surgery 2011.
- Alfred Pasternak, Philip G. Brooks, The long-term effects of the Holocaust on the reproductive function of female survivors. Journal of Minimally Invasive Gynecology. 2007;2:211–217.
- Sjoerd GE, van Noord PAH, Peeters PHM, et al. Grobbee,Menstruation during and after caloric restriction: The 1944–1945 Dutch famine. Fertil Steril 2007.
- Kleinplatz PJ, Weindling P. Women’s experiences of infertility after the Holocaust. Soc Sci Med. 2022;309:115250.
- Pasternak A, Brooks PG. The long-term effects of the Holocaust on the reproductive function of female survivors. J Minim Invasive Gynecol. 2007;14:211–217.
- Shrivastava G, Patel K. Genital tuberculosis: Evaluating microscopy, culture, histopathology and PCR for diagnosis all play their role. Int J Curr Microbiol App Sci. 2014;3:439–445.
- Mohakul SK, Beela VRK, Tiru P. Hysteroscopy findings and its correlation with latent endometrial tuberculosis in infertility. Gynecological Surgery. 2015;12:31–39.
- Fatima T, Hasan R, Malik FR, et al. Female genital tuberculosis in Pakistan – A retrospective review of 10-year laboratory data and analysis of 32 cases. Int J Mycobacteriol. 2021;10:66–70.
- Grace GA, Devaleenal DB, Natrajan M. Genital tuberculosis in females. Indian J Med Res. 2017;145:425–436.
- Namavar Jahromi B, Parsanezhad ME, Ghane-Shirazi R. Female genital tuberculosis and infertility. Int J Gynaecol Obstet. 2001;75:269–272.
- Abebe M, Lakew M, Kidane D, et al. Female genital tuberculosis in Ethiopia. Int J Gynaecol Obstet. 2004;84:241–246.
- Sun H, Gong TT, Jiang YT, et al. Global, regional, and national prevalence and disability-adjusted life-years for infertility in 195 countries and territories, 1990-2017: results from a global burden of disease study, 2017. Aging (Albany NY) 2019.
- Snow M, Vranich TM, Perin J, Trent M. Estimates of infertility in the United States: 1995-2019. Fertil Steril. 2022;118:560.
- Khan Z, Goldberg JM. Hysteroscopic Management of Asherman’s Syndrome. J Minim Invasive Gynecol [Internet] 2018.
- Tariq R, Al-Fareed Z, Mehvish I, et al. PREVALENCE OF DYSFUNCTIONAL UTERINE BLEEDING IN PATIENTS WITH SUB FERTILITY. Pakistan Postgraduate Medical Journal 2021.
- Sacha CR, Souter I. Abnormal Uterine Bleeding in Women with Infertility. Current Obstetrics and Gynecology reports. 2017;6:42–50.
- Dishuck CF, Perchik JD, Porter KK, Gunn DD. Advanced Imaging in Female Infertility. Curr Urol Rep. 2019;20:0.
- Farland L V, Sc M, Grodstein F, et al. Of hypertension. Fertil Steril [Internet] 2011.
- Hart RJ. Physiological aspects of female fertility: Role of the environment, modern lifestyle, and genetics. Physiol Rev. 2016;96:873–909.
- Pritts EA, Parker WH, Olive DL. Fibroids and infertility: an updated systematic review of the evidence. Fertil Steril [Internet] 2009.
- Nijkang NP, Anderson L, Markham R, Manconi F. Endometrial polyps: Pathogenesis, sequelae and treatment. SAGE Open Med. 2019;7:2050312119848247.
- Pérez-Medina T, Bajo-Arenas J, Salazar F, et al. Endometrial polyps and their implication in the pregnancy rates of patients undergoing intrauterine insemination: a prospective, randomized study. Hum Reprod. 2005;20:1632.
- Coutifaris C, Myers ER, Guzick DS, et al. Histological dating of timed endometrial biopsy tissue is not related to fertility status. Fertil Steril. 2004;82:1264.
- Varlas V, Rhazi Y, Cloțea E, et al. Hysterolaparoscopy: A Gold Standard for Diagnosing and Treating Infertility and Benign Uterine Pathology. J Clin Med. 2021;10:3749.
- Stephen EH, Chandra A. Use of infertility services in the United States: 1995. Fam Plann Perspect. 2000;32:132–137.
- Al-Quran F, Al-Fayez N, Qudah S. Spontaneous Pregnancy Rate after Hysteroscopic Removal of Endometrial Polyps in Infertility Patients: Experience at King Hussein Medical Center. J R Med Serv. 2018;25:27–31.
- Stamatellos I, Apostolides A, stamatopoulos P, Bontis J. Pregnancy rates after hysteroscopic polypectomy depending on the size or number of the polyps. Arch Gynecol Obstet. 2008;277:395–399.
- Silberstein T, Saphier O, VanVoorhis BJ, Plosker SM. Endometrial polyps in reproductive-age fertile and infertile women. Isr Med Assoc J. 2006;8:192–195.
- Lieng M, Istre O, Sandvik L, et al. Clinical effectiveness of transcervical polyp resection in women with endometrial polyps: a randomised controlled trial. J Minim Invasive Gynecol. 2010;17:351–357.
- Zhu X, Huang C, Wu L, et al. Perinatal Outcomes and Related Risk Factors of Single vs Twin Pregnancy Complicated by Gestational Diabetes Mellitus: Meta-Analysis. Comput Math Methods Med 2022.