🤖 Краткий пересказ от ИИ
Статья посвящена осложнениям, связанным с использованием слингов для лечения дисфункции тазового дна, и подчеркивает ценность ультразвукового исследования для их диагностики. В исследовании анализируется применение 2D трансперинеального и 3D эндовагинального УЗИ для оценки положения и состояния срединно-уретральных слингов.
Полученные результаты показали, что расположение слинга может влиять на симптомы пациента, а хроническая нелокализованная боль является частой жалобой. Ультразвук, осуществляемый с помощью современных УЗИ аппаратов, признан полезным дополнительным инструментом при оценке женщин с осложнениями после операций по поводу недержания мочи.
✅ Ключевые тезисы из статьи:
- Диагностика: УЗИ тазового дна позволяет точно визуализировать сетку, оценить её расположение, форму, складывание и близость к окружающим структурам.
- Лечение: Результаты УЗИ предоставляют ценную информацию для хирургического планирования и помогают в оценке сложных симптомов после установки слинга.
- Преимущества: Ультразвук — единственный метод визуализации, способный четко и динамично визуализировать сетку в области тазового дна, включая её 3D морфологию.
- Ограничения: Несмотря на преимущества, в понимании полной клинической применимости УЗИ для оценки осложнений слинга все еще существуют пробелы, а для 3D ЭВУЗИ требуется специальное оборудование.
Последнее обновление: 21 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Авторы: A. Taithongchai, I. Pandeva, A. H. Sultan, R. Thakar
Содержание:
- Вступление
- Методы
- Статистический анализ
- Результаты
Вступление
Споры вокруг использования слинга для лечения дисфункции тазового дна продолжаются, и все больше пациентов обращаются с осложнениями, связанными с ним.
Сопутствующие симптомы включают выдавливание слинга, инфекцию, хроническую боль и сексуальную дисфункцию, а также продолжающуюся нетрудоспособность после удаления. Поскольку УЗИ тазового дна все чаще используется в урогинекологии, его полезность для исследования осложнений, связанных с слингом, постепенно признается. Однако в нашем понимании его полной клинической применимости все еще существуют большие пробелы.
Несмотря на то, что клиническое обследование оказалось лучше, чем ультразвуковое исследование в диагностике экструзии вагинального слинга, оценка других характеристик сетчатого имплантата, таких как его точное расположение и положение по отношению к соседним структурам, может предоставить ценную информацию для хирургического планирования или исследования сложных симптомов.
Ультразвук – единственный метод визуализации, который может четко визуализировать сетку в области тазового дна из-за ее эхогенности. На сегодняшний день в исследованиях в основном используются трехмерные и четырехмерные (3D / 4D) трансперинеальные или транслабиальные методы. Ультразвук промежности тазового дна (УПТД) позволяет динамически оценивать срединно-уретральные слинги (СУС) и выполняется с помощью криволинейных датчиков, которые широко доступны в большинстве гинекологических отделений.
Хотя для 3D эндовагинального УЗИ (ЭВУЗИ) требуется специальное оборудование, оно обеспечивает надежную визуализацию всего тазового дна с высоким разрешением. Он полезен при диагностике заболеваний заднего отдела и пролапса тазовых органов, оценке расположения и распределения уретральных образований, оценке наличия и расположения сетки при пролапсе и связанных с ним осложнениях, а также диагностике уретровагинальных свищей и вагинальных свищей и кист.
Анализ 3D изображения позволяет оценить морфологию сетки и анатомию малого таза, предоставляя пациентам и врачам возможность визуализировать весь ход слинга тазового дна.
Мы предполагаем, что расположение СУС может способствовать появлению симптомов у пациента и, следовательно, что ультразвук является полезным дополнительным исследованием при оценке женщин с осложнениями после операции по поводу недержания мочи с использованием слинга.
Методы
Это было перекрестное исследование всех женщин, обращавшихся в третичную урогинекологическую клинику УЗИ тазового дна по поводу осложнений СУС с октября 2016 года по октябрь 2018 года. Для всех пациенток был собран подробный анамнез в отношении их симптомов и времени начала, включая субъективное наличие боли, симптомы при мочеиспускании, симптомы со стороны кишечника и пролапса, а также сведения из предыдущего хирургического анамнеза.
Невагинальной болью считалась любая боль в спине, паху, животе или ногах. Критериями исключения из анализа связи между результатами УЗИ и симптомами пациентки были наличие более одного СУС, другой тазовой сетки или уретрального наполнителя, предшествующее частичное или полное удаление СУС или отсутствие симптомов.
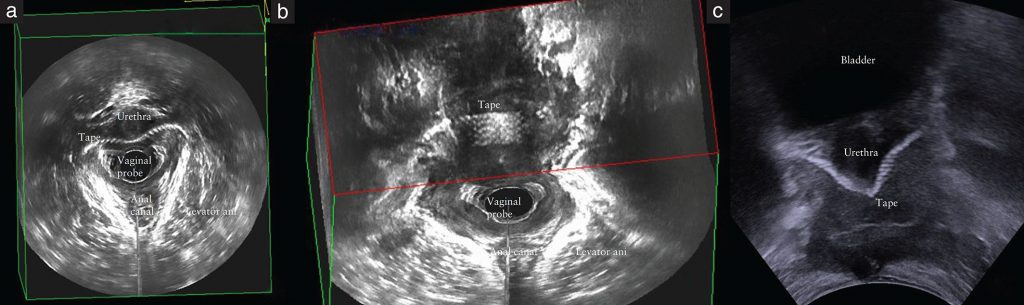
2D ТПУЗИ и 3D ЭВУЗИ, оба проверенных метода визуализации, были выполнены в соответствии со стандартизованными методами с использованием ультразвуковой системы Flex Focus 500 (BK Medical, Херлев, Дания). Сетка была идентифицирована по ее характерному сотовому виду (рис. 1).
Рисунок 1: Сотоподобный вид сетки (обозначенной «Tape») на трехмерном эндовагинальном ультразвуковом исследовании (a, b) и двумерном трансперинеальном ультразвуковом исследовании тазового дна (c).
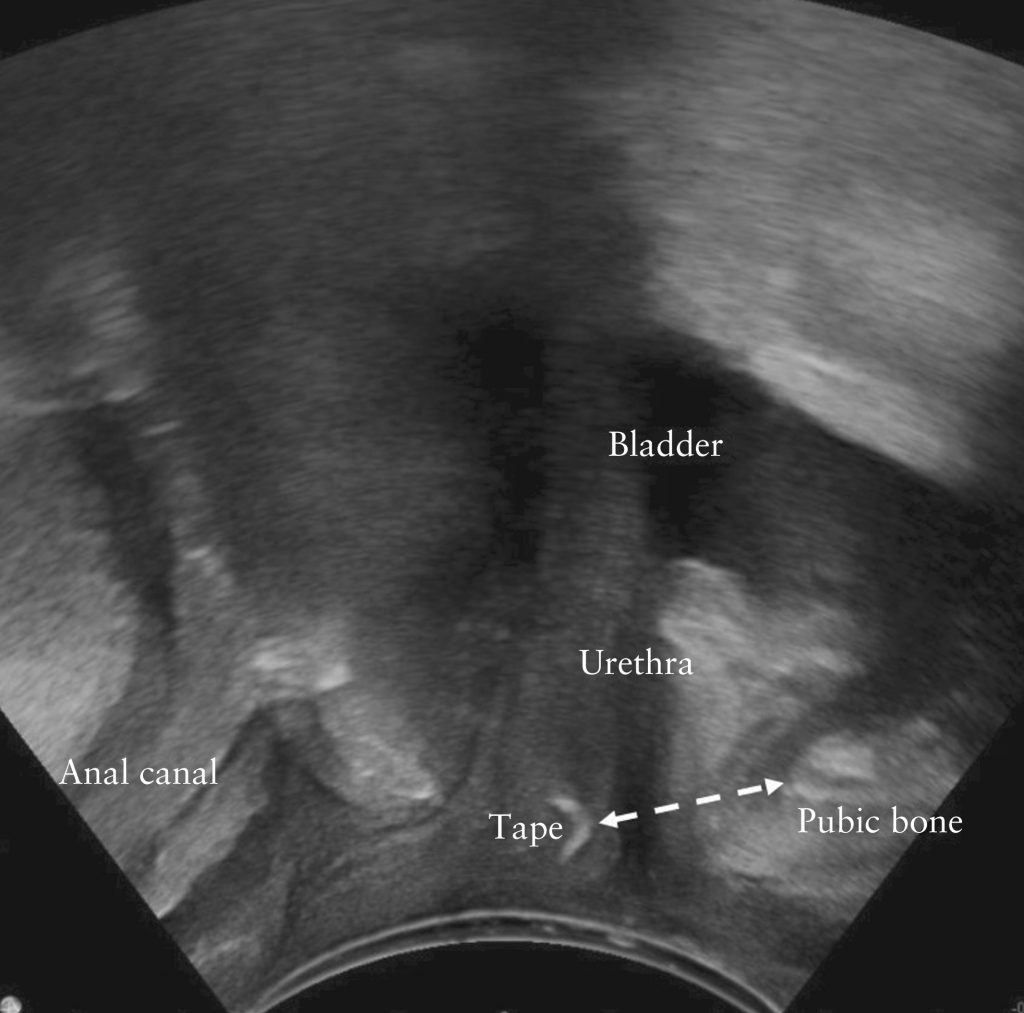
Для 2D ТПУЗИ конвексный датчик (4,3–6 МГц) помещался над половыми губами пациентки. Срединно-сагиттальное изображение было получено с датчиком в вертикальном положении, чтобы оценить расстояние между сетчатым имплантатом и лобковым сочленением, а также форму сетки в состоянии покоя и при максимальном маневре Вальсальвы.
Средняя точка СУС была принята за точку отсчета для измерений. Датчик поворачивали на 90° в горизонтальное положение для оценки скручивания или складывания. Субъективно это было диагностировано как очевидное неплоское или нелинейное появление сетчатого имплантата. Расстояние от СУС до лобкового симфиза измерялось (в мм) от центра СУС до кончика лобкового симфиза, видимого на срединно-сагиттальной проекции (рис. 2).
Форму СУС оценивали в срединно-сагиттальном виде, в состоянии покоя и при максимальном маневре Вальсальвы. Формы СУС были классифицированы как:
- Тип 1 (плоская форма как в состоянии покоя, так и при маневре Вальсальвы)
- Тип 2 (плоская форма в состоянии покоя и С-образная форма при маневре Вальсальве)
- Тип 3 (С-образная форма как в состоянии покоя, так и при маневре Вальсальвы) (рис. 2).
Рисунок 2: Среднесагиттальное двухмерное трансперинеального ультразвуковое изображение тазового дна, полученное в состоянии покоя, демонстрирующее С-образный среднеуретральный слинг (СУС) (обозначенный «Tape»). Измеряли расстояние от центра СУС до лобкового симфиза (пунктирная двусторонняя стрелка). Когда СУС сохраняет свой C-образный вид при маневре Вальсальвы, считается, что он имеет форму C-to-C (Тип 3).
3D ЭВУЗИ выполнялось в покое с использованием датчика 6–12 МГц, вращение на 360°. Трехмерный вид позволил оценить тип и положение СУС в сагиттальной, коронарной и аксиальной плоскостях.
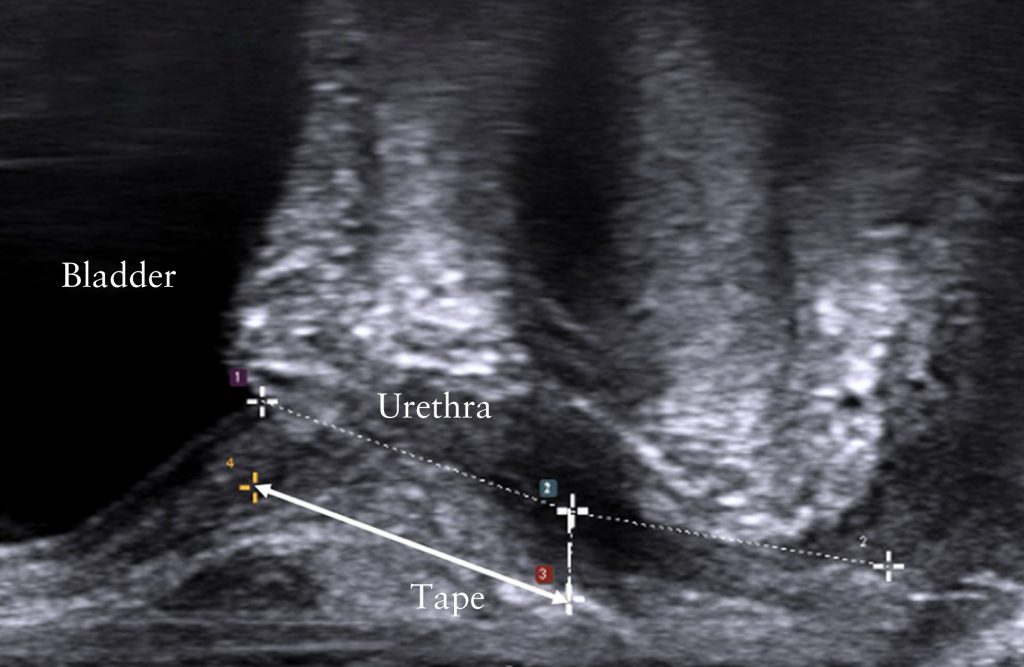
Следующие измерения были получены на средне-сагиттальной проекции: длина уретры (в мм) от шейки мочевого пузыря до уретрального прохода (рис. 3) и расстояние от СУС до шейки мочевого пузыря (в мм), измеренное от средней точки мочевого пузыря, СУС до уровня шейки мочевого пузыря параллельно просвету уретры (рис. 3).
Положение СУС вдоль уретры затем вычислялось как процент от длины уретры и сообщалось в соответствии с его расположением в проксимальной трети, средней трети или дистальной трети уретры. Затем измеряли расстояние от СУС до просвета уретры от середины СУС до центра просвета уретры (в мм) (рис. 3).
Рисунок 3: Среднесагиттальное эндовагинальное ультразвуковое изображение, показывающее измерение: длины уретры от выступающей шейки мочевого пузыря до уретрального прохода (пунктирная линия); расстояние от середнеуретрального слинга (обозначенного «Tape») до шейки мочевого пузыря (сплошная белая линия); расстояние от середины слинга до просвета уретры (пунктирная белая линия).
Кроме того, было оценено следующее:
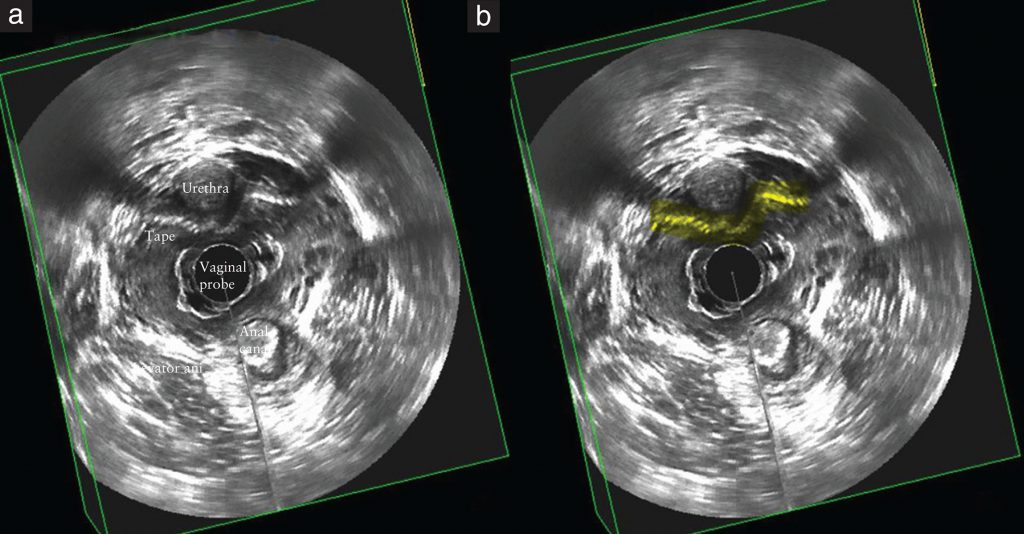
- складывание сетчатого имплантата оценивалось путем анализа трехмерного изображения в корональной, сагиттальной и аксиальной плоскостях (рис. 4);
- близость сетки к рабдосфинктеру уретры или стенке мочевого пузыря оценивалась путем манипулирования трехмерным видом в коронарной, сагиттальной и аксиальной плоскостях;
- тип СУС определялся путем наблюдения за направлением плеч СУС: диагностировали трансобтураторную ленту, если плечи проводились латерально в запирательное отверстие, и позадилонный срединно-уретральный слинг, если плечи проходили вверх по направлению к лобковой кости.
Рисунок 4: Трехмерные эндовагинальные ультразвуковые изображения (аксиальная плоскость), показывающие складывание / скручивание срединно-уретрального слинга (обозначенного «Tape» на (а) под уретрой. Слинг выделен (желтым) в (b).
Статистический анализ
Только пациенты с симптомами с одним интактным СУС были включены в анализ связи между результатами ультразвукового исследования и симптомами. Симптомы пациентов рассматривались как бинарные переменные, присутствующие или отсутствующие.
Логистический регрессионный анализ был выполнен как без корректировок, так и с повторным исследованием взаимосвязей с поправкой на заранее определенные факторы пациента и лечения (возраст, предыдущее восстановление пролапса, история экструзии СУС, время с момента введения СУС, наличие пролапса тазовых органов и тип установленного СУС).
Эффекты размера каждой переменной с результатом были суммированы как отношения шансов (OR). Для категориальных переменных OR дают шансы симптома относительно шансов в базовой категории. Для непрерывных переменных OR представляют собой относительное изменение шансов появления симптомов для увеличения каждой переменной на одну единицу (увеличение другого размера показано, когда увеличение на одну единицу было слишком маленьким). Каждый ультразвуковой фактор был исследован в отдельных анализах, и P <0,05 считалось показателем статистической значимости.
Результаты
За 2 года исследования в нашей клинике УЗИ тазового дна была осмотрена 311 женщина с установленным в анамнезе СУС.
Показаниями к УЗИ тазового дна были локализация СУС у 243 женщин (78%) и локализация остатка СУС у 68 (22%). 20 (6%) пациенткам были вставлены два СУС. Дополнительные сопутствующие процедуры перечислены в таблице 1.
Осложнения, о которых сообщалось во время операции или в течение 24 часов, возникли у 32/311 (10%) пациентов и включали:
- острую задержку у 22 (7%)
- повреждение мочевого пузыря у 5 (2%)
- сепсис у 2 (1%)
- кровотечение у 1 (0,3%)
- образование гематомы у 1 (0,3%)
- повреждение кишечника у 1 (0,3%).
О появлении симптомов, начинающихся в течение 4 недель после установки СУС, сообщили 98/311 (32%) пациенток. Первичным симптомом была хроническая нелокализованная боль у 182/311 (59%) женщин. Подробности всех других присутствующих и сопутствующих симптомов показаны в Таблице 1. В целом 249/311 (80%) сообщили о любой боли (вагинальной и / или не вагинальной) в качестве первичной или сопутствующей жалобы.
Таблица 1:
| История болезни | Значение |
| Основная жалоба | |
| Нелокализованная боль | 182 (59) |
| Стойкое SUI | 38 (12) |
| Рецидивирующая инфекция мочевыводящих путей | 22 (7) |
| Дисфункция мочеиспускания | 20 (6) |
| Экструзия сетки | 17 (5) |
| Бессимптомно, но требует поддержки | 12 (4) |
| Диспареуния | 8 (3) |
| Образование во влагалище | 5 (2) |
| Рецидивирующее SUI | 5 (2) |
| Вагинальное кровотечение | 2 (1) |
| Сопутствующие симптомы | |
| Боль в спине, паху, животе или ногах | 216 (69) |
| Боль во влагалище | 148 (48) |
| Срочное мочеиспускание | 134 (43) |
| SUI* | 97 (31) |
| Сложность мочеиспускания | 92 (30) |
| Рецидивирующая инфекция мочевыводящих путей | 84 (27) |
| Симптомы со стороны кишечника | 57 (18) |
| Дисперинурия | 20 (6) |
| Выделения из влагалища | 10 (3) |
| Хирургический анамнез | |
| Иссечение или деление СУС (частичное или полное) | 108 (35) |
| Гистерэктомия | 93 (30) |
| Перешивание или обрезка для профилей | 80 (26) |
| Восстановление пролапса собственных тканей | 27 (9) |
| Два СУС | 20 (6) |
| Процедура увеличения объема уретры | 15 (5) |
| Передняя пластика сеткой | 9 (3) |
| Задний пластика сеткой | 9 (3) |
| Сакрогистеропексия | 7 (2) |
| Сетка ректопексия | 3 (1) |
*SUI – СНМ – стрессовое недержание мочи
Вопросы и ответы
Какие симптомы могут возникнуть у женщин после установки уретрального слинга?
- К наиболее распространенным симптомам, связанным с осложнениями после установки уретрального слинга, относятся выдавливание слинга, инфекция, хроническая боль (включая нелокализованную боль, боль в спине, паху, животе или ногах), сексуальная дисфункция (диспареуния), симптомы со стороны мочевого пузыря (срочное мочеиспускание, затруднение мочеиспускания) и кишечника, а также продолжающаяся нетрудоспособность после удаления.
Какую роль играет УЗИ тазового дна в диагностике осложнений, связанных со слингом?
- УЗИ тазового дна является ценным инструментом для исследования осложнений, связанных со слингом. Оно позволяет визуализировать сетку, оценить ее точное расположение и положение относительно соседних структур, выявить такие проблемы, как складывание или скручивание сетки, а также оценить близость сетки к важным анатомическим структурам, таким как рабдосфинктер уретры или стенка мочевого пузыря.
В чем разница между 3D-эндовагинальным УЗИ (ЭВУЗИ) и 2D-перинеальным УЗИ тазового дна (ПТУЗИ) в контексте оценки слингов?
- 3D ЭВУЗИ: Требует специального оборудования, но обеспечивает надежную визуализацию всего тазового дна с высоким разрешением. Позволяет оценить морфологию сетки, анатомию малого таза, тип и положение слинга (трансобтураторный или позадилонный), его складывание, близость к соседним структурам, а также измерить длину уретры и расположение слинга вдоль нее.
- 2D ПТУЗИ: Выполняется с помощью широко доступных криволинейных датчиков. Позволяет динамически оценивать срединно-уретральные слинги, оценить расстояние от сетки до лобкового сочленения, а также форму сетки в состоянии покоя и при маневре Вальсальвы (классифицируя ее как Тип 1, 2 или 3).
Какие специфические измерения проводятся при 3D-эндовагинальном УЗИ для оценки слинга?
- При 3D ЭВУЗИ проводятся следующие измерения: длина уретры (от шейки мочевого пузыря до уретрального прохода), расстояние от средней точки слинга до шейки мочевого пузыря, расстояние от середины слинга до просвета уретры. Положение слинга также оценивается как процент от длины уретры (проксимальная, средняя или дистальная треть).
Какие параметры 2D-перинеального УЗИ используются для оценки формы и положения слинга?
- При 2D ПТУЗИ оценивается расстояние от центра слинга до лобкового симфиза. Форма слинга классифицируется как: Тип 1 (плоская в покое и при маневре Вальсальвы), Тип 2 (плоская в покое и C-образная при маневре Вальсальвы) или Тип 3 (C-образная в покое и при маневре Вальсальвы). Также оценивается скручивание или складывание сетки.
Какие факторы учитывались при статистическом анализе связи между результатами УЗИ и симптомами?
- Для анализа связи между результатами УЗИ и симптомами учитывались бинарные переменные (наличие или отсутствие симптомов). Логистический регрессионный анализ проводился как с учетом, так и без учета таких факторов, как возраст пациента, предыдущее восстановление пролапса, история экструзии слинга, время с момента установки слинга, наличие пролапса тазовых органов и тип установленного слинга.
Каковы основные выводы исследования относительно связи между УЗИ-параметрами и симптомами?
- Исследование предполагает, что расположение срединно-уретрального слинга может способствовать появлению симптомов у пациента. Ультразвук рассматривается как полезное дополнительное исследование при оценке женщин с осложнениями после операций по поводу недержания мочи с использованием слинга, помогая понять связь между визуализированными характеристиками сетки и клиническими проявлениями.