Авторы: Jeong Yeon Cho, Young Ho Lee
Вступление
Хотя распространенность всех врожденных опухолей, как сообщалось, составляет 1,7–13,5 на 100 000 живорождений, истинная распространенность может быть намного выше, поскольку во многих случаях мертворождений или абортов данные патологии не освещаются. Благодаря генерализации пренатальной оценки и улучшения методов визуализации выявилась более высокая частота определения врожденных опухолей.
Диагноз новообразований плода является диагностической и управленческой дилеммой из-за разнообразия возможных дифференциальных диагнозов и переменного течения во внутриутробном и неонатальном периоде. Самая сложная проблема заключается в том, чтобы решить, какой случай подходит для постнатальной хирургии. Точный пренатальный диагноз новообразования плода и прогноз необходимости пренатального вмешательства или немедленного послеродового лечения часто невозможны. Многие опухоли плода не наблюдаются до относительно позднего периода беременности и часто являются побочными эффектами в конце второго или третьего триместра.
Прогноз опухоли плода, как правило, плохой, хотя есть некоторые исключения. Важными факторами прогноза являются не только гистология, но и также расположение и размеры образования. Некоторые доброкачественные опухоли также приводят к летальному исходу.
Характеристики опухолей плода заметно отличаются от опухолей у детей. Опухоли плода имеют различную распространенность, локализацию, гистологические особенности и биологическое поведение по сравнению с педиатрическими опухолями.
Опухоли головного мозга плода
Внутричерепные опухоли плода встречаются редко, составляя от 0,5% до 1,9% всех опухолей у детей. Наиболее распространенной опухолью головного мозга является тератома, за которой следует астроцистома, краниофарингиома и первичная нейроэктодермальная опухоль. Внутричерепные опухоли выявляются обычно в третьем триместре. Большинство из них характеризуется плохим прогнозом. Такие опухоли могут вызывать спонтанное внутричерепное кровоизлияние или дистоцию во время родов.
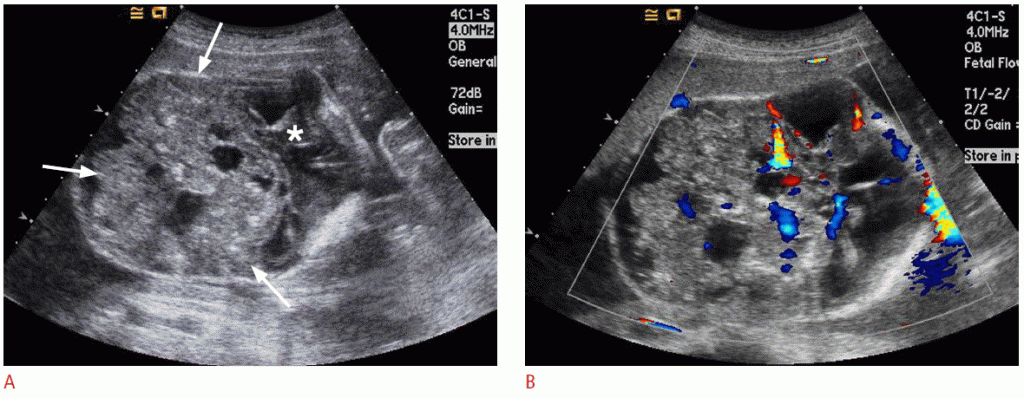
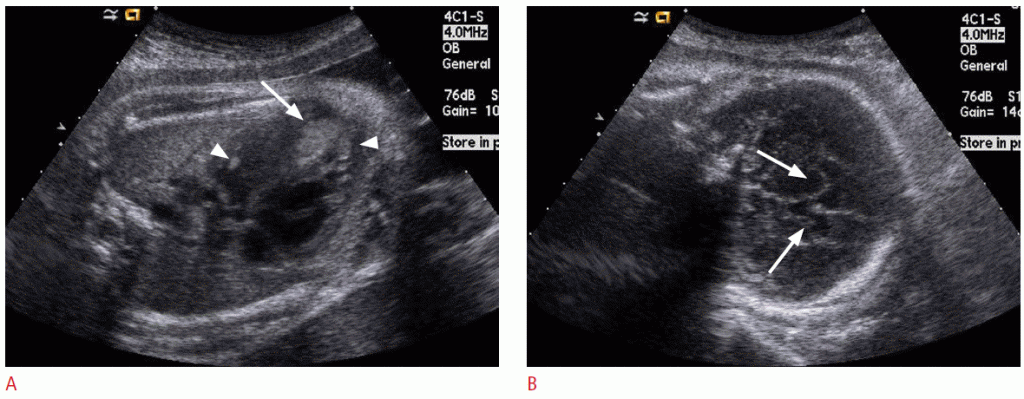
Тератома является наиболее распространенным врожденным новообразованием, состоящим из тканей, происходящих из всех трех зародышевых слоев, и может встречаться в различных местах. Тератома головного мозга плода обычно проявляется как большая, солидная и / или кистозная опухоль, часто замещающая нормальную ткань мозга (Рис. 1) и иногда разрушающая череп. Большинство плодов с внутриутробно диагностированными внутричерепными тератомами умирают до или вскоре после рождения. Прогноз ухудшается с увеличением размера опухоли и уменьшением гестационного возраста при постановке диагноза.
Рисунок 1: Результаты УЗИ (тератомы головного мозга) у 21-недельного плода.
A. Огромное твердое и кистозное образование (стрелки) в задней черепной ямке заменяет и сжимает полушария головного мозга (звездочка). В. Цветная допплерография показывает заметный кровоток в новообразовании.
Большинство астроцитом у плода встречаются супратенториально в задней черепной ямке. Астроцитомы плода варьируют от доброкачественных до злокачественных опухолей. Глиобластома составляет 2% -9% врожденных опухолей головного мозга и 60% астроцитом головного мозга плода. На дородовых УЗИ глиобластома проявляется в виде большой однородной гиперэхогенной массы, включающей супратенториальную мозговую паренхиму. Обычно они сопровождаются гидроцефалией. Распространенность кровоизлияния при врожденной глиобластоме составляет 18%, что значительно выше, чем у детей и взрослых. Быстрый рост врожденной глиобластомы может быть связан с более высокой частотой кровотечений, что объясняет плохой прогноз при них. В нескольких зарегистрированных случаях причиной немедленной смерти была сердечная недостаточность из-за анемии, вызванной секвестрацией большого количества крови опухолью.
Внутричерепное кровоизлияние у плода обычно имитирует опухоли головного мозга (Рис. 2). Во многих случаях дифференциальный диагноз между внутричерепной опухолью и гематомой невозможен, но некоторые результаты могут быть полезны при дифференциальной диагностике. Гематома, как правило, хорошо разграничена и демонстрирует уменьшение в размере и изменение эхо-паттерна на последующих УЗИ.
Рисунок 2: УЗИ внутричерепной гематомы у 29-недельного плода.
A. На осевом изображении показана большая смешанная эхогенная масса (стрелка) в левой части полушария головного мозга. Свод черепа (наконечник стрелы) смещен вправо. Эти результаты очень похожи на опухоль головного мозга, но границы массы гораздо лучше определены. B. Доплеровский снимок демонстрирует отсутствие кровотока в массе.
Опухоли лица и шеи плода
Опухоли лица и шеи представляют собой разнообразную группу поражений.
Распространены сосудистые поражения, включая лимфангиому и гемангиому, но они могут рассматриваться как врожденные пороки развития, а не как истинное новообразование. Тератома лица и шеи относительно редка по сравнению с лимфангиомой, но является истинным новообразованием. Прогноз тератомы обычно зависит от размера и расположения опухоли, связанной с обструкцией дыхательных путей.
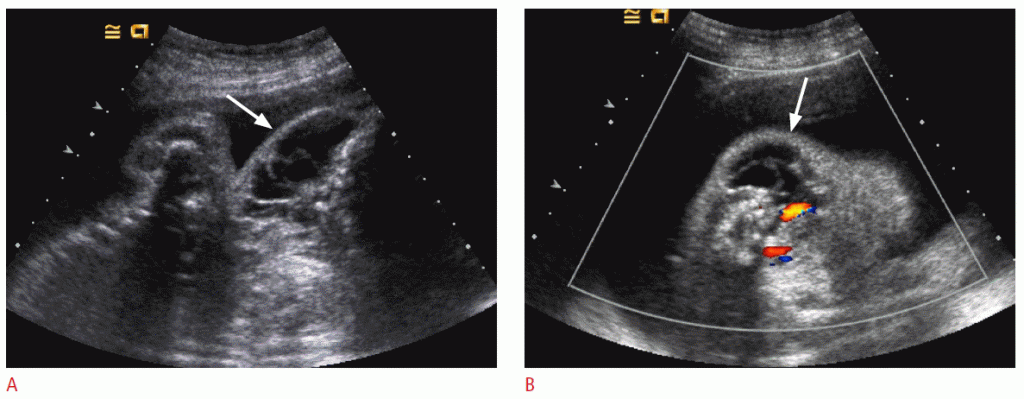
Существует четыре гистологических типа лимфангиомы, включая капиллярную, кавернозную, кистозную гигрому и васкулолимфатический порок развития. Эти типы считаются спектром одного и того же патологического процесса. Большинство лимфангиом встречаются в шее, как правило, в заднем треугольнике. УЗИ может демонстрировать однопалатные или мультилокулярные кистозные массы с тонкими или толстостенными перегородками (Рис. 3). Могут возникать рассеянные эхо-сигналы низкого уровня, твердый компонент или уровни жидкости, все из-за кровотечения и отложения фибрина. Внутренняя граница лимфангиомы обычно нечеткая, и может возникнуть диффузная инфильтрация. Кистозная гигрома обычно проявляется как единичный порок развития, а остальная часть лимфатической системы в норме. Тем не менее, кистозная гигрома плода имеет плохой прогноз, когда связана с хромосомными аномалиями и отеками плода.
Рисунок 3: УЗИ фетальных лимфангиом у плода 27 недель.
A. На изображении другого плода в области коронарной артерии видна многослойная кистозная масса (стрелка) в левой части шеи плода. B. На осевом цветном допплеровском изображении кровотока в массе не видно (стрелка).
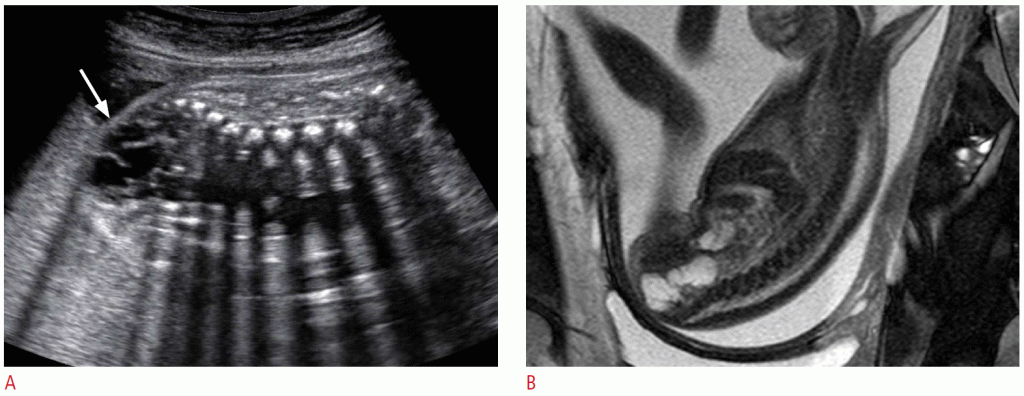
Тератомы лица и шеи могут возникать в области тиреоцервикальной области, неба или носоглотки и часто проявляются в виде объемных образований, содержащих как кистозные, так и твердые элементы. Кальцификации присутствуют только в 50% случаев и могут быть незаметны на УЗИ. Тератомы шеи часто затрагивают щитовидную железу, хотя они не возникают непосредственно из ткани щитовидной железы. Тератомы обычно большие при первом обнаружении и могут распространяться во всех направлениях. Они могут вызвать выраженную гиперэкстензию шеи плода, что приводит к дистоции. Тератома ротоглотки плода также называют эпигнатусом и легко обнаруживается пренатальным УЗИ. Обычно он представляет собой большую твердую и кистозную массу переднелатерального аспекта лица и шеи плода. Стебель образования прикрепляется к небу через полость рта (Рис. 4). Выживаемость новорожденных зависит от размера и степени пораженных тканей, причем дыхательная недостаточность является основной причиной заболеваемости и смертности. Необработанные шейные тератомы связаны с высокой смертностью, хотя после хирургического удаления шансы на выживание превосходны.
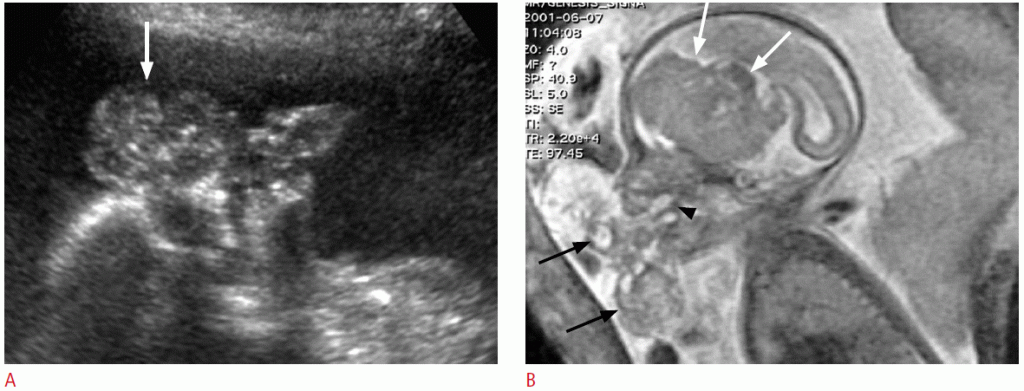
Рисунок 4: Результаты пренатальной ультрасонографии и магнитно-резонансной томографии (МРТ) тератомы ротоглотки у плода 32 недели.
A. На сагиттальном изображении при УЗИ показана дольчатая твердая и кистозная масса (стрелка) с крошечными кальцификациями перед лицом плода. B. МРТ плода выявляет большую твердую и кистозную массу (черные стрелки) перед лицом плода и стебель (наконечник стрелки), примыкающий к небу. Масса также показывает выраженное внутричерепное расширение (белые стрелки).
Опухоли грудной клетки плода
Опухоли в грудной клетке плода – очень редкое заболевание, но в грудной клетке и сердце плода могут развиваться различные опухоли. Лимфангиома и гемангиома могут быть обнаружены в подмышечных впадинах и средостении.
Врожденная детская фибросаркома – очень редкая мезенхимальная опухоль, которая в основном развивается в мягких тканях дистальных конечностей и иногда в необычных местах, таких как легкие и сердце. Пренатальная диагностика возможна после 26 недель беременности с помощью УЗИ и МРТ, но врожденная детская фибросаркома обычно диагностируется как гемангиома.
Врожденные сердечные опухоли встречаются редко, с распространенностью 0,01% -0,05%. Рабдомиома является наиболее распространенной опухолью сердца у младенцев и детей, на которую приходится от 60 до 86%, за которой следуют фиброма, тератома, миксома и гемангиома. Однако дифференциальная диагностика между этими опухолями затруднена. Рабдомиома может возникать как единичные или множественные образования в желудочках и может быть обнаружена внутриутробно. На пренатальных УЗИ рабдомиома проявляется в виде однородного, эхогенного внутрисердечного образования и чаще всего располагается в желудочке, особенно в межжелудочковой перегородке (Рис. 5). Сердечные рабдомиомы часто бывают множественными, встречаются в более чем одной камере сердца и могут вызывать аритмии, затруднять кровоток в сердце или снижать сократительную способность.
Рисунок 5: УЗ-изображения сердечной рабдомиомы у 34-недельного плода с туберозным склерозом.
A. Четырехкамерное изображение сердца плода показывает эхогенные образования в межжелудочковой перегородке (стрелка) и в левом и правом желудочках (наконечники стрел). B. УЗИ головного мозга у плода показывает нижние эхогенные гамартомы в лобных субэпендимальных областях боковых желудочков (стрелки).
Опухоли печени плода
Опухоли печени составляют примерно 5% всех врожденных опухолей. В печени плода может развиться большое разнообразие как доброкачественных, так и злокачественных новообразований, включая гемангиоэндотелиому, мезенхимную гамартому, гепатобластому, гепатоцеллюлярную аденому и другие метастазы. Данные визуализации опухолей печени плода могут широко перекрываться, раннее выявление и дородовое наблюдение за этими опухолями очень важно для фетальной, материнской и послеродовой помощи.
Гистогенез доброкачественных сосудистых опухолей печени не совсем ясен, что привело к некоторой путанице в терминологии. В литературе сосудистые опухоли по-разному описываются как гемангиома, детская гемангиома, печеночная артериовенозная мальформация и детская гемангиоэндотелиома. Хотя гемангиома является наиболее распространенной доброкачественной опухолью печени, пренатальная диагностика гемагиомы печени редко сообщается. Истинная частота гемангиомы печени плода была, безусловно, недооценена, поскольку эта опухоль часто не осложнена и проходит самопроизвольно в течение первых двух лет жизни. При дородовых УЗИ печеночная гемангиома обычно проявляется в виде хорошо очерченного образования с диаметром в диапазоне от 1 до 10 см. Может быть одиночным или множественным. Множественные гемангиомы печени иногда появляются как часть синдрома генерализованного гемангиоматоза. Внутренняя структура, как правило, неоднородная, с гипоэхогенными участками, расположенными в центре, и может наблюдаться как гипо-, так и гиперэхогенность. CDUS может показывать сосудистое кровообращение с низким резистивным индексом (Рис. 6). Смертность при детской гемангиоме печени, как сообщается, составляет 12% -90%. Осложнения включают застойную сердечную недостаточность, тромбоцитопению и внутрибрюшное кровоизлияние вследствие разрыва гемангиомы.
Мезенхимальная гамартома – это доброкачественная опухоль печени, состоящая из крупных, заполненных жидкостью кист, окруженных рыхлой мезенхимальной тканью, содержащей небольшие желчные протоки.
Гепатобластома является наиболее распространенной врожденной патологией печени, но она реже встречается в течение жизни плода, чем гемангиома или мезенхимальная гамартома. Гепатобластома обычно проявляется как четко выраженное эхогенное поражение, которое может иметь вид спицевого колеса. Кальцификации и псевдокапсула могут быть общими признаками гепатобластомы.
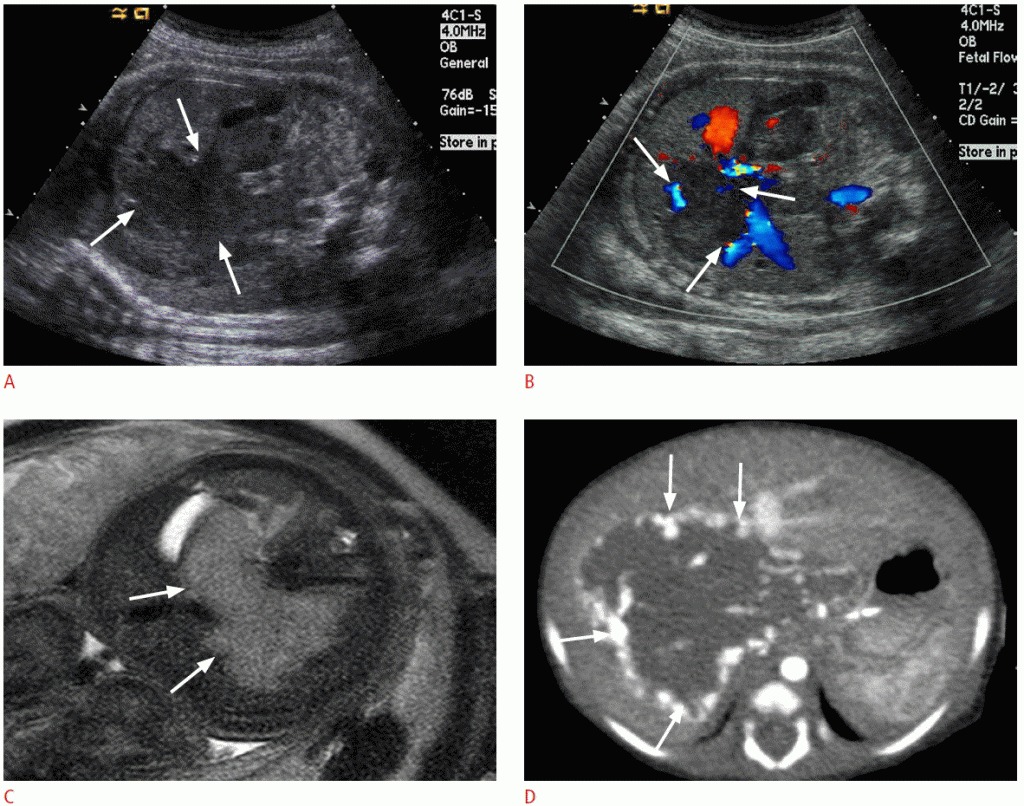
Рисунок 6: Особенности пренатальной и постнатальной визуализации гемангиоэндотелиомы печени у 36-недельного плода.
A. На изображении, полученном с помощью коронарной ультрасонографии , показано низкоэхогенное крупное образование (стрелки) с дольчатым контуром в печени плода. B. Цветное допплеровское изображение показывает заметный кровоток (стрелки) на периферии образования. C. Т2-взвешенное магнитно-резонансное изображение выявляет большое новообразование (стрелки) с высокой интенсивностью сигнала в печени плода. D. Компьютерная томография с послеродовым контрастным усилением, взятая на артериальной фазе, выявляет большое образование печени с периферическим ярким усилением (стрелки).
Опухоли почек и надпочечников плода
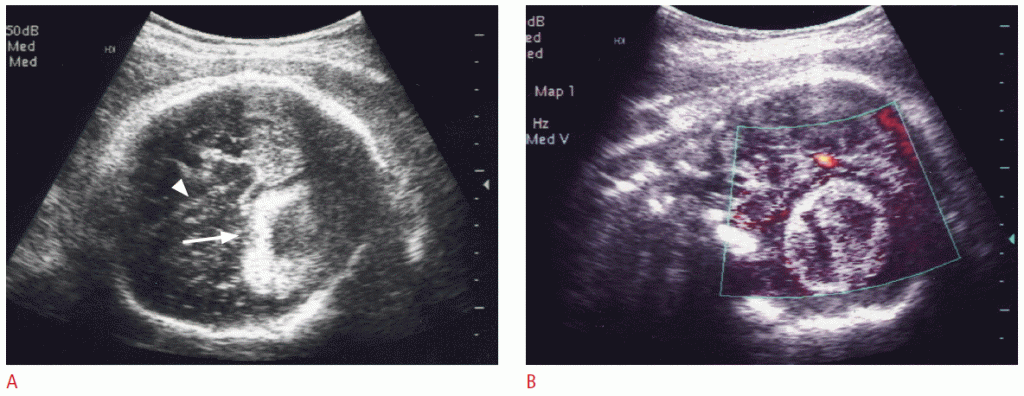
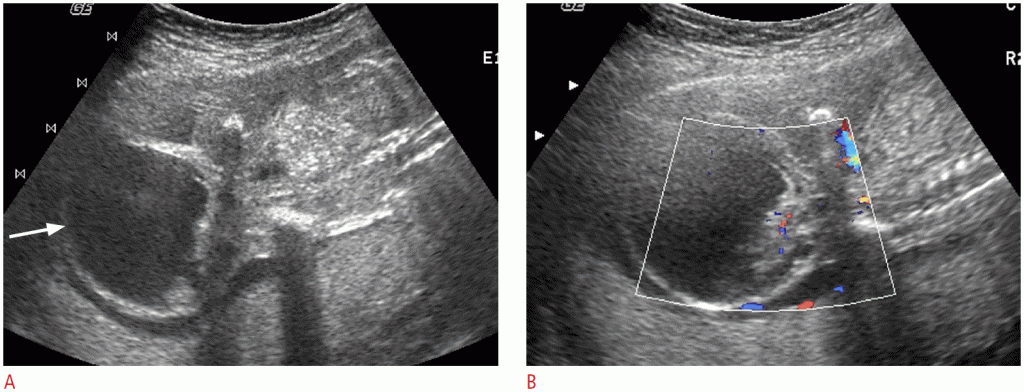
Около 5% перинатальных опухолей развиваются из почек. Большинство перинатальных опухолей почек – мезобластические нефромы. О фетальных или перинатальных опухолях Вильмса и рабдоидных опухолях сообщается очень редко. Мезобластическая нефрома – это редкая доброкачественная мезенхимальная почечная опухоль, возникающая либо из почки, либо из почечной ямки. Мезобластическая нефрома плода возникает исключительно в третьем триместре. Мезобластные нефромы имеют тенденцию к большим размерам, охватывая, по меньшей мере, половину почки, и хорошо очерчены, хотя и не инкапсулированы (Рис. 7). Быстрое увеличение образования может привести к кровоизлиянию. Мезобластическая нефрома часто связана с полигидрамниозом и, следовательно, с преждевременными родами. Другая связанная аномалия – гиперкальциемия, которая может вызвать полиурию и полигидрамниос. Прогноз после хирургического удаления обычно хороший. При дородовых УЗ мезобластическая нефрома обычно проявляется в виде четко определенного большого однородного образования с сохраненным контуром пораженной почки. CDUS обычно показывает усиление кровотока, что в некоторых случаях приводит к отечности плода.
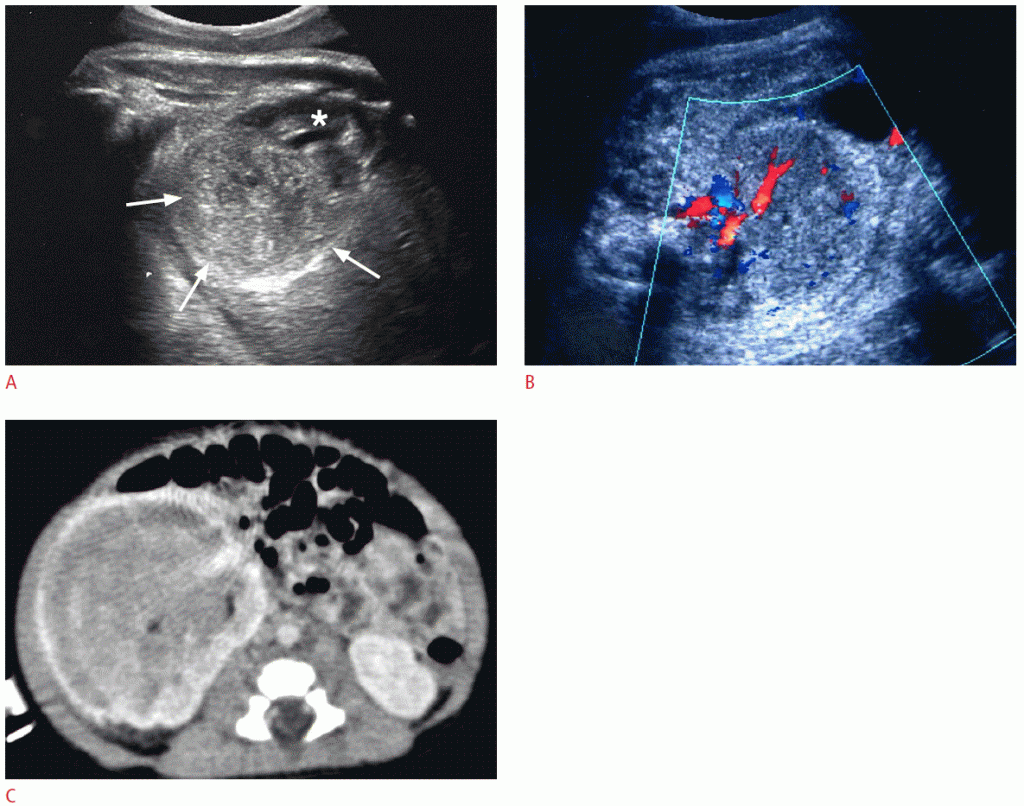
Рисунок 7: Пренатальная и постнатальная визуализация мезобластных нефром у плода 35 недель.
A. Большая гетерогенное образование (стрелки) заменяет нижние две трети правой почки (звездочка). В. Цветная допплерография выявляет заметный кровоток в массе. C. Компьютерная томография с контрастным усилением, взятая через неделю после рождения, обнаруживает огромное образование, замещающую почти часть правой почки.
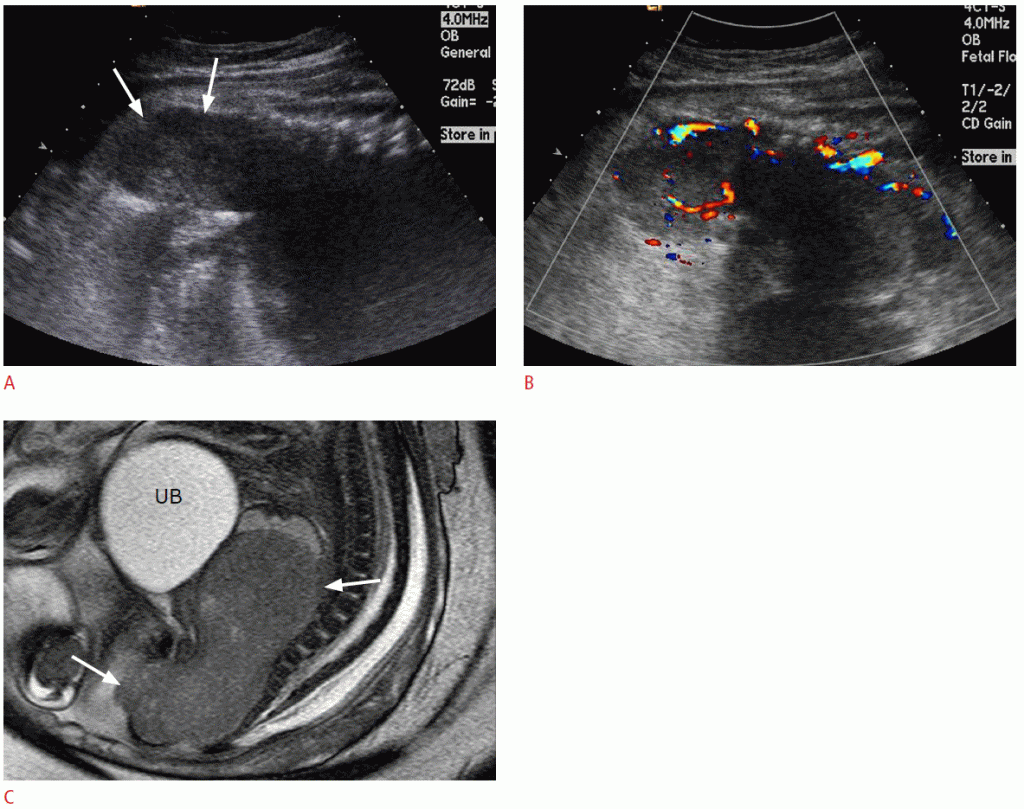
Нейробластома является наиболее распространенной злокачественной опухолью у новорожденных, на ее долю приходится 20% всех таких злокачественных новообразований. Более 90% нейробластом плода развиваются в надпочечниках, в то время как только 35% педиатрических случаев происходят в надпочечниках. Нейробластомы плода обычно выявляются в третьем триместре беременности и имеют правостороннюю ориентацию. (Рис. 8). Небольшая нейробластома плода обычно проявляется в виде гиперэхогенного образование, которое следует отличать от экстралобарной легочной секвестрации (Рис. 9) или периренальной жировой ткани. Общий прогноз нейробластомы плода благополучен, и это может быть отчасти связано с обнаружением клинически молчащей нейробластомы in situ, которая подвергнется спонтанной регрессии. Может быть целесообразно избегать чрезмерно агрессивных терапевтических вмешательств, особенно когда в диагностике присутствуют многие благоприятные прогностические показатели.
Рисунок 8: Пренатальное УЗИ и результаты магнитно-резонансной томографии (МРТ) нейробластом у плода 27 недель.
На аксиальном изображении брюшной полости плода показано большое неоднородно эхогенное образование (стрелка) в левой задней части живота и небольшое однородно гиперэхогенное образование (наконечник стрелки) спереди от правой почки. B. На сагиттальном снимке показана большая неоднородная масса (стрелки) в левой задней части живота плода. C. МРТ плода выявляет два образования (стрелки) в передних периренальных пространствах с двух сторон.
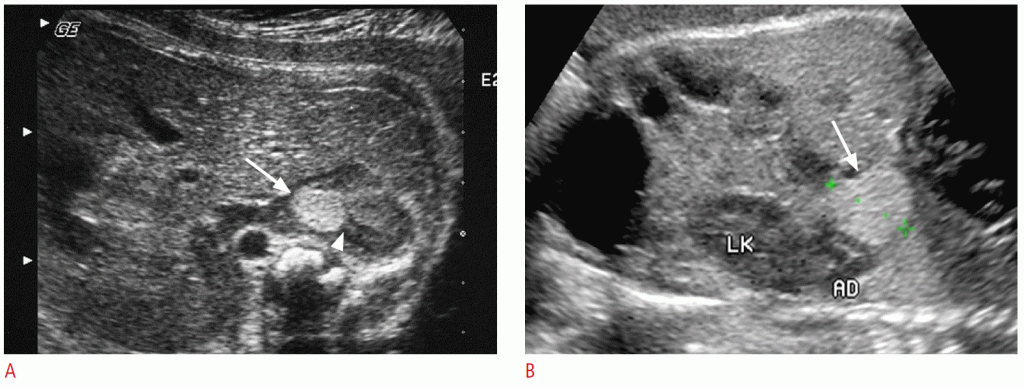
Рисунок 9: Сравнение результатов пренатального УЗИ мелкой нейробластомы (А) и экстралобарной легочной секвестрации (В).
A. На аксиальном изображении 32-недельного плода на УЗИ показано круглое эхогенное образование (стрелка) на правом надпочечнике. Часть надпочечника уничтожена образованием (наконечник стрелки). B. На снимках 32-недельного плода с помощью УЗИ показана эхогенное образование (стрелка) в левой поддиафрагмальной области, имитирующее нейробластому. Примыкающий левый надпочечник (AD) и почка (LK) не повреждены.
Опухоли тазовой полости плода
Крестцово-копчиковая тератома является наиболее распространенным врожденным новообразованием. Распространенность была зарегистрирована как 1 на 40 000 живорождений с преобладанием женщин 4: 1.
Она обычно появляется в виде большой мидаксиальной экзофитной массы в промежности. Она может быть почти полностью внешней (тип I), внутренней и внешней в равных частях (тип II), преимущественно внутренней (тип III) или полностью внутренней (тип IV). При дородовых УЗИ большинство из этих опухолей видны в виде твердой или смешанной кистозной и твердой наружной каудальной массы (Рис. 10, 11). Только небольшие пропорции являются полностью кистозными.
Крестцово-копчиковая тератома может вызывать значительную перинатальную заболеваемость и смертность и может приводить к различным осложнениям, таким как тяжелая дистония, отек плода, полигидрамниоз или кровотечение во время родов. Из-за “обкрадывания” сосудов из-за высокой метаболической потребности и вторичной высокопроизводительной сердечной недостаточности прогноз для плодов с солидной опухолью обычно плохой. Зеркальный синдром представляет собой опасное для жизни состояние с задержкой жидкости в организме матери и гемодилюцией, имитирующей тяжелую преэклампсию, которая проявляется как прогрессирующий отек матери, «отражающий» болезнь больного плода.
Рисунок 10: Результаты пренатальной ультрасонографии большой крестцово-копчиковой тератомы у 21-недельного плода.
A. На сагиттальном изображении показана большая кистозно-выпуклая масса (стрелка) в промежности плода. В. Цветной допплерографией выявлено тонкий кровоток в твердой части массы.
Рисунок 11: Результаты пренатальной ультрасонографии и магнитно-резонансной томографии (МРТ) внутрипозвоночной крестцово-копчиковой тератомы у 24-недельного плода.
A. Многослойная кистозная масса с дольками контура (стрелка) в промежности плода. B. Сагиттальное T2-взвешенное магнитно-резонансное изображение выявляет многослойную кистозную массу в передней части крестца и копчика.
Рабдомиосаркома является наиболее распространенной опухолью мягких тканей у детей, но очень редко встречается у плодов. Наиболее распространенными локациями являются голова и шея (41%), мочеполовые пути и брюшная полость (34%), а также туловище или конечности (25%). Пренатальное УЗИ может выявить большую эхогенную массу мягких тканей, замещающую нормальные ткани (Рис. 12). Дифференциальная диагностика от других опухолей мягких тканей, таких как тератома и фибросаркома, обычно невозможна, и необходима послеродовая биопсия. Прогноз зависит от стадии заболевания, возраста, первичного участка и подтипа опухоли.
Рисунок 12: Результаты пренатальной ультрасонографии (УЗИ) и магнитно-резонансной томографии (МРТ) рабдомиосаркомы в области таза у 36-недельного плода.
На сагиттальном изображении таза плода видно большое образование (стрелки) перед крестцом и копчиком, имитирующее твердую тератому в области таза. В. Цветная допплерография показывает заметные сосудистые потоки в образовании. C. Т2-взвешенное магнитно-резонансное изображение показывает хорошо разграниченное твердое образование (стрелки) в задней части нижней полости таза.
Заключение
Опухоли плода, как правило, отличаются по своим гистологическим характеристикам, анатомическому распределению, патофизиологии и биологическому поведению по сравнению с опухолями одного и того же вида у детей. Обычные антенатальные УЗИ позволили увеличить обнаружение и диагностику опухолей плода, и в некоторых случаях МРТ может быть полезна для дифференциальной диагностики. Хотя опухоли плода могут имитировать другие общие аномалии плода, некоторые специфические особенности визуализации могут нести раннюю точную диагностику. Для врача-диагноста очень важно знать особенности визуализации и патофизиологические характеристики опухолей, которые могут изменить дородовое ведение беременности и способ родов, а также облегчить немедленное постнатальное лечение.

















19.09.2019
Яхно Наталія Вікторівна