🤖 Краткий пересказ от ИИ
Данная научная статья исследует диагностику цервикальной интраэпителиальной неоплазии (ЦИН) и инвазивной карциномы шейки матки (ИКШМ) с помощью биопсии шейки матки во время кольпоскопии, а также анализирует факторы, влияющие на её выявление.
Результаты показали, что качество кольпоскопического изображения, наличие атипичных кровеносных сосудов, метод взятия биопсии и видимая площадь поражения являются независимыми факторами, влияющими на точность диагностики. Несмотря на эффективность, биопсия во время кольпоскопии может давать пропущенные или ошибочные диагнозы, поэтому для повышения точности диагностики ЦИН и ИКШМ рекомендуется комбинированное использование методов, включая такие передовые подходы, как использование современных Медицинские Эндоскопы.
✅ Ключевые тезисы из статьи:
- Диагностика: Кольпоскопическая биопсия шейки матки является распространенным методом исследования для диагностики ЦИН и ИКШМ.
- Лечение: ПЭХЭ (петлевая электрохирургическая эксцизия) используется как метод лечения и золотой стандарт для сравнения результатов диагностики.
- Преимущества: Кольпоскопия позволяет визуально наблюдать за поражениями и проводить прицельный забор тканей для патогистологического исследования.
- Ограничения: Биопсия во время кольпоскопии может приводить к пропущенным или неправильно диагностированным случаям из-за сложности ЦИН и других влияющих факторов.
Последнее обновление: 21 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Научная статья | Открытый доступ
Авторы: Ying Wang,1Jing Wang,2and Hua Mei3
Научный редактор: Weiguo Li
Опубликовано 30 Июл 2022
Резюме
Цель. Исследовать диагностику цервикальной интраэпителиальной неоплазии (ЦИН) и инвазивной карциномы шейки матки (ИКШМ) с помощью биопсии шейки матки во время кольпоскопии и проанализировать факторы, влияющие на ее выявление. Методы. Ретроспективно проанализированы клинические данные 134 пациенток с диагнозом ЦИН, подтвержденным биопсией шейки матки во время кольпоскопии в нашей больнице с июня 2018 г. по октябрь 2019 г., и последующим лечением методом ПЭХЭ. У всех пациенток диагноз был установлен патогистологически после операции. Диагноз ЦИН был установлен по результатам биопсии шейки матки во время кольпоскопии. Факторы влияния на развитие ЦИН и ИКШМ, выявленных с помощью биопсии во время кольпоскопии, были проанализированы по патогистологическим результатам процедуры петлевой электрохирургической эксцизии (ПЭХЭ) как золотого стандарта. Результаты. После ПЭХЭ количество случаев негативности интраэпителиальных или злокачественных поражений (НИПЗ) или ИКШМ было выше, чем при кольпоскопической биопсии, а ЦИН-III – ниже, чем при кольпоскопической биопсии, причем все различия были статистически значимыми (P < 0,05). Среди 134 пациенток частота совпадения результатов биопсии при кольпоскопии и ПЭХЭ составила 79,10% (106/134), а послеоперационные патологические находки показали, что было 13 случаев (9,70%) с патологическим увеличением и 19 случаев (14,18%) с патологическим уменьшением. Многофакторный логистический анализ показал, что качество изображения кольпоскопии, наличие атипичных кровеносных сосудов, метод взятия биопсии и видимая площадь поражения шейки матки были независимыми факторами влияния на выявление ЦИН и ИКШМ с помощью кольпоскопической биопсии (P < 0,05). Вывод. ЦИН и ИКШМ можно диагностировать с помощью кольпоскопической биопсии шейки матки и послеоперационной гистопатологии. Однако, все еще есть некоторые пропущенные и неправильно диагностированные биопсии шейки матки во время кольпоскопии, и комбинированное выявление этих двух методов может дополнительно обеспечить частоту диагностики. Клинический регистрационный номер – E2018091.
1. Вступление
Рак шейки матки является первичной злокачественной опухолью женской репродуктивной системы и тесно связан с инфекцией папилломавируса человека (ПВЧ). В последние годы, благодаря постоянному продвижению технологий раннего скрининга рака шейки матки, уровень его раннего выявления растет с каждым годом. При этом наблюдается тенденция к омоложению населения. Пациентки обычно имеют незаметные ранние симптомы и признаки. Стимулированные физико-химическими и биологическими факторами, такими как инфицирование ПВЧ и курение, нормальные клетки шейки матки демонстрируют воспалительные и реактивные изменения, которые могут переходить из нормального состояния в предраковые поражения, далее развиться в инвазивный рак шейки матки (ИРШМ) и, наконец, перерасти в рак шейки матки (РШМ) [1–3]. Цервикальная интраэпителиальная неоплазия (ЦИН) является ранней манифестацией ИКШМ, и ее проявления разнообразны. Это группа предраковых поражений, тесно связанных с раковым процессом. ЦИН включает дисплазию шейки матки и карциному шейки матки in situ, что отражает ряд патологических изменений от дисплазии шейки матки, карциномы in situ и ранней инвазивной карциномы до инвазивной карциномы. ЦИН можно диагностировать с помощью цитологии, кольпоскопии и других обследований [4–6]. Среди них биопсия шейки матки во время кольпоскопии является распространенным методом исследования тканей для диагностики ЦИН и заключается в наблюдении за состоянием предраковых поражений тканей с помощью кольпоскопа и взятия соответствующих тканей для патогистологического исследования [7, 8]. Однако, из-за сложности и разнообразия ЦИН и нечеткой классификации, оценка ЦИН с помощью кольпоскопической биопсии шейки матки не является очень точной и легко может привести к определенной ошибочной диагностике или пропущенному диагнозу. Поэтому в этом исследовании мы изучили диагностику ЦИН и ИКШМ с помощью кольпоскопической биопсии шейки матки и проанализировали влияние соответствующих факторов на выявление.
2. Материалы и методы исследования
2.1. Общая информация
Ретроспективно проанализированы клинические данные 134 пациенток, которым был установлен диагноз ЦИН с помощью биопсии во время кольпоскопии и которые впоследствии были пролечены методом петлевой электрохирургической эксцизии (ПЭХЭ) с июня 2018 по октябрь 2019 года в нашей гинекологической клинике. Все пациентки были в возрасте от 20 до 52 лет, средний возраст составил (36,52 ± 3,26) года. Критерии включения в исследование: Контактные кровотечения, нерегулярные вагинальные кровотечения, нарушение отхождения выделений и другие симптомы; соответствие показаниям к кольпоскопии; положительный результат ДНК ПВЧ; патологическая цитология шейки матки. Критерии исключения: Психические расстройства; Низкий комплаенс, неспособность сотрудничать с врачом; Беременность; Дисфункция важных органов.
2.2. Методы исследования
2.2.1. Цитологическое исследование мазка цервикального канала
Стерильная щеточка для отбора образцов вводилась в цервикальный канал и вращалась 5-10 раз, чтобы собрать слущенные клетки из наружного отверстия шейки матки и канала, которые затем помещались во флакон с консервирующим раствором. Образцы были отправлены на исследование после промывки ≥10 раз и обработки с помощью слайд-мейкера. Два патологоанатома в больнице проводили световую микроскопию и обработку цитологических результатов. Цитологические результаты были разделены на группу распространенного поражения и группу обычного поражения в соответствии с системой Бетесда (СБ). СБ включает пять вариантов поражений в соответствии со степенью поражения клеток шейки матки. Мы разделили их на группы распространенного поражения и группы обычного поражения в соответствии со степенью поражения клеток шейки матки [9]. К группе распространенного поражения относили атипичную плоскоклеточную гиперплазию (АПГ), интраэпителиальные поражения высокой степени (ИПВС) и ИКШМ. К обычной группе поражения относили отсутствие интраэпителиальных или злокачественных поражений (ОИПЗ), атипичные плоскоклеточные поражения неопределенной степени (АППНС) и низкодифференцированные плоскоклеточные интраэпителиальные поражения (НПИП).
2.2.2. Выявление ПВЧ высокого риска (ВР-ПВЧ)
Шейка матки была осмотрена вагинальным эндоскопом. После того, как секрет на поверхности отверстия шейки матки был вытерт, стерильный ватный тампон вводился в шейку матки и вращался вокруг внутренней части шейки матки три раза с равномерным усилием. После этого тампон вынимали и клали в коробку для хранения образцов для исследования. Образцы определяли количественно с помощью флуоресцентного ПЦР -типирования, и вирусная нагрузка ВР-ПВЧ > 5,0 × 102 копий/мл определялась как положительная. ПВЧ в основном включает 15 видов ПВЧ 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73, 82 и т.д. Всего в этом тесте было обнаружено 49 случаев ПВЧ16, 15 случаев ПВЧ26 и 10 случаев других типов.
2.2.3. Биопсия шейки матки
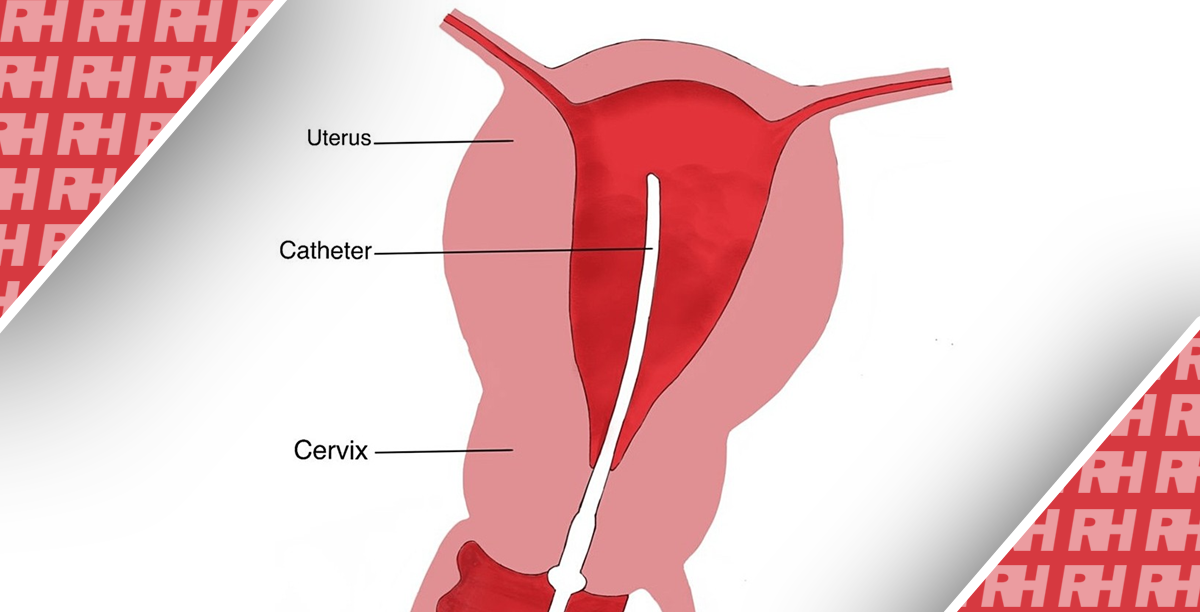
Все пациентки не имели сексуальной активности, не применяли вагинальные препараты и не проходили гинекологического обследования в течение 24 часов, а образцы были взяты во время неменструального периода и периода отсутствия инфекции половых путей. Обработка изображений с помощью цифровой системы визуализации электронного кольпоскопа; пациентке было предложено сохранять положение Тренделенбурга, а цвет, морфологию, секрецию и лейкоплакию шейки матки наблюдали невооруженным глазом. У разных пациенток для обследования использовали соответствующий эндоскоп. Шейка матки пациентки полностью обнажалась под эндоскопом, а поверхность шейки матки аккуратно протиралась медицинским ватным тампоном для удаления инородного тела. После удаления инородного тела на шейку матки равномерно наносили физиологический раствор. Затем кольпоскоп настраивали чтобы сфокусировать объектив и наблюдали за местом соединения эпителия и кровеносного сосуда по столбику шкалы. Нанесите 3% уксусную кислоту на шейку матки и внимательно наблюдайте за аномальным ангиогенезом и отеком столбчатого эпителия шейки матки. Раствор Люголя наносили на шейку матки для наблюдения за окрашиванием эпителия. Для выявления аномальных участков проводилась одноточечная или многоточечная биопсия. Если аномалии не выявлены, то будет проведена нижняя четырехквадрантная биопсия.
2.2.4. ПЭХЭ
Перед операцией пациенткам нужно было опорожнить мочевой пузырь и принять положение для литотомии мочевого пузыря. После рутинной дезинфекции шейка матки пациентки была полностью открыта. В соответствии с анамнезом пациентки и клиническими симптомами, а также для определения места поражения шейки матки пациентки под кольпоскопом был проведен тест на окраску йодом на месте поражения шейки матки. Нож ПЭХЭ был обоснованно подобран в соответствии с зоной поражения и размером шейки матки пациентки. Электроды вертикально врезались в ткань шейки матки от внешнего источника поражения на 5-6 мм, а глубина контролировалась на уровне 1,0-2,5 см для резекции, с последующей маркировкой, позиционированием, фиксацией и подачей образца.
Образцы тканей всех пациенток были патогистологически исследованы двумя врачами отделения патологии и классифицированы на ОИПЗ, легкую атипичную гиперплазию (ЦИН-I), умеренную атипичную гиперплазию (ЦИН-II), тяжелую атипичную гиперплазию (ЦИН-III) и ИКШМ в соответствии со стандартом классификации ЦИН [10]. ОИПЗ: ПВЧ-инфекция отрицательная, эпителий демонстрирует реакцию воспалительной клеточной инфильтрации, явной зоны поражения не наблюдается. ЦИН-I: Эпителиальные клетки характеризуются легкой атипией, нарушением полярности и аномальной пролиферацией, что составляет 1/3 подкорковой области верхней коры. ЦИН-II: Эпителиальные клетки гетеротипические, дезорганизованные и аномально пролиферируют до двух третей подкорковой области верхней коры. ЦИН-III: Эпителиальные клетки гетеротипичные и неполярные, с аномальной пролиферацией (>2/3 субэпителиального диапазона) и без интерстициальной инфильтрации. ИКШМ: Аномальная пролиферация эпителиальных клеток, охватывающая весь эпителиальный слой, с патологическими митозами и интерстициальной инфильтрацией. Самая высокая степень гистологического диагноза была получена при окончательном патологическом исследовании у всех пациентов.
2.3. Статистический анализ
Для обработки данных использовалось программное обеспечение SPSS22.0. Данные подсчета были выражены в виде (%) с использованием χ2-критерия. Для многомерного анализа использовали модель логистической регрессии. Уровень значимости α = 0,05 указывал на то, что разница была статистически значимой.
3. Результаты
3.1. Сравнение результатов патогистологического исследования после кольпоскопической биопсии и ПЭХЭ
Количество случаев ОИПЗ и ИКШМ после операции ПЭХЭ было выше, чем после кольпоскопической биопсии, а количество случаев ЦИН-III было ниже, чем после кольпоскопической биопсии. Различия были статистически значимыми (P < 0,05). Среди 134 пациенток частота совпадения результатов биопсии при кольпоскопии и ПЭХЭ составила 79,10% (106/134), а послеоперационные патологические находки показали, что было 13 случаев (9,70%) с патологическим ростом и 19 случаев (14,18%) с патологическим уменьшением. См. рисунок 1.
3.2. Однофакторный анализ влияния на выявление ЦИН и ИКШМ в кольпоскопической биопсии
Одномерный анализ показал, что пациентки с возрастом ≤ 50 лет, удовлетворительной кольпоскопической картиной, атипичными кровеносными сосудами, четырехквадрантным методом взятия биопсии, количеством биопсийных образцов >2, видимой площадью поражения шейки матки ≥ 1/2 и степенью патологии (ЦИН-III/инвазивный рак шейки матки) имели высокие показатели выявления ЦИН и ИКШМ при кольпоскопии, причем различия были статистически достоверными (оба показателя Ps < 0,05). Частота выявления ЦИН и ИКШМ при цитологическом исследовании и инфицирования ПВЧ не была статистически значимой (P > 0,05). См. таблицу 1.
Таблица 1
Однофакторный анализ влияния на выявление ЦИН и ИКШМ в кольпоскопической биопсии.
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.3. Многофакторный анализ факторов, влияющих на выявление ЦИН и ИКШМ в кольпоскопической биопсии
Многофакторный логистический анализ показал, что качество кольпоскопического изображения, наличие атипичных кровеносных сосудов, метод взятия биопсии и видимая площадь поражения шейки матки являются независимыми факторами, влияющими на выявление ЦИН и ИКШМ с помощью кольпоскопической биопсии (P < 0,05); см. таблицы 2 и 3.
Таблица 2
Многомерный анализ задачи.
|
|
||||||||||||||||||||||
Таблица 3
Многофакторный анализ факторов, влияющих на выявление ЦИН и ИКШМ в кольпоскопической биопсии.
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Exp(B)- соотношение шансов, CI-доверительный интервал, SE-стандартная ошибка, df -степени свободы, Sig-статистическая ошибка
4. Обсуждение
Патологические типы рака шейки матки в основном включают плоскоклеточную карциному, аденокарциному и аденосквамозную карциному. Патологические изменения и процесс развития различных типов рака шейки матки тесно связаны со многими факторами, такими как вирусная инфекция, вредные жизненные привычки и т.д., которые оказывают серьезное влияние на физическую жизнь женщины. Рак шейки матки стал “вторым по величине убийцей”, угрожающим здоровью женщин, после рака молочной железы [11]. Поэтому ранний скрининг, раннее выявление, ранняя диагностика и раннее лечение рака шейки матки особенно важны. ЦИН является важной патологической стадией перед возникновением рака шейки матки, которая обычно проявляется в виде нерегулярных вагинальных кровотечений, усиления лейкореи и неприятного запаха. Заболеваемость раком шейки матки высокая и имеет определенную скрытность. Раннее выявление, диагностика и лечение ЦИН способствуют предотвращению прогрессирования поражения и снижению заболеваемости раком шейки матки. [12].
Биопсия шейки матки во время кольпоскопии является техническим средством для клинического продвижения и применения диагностики ЦИН. Однако под увеличением кольпоскопии клиницисты могут идентифицировать зону поражения невооруженным глазом и проводить забор биоптата случайно или вслепую, поэтому существуют проблемы высокой чувствительности и низкой специфичности. ПЭХЭ – это передовое техническое средство для лечения различных поражений шейки матки, которое в основном генерирует тепловой эффект путем омического пропускания высокочастотного тока через тело человека для испарения воды в тканях, достигая эффекта сухого твердого, стерильного некроза [13]. Существует определенная погрешность между точностью кольпоскопической биопсии шейки матки и патологическим диагнозом после операции ПЭХЭ, и патологическая степень может быть увеличена или уменьшена [14, 15]. Результаты этого исследования показали, что количество случаев ОИПЗ и ИКШМ после операции ПЭХЭ было выше, чем при кольпоскопической биопсии, а количество случаев ЦИН-III было ниже, чем при кольпоскопической биопсии. Среди 134 пациенток частота совпадения результатов кольпоскопической биопсии и послеоперационного патогистологического исследования ПЭХЭ составила 79,10%, а послеоперационные патогистологические выводы показали, что было 13 случаев (9,70%) с патологическим ростом и 19 случаев (14,18%) с патологической деградацией. Этот результат частично совпадает с данными Zhang и соавт. [16].
ИКШМ является не только клиническим проявлением ЦИН высокого риска, но и ранним патологическим проявлением рака шейки матки. Поскольку процесс дифференциации и экспрессии раковых клеток очень неупорядочен, аномальная экспрессия генов сосудистого эндотелия может привести к инвазии раковых клеток и диверсифицированной экспрессии онкомаркеров, что вызовет определенные трудности при прямом осмотре и определении патологии на рентгеновской пленке[17–19]. Многие исследования показали, что диагностическая частота кольпоскопической биопсии шейки матки с помощью ИСС требует совершенствования, а на частоту ее выявления влияет много факторов, таких как количество точек поражения, подлежащих исследованию [20, 21]. Поэтому изучение факторов, влияющих на точность биопсии шейки матки во время кольпоскопии, имеет большое значение для улучшения показателей выявления ИКШМ. Однофакторный анализ этого исследования показал, что частота выявления ЦИН и ИКШМ в кольпоскопической биопсии шейки матки связана с возрастом пациентки, кольпоскопическим изображением, наличием атипичных кровеносных сосудов, методом забора и несколькими образцами биопсии, видимой площадью поражения шейки матки и степенью патологии. Кольпоскопическое изображение, наличие атипичных кровеносных сосудов, метод взятия биопсии и видимая площадь поражения шейки матки были независимыми факторами влияния на их выявление. Возможной причиной такого анализа было то, что существовала определенная разница в качестве изображения при кольпоскопии, которая влияла на прямолинейность участка поражения и в дальнейшем вызывала соответствующее отклонение при эндоскопическом методе взятия материала. Поэтому постоянное улучшение качества изображения при кольпоскопии и непосредственная визуализация поражений шейки матки, а также внедрение методов забора материала, таких как многоквадрантная биопсия, могут помочь уменьшить частоту пропущенных диагнозов и ошибочных диагнозов при проведении биопсии шейки матки во время кольпоскопии в клинической практике.
Доступность данных
Наборы данных, сгенерированные и/или проанализированные в ходе этого исследования, можно получить у соответствующего автора по обоснованному запросу.
Конфликт интересов
Авторы заявляют, что не имеют конфликта интересов.
Список литературы
- S. M. Temkin, B. J. Rimel, A. S. Bruegl, C. C. Gunderson, A. L. Beavis, and K. M. Doll, “A contemporary framework of health equity applied to gynecologic cancer care: a society of gynecologic oncology evidenced-based review,” Gynecologic Oncology, vol. 149, no. 1, pp. 70–77, 2018.
- S. A. Pimple and G. A. Mishra, “Global strategies for cervical cancer prevention and screening,” Minerva Ginecologica, vol. 71, no. 4, pp. 313–320, 2019.
- M. Saleh, M. Virarkar, S. Javadi, S. B. Elsherif, S. de Castro Faria, and P. Bhosale, “Cervical cancer: 2018 revised international federation of gynecology and obstetrics staging system and the role of imaging,” American Journal of Roentgenology, vol. 214, no. 5, pp. 1182–1195, 2020.
- C. N. Bui, S. Hong, M. Suh et al., “Effect of pap smear screening on cervical cancer stage at diagnosis: results from the Korean national cancer screening program,” Journal of Gynecologic Oncology, vol. 32, no. 5, p. e81, 2021.
- E. R. Allanson and K. M. Schmeler, “Preventing cervical cancer globally: are we making progress?” Cancer Prevention Research, vol. 14, no. 12, pp. 1055–1060, 2021.
- S. Wilailak, M. Kengsakul, and S. Kehoe, “Worldwide initiatives to eliminate cervical cancer,” International Journal of Gynecology & Obstetrics, vol. 155, pp. 102–106, 2021.
- S. Rajaram and B. Gupta, “Screening for cervical cancer: choices & dilemmas,” Indian Journal of Medical Research, vol. 154, p. 210, 2022.
- S. Alder, D. Megyessi, K. Sundström et al., “Incomplete excision of cervical intraepithelial neoplasia as a predictor of the risk of recurrent disease-a 16-year follow-up study,” American Journal of Obstetrics and Gynecology, vol. 222, no. 2, 2020.
- Z. Baloch and V. A. LiVolsi, “The Bethesda system for reporting thyroid cytology (СБRTC): from look-backs to look-ahead,” Diagnostic Cytopathology, vol. 48, no. 10, pp. 862–866, 2020.
- L. C. Horn, M. W. Beckmann, M. Follmann et al., “S3 guidelines on diagnostics and treatment of cervical cancer: demands on pathology,” Der, Pathologe, vol. 36, no. 6, pp. 585–593, 2015.
- D. Grimm, I. Lang, K. Prieske et al., “Course of cervical intraepithelial neoplasia diagnosed during pregnancy,” Archives of Gynecology and Obstetrics, vol. 301, no. 6, pp. 1503–1512, 2020.
- T. K. Burki, “Therapeutic HPV vacЦИНe for cervical intraepithelial neoplasia,” The Lancet Oncology, vol. 20, no. 5, 2019.
- G. Parajuli, P. Dawadi, and S. Khadka, “Prevalence of cervical cancer among cervical biopsies in a tertiary care center,” JNMA: Journal of the Nepal Medical Association, vol. 58, no. 227, pp. 453–455, 2020.
- S. Gabrielli, E. Maggioni, and L. Fieschi, “Cervical cancer prevention in Senegal: an international cooperation project report,” Acta BioMedica, vol. 89, pp. 29–34, 2018.
- H. K. Chang, S. S. Seo, J. P. Myong, Y. L. Yu, and S. W. Byun, “Incidence and costs of cervical intraepithelial neoplasia in the Korean population,” Journal of Gynecologic Oncology, vol. 30, no. 3, 2019.
- H. Zhang, J. N. Xiao, X. Tao, X. R. Zhou, and L. Wang, “Consistency of diagnosis between cervical cytology and colposcopic biopsy diagnosis,” Zhonghua Bing Li Xue Za Zhi, vol. 47, no. 6, pp. 444–448, 2018, in Chinese.
- P. Agarwal, P. Bakshi, and K. Verma, “Liquid-based cytology of amoebic cervicitis clinically mimicking cervical cancer,” Diagnostic Cytopathology, vol. 49, no. 3, pp. 433–435, 2021.
- C. Shimada, Y. Todo, H. Yamazaki, S. Minobe, and H. Kato, “Cervical laser vaporization for women with cervical intraepithelial neoplasia-3,” Japanese Journal of Clinical Oncology, vol. 49, no. 5, pp. 447–451, 2019.
- S. R. Hoffman, T. Le, A. Lockhart et al., “Patterns of persistent HPV infection after treatment for cervical intraepithelial neoplasia (ЦИН): a systematic review,” International Journal of Cancer, vol. 141, no. 1, pp. 8–23, 2017.
- G. Curty, P. S. de Carvalho, and M. A. Soares, “The role of the cervicovaginal microbiome on the genesis and as a biomarker of premalignant cervical intraepithelial neoplasia and invasive cervical cancer,” International Journal of Molecular Sciences, vol. 21, no. 1, 2019.
- I. Kalliala, A. Athanasiou, A. A. Veroniki et al., “Incidence and mortality from cervical cancer and other malignancies after treatment of cervical intraepithelial neoplasia: a systematic review and meta-analysis of the literature,” Annals of Oncology, vol. 31, no. 2, pp. 213–227, 2020.
- I. T. Øvestad, B. Engesæter, M. K. Halle et al., “High-grade cervical intraepithelial neoplasia (ЦИН) associates with increased proliferation and attenuated immune signaling,” International Journal of Molecular Sciences, vol. 23, no. 1, 2021.
Авторское право
Авторское право © 2022 Ying Wang и др. Это статья с открытым доступом, которая распространяется на условиях лицензии Creative Commons Attribution License, которая позволяет неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащей ссылки на оригинальную работу.
Вопросы и Ответы
Что такое цервикальная интраэпителиальная неоплазия (ЦИН) и инвазивная карцинома шейки матки (ИКШМ)?
- Цервикальная интраэпителиальная неоплазия (ЦИН) — это предраковое состояние шейки матки, которое может развиться в инвазивную карциному шейки матки (ИКШМ) при отсутствии лечения. ЦИН охватывает спектр патологических изменений, от легкой дисплазии до карциномы in situ.
Какова роль биопсии шейки матки во время кольпоскопии в диагностике ЦИН и ИКШМ?
- Биопсия шейки матки во время кольпоскопии является распространенным методом исследования тканей для диагностики ЦИН. Она позволяет наблюдать за предраковыми поражениями с помощью кольпоскопа и брать образцы тканей для дальнейшего патогистологического исследования.
Насколько точна биопсия шейки матки во время кольпоскопии в диагностике ЦИН и ИКШМ?
- Хотя биопсия шейки матки во время кольпоскопии является важным методом, она не всегда обладает высокой точностью из-за сложности и разнообразия ЦИН. Это может приводить к ошибочным диагнозам или пропущенным случаям. Частота совпадения результатов кольпоскопической биопсии и ПЭХЭ в данном исследовании составила 79,10%.
Какие факторы влияют на выявление ЦИН и ИКШМ с помощью кольпоскопической биопсии?
- Согласно многофакторному логистическому анализу, независимыми факторами, влияющими на выявление ЦИН и ИКШМ при кольпоскопической биопсии, являются:
- Качество изображения кольпоскопии (удовлетворительная картина повышает точность).
- Наличие атипичных кровеносных сосудов (их наличие связано с более высокими показателями выявления).
- Метод взятия биопсии (четырехквадрантная выборка показала более высокие результаты).
- Видимая площадь поражения шейки матки (большая площадь коррелирует с лучшим выявлением).
Что такое ПЭХЭ (петлевая электрохирургическая эксцизия) и как она соотносится с биопсией во время кольпоскопии?
- ПЭХЭ является методом лечения, который часто проводится после подтверждения диагноза ЦИН с помощью биопсии. В данном исследовании ПЭХЭ использовался как “золотой стандарт” для сравнения результатов. Было отмечено, что после ПЭХЭ количество случаев негативности интраэпителиальных или злокачественных поражений (НИПЗ) или ИКШМ было выше, а случаев ЦИН-III — ниже по сравнению с результатами кольпоскопической биопсии, что указывает на возможные расхождения в диагностике между этими методами.
Какое значение имеет комбинированное использование методов диагностики?
- Исследование показало, что хотя кольпоскопическая биопсия является эффективным методом, существуют случаи пропущенных или неправильно диагностированных поражений. Комбинированное выявление с использованием других методов, таких как ПЭХЭ, может дополнительно повысить точность диагностики ЦИН и ИКШМ.