🤖 Краткий пересказ от ИИ
Данная статья посвящена разработке предписанных стандартов роста для пяти ключевых структур головного мозга плода, измеряемых с помощью ультразвука. Целью исследования было создание надежных эталонных данных для оценки развития плода у здоровых женщин с низким риском нарушений роста и плохих перинатальных исходов.
Исследование успешно разработало сглаженные центили (3-й, 5-й, 50-й, 95-й и 97-й) для таких структур, как теменно-затылочная борозда, сильвиева борозда, атриум заднего рога бокового желудочка и большая цистерна, рекомендуя их в качестве международных стандартов. Точные измерения мозговых структур плода являются жизненно важными для диагностики, и современные УЗИ аппараты играют ключевую роль в получении таких данных.
✅ Ключевые тезисы из статьи:
- Диагностика: Исследование разработало предписанные стандарты роста для структур головного мозга плода, что значительно улучшает их ультразвуковую диагностику и оценку развития.
- Лечение: Разработка международных стандартов измерения мозговых структур плода способствует более единообразной и обоснованной клинической тактике ведения беременности.
- Преимущества: Основное преимущество метода — создание унифицированных международных стандартов, повышающих точность и снижающих вариабельность при ультразвуковой оценке головного мозга плода.
- Ограничения: Ограничением является то, что стандарты разработаны для здоровых женщин с низким риском, а измерения 3D-изображений требуют значительного времени и могут быть не всегда выполнимы.
Последнее обновление: 21 июля 2025 р.
Экспертная проверка: Материал проверен и отредактирован экспертами RH.ua
Примечание об ИИ: Этот блок создан с помощью генеративного ИИ для быстрого ознакомления с основными идеями статьи. Для полного понимания темы рекомендуем прочесть полный текст.
⚠️ Не заменяет медицинскую консультацию
Авторы: R. Napolitano M. Molloholli V. Donadono E. O. Ohuma S. Z. Wanyonyi B. Kemp M. K. Yaqub S. Ash F. C. Barros M. Carvalho Y. A. Jaffer J. A. Noble M. Oberto M. Purwar R. Pang L. Cheikh Ismail A. Lambert M. G. Gravett L. J. Salomon Z. A. Bhutta S. H. Kennedy J. Villar A. T. Papageorghiou
Цель
Разработать предписанные стандарты роста для пяти структур мозга плода, измеренных с помощью ультразвука, у здоровых, хорошо питающихся женщин с низким риском нарушения роста плода и плохим перинатальным исходом. (Fetal Growth Longitudinal Study (FGLS))
Методы
Это был дополнительный анализ большого популяционного многоцентрового продольного исследования. Анализируемый образец был выбран случайным образом из общей популяции FGLS, обеспечивая равное распределение среди восьми различных участвующих участков и трехмерных (3D) ультразвуковых изображений на протяжении всей беременности (диапазон: 15–36 недель беременности).
Мы измерили в плоскостях, реконструированных из трехмерных ультразвуковых изображений головы плода в разные моменты времени во время беременности:
- размер теменно-затылочной борозды,
- размер сильвиевой борозды (SF)
- размер переднего рога бокового желудочка
- размер атриума заднего рога бокового желудочка (PV)
- размер большой цистерны (CM).
Рост и развитие младенцев оценивали в возрасте 1 и 2 лет, чтобы подтвердить их соответствие международным стандартам.
Полученные результаты
Из всей когорты FGLS из 4321 женщины случайным образом была выбрана 451 (10,4%). После исключения для создания диаграмм были использованы трехмерные УЗИ 442 плодов, рожденных без врожденных пороков развития. Интересующие структуры мозга плода были выявлены в 90% случаев. Все структуры, кроме PV, показали увеличение размера с возрастом гестации, а размер POF, SF, PV и CM показал увеличивающуюся вариабельность.
Представлены 3-й, 5-й, 50-й, 95-й и 97-й сглаженные центили. 5-й центили для POF и SF составляли 3,1 мм и 4,7 мм на 22 неделе беременности и 4,6 мм и 9,9 мм на 32 неделе соответственно. 95-й центили для PV и CM составляли 8,5 мм и 7,5 мм на 22 неделе и 8,6 мм и 9,5 мм на 32 неделе соответственно.
Выводы
Мы разработали предписывающие стандарты размеров структур головного мозга плода на основе предполагаемых беременностей с низким риском патологического исхода. Мы рекомендуем их в качестве международных стандартов для оценки результатов ультразвуковых исследований структур головного мозга плода.
ВСТУПЛЕНИЕ
В большинстве случаев анатомия головного мозга плода обычно оценивается как часть сканирования аномалий в середине триместра примерно на 20 неделе беременности, основная цель которого – продемонстрировать анатомическую целостность и диагностировать аномалии центральной нервной системы (ЦНС).
Измерение внутричерепных структур является частью оценки и включает в себя ширину атриума бокового желудочка, измеренную сзади (PV), и большую цистерну (CM).
При более продвинутой нейросонографии, проводимой по таким показаниям, как предыдущие или предполагаемые аномалии, другие структуры, например сильвиева борозда (SF) исследуется либо раньше, в случае предшествующей аномалии, либо на поздних сроках беременности для оценки паттернов гирации и выпуклости, которые меняются с увеличением гестационного возраста.
Структуры головного мозга плода можно оценить, оценив их внешний вид субъективно или измерив количественно, что рекомендуется, когда это возможно, поскольку субъективная оценка связана с более высокой вариабельностью. В настоящее время нормальность любых полученных измерений оценивается по одной из нескольких опубликованных справочных таблиц для структур головного мозга плода. Однако многие исследования, в которых представлены справочные таблицы, имеют важные методологические ограничения.
Также может отсутствовать последовательность в интерпретации ультразвуковых изображений ЦНС плода, что приводит к непоследовательному клиническому ведению, если одно и то же измерение плода нанесено на две разные диаграммы.
Чтобы преодолеть эти проблемы в отношении ультразвуковой оценки мозга плода, мы, как и прежде, следовали рекомендациям Всемирной организации здравоохранения (ВОЗ) и приняли предписывающий подход к построению международных стандартов размеров для пяти структур мозга плода в качестве вторичного анализа данных, собранных в рамках Продольного исследования роста плода (FGLS), одного из ключевых компонентов проекта INTERGROWTH-21st (www.intergrowth21.org.uk).
ПАЦИЕНТЫ И МЕТОДЫ
Исследуемая популяция
INTERGROWTH-21st – это международный многоцентровый популяционный проект, который проводился в период с 2009 по 2016 год в восьми разграниченных географических районах: Пелотас (Бразилия), Турин (Италия), Маскат (Оман), Оксфорд (Великобритания), Сиэтл (США), Округ Шуньи в Пекине (Китай), центральный район Нагпура (Индия) и пригород Парклендс в Найроби (Кения).
В FGLS серийное двухмерное (2D) и трехмерное (3D) сканирование плода выполнялось каждые 5 ± 1 недель с 14 + 0 недель беременности до родов. Участвующие в исследовании женщины, начавшие дородовое наблюдение до 14 недель беременности, были отобраны на основе рекомендованных ВОЗ критериев оптимального состояния здоровья, питания, образования и социально-экономического статуса, необходимых для построения международных стандартов.
Вкратце, индивидуальными критериями включения были возраст матери от 18 до 35 лет, индекс массы тела ≥ 18,5 кг / м2 и <30 кг / м2, естественное зачатие одноплодной беременности, нормальный анамнез беременности без соответствующей истории болезни в прошлом, отсутствие вероятных доказательств социально-экономических ограничений, препятствующих развитию плода, не употреблять табак или рекреационные наркотики, а также злоупотреблять алкоголем. У женщин также должна быть известная дата их последнего менструального цикла (LMP) с регулярными циклами без использования гормональных контрацептивов или кормления грудью в течение 2 месяцев до беременности. Гестационный возраст был основан на LMP при условии, что стандартизованное ультразвуковое измерение длины темени и крестца между 9 + 0 и 14 + 0 неделями согласовывалось в течение 7 дней.
В FGLS все ультразвуковые исследования выполнялись специалистами по сонографии, прошедшими обучение, стандартизацию и аудит на регулярной основе. Тот же тип имеющегося в продаже ультразвукового оборудования (Philips HD ‐ 9; Philips Ultrasound, Bothell, WA, USA) с конвексными абдоминальными датчиками 2D (C5-2, C6-3) и конвексным абдоминальным 3D-датчиком (V7-3) использовались для всех сканирований роста. Для целей проекта INTERGROWTH-21st производитель перепрограммировал программное обеспечение аппаратов, чтобы значения измерений не отображались на экране во время сканирования, чтобы уменьшить смещение «ожидаемого значения» оператора. Подробное описание ультразвуковой методики было опубликовано ранее.
Младенцы из мест, которые участвовали в последующем исследовании (Бразилия, Индия, Италия, Кения и Великобритания), были обследованы в возрасте 1 и 2 года для получения подробной оценки роста, питания, заболеваемости и моторного развития. Эти данные были собраны путем опроса родителей и оценки сертифицированным врачом.
Измеряемые структуры и соображения относительно размера выборки
Структуры мозга плода были измерены на ультразвуковых изображениях, извлеченных из трехмерных изображений головы плода, полученных во всех восьми участвующих участках. Решение о том, какие структуры оценивать, было основано на сочетании факторов: обширных аналитических исследованиях и обзоре литературы, демонстрирующей их клиническую полезность; структуры, которые можно оценить в осевых плоскостях, которые приобретаются в обычном порядке; и пилотное исследование с участием 90 результатов ультразвуковых исследований для оценки выполнимости и воспроизводимости.
Размер выборки был основан на прагматических и статистических соображениях. Основным прагматическим соображением было значительное время, необходимое для загрузки объема, манипуляции, извлечения плоскости и измерения (в среднем 20 минут на объем). В результате мы решили взять случайную выборку из всей когорты FGLS, учитывая необходимость точности в 5-м и 95-м центилях. Выборка из 300 сканирований даст точность 0,1 SD на 5-м или 95-м центиле.
Используя консервативные оценки, мы предположили возможную частоту исключения 5% из-за потери наблюдения во время беременности или при рождении, отзыва согласия, выкидыша, мертворождения, материнской смерти, структурных аномалий плода или новорожденного или серьезных аномальных исходов через 2 года наблюдения, которые определялись как любое из следующего: менингит, потеря слуха, слепота или серьезные проблемы со зрением, судороги, церебральный паралич, неврологические расстройства, злокачественные новообразования, малярия, туберкулез, гепатит, ВИЧ / СПИД, муковисцидоз или гемолитические состояния.
Мы также предположили, что до 40% случаев все пять структур могут быть не поддающимися измерению (на основе консервативной оценки, поскольку фактический верхний предел доверительного интервала из пилотного исследования составлял 20%, в основном из-за артефакта движения) . Основываясь на этих предположениях, мы подсчитали, что 451 трехмерное изображение приведет как минимум к 300 измерениям для каждой конструкции. Поэтому мы отобрали 451 трехмерное изображение из общей популяции FGLS с помощью компьютерной рандомизации, обеспечивая равное распределение между восемью участвующими участками и объемами УЗИ во время беременности (диапазон: 15–36 недель беременности). Случайный отбор производился с использованием программного обеспечения SAS © (SAS Institute Inc., Кэри, Северная Каролина, США).
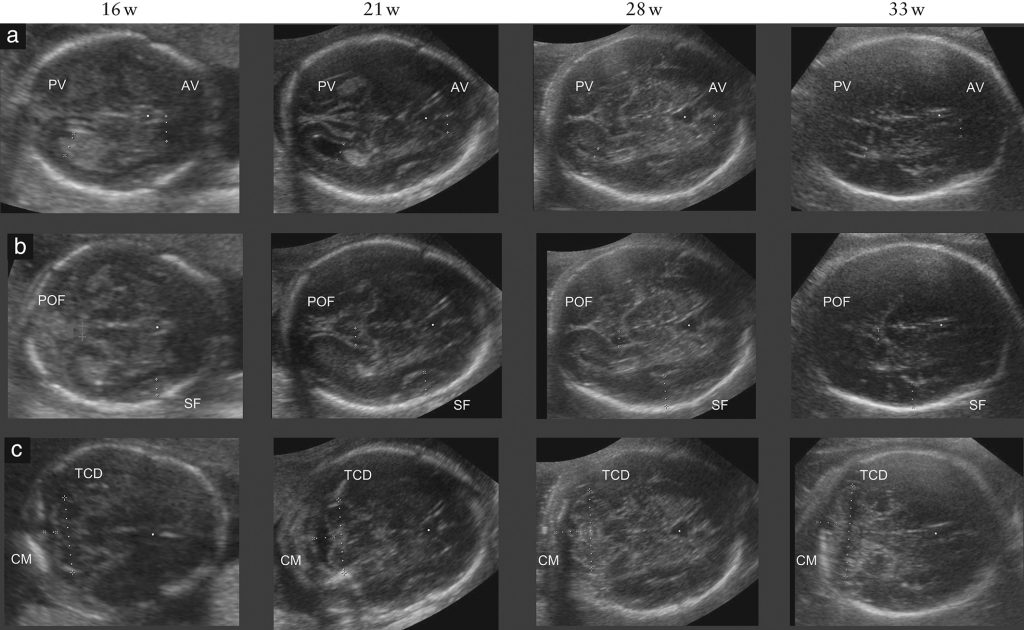
Рисунок 1: Реконструированные ультразвуковые плоскости, показывающие размещение штангенциркуля для получения структуры мозга плода на разных сроках беременности для трансвентрикулярной плоскости (a), трансталамической плоскости (b) и трансцеребеллярной плоскости (c). AV, передний рог бокового желудочка; CM, cisterna magna; POF – теменно-затылочная борозда; PV – атриум заднего рога бокового желудочка; SF, сильвиева борозда; TCD – трансмозжечковый диаметр; w, полные недели беременности.
Вопросы и ответы
Какова основная цель исследования “Международные стандарты для структур головного мозга плода”?
- Основная цель исследования — разработать предписанные стандарты роста для пяти ключевых структур головного мозга плода, измеренных с помощью ультразвука. Это направлено на оценку развития плода у здоровых женщин с низким риском нарушений роста и плохих перинатальных исходов.
Какие структуры головного мозга плода были измерены в исследовании?
- В исследовании измерялись следующие структуры головного мозга плода: размер теменно-затылочной борозды (POF), размер сильвиевой борозды (SF), размер переднего рога бокового желудочка, размер атриума заднего рога бокового желудочка (PV) и размер большой цистерны (CM).
На какой методологии основано исследование?
- Исследование базируется на дополнительном анализе данных большого популяционного многоцентрового продольного исследования (Fetal Growth Longitudinal Study – FGLS) в рамках проекта INTERGROWTH-21st. Использовались трехмерные (3D) ультразвуковые изображения, полученные на протяжении всей беременности (с 15 по 36 неделю).
Каким образом были выбраны участники исследования?
- Участники исследования были случайным образом отобраны из общей когорты FGLS. Выборка обеспечивала равное распределение между восемью участвующими участками и данными ультразвуковых исследований, проведенных на разных сроках беременности. Всего было отобрано 451 женщина, из которых 442 плода были использованы для построения диаграмм после исключения случаев с врожденными пороками развития.
Какие результаты были получены по росту измеряемых структур мозга?
- Было установлено, что все измеряемые структуры, кроме PV, показали увеличение размера с увеличением гестационного возраста. Размеры POF, SF, PV и CM продемонстрировали увеличивающуюся вариабельность. Были представлены 3-й, 5-й, 50-й, 95-й и 97-й сглаженные центили для этих структур.
Почему стандарты роста структур головного мозга плода важны?
- Стандарты роста структур головного мозга плода важны для точной оценки развития плода и выявления возможных аномалий. Ранее существовавшие справочные таблицы имели методологические ограничения и могли приводить к несоответствиям в клинической практике из-за разной интерпретации ультразвуковых изображений. Разработанные международные стандарты призваны решить эти проблемы.
Как оценивалась дальнейшая судьба младенцев, включенных в исследование?
- Младенцы из некоторых мест проведения исследования (Бразилия, Индия, Италия, Кения и Великобритания) проходили обследование в возрасте 1 и 2 лет. Оценивались их рост, питание, заболеваемость и моторное развитие. Эти данные собирались посредством опроса родителей и осмотра сертифицированным врачом.